Опухоли забрюшинного пространства у детей реферат
Обновлено: 02.07.2024
Нейробластома – эмбриональная опухоль, возникающая в процессе внутриутробного или раннего постнатального периода жизни из стволовых нервных клеток – нейробластов.
Эпидемиология
Нейробластома составляет около 7-8% от всех злокачественных новообразований в детском и подростковом возрасте. Это наиболее часто возникающий вид детских новообразований после опухолей кроветворной и центральной нервной системы. Примерно 40% случаев заболевания встречается на первом году жизни, с возрастом количество случаев уменьшается. Средний возраст на момент диагностирования составляет 19 месяцев.
Причины и риски
Причины появления опухоли до конца не изучены. Нейробластома возникает в том случае, когда нормальные нейробласты не созревают в нервные клетки. Вместо этого они продолжают бесконтрольно расти и делиться. Предполагают, что эти несозревшие (эмбриональные) нервные клетки начинают мутировать еще до рождения ребенка, когда начинают меняться хромосомы и/или происходит сбой в регулировании работы генов. Как подтверждают актуальные исследования, у большинства детей болезнь не является наследственной̆. Только около 1% случаев нейробластомы имеют наследственную основу, чаще всего, вследствие мутаций в гене, который̆ называется ALK (или ген киназы анапластической лимфомы), либо в гене PHOX2B. На сегодняшний̆ день нет клинических исследований, доказывающих, что внешние факторы (окружающая среда, вредные условия работы родителей ребенка, прием каких-либо медикаментов, курение и употребление алкоголя во время беременности) могут стать причиной болезни.
Клиническая картина при нейробластоме
Нейробластома может возникать в любой анатомической области, где располагается симпатическая нервная система: надпочечники, шейный, грудной и брюшной симпатический отделы, параганглии.
Самой частой локализацией нейробластомы является забрюшинное пространство (одинаково часто опухоль диагностируется в надпочечниках и паравертебральных забрюшинных ганглиях). У 15% детей нейробластома локализуется в заднем средостении. Реже опухоль возникает в области таза (6%) и шеи (2%) (рис. 1).
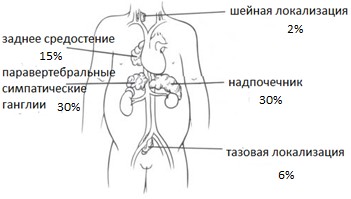
Рис. 1. Локализация нейробластомы
При ранних стадиях заболевания у многих детей может не быть никаких симптомов. Опухоль у них находят случайно, например, при плановом УЗИ обследовании младенцев при диспансеризации. Как правило, жалобы у детей появляются тогда, когда опухоль уже успела сильно вырасти и давит на соседние органы, нарушая их работу, или когда опухоль дала метастазы.
Среди общих симптомов заболевания можно выделить следующие: потеря веса, слабость, костные и суставные боли, некупируемая диарея.
Большинство проявлений болезни и их выраженность зависят от расположения опухоли и ее взаимосвязи с соседними органами и тканями. Так, для пациентов в возрасте до 2-х лет при забрюшинной локализации характерно увеличение размеров живота, лихорадка и потеря веса. Нейробластома забрюшинного пространства пальпируется через переднюю брюшную стенку в виде бугристого, несмещаемого опухолевого узла (рис. 2). У детей старшего возраста заболевание может манифестировать болевым синдромом, обусловленным метастатическим поражением костей, респираторными нарушениями, увеличением размеров живота, появлением запоров. У пациентов с большими забрюшинными опухолями можно обнаружить развитую сеть подкожных вен, развернутые края грудной клетки.
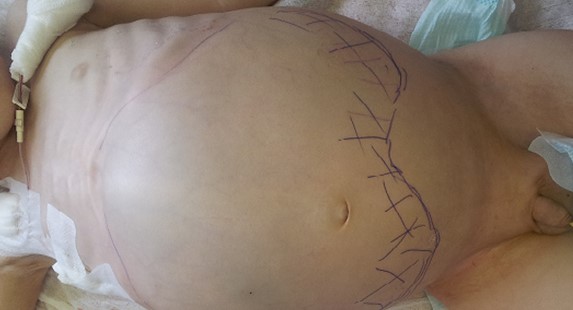
Рис. 2. Нейробластома забрюшинного пространства
Поражение заднего средостения может стать причиной сухого кашля, дыхательных расстройств, деформации грудной клетки, частого срыгивания. При локализации опухоли в полости таза отмечают нарушение функции тазовых органов (периодическое недержание мочи, нарушение акта дефекации), отёки нижних конечностей.
При распространении опухоли в позвоночный канал и сдавлении ею спинного мозга могут развиваться слабость в ногах, неустойивость походки, параличи нижних конечностей, а также дисфункции органов малого таза (задержка мочеиспускания или непроизвольное мочеиспускание, запоры).
Нейробластома ‒ гормонопродуцирующая опухоль, способная к секреции физиологически активных веществ – катехоламинов ‒ адреналина, норадреналина и дофамина. В моче, как правило, повышено выведение их метаболитов ‒ ванилилминдальной и гомованилиновой кислот. В 95% случаев гормональная активность нейробластомы тем больше, чем выше степень её злокачественности. Эффекты секретируемых гормонов вызывают специфические клинические симптомы нейробластомы ‒ резкое повышение артериального давления, диарею (вызывается секрецией вазоактивного интестинального полипептида), потливость, эмоциональную лабильность, периодическое повышение температуры.
Нейробластома метастазирует чаще всего в костный мозг, кости, в отдаленные лимфатические узлы, печень или кожу, редко — в головной мозг или легкие. Признаки отдалённых метастазов можно обнаружить в виде экзофтальма, кровоизлияний в орбиты, опухолевых узлов на голове.
Среди особенностей течения нейробластомы можно выделить следующие:
- Регрессия – способность опухоли к спонтанному или индуцированному минимальной полихимиотерапией или лучевой терапией уменьшению (инволюции). Как правило, это происходит у детей до 1 года с IVS стадией заболевания.
- Реверсия – способность опухоли трансформироваться из более злокачественных форм в доброкачественные ганглионевромы (спонтанно или индуцированно).
- В некоторых случаях опухолевый процесс имеет обратную направленность: склонность к агрессивному течению и быстрому метастазированию.
Гистологическая классификация
Существующая гистологическая классификация нейробластомы INPC-Shimada основана на степени зрелости (дифференцировки) опухолевой ткани и выделяет 4 категории (от недифференцированных до зрелых форм):
1) нейробластома, бедная шванновской стромой: недифференцированная, низкодифференцированная, дифференцированная;
2) нодулярная ганглионейробластома;
Стадии заболевания
Существует несколько систем стадирования нейробластомы. Наиболее точной является модифицированная система, разработанная Международным противораковым союзом (INSS) (табл. 1).

Диагностика нейробластомы
Лабораторные методы
В клиническом анализе крови при поражении костного мозга может наблюдаться снижение показателей крови: анемия, лейконейтропения, тромбоцитопения.
В сыворотке крови также можно определить специфические для нейробластомы маркеры: нейрон-специфическую енолазу (НСЕ), уровень метаболитов катехоламинов, лактатдегидрогеназу (ЛДГ) и ферритин.
Перед началом специфической терапии всегда проводится верификация диагноза; диагноз нейробластомы ставится при гистологическом исследовании биоптата первичной опухоли или метастазов, или при сочетании наличия опухолевых клеток в костном мозге и повышенного уровня суточной экскреции катехоламинов.
Молекулярно-генетическое исследование
Для установления степени злокачественности нейробластомы выполняется ряд генетических исследований: мутация MYCN, делеция хромосом 1р или 11q . Наличие данных мутаций является неблагоприятным фактором прогноза заболевания.
Инструментальные методы
Ультразвуковое исследование
Ультразвуковой метод исследования позволяет выявить наличие опухоли и ее расположение по отношению к внутренним органам. УЗИ позволяет оценить степень местного и отдаленного распространения злокачественного процесса и выявляет метастатическое поражение печени и лимфатических узлов (рис. 4).
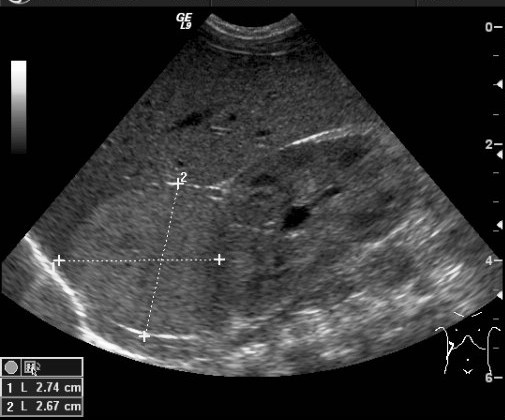
Рис. 4. УЗИ образования правого надпочечника
Компьютерная томография брюшной полости и забрюшинного пространства
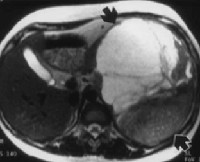
Компьютерная томография более детально дает информацию об анатомическом отношении опухоли к окружающим тканям и органам, позволяет оценить структуру опухоли (рис. 5).
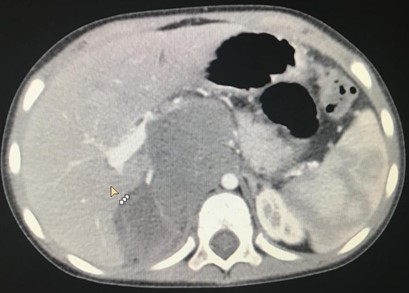
Рис. 5. КТ нейрогенного образования забрюшинного пространства справа
Магнитно-резонансная томография органов брюшной полости, забрюшинного пространства и позвоночника
МРТ органов брюшной полости и забрюшинного пространства ‒ это безопасный и высокоинформативный метод исследования, который позволяет не только уточнить локализацию опухоли, точные размеры новообразования и соотношение его с окружающими тканями, но и выявить метастатические очаги в печени и брюшной полости. Также МРТ дает возможность оценить состояние костных структур и мягких тканей позвоночного столба и позвоночного канала (рис. 6).
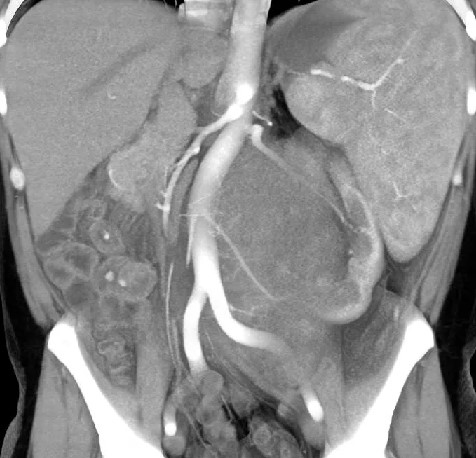
Рис. 6. МРТ нейрогенного образования забрюшинного пространства слева
Радиоизотопные исследования
Одним из наиболее информативных специфических методов топической диагностики нейробластом является сцинтиграфия с метайодбензилгуанидином (МЙБГ), меченным 123I. МЙБГ по своей химической структуре сходен с катехоламинами в организме. Это вещество концентрируется в тех опухолях, которые вырабатывают катехоламины. МЙБГ метят радиоактивным изотопом йода (например, 123I) в безопасной для жизни дозе, и готовый препарат внутривенно вводят в кровоток. Накапливаясь в клетках опухоли, он дает излучение. Эти сигналы регистрирует специальная камера и переводит их в изображение. Таким образом, метод позволяет выявить не только первичную опухоль, но и наличие регионарных и отдаленных метастазов (рис. 7).
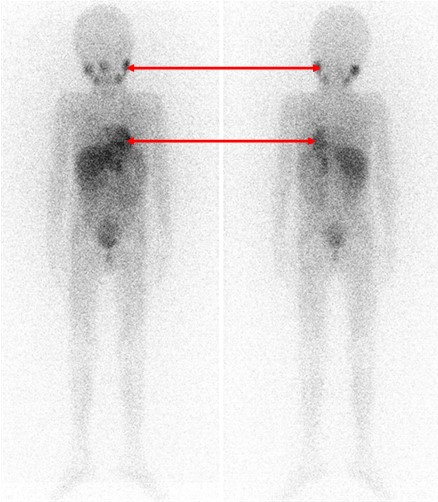
Рис. 7. Сцинтиграфия с метайодбензилгуанидином (визуализируется первичная паравертебральная опухоль с метастазами в кости черепа)
Остеосцинтиграфия – метод сканирования костей скелета с помощью внутривенного введения радиофармпрепарата. Радиофармпрепарат накапливается участками, пораженными опухолевыми клетками в костях, что видно на снимках, выполняемых гамма-камерой. Таким образом, данный метод исследования позволяет выявить возможные метастазы костей скелета.
Исследование костного мозга (миелограмма и трепанобиопсия) используется для уточнения наличия поражения опухолевыми клетками костного мозга.
Лечение нейробластомы
Учитывая разнообразные сценарии развития исхода заболевания (от спонтанной регрессии до летального исхода от прогрессирования), в терапии нейробластомы предлагаются риск-адаптированные принципы. Стратификация пациентов проводится согласно факторам риска до начала лечения (как правило, это клинические и молекулярно-генетические данные) и на основании ответа опухоли во время лечения (response-adapted). При выделении групп риска перед началом лечения используются следующие прогностические критерии: стадия заболевания, возраст на момент диагностики, результаты молекулярно-генетических данных — амплификация MYCN и делеция короткого плеча 1р (рис. 8).
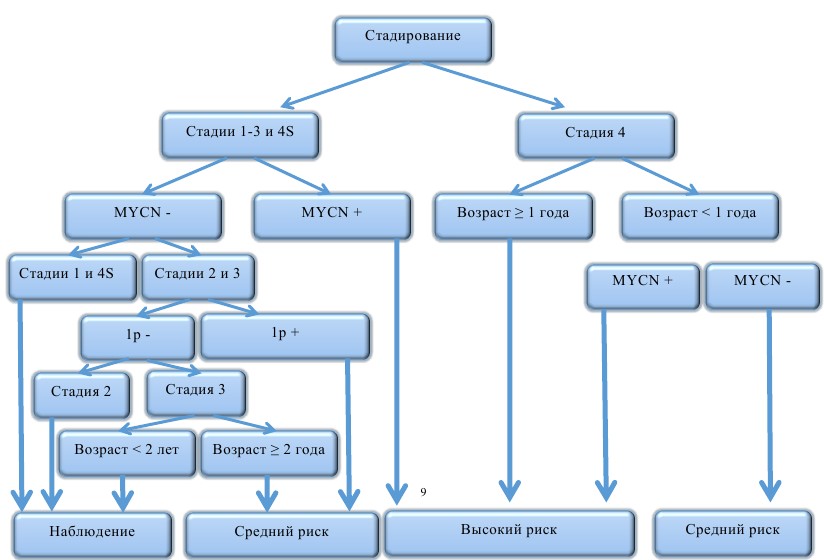
Рис. 8. Стратификация пациентов на группы риска согласно наличию факторов неблагоприятного прогноза
Неоадъювантная (предоперационая) полихимиотерапия
- Необходимость проведения полихимиотерапии определяется стадией заболевания и наличием или отсутствием неблагоприятных клинических и биологических факторов (n-myc амплификация, делеции короткого плеча 1р).
- Полихимиотерапия позволяет уменьшить размеры первичной опухоли, чтобы сделать хирургическое вмешательство более безопасным и радикальным.
- Базовыми препаратами для лечения нейробластомы являются винкристин, циклофосфамид, антрациклины, ифосфамид, препараты платины, этопозид.
Особенности хирургического лечения
- При локализованных стадиях заболевания лечение может ограничиться полным удалением опухоли.
- При III-IV стадиях заболевания оперативный этап проводится после проведения предоперационной (неоадъювантной) полихимиотерапии, которая направлена на сокращение размеров опухоли с целью последующего радикального удаления образования.
- В тех случаях, когда полное удаление опухоли невозможно, в послеоперационном периоде лечение дополняется лучевой терапией.
Адъювантная (постоперационная) полихимиотерапия
Лекарственное лечение необходимо начать через 5-7 дней после оперативного вмешательства. При отсутствии показаний для проведения 2-й линии полихимиотерапии в схемах лечения используются те же базовые препараты, как и при неоадъювантной терапии.
Лучевая терапия
- Лучевая терапия используется для уничтожения любых опухолевых клеток, которые невозможно удалить хирургическим путем и/или которые не были разрушены посредством предыдущих терапий.
- При нерадикальном характере операции с наличием активной остаточной опухоли проводится облучение остаточной опухолевой ткани, вовлеченных в процесс лимфатических узлов и зон связи опухоли с окружающими органами и тканями.
- Облучение осуществляется ежедневно, начиная с 5-7-го дня после операции.
- По показаниям проводится облучение метастатических очагов (с лечебной, иногда с противоболевой целью).
В случае наличия неблагоприятных прогностических факторов, в частности выявления в опухоли мутации MYCN онкогена, рекомендовано проведение высокодозной полихимиотерапии с аутологичной трансплантацией гемопоэтических стволовых клеток.
Иммунотерапия
Иммунотерапия – новый метод лечения нейробластомы, который используется для уничтожения раковых клеток. Дисиалоганглиозид GD2 – молекула- антиген, экспрессируемая клетками нейробластомы, это делает ее идеальной мишенью для иммунотерапии антителами: антитело действует против этой молекулы. Клетки иммунной системы могут способствовать гибели клеток нейробластомы.
В НМИЦ онкологии им. Н.Н. Петрова проводятся все этапы лечения, включая минимально-инвазивные операции (лапаро- и торакоскопические), тандемную трансплантацию и пассивную иммунотерапию.
Интенсифицируя терапию у детей с нейробластомой группы высокого риска (с включением тандемной высокодозной полихимиотерапии в консолидацию и пассивной иммунотерапии в постконсолидацию) удалось повысить результаты выживаемости на 20%.
Рекомендации после лечения
- После успешного лечения нейробластомы ребенку необходимо проходить врачебный контроль, который может включать осмотр и консультацию детского онколога, анализ крови на онкомаркеры (ЛДГ, НСЕ), анализ мочи на метаболиты катехоламинов, УЗИ и КТ/МРТ, сцинтиграфию с МЙБГ и другие исследования.
- Детский онколог проводит осмотр 1 раз в 1,5-2 мес в течение первого года после окончания лечения, 1 раз в 3 мес ‒ в течение 2-го года, 1 раз в 6 мес ‒ на протяжении следующих 2 лет, в дальнейшем ‒ 1 раз в год.
- С учета больных не снимают.
СПИСОК ЛИТЕРАТУРЫ
Авторы:

- Изможерова Рина Игоревна;
- Сенчуров Евгений Михайлович;
- Михайлова Елена Андреевна;
- Иванова Светлана Вячеславовна;
- Фасеева Наталья Дмитриевна;
- Борокшинова Ксения Михайловна;
- Жук Ирина Николаевна.

Под научной редакцией:
Кулева С.А.
Заведующий детским онкологическим отделением, врач-детский онколог, ведущий научный сотрудник, профессор, доктор медицинских наук, главный внештатный детский специалист-онколог Комитета по здравоохранению Санкт-Петербурга
В забрюшинном пространстве встречается ряд опухолей с одинаковыми или сходными клиническими проявлениями. Они исходят из почек, надпочечников, поджелудочной железы, лимфатических узлов и, симпатической нервной системы. По частоте и практической значимости это в первую очередь злокачественные эмбриомы почки и невробластомы.
Дифференцировать забрюшинные опухоли от внутрибрюшинных нелегко, поскольку забрюшинные опухоли растут в сторону наименьшего сопротивления, т. е. в сторону брюшной полости, почти одинаково с внутрибрюшинными опухолями оказывают давление на органы брюшной полости и влияют на их функцию.
Забрюшинные опухоли мало смещаемы при пальпации, особенно злокачественные; массы последних при пальпации плотные, твердые.
Рентгенологическое исследование с контрастированием и раздуванием кишечника, пневмоперитонеумом, пневмореном, пневморетроперитонеумом дает представление о расположении опухоли, смещении соседних внутренностей, включениях опухоли.
Экскреторная пиелография позволяет судить о состоянии почек и мочевыводящих путей. В случае надобности исследование дополняет ретроградная пиелография.
Рентгенологически проверяются грудная клетка и скелет на наличие метастазов (по данным Snyder, у 58% больных). Лабораторные исследования дают ценные указания в отношении изменений крови и мочи.
Диагностическое значение имеют туберкулиновые пробы и реакции на эхинококк: реакция анафилаксии и отклонения компонента. Опухоли почек у детей приблизительно столь же часты, как и все прочие опухоли брюшной полости вместе взятые (Melicow, Uson).
Злокачественная эмбриома почки — самая частая забрюшинная опухоль, на ее долю приходится около 20—25% случаев всех опухолей у детей (С. Д. Терновскпй, К. А. Москачева, Г. В. Чистович).

Дизонтогенетический характер данной опухоли проявляется также в раннем возникновении ее, чаще в первые четыре года жизни, в 90% случаев — в возрасте до 5 лет. Опухоль встречалась у новорожденных и даже плодов (Klapproth).
Клиническая картина характеризуется триадой симптомов: опухолью, болями в животе и гематурией.
При пальпации в верхних отделах живота, справа или слева прощупывается округлая, хорошо ограниченная безболезненная опухоль, уходящая в глубину. Типичны отсутствие смещения при дыхании, плотная резистентность в поясничной области и выпуклое выпячивание вбок. Слева новообразование приходится дифференцировать от опухоли селезенки. В отличие от последней опухоль почки, как и все забрюшинные опухоли, частично перекрывается петлями кишок, наполненными газами, и не прилегает непосредственно к реберной дуге, что распознается перкуторно и рентгенологически.
Боль долгое время может отсутствовать. Маленькие дети ее не в состоянии локализовать. Вначале боль незначительная, появляется в результате давления на толстый кишечник, двенадцатиперстную кишку, соседние органы. После ушибов область опухоли становится болезненной, ее размеры могут увеличиваться за счет субсерозной гематомы. В таких случаях повышается температура. Высокая температура сопровождает также распад опухоли и является плохим прогностическим признаком (С. Д. Терновский).
Микрогематурию нередко просматривают, поскольку в моче обнаруживается только небольшое количество эритроцитов, обычно сопровождающееся отдельными лейкоцитами и незначительной альбуминурией (К. А. Москачева).
Симптомы со стороны мочевыводящих путей выражаются в учащении мочеиспускания, дизурии и альбуминурии. Функция почки долго почти не нарушается, остаточный азот остается в пределах нормы.
У большинства больных повышается артериальное давление, что, возможно, связано со сдавлением сосудов почки или всасыванием токсических продуктов опухоли (Grob). Давлением опухоли на внутрибрюшинные органы и на диафрагму объясняются тошнота и рвота, запор или понос, иногда явления частичной непроходимости кишечника.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Внеорганные забрюшинные опухоли – группа злокачественных и доброкачественных новообразований мезодермального, нейрогенного и эмбриогенного происхождения, локализующихся в забрюшинном пространстве. Характерно длительное бессимптомное течение. При забрюшинных опухолях большого размера наблюдаются диспепсические расстройства, нарушения мочеиспускания, одышка, неврологические симптомы и отеки нижних конечностей. При злокачественных поражениях на поздних стадиях выявляются признаки раковой интоксикации. Диагноз выставляется с учетом данных КТ, МРТ, УЗИ, биопсии и других исследований. Лечение – операция, радиотерапия, химиотерапия.
Общие сведения
Внеорганные забрюшинные опухоли – группа новообразований, происходящих из тканей забрюшинного пространства, в том числе из жировой, мышечной, соединительной и нервной ткани, лимфоузлов, лимфатических и кровеносных сосудов и эмбриональных элементов. Группа забрюшинных опухолей не включает в себя онкологические процессы в органах, расположенных в данном пространстве, а также метастатические поражения забрюшинных лимфоузлов при опухолях других локализаций. Причинами объединения столь разнородных заболеваний в одну группу являются сходные особенности клинического течения, общие методы диагностики и терапии.
Забрюшинные опухоли могут быть как злокачественными, так и доброкачественными. Встречаются редко, по различным данным составляют от 0,03 до 0,3% от общего количества онкологических заболеваний. Некоторые специалисты полагают, что эта цифра занижена из-за диагностических затруднений при выявлении данной патологии. Обнаруживаются преимущественно в возрасте 50 лет и старше. Представители обоих полов страдают одинаково часто. Лечение осуществляют специалисты в области онкологии, неврологии и сосудистой хирургии.

Классификация забрюшинных опухолей
Забрюшинным пространством называют пространство между задним листком брюшины, диафрагмой, мышцами спины, позвоночником и мышцами, выстилающими дно малого таза. В этой анатомической зоне локализуются поджелудочная железа, почки, надпочечники, мочеточники, часть двенадцатиперстной кишки и часть толстого кишечника. Пространство между органами заполнено клетчаткой, в которой располагаются нервные сплетения, лимфоузлы, лимфатические и кровеносные сосуды. Забрюшинная клетчатка разделена фасциями на несколько отделов.
Внеорганными забрюшинными опухолями считаются любые узлы, расположенные в данном пространстве за исключением новообразований, происходящих из перечисленных выше органов, а также метастатических поражений лимфоузлов и опухолей, прорастающих в забрюшинное пространство из других анатомических зон (например, из брюшной полости). В основе наиболее популярной классификации забрюшинных опухолей, созданной Аккерманном в 1954 году, лежат гистогенетические особенности неоплазий. Согласно этой классификации различают три больших подгруппы таких новообразований: мезодермальные, нейрогенные и происходящие из элементов эмбриональных тканей.
Мезодермальные забрюшинные опухоли:
- Происходящие из жировой ткани: липомы (доброкачественные) и липосаркомы (злокачественные).
- Происходящие из гладкомышечной ткани: лейомиомы (доброкачественные) и лейомиосаркомы (злокачественные).
- Происходящие из поперечно-полосатой мышечной ткани: рабдомиомы (доброкачественные) и рабдомиосаркомы (злокачественные).
- Происходящие из соединительной ткани: фибромы (доброкачественные) и фибросаркомы (злокачественные).
- Происходящие из кровеносных сосудов: гемангиомы (доброкачественные) и ангиосаркомы (злокачественные), гемангиоперицитомы (доброкачественные и злокачественные).
- Происходящие из лимфатических сосудов: лимфангиомы (доброкачественные) и лимфангиосаркомы (злокачественные).
- Происходящие из остатков первичной мезенхимы: миксомы (доброкачественные) и миксосаркомы (злокачественные).
- Неясного гистогенеза: ксантогранулемы (доброкачественные).
Нейрогенные забрюшинные опухоли:
- Происходящие из оболочек нервов: нейрофибромы (доброкачественные), нейролемоммы (доброкачественные и злокачественные).
- Происходящие из симпатических нервных ганглиев: ганглионевромы (доброкачественные) и ганглионейробластомы (злокачественные).
- Происходящие из хромаффинных и нехромафинных клеток параганглиев и внеогранно расположенных участков ткани надпочечников: параганглиомы (доброкачественные, злокачественные), феохромоцитомы, рак из клеток надпочечников.
Забрюшинные опухоли из эмбриональных остатков: тератомы, хордомы.
Причины развития забрюшинных опухолей
Причины появления забрюшинных опухолей пока не выяснены. Ученые выделяют ряд факторов, способствующих развитию этой патологии. В числе таких факторов – специфические и неспецифические генетические нарушения, воздействие ионизирующего излучения и некоторых химических веществ. На возможную связь с ионизирующим облучением указывает повышенная вероятность возникновения забрюшинных опухолей у пациентов, ранее получавших радиотерапию в процессе лечения других онкологических заболеваний.
Существуют исследования, свидетельствующие о повышении риска развития некоторых видов новообразований данной локализации при воздействии гербицидов и пестицидов, особенно – диоксина и производных феноксиацетоновой кислоты. Механизм стимуляции роста забрюшинных опухолей в подобных случаях пока не выяснен. Есть версии, как о прямом воздействии, так и об опосредованном влиянии в результате подавления иммунитета при токсическом воздействии химикатов.
Симптомы забрюшинных опухолей
Особенностью забрюшинных опухолей является длительное отсутствие клинической симптоматики, обусловленное наличием большого количества рыхлой клетчатки и относительной подвижностью соседних органов. Некоторые новообразования достигают огромных размеров, не вызывая нарушений функций пищеварительной и мочевыводящей системы. В литературе встречаются описания отдельных узлов массой от 13 до 51 кг.
Еще одним типичным признаком забрюшинных опухолей является отсутствие специфических симптомов. Клиническая картина заболевания обусловлена не видом новообразования, а его локализацией (в нижней, верхней или боковой части забрюшинного пространства), близостью тех или иных органов и анатомических образований (кровеносных сосудов, нервов, лимфатических протоков). Пациенты с забрюшинными опухолями обычно впервые обращаются к врачу в связи с постоянными болями в животе. При пальпации у 80% больных определяются узлы различного размера и консистенции. В половине случаев прощупывание забрюшинной опухоли сопровождается болью различной интенсивности.
Возможны жалобы на тошноту, рвоту, преждевременное появление чувства насыщения и нарушения стула. При новообразованиях, локализующихся в нижней части забрюшинного пространства, могут наблюдаться расстройства мочеиспускания, вызванные сдавлением мочевого пузыря. При высоко расположенных забрюшинных опухолях иногда развивается одышка, обусловленная давлением на диафрагму. На ранних стадиях у многих больных выявляются гипотермия и гипергидроз нижней конечности на стороне поражения. На поздних этапах болезни гипотермия конечности сменяется гипертермией. Развитие этого симптома при забрюшинных опухолях обусловлено начальным раздражением и последующим параличом симпатического нерва.
При сдавлении крупных вен, расположенных в забрюшинном пространстве, наблюдаются отеки и варикоз в области нижних конечностей. У 25-30% пациентов выявляются неврологические расстройства. При злокачественных забрюшинных опухолях на поздних стадиях отмечаются снижение веса, потеря аппетита, лихорадка неясного генеза и общая гипертермия. Новообразования данной локализации часто рецидивируют, но редко метастазируют. Характерно метастатическое поражение печени и легких. Реже встречаются вторичные опухоли в яичниках и лимфоузлах.
Диагностика забрюшинных опухолей
Диагноз устанавливается на основании жалоб, результатов внешнего осмотра и дополнительных исследований. Пациентов с подозрением на забрюшинную опухоль направляют на УЗИ, КТ и МРТ органов брюшной полости и забрюшинного пространства. Перечисленные диагностические методы позволяют определить структуру и локализацию новообразования, оценить степень вовлеченности близлежащих органов и выявить отдаленные метастазы в печени. Учитывая ряд признаков (форма, плотность, наличие или отсутствие капсулы, уровень гомогенности, степень васкуляризации), после проведения УЗИ, МРТ и КТ специалист может оценить злокачественность забрюшинной опухоли и выдвинуть обоснованные предположения о типе новообразования.
Для оценки состояния пищеварительной и мочевыводящей системы применяют рентгенконтрастные методы (ирригоскопию и экскреторную урографию). Для выявления герминогенных новообразований назначают тесты на определение альфа-фетопротеина и хорионического гонадотропина. Поскольку основным методом лечения забрюшинных опухолей является их радикальное удаление, биопсию обычно не проводят из-за высокого риска обсеменения и недостаточной целесообразности исследования. Исключением являются ситуации, когда забор материала осуществляется для планирования операции, определения резектабельности новообразования или исключения метастатического характера онкологического поражения.
Лечение забрюшинных опухолей
Единственным радикальным способом лечения является оперативное вмешательство. В зависимости от локализации удаление забрюшинной опухоли производят с использованием бокового доступа, срединной лапаротомии или торакоабдоминального доступа. Более чем у половины пациентов операция включает в себя резекцию близлежащих органов: почки, поджелудочной железы, двенадцатиперстной кишки или толстой кишки. Эффективность пред- и послеоперационной радиотерапии и химиотерапии при забрюшинных опухолях пока остается под сомнением. Показанием к использованию этих лечебных методик является доказанная злокачественность новообразования при наличии сомнений в его операбельности.
Прогноз
Данные об операбельности забрюшинных опухолей сильно различаются. В литературе встречаются указания как на 25%, так и на 95% резектабельность подобных новообразований. Послеоперационная летальность при удалении забрюшинных опухолей составляет около 5%, вероятность развития местных рецидивов в отдаленном периоде – около 50%. До 5 лет с момента операции доживает менее 10% пациентов, страдающих злокачественными новообразованиями. При доброкачественных забрюшинных опухолях прогноз более благоприятный, однако, высокая вероятность рецидивирования обуславливает необходимость большого количества повторных хирургических вмешательств.
Наверняка Вы задаётесь вопросом: что же теперь делать?
Филиалы и отделения где лечат забрюшинную опухоль
Отдел торакоабдоминальной онкохирургии
Заведующий отделом – д.м.н. Андрей Борисович Рябов
Контакты: (495) 150 11 22
Отделение лучевого и хирургического лечения заболеваний абдоминальной области
Заведующий отделением -к.м.н. Леонид Олегович Петров
Контакты: (484) 399-30-08
Общие сведения об опухолях забрюшинного пространства (в малом тазу)
Большинство онкологических опухолей малого таза имеют локальную форму возникновения и развития, то есть появляются в определенных органах, расположенных в малом тазу. К таким органам можно отнести прямую кишку, матку у женщин, мочевой пузырь, предстательную железу у мужчин.
Забрюшинная опухоль встречается у людей любого возраста, но, как правило, такие заболевания встречаются у людей в возрасте от 40 до 60 лет. При этом у мужчин забрюшинная опухоль диагностируется реже, чем у женщин.
Самыми сложными в лечении являются опухоли, поражающие несколько органов. Однако такие заболевания встречаются крайне редко. Пространство малого таза содержит большое количество эмбриогенетично-разнообразные ткани. Именно это и способствует развитию различных форм злокачественных опухолей.
Значительно реже возникают злокачественные опухоли, которые не связаны с органами. Как правило, такие образования причисляются к разным видам сарком. Такой вид новообразований диагностируется на том этапе, когда опухоль начинает воздействовать на органы: прямую кишку, урогенитальные органы, кости и сосуды.
Классификация опухолей забрюшинного пространства (в малом тазу)
Забрюшинным пространством называют пространство между задним листком брюшины, диафрагмой, мышцами спины, позвоночником и мышцами, выстилающими дно малого таза. В этой анатомической зоне локализуются поджелудочная железа, почки, надпочечники, мочеточники, часть двенадцатиперстной кишки и часть толстого кишечника. Пространство между органами заполнено клетчаткой, в которой располагаются нервные сплетения, лимфоузлы, лимфатические и кровеносные сосуды. Забрюшинная клетчатка разделена фасциями на несколько отделов.
Опухолями забрюшинного пространства считаются любые узлы, расположенные в данном пространстве за исключением новообразований, происходящих из перечисленных выше органов, а также метастатических поражений лимфоузлов и опухолей, прорастающих в забрюшинное пространство из других анатомических зон (например, из брюшной полости). В основе наиболее популярной классификации забрюшинных опухолей, созданной Аккерманном в 1954 году, лежат гистогенетические особенности неоплазий. Согласно этой классификации различают три больших подгруппы таких новообразований: мезодермальные, нейрогенные и происходящие из элементов эмбриональных тканей.
Мезодермальные забрюшинные опухоли:
Происходящие из жировой ткани: липомы (доброкачественные) и липосаркомы (злокачественные).
Происходящие из гладкомышечной ткани: лейомиомы (доброкачественные) и лейомиосаркомы (злокачественные).
Происходящие из поперечно-полосатой мышечной ткани: рабдомиомы (доброкачественные) и рабдомиосаркомы (злокачественные).
Происходящие из соединительной ткани: фибромы (доброкачественные) и фибросаркомы (злокачественные).
Происходящие из кровеносных сосудов: гемангиомы (доброкачественные) и ангиосаркомы (злокачественные), гемангиоперицитомы (доброкачественные и злокачественные).
Происходящие из лимфатических сосудов: лимфангиомы (доброкачественные) и лимфангиосаркомы (злокачественные).
Происходящие из остатков первичной мезенхимы: миксомы (доброкачественные) и миксосаркомы (злокачественные).
Неясного гистогенеза: ксантогранулемы (доброкачественные).
Нейрогенные забрюшинные опухоли
Происходящие из оболочек нервов: нейрофибромы (доброкачественные), нейролемоммы (доброкачественные и злокачественные).
Происходящие из симпатических нервных ганглиев : ганглионевромы (доброкачественные) и ганглионейробластомы (злокачественные).
Происходящие из хромаффинных и нехромафинных клеток параганглиев и внеогранно расположенных участков ткани надпочечников: параганглиомы (доброкачественные, злокачественные), феохромоцитомы, рак из клеток надпочечников.
Забрюшинные опухоли из эмбриональных остатков : тератомы, хордомы.
Симптомы опухолей забрюшинного пространства (в малом тазу)
Различные симптомы возникают при появлении и развитии рака слепой кишки и его расположении в ректосигмоидальной части. Проявление симптомов зависит от размеров образования, наличия таких осложнений, как кровотечение, непроходимость кишечника, прободение. Наиболее характерным симптомом считается анемия, вызванная кровотечением из опухоли. Кроме этого, человек с раком слепой кишки может чувствовать частое головокружение, общую слабость. Отмечается бледность и тахикардия. В более сложных ситуациях отмечаются ноющие непрекращающиеся боли справа внизу живота.
Ранние симптомы рака слепой кишки: отсутствие аппетита, снижение массы тела, пищеварительное расстройство. При существенном снижении веса можно говорить о прогрессивном развитии злокачественного образования.
Забрюшинная опухоль сигмовидной кишки характеризуется появлением непроходимости кишечника. У большинства пациентов отмечается изменение консистенции кала, в нем могут наблюдаться сгустки крови и слизи.
Если злокачественное образование возникло в прямой кишке, то симптомы очень незаметные для человека. Среди ранних проявлений болезни можно ответить чувство неполного выхода каловых масс из кишечника. Бывает возникновение кровотечения. Пациенты могут указывать на тянущие и схватывающие боли внизу живота. Как правило, такие боли не сильные.
Причины возникновения опухолей забрюшинного пространства (в малом тазу)
Виды опухолевых новообразований могут изменяться в зависимости от возраста мужчины или женщины. У девочек в первые недели жизни наблюдается влияние плацентарных эстрогенов от матери. В этом состоянии они могут стать причиной возникновения кист на яичниках. В возрасте полового созревания опухоль малого таза у женщин может возникать из-за застоя крови в менструальный период, если наблюдается заращивание девственной плевы. Из-за этого могут образовываться злокачественные образования в матке и яичниках.
В возрасте от 18 лет у женщин может наблюдаться расширение матки в период беременности и при наличии миомы. Опухоль малого таза у женщин может возникать в области яичников, если наблюдается патологическая беременность. Кроме того, рак может возникнуть в фаллопиевых трубах вследствие частых воспалительных процессов.
Опухоль малого таза у женщин возникает чаще всего в период завершения репродуктивной функции.
Опухоль малого таза у мужчин может возникать в виде заболеваний предстательной железы. Рак предстательной железы считается самым часто встречающимся злокачественным новообразованием у лиц мужского пола.
Диагностика опухолей забрюшинного пространства (в малом тазу)
У женщин и мужчин забрюшинная опухоль проявляет себя одинаковыми симптомами. Как правило, это боли в нижней части живота, запоры, обнаружение крови в кале. У некоторых больных обнаруживается анемия, связанная с внутрибрюшным кровотечением.
Опухоль малого таза у женщин, возникающая в матке, проявляет себя в виде кровотечения из внутренних половых органов, боли в тазовых органах, реже характерно возникновение эктопической беременности и трофобластической болезни.
При таком заболевании, как эндометриоз, возникают боли в период менструации. У молодых девушек с ранним началом менструального цикла может быть диагностировано гормонопродуцирующая опухоль яичников. У девушек с запоздалым началом менструального цикла возможно развитие маскулинизирующих новообразований яичников. В период окончания менструации у лиц женского пола с наличием менометрорагии может развиваться злокачественная опухоль малого таза у женщин.
Диагностика опухолей забрюшинного пространства (в малом тазу)
Если опухоль малого таза у женщин не выявлена при клиническом осмотре, то назначаются специальные способы обследования. Такое же обследование назначают, если опухоль малого таза у мужчин не обнаружена при общем осмотре. Обследования назначаются при наличии симптомов.
Первоначальным методом исследования назначают УЗИ. Если ультразвуковое исследование не дало полной картины ситуации, то можно применить МРТ и КТ для выявления злокачественных новообразований. При выполнении МРТ забрюшинная опухоль даже небольших размеров будет обнаружена.
Если выявлена забрюшинная опухоль плотного состава, нестандартной формы с содержанием вкраплений, очень важно сделать исследования ткани на раковые клетки. Опухоль малого таза у женщин, а именно злокачественные образования в яичниках, диагностируются онкомаркерами.
Лечение опухолей забрюшинного пространства (в малом тазу)
Забрюшинная опухоль, возникшая в тканях малого таза, может быть вылечена только с помощью хирургического вмешательства. Если опухоль малого таза у мужчин задействовала несколько органов, то оперативное вмешательство является крайне сложным. К сожалению, проводить вмешательство такой сложности не под силу многим врачам, и даже опытные доктора отказываются проводить операции. Такое вмешательство может повлечь частичное или полное отсечение мочевого пузыря, прямой кишки и репродуктивных органов у женщин. Если опухоль малого таза у мужчин и женщин поразила кости и крупные сосуды, то заболевание считается неизлечимым.
Опухоль малого таза у мужчин и женщин, поражающая толстый кишечник, лечится путем отсечения больной части кишки. Способ отсечения зависит от местоположения начального образования и наличия метастаз. Перед назначением операции внимательно обследуют органы брюшной полости. Размер вырезаемой части кишки зависит от размера опухоли. Если забрюшинная опухоль исходит из слепой или сигмовидной кишки, то требуется удаление больной части кишки с оставлением и соединением здоровых частей.
Опухоль малого таза у мужчин в сигмовидной кишке требует отсечение самой сигмовидной кишки, нижней части ободочной, сосудов.
Заключение
Любая забрюшинная опухоль требует проведения определенного количества капельниц химиотерапии. Даже после того, как забрюшинная опухоль была удалена, лечение химиотерапией продолжается необходимое количество времени.
Каждому следует помнить, что при появлении ранних симптомов, рекомендуется незамедлительное обращение к врачу. При раннем диагностировании заболевания, забрюшинная опухоль может быть абсолютно вылечена без серьезного хирургического вмешательства.
Не забывайте, что забрюшинная опухоль хоть и серьезное заболевание, но поддается лечению, поэтому не следует затягивать поход к онкологу. При этом забрюшинная опухоль довольно просто диагностируется при помощи УЗИ, МРТ и КТ.
Филиалы и отделения Центра, в которых лечат опухоли забрюшинного пространства (в малом тазу)
Заведующий отделом – д.м.н. Олег Борисович Рябов
Контакты: (495) 150 11 22
Трудно представить, какой удар обрушивается на семью, впервые переступающую порог детской консультативной поликлиники любого онкологического центра. Даже намек на возможность грозного заболевания ребенка становится трагедией для родителей. Рушатся стереотипные представления о жизни, слабеют или крепнут семейные отношения. Лечение в детской онкологии и онкогематологии напоминает сражение с невидимым врагом. Это сложный и не всегда понятный непосвященному процесс. Здесь свои стратегии и тактика, выигранные сражения и проигранные бои.

В настоящее время среди основных причин смерти у детей занимают первое место - травмы, второе - злокачественные опухоли, третье - вирусные инфекционные заболевания. К счастью, у детей опухоли развиваются значительно реже, чем у взрослых. По данным ВОЗ из 100 000 ежегодно заболевают 14-17 детей. Рассказ о крайне редком поражении детей злокачественными новообразованиями будет, несомненно, способствовать настороженности родителей, раннему обращению к врачу и своевременной госпитализации в специализированное отделение, где применяются современные методы диагностики и лечения, работают квалифицированные врачи.
Лейкоз
Среди всех злокачественных опухолей детского возраста высока доля лейкозов-до 35-50%. Пик заболеваемости в возрасте от 2 до 4 лет. Мальчики болеют в 1,5 раза чаще, чем девочки. Вялость, слабость, раздражительность, повышенная утомляемость, неясное повышение температуры, бледность, снижение аппетита, кровоизлияния на коже, кровотечения (чаще носовые), боли в костях и суставах, увеличение периферических лимфоузлов, увеличение живота за счет увеличения селезенки и печени, стоматит, гингивит часто является поводом для первичного обращения к медицинскому работнику. В клиническом анализе крови сочетание резкого снижения эритроцитов, гемоглобина при нормальном цветовом показателе (нормохромная анемия), повышение или снижение лейкоцитов, снижение тромбоцитов, увеличение СОЭ, увеличение лимфоцитов за счет недифференцированных лимфоидных клеток (бласты). При малейшем подозрении на острый лейкоз показана костномозговая пункция, позволяющая выявить изменения в костном мозге, присущие данному заболеванию.
Различают острый и хронический лейкоз (лейкемию или белокровие), у детей преобладает острый. Выделяют 3 основные варианта:
Острый лимфобластный лейкоз;
Острый миелобластный лейкоз и его варианты:
а) острый промиелоцитарный лейкоз;
б) острый миеломонобластный лейкоз;
в) острый эритромиелобластный лейкоз;
3) острый монобластный лейкоз.
При установлении диагноза ребенок подлежит срочной госпитализации для проведения специальной и сопроводительной терапии. Общие принципы лечения: раннее начало, радикальность за счет назначения сразу несколько цитостатических средств в полных терапевтических дозах в строго определенные дни. Строго регламентированные дни лечения составляют один цикл, несколько циклов- полихимиотерапевтический курс лечения. Каждому цитологическому (цитохимическому) варианту лейкоза соответствует своя оптимальная программа. В процессе лечения различают несколько фаз:
- индукция ремиссии (ослабление);
- консолидация (укрепление) ремиссии;
- реиндукция ремиссии (противорецидивное лечение);
Лимфогрануломатоз (болезнь Ходжкина).
Является злокачественны новообразованием лимфатической системы. У детей и подростков наблюдается двугорбая кривая заболеваемости: первый пик - 4-6 лет и второй 12-14 лет. В дошкольном возрасте соотношение мальчиков и девочек 3:1, в подростковом 1:1.
Для ранней диагностики заболевания необходимо проведение:
- пункция (выявление клеток Березовского- Штернберга-Рид);
Современная комбинированная програмная терапия, включаящая лекарственный, лучевой методы лечения позволяет вылечить больного, приближая общую выживаемость к 100%.
Неходжкинские лимфомы
Опухоль лимфатической ткани с возможным распространением процесса на кроветворную и любую подлежащую ткань. Возрастной пик отсутствует, до 2-х лет дети болеют редко. Мальчики заболевают в 3-5 раз чаще, чем девочки. При лимфоме Беркита отмечается этиологический фактор вирус Эпштейна – Бара.
Основные преобладающие первичные локализации: в брюшной полости и органах желудочно-кишечного тракта, периферические лимфатические узлы, лимфатические узлы средостения, глоточного кольца. Клиника проявляется в зависимости от локализации опухоли. В начале заболевания общая слабость, снижение успеваемости в школе, бледность кожных покровов. Далее клиника острого живота, плеврита, увеличение периферических лимфатических узлов. По данным многих специалистов, родители не придают вниманию увеличению лимфатических узлов, проводят тепловые процедуры (при злокачественном поражении любые физиотерапевтические процедуры способствуют генерализации процесса). Диагностика и лечение аналогично лимфогранулематозу.
Опухоли головного мозга
Составляют 16% всех злокачественных образований у детей. Заболевают 3-4 ребенка на 100 000 человек.
Разные опухоли имеют ряд общих черт. Они располагаются внутри замкнутого пространства черепа, оказывая воздействие на клетки вещества мозга. У детей раннего возраста наиболее ранним признаком является увеличение головы с набуханием и напряжением родников. Это приводит к длительной компенсацией явлений повышение внутричерепного давления. Дети перестают интересоваться окружающим миром, играть, становятся сонливыми. У школьников появляется раздражительность, замкнутость, отказ от пищи. При дальнейшем развитии заболевания появляется общемозговая симптоматика: пристуобразные распирающие головные боли, тошнота, рвота по утрам, нарушение походки, координации движений, судороги, нарушение психики. Клинические признаки связаны с локализацией опухоли в области мозга.
Для ранней диагностики заболевания необходимо проведение:
- МРТ головного мозга с в/в контрастированием;
Основным видом лечения является хирургический, также лучевая терапия, химиотерапия в зависимости от разновидности опухоли (медуллобластома, эпендимома, АТРО). Результаты лечения зависят от ранней диагностики, радикальности оперативного вмешательства.
Опухоли почек
Среди различных опухолей почек наиболее часто (98%) встречается нефробластома или опухоль Вильмса. Составляют 6% всех злокачественных образований у детей. Заболевает 1 ребенок на 100 000 человек. Наиболее часто встречается у детей 2-5 лет.
Нефробластома – эмбриональная опухоль. Она нередко появляется на фоне врожденных пороков развития. Одностороннее поражение почек отмечается в преобладающем случае, в 10%-двухсторонее. Клинически, первым признаком, который заставляет обратиться родителей к врачу, пальпируемая опухоль в области живота. Опухоль располагается в левом или правом подреберье, очень плотная на ощупь, болезненная, с гладкой поверхностью. В начале заболевания общая слабость, раздражительность. Далее боль в области живота, поясницы, кровь в моче.
Для ранней диагностики заболевания необходимо проведение:
- УЗИ брюшной полости и забрюшинного пространства;
- РКТ, МРТ брюшной полости;
- РКТ органов грудной клетки;
- пункция образования с цитологическим исследованием.
После установления диагноза проводится комплексное лечение: предоперационная химиотерапия, оперативное вмешательство, в зависимости от группы риска лучевая терапия, послеоперационная полихимиотерапия.
Нейробластома
Возникают из волокон крупных узлов симпатической нервной системы, располагающихся в стенках внутренних органов, мозгового вещества надпочечников. Составляют 6% всех злокачественных образований у детей. Заболевает 1 ребенок на 100 000 человек. Наиболее часто встречается у детей раннего возраста.
Наиболее частые локализации: забрюшинные (надпочечники и параганглии) и заднее средостение. Вначале заболевания снижение аппетита, вялость, плаксивость, бледность кожных покровов, субфебрилитет. При прощупывания живота в верхних и средних отделах живота пальпируется малоподвижная и бугристая опухоль (в отличии от нефробластомы), иногда определяется асцит. Однако нередко клинические признаки обусловлены метастазами. При метастазах в кости черепа определяются опухолевидные бугорки в области лба, волосистой части головы, экзофтальм. Наиболее часто метастазы в костный мозг.
Для ранней диагностики заболевания необходимо проведение:
- УЗИ брюшной полости и забрюшинного простраства;
- РКТ, МРТ брюшной полости;
- РКТ органов грудной клетки;
- кровь на онкомаркеры (NSE, ферритин), моча (катехоламины).
- пункция образования с цитологическим исследованием.
После установления диагноза проводится комплексное лечение: полихимиотерапия, оперативное вмешательство, в зависимости от группы риска лучевая терапия, MIBG-терапия.
Необходимо знать, что нейробластома может подвергаться спонтанной регрессии (самоизлечение), путем перехода в доброкачественную нейрогенную опухоль (ганглионеврома).
Опухоли костей
Составляют 6% всех злокачественных образований у детей. Заболевает 1 ребенок на 100 000 человек. Поражают преимущественно детей 12-17 лет.
Наиболее часто встречаются остеогенная саркома, саркома Юинга, синовиальная саркома.
Основные симптомы: опухоль, боль, нарушение движений.
Для ранней диагностики заболевания необходимо проведение:
- РКТ, МРТ пораженной конечности;
- РКТ органов грудной клетки;
- Сцинтиграфия костей, мягких тканей.
- Пункция, открытая биопсия опухоли.
После установления диагноза проводится комплексное лечение: предоперационная химиотерапия, оперативное вмешательство (наиболее важно - радикальность операции) , лучевая терапия при саркоме Юинга, послеоперационная полихимиотерапия. Преимущественно проводят сохранные операции- эндопротезирование. В некоторых случаях калечащая операция-ампутация.
Опухоли мягких тканей
Составляют 6% всех злокачественных образований у детей. Заболевает 1 ребенок на 100 000 человек. До 70% злокачественных мягкотканых образований составляет рабдомиосаркома. Опухоль может располагаться в различных областях- конечности, туловище, орбита глаз, мочевой пузырь, предстательная железа, влагалище, яичко, параменингиальная локализация.
Клиническая картина определяется локализацией опухоли. Прежде всего определяется объем и различные нарушения со стороны органов и систем. При опухолях орбиты - опущение верхнего века, при поражении носоглотки -насморк, боль, паралич лицевого нерва. При опухоли влагалища - кровотечение, мочевого пузыря-цистит.
Для ранней диагностики заболевания необходимо проведение:
- МРТ пораженной области;
- РКТ органов грудной клетки;
- Сцинтиграфия костей, мягких тканей.
- Пункция, открытая биопсия опухоли.
После установления диагноза проводится комплексное лечение: предоперационная химиотерапия, оперативное вмешательство (наиболее важно - радикальность операции) , лучевая терапия, послеоперационная полихимиотерапия.
Другие опухоли встречаются значительно реже (синовиальная саркома), диагностика и лечение аналогично.
Ретинобластома
Опухоль глаз, развивающиеся из сетчатки глаза. В 15 % встречается двухстороннее поражение.
Для ранней диагностики заболевания необходимо проведение:
- УЗИ глазного яблока.
- МРТ головного мозга;
После установления диагноза проводится комплексное лечение. Ретинобластома является наследственным заболеванием. Родители, у которых в семье есть случаи ретинобластомы, должны периодически показывать детей офтальмологу.
Читайте также:

