Опухоли головного и спинного мозга реферат
Обновлено: 30.06.2024
Показатель заболеваемости равен 3,7 на 100 тыс. населения.
В 2004 году в США будет диагностировано 18400 новых случаев опухолей головного и спинного мозга (10540 случаев - у мужчин и 7860 - у женщин).
За этот же год 12690 больных может умереть от этих опухолей (7200 мужчин и 5490 женщин).
Эти опухоли составляют 1,4% от общего числа злокачественных опухолей и 2,4% от числа всех смертельных исходов от рака. Эти данные касаются как взрослых, так и детей.
Факторы риска опухолей головного и спинного мозга
Существуют некоторые факторы риска, связанные с возникновением этих опухолей.
Факторы окружающей среды.
Единственным установленным фактором риска окружающей среды является радиация. В прежние годы детям, страдавшим дерматомикозом волосистой части головы, вызванным грибковой инфекцией, применялась лучевая терапия в низких дозах.
Впоследствии это привело к повышенному риску возникновения опухолей головного мозга. В настоящее время большинство опухолей головного мозга вызывается облучением головы по поводу других видов злокачественных опухолей.
Имеются предположения, что воздействие винилхлорида (бесцветный газ, применяющийся при изготовлении пластмассовых изделий), аспартама (заменитель сахара) и электромагнитных полей мобильных телефонов или линий высоковольтных передач может сопровождаться повышенным риском развития опухолей головного мозга.
Нарушения иммунной системы.
Нарушения иммунной системы могут быть врожденными, в результате лечения других опухолей, профилактики отторжения пересаженных органов или СПИДа (синдром приобретенного иммунодефицита).
У людей с измененной иммунной системой имеется повышенный риск возникновения лимфом головного и спинного мозга. Лимфомы происходят из лимфоцитов - клеток иммунной системы. Обычно они развиваются в лимфатических узлах и значительно реже в головном и спинном мозге.
Иногда отмечаются множественные случаи опухолей головного и спинного мозга у членов одной семьи. Обычно у больных с семейным раковым синдромом возникают множественные опухоли в молодом возрасте.
Нейрофиброматоз 2 типа является наследуемым заболеванием и ассоциируется с развитием шванном слухового нерва, множественными менингеомами или эпендимомами спинного мозга.
У больных туберозным склерозом (другое наследуемое заболевание) могут развиваться гигантоклеточные астроцитомы наряду с доброкачественными опухолями кожи, сердца и почек.
Синдром Von Hippel-Lindau ассоциируется с возникновением гемангиобластом (опухолей кровеносных сосудов) мозжечка или сетчатки, а также раком почки.
Возможна ли ранняя диагностика опухолей головного и спинного мозга?
В настоящее время не существует методов скрининга (доклинического выявления) опухолей головного и спинного мозга. У большинства больных выживаемость зависит в основном от типа опухоли и ее локализации и в меньшей степени от срока выявления.
В большинстве случаев ранняя диагностика и лечение в малой степени влияют на выживаемость.
Подозрение на опухоль головного и спинного мозга возникает при появлении симптомов, которые обычно развиваются постепенно и со временем отягощаются. Однако в некоторых случаях эти симптомы могут возникнуть внезапно.
Раннее выявление опухоли головного мозга зависит от ее локализации. Опухоли, возникшие в наиболее важных структурах головного мозга, могут давать симптомы в более ранние сроки, чем те, которые развились в менее важных структурах.
Опухоли головного и спинного мозга нередко нарушают функции в той области, где они возникли. Например, опухоли спинного мозга часто вызывают онемение и слабость нижних конечностей.
Опухоли головного мозга, расположенные в любой его области, могут вызывать повышение внутричерепного давления, что приводит к головной боли, тошноте, рвоте, появлению пелены пред глазами. Головная боль отмечается у 50% больных.
Указанные симптомы не являются специфичным только для опухолей головного и спинного мозга и могут встречаться при других заболеваниях. Менее 1% головных болей вызвано опухолями головного мозга. 10% припадков у взрослых являются причиной опухолей головного мозга.
Диагностика опухолей головного и спинного мозга
При подозрении на опухоль головного или спинного мозга назначается соответствующее обследование.
Во время беседы с Вами врач расспросит о признаках и симптомах заболевания, семейном анамнезе и проведет общее и неврологическое обследование. При необходимости к консультации могут быть привлечены невропатолог и нейрохирург.
Наиболее часто у людей с подозрением на опухоль головного и спинного мозга применяется компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), что позволяет установить диагноз в 95% случаев.
При позитронно-эмиссионной томографии (ПЭТ) в вену вводится радиоактивная глюкоза, а затем проводится исследование, которое дает возможность определить степень накопления глюкозы в опухолевой и нормальной тканях.
Опухоли высокой злокачественности поглощают больше глюкозы по сравнению с нормальной тканью головного и спинного мозга. С другой стороны, опухоли низкой степени злокачественности накапливают меньше сахара, чем нормальные ткани.
Этот же метод позволяет оценить эффективность проводимого лечения, а также дает возможность отличить остаточную рубцовую ткань от опухолевой.
Ангиография. В вену или артерию вводится контрастное вещество, с помощью которого оценивается кровоснабжение опухоли, что помогает лучше спланировать операцию.
Биопсия. Проведенное обследование вышеуказанными методами дает возможность предположить наличие опухоли, однако окончательный диагноз устанавливается только после микроскопического исследования подозрительного на опухоль кусочка удаленной ткани.
Спинно-мозговая пункция производится в поясничной области с целью получения небольшого количества спинномозговой жидкости для микроскопического исследования с целью выявления опухолевых клеток.
Эта процедура особенно необходима у больных лимфомой, так эта она нередко распространяется в спинномозговой канал.
Лечение опухолей головного и спинного мозга
Опухоли центральной нервной системы (ЦНС) лечатся с помощью операции, облучения и химиотерапии. Нередко используются несколько методов.
К неинфильтрирующим астроцитомам относятся: ювенильные пилоцитарные астроцитомы, возникающие наиболее часто в мозжечке молодых людей, и субэпиндемальные гигантоклеточные астроцитомы, почти всегда ассоциированные с туберозным склерозом.
В большинстве случаев все эти опухоли лечатся хирургическим путем, и лишь при неполном удалении опухоли назначается лучевая терапия.
Астроцитомы низкой степени злокачественности.
В связи с тем, что эти опухоли инфильтрируют нормальную ткань головного мозга, их нельзя излечить с помощью операции.
После максимального удаления опухоли проводится лучевая терапия. Однако облучение у таких больных дает меньший эффект по сравнению с пациентами, страдающими астроцитомами высокой степени злокачественности. В связи с этим лучевая терапия может не назначаться вообще или быть отложена до момента появления симптомов.
Астроцитомы высокой степени злокачественности.
Эти разновидности астроцитом не излечиваются хирургически.
После максимального удаления опухоли проводится лучевая терапия с последующей химиотерапией. Наиболее часто используется противоопухолевый препарат CCNU (ЦЦНУ), другие препараты и их комбинации не позволяют улучшить результаты лечения.
Данные опухоли не лечатся с помощью операции, так как они имеют тенденцию широко распространяться по всему головному мозгу.
Роль хирургии заключается лишь в биопсии (взятии подозительного на опухоль кусочка ткани для микроскопического исследования). Стандартным методом лечения лимфом головного и спинного мозга является облучение.
Химиотерапия может также оказать положительный эффект. Исключение составляют больные лимфомой в сочетании со СПИДом.
Лимфомы лучше поддаются химиотерапии по сравнению с другими опухолями головного и спинного мозга.
При этом используются разнообразные комбинации противоопухолевых препаратов. Важное место в лечении больных лимфомами таких локализаций играют кортикостероиды, назначение которых может привести к сокращению размеров опухоли.
Применение лучевой терапии в сочетании с химиотерапией нередко позволяет добиться длительного улучшения (ремиссии).
При обнаружении опухолевых клеток в спинномозговой жидкости противоопухолевые препараты вводятся в спинно-мозговой канал.
Эти опухоли нельзя излечить с помощью одной операции, хотя такое вмешательство может облегчить симптомы и продлить жизнь. В этих случаях нередко проводится химиотерапия с последующим облучением.
Данные опухоли не прорастают в нормальную ткань головного мозга и могут быть полностью удалены хирургическим путем. При наличии оставшейся опухоли назначается дополнительно лучевая терапия.
Больных с таким заболеванием можно излечить с помощью полного удаления опухоли. Некоторые опухоли, например, расположенные на основании черепа, нельзя удалить целиком. Некоторые из них являются злокачественными и могут рецидивировать (появляться вновь) после кажущегося полного удаления.
Эти опухоли обычно бывают доброкачественными и эффективно лечатся хирургическим путем. При злокачественном варианте опухоли после операции назначается облучение.
Опухоли спинного мозга.
Такие опухоли лечатся по аналогии с опухолями головного мозга. Менингеомы подлежат хирургическому лечению, как и некоторые эпендимомы спинного мозга. При неполном удалении эпендимомы проводится лучевое лечение.
Астроцитомы спинного мозга нельзя полностью удалить хирургическим путем, поэтому после биопсии назначается облучение.
Некоторые опухоли чаще возникают у детей по сравнению со взрослыми. К ним относятся: астроцитомы ствола головного мозга, герминативные опухоли, опухоли области гипофиза, краниофарингеомы, опухоли сосудистого сплетения, медуллобластомы и примитивные нейроэктодермальные опухоли.
Средняя выживаемость больных астроцитомами низкой степени злокачественности или олигодендроглиомами составляет приблизительно 6-8 лет. У пациентов с анапластической астроцитомой средняя выживаемость - около 3 лет. Средняя выживаемость у больных глиобластомой составляет 12-18 месяцев.
Мероприятия 2022 года
Архив мероприятий
Противораковое общество РОССИИ создано по инициативе ученых-онкологов и главных врачей онкологических диспансеров, представляющих более 50 регионов России, с целью претворения в жизнь программы профилактики рака в России
Опухоли головного мозга составляют 10% от всех новообразований и 4,2% от всех заболеваний нервной системы. Опухоли спинного мозга встречаются в 6 раз реже, чем опухоли головного мозга.
Этиология. Среди причин развития опухолей мозга можно назвать дизэмбриогенез. Он играет роль в развитии сосудистых опухолей, мальформаций, ганглионевром. Генетический фактор имеет значение в развитии сосудистых опухолей и нейрофибром. Этиология глиом остается мало выясненной. Развитие невриномы вестибулярно-слухового нерва связывается с вирусным поражением.
Классификация опухолей головного мозга
1. Биологическая: доброкачественные и злокачественные.
2. Патогенетическая: первичные опухоли, вторичные (метастатические) из легких, желудка, матки, молочной железы.
3. По отношению к мозгу: внутримозговые (узловые или инфильтративные) и внемозговые с экспансивным ростом.
4. Рабочая нейрохирургическая классификация: супратенториальные, субтенториальные, туберогипофизарные.
5. Патоморфологическая классификация:
1. Опухоли нейроэпителиальные (астроцитомы, олигодендроглиомы, опухоли эпендимы и хориоидного сплетения, опухоли шишковидной железы, опухоли нейронов, медуллобластомы).
2. Опухоли из оболочек нервов (невринома слухового нерва).
3. Опухоли мозговых оболочек и родственных тканей (менингиомы, менингеальные саркомы, ксантоматозные опухоли, первичные меланомы).
4. Опухоли кровеносных сосудов (капиллярная гемангиобластома)
5. Герментативно-клеточные опухоли (герминомы, эмбриональный рак, хорионкарцинома, тератома).
6. Дизонтогенетические опухоли (краниофарингиома, киста кармана Ратке, эпидермоидная киста).
7. Сосудистые пороки развития (артериовенозная мальформация, кавернозная ангиома).
8. Опухоли передней доли гипофиза (ацидофильная, базофильная, хромофобная, смешанная).
10. Метастатические (6% от всех опухолей мозга).
Глиома представляет собой специфическую опухоль нервной системы, состоящую из вещества мозга. Встречаются глиомы у взрослых и лиц пожилого возраста. Степень злокачественности глиом зависит от типа клеток глиомы. Чем менее дифференцированные клетки опухоли, тем более злокачественное течение наблюдается. Среди глиом выделяют глиобластомы, астроцитомы и медуллобластомы.
Глиобластома обладает инфильтрирующим ростом. Это злокачественная опухоль. Размеры глиобластом колеблются от ореха до крупного яблока. Чаще всего глиобластомы бывают одиночными, намного реже – множественными. Иногда в глиоматозных узлах образуются полости, иногда откладываются соли кальция. Иногда внутри глиомы происходит кровоизлияние, тогда симптоматика напоминает инсульт. Средняя продолжительность жизни после появления первых признаков заболевания около 12 месяцев. При радикальном удалении часто возникают рецидивы опухоли.
Астроцитома. Обладают доброкачественным ростом. Рост продолжается медленно и долго. Внутри опухоли образуются большие кисты. Средняя продолжительность жизни около 6 лет. При удалении опухоли прогноз благоприятный.
Медуллобластома. Опухоль, состоящая из недифференцированных клеток, не имеющих признаков ни нейронов, ни глиальных элементов. Являются такие опухоли наиболее злокачественными. Встречаются почти исключительно в мозжечке у детей (чаще мальчиков) в возрасте около 10 лет.
Среди других глиом можно назвать олигодендроглиому. Это редкая, медленно растущая опухоль. Имеет относительно доброкачественный рост. Встречается в полушариях мозга. Может подвергаться обызвествлению. Эпендимома развивается из эпендимы желудочков. Располагается в полости IV желудочка или реже в боковом желудочке. Обладает доброкачественным ростом.
Менингиомы составляют 12-13% от всех опухолей мозга и занимают второе место по частоте после глиом. Развиваются из клеток паутинной оболочки. Обладают доброкачественным ростом. Располагаются вне мозговой ткани вдоль венозных синусов. Вызывают изменения в подлежащих костях черепа: происходит образование узур, эндостоза, расширяются диплоэтические вены. Встречаются менингиомы чаще у женщин в возрасте 30-55 лет. Менингиомы делятся на конвекситальные и базальные. В некоторых случаях менингиомы обызвествляются и превращаются в псаммомы.
Опухоли гипофизарной области составляют 7-18% т всех опухолей головного мозга. Наиболее часто встречаются краниофарингиомы и аденомы гипофиза.
Краниофарингиома развивается из эмбриональных остатков жаберных дуг. Рост опухоли экспансивный. Располагается в области турецкого седла. Образует кистозные полости. Встречается в первые два десятилетия жизни.
Аденомы гипофиза развиваются из железистого гипофиза, т.е. переднего. Развиваются в полости турецкого седла. Бывают базофильные, эозинофильные и хромофобные в зависимости от типа клеток. В случае злокачественного роста опухоль называется аденокарцинома. Разрастаясь, опухоль разрушает спинку турецкого седла, диафрагму и врастает в полость черепа. Может оказывать давление на хиазму, гипоталамус и вызывает соответствующие симптомы.
Метастатические образования составляют 6% всех новообразований головного мозга. Источники метастазирования – бронхогенный рак легкого, рак молочной железы, желудка, почек, щитовидной железы. Пути метастазирования гематогенный, лимфогенный и ликворный. Чаще всего метастазы одиночные, реже множественные. Располагаются в паренхиме мозга, реже в костях черепа.
Клиника опухолей головного мозга
Клиника опухолей головного мозга состоит из трех групп симптомов. Это общемозговые симптомы, очаговые и симптомы на расстоянии.
Общемозговые симптомы возникают вследствие повышения внутричерепного давления. Комплекс общемозговых симптомов образует так называемый гипертензионный синдром. В гипертензионный синдром входят головная боль, рвота, застойные соски дисков зрительных нервов, изменение зрения, психические нарушения, эпилептические припадки, головокружение, изменение пульса и дыхания, изменения со стороны цереброспинальной жидкости.
Головная боль – один из самых частых симптомов опухоли мозга. Возникает в результате повышения внутричерепного давления, нарушения крово- и ликворообращения. В начале головные боли обычно местные, обусловлены раздражением твердой мозговой оболочки, внутримозговых и оболочечных сосудов, а также изменениями в костях черепа. Местные боли бывают сверлящие, пульсирующие, дергающие, приступообразного характера. Выявление их имеет некоторое значение для топического диагноза. При перкуссии и пальпации черепа и лица отмечается болезненность, особенно в случаях поверхностного расположения опухоли. Головные боли распирающего характера нередко возникают ночью и рано утром. Больной просыпается с головной болью, которая продолжается от нескольких минут до нескольких часов и появляется вновь на следующий день. Постепенно головная боль становится продолжительной, диффузной, распространяется по всей голове и может стать постоянной. Она может усиливаться при физическом напряжении, волнении, кашле, чиханье, рвоте, при наклонах головы вперед и дефекации, зависеть от позы и положения тела.
Рвота появляется при повышении внутричерепного давления. При опухолях IV желудочка, продолговатого мозга, червя мозжечка рвота служит ранним и очаговым симптомом. Характерно возникновение ее на высоте приступа головной боли, легкость появления, чаще утром, при перемене положения головы, нет связи с приемом пищи.
Застойные диски зрительных нервов возникают вследствие повышения внутричерепного давления и токсического влияния опухоли. Частота их появления зависит от локализации опухоли. Они почти всегда наблюдаются при опухоли мозжечка, IV желудочка и височной доли. Могут отсутствовать при опухолях подкорковых образований, поздно появляются при опухолях передней части головного мозга. Преходящее затуманивание зрения и прогрессирующее снижение его остроты указывают на застой и возможную начинающуюся атрофию дисков зрительных нервов. Помимо вторичной атрофии зрительных нервов, может наблюдаться и первичная атрофия, когда опухоль оказывает непосредственное давление на зрительные нервы, хиазму или начальные отрезки зрительных трактов в случаях ее локализации в области турецкого седла или на основании мозга.
К общемозговым симптомам опухоли относятся также эпилептические припадки, изменения психики, головокружения, замедление пульса.
Эпилептические припадки могут быть вызваны внутричерепной гипертензией и непосредственным воздействием опухоли на мозговую ткань. Припадки могут появляться во всех стадиях болезни (до 30%), нередко служат первыми клиническими проявлениями опухоли и в течение длительного времени предшествуют другим симптомам. Припадки бывают чаще при опухолях полушарий большого мозга, расположенных в коре и близко к ней. Реже припадки встречаются при глубинных опухолях полушарий большого мозга, мозгового ствола и задней черепной ямки. Припадки наблюдаются более часто в начале заболевания, при медленном росте злокачественной опухоли, чем при ее более быстром развитии.
Головокружение возникает нередко (50%) вследствие застойных явлений в лабиринте и раздражения вестибулярных стволовых центров и височных долей полушарий большого мозга. Системное головокружение с вращением окружающих предметов или собственного смещения тела встречается относительно редко, даже при невриноме слухового нерва и опухоли височной доли головного мозга. Головокружение, возникающее при изменении положения больного, может быть проявлением эпендимомы или метастаза в область IV желудочка.
Пульс при опухолях головного мозга часто лабильный, иногда определяется брадикардия. Артериальное давление может повышаться при быстрорастущей опухоли. У больного с медленно растущей опухолью, особенно субтенториальной локализации, оно нередко бывает пониженным.
Частота и характер дыхания также изменчивы. Дыхание может быть учащенным или замедленным, иногда с переходом в патологический тип (Чейна–Стокса и др.) в поздней стадии заболевания.
Цереброспинальная жидкость вытекает под высоким давлением, прозрачная, чаще бесцветная иногда ксантохромная. Содержит повышенное количество белка при нормальном клеточном составе.
Наибольшая выраженность гипертензионного синдрома наблюдается при субтенториальных опухолях, экстрацеребральной локализации с экспансивным ростом.
Очаговые симптомы связаны с непосредственным воздействием опухоли на прилежащий участок мозга. Они зависят от локализации опухоли, ее величины и стадии развития.
Опухоли передней центральной извилины. В начальных стадиях заболевания наблюдаются судороги джексоновского типа. Судороги начинаются в определенной части туловища, затем распространяются соответственно топической проекции частей тела на переднюю центральную извилину. Возможна генерализация судорожного припадка. По мере роста к судорожным явлениям начинает присоединяться центральный парез соответствующей конечности. При локализации очага в парацентральной дольке развивается нижний спастический парапарез.
Опухоли задней центральной извилины. Синдром раздражения сказывается сенсорной джексоновской эпилепсией. Возникает ощущение ползания мурашек в определенных зонах туловища или конечностей. Парестезии могут распространяться на всю половину туловища, или на все тело. Затем могут присоединиться симптомы выпадения. Возникает гипестезия или анестезия в зонах, соответствующих корковому поражению.
Опухоли лобной доли. Долгое время могут протекать бессимптомно. Наиболее характерны для опухоли лобной доли следующие симптомы. Расстройства психики. Они выражаются понижением инициативы, пассивностью, аспонтанностью, безразличием, вялостью, снижением активности и внимания. Больные недооценивают своего состояния. Иногда возникает склонность к плоским шуткам (мория) или эйфория. Больные становятся неопрятными, мочатся в неподходящих местах. Эпилептические припадки могут начинаться с поворота головы и глаз в сторону. Лобная атаксия выявляется на стороне, противоположной очагу. Больной шатается из стороны в сторону. Может быть потеря способности ходить (абазия) или стоять (астазия). Нарушения обоняния носят, как правило, односторонний характер. Центральный парез лицевого нерва возникает за счет давления опухоли на переднюю центральную извилину. Чаще это наблюдается при опухолях, локализующихся в задней части лобной доли. При поражении лобной доли может возникать феномен навязчивого хватания предметов (симптом Янишевского). При локализации опухоли в заднем отделе доминантного полушария возникает моторная афазия. На глазном дне изменения могут либо отсутствовать, либо быть двусторонние застойные соски зрительных нервов, либо застойный сосок с одной стороны и атрофичный с другой (синдром Ферстера-Кеннеди).
Опухоли теменной доли. Наиболее часто развивается гемипарез и гемигипестезия. Среди чувствительных нарушений страдает чувство локализации. Возникает астереогноз. При вовлечении левой угловой извилины наблюдается алексия, а при поражении надкраевой – двусторонняя апраксия. При страдании угловой извилины в месте перехода в затылочную долю мозга развивается зрительная агнозия, аграфия, акалькулия. При поражении нижних отделов теменной доли появляется нарушение право-левой ориентации, деперсонализация и дереализация. Предметы начинают казаться большими или наоборот уменьшенными, больные игнорируют свою собственную конечность. При страдании правой теменной доли может возникать анозогнозия (отрицание своего заболевания), либо аутотопагнозия (нарушение схемы тела).
Опухоли височной доли. Наиболее часто встречается афазия сенсорная, амнестическая, может возникать алексия и аграфия. Эпилептические припадки сопровождаются слуховыми, обонятельными, вкусовыми галлюцинациями. Возможны зрительные нарушения в виде квадрантной гемианопсии. Иногда появляются приступы системного головокружения. Большие опухоли височной доли могут вызывать вклинение мозгового вещества височной доли в вырезку намета мозжечка. Это проявляется глазодвигательными расстройствами, гемипарезом или явлениями паркинсонизма. Наиболее часто при поражении височной доли возникают расстройства памяти. Больной забывает имена родственников, близких, названия предметов. Общемозговые симптомы при опухолях височных долей выражены значительно.
Опухоли затылочной доли. Встречаются редко. Наиболее характерны зрительные расстройства. Развивается оптическая агнозия.
Опухоли ствола мозга. Вызывают альтернирующие параличи.
Опухоли мосто-мозжечкового угла. Как правило, это невриномы слухового нерва. Первым признаком может быть шум в ухе, затем происходит снижение слуха вплоть до полной глухоты (отиатрическая стадия). Затем присоединяются признаки поражения других черепных неврвов. Это V и VII пары. Возникает невралгия тройничного нерва и периферический парез лицевого нерва (неврологическая стадия). В третьей стадии происходит блокада задней черепной ямки с выраженными гипертензионными явлениями.
Опухоли гипофиза. Вызывают битемпоральную гемианопсию вследствие сдавления хиазмы. Возникает первичная атрофия зрительных нервов. Развиваются эндокринные симптомы, адипозо-генитальная дистрофия, полидипсия. На рентгенограммах турецкое седло увеличено в размерах.
Диагностика. Осуществляется на основании клинической картины заболевания. Среди дополнительных методов можно назвать ликворологическую диагностику. Значение ее сейчас уменьшается. Основная диагностика осуществляется с помощью КТ и МРТ.
Лечение
Проводится дегидратационная терапия глюкокортикостероидами. За счет уменьшения отека подлежащего вещества мозга может наблюдаться некоторый регресс симптоматики. В качестве мочегонных средств могут использоваться осмодиуретики (маннитол).
Хирургическое лечение наиболее эффективно при внемозговых опухолях (менингиомах, невриномах). При глиомах эффект оперативного лечения ниже и после оперативного вмешательства остается неврологический дефект.
Типы оперативных вмешательств:
Краниотомия проводится на поверхностных и глубинных опухолях.
Стереотаксическое вмешательство проводится в том случае, если опухоль расположена глубоко и дает минимальные клинические проявления.
Опухоль может быть удалена радикально и осуществлена резекция ее части.
Среди других методов лечения необходимо назвать лучевую терапию и химиотерапию.
Опухоли центральной нервной системы лечение 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
Содержание:
1. Общие сведения о происхождении опухолей ЦНС
К опухолям ЦНС относятся опухоли головного и спинного мозга.
Первичные опухоли ЦНС развиваются из мутировавших клеток, составляющих центральную нервную систему (нейронов (редко), глиальных клеток, эндотелиальных клеток сосудов, клеток, образующих оболочки мозга или оболочки нервов и др.), или их предшественников (стволовых клеток).
Вторичные (метастатические) опухоли ЦНС (как правило, головного мозга) развиваются из занесенных в головной мозг током крови клеток, отделившихся от опухоли, расположенной за пределами ЦНС (например, рака легкого или молочной железы). Также структуры ЦНС (чаще спинной мозг) могут быть поражены опухолями, растущими из соседних органов и тканей (позвоночника и черепа, мягких тканей и др.).
2. Какие бывают формы опухолей ЦНС
Опухоли ЦНС – собирательное понятие и включают обширную группу доброкачественных и злокачественных новообразований, различающихся по своему клиническому течению, прогнозу и методам лечения.
Из злокачественных опухолей наиболее часто встречаются глиобластома (опухоль из нейроглии – сложного комплекса вспомогательных клеток нервной системы, которые окружают нейроны и выполняют важные функции при развитии и поддержании структуры ЦНС) и метастатические опухоли.
Из доброкачественных опухолей наиболее часто встречаются менингиомы (опухоли из оболочек головного и спинного мозга), шванномы (синонимы - неврилеммомы, невриномы) (опухоли из оболочек нервов).
3. Некоторые эпидемиологические данные (статистика) по опухолям ЦНС
Первичные злокачественные опухоли ЦНС в структуре всей онкологической заболеваемости составляют около 1,5 %. У детей опухоли ЦНС встречаются значительно чаще (≈ в 20 %) и уступают только лейкозам. В абсолютных значениях заболеваемость увеличивается с возрастом.
Мужчины болеют в 1,5 раза чаще женщин, белые – чаще, чем представители других рас. На одну опухоль спинного мозга приходится свыше 10 опухолей головного мозга. Метастатические опухоли ЦНС (преимущественно головного мозга) развиваются у 10-30 % пациентов со злокачественными опухолями других органов и тканей. Предполагается, что они встречаются даже чаще, чем первичные опухоли ЦНС.
Наиболее часто в головной мозг метастазируют рак легкого, молочной железы, меланома кожи, рак почки и колоректальный рак.
4. Группы риска и факторы, предрасполагающие к развитию опухолей ЦНС
Абсолютное большинство (более 95 %) первичных опухолей ЦНС возникает без видимых причин.
К факторам риска развития заболевания относятся облучение и отягощенная наследственность (нейрофиброматоз I-го и II-го типов и др.). Влияние мобильной связи на возникновение опухолей ЦНС в настоящее время НЕ ДОКАЗАНО, но контроль за воздействием этого фактора продолжается.
5. Симптомы развития опухолей ЦНС
Опухоли ЦНС проявляются головной болью, психическими нарушениями, судорожными приступами или их бессудорожными эквивалентами, нарушением функции черепных нервов (обоняния, зрения, слуха и др.), нарушением функции рук иили ног, нарушением чувствительности (при опухолях головного мозга), а также болями в спине, руках и ногах, нарушением чувствительности и движений в руках иили ногах, нарушением мочеиспускания и дефекации (при опухолях спинного мозга).
Опухоли в области гипофиза могут также вызывать различные эндокринные нарушения. Эти симптомы характерны не только для опухолей ЦНС и возникают также (и со значительно большей частотой) при других заболеваниях и травмах ЦНС.
Течение заболевания при опухолях ЦНС
Течение заболевания при опухолях ЦНС мягких тканей зависит от ее степени злокачественности и расположения в пределах ЦНС. При расположении в функционально важных зонах ЦНС даже доброкачественные опухоли могут представлять серьезную угрозу жизни и здоровью пациента.
Злокачественные опухоли принято делить на высокозлокачественные (низкодифференцированные) и низкозлокачественные (высокодифференцированные).
- Высокозлокачественные опухоли характеризуются быстрым ростом и плохим прогнозом вследствие резистентности (устойчивости) к любым видам лечения (хирургии, лучевой терапии, химиотерапии).
- Низкозлокачественные и доброкачественные опухоли растут медленно и прогноз при них благоприятнее. Особенностью опухолей ЦНС является то, что они крайне редко метастазируют за пределы ЦНС.
6. Диагностика опухолей ЦНС
Диагностика саркомы проводится путем осмотра невролога, применения средств современной медицинской визуализации (рентгеновская компьютерная иили магнитно-резонансная томография с внутривенным контрастным усилением). Необходимость других дополнительных методов обследования определяется индивидуально.
1. Методы обследования перед назначением лечения
Золотым стандартом диагностики опухолей ЦНС является выполнение магнитно-резонансной томографии с внутривенным контрастным усилением. При отсутствии данного оборудования в определенных случаях допустимо проведение рентгеновской компьютерной томографии с внутривенным контрастным усилением. Последняя также проводится при наличии противопоказаний для проведения магнитно-резонансной томографии (наличие у пациента ферромагнитных инородных тел или имплантатов, кардиостимулятора и др.).
Эти же исследования могут повторяться, если до операции проводится химиотерапии или лучевая терапия (с целью оценки их эффективности).
В сложных диагностических случаях, а также при нехарактерном клиническом течении с целью уточнения диагноза может потребоваться биопсия патологического образования ЦНС.
Вид опухоли и степень ее злокачественности устанавливаются на основании данных морфологического исследования фрагмента опухоли, полученного путем биопсии. Для уточнения распространенности опухоли при подозрении на метастатическое поражение ЦНС и выработки оптимальной тактики лечения проводится рентгеновская компьютерная томография органов грудной клетки, брюшной полости, малого таза. другие необходимые исследования.
2. Стадирование опухолей ЦНС
В отличие от большинства других злокачественных новообразований, опухоли ЦНС не классифицируются по стадиям. Они подразделяются по степени злокачественности, при этом, также в отличие от большинства других злокачественных опухолей, в эту классификацию включаются также доброкачественные новообразования ЦНС.
- I степень Доброкачественные опухоли (медленно растущие опухоли, которые могут быть излечены только при помощи хирургии);
- II степень Опухоли промежуточной, неопределенной и низкой степени злокачественности (медленно растущие опухоли, которые, однако, склонны к рецидивированию после проведенного лечения вследствие своего инфильтративного характера роста (прорастания в нормальные ткани);
- способны трансформироваться в высокозлокачественные опухоли;
- III степень Высокозлокачественные опухоли, требующие проведения лучевой терапии иили химиотерапии;
- IV степень Высокозлокачественные опухоли, быстро растущие, несмотря на проводимое лечение.
Лечение опухолей ЦНС
Выбор метода лечения опухоли ЦНС зависит от ее степени злокачественности, распространенности и локализации.
Хирургическое лечение.
Как правило, лечение опухолей ЦНС начинается с хирургического компонента. Его целью является максимально возможное удаление опухоли. При этом хирург пытается нанести наименьшую возможную травму здоровой ткани мозга. Качество жизни пациента при этом является приоритетом.
Кроме того операция позволяет получить образцы ткани опухоли для установления точного морфологического диагноза. Это важно для выбора в дальнейшем методов лучевой терапии и химиотерапии. В тех случаях, когда опухоль полностью удалить невозможно (как правило, при расположении в функционально важных зонах ЦНС), проводится ее частичное удаление.
В некоторых ситуациях возможно только проведение биопсии опухоли.
Лучевое лечение.
При лечении высокозлокачественных опухолей ЦНС после выполнения хирургического компонента выполняется контрольное исследование (рентгеновская компьютерная иили магнитно-резонансная томография с внутривенным контрастным усилением).
Далее, в зависимости от морфологического строения опухоли, проводится облучение ложа опухоли (остаточной опухоли) с прилегающими к нему отделами мозга, всего головного мозга или же и головного, и спинного мозга одновременно. Начало проведения лучевой терапии не позднее 8 недель после операции.
При лечении опухолей ЦНС низкой степени злокачественности лучевая терапия проводится при невозможности полного удаления опухоли. При лечении доброкачественных опухолей ЦНС лучевая терапия также проводится при невозможности выполнения хирургического лечения.
В последние годы в арсенале лучевой терапии появился особый метод лучевого лечения опухолей ЦНС малых размеров – стереотаксическая радиохирургия радиотерапия.
Суть метода заключается в высокоточном подведении к опухоли больших доз излучения в короткие сроки. При этом удается воздействовать на опухоли, которые ранее считались нечувствительными к облучению.
Химиотерапия
Химиотерапияприменяется при лечении высокозлокачественных опухолей ЦНС, в том числе (при глиальных опухолях высокой степени злокачественности) на фоне лучевой терапии. При глиальных опухолях низкой степени злокачественности химиотерапия применяется опционально, при невозможности проведения хирургии и лучевой терапии.
Как правило, химиотерапия дополняет хирургический и лучевой методы лечения, однако, при некоторых редко встречающихся опухолях ЦНС, таких как лимфомы или герминоклеточные опухоли, она является основным методом лечения.
2. Наблюдение и обследование после проведенного лечения
Диспансерное наблюдение за пациентами с опухолями ЦНС низкой (I-II) степени злокачественности осуществляется после окончания лечения в течение первого года – 1 раз в 6 месяцев, в дальнейшем – 1 раз в год.
При опухолях высокой (III-IV) степени злокачественности МРТ обследование проводится 1 раз в 3 месяца в 1-й год, в дальнейшем – каждые 4-6 месяцев. При возникновении тревожащих пациента симптомов следует немедленно (не дожидаясь контрольных сроков) обратиться за медицинской помощью.
При глиобластоме первый контрольный осмотр выполняется через 1 мес. после завершения лучевой терапии (МРТ-исследование). Для дифференциальной диагностики радионекроза и продолженного роста опухоли после комбинированного лечения может быть целесообразна МР-спектроскопия.
Инструментальное обследование включает:
- магнитно-резонансную томографию с внутривенным контрастным усилением;
- при метастатическом поражении ЦНС - консультацию профильного врача-онколога с выполнением необходимых обследований согласно его рекомендациям;
- другие исследования (по показаниям).
При возникновении рецидива высокозлокачественной опухоли решение о тактике лечения принимается консилиумом в составе нейрохирурга, радиационного онколога и химиотерапевта.
При рецидивах низко злокачественных опухолей, в первую очередь, рассматривается вопрос о возможности хирургического лечения.
Профилактика и раннее выявление опухолей ЦНС
Специфической профилактики опухолей ЦНС нет, так как современной медицинской науке не известны факторы их вызывающие.
В отделении нейрохирургии ГКБ им. А. К. Ерамишанцева проводят операции по удалению опухолей спинного мозга. Специалисты применяют прогрессивные технологии и методики.
- Лечение менингиомы
- Лечение краниофарингиомы
- Лечение кисты головного мозга
- Лечение глиобластомы
- Лечение астроцитомы
- Лечение гемангиобластомы
Спинной мозг – отдел центральной нервной системы, который передает нервные импульсы от головного мозга к другим органам и системам, и в обратном порядке. Также он отвечает за нормальное функционирование мышц скелета, принимает участие в деятельности систем:
- дыхательной;
- сердечно-сосудистой;
- мочеполовой;
- пищеварительной.
Опухоли в спинном мозге или те, что расположены рядом, способны нанести непоправимый вред всему организму. Несмотря на то, что новообразования в спинном мозге диагностируются нечасто, для своевременного обнаружения патологии важно владеть некоторой полезной информацией. Болезнь может годами не давать о себе знать, а за упущенное время опухоль способна поразить соседние органы.
Классификация недуга
Образования в спинном мозге классифицируют согласно разным параметрам, имеющим значение для диагностики и дальнейшего лечения опухоли. В первую очередь, патология подразделяется на следующие типы:
- Первичный. Клетки новообразования состоят из нервных либо мозговых клеток.
- Вторичный. Является метастазами опухоли, расположенной в другом месте.
Зависимо от анатомической локализации опухоли подразделяются на:
- эпендимомы;
- астроцитомы;
- гемангиобластомы;
- олигодендроглиомы;
Экстрамедуллярные. Новообразования находятся вне мозга и составляют 80-82% из общего числа опухолей. Локализуются возле спинного мозга, не исключено их врастание. Экстрамедуллярные образования также классифицируют на:
- субдуральные (интрадуральные): поражают твердую оболочку спинного мозга и нервные корешки;
- эпи- или экстрадуральные (позвонковые): располагаются по обе стороны мозговой оболочки, представляют собой метастазы, незлокачественные и злокачественные опухоли.
По отношению к позвоночному каналу, новообразования бывают:
- Интравертебральные. Локализация – внутри спинномозгового канала.
- Экстравертебральные. Для них характерно разрастание извне позвоночного канала.
- Экстраинтравертебральные. Опухоли данного типа напоминают песочные часы. Одна часть расположена внутри позвоночного канала, другая – извне.
По типу распространения выделяют разновидности новообразований:
- краниоспинальные;
- шейного, грудного или пояснично-крестцового отделов;
- копчиковые и нижних крестцовых сегментов;
- конского хвоста.
По типу гистологии опухоли подразделяются на следующие:
- менингиомы;
- шваноммы;
- невриномы;
- ангиомы;
- гемангиомы;
- гемангиоперицитомы;
- эпендиомы;
- саркомы;
- олигодендроглиомы;
- медуллобластомы;
- астроцитомы;
- липомы;
- холестеатомы;
- демрмоиды;
- эпидермоиды;
- тератомы;
- хондромы;
- хордомы;
- метастазы.
Наиболее часто встречаются менингиомы. Все виды опухолей спинного мозга (ОСМ) являются патологическими новообразованиями – доброкачественными или злокачественными.
Причины образования опухолей спинного мозга
Появлению новообразований данного типа могут предшествовать следующие рискообразующие факторы:
- воздействие радиации на организм;
- ультрафиолетовое облучение;
- плохая экологическая ситуация;
- частое использование мобильного телефона;
- нахождение вблизи высоковольтных линий;
- воздействие микроволнового и электромагнитного излучения от бытовых приборов;
- влияние химических веществ или ядерных отходов;
- курение;
- генетические аномалии;
- употребление продуктов с нитратами и канцерогенами;
- семейный анамнез рака кожи, мочевого пузыря, молочной и поджелудочной железы.
Вероятность появления болезни также увеличивается с возрастом. Кроме того, медики выделяют специфические причины ОСМ:
- наследственный нейрофиброматоз;
- заболевание Хиппель-Линдау.
Появлению опухолей спинного мозга, как и других видов рака, обязаны также постоянные стрессы, отсутствие эмоционального равновесия.
Симптомы опухоли спинного мозга
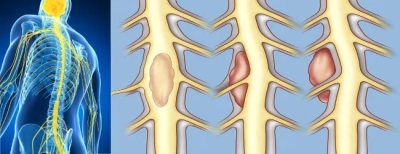
Комплекс симптомов зависит от этиологии и тяжести патогенеза недуга. На начальной стадии развития болезни симптоматика выражена слабо. Преимущественно больной не подозревает о наличии опасного процесса в организме. Лечение опухоли спинного мозга наиболее эффективно при своевременном обращении за врачебной помощью. Поэтому при появлении следующих признаков, лучше показаться специалисту:
- боли в области спины либо шеи, как правило, переходящие на другие части тела;
- потеря чувствительности конечностей;
- нарушение функций двигательно-опорного аппарата;
- нарушение координации движений;
- онемения, как в месте локализации опухоли, так и в конечностях, в области головы, грудной клетки и живота;
- парезы;
- нарушение работы мочеполовой системы;
- дисфункция кишечника;
- снижение потенции;
- бесплодие;
- повышение внутричерепного или артериального давление;
- головные боли;
- повышение температуры тела;
- утрата массы тела.
Даже при незначительном дискомфорте в области спины необходимо обратиться к врачу. Клиническая картина ОСМ часто походит на остеохондроз или межпозвоночную грыжу.
Кроме того, спинномозговые опухоли включают такие синдромы:
1.Корешковый. Наблюдаются интенсивные боли, что усиливаются при кашле и чихании, при наклонах головы и физических нагрузках.
2.Броун-Секара. Клиническая картина выражена сенсорными расстройствами, в том числе снижением мышечно-суставной чувствительности и уменьшением температурного и болевого восприятия.
3.Полное поперечное поражение. В данном случае присутствуют расстройства тазовых функций и развитие пролежней, парезы.
Немалую роль в проявлении тех или иных симптомов играют размеры, тип и стадия развития онкопатологии. Один из самых главных признаков, который не стоит игнорировать – постоянная боль в спине, независящая от физических нагрузок. Прием обезболивающих препаратов при ОСМ не дает длительного эффекта.
Диагностика опухолей спинного мозга
Наличие современного диагностического комплекса в нейрохирургическом отделении городской клинической больницы имени А.К.Ерамишанцева позволяет проводить качественные анализы. Диагностика помогает выявить онкогены в крови пациента при наследственной предрасположенности. Прогрессивные технологии и методики предоставляют возможность:
В нашей клинике, после осмотра у невролога, применяются следующие методы дальнейшего мониторинга с целью определения местоположения и распространения онкообразования и его гистологического типа, выявления нарушений проходимости ликвора:
- магнитно-резонансная томография;
- УЗИ;
- компьютерная томография;
- радионуклидная диагностика;
- спинномозговая пункция и дальнейший анализ ликворной жидкости.
МРТ позвоночника сегодня считается наиболее безопасным и информативным методом исследования. Для максимально точной постановки диагноза необходимо провести исследование образцов тканей опухоли.
Способы лечения болезни
Основной метод лечения опухоли спинного мозга – ее удаление хирургическим путем. Операции назначаются после проведения полного обследования больного и точной постановки диагноза. Сегодня возможности нейрохирургов значительно увеличивает новейшее медицинское оснащение:
- техника для эндоскопии предоставляет возможность получить доступ к опухолям в труднодоступных местах;
- благодаря микрохирургическим инструментам, снижается риск проявления осложнений во время и после процедуры.
В наличии в нашем отделении нейрохирургии современные операционные микроскопы производства Германии с высшей степенью разрешения. Их применение позволяет хирургам не повредить здоровые участки.
Период восстановления после удаления опухолей доброкачественного характера колеблется от нескольких месяцев до двух лет. В 70% случаев удается добиться полного восстановления. В случае с интрамедуллярными и недоброкачественными образованиями, перспектива не такая утешительная. Метастатические опухоли, как правило, неоперабельные.
Дальнейшее лечение опухоли спинного мозга после хирургического вмешательства включает:
Для реабилитации пациента назначаются физиотерапевтические методы, фиксацию позвоночника снаружи, обучение ходить заново. Целесообразно проведение социальной и психологической реабилитации.
Записаться на прием можно по контактному номеру. Мы предоставим бесплатную консультацию о лечении опухоли спинного мозга, приблизительных ценах и ответим на другие интересующие вопросы.
Стоимость оперативного удаления зависит от вида опухоли и характера хирургической процедуры. Мы гарантируем выполнение операций на высшем уровне и по адекватным ценам.
Операция по удалению опухолей спинного мозга
Новообразования в спинном мозге человека могут носить доброкачественный и злокачественный характер. Преимущественно для лечения назначается операция. Хирургическое вмешательство проводится после полного обследования пациента, с помощью магнитно-резонансной и компьютерной томографии, а также УЗИ. Также понадобится спинномозговая пункция, с целью анализа ликворной жидкости и проведение радионуклидной диагностики. Современные методы исследования позволяют максимально точно, определить размеры, локализацию и тип опухоли в спинном мозге.
Показания для проведения операции
В случае стремительного развития опухоли, увеличения ее до больших размеров, показано оперативное вмешательство. Метастатические образования, в большинстве, случаев неоперабельные. Кроме того, учитывается возраст, наличие хронических болезней у пациента и место расположения опухоли. После предварительных исследований, осмотра у невролога и нейрохирурга, хирургические манипуляции назначаются в индивидуальном порядке. Новейший инструментарий для эндоскопии и микрохирургические приборы позволяют проводить операции в нашей клинике, даже в труднодоступных участках и со сниженным риском возникновения осложнений у больного.
Читайте также:

