Оперативное лечение деформирующего артроза крупных суставов реферат
Обновлено: 02.07.2024
Деформирующий артроз - это хроническое заболевание хрящевой и костной тканей, которое связано с постепенным разрушением суставного хряща и утратой подвижности в сочленении. Из-за трения и микротравматизации головки вовлеченных костей начинают разрастаться и сплющиваться, что приводит к изменению внешнего вида сустава. Оставленный без лечения, деформирующий остеоартроз суставов может повлечь полную или частичную инвалидность больного с утратой способности заботиться о себе самостоятельно.
Наиболее подвержены этой болезни люди в возрасте от 45 лет. С возрастом риск заболевания растет.
Причины деформирующего артроза
Основная причина остеоартроза - это возрастные изменения, связанные с гормональной перестройкой организма, снижением прочности хрящевой и костной ткани, замедлением метаболизма и ухудшением микроциркуляции крови из-за износа сердца и сосудов. Однако ряд причин деформирующего артроза может спровоцировать болезнь и в молодом возрасте;:
- физическое или эмоциональное перенапряжение;
- неудобно оборудованное рабочее место;
- травма, инфекция или перенесенная операция;
- переохлаждение (в т.ч. из-за сквозняков);
- злоупотребление спиртным и табачными изделиями;
- депрессия и другие изменения обменных процессов;
- избыточный вес;
- специфика профессиональной деятельности (работа в горячих цехах, с вибрирующими инструментами или на транспорте, температурные перепады, поднятие тяжестей).
На основании причин деформирующий артроз разделяют на первичный и вторичный. Первичный остеоартроз возникает непосредственно под воздействием внешних или возрастных факторов. Вторичныйже опосредован - его запускает другая болезнь (например, сахарный диабет, ревматоидный артрит, некротическая патология в тазобедренном суставе, болезнь Пертеса и прочее).
Симптомы деформирующего артроза
Деформирующий артроз чаще всего поражает колени, плечевые, тазобедренные суставы, мелкие суставы стопы и кисти, а также суставы шейного и поясничного отделов позвоночника. Женщины болеют в два раза чаще, чем мужчины. Бить тревогу и отправляться к врачу стоит при появлении уже первых признаков деформирующего артроза:
- боль, локализованная в области сустава, которая нарастает со временем;
- ощущение преграды при движении, скованность, периодическое “защемление”;
- болезненность и грубый хруст при резких движениях, которые повторяются раз за разом;
- отек и увеличение сустава в размерах;
- появление признаков воспаления (повышение температуры в околосуставных тканях);
- чувствительность к изменениям погоды;
- ощущение спазма и усталости в мышцах, их постепенное истончение.
Боль особенно ощутима после физических нагрузок, длительного пребывания в одной и той же позе. Утром пациенту сложно приступить к повседневным делам без предварительной получасовой разминки.
Постепенно боль переходит из эпизодической в постоянную, начинает мучить больного и по ночам, начинается заметная деформация сустава.
Стадии деформирующего артроза
Определение степени деформирующего артроза - основополагающий фактор для подбора лечения и составления индивидуального прогноза для больного. Установление степени позволяет достоверно отследить темпы прогрессирования болезни.
Выделяют три стадии деформирующего артроза.
Деформирующий артроз 1 степени
Эту стадию также называют стадией компенсации, поскольку организму удается компенсировать дефицит хрящевой ткани за счет возможностей опорно-двигательного аппарата. При деформирующем артрозе 1 степени изменения хрящевой структуры невелики и трудно диагностируются при помощи рентгенологического исследования.
Наблюдается утрата эластичности и повышенная утомляемость при физических нагрузках. После занятий спортом, работы или переноса тяжестей в суставах может возникать дискомфорт, связанный с перенапряжением мышц. Больному требуется более продолжительный отдых, сокращается выносливость, появляются периодические боли и/или регулярно повторяющийся хруст. На этой стадии консервативное лечение наиболее эффективно и, в некоторых случаях, позволяет полностью победить болезнь.
Деформирующий артроз 2 степени
Деформирующий артроз 2 степени - это субкомпенсированная патология. Боль сопутствует любым нагрузкам на сустав, включая повседневные, во время выполнения бытовых или профессиональных обязанностей.
Во время аппаратных исследований (рентген, УЗИ) заметно истончение хряща и уплотнение головок субхондральных костей. При этом в теле кости могут появляться кисты - полости, заполненные жидкостью, которые снижают прочность головки и могут стать причиной ее перелома. Питание хряща на 2 стадии болезни нарушено - чтобы восстановить его, требуется интенсивная терапия и высокая ответственность со стороны пациента. Для стадии субкомпенсации характерно появление остеофитов - костных наростов, которые нарушают здоровое сцепление и взаимодействие суставных поверхностей.
Деформирующий артроз 3 степени
При деформирующем артрозе 3 степени наступает состояние декомпенсации. Синовиальный хрящ разрушен настолько, что обнажает костные головки полностью или частично. Сустав деформируется настолько, что это видно со стороны невооруженным глазом. Амплитуда движений в суставе сильно сокращается, появляются явные симптомы воспаления - локальное повышение температуры (кожа над сочленением становится горячей, чувствительной, краснее) и боль, которая беспокоит пациента почти постоянно.
На рентгене заметно критическое сужение суставной щели. Медикаментозная терапия на этом этапе уже неэффективна - улучшить ситуацию можно только хирургически.
Как лечить деформирующий артроз
Лечение при деформирующем артрозе направлено на снятие боли и отека, а также регенерацию поврежденного синовиального хряща и возврат пациента к нормальной жизни.
Для этого рекомендован прием противовоспалительных и хондропротекторных препаратов, лечебная гимнастика и диета, массаж, мануальная терапия, а также ношение фиксирующих бандажей и повязок, которые снижают риск травматизации сустава (особенно, если больной страдает от гипермобильности поврежденных сочленений). Какой врач лечит деформирующий артроз? За листом назначений стоит обратиться к ортопеду-травматологу, однако могут понадобиться консультации и других специалистов - например, эндокринолога, ревматолога, хирурга.
Лекарства в лечении деформирующего артроза на поздних стадиях малоэффективны. Запущенная болезнь может стать показанием к операции. В этих случаях, в зависимости от состояния, требуется:
- артротомия;
- резекция плечевого сустава;
- эндопротезирование (гемиартропластика, тотальная артропластика).
Физиотерапия
Физиотерапия при деформирующем артрозе суставов направлена на улучшение кровообращения и метаболизма, ускорение регенерации хрящевой ткани, устранение боли в воспаления и поддержание функции мышц и связок. С этой целью применяются следующие методики:
- электрофорез;
- магнитотерапия;
- лазеротерапия;
- гальванизация;
- оксигенотерапия;
- электромиостимуляция;
- ультразвуковая терапия;
- диадинамотерапия;
- иглорефлексотерапия;
- ударно-волновая терапия;
- парафинотерапия, озокерит, компрессы;
- массаж;
- грязелечение, скипидарные ванны.
Массаж при деформирующем артрозе
Массаж при деформирующем артрозе суставов помогает снять мышечный спазм, улучшить питание суставных структур, борется с атрофией мышц и связок, которые поддерживают изношенное сочленение. Массаж помогает восстановить иннервацию и уменьшить боль, разрушить склейки эндомизия, которые образуются от бездействия пораженного сустава.
Как при лечебном, так и при самомассаже используются три типа движений (порядок соблюден):
- разогревающие (круговые, легкие похлопывания, поглаживания);
- растягивающие (вдоль мышц);
- разминающие (глубокое воздействие проминанием, выжиманием).
Массаж проводится не только непосредственно над суставом - чтобы улучшить метаболизм и компенсаторную функцию мышц важно массировать и прилегающие части тела. Если поражен сустав только с одной стороны (например, левое колено), вторая тоже подвергается массажному воздействию.
Избегайте болевых ощущений при массаже - воздействие должно быть щадящим, нарастать постепенно.
Если процедура проводится раз в день, она должна длиться не менее 15-25 минут, если 2-3 раза - не более 10 минут. Заканчивайте сеанс всегда поглаживанием и прогреванием. Первый эффект наступит спустя 2-3 сеанса.
При деформирующем артрозе суставов занятия ЛФК преследуют несколько целей, как то: снятие болевого синдрома и дискомфорта, укрепление мышц и сосудов, поддержание и восстановление подвижности в суставе, улучшение обменных процессов, закрепление ремиссии и улучшение общего психоэмоционального состояния пациента.
Список упражнений индивидуален для деформирующего артроза различных локализаций. Перечень ниже способствует общему укреплению мышц и может быть дополнен по назначению врача:
- Сядьте на стул и сцепите руки на затылке. Прогнитесь назад, насколько сможете, упираясь лопатками в спинку стула. 5 подходов.
- Лежа на спине, руки сложены под затылком, ноги полусогнуты, ступни стоят на полу. Напрягите мышцы спины и живота и задержитесь на несколько секунд.
- Лежа на спине, сведите полусогнутые ноги вместе. Поочередно наклоняйте их то влево, то вправо, таким образом, чтобы внешняя сторона бедра полностью лежала на полу.
- Сидя на стуле, расположите ладони под собой, как бы придерживая себя за заднюю поверхность бедра. Постепенно сведите лопатки, насколько возможно.
- Лежа на спине, поднимите голову, глядя перед собой параллельно положению тела. Задержитесь на 10 секунд, затем отдохните пять и снова повторите. До 8 раз.
- Медленно отведите голову назад, пытаясь коснуться затылком спины и задержитесь на несколько секунд в конечной точке. При этом Вы должны ощущать статическую нагрузку. 10 раз.
Лекарства от деформирующего артроза
Лекарственная терапия деформирующего артроза эффективна на 1-й и 2-й стадиях заболевания, когда деструктивные процессы в хряще и кости можно остановить с сохранением подвижности в суставе.
Фармакотерапия начинается с назначения противовоспалительных препаратов, вторичным эффектом которых является снижение болезненности. Также важно снять мышечные спазмы, улучшить кровообращение в пораженной части тела. Для регенерации хряща и продления ремиссии используются хондропротекторы.
Противовоспалительные
Противовоспалительные средства бывают стероидными и нестероидными. Лечение деформирующего артрозаначинается с нестероидных препаратов, которые назначаются в виде таблеток или вводятся внутривенно или внутримышечно (чтобы защитить слизистую желудка). Для облегчения симптомов и в качестве вспомогательного средства НПВС могут использоваться наружно - в виде таблеток, гелей, кремов, компрессов.
В минимальных “рабочих” дозировках для лечения деформирующего артроза назначается:
- артрадол;
- кетопрофен,
- диклофенак (диклак);
- ибупрофен;
- мелоксикам (мовалис) или пироксикам;
- индометацин.
При приеме НПВС в виде таблеток рекомендует параллельный прием омепразола для погашения побочных эффектов. Самолечение нестероидными средствами крайне нежелательно: только врач может подобрать наиболее щадящий, и при этом эффективный препарат в нужной дозировке с учетом стадии, причины деформирующего артроза и состояния здоровья пациента.
Если НПВС оказываются неэффективны, для купирования обострений артроза врач может назначить гормональные препараты - кортикостероиды:
- дипроспан;
- гидрокортизон;
- кеналог (триамцинолон).
Как правило, данные средства используют в виде внутрисуставных инъекций короткими курсами.
Хондропротекторы
Для улучшения движения в суставе назначаются хондропротекторы - препараты, которые стимулируют выработку суставной жидкости и запускают процессы регенерации суставного хряща. Принимать их необходимо длительными курсами в течение 3-6 месяцев.
К хондропротекторам относятся препараты на основе хондроитин сульфата, глюкозамин сульфата, коллагена и гиалуроновой кислоты, которые могут дополняться витамином С и другими антиоксидантными компонентами. Например:
- артракам;
- терафлекс;
- остенил;
- гиастат;
- алфлутоп.
Спазмолитики
Спазмы вызывают разрушение мышечной ткани и ускоряют ее дистрофию, сокращают диапазон произвольных движений в суставе, отрицательно сказываются на психоэмоциональном состоянии пациента. Чтобы воспрепятствовать этому в лечении деформирующего артроза используются:
- мидокалм;
- спазмалгон;
- толперизон;
- сирдалуд;
- катадолон.
Ангиопротекторы
Для улучшение метаболизма и микроциркуляции крови в околосуставных тканях используются ангиопротекторы и венотоники:
- актовегин;
- репарил;
- экстракт конского каштана;
- никотиновая кислота;
- пентоксифиллин;
- троксевазин.
Питание при деформирующем артрозе
Правильное питание при деформирующем артрозе помогает избавиться от лишнего веса, если таковой имеется. Убрать избыточные килограммы - первоочередная задача, в особенности, при артрозе коленных, голеностопных, тазобедренных и поясничных межпозвоночных суставов.
Также важно насытить организм питательными веществами, которые помогают укрепить хрящевую и костную ткань, ускорить их регенерацию.
И третье правило диеты для больного остеоартрозом заключается в том, чтобы исключить аллергены и вредные вещества, которые способствуют разрушению сустава.
С этой целью ограничивают потребление таких продуктов:
- высокоуглеводные изделия и источники трансжиров (выпечка, газировка, белый хлеб, фабричные десерты, фастфуд, полуфабрикаты, колбасные изделия, блюда из картофеля);
- блюда с повышенным содержанием соли и специй (чипсы и другие снеки к пиву, маринады);
- алкоголь и декофеинизированный кофе.
Лучше разнообразить меню продуктами с высоким содержанием белка, антиоксидантов и витаминов - мясом, рыбой, яйцами, молокопродуктами, свежими овощами и фруктами. Готовить лучше на пару, под крышкой или в фольге.
Что такое остеоартроз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Фомичев А. А., ортопеда со стажем в 9 лет.
Над статьей доктора Фомичев А. А. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Остеоартроз (артроз) — заболевание суставов, характеризующееся дегенеративным изменением покрывающего кость хряща, проще говоря, его разрушением.
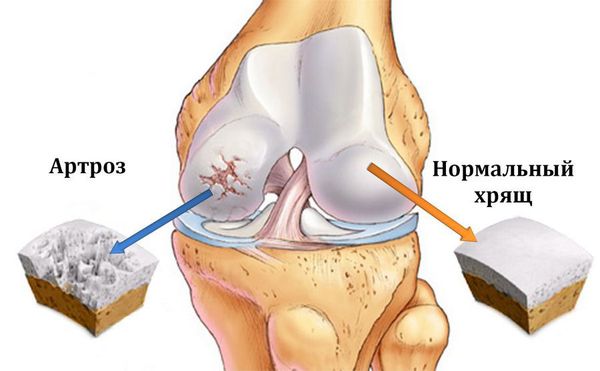
Подавляющее число поражаемых суставов — это коленный, тазобедренный, плечевой и первый плюсне-фаланговый. Поражение других суставов встречается намного реже и часто является вторичным. Остеоартроз поражает 12% трудоспособного населения только европейской части Российской Федерации, причем в последние годы вызванная им нетрудоспособность выросла в 2 раза. [1]
Артрит и артроз: в чём разница
Различий нет, и то и другое название корректное. В зарубежных руководствах болезнь называют остеоартритом (ОА).
Причины артроза
Как и у любого заболевания, у остеоартроза также имеются факторы риска его развития, которые и сегодня активно изучаются, и список ежегодно расширяется. [5]
Основными факторами риска артроза принято считать:
- нарушения обмена веществ;
- повышенный вес тела;
- неполноценное и нерегулярное питание;
- артрит (воспалительный процесс в суставе);
- очаги хронической инфекции или воспаления (например, хронический тонзиллит).
- варикозное расширение вен нижних конечностей.
Артроз у детей
У детей заболевание встречается редко. В основном оно возникает при тяжёлых остеохондропатиях, например при болезни Пертеса, и протекает с сильной болью. Тактика лечения такая же, как у взрослых, но с акцентом на органосохраняющую хирургию.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы остеоартроза
Общие симптомы артроза включают:
Суставные боли при артрозе редко бывают острыми, чаще ноющего или тупого характера, как правило, прекращающиеся во время покоя. Симптомы часто носят волнообразный характер, могут возникать и прекращаться без попыток лечения. Они могут быть незначительными, умеренными или тяжелыми. Жалобы при остеоартрозе могут оставаться примерно одинаковыми в течение многих лет, но со временем прогрессируют, и состояние ухудшается. Незначительные и умеренные симптомы возможно контролировать на одном уровне, а вот тяжелое течение заболевания может привести к хронической боли, неспособности выполнять ежедневные бытовые действия, что влечет за собой и потерю трудоспособности, вплоть до инвалидизации.
Патогенез остеоартроза
Классификация и стадии развития остеоартроза
Разделяют заболевание на 2 большие группы: первичный (или идиопатический) и вторичный.
Первичная и вторичная форма артроза
Первая группа развивается в результате либо неясной причины, либо в результате возрастных изменений. Вторая характеризуется четкими причинами и развивается в результате их патологического процесса (например, на фоне туберкулеза, рассекающего остеохондрита, субхондрального некроза и т.д.)
Стадии артроза
Независимо от причин, которые явились фактором развития остеоартроза, различаются 4 стадии его развития:
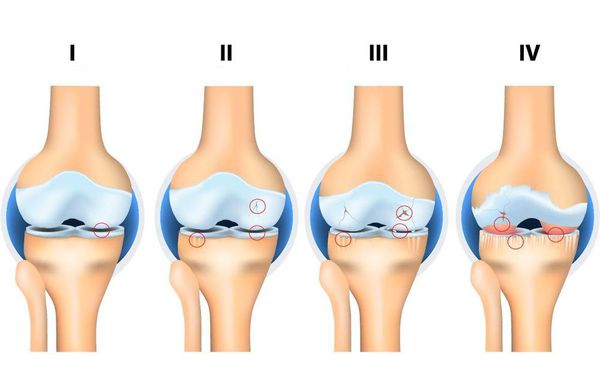
1 стадия: твердые структуры сустава в процесс разрушения не вовлекаются, имеются начальные изменения в его мягких структурах и в составе суставной жидкости (которая является питательной средой и снижающей трение сустава), происходит нарушение питания сустава.
4 стадия: тяжелая, при которой движения выраженно ограничены в суставе вплоть до полного его отсутствия (анкилоз), выраженным воспалительным процессом, его деформацией, образованием костных дефектов (в результате полного отсутствия хрящевого покрова).
Классификация артроза по локализации
Выделяют следующие виды артроза:
- пателлофеморальный артроз (поражение надколеннико-бедренного сочленения );
- артроз голеностопного сустава и суставов стопы; ; ;
- артроз челюстно-лицевого сустава;
- остеоартроз акромиально-ключичного сочленения;
- артроз локтевого сустава;
- остеоартроз кистей;
- дегенеративные изменения суставов позвоночника (вертебральный артроз).
Все перечисленные виды артроза проявляются болью и нарушением функции сустава. Специфических симптомов для каждой локализации нет.
Осложнения остеоартроза
Без лечения любое заболевание дает осложнения, и артроз не исключение. Если это первичная форма, то к основным осложнениям относятся:
- повреждения мягких структур сустава (дегенеративные разрывы менисков, разрывы связок и т. д.);
- хронический воспалительный процесс;
- анкилоз (полное отсутствие движений в суставе);
- деформация сустава.
Диагностика остеоартроза
Диагностика артроза часто начинается с врача (как правило, это травматолог-ортопед) медицинской помощи первого звена (поликлиники), где выполняется клинический осмотр и интерпретируются данные обследования (КТ, МРТ, рентгенограммы и т.п.), чтобы определить степень и тип остеоартроза. Диагностика и постановка диагноза обычно не вызывают затруднений. Если диагноз неясен или врач предполагает вторичное развитие заболевания, то для уточнения пациент направляется к врачам других специальностей (например, ревматологу). Поставить степень артроза без результатов обследования очень затруднительно. Важным для постановки диагноза и определения тактики лечения является также история заболевания, способы и попытки лечения, так как перед врачом часто стоит сложная задача дифференциальной диагностики (например, симптомы артроза и артрита часто совпадают).
Анализы и другие виды обследований
Ревмопробы, общий и биохимический анализы крови назначают для дифференциальной диагностики. Чтобы выявить артроз, достаточно КТ, МРТ и рентгенограммы.
Лечение остеоартроза
На начальных стадиях остеоартроз поддается консервативному лечению при условии комплексного подхода. Лечение требует длительного времени и преследует основную цель: либо остановить процесс разрушения на той стадии, на которой начато лечение, либо этот процесс замедлить. Комплекс включает в себя медикаментозное и немедикаментозное лечение.
Медикаментозная терапия
Для лечения артроза применятся противовоспалительная терапия (либо прием внутрь, либо местно в виде гелей или крема), хондропротективная терапия (приём препаратов на основе хондроитина сульфата и глюкозамина) и внутрисуставные инъекции (это могут быть как гомеопатические препараты, так и препараты гиалуроновой кислоты). Хондропротекторы до сих пор применяются врачами-травматологами-ортопедами на территории РФ и СНГ, их назначают курсами внутрь, однако результаты последних научных исследований западных стран опровергают положительное действие в сравнении с эффектом плацебо. [2]
Физиотерапия
При лечении артроза чаще всего применяется фонофорез и магнитотерапия.
Упражнения при артрозе
Полезна любая активность, не вызывающая боль. Особенно эффективны плавание, ЛФК, пилатес, тайчи, цигун, йога и изометрические упражнения.
Массаж при артрозе
Массаж может быть полезен, так как улучшает лимфодренаж. Однако во многих руководствах по лечению артроза такого пункта нет.
Нужно ли соблюдать диету при артрозе
Специальная диета при артрозе не требуется. Достаточно отказаться от продуктов, которые приводят к набору лишнего веса.
Наколенники при артрозе
При выборе наколенников нужно определить, какая нестабильность в суставе. Чем она больше, тем жёстче должен быть фиксатор.
Народные средства лечения артроза
Эффективность лечения артроза народными методами научно не доказана. Без адекватной терапии заболевание может привести к осложнениям: разрыву менисков и связок, хроническому воспалению, остеопорозу, деформации и полному отсутствию движений в суставе.
Хирургическое лечение артроза
При выраженных симптомах и тяжелых стадиях консервативное лечение становится неэффективным, что ставит на первое место лечение оперативное. Учитывая показания, это может быть как малоинвазивное лечение — артроскопия, так и эндопротезирование. При артроскопии (эндоскопии сустава) выполняется его санация под контролем видео-оптики, производится удаление экзостозов (при возможности) и повреждения мягких структур, что при таких стадиях наблюдается достаточно часто. Однако в последнее время пользу от такого вида вмешательства при остеоартрозе все чаще стали ставить под сомнение, так как оно не имеет должного эффекта при хронической боли, [3] а в ряде случаев и может нанести значительный вред при некачественном выполнении. [4]
Эндопротезирование – технически сложная и тяжелая операция, цель которой — создать искусственный, полностью новый сустав. Требует четких показаний и определения рисков при наличии противопоказаний. Сегодня успешно используются эндопротезы для коленного, тазобедренного и плечевого суставов. Дальнейшее амбулаторное наблюдение врачом снижает риски и сроки реабилитации, улучшает качество и эффективность выполненной операции.
Прогноз. Профилактика
Прогнозирование зависит от своевременного обращения к врачу-травматологу-ортопеду и начала комплекса лечения. В плане ликвидации морфологических изменений при остеоартрозе прогноз неблагоприятный, так как полностью восстановить хрящевую структуру сустава невозможно. В пожилом возрасте течение заболевания более тяжелое, чем в молодом. Однако при своевременном обращении к врачу и соблюдении всех рекомендаций можно добиться устранения всех жалоб и восстановить полноценную двигательную функцию сустава.
Дают ли при артрозе инвалидность
Чтобы получать пенсию и социальные выплаты по инвалидности, необходимо пройти медико-социальную экспертизу (МСЭ). Инвалидность при артрозе положена, если на обследовании выявлены заметные ограничения в подвижности сустава и больной не может себя обслужить в быту.
Постепенно состояние суставного хряща ухудшается, организм не может восстановить ткани, кости повреждаются, образуются наросты (остеофиты), затрудняется движение.
Хрящ так изнашивается, что кость остается непокрытой, суставы воспаляются – возникает артрит. Если выделяется излишняя жидкость, происходит отек. Капсула сустава становится толще, появляется скованность и ограниченность движений. В запущенных случаях показано хирургическое лечение артроза.
Различают несколько стадий заболевания:
- Первая – боли не сильные, возникают при нагрузке. Нарушается работа конечности, но изменения заметны мало. Движения лишь незначительно затруднены, деформация сустава не выражена.
- Вторая - формируются костные наросты, хрящ разрушается. Пациент испытывает сильную боль, которая сопровождает даже незначительную нагрузку и долго не проходит. Движения сустава ограничены, хрящ и кости существенно изменены, наблюдается деформация.
- Третья – сопровождается сильным болевым синдромом. Нередко пациент может находиться только в каком-то одном положении, чтобы не вызвать усиление боли.
Дегенеративный артрит приводит к сильной боли и недееспособности. Он чаще наблюдается у мужчин в возрасте старше 45 лет и женщин старше 55 лет. Опасность заболевания в том, что без правильного лечения оно быстро прогрессирует, приводит к деформации суставов. В итоге больной сильно ограничен в движении, что мешает его образу жизни и может привести к инвалидности.
Причины остеоартроза
- Возрастные изменения. Хрящевая ткань утрачивает эластичность, хуже восстанавливается, становится более чувствительной к нагрузкам. Риск поражения суставов с возрастом увеличивается.
- Генетика. Развитие узелковой формы связано с предрасположенностью. Она поражает несколько суставов.
- Родовая травма. Часто встречается вывих тазобедренного сустава. При отсутствии правильного лечения может развиться тяжелая форма деформирующего артроза.
- Врожденные нарушения. Наличие дисплазии соединительной ткани – слабости структуры, приводит к гиперподвижности суставных элементов. Заболевание может проявиться в раннем возрасте, сопровождаться изменением осанки.
- Травмы. Растяжения связок, ушибы и переломы приводят к остеоартрозу. С микроповреждениями часто сталкиваются спортсмены, а также люди, которые занимаются тяжелым физическим трудом.
- Расстройства эндокринной системы. Нарушение обмена веществ со временем вызывает поражение суставов. Хрящевая ткань не восстанавливается из-за недостатка витаминов и минералов. Также опасно варикозное расширение вен.
- Ожирение. Лишний вес увеличивает нагрузку на суставы, провоцирует быстрый износ, стирание.
- Инфекции. Перенесенные заболевания могут вызвать нарушения в структуре суставов, шероховатость суставной поверхности.
Показания к хирургическому лечению
Больным с тяжелой формой деформирующего артроза показана операция. К ней прибегают, если нет эффекта от консервативного лечения. Деформирующий остеоартроз коленного и плечевого сустава плохо поддается медикаментозной терапии, требует проведения хирургического вмешательства.
В числе показаний:
- сильная боль, которую не унять обезболивающими средствами;
- инфицирование – в суставе образовались гнойные полости;
- полная или частичная неподвижность;
- тяжелые деформации хряща;
- внутренние повреждения сустава, скопление в полости обломков кости.
Хирургическое лечение остеоартроза является отработанной методикой, позволяет облегчить состояние пациента. К кардинальным мерам прибегают, когда альтернативы нет. Наибольшую эффективность показывают операции по эндопротезированию. Лечение подразумевает замену ткани сустава.
Виды операций при артрозе
Для лечения артроза применяют 4 основных вида хирургических вмешательств. Они различаются по технике проведения, возможностям, прогнозу и стоимости.
В клиниках проводят:
- эндопротезирование;
- остеотомию;
- артродез;
- дебридмент.
Врач подбирает операцию для лечения артроза с учетом расположения и степени повреждения, наличия противопоказаний.
Эндопротезирование
Процедура подразумевает замену поврежденного сустава на искусственный. Метод показывает высокие результаты при грамотной установке протеза и последующей разработке сустава. Проблемы не будут беспокоить 20 лет и более. Правильная реабилитация позволяет вернуть функциональность опорно-двигательного аппарата. Нужно учитывать, что остеоартрит полностью вылечить нельзя, поэтому замена сустава является оптимальным решением. Недостатком хирургического лечения с помощью установки эндопротеза является высокая стоимость.
Остеотомия
Процедура заключается в спиливании части костной ткани, расположении сустава и костей под правильным углом. В результате нагрузка на пораженный сустав снижается, прогрессирование заболевания останавливается. Однако саму болезнь операция не устраняет. По исполнению это сложная методика, которая требует длительной реабилитации.
Артродез
Это один из радикальных методов лечения, который заключается в удалении ткани сустава. В результате кости и надколенник срастаются. Боль после операции проходит, риск повторного поражения исключается. Недостатком является ограниченная подвижность ноги.
Дебридмент
Во время операции при остеоартрозе в сустав вводится артроскоп, удаляется поврежденная хрящевая ткань. Преимуществом метода является быстрое снятие боли при 2 и 3 стадии развития артроза. С помощью хирургического вмешательства лечат трещины мениска, восстанавливают связочный аппарат. Недостатком артроскопии является малая продолжительность положительного эффекта. Через 1-2 года неприятные ощущения возвращаются.
Каждый вид операции показан в определенных случаях. При полном разрушении хрящевой ткани назначают эндопротезирование. Когда нужно выиграть время и замедлить прогрессирование дегенеративного артрита, выбирают околосуставную остеотомию.
Реабилитационный период
От грамотно организованного этапа восстановления зависит успех оперативного лечения.
Во время реабилитации назначают:
- применение медикаментов;
- ношение бандажа;
- физиотерапевтические мероприятия;
- лечебную физкультуру.
Прогноз развития заболевания
Первичное заболевание не приводит к потере трудоспособности. Прогноз менее благоприятен, если поражен тазобедренный сустав, особенно при вторичном артрозе. Болезнь быстро прогрессирует, сустав существенно разрушается. В течение нескольких лет остеоартроз может привести к инвалидности. В запущенных ситуациях помощь квалифицированного специалиста в сочетании с применением современного хирургического лечения артроза позволяет больному вернуться к активному образу жизни.
Мениск – хрящевая прокладка на кости, которая скользит по суставу, амортизирует нагрузку. Самой распространенной травмой .
Многие болезни коленей приводят к разрушению хрящей суставов. Ткань воспаляется и распадается на кусочки, которые становятся .
Стопа человека устроена очень сложно. За счет уникального механизма амортизации она обеспечивает устойчивость ходьбы, скорость .
Клинические рекомендации "Остеоартрит" прошли общественную экспертизу, согласованны и утверждены 5 октября 2013 г., на заседании Пленума правления АРР, проведенного совместно с профильной комиссией МЗ РФ по специальности "ревматология". (Президент АРР, академик РАН - Е.Л.Насонов)
ОА - гетерогеннаягруппа заболеваний различной этиологии со сходными биологическими, морфологическими, клиническими проявлениями и исходом, в основе которых лежит поражение всех компонентов сустава, в первую очередь хряща, а также субхондральной кости, синовиальной оболочки, связок, капсулы, околосуставных мышц.
МКБ-10: М15–М19 Артрозы
Аббревиатура: ОА - остеоартроз

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Выделяют две основные формы остеоартроза: первичный (идиопатический) и вторичный, возникающий на фоне различных заболеваний.
| Первичный (идиопатический) | Локализованный (поражение менее 3 суставов) - Суставы кистей - Суставы стоп - Коленные суставы - Тазобедренные суставы - Позвоночник - Другие суставы Генерализованный (поражение 3 групп суставов и более) - Эрозивный |
| Вторичный | - Посттравматический - Врождённые, приобретённые, эндемические заболевания (болезнь Пертеса, синдром гипермобильности и др.) |
Диагностика
Диагностика
Диагноз ОА устанавливается на основании жалоб и анамнестических данных больного, клинико-инструментального исследования и исключения других заболеваний. Важным фактором диагностики является тщательный сбор анамнеза, позволяющий выделить определенные причины (факторы риска) развития ОА.
Факторы риска, связанные с развитием ОА
| Факторы | Описание |
| Системные | Возраст |
| Пол | |
| Раса | |
| Гормональный статус | |
| Генетические факторы | |
| Минеральная плотность кости | |
| Витамин Д | |
| Локальные | Предшествующее повреждение сустава |
| Слабость мышц | |
| Неправильная ось сустава | |
| Гипермобильность | |
| Внешние факторы | Ожирение |
| Избыточная нагрузка суставов | |
| Спортивная физическая нагрузка | |
| Профессиональные факторы |
Клиническая картина
Чаще в процесс вовлекаются суставы, подвергающиеся большой нагрузке (коленные, тазобедренные), мелкие суставы кистей (дистальные и проксимальные межфаланговые суставы, первый пястно-запястный сустав) и позвоночник. Большое значение имеет поражение тазобедренных и коленных суставов, являющееся основной причиной снижения качества жизни и инвалидизации больных, страдающих ОА.
Клиническая картина ОА включает три основных симптома: боль, крепитацию и увеличение объёмов суставов.
Ведущий клинический признак ОА - боль в суставах, продолжающаяся большинство дней предыдущего месяца. Причины суставных болей многочисленны. Они не связаны с поражением собственно хряща (он лишён нервных окончаний), а определяются изменениями в:
- субхондральной кости – усиление костной резорбции на ранних стадиях заболевания, отек костного мозга, рост остеофитов;
- синовиальной оболочке, связанными с воспалением;
- околосуставных тканях - повреждение связок, мышечный спазм, бурсит, растяжение капсулы сустава;
- психоэмоциональной сфере и др.
В отличие от воспалительных заболеваний суставов внесуставные проявления при ОА не наблюдают.
Лабораторные исследования
Патогномоничных для ОА лабораторных признаков не существует. Тем не менее, лабораторные исследования следует проводить в целях:
- Дифференциального диагноза (при ОА отсутствуют воспалительные изменения в клиническом анализе крови, не обнаруживают РФ, концентрация мочевой кислоты в сыворотке крови соответствует норме).
- Перед началом лечения (общий анализ крови и мочи, креатинин сыворотки крови, сывороточные трансаминазы) с целью выявления возможных противопоказаний для назначения ЛС.
- Для выявления воспаления необходимо исследовать СОЭ и С-реактивный протеин. Умеренное повышение характерно для вторичного синовита на фоне ОА. Выраженное повышение свидетельствует о другом заболевании.
- Исследование синовиальной жидкости следует проводить только при наличии синовита в целях дифференциального диагноза. Для ОА характерен невоспалительный характер синовиальной жидкости: прозрачная или слегка мутная, вязкая, с концентрацией лейкоцитов менее 2000/мм3.
Инструментальные исследования
Рентгенологическое исследование — наиболее достоверный метод диагностики ОА, который выявляет сужение суставной щели, краевые остеофиты и заострение мыщелков большеберцовой кости, субхондральный склероз.
При подозрении на ОА коленных суставов рентгеновский снимок делается в передне-задней и боковой проекциях в положении стоя, для исследования пателло-феморального сустава – снимок в боковой проекции при сгибании (В).
При подозрении на ОА тазобедренного сустава необходимо проводить рентгенологическое исследование костей таза с захватом обоих тазобедренных суставов (уровень С).
Классификация рентгенологических изменений при остеоартрите Келлгрена и Лоуренса (1957)
0 | Изменения отсутствуют |
| I | Сомнительные рентгенологические признаки |
| II | Минимальные изменения (небольшое сужение суставной щели, единичные остеофиты) |
| III | Умеренные проявления (умеренное сужение суставной щели, множественные остеофиты) |
| IV | Выраженные изменения (суставная щель почти не прослеживается, выявляются грубые остеофиты) |
Не редко рентгенологические признаки не коррелируют с клинической симптоматикой ОА и чаще только более выраженные рентгенологические изменения сопровождаются клиническими симптомами, поэтому в условиях первичной медицинской помощи пожилым больным с болью в колене при назначении лечения по поводу ОА рентгенологического подтверждения диагноза не требуется (С).
Показания к проведению рентгенографического исследования коленных суставов при первом обращении пациента
‒ Молодой возраст
‒ Травма, предшествовавшая появлению боли в суставе (для исключения перелома)
‒ Значительный выпот с выраженной дефигурацией сустава, особенно при поражении одного сустава
‒ Выраженное уменьшение объема движений в суставе
‒ Интенсивная боль в суставе, даже в случае, если диагноз ОА ранее был установлен
‒ Планируемая консультация ортопеда
‒ Неэффективность адекватной консервативной терапии
Повторное рентгенологическое исследование суставов при ОА должно использоваться только в клинических целях. Повторное рентгенологическое исследование суставов при ОА проводится при подозрении на присоединение новой патологии или планируемое хирургическое вмешательство на суставе(при направлении на консультацию к ортопеду).
Диагностические критерии
Таблица . Классификационные критерии остеоартроза (Альтман и др., 1991)
| Клинические | Клинические, лабораторные, рентгенологические |
| Коленные суставы | |
| 1. Боль | 1. Боль |
| и | и |
| 2а. Крепитация | 2. Остеофиты |
| 2б. Утренняя скованность | или |
| 2в. Возраст | 3а. Синовиальная жидкость, характерная для ОА (или возраст |
| или | |
| 3а. Крепитация | 3б. Утренняя скованность |
| 3б. Утренняя скованность | 3в. Крепитация |
| 3в. Костные разрастания | |
| или | |
| 4а. Отсутствие крепитации | |
| 4б. Костные разрастания | |
| Чувствительность 89% | Чувствительность 94% |
| Специфичность 88% | Специфичность 88% |
| Тазобедренные суставы | |
| 1. Боль | 1. Боль |
| и | и не менее 2-х из 3 критериев |
| 2а. Внутренняя ротация | 2а. СОЭ |
| 2б. СОЭ 115°) | 2б. Остеофиты |
| или | 2в. Сужение суставной щели |
| 3а. Внутренняя ротация 50 лет 3г. Боль при внутренней ротации | |
| Чувствительность 86% | Чувствительность 89% |
| Специфичность 75% | Специфичность 91% |
| Суставы кистей | |
| 1. Боль продолжительная или скованность 2. Костные разрастания 2-х и более суставов из 10 оцениваемых* 3. Менее 2 припухших пястно-фаланговых суставов 4а. Костные разрастания, включающие 2 и более дистальных межфаланговых сустава** (2-й и 3-й дистальные межфаланговые суставы могут приниматься во внимание в двух критериях: 2 и 4а) | |
| или | |
| 4б. Деформация одного и более суставов из 10 оцениваемых* | |
| Чувствительность 93% Специфичность 91% | |
Примечания. * — 2-й и 3-й дистальные межфаланговые суставы; 2-й и 3-й проксимальные межфаланговые суставы; 1-й запястно-пястный сустав обеих кистей. ** — 2-й и 3-й дистальные межфаланговые суставы могут приниматься во внимание в двух критериях: 2 и 4а
Дифференциальный диагноз
Диагностика ОА с учётом диагностических критериев трудностей не вызывает. Тем не менее, каждую клиническую ситуацию необходимо проанализировать с точки зрения возможности вторичного происхождения ОА.
Заболевания, с которыми необходимо проводить дифференциальную диагностику ОА
| Анкилозирующий спондилоартрит | Псевдоподагра |
| Реактивный артрит | Псориатический артрит |
| Подагра | Ревматоидный артрит |
| Инфекционный артрит | Фибромиалгия |
| Ревматическая полимиалгия | Диабетическая артропатия |
| Посттравматический синовит | Паранеопластическая артропатия |
| Врождённая гипоплазия головки бедра |
Лечение
Лечение ОА
Цели лечения
· Обеспечить понимание больным своего заболевания и умение управлять им: изменение образа жизни, применение физических упражнений, поддерживающих функцию суставов, защита суставов
· Улучшить функциональное состояние суставов и предотвратить развитие деформации суставов и инвалидизации больного
· Улучшить качество жизни больных
· Предотвратить дальнейшее разрушение суставного хряща
· Избежать побочных эффектов фармакотерапии и обострения сопутствующих заболеваний
При лечении ОА надо учитывать
· Факторы риска ОА
· Интенсивность боли и степень нарушения функций сустава
· Локализацию и выраженность структурных нарушений
· Пожелания и ожидания больного
Лечение ОА должно быть комплексным и включать нефармакологические, фармакологические и хирургические методы.
Нефармакологические методы
Физические упражнения при ОА снижают боль и сохраняют функцию суставов , особенно при сочетании с образовательными программами. Упражнения для укрепления силы четырёхглавой мышцы бедра достоверно уменьшают боль и сопоставимы по эффективности с НПВП. При ОА тазобедренных суставов силовые физические упражнения (изометрические, упражнения с противодействием) уменьшают боль в суставах. Необходимо учитывать противопоказания для занятий лечебной физкультурой у больных ОА, как абсолютные (неконтролируемая аритмия, блокада 3 степени, недавние изменения на ЭКГ, нестабильная стенокардия), так и относительные (кардиомиопатия, пороки сердца, плохо контролируемая артериальная гипертензия).
При ОА коленных суставов необходимы регулярные физические упражнения для укрепления силы четырехглавой мышцы бедра и увеличения объема движений, аэробные нагрузки (А). При ОА тазобедренных суставов тоже требуется выполнение лечебной физкультуры, особенно силовых упражнений (С).
Медикаментозное лечение
Симптоматические лекарственные средства быстрого действия
| Результаты исследований | Рекомендации | |
| Анальгетики | Парацетамол показан при слабых или умеренных болях при ОА без признаков воспаления. В дозе 3,0 г/сут. доказана безопасность применения парацетамола при ОА в течение 2 лет. Высокие дозы сопровождаются развитием осложнений со стороны ЖКТ, почек и вызывают повышение артериального давления у мужчин и женщин. Препарат не следует назначать больным с поражениями печени и хроническим алкоголизмом. | При слабых или умеренных болях в суставах применяется парацетамол в минимальной эффективной дозе, но не выше 3,0 г/сут. (максимальная разовая доза должна не превышать 350 мг) (А). Парацетамол можно применять длительно (А). |
| Нестероидные противовоспалительные препараты | Применяют только в период усиления болей, для купирования болей назначаются минимальные эффективные дозы и по возможности не длительно. Больные должны быть детально информированы о достоинствах и недостатках НПВП, включая безрецептурные препараты. Все НПВП в эквивалентных дозах обладают сходной эффективностью, выбор НПВП определяется прежде всего его безопасностью в конкретных клинических условиях. Осложнения со стороны ЖКТ — одни из наиболее серьёзных побочных эффектов НПВП. Относительный риск их возникновения варьирует у различных НПВП и дозозависим. Наименьшим риском развития желудочно-кишечного кровотечения обладают селективные ингибиторы ЦОГ2. Их следует назначать при наличии следующих факторов риска развития нежелательных явлений: возраст старше 65 лет, наличие в анамнезе язвенной болезни или желудочно-кишечного кровотечения, одновременный приём ГКС или антикоагулянтов, наличии тяжёлых сопутствующих заболеваний. |
Внутрисуставное введение глюкокортикоидов (ГЛК) показано при ОА коленных суставов с симптомами воспаления (А).
Симптоматические лекарственные средства медленного действия
Препараты, содержащие хондроитин сульфат и глюкозамин сульфат рекомендуются при ОА для уменьшения боли, улучшения функции суставов; эффект сохраняется в течение нескольких месяцев после их отмены, хорошо переносятся больными (А).
Производные гиалуроната применяют для внутрисуставного введения при ОА для уменьшения боли (А).
Хирургическое лечение
Уменьшает боль, улучшает двигательную функцию и улучшает качество жизни при ОА тазобедренных суставов. Продолжительность эффекта составляет около 10 лет, частота инфекционных осложнений и повторных операций — 0,2–2,0% ежегодно. Наилучшие результаты эндопротезирования отмечены у больных в возрасте 45–75 лет, с массой тела
Эндопротезирование коленных суставов приводит к уменьшению боли и улучшению двигательной функции.
Показано при ОА с выраженным болевым синдромом, не поддающимся консервативному лечению, при наличии серьёзного нарушения функций сустава (до развития значительных деформаций, нестабильности сустава, контрактур и мышечной атрофии) (А).
Алгоритм ведения больных ОА коленных и тазобедренных суставов
Предложенную схему лечения безусловно нельзя рассматривать как единственно возможную. Лечение больных должно быть подобрано индивидуально и, как подчеркивалось выше, с учетом не только характеристик пораженного сустава, но и особенностей самого больного.
Информация
Источники и литература
- Федеральные клинические рекомендации по ревматологии 2013 г. с дополнениями от 2016 г.
Информация
Методология
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются систематические обзоры в последней доступной версии The Cochrane Library, базы данных Medline (систематические обзоры (мета-анализы), рандомизированные клинические испытания, когортные исследования или исследования случай-контроль, статьи обзорного характера. Глубина поиска 10 лет.
Методы, использованные для оценки качества и силы доказательств
· Конценсус экспертов
· Оценка значимости в соответствии с рейтинговой схемой
Уровни доказательности, принятые при разработке данных рекомендаций
| A | · высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью систематической ошибки, результаты которого могут быть распространены на соответствующую российскую популяцию. |
| B | · высококачественный (++) обзор или систематический обзор когортных исследований или исследований случай-контроль или · высококачественное (++) когортное исследование или исследование случай контроль с очень низким уровнем систематической ошибки или · РКИ с невысоким (+) риском систематической ошибки, результаты которого могут быть распространены на соответствующую российскую популяцию. |
| C | · когортное исследование или исследование случай контроль или контролируемое исследование без рандомизации с невысоким уровнем систематической ошибки (+), результаты которого могут быть распространены на соответствующую российскую популяцию или · РКИ с очень низким или невысоким (+) риском систематической ошибки, результаты которого не могут быть непосредственно распространены на соответствующую российскую популяцию. |
| D | · описание серии случаев или · неконтролируемое исследование или · мнение экспертов |
Индикаторы доброкачественной практики (Good Practice Points – GPPs)
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций
Экономический анализ:
Экономический анализ не проводился и публикации по фармакоэкономике не анализировались
Метод валидизации рекомендаций:
· Внешняя экспертная оценка
· Внутренняя экспертная оценка
Читайте также:

