Обсессивно компульсивное расстройство реферат
Обновлено: 05.07.2024
Название протокола: Обсессивно-компульсивное расстройство
Обсессивное-компульсивное расстройство – существенной особенностью состояния является нaличие повторяющихся нaвязчивых мыслей или вынужденных действий. Нaвязчивые мысли предстaвляют собой идеи, обрaзы или побуждения, которые вновь и вновь приходят больному в голову в стереотипном виде. Они почти всегдa огорчительны, и пaциентчaсто безуспешно пытaется сопротивляться им. Тем не менее больной считaет эти мысли своими собственными, дaже если они непроизвольны и отврaтительны. Нaвязчивые действия, или ритуaлы, являются стереотипными мaнерaми, которые больной повторяет вновь и вновь. Они не являются способом получить удовольствие или aтрибутом выполнения полезных зaдaч. Эти действия являются способом предотврaтить возможность нaступления неприятного события, которое, кaкопaсaется больной, в противном случaе может произойти, нaнеся вред ему или им другому лицу. Обычно тaкое поведение осознaется больным кaк бессмысленное или неэффективное и делaются повторные попытки противостоять ему. Почти всегдa присутствует тревожность. Если компульсивные действия подaвляются, тревожность стaновится более вырaженной [1,8].
Код протокола:
Коды МКБ-10:
F42.0 Преимущественно нaвязчивые мысли или рaзмышления.
F42.1 Преимущественно компульсивное действие [нaвязчивыеритуaлы].
F42.2 Смешaнныенaвязчивые мысли и действия.
Сокращения, используемые в протоколе:
| АЛТ – аланинаминотрансфераза АСТ – аспартатаминотрансфераза ВВК – военно-врачебная комиссия В\м – внутримышечно В\в – внутривенно КТ – компьютерная томография ЛС – лекарственные средства МЗСР – Министерство здравоохранения и социального развития МНН – международноенепатентованноеназвание (генерическое название) МРТ – магнитно-резонансная томография МСЭК – медико-социальная экспертная комиссия ОАК – общий анализ крови ОАМ – общий анализ мочи ПЭТ – позитронно-эмиссионная томография РЭГ – реоэнцефалография РК – Республика Казахстан Р-р – раствор СИОЗС – селективные ингибиторы обратного захвата серотонина СПЭК – судебно-психиатрическаяэкспертнаякомиссия ЭКГ – электрокардиограмма ЭПО – экспериментально-психологическое обследование ЭЭГ – электроэнцефалограмма ЭхоЭГ – эхоэлектроэнцефалограмма |
Дата разработки протокола: 2015 год.
Категория пациентов: взрослые, дети, беременные.
Пользователи протокола:врачи-психиатры (детские психиатры, наркологи, психотерапевты).
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с не высоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Клиническая картина
Cимптомы, течение
Жалобы и анамнез:
Жалобы: на навязчивые мысли (действия).
Анамнез:
Как обсессии, так и компульсии (или оба вместе) представлены в большинстве дней как минимум в течение двухнедельного периода.
Обсессии (мысли, идеи или образы) и компульсии (действия) включают следующие признаки, все из которых должны присутствовать:
· Они воспринимаются больным, как возникшее в его собственном разуме и не навязаны окружающими влияниями или лицами.
· Они повторяются и неприятны; как минимум, одна обсессия или компульсия должна пониматься больным как чрезмерная или бессмысленная.
· Субъект пытается противостоять им, но если они долго существуют, то сопротивление некоторым обсессиям или компульсиям может быть незначительным. Как минимум должна быть одна обсессия или компульсия, сопротивление которой оказалось безуспешным.
· Осуществление компульсивных актов и обсессивные мысли сами по себе не вызывают приятных ощущений. (Эта особенность должна быть ограничена от временного облегчения тревоги и напряжения).
Обсессии или компульсии вызывают дистресс или мешают социальной или индивидуальной деятельности больного, обычно за счет пустой траты времени.
Наиболее часто используемые критерии исключения. Обсессии или компульсии не являются результатом других психических расстройств, таких как шизофрения и связанные с ней расстройства (F20-F29) или (аффективных) расстройств настроения (F30-F39).
Физикальное обследование: диагностически значимых изменений со стороны кожных покровов и внутренних органов (включая центральной и периферическую нервную систему) нет.
Диагностика
Диагностические исследования:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· экспериментально-психологическое обследование.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· ОАК;
· ОАМ;
· биохимический анализ крови (печеночные пробы);
· ЭКГ – проводятся с целью мониторинга изменений соматического состояния на фоне основной терапии;
· ЭЭГ – при эпилептических и эпилептиформных пароксизмах.
Минимальный перечень обследований, которые необходимо провести при направлении на плановую госпитализацию, согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые в стационаре:
· ОАМ – не реже 1 раза в месяц;
· ОАК – не реже 1 раза в месяц;
· биохимический анализ крови (АЛТ, АСТ, билирубин (прямой и непрямой, уровень глюкозы в крови) – не реже 1 раза в месяц;
· ЭКГ – не реже 1 раза в месяц;
· ЭПО (для поступивших впервые в жизни или впервые в текущем году). ЭПО для иных категорий пациентов – по решению лечащего врача.
Дополнительные диагностические обследования, проводимые в стационаре:
· ЭЭГ – при эпилептических и эпилептиформных пароксизмах.
Инструментальное обследование: специфичных диагностических признаков нет.
Показания для консультации специалистов:
· консультация терапевта (педиатра) – исключение соматических заболеваний;
· консультация невропатолога – исключение текущих неврологических расстройств;
· консультация гинеколога (для женщин) – исключение гинекологических расстройств;
· консультации иных узких специалистов – сопутствующие соматические заболевания и\или патологические состояния.
Лабораторная диагностика
Дифференциальный диагноз
Таблица 1 – Дифференциальная диагностика.
Лечение
Цели лечения: обратное развитие психопатологических нарушений, достижение медикаментозной ремиссии, стабилизация состояния пациента, подбор поддерживающей психо-(фармако)терапии
Тактика лечения:
При оценке микросоциальных условий как удовлетворительных и\или нетяжелом уровне расстройства рекомендуется преимущественно амбулаторное лечение. В случае усложненной клинической картины (за счет коморбидных состояний) и\или неэффективности вмешательства на амбулаторном этапе решается вопрос о госпитализации.
Немедикаментозное лечение:
Комплаенс - терапия, различные виды психотерапии, трудотерапия.
Режимы наблюдения (в зависимости от состояния пациента):
· общий режим наблюдения – круглосуточное наблюдение без ограничения передвижения в отделении.
· режим частичной госпитализации – возможность нахождения в отделении в дневное или ночное время с учетом необходимости его адаптации во внебольничных условиях.
· режим лечебных отпусков – возможность нахождения, по решению ВКК вне отделения от нескольких часов до нескольких суток, с целью постепенной адаптации к внебольничным условиям, решения бытовых и социальных вопросов, а также оценки достигнутого лечебного эффекта.
· усиленный режим наблюдения – круглосуточное наблюдение и ограничение передвижения за пределами отделения.
· строгий режим наблюдения – круглосуточное непрерывное наблюдение, постоянное сопровождение медицинским персоналом в отделении и за его пределами.
Медикаментозное лечение:
Основные ЛС (таблица 2 и 4):
Антидепрессанты – предназначены для купирования сопутствующих депрессивных проявлений. Выбрать нужно один из перечисленных препаратов группы СИОЗС или ИОЗСН (дулоксетин, сертралин, флуоксетин, флувоксамин, миртазапин, агомелатин, венлафаксин). В случае неэффективности указанных препаратов или в случае наличия тяжелых депрессивных нарушений рекомендуется применять амитриптилин.
Транквилизаторы – предназначены для устранения тревожных расстройств (диазепам, тофизопам, этифоксин, клоназепам, альпразолам).
Дополнительные медикаменты (таблица 3 и 5):
Нормотимические препараты – предназначены для стабилизации настроения, медикаментозного контроля нарушений биологических ритмов (карбамазепин, вальпроевая кислота, ламотриджин, топирамат).
Малые нейролептики – предназначены для коррекции поведенческих нарушений (хлопротиксен, тиоридазин, сульпирид)
Медикаментозное лечение, оказываемое на амбулаторном уровне:
Таблица 2 – Основные медикаменты [4-7,9,12-19]:
Рекомендуется монотерапия: одно из нижеперечисленных препаратов.
| МНН | Терапевтический диапазон | Курс лечения |
| Дулоксетин (УД–А) | 60-120 мг\сутки внутрь | От нескольких месяцев до нескольких лет – до полного купирования обсессий |
| Агомелатин (УД–А) | 25-50мг\сутки внутрь | |
| Венлафаксин (УД–А) | 37,5-200мг\сутки внутрь | |
| Сертралин (УД–А) | 25-100мг\сутки внутрь | |
| Флувоксамин (УД–А) | 50-100 мг\сутки внутрь | |
| Миртазапин (УД–А) | 30-60 мг\сутки внутрь | |
| Флуоксетин (УД–А) | 20-60 мг\сутки внутрь | |
| Тианептин (УД–А) | До 37,5 мг сутки внутрь | |
| Этифоксин (УД–А) | До 100мг\сутки внутрь | |
| Диазепам (УД–А) | До 10мг\сутки внутрь | Не более 7-10 дней (непрерывно) |
| Тофизопам (УД–А) | До 150мг\сутки внутрь | До купирования проявлений тревоги |
| Клоназепам (УД–А) | 2-6 мг\сутки внутрь | |
| Альпразолам (УД–А) | До 4 мг\сутки внутрь | |
| Зопиклон (УД–А) | До 15мг\сутки внутрь | |
| Хлордиазепоксид (УД–А) | До 20мг\сутки внутрь | |
| Оксазепам (УД–А) | До 20 мг\сутки внутрь |
Таблица 3 –Дополнительные медикаменты:
Препараты применяются исключительно как сопутствующая терапия при наличии в клинической картине коморбидных основным проявлениям заболевания состояний (поведенческих расстройств, фазовых колебаний настроения).
| МНН | Терапевтический диапазон | Курс лечения |
| Хлорпротиксен (УД – В) | 50- 100 мг\сутки внутрь | До исчезновения поведенческих нарушений |
| Тиоридазин (УД – В) | 50- 100мг\сутки внутрь | |
| Сульпирид (УД – В) | До 600 мг\сутки внутрь | |
| Топирамат (УД – В) | 50-150 мг\сутки внутрь | До появления признаков стабилизации эмоционального фона |
| Карбамазепин (УД – В) | 200-400 мг\сутки внутрь | |
| Вальпроевая кислота (УД – В) | 300-600 мг\сутки внутрь | |
| Ламотриджин (УД – А) | 50-100 мг\сут внутрь |
Медикаментозное лечение, оказываемое на стационарном уровне [4-7,9,12-19]:
Таблица 4 – Основные медикаменты в отделении
Рекомендуется монотерапия: одно из нижеперечисленных препаратов.
| МНН | Терапевтический диапазон | Курс лечения |
| Дулоксетин (УД – А) | 60-120 мг\сутки внутрь |
Таблица 5 – Дополнительные медикаменты:
Препараты применяются исключительно как сопутствующая терапия при наличии в клинической картине коморбидных основным проявлениям заболевания состояний (поведенческих расстройств, фазовых колебаний настроения).
| МНН | Терапевтический диапазон | Курс лечения |
| Хлорпротиксен (УД – В) | 50- 150 мг\сутки внутрь | До исчезновения поведенческих нарушений |
| Тиоридазин (УД – В) | 50- 100мг\сутки внутрь | |
| Сульпирид (УД – В) | До 400 мг\сутки внутрь | |
| Топирамат (УД – В) | 50-150 мг\сутки внутрь | До появления признаков стабилизации эмоционального фона |
| Карбамазепин (УД – В) | 200-600 мг\сутки внутрь | |
| Вальпроевая кислота (УД – В) | 300-600 мг\сутки внутрь | |
| Ламотриджин (УД – А) | 75-150 мг\сут внутрь |
| МНН | Терапевтический диапазон |
| Диазепам (УД – А) | 10-20 мг\сутки в\м |
Другие виды лечения: нет.
Хирургическое лечение: нет.
Индикаторы эффективности лечения:
· Общий балл по шкале депрессии Гамильтона не более 9.
· Общий балл по шкале тревоги Гамильтона не более 18.
· Настроенность больного и\или его семьи на продолжение медикаментозного и немедикаментозного лечения на амбулаторном этапе.
· Отсутствие негативной реакции на необходимость приема психотропных средств.
Препараты (действующие вещества), применяющиеся при лечении
| Агомелатин (Agomelatine) |
| Алпразолам (Alprazolam) |
| Вальпроевая кислота (Valproic Acid) |
| Венлафаксин (Venlafaxine) |
| Диазепам (Diazepam) |
| Дулоксетин (Duloxetine) |
| Зопиклон (Zopiclone) |
| Карбамазепин (Carbamazepine) |
| Клоназепам (Clonazepam) |
| Ламотриджин (Lamotrigine) |
| Миртазапин (Mirtazapine) |
| Оксазепам (Oxazepam) |
| Сертралин (Sertraline) |
| Сульпирид (Sulpiride) |
| Тианептин (Tianeptine) |
| Тиоридазин (Thioridazine) |
| Топирамат (Topiramate) |
| Тофизопам (Tofisopam) |
| Флувоксамин (Fluvoxamine) |
| Флуоксетин (Fluoxetine) |
| Хлордиазепоксид (Chlordiazepoxide) |
| Хлорпротиксен (Chlorprothixene) |
| Этифоксин (Etifoxine) |
Госпитализация
Показания для госпитализации [2,3]:
Добровольная (экстренная и плановая) госпитализация:
· психопатологические расстройства психотического и\или непсихотического уровня с десоциализирующими проявлениями, которые не купируются в амбулаторных условиях или
· решение экспертных вопросов (МСЭК, ВВК, СПЭК).
Принудительная госпитализация без решения суда – наличие психопатологических расстройств и действий, обусловливающих:
· непосредственную опасность для себя и окружающих;
· беспомощность, то есть неспособность самостоятельно удовлетворять основные жизненные потребности, при отсутствии надлежащего ухода;
· существенный вред здоровью вследствие ухудшения психического состояния, если лицо будет оставлено без психиатрической помощи.
Принудительная госпитализация - по определению суда, постановлению следственных органов и\или прокуратуры.
Профилактика
Дальнейшее ведение (после стационара) – формирование и укрепление комплаенса.
Информация
Источники и литература
Информация
Конфликта интересов нет.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Что такое расстройство обсессивно-компульсивное? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бачило Е. В., психиатра со стажем в 12 лет.
Над статьей доктора Бачило Е. В. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Обсессивно-компульсивное расстройство (ОКР) — психическое расстройство, которое характеризуется наличием в клинической картине навязчивых мыслей (обсессии) и навязчивых действий (компульсии).
Как часто встречается обсессивно-компульсивное расстройство
Данные в отношении распространенности ОКР весьма противоречивы. По некоторым данным, распространенность варьирует в пределах 1-3%. [1]
У кого бывает ОКР
ОКР в равной степени страдают мужчины и женщины. Заболевание обычно начинается в подростковом или юношеском возрасте.
Причины ОКР
Точных данных в отношении причин возникновения обсессивно-компульсивного расстройства нет. Вместе с тем, выделяют несколько групп гипотез этиологических факторов.
- К биологическим относят различного рода заболевания головного мозга, в том числе травмы в родах, а также его функционально-анатомические особенности и особенности деятельности вегетативной нервной системы. Также к биологической группе факторов относят нарушения обмена серотонина, дофамина, норадреналина, ГАМК.
- Имеются данные в отношении влияния генетических факторов на развитие ОКР.
- Другую группу представляют психологические теории: психоаналитическая теория (суть которой заключается в объяснении возникновения навязчивостей как своеобразного инструмента снижения тревоги при увеличенном уровне тревожности и агрессии, которая может быть направлена на кого-либо из ближайшего окружения), различные конституционально-типологические акцентуации личности/характера.
- Некоторые исследователи приводят данные о возможном влиянии экзогенно-психотравмирующих факторов на возникновение ОКР (психотравмирующие ситуации, [2] связанные с семьей, работой, различными половыми отношениями).
- Еще одна группа — социологические теории (включая когнитивные), что может выражаться в неадекватном ответе организма на определённые специфические ситуации. [3][4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы обсессивно-компульсивного расстройства
Как уже отмечалось выше, основные симптомы заболевания проявляются в виде навязчивых мыслей и компульсивных действий. [5] Эти навязчивости воспринимаются пациентами, как что-то психологически непонятное, чуждое, иррациональное.
Обсессивные мысли — это тягостные идеи, образы или влечения, которые возникают независимо от воли. Они в стереотипной форме постоянно приходят на ум человеку, а тот пытается им противостоять. Периодически навязчивые идеи – незаконченные, бесконечно рассматриваемые альтернативы, которые связаны с неспособностью принять какое-либо обычное решение, необходимое в повседневной жизни [6] .
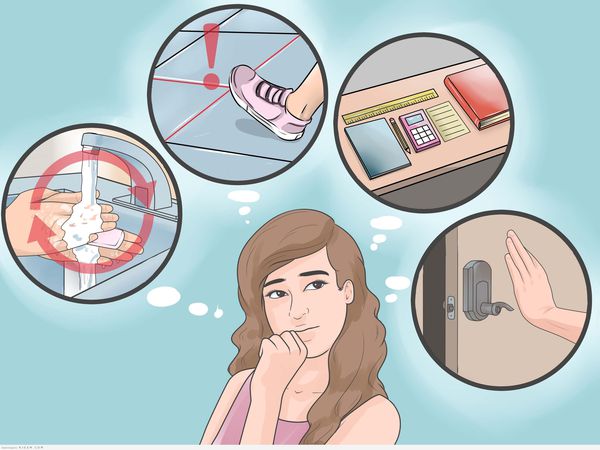
К наиболее часто встречающимся проявлениям ОКР относят:
Отметим, что проявления, описанные выше, носят постоянный и болезненный для данного человека характер.
Патогенез обсессивно-компульсивного расстройства
Как уже отмечалось выше, существуют разные подходы к объяснению обсессивно-компульсивного расстройства. На сегодняшний день наиболее распространена и признана нейротрансмиттерная теория. Суть этой теории состоит в том, что имеется связь обсессивно-компульсивного расстройства с нарушениями коммуникации между определенными областями коры головного мозга и базальными ганглиями.

Обозначенные структуры взаимодействуют посредством серотонина. Так, ученые считают, что при ОКР наблюдается недостаточный уровень серотонина ввиду усиленного обратного захвата (нейронами), что препятствует передаче импульса следующему нейрону. [7] [8] В целом же необходимо сказать, что патогенез данного расстройства достаточно сложен и до конца не изучен.
Классификация и стадии развития обсессивно-компульсивного расстройства
Навязчивые мысли (обсессии) могут выражаться по-разному: аритмомания, навязчивые репродукции, ономатомания.
Осложнения обсессивно-компульсивного расстройства
Осложнения течения обсессивно-компульсивного расстройства связаны с присоединением других психических расстройств. Например, при длительно не поддающихся коррекции навязчивостях могут возникать депрессивные расстройства, тревожные расстройства, суицидальные мысли. Это связано с тем, что человек не может избавиться от ОКР. Также нередки случаи злоупотребления транквилизаторами, алкоголем, другими психоактивными веществами, что, безусловно, будет утяжелять течение. Нельзя не сказать о низком качестве жизни пациентов с выраженными навязчивостями. Они мешают нормальному социальному функционированию, снижают работоспособность, нарушают коммуникативные функции.
Диагностика обсессивно-компульсивного расстройства
Как врач ставит диагноз обсессивно-компульсивного расстройства
В МКБ-10 имеются следующие диагнозы, обозначающие рассматриваемое нами расстройство:
- ОКР. Преимущественно навязчивые мысли или размышления;
- ОКР. Преимущественно компульсивные действия;
- ОКР. Смешанные навязчивые мысли и действия;
- Другие обсессивно-компульсивные расстройства;
- Неуточненное обсессивно-компульсивное расстройство.
Общими диагностическими критериями для постановки диагноза служат:
- наличие навязчивых мыслей и/или действий;
- они должны наблюдаться большую часть дней за период не менее двух недель;
- обсессии/компульсии должны являться источником дистресса для человека;
- мысль о реализации действия должна быть для человека неприятной;
- мысли, представления и побуждения должны быть неприятно повторяющимися;
- компульсивные действия не должны обязательно соответствовать конкретным мыслям или опасениям, а должны быть направлены на избавление человека от спонтанно возникающих ощущений напряжения, тревоги и/или внутреннего дискомфорта.
Смешанная форма выставляется, когда обсессии и компульсии выражены одинаково. [10]
Рассмотренные выше диагнозы ставятся на основании глубокого клинического интервью, осмотра пациента и сбора анамнеза. Отметим, что научно доказанных лабораторных исследований, нацеленных исключительно на выявление ОКР, на сегодняшний день в рутинной практике не существует. Одним из валидных психодиагностических инструментов выявления навязчивых состояний является шкала Йеля-Брауна. Это профессиональный инструмент, который используется специалистами для определения степени выраженности симптоматики вне зависимости от формы навязчивых мыслей или действий.
Лечение обсессивно-компульсивного расстройства
В плане терапии обсессивно-компульсивных расстройств будем исходить из принципов доказательной медицины. Лечение, основанное на этих принципах, является наиболее проверенным, эффективным и безопасным.
Медикаментозное лечение
В целом терапия рассматриваемых расстройств проводится антидепрессивными препаратами. В случае, если диагноз поставлен впервые, целесообразнее всего использовать монотерапию антидепрессантами. В случае, если такой вариант оказывается неэффективным, можно прибегнуть к препаратам из других групп. В любом случае, терапия должна проводиться при тщательном наблюдении у врача. Обычно лечение проводят амбулаторно, в осложненных случаях — в стационаре. [11]
Психотерапевтическое лечение
Терапия ОКР у детей и подростков в общем соответствует алгоритмам терапии взрослых. Немедикаментозные методы в основном основаны на психосоциальных вмешательствах, использовании семейного психообразования и психотерапии. Используется когнитивно-поведенческая терапия, включая экспозицию и профилактику реакции, что считается наиболее эффективными методами. [14] Последнее состоит в целенаправленном и последовательном соприкосновении человека с ОКР с избегаемыми им стимулами и сознательном замедлении возникновения при этом патологических реакций.
Прогноз. Профилактика
Возможно ли полное выздоровление
Для обсессивно-компульсивного расстройства характерна хронизация процесса. Стоит отметить, что у целого ряда лиц с этим расстройством возможно длительное стабильное состояние, особенно это характерно для пациентов, имеющих какой-либо один тип проявления навязчивостей (например, арифмомания). В данном случае отмечают смягчение симптоматики, а также хорошую социальную адаптацию.
Легкие проявления ОКР обычно протекают на амбулаторном уровне. В большинстве случаев улучшение наступает приблизительно к концу первого года. Тяжелые случаи обсессивно-компульсивных расстройств, которые имеют в своей структуре многочисленные навязчивости, ритуалы, осложнение фобиями, могут быть достаточно стойкими, резистентными к терапии, а также могут обнаруживаться тенденции к рецидивированию. Этому могут способствовать повторение или возникновение новых психотравмирующих ситуаций, переутомление, общее ослабление организма, недостаточный сон, умственные перегрузки.
Специфической профилактики ОКР не существует, поскольку не установлена точная причина его возникновения. Поэтому рекомендации по профилактике носят достаточно общий характер. Профилактика ОКР делится на первичную и вторичную.
К первичной профилактике относятся мероприятия, направленные на предотвращение развития симптомов ОКР. Для этого рекомендуется профилацировать психотравмирующие ситуации в семейных условиях и на работе, уделить особое внимание воспитанию ребенка.
Что нужно сделать после окончания лечения
Вторичная профилактика нацелена собственно на предотвращение повторного возникновения симптомов обсессивно-компульсивного расстройства. Для этого используют целый ряд методов:
- с помощью психотерапевтических занятий формируют адекватное отношение пациентов к различного рода психотравмирующим событиям;
- соблюдение рекомендаций и назначений врача;
- общеукрепляющая терапия, достаточный сон;
- избегание употребления наркотических веществ и алкоголя.
- некоторые авторы рекомендуют следить за диетой, отказавшись, например, от кофе и увеличив количество продуктов, богатых триптофаном, который является предшественником серотонина. [15]
Следует особо отметить в качестве профилактической меры периодические консультации и/или осмотр у врача. Это может быть профилактический осмотр, который дети с подросткового возраста проходят ежегодно, для контроля своего психического состояния. Также это периодические консультации у врача людей, которые страдали ранее обсессивно-компульсивным расстройством. Доктор поможет своевременно выявить отклонения, если таковые имеются, и назначить терапию, что будет помогать эффективнее справляться с расстройством и профилацировать его появление впоследствии.
Реферат выпускницы программы "Клинический гештальт" Бирюковой-Романовой А.Ф. "Стратегия работы с обсессивными и компульсивными расстройствами"
Введение
Современность диктует определенные условия. Особенности личности, которые можно отнести к обсессивной и компульсивной динамике, ценятся и приветствуются обществом. Исполнительность, умение выполнять рутинные задачи, забота о нормах и контроле - все это делает людей ценными подчиненными и отличными работниками. Но это же может принести страдания и дискомфорт, если в результате сочетания предрасположенности, воспитания и внешних обстоятельств, склонность становится жестким, ригидным и неадаптивным конструктом.
Здесь и далее мы будем говорить не о психиатрическом диагнозе обсессивно-компульсивного расстройства, а скорее о людях, обладающих определенными, объединяющими их особенностями поведения, спецификой контактирования и сочетаниями механизмов прерывания.
Обсессивно-компульсивная структура характера известна давно. Фрейд писал о них как о методичных, упрямых, скупых. Пьер Жане описывал как негибких, ригидных, подчеркнуто добросовестных, проявляющих настойчивость перед лицом непреодолимых препятствий.
В условиях стресса или повышенных нагрузок эти личностные черты могут преобразоваться в симптоматическое поведение, которое затем может приобрести характер ритуала. (11)
Обсессии (навязчивые мысли) - это мысли, импульсы или образы навязчивого, повторяющегося характера. которые предстают в уме помимо воли, неразумны и неконтролируемы человеком.
Компульсии (навязчивые действия) - это действия, которые пациент чувствует себя вынужденным совершать под влиянием непреодолимого внутреннего давления, чтобы успокоить сильнейшее напряжение. Компульсии различают на сдерживающие и изгоняющие. (3)
Характерные феноменологические особенности
К характерным особенностям обсессивных и компульсивных личностей можно отнести:
- Излишне, напряженно сфокусированное внимание. Трудности с расфокусировкой и расслаблением.
- Доминирование воли и необходимости. Руководство долженствованиями-интроектами. “Наиболее характерная мысль обсессивно-компульсивного человека: "Я должен". Воля, обычно направленная на удовлетворение желаний человека, у них исказилась до того, что стала доминировать над желаниями и даже ими управлять.” (1)
- Привычка откладывать немедленное выполнение действия. Размышления без действия.
- Страх собственных мыслей, приравнивание мысли к действию.
- Контроль собственного поведения и экспрессии как основа самоуважения (2)
- Изоляция аффекта и связанная с ней склонность к рационализации и сомнениям.
- Магическое мышление, с помощью которого формируются неочевидные связи между явлениями и людьми.
- Всемогущий контроль, дающий ощущение пугающей власти и ответственности над окружающим миром.
- Склонность к реактивному образованию. Запретный и подавленный импульс формирует противоположную потребности реакцию. Гнев превращается в устремленность, враждебность в нежность.
- Уничтожение сделанного (аннулирование). Склонность “обнулять” сложную неоднозначную ситуацию.
- Рационализация и интеллектуализация
Условия возникновения и особенности развития
Исследования показывают, что свойственные для обсессий мысли бывают в течении дня у многих людей.
Д.Кларк и К.Пурдон опросили людей в 16 странах, и выяснилось, что у большого количества людей есть интрузивные (вторгающиеся) мысли. Например: не оставил ли я включенной плиту, лампу, что может привести к пожару? (79% женщин, 62% мужчин) Или: не оставил ли я открытой дверь, так что внутрь могут попасть непрошеные гости? (77% женщин, 65% мужчин)
Но отнюдь не все люди, сталкивающиеся с такими мыслями, имеют обсессии и компульсии. В этом играет немаловажную роль психобиологический фактор. Существует взаимосвязь между серотонинергической системой головного мозга, отвечающей за поддержание чувства спокойствия, удовлетворенности состоянием, и навязчивыми мыслями и действиями. Этим обусловлено то, что в лечении навязчивых состояний успешно применяют трициклические антидепрессанты и ингибиторы обратного захвата серотонина.
Однако, помимо биологических факторов формирования обсессивных или компульсивных личностных особенностей, безусловно играют роль условия развития и семейная система.
Основные факторы воспитания и семейной системы, влияющие на развитие обсессивных и компульсивных механизмов:
- Родительский контроль экспрессии
- Жесткий доминирующий стиль воспитания, контролирующая гиперопека
- Один родитель жесток и требователен, второй потакает. Ребенок копирует и сохраняет в себе оба эти варианта поведения, конфронтирующие друг с другом.
- Пограничный стиль воспитания. Это связано с предыдущими пунктами. Если родитель сам не может контролировать экспрессию, и обладает иными дефицитами в структуре личности, ребенку приходится учиться контролировать то, что не в его власти.
- Элементы навязчивостей у одного из родителей.
Обсессии и компульсии. Сходства и различия.
Обсессивные и компульсивные особенности, следуя традиции, рассматриваются в одном материале. Это связано с тем, что обсессивные и компульсивные тенденции нередко сосуществуют или чередуются друг с другом в одном человеке, а также потому, что в целом для них характерна сходная динамика развития.
Однако ряд авторов (Нэнси Мак-Вильямс, Джованни Салониа) обращает внимание на то, между обсессивными и компульсивными личностными особенностями существуют достаточно серьезные различия, которые необходимо учитывать.
Кратко можно охарактеризовать эту разницу таким образом:
- Обсессивный, преимущественно навязчивые мысли - это склонность “застревать” на обдумывании, не переходя к действиям.
- Компульсивный, преимущественно навязчивые действия - это склонность смещать действие, делать не то действие, которое может удовлетворить потребность.
Особенности цикла контакта и Self
Существующие материалы о том, как можно описать обсессии и компульсии на цикле контакта, порой противоречат друг другу. Поэтому приведем характерные особенности на каждом этапе контактирования, собрав коллегиальное мнение различных специалистов.
Этому мнению вторит Джованни Салониа. Он выделяет на цикле контакта пять фаз: ориентацию, действие, решение, финал и ассимиляцию. Разделяя фазы действия и решения. И описывает момент прерывания при обсессии на этапе перехода от ориентации к необходимости действия. Возбуждение уже появилось, но оно слабо распознано, вызывает ужас и должно быть погашено. А компульсии - на фазе действия, когда возбуждение уже распознано, но должно быть изгнано.
Согласно же Джею Левину, главной особенностью контактирования при ОКР являются сложности на этапе finale контакта. По его словам, в момент необходимости принятия решения, совершения выбора и потери полного контроля, соединения с объектом потребности - и возникает прерывание.
Если сравнить две последних точки зрения, то они также вторят друг другу, каждый по-своему рассматривая цикл контакта. В основном прерывание так или иначе возникает между формированием потребности и решением, выбором ее удовлетворить. И это, вероятно, связано с существенной сложностью людей, склонных к навязчивостям - нарушением связи между функцией Id и Personality. Часто Id описывается и воспринимается как нечто запретное и даже чуждое. Тогда как Personality усечено, нормировано и ригидно. И в этом случае невозможно полноценно сделать выбор, принять решение с помощью функции Ego, пока Id и Personality разделены и дефицитарны.
Чимо Таррега Солер говорит об этом так: “Функцией преконтакта является Id. Но проблемой обсессивного человека является то, что он пытается сделать отправной точкой определения своей потребности Personality. Это происходит в результате сочетания особенностей структуры личности, таких как непереносимость аффекта, обилия интроектов и переживания большого количества усвоенного стыда.”
Отдельно стоит подчеркнуть значимость ассимиляции, постконтакта в процессах людей с навязчивостями. Для ОКР характерны сложности с признанием нового опыта, с присвоением его для дальнейшей расширения функции Personality.
Характерные механизмы прерывания
В первую очередь нужно подчеркнуть, что не существует одного механизма прерывания, характерного для ОКР. Скорее, страдание любой личности можно описать метафорой Джея Левина: это как луковица, вы снимаете один слой, один механизм прерывания, а за ним вы обнаруживаете другой, а потом еще один, и так далее. Нет единой закономерности и последовательности, но можно выделить наиболее характерные механизмы и сочетания механизмов.
Часто на первом этапе заметна конфлюенция, ретрофлексия или дефлексия. Все это призвано не допустить столкновения с потребностью и часто - с глубоким и токсическим чувством стыда, с ней связанным. Зарождающаяся потребность очень быстро уходит в фон, задавленная и остановленная стыдом.
Также отдельно стоит упомянуть такой неклассический механизм прерывания, который в психодинамической традиции называется изоляция аффекта, а в гештальте некоторыми авторами упоминается как десенситизация. Обесчувствливание, отделение чувственного переживания от когнитивного содержания.
Ригидность и жесткость Personality базируется на обилии интроектов. Интроецированные знания о себе, о мире, о том как надо. Обилие долженствований. Все это необходимо, чтобы компенсировать структурные дефициты личности. Также можно говорить о присутствии интропроективного механизма. Например, в образовании компульсивного действия часто можно заметить элементы проекций внутреннего содержания опасности на внешний объект или ситуацию.
Эготизм, в той или иной степени, является сложностью людей с навязчивостями. При этом именно этот механизм прерывания часто является глубоко укоренившимся и эго-синтонным. И требует долгой и кропотливой работы.
Стратегия работы в гештальт-подходе
Стратегия работы с обсессиями и компульсиями подразумевает, в первую очередь, отказ от работы с симптомом навязчивости как с элементом, требующим удаления и избавления. Гештальт-терапия не занимается коррекцией поведения и мыслей. Симптом является следствием того, что происходит с человеком в его жизни и отношениях. Он является верхушкой айсберга, и задача работы - раскрутить и раскрыть процесс образования симптома в обратном направлении, от конца - навязчивости, к его началу - потребности в контексте отношений. И помочь человеку осознать и отследить этот процесс. Так как именно таким образом, согласно парадоксальной теории А.Бейссера, могут быть созданы условия для изменений.
В начале работы важно концентрироваться на:
- Создании прочного альянса. Так как навязчивости и невозможность сфокусировать фигуру связана с обилием стыда в преконтакте, важно создать условия, чтобы клиент мог преодолевать эту сложность, вместе со специалистом, не прервав терапию.
- Давать надежду, но не давать гарантий. Клиенты с навязчивостями часто ищут и требуют четкой, понятной и конкретной структуры работы. Они приносят свой симптом как ноутбук на ремонт. Важно с самого начала разрушить их уверенность во всесильности консультанта и донести мысль о том, что в этой работе нет и не может быть никаких гарантий и тем более - одностороннего результата, без участия в изменениях самого человека.
- Необходимо сместить внимание с симптома на контекст возбуждения и тревоги, которые лежат в корне навязчивости.
В ходе работы стратегически важно:
- Побудить клиента формировать и удерживать фигуру, не давая ей скрыться в фоне. Выделяя фигуру, скрывающуюся за обсессией, особенно навязчивым страхом, необходимо помнить о фоне, из которого этот страх возникает. В процессе прояснения особенностей жизни пациента терапевт проясняет для себя ту потребность, попытка удовлетворить которую, заканчивается застреванием на страхе.
- акцентировать фазу действия в эксперименте, т.е. способствовать наиболее полному выражению себя в действии и ассимиляции опыта.
Тактика работы может быть построена таким образом:
- Предложить прервать выполнение компульсивных ритуалов и сфокусироваться на контексте тревоги, защитой от которой является навязчивость.
- Предложить распознать внутренние угрозы, пересказать катастрофические фантазии, присвоить спроецированные на внешние объекты импульсы и выявить лежащие в их основе чувства.
- Использовать чувства как проводник в ситуацию. Таким образом соединить разъединенные десенситизацией функции Self. Легализовать функцию Id и снизить значение ригидной и неэффективной из-за интроектов функции Personality, на которую опирается человек.
- Фиксировать внимание клиента на этапе перехода к действию, побуждая к переходу от ретрофлексии к экспрессии чувств, челночно связывая процессы в сессии с процессами в жизни.
- Анализ механизмов принуждения. Восстановление функции отвращения и отвержения неприемлемого опыта для того, чтобы расшатать ригидный интроективный механизм и вернуть присущую системе спонтанность.
Психотехника парадокса
Также, говоря о стратегиях работы в с ОКР, необходимо упомянуть психотехники парадокса, так как они имеют непосредственное отношение к работе с навязчивостями.
Психотехники парадокса предлагают опираться на симптом, в данном случае на обсессию или компульсию, как на нечто позитивное, как на друга, который может принести важную информацию и выполняет в системе важную функцию. Необходимые действия в терапии - найти положительную сторону симптома, научиться сверяться с ним в своих действиях и понять для чего он нужен в системе клиента.
Парадоксальные техники могут быть отличными помощниками в этом. Предлагая клиенту смену направления движения - не “от” симптома а “к” нему, мы даем ему способность в какой-то мере управлять тем, что с ним происходит.
Важное осознание, к которому может прийти клиент, хорошо сформулировал Джей Крютнер: “ЕСЛИ ВЫ ХОТИТЕ, ЧТОБЫ ВАШИ СПАЙКИ УШЛИ, ВАМ НУЖНО ЗАХОТЕТЬ, ЧТОБЫ ОНИ ОСТАЛИСЬ.” (5) Так как именно это внутреннее действие и усилие в итоге приводит к действительным изменениям в отношении навязчивостей.
Ранее, в МКБ–9, расстройство рассматривали в рамках невроза навязчивых состояний. В МКБ–10 невроз навязчивых состояний разделён на обсессивно-компульсивное расстройство и фобическое расстройство.
Обсессивно-компульсивное расстройство характеризуется постоянно возникающими обсессиями (навязчивые мысли, фантазии, сомнения) и компульсиями (навязчивые побуждения или действия), осознаваемыми пациентами как болезненные и воспринимаемыми с чувством сильного внутреннего сопротивления. Расстройство часто сопровождается различными по выраженности тревожными и депрессивными состояниями.
Частота — 0,05% населения. Больные часто скрывают свои болезненные проявления, обращаясь к психиатру лишь через 5–10 лет от начала расстройства: это означает, что в действительности распространённость расстройства более высокая и составляет 2–3%. 30% больных заболевает в возрасте 10–15 лет. У мужчин расстройство начинается раньше (6–15 лет), у женщин в более зрелом возрасте (20–29 лет). Пациентов отличает более высокий, чем в населении в целом, уровень интеллекта.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Обсессивно-компульсивное расстройство необходимо дифференцировать от других психических расстройств, при которых отмечают симптомы навязчивых состояний
• Обсессивно-компульсивное расстройство личности. Расстройство качественно отличается от обсессивно-компульсивного расстройства личности. Симптомы расстройства всегда противоречат личности больного, тогда как соответствующие характерологические черты при обсессивно-компульсивной психопатии не сопровождаются субъективной установкой на противодействие им. Обсессивно-компульсивное расстройство характеризуется парциальностыо невротических расстройств, а клиника одноимённого расстройства личности отличается большей массивностью нарушений, необратимостью состояния и относительным постоянством психопатических черт личности в течение всей жизни больного. В отличие от психопатий сохранены критическое отношение к болезни и способность адаптироваться к окружающей среде. Обсессивно-компульсивное расстройство в отличие от одноимённой психопатии возникает обычно после психической травмы, т.е. имеет чёткое начало.
• Шизофрения. В отличие от обсессивных проявлений при шизофрении, при обсессивно-компульсивном расстройстве отсутствуют характерные для шизофрении признаки (негативные и психотические симптомы), отмечают менее причудливый характер симптомов и нет ощущения навязанности их извне.
• Депрессивное расстройство. При развертывании обсессивного компонента в структуре эндогенной депрессии депрессивные симптомы появляются раньше навязчивых состояний. Больные обсессивно-компульсивным расстройством при развитии у них депрессии скорее становятся ажитированными, чем заторможёнными.
• Фобическое расстройство иногда трудно отличить от обсессивно-компульсивного расстройства. И те, и другие пациенты испытывают страх перед угрожающим стимулом, но отвращение свойственно скорее обсессивным, чем фобическим больным. Последние также значительно более успешны в избегании угрожающих стимулов.
Течение и прогноз. У 50% больных заболевание начинается до 24 лет, у 80% — до 35 лет. 70% случаев дебюта расстройства связаны со стрессовыми ситуациями. Течение хроническое. У мужчин имеется тенденция к более раннему дебюту и тяжёлой симптоматике. В 30% случаев на фоне лечения психическое состояние не изменяется или ухудшается. 80% больных в течение жизни заболевают другим психическим расстройством.
ЛЕЧЕНИЕ
Для лечения больных обсессивно-компульсивным расстройством применяют две группы ЛС: анксиолитики и антидепрессанты.
• Анксиолитики (предпочтительны бензодиазепины, например диазепам, бромдигидрохлорфенилбензодиазепин) назначают на непродолжительный срок для уменьшения симптомов тревоги и лечения расстройств сна. Применять их длительное время не рекомендуют, т.к. возможно развитие психической и физической зависимости.
• Антидепрессанты назначают при сочетании обсессивно-компульсивных симптомов и депрессии. Седативные антидепрессанты (например, амиртриптилин) в малых дозах назначают для уменьшения выраженности тревоги. При отсутствии симптомов депрессии предпочтительны ингибиторы обратного захвата серотонина. Кломипрамин (анафранил) до сих пор является препаратом выбора, несмотря на то, что в последнее время появились селективные ингибиторы обратного захвата серотонина (например, сертралин, флуоксетин). При лечении кломипрамином положительный эффект отмечают у 80% больных. Кломипрамин при обсессивно-компульсивном расстройстве назначают в дозах 75–200 мг в сутки, а при необходимости и хорошей переносимости препарата дозу можно увеличить до 300 мг в сутки. Эффект развивается медленно; устойчивый эффект наступает на 4–6-й неделе терапии. Длительность лечения — 6 мес. В дальнейшем дозу постепенно уменьшают. При ухудшении состояния больного дозу вновь увеличивают и продолжают лечение в этой дозе в течение 2–3 месяцев. Селективные ингибиторы обратного захвата серотонина (флувоксамин, флуоксетин, сертралин, пароксетин) назначают как альтернативные препараты при непереносимости побочных действий кломипрамина.
Психотерапия
По сравнению с больными, которым назначаются только ЛС, у пациентов, лечение которых проводится с использованием психотерапии, наступает гораздо более значительное и устойчивое улучшение состояния. Для лечения больных обсессивно-компульсивным расстройством предпочтительны поведенческая и когнитивная психотерапия.
Синонимы • Обсессивно-компульсивный невроз • Невроз навязчивостей
МКБ-10 • F42 Обсессивно-компульсивное расстройство.
Код вставки на сайт
Ранее, в МКБ–9, расстройство рассматривали в рамках невроза навязчивых состояний. В МКБ–10 невроз навязчивых состояний разделён на обсессивно-компульсивное расстройство и фобическое расстройство.
Обсессивно-компульсивное расстройство характеризуется постоянно возникающими обсессиями (навязчивые мысли, фантазии, сомнения) и компульсиями (навязчивые побуждения или действия), осознаваемыми пациентами как болезненные и воспринимаемыми с чувством сильного внутреннего сопротивления. Расстройство часто сопровождается различными по выраженности тревожными и депрессивными состояниями.
Частота — 0,05% населения. Больные часто скрывают свои болезненные проявления, обращаясь к психиатру лишь через 5–10 лет от начала расстройства: это означает, что в действительности распространённость расстройства более высокая и составляет 2–3%. 30% больных заболевает в возрасте 10–15 лет. У мужчин расстройство начинается раньше (6–15 лет), у женщин в более зрелом возрасте (20–29 лет). Пациентов отличает более высокий, чем в населении в целом, уровень интеллекта.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Обсессивно-компульсивное расстройство необходимо дифференцировать от других психических расстройств, при которых отмечают симптомы навязчивых состояний
• Обсессивно-компульсивное расстройство личности. Расстройство качественно отличается от обсессивно-компульсивного расстройства личности. Симптомы расстройства всегда противоречат личности больного, тогда как соответствующие характерологические черты при обсессивно-компульсивной психопатии не сопровождаются субъективной установкой на противодействие им. Обсессивно-компульсивное расстройство характеризуется парциальностыо невротических расстройств, а клиника одноимённого расстройства личности отличается большей массивностью нарушений, необратимостью состояния и относительным постоянством психопатических черт личности в течение всей жизни больного. В отличие от психопатий сохранены критическое отношение к болезни и способность адаптироваться к окружающей среде. Обсессивно-компульсивное расстройство в отличие от одноимённой психопатии возникает обычно после психической травмы, т.е. имеет чёткое начало.
• Шизофрения. В отличие от обсессивных проявлений при шизофрении, при обсессивно-компульсивном расстройстве отсутствуют характерные для шизофрении признаки (негативные и психотические симптомы), отмечают менее причудливый характер симптомов и нет ощущения навязанности их извне.
• Депрессивное расстройство. При развертывании обсессивного компонента в структуре эндогенной депрессии депрессивные симптомы появляются раньше навязчивых состояний. Больные обсессивно-компульсивным расстройством при развитии у них депрессии скорее становятся ажитированными, чем заторможёнными.
• Фобическое расстройство иногда трудно отличить от обсессивно-компульсивного расстройства. И те, и другие пациенты испытывают страх перед угрожающим стимулом, но отвращение свойственно скорее обсессивным, чем фобическим больным. Последние также значительно более успешны в избегании угрожающих стимулов.
Течение и прогноз. У 50% больных заболевание начинается до 24 лет, у 80% — до 35 лет. 70% случаев дебюта расстройства связаны со стрессовыми ситуациями. Течение хроническое. У мужчин имеется тенденция к более раннему дебюту и тяжёлой симптоматике. В 30% случаев на фоне лечения психическое состояние не изменяется или ухудшается. 80% больных в течение жизни заболевают другим психическим расстройством.
ЛЕЧЕНИЕ
Для лечения больных обсессивно-компульсивным расстройством применяют две группы ЛС: анксиолитики и антидепрессанты.
• Анксиолитики (предпочтительны бензодиазепины, например диазепам, бромдигидрохлорфенилбензодиазепин) назначают на непродолжительный срок для уменьшения симптомов тревоги и лечения расстройств сна. Применять их длительное время не рекомендуют, т.к. возможно развитие психической и физической зависимости.
• Антидепрессанты назначают при сочетании обсессивно-компульсивных симптомов и депрессии. Седативные антидепрессанты (например, амиртриптилин) в малых дозах назначают для уменьшения выраженности тревоги. При отсутствии симптомов депрессии предпочтительны ингибиторы обратного захвата серотонина. Кломипрамин (анафранил) до сих пор является препаратом выбора, несмотря на то, что в последнее время появились селективные ингибиторы обратного захвата серотонина (например, сертралин, флуоксетин). При лечении кломипрамином положительный эффект отмечают у 80% больных. Кломипрамин при обсессивно-компульсивном расстройстве назначают в дозах 75–200 мг в сутки, а при необходимости и хорошей переносимости препарата дозу можно увеличить до 300 мг в сутки. Эффект развивается медленно; устойчивый эффект наступает на 4–6-й неделе терапии. Длительность лечения — 6 мес. В дальнейшем дозу постепенно уменьшают. При ухудшении состояния больного дозу вновь увеличивают и продолжают лечение в этой дозе в течение 2–3 месяцев. Селективные ингибиторы обратного захвата серотонина (флувоксамин, флуоксетин, сертралин, пароксетин) назначают как альтернативные препараты при непереносимости побочных действий кломипрамина.
Психотерапия
По сравнению с больными, которым назначаются только ЛС, у пациентов, лечение которых проводится с использованием психотерапии, наступает гораздо более значительное и устойчивое улучшение состояния. Для лечения больных обсессивно-компульсивным расстройством предпочтительны поведенческая и когнитивная психотерапия.
Синонимы • Обсессивно-компульсивный невроз • Невроз навязчивостей
Читайте также:

