Нарушение водного обмена реферат
Обновлено: 05.07.2024
Исраилова В. К. – заведующая кафедрой анестезиологии и реаниматологии КазНМУ, доктор медицинских наук.
Составители: к.м.н. Батырханова Н.М., ассистент Прмагамбетов Г.К., резидент Иманбекова К.Б., резидент Тлеубаев С.С., под редакцией доцента Чурсина В.В.
Справочное пособие содержит информацию о физиологии водно-солевого обмена (ВСО). Также представлена информация о методах клинической и лабораторной диагностики нарушений ВСО. Перечислены варианты дисгидрий и методы лечения. Предназначается для врачей всех специальностей, курсантов ФПК и студентов медвузов.
Вода организма
В норме у взрослого человека на долю воды приходится около 60% массы тела. Оставшиеся 40% массы тела составляет сухой остаток, который содержит белки 18%, жиры 16%, углеводы 1% и минеральные соли 5%.
Вода является, универсальным биологическим растворителем и только в водной среде могут протекать все сложнейшие биохимические процессы в живом организме. Вода выполняет транспортную функцию, являясь переносчиком различных веществ по всему организму, а также участвуя в выведении из организма во внешнюю среду конечных продуктов обмена веществ. Кроме того, вода является основным пластическим материалом и принимает активное участие в терморегуляции.
Общее количество воды в организме человека колеблется в пределах 50-83% массы тела и зависит от таких факторов как возраст, пол и степень упитанности. Наибольшее количество воды содержится в организме новорождённых – до 83% массы тела. С возрастом её процентное содержание постепенно уменьшается, достигая у мужчин около 60%, а у женщин около 50% массы тела. В пожилом и старческом возрасте общее количество воды составляет лишь 40-45% массы тела.
Вся вода, содержащаяся в организме, распределяется по двум водным секторам, между которыми при нормальных условиях устанавливается строгое динамическое равновесие. В среднем 2/3 её объёма (около 40% массы тела) находятся в клетках, а остальное количество во внеклеточном пространстве.
Клеточная жидкость является основной частью цитоплазмы и по своему электролитному составу значительно отличается от внеклеточной воды.
Внутриклеточный сектор, вода которого составляет примерно 30-40% массы тела (около 28 л у мужчин при массе 70 кг), и внеклеточный - примерно 20% массы тела (около 14 л). Внеклеточный объем воды распределяется между интерстициальной водой (15-16% массы тела, или 10,5 л), в которую входит также вода связок хрящей, плазмой (около 4-5%, или 2,8 л), лимфой и трансцеллюлярной водой (цереброспинальная и внутрисуставная жидкости, содержимое желудочно-кишечного тракта), не принимающей активного участия в метаболических процессах.
Электролитный состав организма
Из таблицы 1, где представлен нормальный состав трех главных сред организма, следует, что Na+ является преимущественно катионом внеклеточной жидкости. Хлорид (С1-) и бикарбонат (НСО3 -) представляют собой анионную электролитную группу внеклеточного пространства. В клеточном пространстве определяющим катионом является К+, а к анионной группе относятся фосфаты, сульфат, белки, органические кислоты и в меньшей степени бикарбонат.
Факторы, влияющие на перемещение внеклеточной воды в организме
Физиология рассматривает три фактора, определяющих целенаправленное движение воды при транскапиллярном обмене:
Осмосом называют спонтанное движение растворителя из раствора с низкой концентрацией частиц в раствор с высокой концентрацией через мембрану, проницаемую только для растворителя. Осмотическое давление - избыточная величина гидростатического давления, которое должно быть приложено к раствору, чтобы уравновесить диффузию растворителя, через полупроницаемую мембрану.
Осмотическое давление плазмы крови составляет в среднем 6,62 атм (пределы колебаний 6,47-6,72 атм). Осмотическое давление зависит только от концентрации частиц, растворенных в растворе, и не зависит от их массы, размера и валентности. Таким образом, осмотическое давление создают в растворе все частицы - как ионы, так и нейтральные молекулы (глюкоза, мочевина).
В биологии и медицине осмотическое состояние сред принято выражать двумя понятиями: осмолярностью, представляющей собой суммарную концентрацию растворенных частиц в 1 л раствора (в миллиосмолях на литр), и осмоляльностью, являющейся концентрацией частиц в 1 кг растворителя, т. е. воды (мосмоль/кг).
Осмоляльность раствора численно равна суммарной концентрации, выраженной в количестве веществ (в миллимолях, но не в миллиэквивалентах), содержащихся в 1 кг растворителя (вода), плюс количество полностью диссоциированных электролитов, недиссоциированных веществ (глюкоза, мочевина) или слабодиссоциированных субстанций, таких как белок. Все одновалентные ионы (Na+, К+, С1-) образуют в растворе число осмолей, равное числу молей и эквивалентов (электрических зарядов). Двухвалентные ионы образуют в растворе каждый по одному осмолю (и молю), но по два эквивалента.
Осмоляльность нормальной плазмы - величина достаточно постоянная и равна 280-300 мосмоль/кг. Из общей осмоляльности плазмы лишь 2 мосмоль/кг обусловлены наличием растворенных в ней белков. Таким образом, главными компонентами, обеспечивающими осмоляльность плазмы, являются Na+ и С1- (около 140 и 100 мосмоль/кг соответственно). Постоянство осмотического давления внутриклеточной и внеклеточной жидкости предполагает равенство молярных концентраций содержащихся в них электролитов, несмотря на различия в ионном составе внутри клетки и во внеклеточном пространстве.
Вследствие того, что величина осмотического давления внеклеточной жидкости более чем на 90% обусловлена концентрацией солей натрия, именно натрию принадлежит главная роль в распределение воды по жидкостным секторам организма. Следовательно, первичное нарушение обмена натрия влечёт за собой нарушение водного обмена.
Если концентрация в плазме глюкозы и мочевины нормальна, то натриемия, умноженная в два раза будет примерно соответствовать осмолярности плазмы. Более точно она вычисляется по следующей формуле:
Конечно, значительно достоверней измерение осмолярности плазмы при помощи осмометра. Нормальная осмолярность плазмы: 280 – 300 мосм/л.
2. Часть осмотического давления, создаваемую в биологических жидкостях белками, называют коллоидно-осмотическим (онкотическим) давлением (КОД).
Оно составляет примерно 0,7% осмотического давления (или осмотической концентрации), т. е. около 25 мм рт. ст. (2 мосмоль/кг), но имеет исключительно большое функциональное значение в связи с высокой гидрофильностью белков и неспособностью их свободно проходить через полупроницаемые биологические мембраны.
Величина коллоидно-осмотического давления зависит, в основном, от количества общего белка плазмы (на 80% определяется концентрацией альбумина) и составляет в среднем 25 мм.рт.ст.
3. Одновременно на капиллярную стенку воздействует и другая сила – гидростатическое (точнее – гидродинамическое) давление, создаваемое самой массой крови за счёт энергии сердца. Оно направлено на то, чтобы вытолкнуть воду из капилляров в межклеточное пространство. В отличие от онкотического давления величина гидростатического давления в капиллярах непостоянна. В артериальном колене капилляра она составляет в среднем 32,5 мм.рт.ст., а в венозном – 17,5 мм.рт.ст.. Вследствие градиента давлений (в среднем 9 мм рт.ст.) из артериального колена капилляра жидкость с растворёнными в ней электролитами диффундирует в межклеточное пространство. С другой стороны, в венозном колене капилляра, благодаря градиенту в пользу онкотического давления, вода из межклеточного сектора начинает поступать в кровеносное русло.
Величина обмена тканевой жидкости более чем в 40 раз превышает объём кровотока. Более 200 л жидкости в минуту циркулирует в пределах сосудистого тканевого сектора, вызывая постоянное обновление окружающей ткани среды. В течение суток примерно 20 л жидкости покидает сосудистое русло через артериальное колено капилляров и столько же возвращается назад – 18 л через венозное колено капилляров и 2 л дренируются лимфатической системой.
В венозном конце капилляра решающая роль в возврате воды в сосудистое русло принадлежит коллоидно-онкотическому давлению плазмы. Ему противостоит величина венозного давления.
1) В случае снижения коллоидно-онкотического давления плазмы (гипопротеинемия) даже при нормальном венозном давлении нарушается резорбция жидкости в сосудистое русло, что проявляется отёками (безбелковыми, голодными).
3) Ещё один механизм образования отёков формируется при синдроме капиллярной утечки – за счёт повышения проницаемости капиллярной стенки в интерстиций проникает много белка. В результате этого повышается коллоидно-онкотическое давление интерстиция при уменьшенном коллоидно-онкотическом давлении плазмы.
Исходя из знаний этих механизмов образования отёков, можно сделать клинически важный вывод – нелогично, малоэффективно, а иногда и опасно применять мочегонные для устранения отёков. Мочегонные оправданы только в случае нарушений функции почек, в остальных клинических ситуациях необходимо устранять патогенетическую причину их образования – повышать уровень белка или лечить сердечную недостаточность или устранять причину синдрома капиллярной утечки.
Необходимо помнить о важной роли в постоянстве интерстициального объема жидкости лимфодренажной системы, постоянно сбрасывающей в вену небольшой избыток жидкости и белка.
Механизмы поддержания внутриклеточного объема жидкости и внутриклеточного ионного состава
Осмотические и электрические силы. Основным условием постоянства объема водных внутри- и внеклеточных сред, разделенных клеточной мембраной, является их изотоничность.
Тоничностью называют компонент осмолярности внеклеточной жидкости, обусловленный концентрацией растворенных веществ, плохо проникающих через клеточные мембраны (Na+, в отношении некоторых тканей - глюкоза). Обычно осмолярность и тоничность изменяются однонаправлено, поэтому гиперосмолярность означает и гипертоничность [Loeb J. Н., 1984].
Однако возможно повышение осмолярности без увеличения тоничности (в частности, при повышении в плазме концентрации мочевины, этанола, для которых тканевые мембраны хорошо проницаемы) [Fabri Р. J., 1988]. В этом случае существенных перемещений жидкости между внутри- и внеклеточным пространствами не происходит.
Анионы, находящиеся внутри клетки, обычно поливалентны, велики и не могут свободно проникнуть через клеточную мембрану. Единственным катионом, для которого клеточная мембрана проницаема и который находится в клетке в свободном состоянии и в достаточном количестве, обеспечивающем частичную нейтрализацию клеточных анионов, является К+.
Как уже говорилось, Na+ является внеклеточным катионом. Его локализация обусловлена двумя обстоятельствами: относительно низкой способностью проникать через клеточную мембрану и наличием особого механизма вытеснения Na+ из клетки - так называемого натриевого насоса. Сl- также является внеклеточным компонентом, но его потенциальная способность проникать через клеточную мембрану относительно высока. Она не реализуется потому, что клетка имеет достаточно постоянный состав фиксированных клеточных анионов, создающих в ней преобладание отрицательного потенциала, вытесняющего С1-. Таким образом, осмотическое и электрическое равновесие между клеточным и внеклеточным пространством может быть достигнуто при относительно высокой концентрации К+ внутри клетки и соответствующей высокой концентрации С1- за ее пределами. Эти различия в концентрациях мобильных ионов внутри клетки и вне ее обеспечивают постоянную разность потенциалов - так называемый трансмембранный потенциал, равный примерно 60—80 мВ, причем внутриклеточный заряд имеет отрицательное значение.
В действительности этого не происходит, поскольку такая сила оказывается сбалансированной другой, действующей в обратном направлении и называемой натриевым насосом. Энергия натриевого насоса, являющегося специфическим свойством клеточной мембраны, обеспечивается гидролизом аденозинтрифосфата (АТФ) и направлена на выталкивание Na+ из клетки [Whittman R., Wheeler К. Р., 1970].
Эта же энергия способствует движению К+ внутрь клетки. Установлено, что противоположно направленные движения К+ и Na+ осуществляются в пропорции 2:3. По мнению М. W. В. Bradbury (1973), с физиологической точки зрения для К+ этот механизм не столь существен, так как последний в норме обладает высокой способностью проникать через клеточную мембрану. Описанный механизм является основным для обеспечения постоянства концентрации клеточных и внеклеточных компонентов. Принципиально важен тот момент, что осмолярность внутриклеточной воды величина достаточно постоянная и не зависящая от осмолярности внеклеточного пространства. Это постоянство обеспечивается энергозависимым механизмом.
Гипоксия, так же как и гипогликемия или дефицит инсулина приводит к нарушению синтеза энергии, что может привести к остановке насоса. Если функция натриевого насоса оказывается нарушенной, то это приводит к неконтролируемой ситуации, когда клеточное пространство почти свободно доступно для Na+. В результате уменьшается внутриклеточный отрицательный потенциал и клетка становится более доступной и для С1-. Связанное с этим повышение осмотического давления в клетке приводит к перемещению воды внутрь клетки и ее набуханию, а в дальнейшем и к нарушению ее целостности.
Таким образом, дисфункция натриевого насоса приводит к трансминерализации и является патофизиологической основой гибели клетки.
Перемещение воды в организме
Внеклеточная жидкость омывает клетки и является транспортной средой для метаболических субстанций, обеспечивающих нормальную жизнедеятельность клеток. Через нее в клетку проникают кислород, различные вещества из крови и желудочно-кишечного тракта и выводятся продукты метаболизма клетки, которые затем попадают в кровь и экскретируются легкими, почками и печенью.
Плазма - часть внеклеточной жидкости - служит средой для эритроцитов, лейкоцитов и тромбоцитов. Содержание белков в плазме примерно 70 г/л, что значительно превышает содержание их в интерстициальной жидкости (10-30 г/л). На долю чистой воды в плазме приходится в связи с этим 93% объема, т. е. несколько меньше, чем в инстерстициальной жидкости.
Строго говоря, интерстициальное пространство заполнено не свободно перемещающейся жидкостью, а гелем, удерживающим воду в фиксированном состоянии. Основу геля составляет преимущественно гиалуроновая кислота.
Значение интерстициального пространства невозможно оценивать и обсуждать без упоминания о лимфатической системе. Лимфа по существу является составной частью интерстициальной жидкости и предназначена в основном для транспорта химических крупномолекулярных субстратов, главным образом белков, а также (частично) жировых конгломератов и углеводов из интерстициального пространства (куда они проникают из клеток) в кровь. На терминальных концах лимфатических сосудов имеются клапаны, которые регулируют этот процесс. Движение лимфы по сосудам осуществляется за счет насосного действия миоэндотелиальных волокон, функционирующих синхронно с клапанным аппаратом, расположенным по всей длине лимфатического сосуда. Лимфатическая система обладает также концентрационной функцией, поскольку осуществляет реабсорбцию воды в зоне венозного конца капилляра.
Быстрое удаление белков из интерстициального пространства снижает тканевое коллоидно-осмотическое давление (КОД). Этот механизм вместе с насосной функцией лимфатической системы обеспечивает слабое гидростатическое давление (около 3 мм рт. ст., в лёгких – 6 мм рт.ст.) в интерстициальном пространстве [Guyton А. С. 1971]. Значение низкого давления в интерстициальном пространстве переоценить невозможно, поскольку оно не только определяет клеточную архитектуру, но и создает оптимальные условия для жизнедеятельности клеток. При отечных состояниях, когда давление в интерстициальной жидкости повышается, клеточная архитектура нарушается. Отрицательное давление в интерстициальном пространстве является также гарантией постоянства интерстициального водного объема, предупреждает накопление излишних объемов жидкости и, наконец, улучшает условия метаболизма, поскольку сближает поверхности сосудистой и клеточной диффузионных мембран.
Факторами, повышающими интерстициальное давление, являются: увеличение внутрикапиллярного давления и снижение КОД плазмы, возрастание интерстициального КОД и, наконец, повышение проницаемости капилляров. Сначала влияние названных факторов компенсируется усилением лимфатического тока, иногда в 10—50 раз [Hillman К., 1990]. С исчерпанием компенсирующего лимфатического механизма интерстициальное давление поднимается выше нуля. При этом в интерстициальном пространстве накапливается большое количество жидкости. Отношения между давлением и объемом жидкости в разных зонах интерстициального пространства неодинаковы, поскольку различные ткани имеют разную степень податливости, растяжимости (compliance).
Примерно те же механизмы определяют динамику легочного интерстициального пространства. Однако легочное капиллярное давление ниже и легочные капилляры относительно легко пропускают молекулы белка. Вместе с тем движение лимфы по легочным лимфатическим сосудам осуществляется быстрее из-за выраженного пульсирующего характера кровотока в близи расположенных легочных кровеносных сосудах. В целом же относительная величина легочного интерстициального пространства значительно меньше тканевого и альвеолярный легочный эпителий может противостоять давлению со стороны интерстиция не выше 2 мм рт. ст. При превышении этого значения начинается отек легких. В норме жидкость не накапливается в интерстициальном пространстве легких благодаря лимфодренажу.
Однако в последнее время широкое распространение в онкохирургии получила лимфодиссекция – удаление лимфодренажа. При лимфодиссекции в верхнем этаже брюшной полости и грудной клетки нарушаются противоотёчные механизмы, и у больных даже при небольшой по объёму инфузии развивается интерстициальный отёк лёгких и гипоксемия.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение водного обмена: причины, заболевания, при которых развивается, методы диагностики и лечения.
Определение
Больше всего воды содержится в организме младенцев – до 86%. Затем ее уровень постепенно начинает снижаться, достигая минимума у людей пожилого возраста.
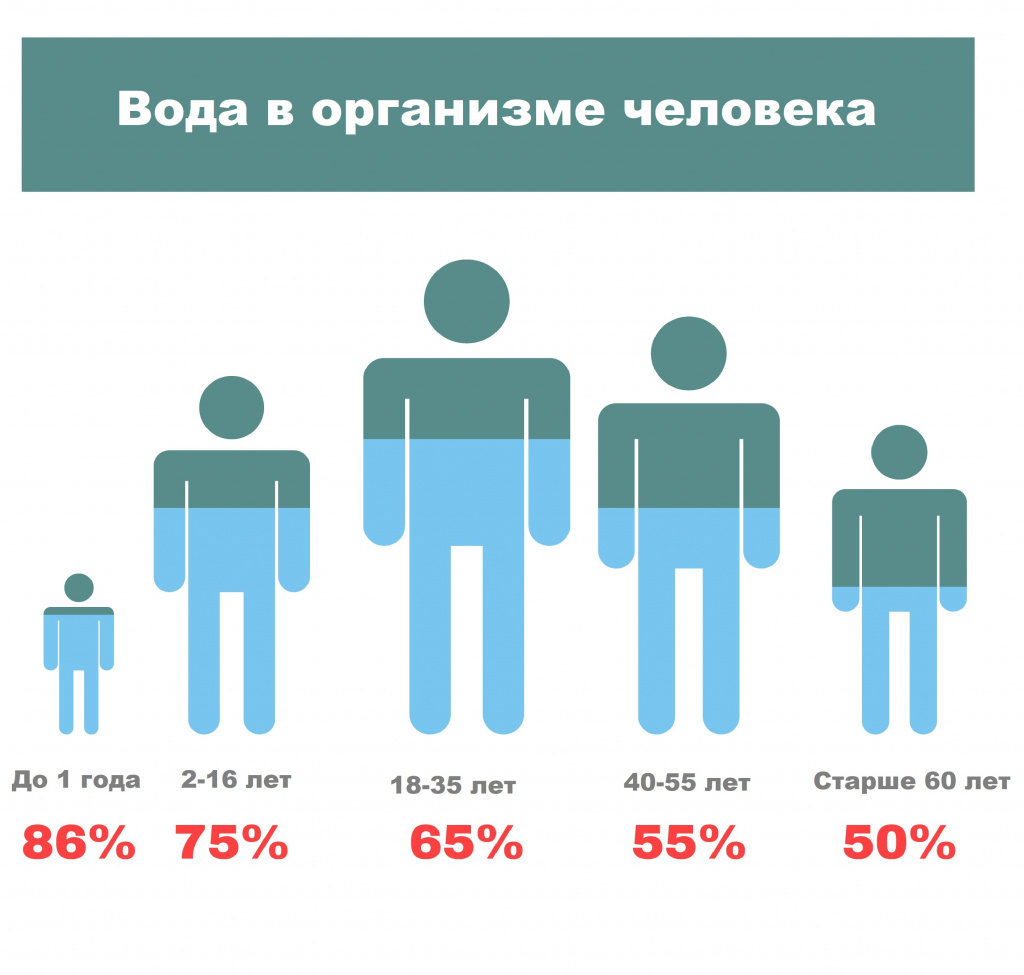
Вода работает как растворитель, составляет основу биологических сред, является участником различных биохимических реакций, терморегуляции и выполняет множество других функций.
Каждую секунду наш организм теряет определенное количество воды с дыханием в виде паров. Другими путями элиминации жидкости из организма являются потоотделение, выработка ферментов в желудочно-кишечном тракте.
В процессе прохождения крови через почки в мочу поступает вода, минеральные и органические вещества, которые не требуются организму по причине своей вредности или избыточности.
Для компенсации потерь жидкости организму требуется ее поступление извне. Естественное восполнение воды происходит за счет питья и еды. Внутривенное введение используют при тяжелом обезвоживании для быстрого восполнения потерь жидкости или невозможности употребления воды и пищи через рот.
Жидкость в нашем организме условно подразделяется на внутриклеточную и внеклеточную. Внутриклеточная жидкость, как следует из названия, присутствует внутри клетки и отграничена полупроницаемой мембраной от окружающего клетку пространства. Вне клетки жидкость находится в межклеточном пространстве и внутри кровеносных и лимфатических сосудов.
Под водным балансом в организме следует понимать не просто общее количество воды, но и ее распределение между перечисленными структурами, что напрямую влияет на жизнедеятельность органов и тканей человека.
Разновидности нарушения водного обмена
В зависимости от общего содержания воды в организме человека нарушения водного обмена можно разделить на дегидратацию (уменьшение общего количества воды) и гипергидратацию (избыток воды).
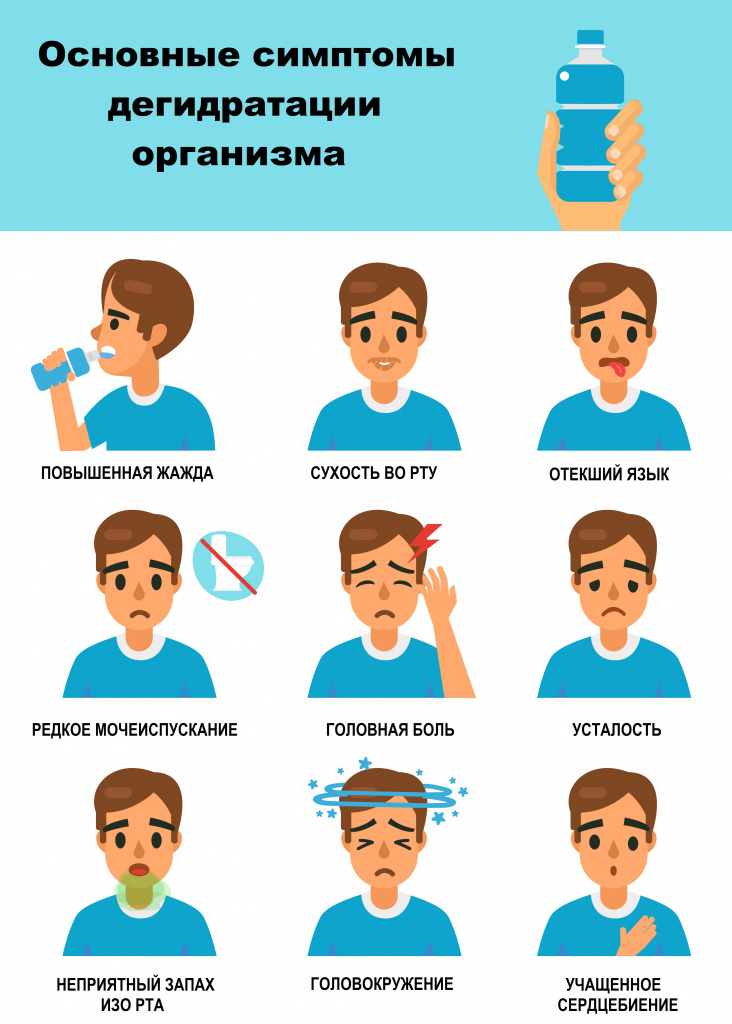
Дегидратация проявляется уменьшением количества отделяемой мочи, сухостью слизистых оболочек, часто сопровождается выраженным чувством жажды, снижением эластичности кожи, в более тяжелых случаях развивается клиническая картина поражения тех или иных органов, в первую очередь – нервной системы в виде общей слабости, сонливости, нарушения или потери сознания.
Избыток воды в организме, напротив, проявляется образованием периферических отеков, в первую очередь – отека подкожно-жировой клетчатки, а также накоплением жидкости в клетках, межклеточном пространстве и различных полостях организма: в плевральной полости, брюшной и т.д.
Отдельно выделяют изменение количества воды в сосудистом русле: состояния гиповолемии (недостаточного объема крови) и гиперволемии (избыточного объема крови).
Возможные причины нарушения водного обмена
Выше были рассмотрены основные пути поступления и выведения жидкости из организма. Исходя из этого, становится понятно, что заболевания почек, сопровождающиеся повышенным мочеотделением, приводят к дегидратации, а поражения почек с невозможностью выполнения ими функции фильтрации – к гипергидратации.
Поражения желудочно-кишечного тракта, которые протекают с выраженной многократной рвотой и диареей, могут стать причиной нарушения водного баланса из-за избыточной потери жидкости.
В регуляции водного обмена важную роль играет эндокринная система. Так, повышение концентрации антидиуретического гормона приводит к задержке жидкости в организме, а увеличение выработки предсердного натрийуретического гормона – к ее усиленному выведению. Помимо этого, опосредованно через изменение концентрации солей в организме на водный баланс влияют и другие гормоны, например альдостерон.
Важно помнить, что глюкоза является осмотически активным веществом, способным притягивать воду. В случае избыточного количества глюкозы в крови, например при сахарном диабете, она начинает выделяться с мочой и увлекает за собой воду, что также приводит к развитию выраженного обезвоживания.
При каких заболеваниях развиваются нарушения водного обмена
Нарушения водного обмена могут возникать при различных заболеваниях почек и, как правило, являются признаками почечной недостаточности. При остро развившемся нарушении функции почек, например, при шоке, отравлении химическими веществами, некоторых воспалительных заболеваниях происходит, как правило, задержка воды в организме (гипергидратация). В то время как хронически развивающиеся болезни почек могут сопровождаться как гипергидратацией, так и гипогидратацией (в зависимости от стадии процесса).
Одной из частых причин хронической болезни почек является артериальная гипертензия и сахарный диабет.
К другим эндокринным заболеваниям, приводящим к выраженной дегидратации, относится несахарный диабет – группа заболеваний, в основе которых лежит нарушение работы в системе антидиуретического гормона. Врожденная дисфункция коры надпочечников, или адреногенитальный синдром может сопровождаться выраженными нарушениями баланса солей в организме и нарушением обмена жидкостей.
Острые кишечные инфекции, хронические расстройства питания, сопровождающиеся диареей и рвотой, некоторые врожденные заболевания желудочно-кишечного тракта у детей, такие как пилоростеноз, часто приводят к обезвоживанию и нарушению водно-солевого баланса организма.
К каким врачам обращаться при появлении симптомов нарушения водного обмена
Среди заболеваний, приводящих к нарушению жидкостного обмена, присутствуют расстройства самых различных органов и систем, требующие конкретных видов обследования и лечения. Поэтому в случае появления симптомов нарушения водного обмена следует вначале обратиться к специалисту широкого профиля, такому как терапевт или педиатр. По мере проведения клинического и лабораторно-инструментального обследования определяется система органов, причастная к развитию водных нарушений, поэтому может потребоваться консультация эндокринолога, нефролога, гастроэнтеролога, инфекциониста и т.д.
Диагностика и обследования при нарушениях водного обмена
В основе первичной диагностики заболеваний, вызывающих нарушения водного обмена, лежит тщательно собранная история развития патологического состояния. Врач проводит опрос пациента, в ходе которого уточняет возможные причины, сроки, течение заболевания, проводившееся лечение и т.д.
После клинического обследования различных органов и систем, как правило, требуется лабораторно-инструментальное подтверждение диагноза. Пациенту назначают исследование концентрации глюкозы в крови с целью исключения сахарного диабета.
Глюкоза – основной источник энергии для метаболических процессов в организме человека, является обязательным компонентом большинства внутриклеточных структур, участвует в синтезе нуклеиновых кислот (рибоза, дезоксирибоза), образует соединения с белками (гликопротеиды, протеогликаны) и липидами (гликолипиды).
У взрослого человека содержание воды в организме составляет 60% от массы тела. Этот процент может колебаться от 45% (пожилые люди) до 70% (молодые мужчины). Большая часть жидкости размещена внутри клеток. Внеклеточная жидкость составляет до 25% от массы тела, разделяясь на внутрисосудистую, межклеточную и трансцеллюярную. Суточная норма воды составляет 1,2 л. Вместе с пищей в организм поступает приблизительно 1 л, около 300 мл образуется при окислении пищевых вещества. При хорошем водном балансе 2,5 л жидкости выделяют всесте почки, кожа, легкие. Дегидрация это обезвоживание организма и задержка жидкости в тканях.
Причины нарушения водного обмена
При некоторых серьезных заболеваниях происходит нарушение водного обмена. К подобным заболеваниям относится обезвоживание от недостатка поступления воды. Развивается вследствие ограничений в приеме воды либо в результате ее избыточного выделения из организма при недостаточной компенсации потерянной жидкости. Чаще всего водный дефицит наблюдается при патологических состояниях:
- затруднение глотания (в результате сужения пищевода после отравления едкими щелочами, при опухолях и атрезии пищевода и т.д.);
- у тяжелобольных и ослабленных лиц (коматозные состояния, истощение);
- у недоношенных младенцев;
- при заболеваниях головного мозга (идиотия, микроцефалия).
При указанных заболеваниях в организме наблюдается обезвоживание. В состоянии водного голодания организм использует воду из водных депо (мышцы, кожа, печень). Также у взрослого человека продолжительность жизни при голодании без воды составлет в среднем неделю.
Обезвоживание организма
В процессе водного голодания организм ребенка не способен противостоять потере жидкости. Дело в том, что в детских почках вода сохраняется плохо, а функциональные резервы воды в детском организме ограничены. Вместе с тем, интенсивность обмена вещество в организме у ребенка выше. Следовательно, чувствительность к недостатку жидкости в организме повышается в разы.
Обезвоживание от гипервентиляции. У взрослого человека суточная потеря волы не превышает 1 л. У детей большое колличество жидкости теряется при гипервентиляционном синдроме, наблюдаются следующие симтомы:
- глубокое и частое дыхание;
- газовый алкалоз;
- страдает функция почек;
- повышение температуры тела.
Обезвоживание при полиурии (увеличение образования мочи) возникает при таких заболеваниях, как несахарный диабет и хронический нефрит. При заболевании несахарный диабет суточная норма мочи достигает 40 л. Поэтому больной должен компенсировать потерю жидкости. В ином случае проявляется лихорадка и гиперкалиемия (концентрация калия в организме).
Кроме этого, существует обезвоживание от недостатка электролитов. В организме электролиты обладают способностью удерживать воду. Особенно активны ионы натрия, калия и хлора. Именно поэтому, когда организм теряет электролиты, начинается процесс обезвоживания. Оно продолжает развиваться при свободном приеме воды, поэтому для лечения восстанавливается электролитный состав жидкостных сред в организме. В данном процессе обезвоживания, потеря воды происходит за счет внеклеточной жидкости (до 90% от объема). Это неблагоприятно влияет в целом на гемодинамику (быстро наступает сгущение крови). Также потеря электролитов и воды может происходить через желудочно-кишечный тракт. При рвоте, поносах (отравление, токсикоз) организм теряет до 22% всей внеклеточной жидкости.
Потери солей и воды возникают при повторных промываниях желудка и при кашечных и панкреатических свищах. Так же к значительной потери солей приводят раны, ожоги, экземы.
Потеря воды через почки при аддисоновой болезни, а также при некоторых вормах нефритов. Также потеря солей и воды происходит после удаления надпочечников. Также важно знать, что значительная потеря воды происходит через кожу. Суточное количество пота, который выделяет организм здорового человека от 800 мл до 10 л (при активных занятиях спортом, к примеру). Также важно не пытаться возместить потерянную воду бессолевой жидкостью, так как возникает внеклеточная гипоосмия с последующим развитием внутриклеточного отека.
Отеки при нарушении водного обмена
Отеками называются патологические скопления жидкости в тканях и межтканевых пространствах. Это следствие нарушения обмена воды в крови и тканях. Также жидкость может задерживаться внутри клеток. Данные отеки называют внутриклеточными. Патологическое скопление жидкости в серозных полостях называют водянкой.
Общее содержание воды в организме зависит от массы тела и возраста человека. У взрослого оно составляет около 60% массы тела. Почти 3/4 этого объема находится внутри клеток, остальная часть - извне. Детский организм содержит относительно большее количество воды, но ее потери через кожный покров в 2-3 раза больше, чем у взрослого. Потребность в воде у новорожденного составляет 120-160 мл на 1 кг массы тела, а у взрослого человека 30л/кг.
Механизмы возникновения отеков
Обмен жидкости между сосудами и тканяи происходит через капилляры. Капилярная стенка транспортирует воду, электролиты, мочевину и задерживает белки. Согласно теории Стерлинга обмен воды определяют такие факторы:
- проницаемость капиллярной стенки;
- велечина тканевого сопротивления;
- гидростатическое давление крови.
Кровь движеться по капилярам с определенной скоростью под давлением. Чем выше кровяное давление, тем меньше сопротивление тканей вблизи капилляров. Сопротивление мышечной ткани по умолчанию больше, чем у подкожной. Величина гидростатического давления крови в артериальном конце капилляра составляет в среднем 32 мм рт. ст., а в венозном конце - 12 мм рт. ст. Сопротивление ткани равно приблизительно 6 мм рт. ст.
В зависимости от причин различают отеки:
- Сердечные. Также называется застойным отеком. Возникает при венозном застое и повышении венозного давления. Сопровождается повышенной фильтрацией плазмы крови. Развивающаяся при застое крови гипоксия может приводить к нарушению трофики и проницаемости стенки сосудов. Также повышается проницаемость капиллярных стенок, белки крови переходят в межтканевую жидкость, что способствует задержке воды в тканях.
- Почечные. В патогенезе почечного отека придают значение уменьшению клубочковой фильтрации, что приводит к задержке воды в организме.
- Нефритические. В крови пациентов наблюдается коецентрация альдостерона. Отмечается снижение выведения воды через почки и системное повышение проницаемости капилляров, в частности, для белков плазмы крови. Отличительной чертой нефритических отеков является высокое содержание белка в межтканевой жидкости и повышенная гидрофильность тканей.
- Почечные. Развитие почечного отека обусловлено нарушениями синтеза белка в печени. Также отеки развиваются при циррозе печени.
Цирроз печени вместе с местным скоплением жидкости в брюшной полости (асцит) увеличивается общий объем внеклеточной жидкости (печеночные отеки). Скопление жидкосте при цирозе происодит по причине задержки натрия в организме.
Кроме вышеуказанных отеков, существуют также следующие разновидности:
- Голодный отек возникает при голодании, у больного может возникнуть дистрофия.
- Токсический отек при укусах ядовитых насекомых возникает в следствии поражения капиллярных сосудов.
- Аллергический отек в следствии крапивницы, аллергического ринита, при бронхиальной астме. Механизм развития отека во многом сходен с патогенезом нейрогенного.
- Нейрогенный отек развивается при нарушении нервной регуляции водного обмена (отек лица при невралгии тройничного нерва).
Развитие отека делят на две стадии. В первой избыточная жидкость накапливается в основном в гелеподобных структурах и увеличивая массу фиксированной тканевой жидкости. Когда масса жидкости увеличится примерно на 30%, а давление достигает атмосферного, начинается вторая стадия, характеризующаяся накоплением свободной межклеточной жидкости. Эта жидкость способна перемещаться под действием силы тяжести. Гипергидратация может наблюдаться при водном отравлении или при ограничении выделения жидкости из организма. При этом развиваются отек и водянка.
Водное отравление
При водной нагрузке может увеличиться объем циркуляции крови. Водное отравление возникает у человека при чрезмерном поступлении воды в организм, что превышает способность почек к ее выделению. Особенно характерно для такого заболевания почек, как гидронефроз. При состояниях. которые сопровождаются прекращением выделения мочи (состояние шока, послеоперационный период) у больних также может возникнуть водное отравление. У больних несахарным мочеизнурением, которые продолжают пить много воды на фоне приема гормональных препаратов, также возникает водное отравления в отдельных случаях.
Водно-солевой обмен это совокупность процессов поступления воды и солей (электролитов) в организм, их всасывания, распределение во внутренних средах и выделение из организма. Суточное потребление человеком воды составляет около 2,5 л, из них около 1 л он получает с пищей. В организме человека 2/3 общего количества воды приходится на внутриклеточную жидкость и 1/3 - на внеклеточную. Часть внеклеточной воды находится в сосудистом русле (около 5% от массы тела), большая же часть внеклеточной воды находится вне сосудистого русла, это межуточная (интерстициальная), или тканевая, жидкость (около 15% от массы тела).
Кроме того, различают свободную воду, воду, удерживаемую коллоидами в виде так называемой воды набухания, т.е. связанную воду, и конституционную (внутримолекулярную) воду, входящую в состав молекул белков, жиров и углеводов и освобождающуюся при их окислении. Разные ткани характеризуются различным соотношением свободной, связанной и конституционной воды. За сутки почками выводится 1-1,4 л воды, кишечником - около 0,2 л; с потом и испарением через кожу человек теряет около 0,5 л, с выдыхаемым воздухом - около 0,4 л.
Системы регуляции водно-солевого обмена обеспечивают поддержание общей концентрации электролитов (натрия, калия, кальция, магния) и ионного состава внутриклеточной и внеклеточной жидкости на одном и том же уровне. В плазме крови человека концентрация ионов поддерживается с высокой степенью постоянства и составляет (в ммоль/л): натрия – 130-156, калия - 3,4-5,3, кальция - 2,3-2,75 (в т.ч. ионизированного, не связанного с белками - 1,13), магния - 0,7-1,2, хлора – 97-108.
По сравнению с плазмой крови и межклеточной жидкостью клетки отличаются более высоким содержанием ионов калия, магния, фосфатов и низкой концентрацией ионов натрия, кальция, хлора и ионов бикарбоната. Различия в солевом составе плазмы крови и тканевой жидкости обусловлены низкой проницаемостью капиллярной стенки для белков.
Точная регуляция водно-солевого обмена у здорового человека позволяет поддерживать не только постоянный состав, но и постоянный объем жидкостей тела, сохраняя практически одну и ту же концентрацию осмотически активных веществ и кислотно-щелочное равновесие.
Регуляция водно-солевого обмена осуществляется при участии нескольких физиологических систем. Сигналы, поступающие от специальных неточных рецепторов, реагирующих на изменение концентрации осмотически активных веществ, ионов и объема жидкости передаются в ЦНС, после чего выделение из организма воды и солей и их потребление организмом меняется соответствующим образом.
При увеличении концентрации электролитов и уменьшении объема циркулирующей жидкости (гиповолемии) появляется чувство жажды, а при увеличении объема циркулирующей жидкости (гиперволемии) оно уменьшается. Увеличение объема циркулирующей жидкости за счет повышенного содержания воды в крови (гидремия) может быть компенсаторным, возникающим после массивной кровопотери.
Гидремия представляет собой один из механизмов восстановления соответствия объема циркулирующей жидкости емкости сосудистого русла. Патологическая гидремия является следствием нарушения водно-солевого обмена, например при почечной недостаточности и др.
У здорового человека может развиться кратковременная физиологическая гидремия после приема больших количеств жидкости. Выведение воды и ионов электролитов почками контролируется нервной системой и рядом гормонов. В регуляции водно-солевого обмена участвуют и вырабатываемые в почке физиологически активные вещества - производные витамина D3, ренин, кинины и др.
Содержание натрия и организме регулируется в основном почками под контролем ЦНС через специфические натриорецепторы. реагирующие на изменение содержания натрия в жидкостях тела, а также волюморецепторы и осморецепторы, реагирующие на изменение объема циркулирующей жидкости и осмотического давления внеклеточной жидкости соответственно. Натриевый баланс в организме контролируется и ренин-ангиотензинной системой, альдостероном, натрийуретическими факторами.
При уменьшении содержания воды в организме и повышении осмотического давления крови усиливается секреция вазопрессина (антидиуретического гормона), который вызывает увеличение обратною всасывания воды в почечных канальцах. Увеличение задержки натрия почками вызывает альдостерон, а усиление выведения натрия: натрийуретические гормоны, или натрийуретические факторы. К ним относятся атриопептиды, синтезирующиеся в предсердиях и обладающие диуретическим, натрийуретическим действием, а также некоторые простагландины.
Причины нарушения солевого обмена
Причины нарушений могут быть разными, чаще всего негативно влияют на солевой обмен следующие факторы:
Читайте также:

