Метод направленной регенерации тканей пародонта реферат
Обновлено: 03.07.2024
Методика направленной регенерации тканей при хирургическом лечении заболеваний пародонта
Методика направленной регенерации тканей (НРТ) с использованием мембранных барьеров вызывает большой интерес у врачей при хирургическом лечении заболеваний пародонта. Это реконструктивное хирургическое вмешательство, основанное на том, что разные клетки, участвующие в процессе заживления раны, регенерируют со своей собственной скоростью. НРТ помогает исключить группы клеток, являющиеся нежелательными во время заживления (клетки эпителия). Мембраны, предотвращая эпителиальную миграцию внутрь пародонтального кармана, создают условия для роста клеток, образующих структуры пародонтальной связки.
Методика направленной регенерации тканей широко применятся как при заболеваниях пародонта, так и при подготовке к операции имплантации. Показанием к проведению данной операции является наличие пародонтальных карманов более 5мм в глубину.
Предоперационная подготовка включала санацию полости рта, обучение гигиене полости рта, иммобилизацию подвижных зубов, устранение травматической окклюзии, избирательное пришлифовывание зубов и выравнивание окклюзионной поверхности.
Операция.
Послеоперационный период.
Назначаем антибактериальную (Авелокс), противопротозойную (Метронидазол), противовоспалите льную терапию (Аркоксиа) в течение 5-7 дней, ванночки раствором хлоргексидина 0,05% и аппликации Метрагил- Дента первые 2-3 недели после операции. Через 3-4-дня после операции разрешаем чистить зубы мягкой щёткой. Швы удаляем на 7-14 сутки. По мере заживления тканей мероприятия по гигиене полости рта становятся более интенсивными. Рекомендуем использовать зубную щётку средней жёсткости, зубные ёршики, ирригаторы. Очень важным этапом является контроль за гигиеной полости рта пациентов, так как этот фактор может повлиять на исход операции в целом. Эффективная гигиена полости рта является одним из определяющих факторов удовлетворительн ого послеоперационно го результата.
Заключение об успешно проведенном лечении можно сделать по истечении 6 месяцев после операции, когда пройдут основные этапы заживления слизистой и костной ткани, на основании отсутствия зубодесневых карманов при зондировании, данных рентгенологического исследования.
Выводы: Метод направленной регенерации тканей (НРТ) является приоритетным хирургическим лечением при заболеваниях пародонта, используется для устранения местных причин, поддерживающих воспаление в тканях пародонта.

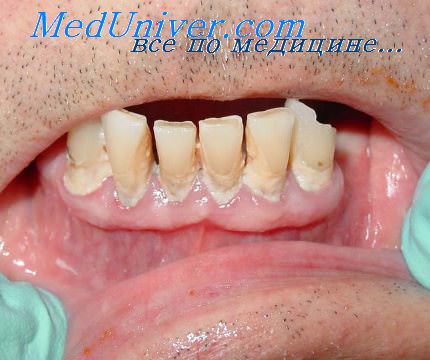
Фото №1 до операции

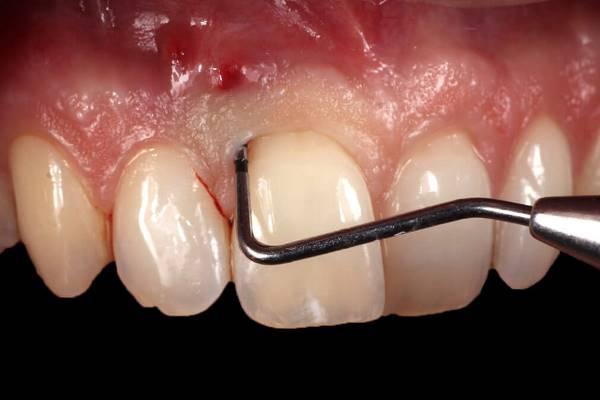
Фото №2 через 6 месяцев после операции
Направленная регенерация тканей подразумевает использование мембран во время лоскутных операций, которые препятствуют прорастанию эпителия и создают условия для роста клеток, образующих структуру периодонтальной связки. Мембраны могут быть:
• резорбирующиеся (например, Bio-Gide);
• нерезорбируюшиеся (например, Gortex).
При использовании одного вида мембран результат зависит от объема и формы дефекта.
В настоящее время на рынке существует масса препаратов, используемые при лоскутных операциях и при операциях имплантации, например: Emdogain, Tutogen, AlloGro, PepGen-15, SmartClot™ и т. д.
Полученный гель наносится после предварительной обработки лоскута и корневых поверхностей.
Тутопласт® относится к аллотрансплантатам (аллографтам), он проходит процесс вирусной и бактериальной инактивации, стерилизации ткани человеческого происхождения. Процесс обработки Тутопласт® обеспечивает самый высокий уровень безопасности для его применения в хирургии.
Для направленной регенерации костной ткани возможно применение комплекса остеоиндуктивных, остеокондуктивных препаратов и факторов роста.
Выбор материала для подсадки зависит от профессиональных навыков хирурга, клинического случая, материального состояния пациента и оснащения клиники.
При проведении лоскутных операций, операций апикального смещения лоскута, направленной регенерации тканей необходимо использовать биомодификацию корней зубов с помощью 18 % лимонной кислоты и тетрациклина гидрохлорида, которая обеспечивает более полную детоксикацию корней зубов.
В результате многолетних наблюдений в отделении пародонтологии ЦНИИС пришли к выводу, что при интактном пародонте главным показанием к проведению подобных операций является симптом ишемизации десны, а также смещение десневого края при отведении губ, языка независимо от ширины зоны прикрепленной десны.
В настоящее время считается предпочтительным проводить лоскутные операции с одномоментной коррекцией мягких тканей полости рта. Если это невозможно, то выполняют сначала вестибулопластику или френулопластику, а потом лоскутные операции (не ранее чем через 3—4 нед.).
Показаниями к операциям по устранению рецессии являются как закрытие оголенных корней в целях достижения косметического эффекта, так и устранение гиперчувствительности обнаженных вследствие рецессии корневых поверхностей.
Существует положительный опыт использования эмбриональных фибробластов человека в ходе лоскутных операций с параллельным использованием остеопластических материалов.
В настоящее время для рассечения тканей при гингивопластике, гингивэктомии, френулэктомии, удалении фибром и лоскутных операциях используют термическую энергию лазеров.
- Вернуться в оглавление раздела "Стоматология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Максимальное сохранение собственных зубов является, по сути, манифестом для всех пародонтологов, и целью, за которой уже многие годы следуют все стоматологи. Технологические усовершенствования сделали данную цель уже более достигаемой, чем ранее, но даже несмотря на возможности пародонтальной регенерации и реконструкции периодонтальной связки, цемента, десен и альвеолярной кости, полностью решить проблему пародонтальных поражений так и не удалось.
Растущее количество фактических данных указывает на наличие связи между патологией пародонта и системными заболеваниями организма: например, была обнаружена зависимость между пародонтитом умеренно-тяжелой степени сложности и повышенным риском возможности развития диабета. Эпидемиологические данные также свидетельствуют о том, что пародонтит повышает риск развития сердечно-сосудистых заболеваний. Хотя имеющихся данных пока что недостаточно, однако ученые уже отметили возможность существования патофизиологической связи между пародонтитом и хронической обструктивной болезнью легких, пневмонией, хронической болезнью почек, ревматоидным артритом, когнитивными нарушениями, ожирением, метаболическим синдромом и раком. Регенеративные методы коррекции пародонтальных нарушения нацелены не на замедление процесса прогрессирования заболевания, но на восстановление сформировавшихся дефектов мягких и твердых тканей, защиту еще интактных единиц зубного ряда и подготовку пораженных участков для дальнейшей реабилитации с использованием имплантатов. Однако воспаление, ассоциированное с пародонтитом, все же может быть уменьшено в процессе повторного физиологического восстановления тканей за счет естественных биологических механизмов.
Типы регенеративных техник пародонтальных вмешательств
Многие новые появляющиеся методы регенераторных пародонтальных вмешательств, в том числе и те, которые предполагают использование систем доставки определенных клеток, матричных остовов, костных анаболических агентов и мезенхимальных стволовых клеток, находятся на ранней доклинической стадии апробации и требуют дополнительного научного исследования для их дальнейшей имплементации в клиническую стоматологическую практику. Процедуры твердотканной аугментации позволяют восстановить костную ткань, периодонтальную связку и корневой цемент, которые в своем комплексе обеспечивают стабилизацию зуба. Процедуры мягкотканой аугментации позволяют стимулировать рост новых десен в области рецессии, улучшая эстетической вид слизистой. Наиболее распространенными в клинической практике являются следующие три типа пародонтальных ятрогенных вмешательств: костная аугментация, использование биологических агентов и направленная тканевая регенерация (НТР).
Костная пластика
Костная пластика является одной из наиболее долго используемых техник регенеративных ятрогенных вмешательств, в ходе реализации которой может быть использована собственная костная ткань пациента (аутотрансплантат), костная ткань другого пациента (аллотрансплантат), костная ткань разных видов животных (ксенотранслпантат), или же искусственно синтезированная костная ткань (аллопластный трансплантат). Со временем используемый аугментат замещается костью пациента.
Направленная тканевая регенерация
Процедура направленной регенерация тканей предусматривает применение барьерной мембраны для защиты и стабилизации кровяного сгустка в ходе процесса заживления области костной аугментации. Любые вмешательства в структуру кровяного сгустка во время заживления раны могут вызвать нарушения и формирование рубцовой ткани вместо новой кости и связки. Используемые мембраны могут быть резорбируемыми и нерезорбируемыми. Первые идеально подходят при вмешательствах непосредственно на пародонте, другие – лучше всего работают в ходе реконструкции альвеолярного гребня и его подготовки под будущую установку имплантатов. Резорбируемые мембраны исключают потребность проведения повторных хирургических вмешательств с целью их удаления, что очень удобно для пациента. Но при этом они также должны характеризовать соответствующими параметрами деградации, которые позволят удержать достаточный объем пространства для его выполнения костной тканью. В случаях, когда основная барьерная функция мембраны может быть компрометирована анатомическими особенностями в области вмешательства, врач должен прибегнуть к альтернативному методу лечения. Так, вместо мембраны можно использовать костный графт, который характеризуется достаточно быстрой резорбцией. Мембраны, которые резорбируются слишком медленно, могут препятствовать притоку крови к регенерированным структурам, и более часто подвергаются инфицированию. Как и в любом клиническом случае, врач должен использовать НТР только в клинических условиях, оптимально подходящих для такого вида вмешательства. Кроме того, для обеспечения успешности НТР врач должен провести прецизионную деконтаминацию корня зуба в области реализации основного хирургического вмешательства. Следует отметить, что надлежащая дезинфекция корня зуба также требует специальных технических навыков и соответствующего опыта.
Биопрепараты
Биологические агенты продемонстрировали значительный потенциал в процессе восстановления пародонтальных ран. Такие препараты включают факторы роста, производные эмалевого матрикса и костные анаболические агенты, которые стимулируют клетки к пролиферации, миграции, биосинтезу или дифференцированию матрикса. Как правило, большинство техник использования биопрепаратов являются на ранних стадиях апробации, однако некоторые из них уже довольно широко применяются в клинической практике. В будущем планируется проводить индивидуализированные пародонтальные вмешательства с учетом генетического фона пациента, использованием биомаркеров с целью прогноза, трехмерных технологий с целью планирования и клеточных остовов в качестве основных материалов для трансплантации.
Регенеративные процедуры при дефектах в области фуркации и внутрикостных дефектах
Результаты, полученные Huynh-Ba и коллегами, указывают на то, что НТР области фуркационных дефектов обеспечивает высокую выживаемость пролеченных зубов на уровне 83,3-100% в ходе 5-12 летнего мониторинга. Внутрикостные дефекты развиваются при внутреннем пародонтальном поражении альвеолярного гребня. Lang и коллеги рекомендуют оценить морфологию внутрикостного дефекта по количеству пораженных костных стенок.
Классификация Goldman и Cohen (1958) предполагает наличие четырех классов дефектов:
- с поражением трех или четырёх костных стенок;
- с поражением двух костных стенок;
- с поражением одной костной стенки;
- комбинированные дефекты (например, с поражением 3 и 2 стенок и т.д.).
Цель пародонтальной терапии любых типов дефектов состоит в непосредственной регенерации тканей пародонта, включая аппозицию нового цемента с проникновением в него волокон пародонтальной связки. Reynolds и коллеги установили, что регенеративное лечение внутрикостных пародонтальных дефектов повышает уровень клинического прикрепления, способствует редукции пародонтальных карманов и улучшает общее состояние пародонта. Алгоритм восстановления внутрикостных дефектов, как правило, предусматривает костную аугментацию посредством разных типов трансплантатов, однако с той же целью можно использовать методы направленной регенерации тканей и принципы применения биологически активных агентов.
От теории к практике
Материалы семинара AAP по регенерации были опубликованы в Journal of Periodontology, и включали в себя консенсусные отчеты и систематические обзоры по восстановлению мягкотканного покрытия поверхности корней, дефектов в области фуркаций и реконструкции пародонта. Сопровождающие практические рекомендации были опубликованы в журналах Clinical Advances in Periodontics и Journal of Periodontology, которые сформировали, собственно, переход от теории к практике.
Методы лечения дефектов рецессии десны представляют собой ключевую проблему в возможностях регенерации пародонта. Рецессия десны является довольно распространённым состоянием, и участники семинара сошлись на том, что оценка результатов его коррекции должна проводиться с учетом уменьшения глубины дефекта, улучшения уровня клинического прикрепления и прироста кератинизированных мягких тканей. С целью восстановления покрытия обнаженной поверхности зуба можно использовать техники субэпителиального соединительнотканевого лоскута, коронально смещенного лоскута, свободного десневого графта и его аналогов, по типу бесклеточного дермального матрикса, кетогенного коллагенового мактрикса и биоактивных агентов (рекомбинантного фактора роста, полученного из тромбоцитов или производных эмалевой матрицы).
Reynolds и коллеги резюмировали, что выбор наиболее эффективного метода лечения внутрикостных дефектов зависит от проведенной полноценной диагностики и учета пациент-ассоциированных факторов риска. При этом авторы также резюмировали, что терапевтические подходы, предусматривающие использование комбинированных техник лечения, также являются достаточно успешными. Так, например, бесклеточные трансплантаты для замещения дефектов, которые используются в протоколе направленной регенерации тканей, способствуют достижению надлежащей стабильности области аугментации, защите кровяного сгустка и формированию новой ткани. При этом данный подход, по сути, не предусматривает использование биологически-активных агентов. Выбор метода лечения внутрикостных дефектов должен предполагать анализ таких параметров, как количество резидуальных интактных стенок, потерю высоты ткани, близость дефекта к другим структурам, возможность достижения надлежащей васкуляризации в будущем.
Aichelmann-Reidy при лечении патологии в области фуркации рекомендуют учитывать системные пациент-ассоциированные факторы, локализированные анатомические возможности и характеристики самой области фуркации. Дефекты фуркации по II классу, как правило, подлежат прогнозированному лечению с применением методов регенераторного лечения, а дефекты по I классу можно восстановить посредством комбинации костной аугментации и изолирующих мембран. Lin и коллеги указывают на то, что современные технологии прогрессивно способствуют развитию новых пародонтально-регенеративных методов лечения, и публикующиеся клинические отчеты свидетельствуют о еще большей вариативности актуальных методов вмешательства на тканях пародонта. Однако, остается еще одна проблема – дефицит доказательной базы, но данный аспект зависит лишь от времени и результатов имплементации различных подходов.
Систематизированный консенсусный доклад Cochran и коллег о приоритетах будущих исследований в области новых пародонтальных технологий можно представить в виде последующих тезисов:
- Необходимо разработать неинвазивные методы оценки клинических результатов регенераторных вмешательств на пародонте. Такой подход должен также позволить оценить эффективность новых методов лечения.
- Необходимо провести валидацию тех методов лечения, которые используются не по прямому назначению, ведь некоторые пародонтальные техники вмешательства были оригинально разработаны для совсем других целей.
- Для персонализации лечения необходимо обеспечить анализ генетического и эпигенетического профилей пациента.
- Для выбора определенного метода лечения необходимо оценить влияние патогенеза, этиологии и потенциала к регенерации при разных формах поражений пародонта.
- Для более прогнозированного лечения и восстановления структуры и функции пародонта врач должен систематизировать все потенциальные факторы риска, связанные с ятрогенным вмешательством.
- Необходимо определить молекулярные и клеточные механизмы каждого из методов лечения с использованием моделей in vitro и in vivo.
- Необходимо определить пути развития пародонтальных поражений для оптимизации применения различных методов регенеративной терапии.
- Исследователи должны сосредоточиться на разработке минимально инвазивных технологий для минимизации постоперационных болевых ощущений и дискомфорта без ущерба для результатов реабилитации.
- Необходима разработка критериев, определяющих клинический успех вмешательств.
- Необходима оценка влияния выбранного метода регенераторной пародонтальной терапии на качество жизни пациента.
Заключение
Регенеративная терапия с использованием трансплантатов мягких и твердых тканей, биологических агентов или направленной тканевой регенерации имеет многообещающее будущее в отрасли пародонтологии. Ряд дополнительных регенеративных методов, включая новые системы доставки клеток, является весьма перспективным, но требует дальнейшего научного исследования для определения их эффективности. Результаты консенсусных семинаров по регенерации пародонта указывают на наличие сильной доказательной базы, подтверждающей эффективность реконструктивной терапии пародонтальных дефектов, позволяющей восстановить не только структуру мягких и твердых тканей, но и их полноценную функцию. Использование регенеративных вмешательств в области пародонта также способствует сохранению собственных зубов пациента, что является одной из наиболее важных целей в пародонтологии.
Авторы:
William V. Giannobile, DDS, DMSc
Pamela K. McClain, DDS
Клинические проявления пародонтита. Лечение разрушенных тканей до их первоначальной формы, структуры и функции. Предотвращение апикальной пролиферации и миграции эпителия. Методика проведения кюретажа и гингивотомии. Обработка поверхности корня зуба.
| Рубрика | Медицина |
| Вид | презентация |
| Язык | русский |
| Дата добавления | 30.11.2014 |
| Размер файла | 1,7 M |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
HTML-версии работы пока нет.
Cкачать архив работы можно перейдя по ссылке, которая находятся ниже.
Подобные документы
реферат [468,2 K], добавлен 22.12.2013
Пародонтит как воспалительное заболевание тканей пародонта с прогрессирующим разрушением нормальной структуры альвеолярного отростка челюсти. Виды микроорганизмов, специфически ответственных за тяжелое течение пародонтита. Разновидности пародонтита.
презентация [368,2 K], добавлен 10.04.2013
Разновидности гингивитов, признаки пародонтита. Виды физиотерапевтического лечения. Основы бальнеотерапии при воспалительных заболеваниях тканей пародонта. Парафинотерапия, лечение грязями. Светолечение, лазерная, аэрозольная терапия при пародонтозе.
презентация [2,7 M], добавлен 02.07.2014
Описание анатомического строения и функций тканей пародонта. Этиология и патогенез пародонтита, особенности его классификации при воспалении и дистрофии. Характеристика современных терапевтических методов и средств местной терапии при лечении пародонтита.
реферат [1,5 M], добавлен 27.06.2011
Биохимический состав зуба. Стадии процесса минерализации тканей зуба. Обмен веществ в эмали. Функции пульпы и строение дентина. Последствия гиповитаминоза и гормональная регуляция гомеостаза кальция. Причины и лечение кариеса. Состав и функции слюны.
презентация [4,1 M], добавлен 02.06.2016
Появление адгезивных технологий. Эндодонтические и пародонтческие методы лечения. Восстановление дефектов твердых тканей зуба. Применение несъемного протеза части коронки зуба. Основные типы виниров. Техника изготовления прямых композитных виниров.
презентация [1,7 M], добавлен 23.04.2015
Пародонт - морфофункциональный комплекс тканей, окружающих и удерживающих зуб в альвеоле, его строение, функции. Классификация болезней пародонта: гингивит, пародонтоз, пародонтолиз, идиопатические заболевания с прогрессирующим лизисом тканей пародонта.

Воспалительные заболевания пародонта в настоящее время являются самыми распространенными болезнями в мире. Любая реставрация, от небольшой пломбы до сложной мостовидной конструкции на имплантатах, может выполняться лишь тогда, когда поддерживающие пародонтальные структуры здоровы и не воспалены[1].
Лечение заболеваний пародонта целесообразно проводить комплексно с применением общей и местной терапии. Хирургический метод в комплексном лечении подавляющего большинства заболеваний пародонта является приоритетным. Оно проводится после консервативной терапии и направлено на ликвидацию местных причин, поддерживающих воспаление: удаление зубных отложений, в том числе поддесневых. Выскабливание грануляций и деэпитализацию десневого кармана.
Кюретаж пародонтального кармана закрытый.
Кюретаж пародонтального кармана открытый.
Пластика уздечек и тяжей (френулотомия и френулоэктомия).
Целью кюретажа является удаление из пародонтального кармана грануляций, вегетирующего эпителия, распавшейся ткани, зубного камня, пораженного цемента. Выскабливание содержимого пародонтального кармана проводится специальными инструментами[3].
В результате кюретажа должна быть получена чистая раневая поверхность. Кюретаж показан при наличии карманов глубиной не более 4 мм, плотной десны, в отсутствие костных карманов. При более глубоких карманов предпочтение отдается гингивотомии или гингивэктомии, или одной из лоскутных операций.
Кюретаж противопоказан при наличии острых воспалительных процессов-абсцессов, истонченной и фиброзно измененной десны (независимо от глубины кармана), поскольку фиброзно измененная стенка плохо прирастает к стенке зуба. А также при наличии костных карманов и подвижности зубов 3-4 степени[4].
Показаниями к простой гигивэктомии являются десневые караманы глубиной более 4-5 мм с горизонтальной, равномерной деструкцией альвеолярной кости; гипертрофический гингивит; фиброзное уплотнение десны; необходимость удлинения клинической коронки зуба перед ортопедическим лечением; обеспечение лучшей опоры для зажимов системы коффердама, при лоскутных операциях, при фиброматозе десен.
Гингивэктомия противопоказана при наличии глубоких костных карманов, узкой зоны прикрепленной десны.
Используется для ликвидации пародонтального кармана, восстановления утраченной опорной ткани, т.е. формирования нового соединительнотканного прикрепления и возобновления роста кости[5].
В основе этих хирургических вмешательств лежит операция по Цешинскому-Видману-Нейману, которая проводится при глубине карманов более 6 мм. Суть заключается в выкраивании и откидывании слизисто-надкостничного лоскута с последующей тщательной обработкой корней зубов, костных карманов, внутренней части лоскута. К настоящему времени предложено несколько десятков модификаций этой операции. Преимуществом этих операций является полное удаление патологически измененных тканей под визуальным контролем, обеспечение более длительной стабилизации процесса в пародонте. Недостатком являются обнажение шеек зубов, некоторая травматичность, снижение высоты альвеолярного отростка, увеличение подвижноти зубов, гиперстезия дентина, косметический дефект[3].
Направленная регенерация тканей пародонта. (НРТ)
Гистологическое развитие корня из гертвиговского эпителиального влагалища хорошо изучено. Как и в случае эмбрионального развития и заживления любых других тканей, регуляция процесса осуществляется генетически детерминированными медиаторами. К ним относится факторы роста и дифференцировки, в том числе костные морфогенетические белки и особые матричные протеины гертвиговского эпителиального влагалища.
Классическая процедура НРТ заключается в установке физического барьера (мембраны), без применения биологических факторов. Физическая преграда, введенная в нужное место, предотвращает апикальную пролиферацию эпителия или формирование длинного соединительного эпителия во время заживления дефекта.
При использовании рассасывающихся мембран второе хирургическое вмешательство не проводится. Поэтому такие мембраны предпочтительны в пародонтологии. На рынке представлен широкий ассортимент мембран, ни одна из которых не является универсальной и подходящей для всех случаев. Для направленной регенерации необходимы, устойчивые материалы[1].
Безопасность в плане передачи инфекций.
Биосовместимость (отсутствие токсических и иммуногенных свойств).
Простая адаптация к поверхности корня и кости.
Жесткость (мембрана не должна погружаться в костный дефект).
Проницаемость для некоторых молекул, но не для клеток.
Неподвижность после интеграции в ткани.
Длительная устойчивость для сохранения пространства в тканях.
Контролируемая биологическая резорбция.
Проводится при укороченной уздечке языка путем ее рассечения. Целесообразно эту операцию делать максимально рано – в грудном и детском возрасте.
Проводится при короткой уздечке языка или губы, вследствие чего в последующем развивается диастема. Проводят два полуовальных вертикально расположенных разреза, иссекая уздечку вместе с компактоостеотомией. Мобилизовав слизистую оболочку по краям раны, последнюю ушивают наглухо[6].
Проводится при мелком преддверии полости рта и заключается в перемещении мимических мышц, прикрепляющихся к гребню альвеолярного отростка, вглубь преддверия полости рта.
Вестибулопластику применяют с целью создания условий анатомической ретенции полных съемных зубных протезов, для восстановления буферной функции преддверия полости рта при пародонтите фронтальных зубов, в случае мелкого преддверия полости рта, а также при эндоссальной имплантации, когда высокое прикрепление мышц к альвеолярному отростку вызывает ишемию и воспаление десневой манжетки функционирующих дентальных имплантатов. Заживление происходит вторичным натяжением или проводится закрытие раны с помощью свободных трансплантатов слизистой оболочки[2].
Операции по устранению рецессий.
К настоящему времени наиболее часто используют классификацию Мюллера: 1 Класс. Рецессия не доходит до слизисто-десневой границы. 2 Класс. Рецессия переходит слизисто-десневую границу. 3 Класс. Потеря прикрепления также апроксимальная (потеря десневых сосочков) 4 Класс. Апроксимальная потеря прикрепления в сочетании с нарушениями положения зуба.
Рецессии 1 и 2 устраняются хирургическим способом. При рецессиях классов 3 и 4 возможно только частичное устранение[7].
Методика латерально-смещенного лоскута.
При проведении вмешательств желательно, чтобы толщина слизисто-надкостничного лоскута в области вмешательства была не менее 1,5 мм.
Успех хирургического лечения пародонтита зависит от комплекса мероприятий, включающих консервативную терапию и адекватное ортопедическое лечение.
Основные термины (генерируются автоматически): карман, альвеолярный отросток, операция, устранение рецессий, консервативная терапия, мелкое преддверие полости рта, направленная регенерация тканей пародонта, потеря прикрепления, слизисто-надкостничный лоскут, эпителиальное влагалище.
Похожие статьи
Применение аутоплазмы в стоматологии при лечении.
Воспалительные заболевания тканей пародонта (ВЗП) занимают высокую позицию в ряду стоматологических заболеваний, это
Ефимович О. А. Клинико-лабораторное обоснование терапии дисбактериоза слизистой оболочки полости рта: Автореф. дисс. … канд. мед. наук.
Современные подходы к консервативному лечению заболеваний.
Статья посвящена современным аспектам консервативной терапии воспалительных заболеваний пародонта с использованием
Стоматологическая заболеваемость населения России. Состояние тканей пародонта и слизистой оболочки рта / под ред. О. О. Янушевича.
Современные представления об этиологии воспалительных.
Развитие заболеваний пародонта обусловливают также неправильное прикрепление тканей к костному скелету лица и анатомические варианты отдельных образований — аномальное прикрепление уздечек губ и языка, глубина преддверия полости рта.
Современные аспекты лечения хронического генерализованного.
Распространенность поражений тканей пародонта у лиц 35–44 лет достигает 99,3 %, из них в 68 % случаев отмечается наличие пародонтальных карманов
При патологии прикрепления мягких тканей преддверия полости рта проводили вестибулопластику и пластику тяжей.
Повышение эффективности комплексного лечения и профилактики.
В комплексной терапии всем больным проводились: обучение уходу за полостью рта с
Однако, у них произошло значительное улучшение: почти полное устранение отечности и
Современные представления об этиологии воспалительных заболеваний тканей пародонта.
Заболевания пародонта и соматическая патология
Риск возникновения заболеваний тканей пародонта повышается при язвенном колите и гепатите [23], а наличие цирроза печени значительно влияет на глубину пародонтальных карманов и потерю прикрепления [24].
Заболевания пародонта на фоне соматических патологий
Муниев Б. Х. Клинико-функциональные особенности поражения тканей пародонта у больных
Борисенко А. В. Взаимосвязь микрофлоры пародонтальных карманов с течением
Скиба А. В. Патоморфологические изменения слизистой оболочки полости рта при экспериментальном.
Плазмолифтинг как инновационный метод лечения хронических.
При проверке гигиены полости рта значение индекса API (Lange, 1977) и индекса PHP (Podshadley, Haley, 1968) показало недостаточный
Буляков Р. Т., Сабитова Р. И., Гуляева О. А. Клиническая оценка состояния тканей пародонта после консервативного лечения.
Похожие статьи
Применение аутоплазмы в стоматологии при лечении.
Воспалительные заболевания тканей пародонта (ВЗП) занимают высокую позицию в ряду стоматологических заболеваний, это
Ефимович О. А. Клинико-лабораторное обоснование терапии дисбактериоза слизистой оболочки полости рта: Автореф. дисс. … канд. мед. наук.
Современные подходы к консервативному лечению заболеваний.
Статья посвящена современным аспектам консервативной терапии воспалительных заболеваний пародонта с использованием
Стоматологическая заболеваемость населения России. Состояние тканей пародонта и слизистой оболочки рта / под ред. О. О. Янушевича.
Современные представления об этиологии воспалительных.
Развитие заболеваний пародонта обусловливают также неправильное прикрепление тканей к костному скелету лица и анатомические варианты отдельных образований — аномальное прикрепление уздечек губ и языка, глубина преддверия полости рта.
Современные аспекты лечения хронического генерализованного.
Распространенность поражений тканей пародонта у лиц 35–44 лет достигает 99,3 %, из них в 68 % случаев отмечается наличие пародонтальных карманов
При патологии прикрепления мягких тканей преддверия полости рта проводили вестибулопластику и пластику тяжей.
Повышение эффективности комплексного лечения и профилактики.
В комплексной терапии всем больным проводились: обучение уходу за полостью рта с
Однако, у них произошло значительное улучшение: почти полное устранение отечности и
Современные представления об этиологии воспалительных заболеваний тканей пародонта.
Заболевания пародонта и соматическая патология
Риск возникновения заболеваний тканей пародонта повышается при язвенном колите и гепатите [23], а наличие цирроза печени значительно влияет на глубину пародонтальных карманов и потерю прикрепления [24].
Заболевания пародонта на фоне соматических патологий
Муниев Б. Х. Клинико-функциональные особенности поражения тканей пародонта у больных
Борисенко А. В. Взаимосвязь микрофлоры пародонтальных карманов с течением
Скиба А. В. Патоморфологические изменения слизистой оболочки полости рта при экспериментальном.
Плазмолифтинг как инновационный метод лечения хронических.
При проверке гигиены полости рта значение индекса API (Lange, 1977) и индекса PHP (Podshadley, Haley, 1968) показало недостаточный
Буляков Р. Т., Сабитова Р. И., Гуляева О. А. Клиническая оценка состояния тканей пародонта после консервативного лечения.
Читайте также:

