Лазеры в офтальмологии реферат
Обновлено: 28.06.2024
Необычайно важным для диагностики и правильного определения показаний к профилактической ЛК является тщательная офтальмоскопия глазного дна с помощью бинокулярного офтальмоскопа или трехзеркальной линзы типа Гольдмана, использование которой мы считаем оптимальной, так как она обеспечивает увеличение, позволяющее дифференцировать тончайшие изменения в сетчатке [25].
Большой вклад в разработку и внедрение этого метода в клиническую практику принадлежит отечественным и зарубежным ученым [1, 7, 10, 13, 24, 26, 27, 33 и др.].
Для коагуляции сетчатки применимы все виды лазеров с непрерывным типом излучения (аргоновый, криптоновый, диодный и проч.), критерием точной фокусировки является получение четкого светло-серого коагулята на сетчатке. Подбор дозы облучения следует начинать с минимальных значений, так как в случае превышения ее может возникнуть нежелательная перфорация сетчатки или геморрагия в месте воздействия. Непременным условием для проведения ЛК сетчатки является наличие прозрачности сред глаза (роговицы, хрусталика, стекловидного тела), максимальный мидриаз. В зависимости от локализации разрывов или очагов дегенерации сетчатки применяются следующие методики.
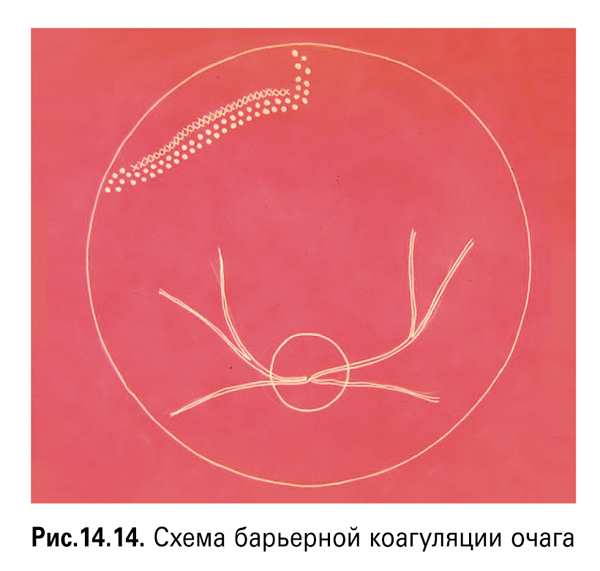
1. Барьерная ЛК сетчатки проводится при локализации очагов дегенерации или РР в зоне зубчатой линии (рис. 14.14). Лазерные коагуляты наносятся в шахматном порядке центральнее участка поражения, приближая края цепочки коагулятов максимально к периферии, формируя в этом месте как бы новую зубчатую линию.
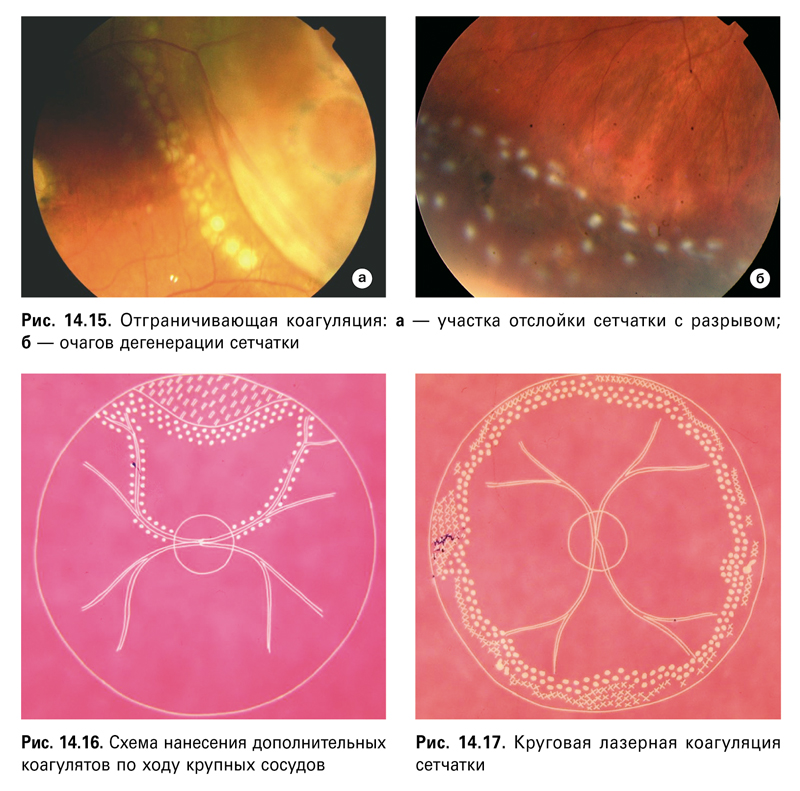
При локализации патологических очагов в экваториальной и предэкваториальной зонах рекомендуется проводить отграничивающую лазеркоагуляцию, окружая пораженные участки сетчатки двойным или тройным рядом коагулятов в пределах здоровой сетчатки (рис. 14.15а, б).
При проведении отграничивающей коагуляции участков плоской отслойки сетчатки или ретиношизиса, помимо цепочки коагулятов, проводили коагуляцию сетчатки по ходу крупных сосудов в этом секторе глазного дна с целью создания дополнительного барьера в случае прорыва линии отграничения (рис. 14.16).
2. Если дегенеративные изменения и разрывы носят распространенный характер, захватывая периферические отделы сетчатки по всей окружности глазного дна, целесообразно провести круговую ЛК цепочкой двойного, а местами — тройного ряда коагулятов (рис. 14.17).
3. При выявлении свежих очагов дегенерации или РР на контрольных осмотрах следует выполнить дополнительную лазеркоагуляцию по указанным выше методикам.
Из сказанного выше следует, что лазерная коагуляция сетчатки показана и эффективна при тех видах дегенераций и разрывов, где имеет место тракционное действие стекловидного тела на определенных участках сетчатки. Необоснованное проведение лазерной коагуляции при благоприятно протекающих ПХРД, как и недооценка явных показаний к лечению, может привести к росту числа осложнений и снижению терапевтической эффективности метода.

Первой отраслью медицины, в которой нашли применение лазеры, была офтальмология. Слово "LASER" является аббревиатурой от английского "Light Amplification by Stimulated Emission of Radiation" - "усиление света с помощью индуцированного излучения". Применяют также термин ОКГ, составленный из первых букв слов "оптический квантовый генератор".
Лазеры принципиально отличаются от других источников света свойствами светового потока: когерентностью, монохроматичностью, строгой направленностью (малой расходимостью). Работа лазеров основана на принципе индуцированного излучения в атомах и молекулах. Это означает, что излучение атомов активной среды происходит одновременно, вследствие чего суммарное излучение имеет идеальную регулярность в пространстве и времени.
В качестве активной среды в лазерах могут быть использованы твердые, жидкие и газообразные вещества. В твердотельных лазерах применяются кристаллические или аморфные диэлектрики, в жидкостных - растворы различных веществ. Активная среда (кристаллы, газы, растворы, полупроводники) чаще всего определяет тип лазера (например, рубиновый, аргоновый, диодный и др.).
Монохроматичность и параллельность света лазера позволяет с его помощью избирательно и локально воздействовать на различные биологические ткани.
Существующие лазерные установки можно условно разделить на две группы:
- Мощные лазеры на неодиме, рубине, углекислом газе, оксиде углерода, аргоне, парах металлов и др.;
- Лазеры, дающие низкоэнергетическое излучение (гелий-неоновые, гелий-кадмиевые, на азоте, на красителях и др.), не оказывающее выраженного теплового воздействия на ткани.
В настоящее время созданы лазеры, излучающие в ультрафиолетовой, видимой и инфракрасной областях спектра.
Биологические эффекты лазера определяются длиной волны и дозой светового излучения.
В лечении глазных заболеваний обычно применяются:
- эксимерный лазер (с длиной волны 193 нм);
- аргоновый (488 нм и 514 нм);
- криптоновый (568 нм и 647 нм);
- диодный (810 нм);
- Nd:YAG-лазер с удвоением частоты (532 нм), а также генерирующий на длине волны 1,06 мкм;
- гелий-неоновый лазер (630 нм);
- 10-углекислотный лазер (10,6 мкм).
Длина волны лазерного излучения определяет область применения лазера в офтальмологии.
Например, аргоновый лазер излучает свет в синем и зеленом диапазонах, совпадающий со спектром поглощения гемоглобина. Это позволяет эффективно использовать аргоновый лазер при лечении сосудистой патологии: диабетической ретинопатии, тромбозах вен сетчатки, ангиоматозе Гиппеля-Линдау, болезни Коатса и др.; 70% сине-зеленого излучения поглощается меланином и преимущественно используется для воздействия на пигментированные образования.
Криптоновый лазер излучает свет в желтом и красном диапазонах, которые максимально поглощаются пигментным эпителием и сосудистой оболочкой, не вызывая повреждения нервного слоя сетчатки, что особенно важно при коагуляции центральных отделов сетчатки.
Диодный лазер незаменим при лечении различных видов патологии макулярной области сетчатки, так как липофусцин не поглощает его излучение. Излучение диодного лазера (810 нм) проникает в сосудистую оболочку глаза на большую глубину, чем излучение аргонового и криптонового лазеров. Поскольку его излучение происходит в ИК-диапазоне, пациенты не ощущают слепящего эффекта во время коагуляции. Полупроводниковые диодные лазеры компактнее, чем лазеры на основе инертных газов, могут питаться от батареек, им не нужно водяное охлаждение. Лазерное излучение можно подводить к офтальмоскопу или к щелевой лампе с помощью стекловолоконной оптики, что дает возможность использовать диодный лазер амбулаторно или у больничной койки.
Неодимовый лазер на алюмоиттриевом гранате (Nd:YAG-лазер) с излучением в ближнем ИК-диапазоне (1,06 мкм), работающий в импульсном режиме, применяется для точных внутриглазных разрезов, рассечения вторичных катаракт и формирования зрачка. Источником лазерного излучения (активной средой) в данных лазерах служит кристалл иридий-алюминиевого граната с включением в его структуру атомов неодимия. Назван этот лазер "ИАГ" по первым буквам излучающего кристалла. Nd:YAG-лaзep с удвоением частоты, излучающий на длине волны 532 нм, является серьезным конкурентом аргоновому лазеру, так как может использоваться и при патологии макулярной области.
He-Ne-лазеры - низкоэнергетические, работают в непрерывном режиме излучения, обладают биостимулирующим действием.
Эксимерные лазеры излучают в ультрафиолетовом диапазоне (длина волн - 193-351 нм). С помощью этих лазеров можно удалять определенные поверхностные участки ткани с точностью до 500 нм, используя процесс фотоабляции (испарения).
Направления использования лазеров в офтальмологии
- Лазеркоагуляция. Используют термическое воздействие лазерного излучения, которое дает особенно выраженный терапевтический эффект при сосудистой патологии глаза: лазеркоагуляция сосудов роговицы радужки, сетчатки, трабекулопластика, а также воздействие на роговицу ИК-излучением (1,54-2,9 мкм), которое поглощается стромой роговицы, с целью изменения рефракции. Среди лазеров, позволяющих коагулировать ткани, в настоящее время по-прежнему наиболее популярным и часто используемым является аргоновый лазер.
Первые четыре направления использования лазеров в офтальмологии относятся к хирургическим, а лазерстимуляция - к терапевтическим методам лечения.
Лазеры в диагностике
- Лазерная интерферометрия позволяет сделать заключение о ретинальной остроте зрения при мутных глазных средах, например перед операцией по поводу катаракты.
- Сканирующая лазерная офтальмоскопия дает возможность исследовать сетчатку без получения оптического изображения. При этом плотность мощности излучения, падающего на сетчатку, в 1000 раз ниже, чем при использовании метода офтальмоскопии, к тому же нет необходимости расширять зрачок.
- С помощью лазерного допплеровского измерителя скорости можно определить скорость кровотока в сосудах сетчатки.
Также вам будут интересны:
Лазер как генератор света невозможно было себе представить до начала развития учения о квантовой природе света, заложенной в начале XX века целой плеядой выдающихся ученых физиков.
— фотохимическая абляция слоёв роговицы под воздействием луча эксимерного лазера, имеющая следствием изменение кривизны внешней поверхности роговицы и, как следствие, её рефракции, что приводит к фокусированию…
Лечебно-профилактическая амбулаторная лазерная операция при поражении сетчатки у больных сахарным диабетом, при которой с помощью лазеркоагулятора наносятся дозированные ожоги на сетчатку с целью уменьшения…
- это лазеры, испускающие импульсы продолжительностью от нескольких фемтосекунд до сотен фемтосекунд. Они относятся к категории ультрабыстрых лазеров.


Широкое применение лазерной техники в офтальмологии обусловлено возможностью светового излучения достигать большинства структур глаза. Монохроматичность и когерентность лазерного излучения позволяют избирательно и локально воздействовать на различные ткани глаза.
Видимое световое излучение (400-750 nm) и близлежащие участки ультрафиолетового и инфракрасного спектра (325-400, 750-1800 nm) проникают до глазного дна. Остальное световое излучение поглощается поверхностными слоями роговицы и конъюнктивы. Благодаря этому лазеры с различными длинами волн активно используют офтальмологи всего мира.
Выделяют следующие основные механизмы воздействия лазерного излучения на ткани глаза:
С.Н.Фёдоров с соавторами (1990) выделили следующие направления использования лазеров в офтальмологии:
1. Лазеркоагуляция. В основе — кратковременное термическое повреждение тканей глаза. Эта методика включает лазеркоагуляцию сосудов роговицы, лазеркоагуляцию радужки, сетчатки, трабекулопластику, а также воздействие на роговицу инфракрасным излучением (1540-2900 nm), которое поглощается стромой, с целью изменения рефракции.
3. Фотоиспарение и фотоинцизия. Эффект заключается в длительном тепловом воздействии с испарением ткани. С этой целью используется инфракрасный углекислотный лазер (10600 nm) для удаления поверхностных образований конъюнктивы и век.
4. Фотоабляция (фотодекомпозиция). Заключается в дозированном послойном удалении биологических тканей. Речь идёт об эксимерных лазерах, работающих в жёстком ультрафиолетовом диапазоне (193 nm). Область использования — рефракционная хирургия, лечение дистрофических изменений роговицы с помутнениями, воспалительных заболеваний роговицы, лечение птеригиума и глаукомы.
5. Лазерстимуляция. С этой целью в офтальмологии используется низкоинтенсивное красное излучение. Клинические исследования показали, что при взаимодействии лазерного излучения с различными тканями, в результате сложных фотохимических процессов наблюдается противовоспалительный, десенсибилизирующий, рассасывающий эффект. Кроме того, лазерное излучение может оказывать стимулирующее влияние на процессы репарации, трофику и защитно-приспособительные реакции, улучшает функциональное состояние сосудистой системы. Лазерстимуляция в офтальмологии может применяться в комплексном лечении увеитов, склеритов, кератитов, экссудативных процессов в передней камере, гемофтальмов, помутнений стекловидного тела, преретинальных кровоизлияний, амблиопий, послеоперационных вмешательств, ожогов, эрозий роговицы, при эпителиально-эндотелиальной дистрофии роговицы, некоторых видах ретино- и макулопатии.
Противопоказаниями к применению низкоинтенсивного лазерного излучения (НИЛИ) являются увеиты туберкулёзной этиологии, гипертоническая болезнь в стадии обострения, кровоизлияния сроком давности менее 6 дней .
Первые четыре направления относятся к хирургическим, а лазерстимуляция к терапевтическим методам лечения.

На сегодняшний день лазерное лечение может вылечить зрение даже в, казалось бы, самых непростых ситуациях. Эта процедура занимает одно из рядовых мест по восстановлению зрения. Самый большой плюс в том, что оно наиболее щадящее из всех методов. Лазерное лечение глаз дает возможность вновь видеть мир здоровым зрением. Поэтому людям, страдающим плохим зрением, обязательно нужно знать, что есть такой способ лечения, как лазерное.
Для чего же нужно лазерное лечение?
Глаз человека устроен таким образом, что каждое нервное окончание участвует в передачи информации в мозг, что делает человека способным видеть мир. Но при наличии заболеваний глаз, человек видит мир расплывчато и не четко, потому как лучи света как бы расползаются на сетчатке.
Лазерное лечение восстанавливает способность видеть четко, за счет моделирования роговицы. После данной процедуры роговица правильно преломляет солнечный свет, попадающий на сетчатку.
Конечно же подобный эффект дают также знакомые всем очки и линзы. Но согласитесь, что все эти способы обладают временным результатом - только пока вы их носите. Да и давно известно, что такой способ только ухудшает зрение со временем. В отличие от лазерного лечения. Потому что оно устраняет саму первопричину проблемы. Поэтому многие врачи-офтальмологи настоятельно советуют своим пациентам провести эту процедуру, чтобы раз и навсегда избавиться от проблем со зрением.
Лазерная коррекция зрения необходима следующим категориям лиц.
Показания для лазерного коррекция зрения
Лазерная коррекция зрения показана в следующих случаях и следующим категориям лиц:
- Люди, которые страдают миопией, гиперметропией или астигматизмом.
- Люди не желающие носить корректирующие очки или контактные линзы.
- Люди, которые по роду своей деятельности или занятию не могут носить очки. К этой категории можно отнести людей, работающие в запыленной или загазованной местности, спортсмены или врачи.
- Люди, которые по роду своей деятельности нуждаются в четком зрении и работа, требующая постоянного напряжения глазного аппарата. Это водители, пилоты, врачи.
Совсем иной подход требуют заболевания не связанные с патологическим нарушением зрения, например, травмы, повреждения глазного яблока. В данном случае доктор проводит индивидуальный план диагностических процедур и только после этого назначает индивидуальный план лечения.
Противопоказания к лечению зрения лазером
Несмотря на то, что на сегодняшний день процедура лазерного восстановления зрения является доступной, но далеко не каждый сможет ей воспользоваться. Все дело в том, что она имеет ряд противопоказаний, которые необходимо учитывать в обязательном порядке. Существуют следующие ограничения для проведения данной операции:
- возраст пациента (не младше 18 лет, прижигание несформированной сетчатки глаза лазером у детей – недопустимо);
- беременность и лактация;
- заболевания, снижающие иммунитет;
- глаукома, катаракта и оптическая нейропатия (лечение допускается на определенных стадиях болезней).
Для того чтобы исключить возможные осложнения, необходимо обратиться за консультацией к специалисту и пройти комплексное обследование организма. При наличии таких заболеваний, как миопия, разрыв сетчатки и помутнение хрусталика перед лазерным лечением выполняют коагуляцию.
Лазерная коагуляционная терапия
Лазерная коагуляция – процедура, направленная на улучшение зрения. Она укрепляет сетчатку глаза и препятствует скоплению жидкости под ней. Операция длительностью не больше 30 минут проходит с использованием местной анестезии. Лазерная коагуляция имеет следующие показания к применению:
- близорукость и катаракта;
- нарушения в работе сосудов и тромбоз вен;
- дистрофия сетчатки и ее отслойка.
Преимущества лечения лазером
Лазерное лечение является востребованной процедурой по всему миру. Ее несомненными преимуществами являются:
- быстрое восстановление после процедуры и ее безболезненность;
- гарантированная эффективность восстановления зрения;
- быстрота и отсутствие необходимости в госпитализации;
- универсальность процедуры (специалисты рекомендуют ее при любой проблеме офтальмологического характера).
Таким образом, современный метод лазерного восстановления зрения можно по праву считать лучшим. Конечно, у операции есть и недостатки, но на фоне ее достоинств, они становятся несущественными.
Какие недостатки имеет лазерное лечение
Размышляя о недостатках лечения лазером, можно отметить несильное чувство дискомфорта после коррекции, которое длиться обычно чуть меньше недели.
Ограниченное количества людей, обладающих низким болевым порогом, могут испытывать некоторую боль.
Обязательным является после проведения лазерной терапии использовать капли для глаз, которые восстановят зрачки после луча.
Судя по отзывам людей, прошедших лазерное восстановление зрения, то всего лишь небольшой процент операций вызывает осложнения. Это всяческие нарушения роговицы глаза и нервных окончаний. Но это случается лишь при таком случае, когда вы доверились некомпетентному доктору либо сделали подобную операцию в малоизвестной клинике. В таком случае следует немедленно переделать операцию, иначе в последствие зрение ухудшится.
Также небольшой минус этой процедуры в том, что на непродолжительное время вам придется отказаться от выполнения физической работы в доме. На время вам нельзя будет читать книги и пользоваться девайсами.
Как подготовиться к лечению
Так как эта процедура серьезная, подготовиться к ней нужно ответственно и основательно. Обязательно откажитесь от линз и очков за неделю до предполагаемой процедуры. Рекомендуется взять больничный или отпуск с работы. Это минимализируют нагрузку на ваши глаза и восстановление после операции пройдет легче и быстрее.
Также не лишним будет сдать анализы и посетить офтальмолога. Полностью исключите алкоголь и курение минимум за сутки до процедуры. Женщинам не следует наносить макияж. Перед сном нужно хорошо вымыть волосы и лицо, а лучше принять душ или теплую ванну. Этот способ снимет с вас напряжение. Если вы беспокоитесь о предстоящем лечении и не можете уснуть, то рекомендуется выпить какие-нибудь успокоительные травы.
Процесс операции
Перед подготовкой к лазерному лечению, врачу необходимо использовать глазной анальгетик. После его применения у больного возникает рефлекторное моргание, что недопустимо перед процедурой. Для предотвращения моргания используют офтальмологический расширитель.
Три стадии операции
На первой стадии выполняется отделение верхнего эпителия роговой оболочки. Для этого существует специальный хирургический прибор микрокератом. После первых манипуляций врач получает возможность для работы в средней прослойке ткани. Это безболезненная процедура не причиняет пациенту дискомфорт.
- В центральной зоне оболочки - исправляется близорукость.
- В периферийной части корректируется дальнозоркость.
- Удаление ткани на разных участках - излечивает астигматизм.
На завершающей стадии, удаленный ранее верхний слой роговицы возвращают на место. Послеоперационное состояние больного обычно не предусматривает госпитализацию.
Главное, что необходимо – это сопровождающий, который поможет добраться домой и позаботится о нём какое-то время.
Реабилитационный период
После лазерного вмешательства зрение восстанавливается в течение месяца. Чтобы не усугубить ситуацию нужно строго придерживаться определенных правил:
- Не дотрагиваться до глаз руками, во избежание занесения инфекции.
- Ни читать, ни пользоваться компьютером и как можно меньше напрягать глазные мышцы.
- Исключить попадание воды в глаза (баня, душ).
- Снизить физическую нагрузку.
- Не употреблять спиртное и табак.
- Выход на улицу, только после одобрения лечащего врача.
Важно осознавать, что, несмотря на всю кажущуюся простоту процедуры, данный процесс всё же является операбельным вмешательством в организм. Следовательно, выполнение всех предписаний врача строго обязательно.
Сегодня это самая эффективная операция по коррекции зрения.
Пожизненная гарантия на качество проведенных операций.
Внедряются новые технологии и методики, приносящие стабильно успешный результат.
Акции и Скидки
* Предоставляемые скидки не суммируются




Сверхбыстрые и ультратонкие фемтосекундные лазеры генерируют импульсы длительностью 1 фемтосекунда (1 фемтосекунда равна 10 –15 секунды). Они позволяют создать тончайший лоскут роговицы с заданной толщиной.
Первым фемтосекундным лазером, получившим сертификат FDA, стал в 2001 году IntraLase (США). В 2004 г. аналогичную сертификацию прошла установка Femtec (производитель Perfect Vision), в 2007 г. — фемтолазер VisuMax от Carl Zeiss, 2008 г. — устройство Z-LASIK (производство Ziemer).
До появления Femto-LASIK формирование роговичного лоскута проводилось при помощи механического кератома. С внедрением новой технологии в офтальмологическую практику эту манипуляцию стали выполнять при помощи фемтолазера бесконтактным способом. Это позволило свести к минимуму вероятность послеоперационных искажений зрения, в т. ч. приобретенного роговичного астигматизма.
Особенности коррекции зрения методом Femto-LASIK
Фемтосекундный лазер позволяет моделировать тончайший лоскут роговицы с точным контролем его центровки, диаметра, толщины, морфологии, а также с минимальным нарушением архитектуры. Луч с точностью до микрона фокусируется на заданной глубине стромы роговицы.
- дальнозоркость — +6 дптр;
- близорукость — до –12 дптр;
- астигматизм — +/– 3 дптр;
- гиперметропический астигматизм — +4 дптр;
- миопический астигматизм — –6 дптр.
Этапы формирования лоскута роговицы с помощью фемтолазера:
- Быстрые узконаправленные импульсы фемтосекундной длительности создают микроразрезы ткани.
- С помощью инфракрасного луча на заданной глубине происходит разделение ткани (процесс фоторазрыва). В определенном слое роговицы создается однородный ряд пузырьков.
- Лазер посылает импульсы на соседние участки роговицы, приводя к слиянию пузырьков.
- Ткани разъединяются по сформированной плоскости, и офтальмолог приступает к непосредственной лазерной коррекции зрения.
Преимущества применения фемтосекундного лазера
Технология Femto-LASIK получила широкое распространение благодаря следующим достоинствам:
Читайте также:

