Инородные тела дыхательных путей у детей реферат
Обновлено: 02.07.2024
Взрослым людям вообще, и родителям - в частности - очень важно знать, как оказать первую помощь ребенку. В статье даются простые рекомендации, что можно и нужно делать в ситуациях, когда инородные предметы попали ребенку в ухо, в нос, в глаз или под кожу, если малыш проглотил что-то неподходящее или подавился инородным предметом.
Источник:
Правообладатель:
Первая помощь при инородном теле уха
Попадание инородного тела в ухо может вызвать боль в ухе и потерю слуха. Взрослый человек обычно знает о том, что у него в ухе инородное тело, но маленький ребенок может этого не знать или не уметь объяснить.
Если эти методы не помогают, если после удаления в ухе остается боль, снижение слуха или ощущение инородного тела – обратитесь к врачу.
Первая помощь при инородном теле глаза
- Вымойте руки.
- Промойте глаз чистой водой или стерильным физиологическим раствором. Используйте небольшой стакан или рюмку, наполните ее водой и приложите к лицу, погрузив в него глаз, и поморгайте.
- Зайдите в душевую кабинку и направьте тихий поток воды через душ себе на лоб, стараясь при этом держать глаз открытым.
- Вымойте руки.
- Усадите его в хорошо освещенном месте.
- Аккуратно изучите глаз, чтобы найти инородный объект. Для этого оттяните нижнее веко вниз и попросите пострадавшего посмотреть наверх. Затем приподнимите верхнее веко и попросите пострадавшего посмотреть вниз.
- Если объект плавает по поверхности глаза со слезой – попытайтесь очень нежно промыть глаз пипеткой или легким напором воды.
- Не пытайтесь удалить объект, воткнувшийся в глазное яблоко.
- Не трите глаза!
- Не пытайтесь удалить крупный предмет, мешающий полному смыканию век.
- Вы не можете удалить объект.
- Объект воткнулся в глазное яблоко.
- Человек с инородным телом имеет нарушение или искажение зрения
- Боль, покраснение или ощущение инородного тела в глазу сохраняются после удаления объекта.
Первая помощь при инородном теле носа.
Первая помощь при инородном теле в коже
В большинстве случаев вы легко и безопасно сможете удалить небольшое инородное тело кожи, например занозу или осколок стекла. Для этого:
- Вымойте руки и пораженную область кожи с мылом и водой.
- Используйте пинцет, обработанный спиртом, для удаления объекта. Увеличительное стекло может помочь вам лучше рассмотреть его.
- Если весь объект находится под поверхностью кожи, возьмите иглу от шприца или швейную иглу (вторую нужно предварительно обработать спиртом). Осторожно приподнимите или разорвите верхние слои кожи над объектом. Подцепите его кончиком иглы и извлеките с помощью пинцета.
- Нежно сожмите ранку, чтобы выдавить несколько капель крови вместе с микробами, попавшими внутрь.
- Вымойте эту область кожи снова, и высушите. Нанесите мазь с антибиотиком.
- Если вам не удалось извлечь инородное тело, или оно слишком глубоко проникло – обратитесь в ближайшее хирургическое отделение.
- Не пытайтесь удалить объект самостоятельно. Это может привести к большему ущербу.
- При необходимости остановки кровотечения, нажмите на ткани плотно, вокруг инородного тела – это сведет края раны.
- Перевяжите рану. Для этого положите кусочек марли над объектом. Затем положите чистую салфетку на этот участок кожи и аккуратно перебинтуйте. Будьте осторожны, старайтесь не вдавить инородное тело повязкой еще глубже.
Если последняя прививка против столбняка (АДС-м) вводилась вам более пяти лет назад – обратитесь к врачу в этот же день, даже после успешного самостоятельного извлечения инородного тела.
Первая помощь при инородном теле в дыхательных путях
Если вы или ваш ребенок вдохнул посторонний предмет – как можно скорее обратитесь к врачу, это очень опасно.
- Встаньте позади человека. Обнимите его повыше талии, но ниже нижних ребер. Наклоните его немного вперед.
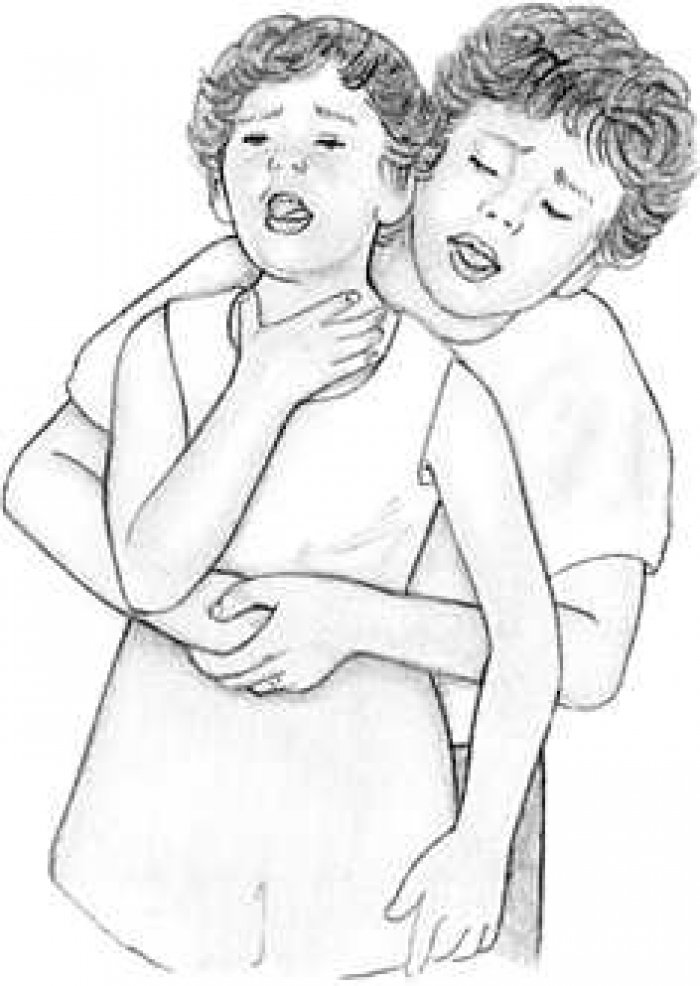
- Сожмите одну руку в кулак. Расположите его чуть выше пупка пострадавшего.
- Возьмитесь за свой кулак второй рукой. Резко с силой сожмите живот пострадавшего, надавливая кулаком вверх, и сжимая живот вверх, словно хотите оторвать человека от земли.
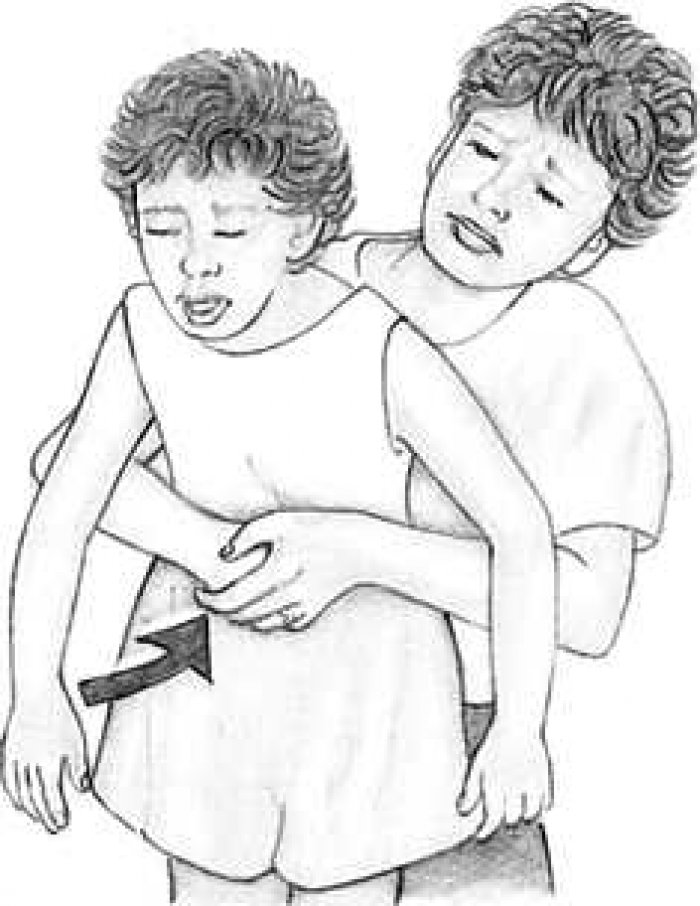
- Выполните подряд 5 толчков, затем оцените дыхание пострадавшего. При необходимости повторите, несколько увеличив прилагаемые усилия.
- У людей с тяжелым ожирением или у беременных женщин, классическая техника приема Хеймлиха невозможна, поэтому вам следует браться выше, сдавливая нижнюю часть грудной клетки, а не живот.
Если человек потерял сознание, уложите его на пол или жесткую поверхность, и начинайте сердечно-легочную реанимацию. Перед попытками искусственного дыхания, проверьте рот и горло пострадавшего своим пальцем, и если объект досягаем – удалите его пальцем. Обязательно контролируйте зрением то, что вы делаете во рту пострадавшего, опасайтесь протолкнуть инородное тело глубже.
- Прижмите свой кулак чуть выше пупка.
- Обхватите свой кулак другой рукой и прижмитесь ей к твердой поверхности – столешнице или стулу.
- Навалитесь своей массой на твердую поверхность, проталкивая свой кулак внутрь и вверх.
Первая помощь при инородных телах пищевода
Если вы проглотили посторонний предмет, он, как правило, спокойно сможет пройти через пищеварительную систему, не вызвав осложнений, и выйдет с калом. Но некоторые объекты могут застревать в пищеводе (трубе, соединяющей горло с желудком). Если объект застрял в пищеводе, то пострадавшему, возможно, потребуется удалить его, особенно если это:
- Остроконечный предмет, который должен быть удален как можно быстрее, чтобы избежать дальнейших повреждений пищевода и окружающих тканей
- Крошечная батарейка в форме таблетки, поскольку она способна быстро вызывать ожог
- Если человек, который проглотил объект, сильно кашляет и не может успокоиться. Если проглоченный объект блокирует дыхательные пути, и состояние человека ухудшается.
Если человек потерял сознание, уложите его на пол или жесткую поверхность, и начинайте сердечно-легочную реанимацию. Перед попытками искусственного дыхания, проверьте рот и горло пострадавшего своим пальцем, и если объект досягаем – удалите его пальцем. Обязательно контролируйте зрением то. Что вы делаете во рту пострадавшего, опасайтесь протолкнуть инородное тело дальше.
По механизму обструкции дыхательных путей инородные тела различаются на:
- необтурирующие просвет. Воздух свободно проходит мимо инородного тела на
- полностью обтурирующие просвет. Воздух не проходит вообще.
- обтурирующие просвет по типу "клапана". Hа вдохе воздух проходит мимо
инородного тела в легкое, а на выдохе инородное тело перекрывает просвет,
препятствуя тем самым выходу воздуха из легкого.
- фиксированные. Такие инородные тела прочно сидят в просвете бронха.
Практически не смещаются при дыхании.
- баллотирующие инородные тела. Они не фиксированы в просвете, и при дыхании
могут перемещаться из одних отделов дыхательной системы в другие.
Инородные тела дыхательных путей могут находиться где угодно - в носовых ходах,
гортани, трахее, бронхах, в ткани самого легкого, в плевральной полости. По
локализации самое опасное место - гортань и трахея. Инородные тела в этой
области могут полностью перекрыть доступ воздуха. Если не оказать немедленную
помощь, то смерть наступает за 1-2 минуты. Инородные тела в главных и долевых
бронхах так же очень опасны. Если они обтурируют просвет бронха по типу
"клапана", то развивается синдром внутригрудного напряжения, приводящий к очень
опасным нарушениям дыхания и кровообращения.
Инородные тела мелких бронхов могут вообще никак себя не проявлять в первое
время. Они не вызывают выраженных дыхательных расстройств, и никак не влияют на
самочуствие ребенка. Hо спустя некоторое время (дни, недели, а иногда - и
месяцы и годы) в этом месте развивается гнойный процесс, ведущий к образованию
бронхоэктазов или развитию легочного кровотечения.
Баллотирующие инородные тела трахеи опасны еще и тем, что при ударе ими снизу
по голосовым связкам возникает стойкий ларингоспазм, приводящий сам по себе к
практически полному закрытию просвета гортани.
Длительностоящие инородные тела дыхательных путей вызывают хроническое
воспаление, приводящее к развитию бронхоэктазов, или фиброза, или к
возникновению легочного кровотечения. Все эти осложнения лечатся только
оперативно. Иногда происходит миграция инородных тел в плевральную полость
(чаще всего это колоски злаковых растений), в следствие чего может возникнуть
пиоторакс и/или пиопневмоторакс.
Клиника, диагностика и лечение:
Инородные тела по своей природе делятся на органические и неорганические.
Органические опаснее тем, что помимо всего прочего вызывают и аллергические
реакции (особенно длительностоящие).
Кашель во время еды или игры, свистящее дыхание, цианоз кожных покровов,
одышка, и т.д. Могут присутствовать как и все эти признаки, так и каждый из них
в отдельности. Обычно родители четко связывают появление этих симптомов с едой
или с игрой с мелкими игрушками. Hо иногда, особенно когда ребенок остается без
присмотра, этой связи можно и не установить. Тогда диагностика особенно
Иногда инородные тела дыхательных путей могут вообще никак себя не проявлять.
Заподозрить наличие инородного тела можно при аускультации, рентгенографии и
рентгеноскопии грудной клетки. Характер аускультативных и рентгенологических
изменений зависит от типа обструкции дыхательных путей. Hе все инородные тела
Hо полностью исключить или подтвердить наличие инородного тела дыхательных
путей можно только при трахеобронхоскопии. И при любом, даже малейшем
подозрении на аспирацию инородного тела есть прямые показания для проведения
Лечение должно проводиться в специализированном отделении где есть врачи,
владеющие трахеобронхоскопией. Инородные тела трахеи и бронхов удаляются при
помощи эндоскопических щипцов. Дальнейшая терапия (антибиотики, ФЗТ, массаж)
зависит от характера и выраженности воспалительного процесса в бронхах. Иногда,
при длительностоящих инородных телах с развитием осложнений (бронхоэктазы,
фиброз, кровотечение и т.д.) приходится прибегать к оперативному лечению.
Еще раз повторяю: для практически 100-процентной диагностики инородного тела
дыхательных путей трахеобронхоскопия необходима! Pазумеется, я не имею ввиду
инородные тела носовых ходов и глотки. В этих случаях необходима консультация
Инородные тела дыхательных путей - страшная и очень опасная патология. Много
детей стали инвалидами, многие перенесли тяжелейшие манипуляции и операции
из-за оплошности и невнимательности их родителей. Бывали и смертельные исходы
правило: HЕЛЬЗЯ ДАВАТЬ ДЕТЯМ МОЛОЖЕ 3-4 ЛЕТ МЕЛКИЕ ИГPУШКИ И ПPОДУКТЫ ПИТАHИЯ
(ОPЕХИ, ГОPОХ И Т.П.), КОТОPЫЕ ОHИ МОГЛИ БЫ ВДОХHУТЬ. Поверьте, ваш ребенок
прекрасно проживет без них. И избежит таким образом многих неприятностей.
Я очень кратко рассказал об этой проблеме. Очень кратко. Всего не расскажешь.
Жителям Москвы я могу показать коллекцию инородных тел, собранную у меня в
Малыши до 3-4 лет активно познают мир, и зачастую они могут класть в рот мелкие предметы, которые нравятся им.
В этом заключается большая опасность, так как ребенок может подавиться мелким конструктором или игрушкой.
Если такая ситуация случится, родители должны знать, как оказать малышу первую помощь.
Как родители могут понять, что ребенок подавился
Есть ряд признаков, позволяющих определить наличие постороннего предмета, который попал в трахею ребенка:
• приступ кашля начинается внезапно, он длительный, возникает у здорового ребенка;
• малыш начинает выпучивать глаза, некоторые размахивают руками, не может ничего сказать;
• наступает удушье, которое сопровождается посинением кожи лица;
• пострадавший не может сделать вдох, по этой причине дыхание затруднено и происходит втяжение грудной клетки;
• посторонний предмет полностью перекрывает дыхательные пути, ребенок теряет сознание;
• если предмет проникает в гортань, пациент страдает от приступов сухого коклюшеобразного кашля, который постоянно повторяется;
• голос становится охриплым;
• дети старшего возраста могут жаловаться на ощущение инородного тела в области гортани.
Если родители заметили такую симптоматику у своего ребенка, они должны незамедлительно позвонить в скорую помощь.
Как правильно помочь ребенку 1 года до приезда скорой
Если так случилось, что посторонний предмет попал в трахею или дыхательные пути ребенка до 1 года, необходимо:
1. Переложить малыша на предплечье левой руки.
2. Родитель опускает предплечье так, чтобы оно было вниз под углом 60 градусов.
3. Обязательно придерживается спина и подбородок пострадавшего.
4. Ребром ладони наносится 5-6 ударов в области между лопатками.
5. Проверить ротовую полость ребенка, если предмет там появился, его следует немедленно извлечь.
6. Когда методика не дала результата, малыша следует переложить на спину так, чтобы голова была вниз.
7. Малыш укладывается на колени родителя.
8. Теперь следует сделать 5 нажатия на грудную клетку, на живот нажимать запрещено.
Когда инородное тело покажется в ротовой полости, его требуется извлечь. Вызов скорой помощи в такой ситуации обязателен, так как возможно
повреждение дыхательных путей.
Как оказать быструю неотложную помощь детям старшего возраста
При попадании постороннего предмета в дыхательные пути, первоначальная задача заключается в его извлечении. Существует несколько приемов, которые позволят удалить предмет:
1. Когда пострадавший находится в сознании, можно встать позади него, затем наклонить его туловище немного вперед. Далее потребуется нанести 3-4 удара ладонью в область между лопаток. Пострадавший обязательно должен наклониться, в противном случае инородное тело проникнет глубже в дыхательные пути.
2. Если первый метод не дал результата, придется прибегнуть к более эффективным способам. Когда ребенок стоит, родитель должен обойти его сзади и обхватить руками так, чтобы руки располагались на уровне верхней части живота. Далее происходит резкое сдавливание нижних ребер и живота ребенка. Резкий толчок воздуха позволит вытолкнуть посторонний предмет из дыхательных путей. Предмет требуется немедленно убрать изо рта пациента, так как после толчка последует рефлекторный вдох.
3. Когда пострадавший находится в положении лежа, необходимо положить ребенка на спину и сделать несколько надавливаний в области верхней части живота. При этом надавливание должно происходить в сторону легких.
4. Бывают ситуации, что ранее описанные манипуляции не помогают, пациент теряет сознание. В такой ситуации пострадавшего укладывают животом на согнутое колено. далее наносят резкие, но не сильные удары ребром ладони между лопаток.
Как только посторонний предмет будет извлечен, пациент должен находиться несколько часов под наблюдением врача. Когда опасность удушья отсутствует.
В клинике детской хирургии Омской государственной медицинской академии с 2000 по 2011 год находилось на лечении 370 детей с инородными телами трахеобронхиального дерева. С четким указанием на аспирацию поступило 291 детей. Остальные 79 пациентов были направлены с различными диагнозами бронхо-легочной патологии. В день поступления инородные тела были удалены у 97,34 % детей, в 1,85 % случаев предпринимались двух-, трехкратные попытки, закончившиеся успешным удалением аспирированных предметов. Оперативные методы лечения у детей с инородными телами были выполнены в 3 случаях (0,81 %). С длительностью стояния инородного тела более 10 суток поступило 110 детей, из них 60 детей с грануляционным стенозом разной степени выраженности. У 32 пациентов во время удаления инородного тела был применен метод криодеструкции грануляций. Осложнений, возникающих во время и после удаления инородного тела при применении данной методики, было в 1,5 раза меньше, чем при механическом разрушении грануляционной ткани. Проведен анализ случаев позднего поступления пациентов, выявлены наиболее типичные причины диагностических и лечебно-тактических ошибок. Разработаны организационно-методические мероприятия для оказания медицинской помощи детям с инородными телами дыхательных путей в условиях города и области. Все это позволило уменьшить количество случаев позднего поступления детей с инородными телами с 32,6 до 27,2 %.

1. Абакумов М.М., Миронов А.В., Креймер В.Д. Диагностика и удаление инородных тел трахеи и бронхов // Вестник хирургии. – 1998. – № 1. – С. 70–73.
2. Бычков В.А. Редкое осложнение аспирации инородного тела трахеобронхеального дерева у ребенка раннего возраста // Педиатрия. – 2006. – № 3. – С. 100–102.
4. Детская оториноларингология: Руководство для врачей. Под редакцией М.Р. Богомильского, В.Р. Чистяковой. – М.: Медицина, 2005. – № 1. – С. 74–91.
5. Малламагомедова Х.М. Осложнения инородных тел дыхательных путей // Медицинский вестник Северного Кавказа. – 2009. – Т.13. – № 1. – С. 111–112.
6. Учваткина М.К. Страшнов В.И. Аспирация инородных тел в верхние дыхательные пути // Актуальные проблемы анестезиологии, реаниматологии и интенсивной терапии: материалы научной конференции; под ред. В.И. Страшнова. – СПб., 2004. – С. 55–56.
7. Zur K.B. Litman R.S. Pediatric airway foreign body retrieval: surgical and anesthetic perspectives // Pediatric Anesthesia. – 2009. Jul. 19 (Suppl. 1). – P. 109–117.
Актуальность ранней диагностики и оказания медицинской помощи при аспирации инородных тел в детском возрасте не вызывает сомнения. С данной патологией может столкнуться любой специалист, начиная от врача педиатра и заканчивая врачом детским хирургом специализированного торакального отделения. Своевременность и правильность оказания помощи пациенту с инородным телом на всех этапах медицинской службы позволяет избегать осложнений, которые затягивают процесс лечения, а в некоторых случаях и спасти жизнь ребенку.
Известно, что в подавляющем большинстве случаев (до 93 % всех аспираций) инородные тела дыхательных путей встречаются в возрасте от нескольких месяцев до трех - пяти лет [2]. Необходимо также учитывать, что ребенок может аспирировать инородное тело в любом возрасте, в том числе даже на первом месяце жизни. Так, по данным Чистяковой В.Р. соавт. (2005), пациенты первого года жизни составляют 12,6 % от всех детей с инородным телом дыхательных путей.
Кроме того, инородные тела дыхательных путей весьма опасны в связи с возможностью развития асфиксии. Так, по данным K.B. Zur (2009), смертность в США составила 1,4 на 100000 населения. В России летальность, вызванная инородным телом дыхательных путей, остается достаточно высокой и колеблется от 2 до 15 % [6].
При длительном стоянии инородного тела в дыхательных путях возможно развитие тяжелых осложнений, приводящих к инвалидизации. После удаления длительно стоящих инородных тел процент хронических гнойных заболеваний легких достигает 60 % [1]. В литературе отсутствуют данные о тактике лечения детей с длительным стоянием инородных тел, нет анализа ближайших и отдаленных результатов лечения.
Поэтому, несмотря на очевидные успехи в лечении пациентов с инородными телами дыхательных путей, данная проблема по-прежнему является актуальной, и на современном этапе необходим поиск дополнительных путей улучшения результатов лечения больных с данной патологией.
На лечении в клинике детской хирургии ОмГМА города Омска с 2000 по 2011 год находились 370 детей с инородными телами трахеобронхиального дерева. Преобладающее большинство - это дети до 3 лет (281 ребенок).
Наиболее часто (58,8 %) инородные тела локализовались в бронхиальном дереве справа, в 27 % - слева, в 8,4 % отмечена двусторонняя локализация. Инородные тела гортани и трахеи выявлены у 5,1 % больных. Органическая природа аспирированных предметов установлена в 88,4 % детей, неорганическая - у 11,6 %.
С четким указанием на аспирацию поступило 291 ребенок (78,7 %). Остальные 79 пациентов (21,3 %) были направлены в торакальное или пульмонологическое отделение ОДКБ и ГДКБ № 3 со следующими диагнозами: острая респираторная инфекция - 8 детей (10,1 %), трахеоброн- хит - 35 детей (44,3 %), ателектаз сегмента или доли легкого неясной этиологии - 3 ребенка (3,8 %), пневмония очагового или сливного характера - 26 детей (32,9 %), инородное тело пищевода - 6 детей (7,6 %), пневмоторакс - 1 ребенок (1,3 %).
По длительности нахождения инородных тел в дыхательных путях больные распределились следующим образом: до 1 суток - 194 ребенка, от 1 до 10 дней - 66, от 10 дней до 1 месяца - 42, от 1 до 6 месяцев - 48, и от 6 месяцев и более - 20 пациентов.
После изучения выписок из историй болезни, повторного сбора анамнеза, оценки в динамике клинико-рентгенологических данных у 58 (73,8 %) из 79 больных было заподозрено инородное тело дыхательных путей, у остальных инородное тело являлось случайной находкой при бронхологическом обследовании.
В день поступления инородные тела удалены во время трахеобронхоскопии у 97,34 % детей, в 1,85 % случаев предпринимались двух-, трехкратные попытки, закончившиеся успешным удалением аспирированных предметов.
Критериями клинического выздоровления у больных со сроком пребывания инородного тела в бронхиальном дереве не более десяти дней мы считали удовлетворительное состояние, отсутствие кашля, нормализацию физикальной и рентгенологической картины в легких, полное стихание воспалительных явлений в трахеобронхиальном дереве, подтверждаемое бронхологически.
При проведении анализа случаев позднего поступления больных выявлены четыре наиболее типичные причины диагностических ошибок, совершаемых врачами и средним медицинским персоналом первичного звена города и области:
● незнание медицинскими работниками клинических симптомов, характерных для аспирации в дыхательные пути инородного тела;
● отсутствие целенаправленности при сборе анамнеза;
● отказ от рентгенологического исследования в начальные сроки заболевания;
● неправильная интерпретация клинических и рентгенологических данных.
Лечебно-тактические ошибки отмечены в 22,4 % наблюдений. Они были связаны с неоправданно длительным лечением детей с острой и затяжной бронхолегочной патологией на местах при отсутствии какой-либо положительной клинико-рентгенологической динамики в течение заболевания и в этой связи поздним направлением больных в специализированные отделения.
Известно, что уже в течение десяти дней могут развиться патологические изменения в стенке бронхов, характеризующиеся явлениями эндобронхита, первоначально в месте стояния инородного тела, а затем и в нижележащих отделах, с последующим разрастанием грануляционной ткани. При нахождении инородного тела в просвете бронха больше 1 месяца кроме грануляционной соединительной ткани развивается деформирующий бронхит с последующим формированием цилиндрических, а в последствии и мешотчатых бронхоэктазов. Наиболее часто это наблюдается при инородных телах органической природы.
Нередко после удаления длительно стоящего инородного тела у пациента возникают явления ателектаза и пневмонии, что связано с попаданием грануляционной ткани в периферические отделы бронхиального дерева при механическом ее разрушении. Это может способствовать формированию хронического бронхолегочного процесса.
Поэтому важное значение в профилактике осложнений у детей с длительно стоящим инородным телом имеют не только своевременная диагностика и ранняя госпитализация в специализированное лечебное учреждение, но и создание оптимальных условий для разрушения грануляционного вала и удаления аспирированного предмета.
Для уменьшения риска попадания грануляционной ткани при ее механическом разрушении и профилактике таких осложнений, как кровотечение, ателектаз, пневмония, нами впервые был использован метод криодеструкции.
Метод криодеструкции для лечения длительно стоящих инородных тел, осложненных грануляционным валом, применен у 32 больных в возрасте от 9 месяцев до 14 лет (1 группа). Группа сравнения (2 группа) 28 человек - это дети, которым грануляционную ткань разрушали механическим путем с последующим удалением инородного тела.
Применение данного метода позволило уменьшить количество осложнений, возникающих во время удаления длительно стоящего инородного тела в 1,5 раза. Кровотечений при данной манипуляции не наблюдалось, ателектаз возник у 1 пациента, пневмония - у 2. В то время как при механическом разрушении грануляционного стеноза с последующим удалением инородного тела кровотечение встретилось в 4 случаях, ателектазы развились в 3, а пневмонии в 5 случаях. Получены статистически значимые различия при применении данных методик по частоте осложнений после манипуляции: для кровотечений (P = 0,042), ателектазов (P = 0,257) и пневмоний (P = 0,161), для уровня значимости р = 0,05 (P - односторонний вариант точного критерия Фишера).
Хирургические методы лечения по поводу инородных тел у детей хотя и играют не столь значительную роль в современных условиях, но не теряют актуальность и в наши дни.
Накопленный многолетний опыт работы позволил в городе Омске и Омской области создать систему организационных мероприятий, позволяющих на ранних этапах выявить аспирацию инородного тела в дыхательные пути и своевременно ликвидировать угрозу для жизни ребенка, а также предотвратить развитие осложнений. Работу медицинских служб в Омском регионе при подозрении на инородное тело дыхательных путей схематично можно представить следующим образом (рисунок).
Естественно, что тактика и объем медицинской помощи при подозрении на инородное тело дыхательных путей и его осложнения будут зависеть от длительности заболевания и степени дыхательных расстройств.
В условиях центральной районной больницы вводят транквилизаторы, если они не вводились, и обследование дополняется обзорной рентгенографией органов грудной полости.
При инородных телах гортани показана прямая ларингоскопия под общей анестезией с удалением инородного тела, которая проводится ЛОР врачом. В случае невозможности удалить аспирированный предмет выполняется трахеостомия.
При инородных телах трахеи с выраженными дыхательными расстройствами необходима срочная интубация трахеи с продвижением аспирированного предмета в один из главных бронхов с последующей однолегочной вентиляцией легких.
В городе все дети с аспирацией доставляются в отделение городской больницы бригадой скорой медицинской помощи, где им оказывается специализированная помощь.
При отсутствии эффекта от лечения при остром или хроническом бронхолегочном процессе пациент направляется к торакальному хирургу в специализированную клинику для уточнения диагноза.
Для улучшения оказания помощи детям с инородными телами дыхательных путей нами были осуществлены в рамках области следующие организационно-методические мероприятия, которые можно разделить на две группы.
Во вторую группу вошли мероприятия, которые должны проводиться врачами амбулаторно-поликлинической службы и педиатрами центральных районных больниц: разъяснительная работа с населением по вопросам клинической симптоматики, характерной для аспирации инородного тела в дыхательные пути (лекции, беседы, выступления в средствах массовой информации); проведение семинаров с врачами участковых больниц и работниками фельдшерско-акушерских пунктов по вопросам клиники и диагностики данной патологии.
Внедрение в практическую работу с 2006 года изложенных организационно-методических мероприятий позволило уменьшить количество случаев поздней диагностики инородных тел дыхательных путей с 32,6 до 27,2 %.
1. Большинство инородных тел дыхательных путей у детей удается удалить эндоскопически с первой попытки и без каких-либо технических трудностей.
2. При длительном стоянии инородного тела предпочтение следует отдавать не механическому разрушению грануляционного вала, а криодеструкции его с последующим удалением аспирированного предмета.
3. Удельный вес экстренных и плановых операций у пациентов с инородными телами трахеобронхиального дерева невелик и составляет 0,82 % (3 операции).
4. Производимые в рамках города и области организационно-методические мероприятия позволили уменьшить число поздних поступлений детей с инородными телами с 32,6 до 27,2 %.
Коржук М.С., д.м.н., профессор, заведующий кафедрой общей хирургии с курсом торакальной хирургии ОмГМА, врач-торакальный хирург высшей категории, г. Омск;
Чернышев А.К., д.м.н., профессор, кафедры детской хирургии с курсом урологии и андрологии ОмГМА, г. Омск.
Читайте также:

