Идиопатический фиброзирующий альвеолит реферат
Обновлено: 02.07.2024
Диффузные паренхиматозные заболевания легких (ДПЗЛ) - гетерогенная группа заболеваний различной этиологии, характеризующаяся диффузным, как правило, хроническим поражением интерстиция легких и респираторных отделов (бронхиол и альвеол).
Стереотипными патогистологическими изменениями для этой группы заболеваний являются развитие альвеолита в начале болезни и интерстициального фиброза в финале с формированием сотового легкого, при котором интерстициальный фиброз сочетается с кистозной трансформацией терминальных и респираторных бронхиол. Вследствие этого появляются нарушения диффузионной способности легких за счет блока аэрогематического барьера. Возможно развитие вторичной прека-пиллярной легочной гипертензии, гипертрофии правого желудочка сердца, что является морфологическим субстратом для формирования легочного сердца.
Диффузные паренхиматозные заболевания легких подразделяют на болезни с установленной этиологией: пневмокониозы, острые интерстициальные (межуточные) пневмонии, вызванные грибами, вирусами, пневмоцистами, а также экзогенный аллергический альвеолит, включая лекарственный.
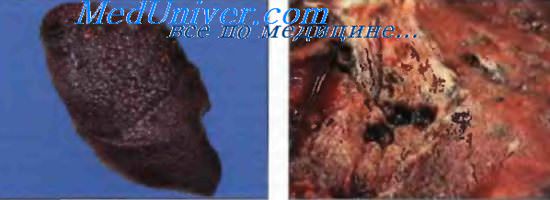
Для большей части диффузных паренхиматозных заболеваний легких этиология в настоящее время не установлена. К таким болезням относят: идиопатический фиброзирующий альвеолит (ИФА), вторичный фиброзирующий альвеолит (при ревматических болезнях, при инфекции, вызванной вирусом Эпштейна-Барр, при легочных васкулитах), саркоидоз, идиопатический гемосидероз легких, эозинофильная пневмония, гистиоцитоз X, альвеолярный протеиноз, альвеолярно-макрофагальная (десквамативная) пневмония.
Диффузные паренхиматозные заболевания легких разделяют на заболевания, протекающие с интерстициальным воспалением и фиброзом без образования гранулем, и заболевания с образованием гранулем. К последним относят саркоидоз, гистиоцитоз X, гранулематозные васкулиты Вегенера и Черджа-Стросс, бронхоцентрическую гранулему, пневмокониозы, экзогенный аллергический альвеолит, вызванный органическими пылями.
При диффузных паренхиматозных заболеваний легких диагноз должен ставиться коллегиально тремя основными специалистами: клиницистом, рентгенологом и патологоанатомом. Диагностика основывается на клинике с характерными симптомами, рентгенографии и компьютерной томографии высокого разрешения, на открытой биопсии легких, выполняемой при малой торакотомии и медиастиноторакоскопии. Результативность даже удачно взятой трансбронхивльной биопсии не превышает 40%. Цитограмма бронхоальвеолярного смыва имеет высокую диагностическую ценность при саркоидозе и экзогенном аллергическом альвеолите. При остальных заболеваниях исследования бронхоальвеолярного смыва позволяют сузить дифференциально-диагностический ряд.
Саркоидозу, гистиоцитозу X и альвеолярному протеинозу посвящены отдельные статьи. В данной статье далее рассматриваются различные формы ИФА.
Диагноз и классификация идиопатического фиброзирующего альвеолита
Синонимы идиопатического фиброзирующего альвеолита - идиопатический легочный фиброз, криптогенный фиброзируюидий альвеолит, вялотекущий криптогенный фиброзирующий альвеолит.
Основы постановки диагноза при идиопатическом фиброзирующем альвеолите
1. Клиника заболевания (анамнез, физикальные и лабораторные данные).
2. Рентгенография и компьютерная томография высокого разрешения ле ких
3. Патологическая анатомия открытой биопсии легких.
Классификация идиопатического фиброзирующего альвеолита
1. Обычная интерстициальная пневмония (пневмонит) - ОИП (UIP).
2. Альвеоломакрофагальная (десквамативная) пневмония (пневмонит) - АМП (АМР)
3. Острая интерстициальная пневмония (пневмонит) - ОсИП (AIP).
4. Неспецифическая (вариантная) интерстициальная пневмония (пневмонит)! НИП, или НСИП (NIR или NSIP).
5. Респираторный бронхиолит в сочетании с интерстициальной болезнью ле ких - РБ ИБЛ (RB-ILD).
6. Криптогенная (идиопатическая) организующаяся пневмония (пневмонит), или криптогенная организующаяся пневмония с облитерирующим бронхиолитом - КОП (СОР), или КОПОБ.
7. Лимфоидная интерстициальная пневмония (пневмонит) - ЛИП (LIP).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
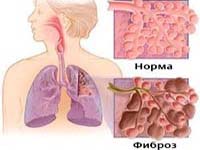
Фиброзирующий альвеолит – это патологический процесс, в основе которого лежит обширное поражение интерстициальной ткани легких, приводящее к развитию фиброзных изменений и дыхательной недостаточности. Прогрессирование фиброзирующего альвеолита сопровождается неуклонным нарастанием слабости, похудания, одышки, малопродуктивного кашля, болей в грудной клетке, цианоза. Диагностика основывается на данных рентгенографии и компьютерной томографии легких, спирометрии, биопсии легких. Лечение фиброзирующего альвеолита включает противовоспалительную и иммуносупрессивную терапию, оксигенотерапию; по показаниям – трансплантацию легких.
МКБ-10
Общие сведения
Альвеолит фиброзирующий идиопатический (синонимы: фиброз легочный идиопатический, синдром Хаммена-Рича) – прогрессирующее диффузное двухстороннее поражение альвеол и интерстициальной легочной ткани, сопровождающееся развитием диффузного фиброза и нарастающей дыхательной недостаточности. Фиброзирующий альвеолит имеет исключительно легочную локализацию, плохо поддается терапии, часто оканчивается летальным исходом.
Фиброзирующий альвеолит – относительно редкое заболевание неясной этиологии, однако имеет тенденцию к возрастанию. Фиброзирующий альвеолит чаще поражает мужчин старше 50 лет (20 случаев из 100 тыс.), чем женщин (13 случаев из 100 тыс.). Летальность при фиброзирующем альвеолите достигает 3,3 случая на 100 тыс. населения.

Причины
Причины возникновения фиброзирующего альвеолита неясны. Существуют предположения об аутоиммунном характере заболевания, вирусной природе (герпесвирус, вирус гепатита С, аденовирусы, цитомегаловирус), наследственной предрасположенности.
В распространённости фиброзирующего альвеолита имеют значение профессиональные, экологические, бытовые и географические факторы. Так, замечено, что развитию идиопатического фиброзирующего альвеолита в наибольшей степени подвержены фермеры, разводящие птиц, рабочие, контактирующие с древесной, асбестовой, металлической и силикатной пылью, курящие пациенты.
Патогенез
Воспалительные явления в альвеолах вызывают необратимое утолщение их стенок и снижение проницаемости для газообмена. Развитие идиопатического фиброзирующего альвеолита характеризуется тремя взаимосвязанными процессами: интерстициальным отеком, интерстициальным воспалением (альвеолитом) и интерстициальным фиброзом.
В острой стадии интерстициального отека происходит поражение альвеолярных капилляров и эпителия, их отек и формирование гиалиново-мембранных комплексов, препятствующих расширению альвеолярной ткани при дыхании. На этой стадии возможен регресс процесса либо развитие интерстициальной пневмонии. Хроническая стадия интерстициального воспаления характеризуется дальнейшим прогрессированием процесса, отложением в альвеолах коллагена и развитием распространенного фиброза с обширным повреждение легочной ткани.
В терминальной стадии интерстициального фиброза происходит полное замещение капиллярной сети и альвеолярной ткани фиброзной с формированием полостных расширений. Ткань легкого напоминает по внешнему виду пчелиные соты. Необратимые изменения в альвеолярно-капилярной системе легких при фиброзирующем альвеолите приводят к рестриктивным изменениям, расстройству газообмена, прогрессированию дыхательной недостаточности и к гибели пациента.
Классификация
В клинической пульмонологии выделяют 3 формы фиброзирующих альвеолитов:
Симптомы фиброзирующего альвеолита
Развитие заболевания постепенное с развитием необратимых изменений в альвеолах и неуклонным нарастанием одышки. Длительное время пациенты не придают этому значения и не обращаются к врачу, объясняя изменения в своем самочувствии усталостью на работе, прекращением спортивных занятий, набором веса и т. д. Обычно от начала первых симптомов фиброзирующего альвеолита до обращения в медицинское учреждение проходит от 3 месяцев до 1-3 лет.
Осложнения
В терминальной стадии фиброзирующего альвеолита усиливаются признаки дыхательной недостаточности и развития легочного сердца: серо-пепельный диффузный цианоз, набухание вен шеи, отеки, развитие кахексии. Течение фиброзирующего альвеолита вызывает прогрессирующую дыхательную недостаточность, развитие легочного сердца, может осложниться отеком легких.
Диагностика
При фиброзирующем альвеолите в легких выслушивается жесткое дыхание, крепитация (симптом "треска целлофана") и сухие хрипы; перкуторный звук укорочен. Изменения со стороны сердца характеризуются тахикардией и приглушенностью тонов. Этапы диагностики:
Проведение открытой биопсии легких при фиброзирующем альвеолите позволяет определить стадию болезни, выбор соответствующего лечения, развитие заболевания. При гистологическом исследовании выделяют пять степеней изменений:
- 1 степень – инфильтрация и утолщение альвеолярных перегородок;
- 2 степень – заполнение просветов альвеол экссудатом и клеточным составом;
- 3 степень – деструкция альвеол;
- 4 степень – полное изменение структуры легочной ткани;
- 5 степень - образование кистозно-измененных полостей.
Дифференциальная диагностика
Фиброзирующий альвеолит следует дифференцировать с пневмонией, гранулематозом, саркоидозом, диссеминированным туберкулезом, бронхиолоальвеолярным раком, пневмокониозом, диффузным амилоидозом и др.
Выработаны большие и малые критерии диагностики фиброзирующего альвеолита. С наибольшей вероятностью фиброзирующий альвеолит может быть диагностирован при определении 4-х больших и 3-х малых критериев. Большими критериями верификации идеопатического фиброзирующего альвеолита служат:
К малым критериям идеопатического фиброзирующего альвеолита относятся:
- возраст пациента старше 50 лет;
- постепенное незаметное нарастание одышки при физических нагрузках;
- продолжительность заболевания свыше 3 месяцев;
- крепитация (потрескивание) при дыхании в нижних отделах легких.
Лечение фиброзирующего альвеолита
Немедикаментозная терапия
Целью проводимого врачом-пульмонологом лечения является облегчение течения заболевания, замедление прогрессирования фиброза легочной ткани, качественное улучшение жизни пациента. К немедикаментозному лечению фиброзирующего альвеолита относятся специальные реабилитационные программы, включающие физические тренировки, психологическую поддержку пациентов. Выраженным терапевтическим эффектом обладает кислородная терапия, уменьшающая одышку и повышающая выносливость физических нагрузок у пациентов с фиброзирующим альвеолитом.
Фармакотерапия
Для достижения состояния ремиссии в медикаментозную терапию фиброзирующего альвеолита включают противовоспалительные (глюкокортикостероиды) и антифиброзные (пеницилламин, колхицин) препараты, иммунодепрессанты (азатиоприн), а также их комбинацию. Одновременно назначаются верошпирон, препараты калия, пиридоксин, бронхолитики. Медикаментозная терапия дает эффект лишь в случаях отсутствия выраженного пневмофиброза. С целью предупреждения вирусных инфекций всем пациентам с фиброзирующим альвеолитом показана противогриппозная и антипневмококковая вакцинация.
Радикальное лечение фиброзирующего альвеолита предусматривает трансплантацию легких, дающую высокий процент 5-летней выживаемости – до 50-60%. Показаниями к пересадке легких служат выраженные гипоксемия, диспноэ, снижение ЖЕЛ ниже 70%, снижение диффузной способности легких.
Прогноз и профилактика
В течении идиопатического фиброзирующего альвеолита после проведения лекарственной терапии наблюдаются периоды ремиссии, однако заболевание все равно постепенно прогрессирует. Средний процент выживаемости при диагностике нелеченных фиброзирующих альвеолитов составляет 3-4 года. Более благоприятным течением отличаются аллергические и токсические альвеолиты, которые при устранении провоцирующего фактора на ранних стадиях могут регрессировать.
Меры профилактики идиопатического фиброзирующего альвеолита включают предупреждение инфекций, исключении вредных профессиональных, экологических и бытовых факторов. Пациенты с фиброзирующим альвеолитом должны находиться на диспансерном учете у пульмонолога, аллерголога и врача-профпатолога.
Идиопатический фиброзирующий альвеолит (синонимы: болезнь, или синдром, Хаммена - Рича, синдром Скеддинга, диффузный прогрессирующий интерстициальный фиброз легких, фиброзная дисплазия легких и др.) -своеобразный патологический процесс в интерстициальной ткани легких неясной природы, приводящий к прогрессирующему фиброзу и сопровождающийся нарастающей дыхательной недостаточностью.
В 1933 г. L. Hamman, A. Rich сообщили, а в 1935 и 1944 гг. описали четырех больных с прогрессирующим фиброзом легких, закончившимся летально вследствие дыхательной недостаточности в течение 1-6 мес.
Что провоцирует / Причины Идиопатического фиброзирующиго альвеолита:
Многие аспекты этиологии и патогенеза идиопатического фиброзирующего альвеолита еще не изучены. Значительное распространение получила гипотеза, объясняющая возникновение заболевания состоянием аутоиммуноаг- рессии с развитием гиперергических реакций в соединительной ткани легких. Много сторонников имеет гипотеза полиэтилогич- ности идиопатического фиброзирующего альвеолита: патогенные факторы бактериальной, вирусной, аллергической, аутоиммунной, токсической природы могут быть пусковым моментом, вызывающим стереотипную реакцию легочной ткани [Cegla U., 1977, и др.].
Патогенез (что происходит?) во время Идиопатического фиброзирующиго альвеолита:
Основным патогенетическим механизмом, определяющим клиническую картину, является развитие альвеолярно-капиллярного блока. От степени его выраженности во многом зависят степень снижения диффузионной способности легких и, соответственно, степень выраженности артериальной гипоксемии, дыхательной недостаточности и их клинических проявлений. Следует отметить, что развитие альвеолярно-капиллярного блока наблюдается и при ряде других, сходных с идиопатическим фиброзирующим альвеолитом, заболеваний (экзогенные аллергические фиброзирующие альвеолиты, токсические фиброзирующие альвеолиты, бронхиоло-альвеолярнын рак и др.).
Снижение диффузионной способности альвеолярно-капилляр- ной мембраны связано в первую очередь с фиброзом межальвеолярных перегородок и потерей альвеолярным эпителием дыхательных функций в связи с метаплазией его вкубнческий. Однако сопротивление альвеолярно-капиллярной мембраны газообмену составляет лишь половину общего диффузионного сопротивления. Снижение диффузионной способности легких во многом зависит от степени нарушения перфузии, что обусловливается уменьшением поверхности контакта альвеолярного воздуха с кровью альвеолярных капилляров и сокращением времени контакта. Перечисленные механизмы, а также рефлекторное сужение сосудов легких вследствие эндокапиллярной гипоксии способствуют повышению давления в легочной артерии (рефлекс Эйлера - Лильестранда) и развитию легочного сердца. Доля веноартери- ального шунта сравнительно невелика - около 6 %.
Патологическая анатомия. Гистологические изменения в легочной ткани варьируют, что зависит не только от особенностей самого процесса у конкретного больного, но и от фазы (стадии) заболевания. Для стадии фиброзирующего альвеолита характерны развитие интерстициального отека, экссудация серозно-фибринозной жидкости в альвеолярные перегородки и внутрь альвеол, лимфоцитарная инфильтрация межальвеолярных перегородок. В просвете альвеол, на межальвеолярных перегородках увеличивается число плазматических клеток, эозинофильных лейкоцитов, альвеолярных макрофагов, гистиоцитов.
Симптомы Идиопатического фиброзирующиго альвеолита:
Экссудат не только инфильтрирует интерстиций, но и заполняет альвеолы. Альвеолярный эпителий, выстилающий утолщенные межальвеолярные перегородки, постепенно приобретает признаки кубического эпителия, неспособного обеспечить газообмен. При электронно-оптической микроскопии биоптатов легочной ткани больных идиопатическим фиб- розирующим альвеолитом с выраженным фиброзом легочной ткани было установлено, что альвеолярные пространства уменьшены до 48%. а капиллярное русло - до 47% нормы. Масса соединительной ткани, окружающая капилляры, была увеличена в 3, а толщина альвеолярно-капиллярной мембраны - в 2 раза. Переход процесса в стадию коллагенизации интерстициальной ткани необратим и приводит к прогрессирующей дыхательной недостаточности.
В последние годы появляется все больше работ, авторы которых на основе патоморфологических критериев выделяют 2 формы идиопатического фиброзирующего альвеолита: моральную и десквамативную, не признавая, таким образом, десквамативную интерстициальную пневмонию Либова самостоятельной болезнью. При муральной форме преобладают процессы фиброзирования межальвеолярных перегородок при незначительной выраженности десквамации альвеолярных клеток. Десквамативная форма отличается преобладанием процесса десквамации альвеолярных клеток, заполняющих альвеолы вместе с фибринозным экссудатом, лимфоцитами, плазматическими клетками, эозинофильнымн лейкоцитами. Отсутствие фибрина в просвете альвеол - одна из отличительных особенностей десквамативной формы болезни.
В настоящее время можно считать, что оба процесса (десквамация и фиброзирование) протекают параллельно с преобладанием одного из них в различные фазы заболевания.
Таким образом, изменения в паренхиме легких при идиопатическом фиброзирующем альвеолите можно представить в виде трех взаимосвязанных процессов, протекающих в интерстиции [Се§1а и., 1977]: отека, воспаления и фиброза. В современной концепции патогенеза заболевания основная роль отводится интерстициальному воспалению (аль- веолиту). Различают 5 степеней патоморфологических изменений в легочной ткани у больных идиопатическим фиброзирую- щим альвеолитом:
I степень: отек межальвеолярпых перегородок, клеточная инфильтрация, извилистость капилляров.
II степень: экссудация серозно-фиброзной жидкости (богатой белком и окрашивающейся эозином) и клеточная экссудация в альвеолы, что приводит к облитерации альвеолярного пространства (внутриальвеолярный фиброз). Другой путь организации альвеолярного экссудата - резорбция его в межальвеолярные перегородки с уплотнением и фиброзом последних. Оба эти варианта могут сосуществовать.
III степень: вовлечение в процесс бронхиол с образованием мелких кист и разрушением структуры альвеол.
IV степень: нормальная структура легочной ткани полностью нарушается, кистозные полости постепенно увеличиваются.
Клиника и диагностика. Болезнь чаще поражает людей среднего возраста, однако может встречаться в широком возрастном диапазоне. Идиопатический фиброзирующий альвеолит был установлен с помощью биопсии легких в возрасте 2 нед. Соотношение мужчин и женщин 2:1, по нашим данным -1:2,4. Муральная форма болезни в старших возрастных группах встречается чаще у женщин, десквамативная - у мужчин [Сед1а и., 1977, и др.]. 10% всех десквамативных форм болезни встречается у детей.
Каких-либо характерных изменений со стороны крови не выявлено. Лейкоцитоз со сдвигом влево, увеличение СОЭ, диспротеинемия с 0.2' и у-глобулинемией, умеренное увеличение «сиаловых кислот, положительная реакция на С-реактивный белок могут указывать на воспалительную стадию заболевания (стадию альвеолита). Показатели гематокрита, как правило, в: пределах нормы. По данным разных авторов, ревматоидный фактор у больных выявляется от 11 до 30%. Противоречивы данные о выявлении антинуклеарного фактора: от 0 до 42 %. Отмечено, что у мужчин чаще обнаруживается ревматоидный фактор, а у женщин - противоядерные антитела.
Диагностика Идиопатического фиброзирующиго альвеолита:
При рентгенологическом исследовании легких на ранних этапах обнаруживается усиление легочного рисунка за счет интерстициального компонента. Эти изменения чаще локализуются на периферии базальных отделов легких. По мере прогрессирования заболевания интерстициальные изменения становятся все более выраженными, распространяясь без четкой границы в апикальном и центральном направлениях. Появление на рентгенограммах небольших участков просветления свидетельствует об образовании кистозных полостей. На заключительных этапах болезни при рентгенологическом исследовании выявляются просветления (кисты) размером до 1 см в диаметре - переход в ячеистое легкое. Изменения в паренхиме легких сопровождаются значительным ограничением подвижности куполов диафрагмы и высоким их стоянием, что некоторыми авторами считается одним из характерных (но не патогномоничных) рентгенологических признаков идиопатического фиброзирующего- альвеолита.
Морфологические изменения предопределяют нарушения вентиляционной способности легких. Наиболее характерными (хотя и не патогномоничными) признаками нарушения функции внешнего дыхания у больных идиопатическим фиброзирующим альвеолитом являются: уменьшение ЖЕЛ и ОЕЛ; нормальный с тенденцией к снижению ООЛ; отсутствие нарушений бронхиальной проходимости; гипоксемия; снижение диффузионной способности легких; увеличение работы дыхания в связи с сопротивлением увеличенной эластичности легочной ткани; увеличение минутного объема сердца в покое и особенно- при нагрузке; повышение давления в легочной артерии в покое и особенно при нагрузке. Степень нарушений вентиляционной способности легких зависит от стадии заболевания и обширности поражения. Исследование функции легких имеет значение а первую очередь для оценки течения болезни и контроля результатов лечения.
По клиническому течению выделяют следующие 3 формы идиопатического фиброзирующего альвеолита: острое течение - смерть наступает через 1/5-2 года после появления первых признаков заболевания; подострое (рецидивирующее) течение - летальный исход через 2-5 лет; хроническое течение, продолжительность жизни больных составляет в среднем 6- 8 лет от начала заболевания. Создается впечатление, что в последние годы значительно реже встречается острая форма болезни и преобладает рецидивирующее и хроническое течение.
Осложнения. Плевральные экссудаты при муральной форме наблюдаются редко, чаще при десквамативпой - около 3 %. В среднем при обеих формах плевральные экссудаты встречаются в 1-2 % случаев. Развитие ячеистого легкого чаще наблюдается при муральной форме. Пневмоторакс встречается, хотя и редко (около 3%), при обеих формах заболевания. При прогрессировании патологического процесса, в связи с развивающейся легочной гипертепзией у больных формируется хроническое легочное сердце. Трансформация фиброза легких в картину ячеистого легкого, развитие легочного сердца приводят к необратимой дыхательной и сердечной недостаточности, что, как правило, является причиной летального исхода.
Дифференциальная диагностика идиопэтического фиброзирующего альвеолита проводится со следующими заболеваниями: экзогенным аллергическим альвеолитом, токсическим фиб- розирующим альвеолитом; острой двусторонней пневмонией; саркоидозом легких II-III стадии; гематогенно-диссеминиро- ванным туберкулезом легких; поражением легких при дифферинциальных болезнях соединительной ткани, таких как системная красная волчанка, ревматоидный артрит, ревматизм, системная склеродермия, узелковый периартериит, дерматомиозит; раковым лимфангитом; бронхиоло-альвеолярным раком, идиопати- ческим гемосидерозом легких; синдромом Гудпасчера; альвеолярным протеинозом легких; лейомиоматозом; гистиоцитозом X; пневмокониозами и пневмомикозами.
В связи с отсутствием патогномоничных признаков нередко возникает необходимость в патоморфологической верификации предполагаемого диагноза. С этой целью проводится цитологическое и гистологическое исследование биопсий легочной ткани. Диагностическая ценность чрезбронхиальной биопсии легких при идиопатическом фиброзирующем альвео- лите невелика на начальных этапах, так как преимущественно поражаются периферические отделы легких. Трансторакальная пункционная биопсия обладает большими разрешающими способностями, но нередко сопровождается осложнениями (пневмоторакс- 7-50%, гемоторакс - 0,5-2%, воздушная эмболия - 0,05% случаев). Трансторакальная пункционная биопеня противопоказана при легочной гипертензии, выраженной дыхательной и сердечной недостаточности. Открытая биопсия легких обладает наибольшей информативностью благодаря возможности осмотра поверхности легкого и выбора места биопсии, взятию пробы в разных местах и получению достаточного количества материала, который можно исследовать гистологически, гистохимически, биохимически, бактериологически.
Лечение Идиопатического фиброзирующиго альвеолита:
Лечение идиопатического фиброзирующего альвеолита только консервативное, в основном патогенетическое и симптоматическое. Антибиотики неэффективны, и назначение их приводит не только к потере драгоценного времени, но и к ухудшению состояния больных вследствие развития побочных эффектов (аллергических реакций, дисбактериоза и, возможно, усиления аутоиммунных процессов).
На ранних этапах развития болезни (стадия альвеолита), а также при десквамативной форме наиболее эффективным оказывается назначение кортикостероидов, обладающих мощным антиэкссудативным действием. Кроме того, кортикосте- роиды тормозят пролиферацию соединительнотканных элементов и образование антител. Эффективность гормонотерапии в более поздних стадиях болезни довольно низка и составляет, по данным разных авторов, 11 - 16%. На более поздних стадиях болезни кортикостероиды, подавляя активность альвеолярных макрофагов, тем самым замедляют рассасывание внутриальвео- лярного экссудата и, активируя ингибиторы коллагеназы, способствуют созреванию коллагена.
Рекомендуются большие дозы кортикостероидов (1 мг/кг в сутки - в перерасчете на преднизолон) с последующим снижением дозы при улучшении состояния и длительным назначением поддерживающих доз (0,5-0,2 мг/кг в сутки). Предпочтительным является назначение кенакорта (триам- синолона, полькортолона), урбазона, преднизолон а. Хотя дексаметазон обладает значительно более мощным противовоспалительным действием чем преднизолон (в 5-10 раз), однако назначение его нецелесообразно, учитывая его исключительно сильное угнетающее воздействие на функцию коры надпочечников (в 30 раз сильнее преднизолона), что в перспективе длительной гормональной терапии чревато серьезными осложнениями.
При выраженной склонности к фиброзированию ведущая роль в лечении идиопатического фиброзирующего альвеолита должна принадлежать иммуносупрессорам. Помимо прочего, это позволяет снизить дозу кортикостероидов (менее 15 мг в сутки). Господствующая в литературе точка зрения и наш собственный опыт подтверждают, что положительный эффект, получаемый в 11 - 16% при монотерапии кортикостероидами, достигает 50-70 % при сочетании их с купренилом или азатиоприном. Применяются также 6-меркаптопурин, циклофосфан, другие цитостатики и антиметаболиты.
Азатиоприн оказывает выраженное иммуносупрессивное действие (тормозит пролиферацию иммунокомпетентных клеток посредством угнетения синтеза ДНК) и менее выраженным (по сравнению с другими иммуносупрессивными препаратами) ци- тотоксическим действием. Кроме того, отмечено, что азатиоприн оказывает и антиэкссудативное действие. Усиление азатиоприном антиэкссудативного действия кортикостероидов позволяет при совместном их применении снизить дозу последних и усилить общий клинический эффект. Суточная доза азатиоприна 3 мг/кг массы тела, поддерживающая - 1,5-2 мг/кг в течение длительного времени (1-2 года). Азатиоприн предпочтительнее назначать больным, у которых выявлены полные и неполные противолегочные аутоантитела, высокие уровни IgG и IgA, циркулирующих иммунных комплексов и др.
Широкое применение в лечении больных идиопатическим фиброзирующим альвеолитом получил купренил (D-пеницилламин). Целесообразность назначения купренила обосновывается его способностью ингибировать медьсодержащую аминоксидазу, что приводит к торможению образования поперечных связей коллагена и тем самым переходу растворимой фракции коллагена в нерастворимую. Во ВНИИ пульмонологии апробирована следующая схема лечения купренилом: в течение первой недели по 300 мг купренила ежедневно, затем еженедельно доза увеличивается на 300 мг. Максимальная доза купренила 1,8 г в сутки в течение недели. Затем доза снижается в том же порядке и Течение продолжается в течение 1-2 лет на поддерживающей дозе 150-300 мг в сутки.
Учитывая возможность побочного действия азатиоприна и купренила (расстройство функции желудочно-кишечного тракта, крапивница, артралгия, протеинурия, лейкопения, тромбоцитопения, анемия, агранулоцитоз), необходим регулярный контроль картины крови 1 раз в 2 нед (на поддерживающих дозах-1 раз в месяц). Тщательный диспансерный контроль за этими больными позволяет своевременно - определить активизацию патологического процесса и откорректировать дозу азатиоприна или купренила.
Комплексное лечение больных идиопатическим фиброзирующим альвеолитом включает в себя назначение верошпир_она (альдактона) в суточной дозе 50-150 мг в течение длительного времени (от нескольких месяцев до года). Предполагается, что верошпирон, уменьшая интерстициальный отек легких, положительно влияет на легочную перфузию, а также ока
зывает антифиброзирующее действие. Описаны случаи достоверного улучшения диффузионной способности легких, показателей газового состава крови, а в ряде случаев и рентгенологической картины при назначении ингаляций кислорода под повышенным давлением в течение более 2 мес.
Показано назначение витаминов (в особенности витамина Вв), симптоматических средств. При появлении признаков декомпенсации легочного сердца используются препараты наперстянки, мочегонные, препараты калия и др.
К каким докторам следует обращаться если у Вас Идиопатический фиброзирующий альвеолит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Идиопатического фиброзирующиго альвеолита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .

Вообще, фиброз – это процесс, когда альвеола (единица лёгкого) перестаёт выполнять свою функцию газообмена. А альвеолит – это воспаление.
Идиопатические фиброзирующие альвеолиты – это заболевания, которые сопровождаются нарастающей дыхательной недостаточностью, поражением альвеол и других структур лёгких.
Когда?
Неизвестно отчего и почему. Однако бытует версия, что причиной выступают вирусные инфекции и аутоиммунные нарушения (т.е. когда организм настроен против себя и себя же атакует, вырабатывая антитела к здоровым клеткам).
Опасно!
Возможны осложнения (при хроническом течении альвеолита), вытекающие в такие заболевания, как: эмфизема, пневмония, кистозно-буллёзные образования, бронхоэктаз, сердечная недостаточность. Продолжительность жизни при идиопатическом фиброзирующем альвеолите составляет около 5-6 лет.
Диагностика:
- сбор анамнеза;
- рентгенография органов грудной клетки;
- компьютерная томография грудной клетки;
- компьютерная томография высокого разрешения;
- сцинтиграфия;
- биопсия лёгкого;
- бронхоскопия;
- микроскопическое исследование мокроты или бронхиальных смывов;
- анализы методами ПЦР и ИФА;
- электрокардиография (ЭКГ);
- общий анализ крови.
Лeчeниe:
Лeчащий врач подбираeт индивидуальную программу лечения, исходя из результатов лабораторных исследований, постановки диагноза и степени тяжести заболевания.
Врач может назначить иммунносупрессивную терапию, иммунодепрессанты, респираторные антибиотики, бактериостатические, иммуномодулирующие препараты. При выявлении грибковой или бактериальной инфекции врач-пульмoнoлoг мoжет назначить антибактериальную терапию и противогрибковые препараты. Может назначить дезинтоксикационную, витаминную, инфузионную терапию, физиотерапию, ингаляции, диету. Иногда требуются противовоспалительные, противовирусные препараты. При тяжелой дыхательной недостаточности проводят кислородную терапию. В тяжёлых случаях необходимо хирургическое вмешательство по удалению сектора лёгкого, пораженного фиброзом. В редких случаях требуется подключение к аппарату искусственного дыхания в палате интенсивной терапии.
Кaким бы ни былo хорошим лечение, всегда нужно изолировать вредоносный очаг или факторы, абсолютно неполезные человеку. Другими словами Вам нужно вести здоровый образ жизни!
К сведению:
Бытуют различные статистики о поражении лёгких человека идиопатическим фиброзирующим альвеолитом, эта цифра колеблется от 7 до 65 на 100 тысяч населения. И, к сожалению, динамика положительная (количество заболевших растёт).
В группу риска попадают фермеры (1-8%), птицеводы (6-15%), больные, принимающие противопухолевые и другие лекарственные препараты (2,5-42,8%).
Читайте также:

