Эндокринные формы ожирения классификация факторы риска реферат
Обновлено: 05.07.2024
По прогнозам ВОЗ к 2025 году до 50% населения развитых стран будут иметь проблемы с лишним весом. Медицина относит ожирение к хроническим заболеваниям. Клиническая практика и научные исследования подтвердили влияние ожирения на развитие ряда серьезных заболеваний и функциональных сбоев. Однако, несмотря на наличие официального диагноза, единой классификации ожирения нет. Да и терапевтические меры направлены на устранение сопутствующих патологий, когда начинать надо с нормализации веса.
Классификация ожирения – зачем устанавливать
Борьба с ожирением начинается в кабинете терапевта, но не все так просто оказывается. Эти специалисты говорят, что проходит за день 15 человек с ожирением – и у всех проблема протекает по-разному. Все верно – симптоматика и патогенез зависят слишком от многих факторов:
- пола и возраста обладателя лишних жировых отложений;
- наследственных особенностей — наличие ожирения и преобладающих типов телосложения кровных родственников;
- алиментарных и обменных особенностей;
- локализация жировой ткани;
- наличия сопутствующих или основных заболеваний, нарушений работы внутренних органов.

А еще учитывают характер скопления жировой ткани. К примеру, есть жир висцеральный — тот, что откладывается вокруг органов и в области живота, а есть подкожные отложения, распределяющиеся вокруг бедер, ягодиц, предплечий. Выяснение особенностей конкретного пациента позволяет правильно классифицировать тип ожирения и назначить эффективное лечение.
Классификация ожирения по индексу массы тела (индекс Кетле)
Считается объективным и валидным показателем в диагностике ожирения, поскольку подсчитывается по объективным антропометрическим данным пациента. В качестве основного классификатора индекс массы тела признает ВОЗ, а при подозрении на ожирение определение ИМТ входит в базовое обследование.
В основе лежит деление веса человека на квадрат его роста. Формула для подсчета ИМТ= МТ / Р 2 , где:
- ИМТ – индекс массы тела;
- МТ – масса тела (в килограммах);
- Р – рост (в метрах);
- Р 2 – квадрат роста.
Таблица 1. Классификатор для определения ИМТ:
Медицинский индекс массы тела
Клиническая классификация веса
Вероятность развития патологий и нарушений
до 18,4 включительно
дефицит массы тела
риск патологий, вызванных недостатком жировой ткани
избыток массы тела (предожирение)
1 ст. ожирения (начальная стадия)
2 ст. ожирения (выраженное ожирение)
3 ст. (тяжелая форма)- морбидное ожирение
Обратите внимание. Часть исследователей выделяют 4 стадии ожирения и ступень лишнего веса. Однако терапевты и диетологи на практике используют 3-стадийную классификацию с предстадией лишнего веса (тучности). Именно этот способ одобрен ВОЗ в 1997 году.
Пример. Если человек ростом 1 м 69 см весит 72 кг, индекс его массы составит: 72/1,69 2 = 72/3,38=21,3. Тут все в норме. Стоит набрать 14 кг, и возросший показатель (25,4) переходит в категорию предожирения.
Этиопатогенетическая классификация ожирения
Эта классификация основана на причинах и механизмах развития патологии. Различают две больших группы патологического избытка жировой ткани: первичное и вторичное ожирение. Каждая группа включает несколько разновидностей патологии.
Первичное или экзогенно-конституциональное ожирение. Здесь прослеживается роль наследственности и телосложения человека. Первичное ожирение в свою очередь делится на следующие типы:
- алиментарно-конституциональные формы;
- нейро-эндокринные (гипоталамические ) типы.
Вторичное или симптоматическое ожирение. К нарушениям жирового обмена приводят системные сбои в организме, приобретенные заболевания, генетические дефекты. Типология вторичных форм:
- генетические дефекты, полиорганное поражение при внутриутробном развитии;
- церебральное ожирение на фоне патологий головного мозга;
- инфекционные заболевания (перешедшие в скрытую хроническую форму);
- психические заболевания, длительные стрессы (дистрессы), сильнейшие эмоциональные потрясения (приводят к метаболическим сбоям);
- гипотериозное ожирение, синдром Кушинга, акромегалия;
- медикаментозное ожирение (ятрогенное), вызванное приемом ряда препаратов, проведением химио-цитологического лечения.

При вторичном ожирении лишний вес уходит при устранении основного заболевания, однако изначально вторичные формы быстро прогрессируют и сами по себе вызывают осложнения. Первичное ожирение по алиментарно-конституциональному типу отличается доброкачественным течением и редко вызывает системные сбои. Это тот случай, когда человек от природы отличается пышным телосложением. Нейроэндокринные формы не безобидны.
Клинико — патогенетическая классификация ожирения
Питание и образ жизни должны поддерживать энергетическое равновесие в организме. Калории поступили и постепенно переработаны в энергию. Если этого нет , излишки откладываются жировыми запасами, а липидный обмен нарушается. Со временем лишний вес грозит ожирением.
Равновесия потребление должно быть эквивалентно этим затратам. У человека индивидуальный расход энергии зависит от трех факторов:
- Основной обмен, пропорциональный массе тела (без жира) и поверхности тела. В идеале должен соответствовать затратам энергии на поддержание основных физиологических функций в стандартных условиях.
- Термогенный эффект — специфическое динамическое действие пищи). Составляет примерно 5-10% общей затраты энергии (улиц с высокой физической активностью —до 15%). Связан с дополнительным расходом энергии на пищеварение и со стимуляцией метаболизма благодаря притоку нового субстрата.
- Физическая активность, обусловливающая наибольший и значительно варьирующий расход энергии . Так, диапазон колебаний энергозатрат между состоянием покоя и максимальной физической активностью у спортсменов может достигать 10-кратной величины).
Нарушение синтеза или продукции биологически активных субстратов, участвующих в регуляции пищевого поведения.

Классификация ожирения по типу локализации жировой ткани в организме
Особенности расположения жировых отложений – ключевой момент в диагностике и лечении ожирения. Это обстоятельство напрямую влияет на течение ожирения, развитие осложнений.
Таблица 2. Симптоматика типов ожирения
Для кого преимущественно характерно
отложения формируются подкожно;
преимущественное отложение жировой ткани в нижней части тела
андроидное (абдоминальное, висцеральное)
жир распределен внутри брюшины, вокруг внутренних органов, на туловище, шее и лице;
так называемый верхний тип ожирения
Критерием для оценки локализации отложений служат окружность талии (ОТ), а также соотношение данного показателя к объему бедер (ОТ/ОБ).
Таблица 3. Показатели для диагностики ожирения:
Абдоминальное ожирение — соотношение от/об (нижний порог)
Риск развития патологий и нарушений (по объему талии)
0,85 – 0,89 и выше
Абдоминальное распределение жировой ткани самым негативным образом сказывается на здоровье тучного человека. Следствием лишнего жира в этих участках становятся сахарный диабет 2 типа, инфаркты и сосудистые патологии.
Классификация ожирения, основанная на морфологических изменениях жировой ткани
Развитие ожирения происходит за счет изменения морфологии жировой ткани и/или количественного разрастания адипоцитов (жировых клеток). Типы отложений:
- Гипертрофическая форма. Число клеток стабильно, увеличиваются размеры каждой клетки.
- Гиперпластическая форма. Ожирение прогрессирует за счет увеличения числа адипоцитов. Этот тип формируется в детском возрасте и трудно корректируется.
- Смешанный тип. Жировые запасы увеличиваются как за счет увеличения размера клеток, так путем клеточного деления.
Также классификация учитывает и характер течения заболевания. Ожирение может развиваться медленно и спокойно, останавливаться в своем развитии и даже регрессировать. Эндокринные типы формируются быстро и устойчиво прогрессируют.
По половому признаку
Главное отличие мужского и женского ожирения в распределении лишних отложений (гиноидные и андроидные формы). Внешне тучность выглядит следующим образом:
Встречается также смешанный тип ожирения. Мужчины и женщины полнеют равномерно, поэтому опознать проблему на начальных стадиях не удается. Даже прибавка в 15 килограммов смотрится органично, и только одышка и боли в суставах сигнализируют об опасности.

Эндокринная классификация
Самое опасное и трудно устранимое ожирение вызывают сбои в эндокринной системе. В зависимости от патогенеза различают гипотиреоидный, гипоовариальный, гипоталамо- гипофизарный типы, ожирение на фоне проблем с надпочечниками.
Классификация эндокринного ожирения проводится по основному заболеванию:
- Синдром Кушинга. Причина в избытке кортизола – гормона стресса. Протекает спокойно и редко развивается дальше 2 стадии ожирения.
- Гипотериоз. В основе патогенеза снижение выработки гормонов щитовидной железы. Прибавка веса редко превышает 10-12 килограмм, а саму проблему легко скорректировать назначением Л-Тироксина.
- Поликистоз яичников. В результате сбоев овуляторной функции развивается нарушение менструальной функции, обмен женских половых гормонов. если не лечить основную патологию, ожирение быстро прогрессирует.
- Инсулинома. Патогенез вызван морфологическими изменениями поджелудочной железы, в избытке продуцирующей инсулин. Больной испытывает частые приступы голода, которые тут же заедает. Результат – увеличение веса.
Алиментарное ожирение
К появлению лишнего веса приводит неправильное пищевое поведение. Характерно для развитых стран с высоким ритмом жизни, распространением фаст-фуда, перекусов и обилием рафинированной и углеводистой пищи. Среди причин развития ожирения лежат и другие нездоровые привычки в питании:
Эндокринное ожирение
Дифференцировать эндокринное ожирение просто. В симптоматике присутствуют:
- специфические признаки основного заболевания;
- локализация отложений неравномерная;
- у женщин появляется маскулинизация (жировые отложения на торсе и плечевом поясе, в абдоминальной области), у мужчин – феминизация (рост молочных желез, ожирение по женскому типу);
- на теле появляются выраженные стрии (растяжки).
- развивается гирсутизм.
Осложнения
Начиная со II стадии неизменными спутниками ожирения являются:
- ишемическая болезнь сердца, тахикардия/брадикардия;
- одышка даже при ходьбе, в покое;
- гипертония;
- атеросклероз;
- нарушения кровообращения;
- проблемы с костной системой (артрозы, артриты, остеоартрозы);
- венозная недостаточность трофические язвы нижних конечностей;
- желчнокаменная болезнь, жировая дистрофия печени;
- нарушения менструального цикла, эректильная дисфункция у мужчин.
Человек с ожирением больше 50% от нормального веса испытывает постоянную сонливость днем. Во время ночного сна нередки приступы обструктивного апноэ – кратковременной остановки дыхания (примерно на 10-30 секунд). У тучных женщин часто наблюдается повышение уровня эстрогенов, что чревато развитием рака молочной железы, злокачественных новообразований яичников.

Я опять о наболевшем. Эндокринное ожирение в составе общей группы пациентов с ожирением составляет всего 5%. Да, как ни странно, такой маленький процент. Остальные 95% - это обычное первичное ожирение, то есть в его основе нет эндокринного заболевания. Алиментарное (пищевое), конституциональное (наследственно-обусловленное) ожирение зависит прежде всего от переедания! И не только вашего, но и предшествующих поколений.
Поиском этих 5% ожирения и занимается эндокринолог.
По классификации ожирение бывает 3 степеней.
Классификация базируется на измерении ИМТ (индекса массы тела). Не самый достоверный, кстати, для определения ожирения индекс, не используется у людей старше 65 лет (у них преобладает саркопеническое ожирение, с потерей костной ткани из-за остеопороза, мышечной ткани из-за снижения продукции гормона роста), спортсменов, растущих детей, беременных.
ИМТ исчисляется по формуле вес\ рост(м2).
1 степень – ИМТ более 30
2 степень 35-40
3 степень более 40, морбидное ожирение.
Выделяют следующие значимые для вторичного ожирения эндокринные синдромы:
- Синдром и болезнь Кушинга (гиперкортизолизм)
- Инсулинома
- Гипогонадизм
- Гипотиреоз (гипотиреоидное ожирение)
- Гипоталамическое ожирение (краниофарингиома)
- Гипофизарное ожирение (пролактинома, макроаденомы гормонально-неактивные)
Генетически–обусловленное эндокринное ожирение встречается при:
- Синдроме Прадера –Вилли
- Синдроме СПКЯ (поликистозных яичников)
- Синдроме Альстрёма
- Синдроме Барде–Бидля
- Синдроме Клайнфельтера
- Синдроме Бабинского–Фрелиха
- Синдроме Мартина–Олбрайта
- Синдром Морганьи–Стюарта–Мореля (лобный гиперостоз)
- Нейроэндокринно-обменный синдром
- ПЮД (гипоталамический синдром юношеского периода)
- Синдром ложной адипозо–генитальной дистрофии
- Синдром Ашара–Тьера
Вторичное ожирение может быть следующих типов (но оно неэндокринное):
- медикаментозно обусловленное приёмом нейролептиков, некоторых антидепрессантов и т.д.
- Ожирение после травм, оперативных вмешательств на головном мозге.
Не стоит пугаться страшных названий, распространённость данных синдромов не большая. Наибольший интерес для эндокринологов представляют первые 2 синдрома.
Синдром и болезнь Кушинга связаны с избытком продукции гормона стресса – кортизола. Всегда проявляется повышением артериального давления, появлений растяжек бардового цвета на бёдрах, животе и ожирением.
Поэтому если врач предлагает провести вам пробу с дексаметазоном, когда вечером в 23.00 выпивается 2 таблетки дексаметазона, а утром берётся анализ на кортизол, то это как раз для исключения данного синдрома. Пациенты с болезнью Кушинга редко имеют ожирение более 2 степени (ИМТ >35).
Инсулинома - доброкачественная опухоль поджелудочной железы, вырабатывающая много инсулина, встречается редко, но имеет яркую клиническую картину. Пациент постоянно испытывает гипогликемии и резкий голод натощак (сахар крови в таких ситуациях ниже 2.8 ммоль/л) и пытается это заесть, из–за чего и развивается ожирение.
Гипотиреоз, нехватка гормонов щитовидной железы, редко даёт прибавку веса более 7 кг, корректируется просто - Л-Тироксином .
Гипогонадизм - нехватка половых гормонов у мужчин и женщин, встречается часто – яркие примеры этих состояний: менопауза у женщин, ВАД у мужчин (возрастной дефицит тестостерона). Лечится легко – гормонозаместительной терапией.
Синдром поликистозных яичников сейчас знаком многим женщинам, в основном он наследственно-обусловлен, проявляется не только ожирением , но и нарушением менструального цикла и нарушением овуляции, бесплодием. А главное - он встречается у женщин, у которых большинство родственников имели ожирение, сахарный диабет 2 типа, гиперинсуленизм и инсулинорезистентность
Вывод, основа заболевания – нарушение пищевого поведения в семье.
Гипоталамическое ожирение – вызывается опухолью краниофарингиомой, это опухоль, нарушающая пищевое поведение, лечится только оперативно, чаще бывает у детей.
Гипофизарное ожирение в виде опухоли, продуцирующей пролактин, или макроаденомы гормононеактивной, опять же не даёт прибавки веса более 7 кг.
Синдром Прадера–Вилли, синдром Альстрёма, синдром Барде–Бидля, синдром Бабинского–Фрелиха, синдром Мартина–Олбрайта чаще устанавливаются уже с раннего детского возраста и связаны с генетическими мутациями, многие сопровождаются умственной отсталостью. Не буду сейчас на них останавливаться.
Синдром Клайнфельтера хоть и встречается часто, но выставляется с опозданием, характерен только для мужчин и связан с бесплодием. Поэтому так важно показывать планово мальчиков урологу в период полового созревания.
А вот лечение первично–алиментарно –конституционального ожирения - это ниша диетолога, специально обученного специалиста по диет питанию и психолога, так как такие пациенты часто страдают разными видами расстройства пищевого поведения: синдром ночного переедания, булимией и другими.
Сама суть ожирения в развитии метаболических нарушений! и связанных с ними осложнений. Вот после чего появилось понятие метаболический синдром: включающий в себя само ожирение, связанную с ним артериальную гипертензию, нарушение обмена холестерина триглицеридов, ЛПНП и ЛПОНП, развитие сахарного диабета, повышение мочевой кислоты и суставные боли, жировая инфильтрация печени (жировой гепатоз), повышение свёртывая крови, прогрессирование атеросклероза с развитием самых грозных осложнений метаболического синдрома - инфаркт, инсульт и высокая смертность. При сочетании всех этих факторов риск смертности повышается в 16 раз! Это я ещё не перечислила другие осложнения метаболического синдрома: развитие глаукомы, гиперплазии эндометрия, миомы матки, артроз суставов и некоторые другие.
Во-первых, сходить к эндокринологу и проверить наличие метаболических нарушений, эндокринных синдромов и осложнений. Решить вопрос о необходимости медикаментозного лечения этих состояний. А затем активно работать с диетологом и если надо с психологом на формирование правильного пищевого поведения и, если нет противопоказаний, с фитнесс-инструктором.
Что такое ожирение? Причины возникновения, диагностику и методы лечения разберем в статье доктора Белодедова А. С., диетолога со стажем в 8 лет.
Над статьей доктора Белодедова А. С. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Ожирение — это хроническое заболевание, которое характеризуется патологическим увеличением массы тела за счет жировой ткани.
Распространённость
Согласно данным ВОЗ, в 2009 г. в мире около 2,1 миллиарда человек имели избыточную массу тела или ожирение, при этом в России среди людей с таким диагнозом 51,7% женщин и 46,5% мужчин. К 2016 году это показатель вырос и уже составляет 57% (а это более 82 млн человек!).
По данным 2017 г., у каждого второго взрослого и каждого шестого ребенка есть избыточный вес или ожирение. По уровню ожирения лидируют США — 38,2% населения имеют этот диагноз; ниже всех этот показатель в Японии — 3,7 %. Согласно проведенному исследованию, женщины с более низким уровнем образования в 2-3 раза чаще страдают ожирением по сравнению с более образованными представительницами слабого пола. [1]
Причины ожирения у взрослых
По этиологии различают:
Причины ожирения у детей
Ожирение у детей развивается при генетической предрасположенности в сочетании с перинатальными, экологическими, психосоциальными и диетическими факторами. Однако основная причина ожирения заключается в том, что ребёнок потребляет больше калорий, чем затрачивает энергии. Подробнее о причинах, симптомах, диагностике и лечении можно прочитать в отдельной статье.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ожирения
Основная жалоба пациентов – на лишний вес.
Среди других жалоб: [3]
- одышка при физической нагрузке;
- повышение артериального давления;
- сухость во рту;
- нарушение менструального цикла у женщин;
- громкий храп во сне;
- повышенная дневная сонливость;
- боли в суставах;
- снижение потенции у мужчин и др.
Патогенез ожирения
Классификация и стадии развития ожирения
Что такое избыточный вес
Термин "избыточный вес" означает, что масса тела превышает ту, которая считается нормальной для определённого роста и возраста.
Сегодня используется принятая ВОЗ классификация, которая рассчитывается согласно Индексу Массы Тела (ИМТ) (вес в кг/рост м 2 ). Согласно этой классификации, нормальной массе тела соответствует ИМТ 18,5–24,9; избыточной — ИМТ 25–29,9; ожирению 1 степени соответствует ИМТ 30-34,9; ожирению 2 степени соответствует ИМТ 35-39,9; ожирение 3 степени (морбидное) – при ИМТ выше 40 .
Индекс массы тела (ИМТ):

Виды ожирения по происхождению:
- -простое (алиментарное, конституционально-экзогенное, идиопатическое) — ожирение, связанное
- с избыточным поступлением калорий в условиях гиподинамии и наследственной
- предрасположенности;
- -гипоталамическое — ожирение, связанное с наличием и лечением опухолей
- гипоталамуса и ствола мозга, лучевой терапией опухолей головного мозга и
- гемобластозов, травмой черепа или инсультом;
- -ожирение при нейроэндокринных заболеваниях (гиперкортицизме, гипотиреозе и
- др.);
- -ожирение ятрогенное (вызванное длительным приемом глюкокортикоидов,
- антидепрессантов и других препаратов);
- -моногенное ожирение — вследствие мутаций генов лептина, рецептора лептина,
- рецепторов меланокортинов 3-го и 4-го типа, проопиомеланокортина,
- проконвертазы 1-го типа, рецептора нейротрофического фактора — тропомиозин-
- связанной киназы B);
- -синдромальное ожирение (при хромосомных нарушениях, заболеваний
- вследствие геномного импринтинга, других генетических синдромах — Прадера—
- Вилли, хрупкой X-хромосомы, Альстрема, Кохена, Дауна, при
- псевдогипопаратиреозе и др.
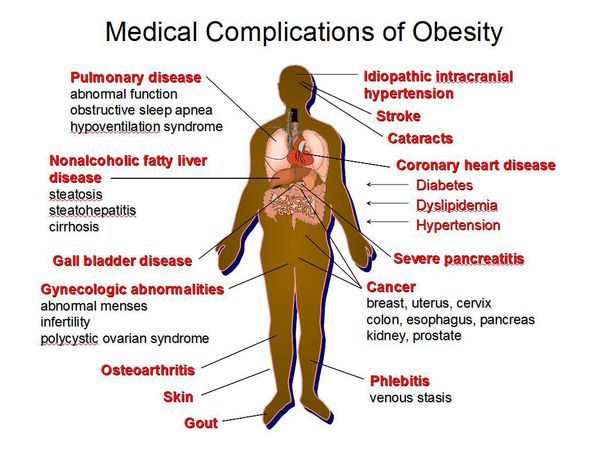
Осложнения ожирения
Ожирение является одним из существенных факторов, которые способствуют развитию метаболического синдрома. Его признаки:
- висцеральное ожирение;
- нарушения углеводного и липидного обмена;
- артериальная гипертензия.
Метаболический синдром часто сопровождается:
- сердечно-сосудистыми заболеваниями;
- сахарным диабетом;
- неалкогольной жировой болезнью печени (НАЖБП);
- желчнокаменной болезнью;
- синдромом поликистозных яичников;
- синдромом обструктивного апноэ сна;
- заболеваниями суставов (остеоартроз, подагра);
- повышением риска развития онкологических заболеваний (например, исследования выявили связь метаболического синдрома и инсулинорезистентности с раком предстательной железы). [7][8]
Неалкогольная Жировая Болезнь Печени (НЖБП) — одно из наиболее распространенных заболеваний печени, тесно ассоциированное с инсулинорезистентностью и метаболическим синдромом. [9] Именно у лиц с метаболическим синдромом отмечается максимальный риск развития НЖБП. По данным различных исследований, частота НЖБП у больных сахарным диабетом 2 типа и ожирением составляет от 70 до 100%. Инсулинорезистентность приводит к тому, что в печени накапливаются триглицериды и формируется жировой гепатоз, который (при отсутствии лечения) постепенно прогрессирует в фиброз, а затем и в цирроз печени. [10] На стадии стеатоза заболевание протекает бессимптомно, на стадии стеатогепатита наблюдается повышение печеночных ферментов. Стеатоз и фиброз являются обратимыми стадиями заболевания печени, поэтому крайне важно выявлять заболевание на ранней стадии, с целью предотвращения развития необратимого состояния — цирроза печени.
У пациентов с ожирением нередко наблюдается синдром обструктивного апноэ сна (СОАС) — заболевание, при котором происходит частичное или полное спадение дыхательных путей во сне. Характеризуется громким храпом во сне, эпизодами остановки дыхания во сне, выраженной дневной сонливостью. Данное состояние нарушает процесс сна, приводит к появлению усталости, выраженной дневной сонливости, проблемам с памятью, снижению работоспособности (засыпание на рабочем месте), повышает риск сердечно-сосудистых осложнений, а также ввиду низкого насыщения крови кислородом замедляет обмен веществ и мешает снизить вес пациенту с ожирением. Скрининговый метод диагностики СОАС — ночная пульсоксиметрия (неинвазивный метод измерения % насыщения крови кислородом). При наличии значительного снижения сатурации крови кислородом по данным пульсоксиметрии показано проведение полисомнографии. [11] С помощью этого метода осуществляется непрерывная регистрация различных физиологических сигналов тела человека: электрическая активность мозга, деятельность сердца, характер дыхания (наличие или отсутствие эпизодов остановки дыхания), степень насыщения крови кислородом.
Диагностика ожирения
К какому врачу обратиться
Лечением ожирения занимается врач-диетолог — специалист, окончивший медицинский вуз и получивший дополнительное образование по диетологии.
Диагностика ожирения основывается на подсчете ИМТ для определения степени выраженности ожирения. Кроме того, рекомендуется проводить биоимпедансный анализ состава тела, чтобы исключить ожирение при нормальной массе тела и саркопеническое ожирение. Далее нужно исключить вторичные формы ожирения и выявить ассоциированные с ожирением заболевания (синдром обструктивного апноэ сна, сахарный диабет, неалкогольная жировая болезнь печени и др.).
Комплексное обследование при ожирении должно включать:
- антропометрию;
- исследование состава тела;
- измерение артериального давления;
- ЭКГ;
- УЗИ органов брюшной полости;
- исследование крови на глюкозу, липидный спектр (холестерин, ЛПВП, ЛПНП, триглицериды), печеночные показатели (АЛТ, АСТ, билирубин, ЩФ);
- другие исследования — анализ мочевой кислоты, проведение глюкозотолерантного теста, скрининг на СОАС (ночная пульсоксиметрия).
Анализ композиции тела
Состояние, когда при нормальном ИМТ снижается мышечная масса и увеличивается жировая, называют саркопеническим ожирением. Выявить такое состояние позволяет биоимпедансометрия — определение состава, или композиции тела. Методика основана на различной электропроводности тканей организма: жировая ткань хуже проводит импульсы электрического тока, чем вода, мышцы и органы.
Лечение ожирения
Диета
Лечение должно быть направлено в основном на коррекцию питания:
- питание с физиологической квотой белка и повышенным содержанием пищевых волокон;
- исключение легкоусваиваемых углеводов;
- ограничение общих углеводов и животного жира;
- обогащение рациона омега-3 жирными кислотами.
Физическая активность
При ожирении важно повысить физическую активность преимущественно за счет аэробных физических нагрузок. Рекомендовано проходить в умеренно-быстром темпе не менее 10 тысяч шагов в день.
Лекарственные препараты
Для лечения ожирения применяют:
-
— препарат с двойным действием: он ускоряет насыщение, снижая количество потребляемой пищи, и увеличивает энергозатраты организма, что в совокупности приводит к отрицательному балансу энергии. Имеет много побочных эффектов и противопоказаний (например, артериальная гипертензия). — усиливает чувство наполнения желудка и насыщения, одновременно ослабляя ощущение голода и уменьшая объём принимаемой пищи. Позитивно влияет на гликемический профиль и улучшает углеводный обмен. — препарат периферического действия, оказывающий терапевтический эффект в пределах ЖКТ. Препятствует расщеплению и последующему всасыванию жиров, поступающих с пищей, создавая тем самым дефицит энергии, что приводит к снижению массы тела. Независимо от степени снижения веса, снижает уровень холестерина в крови. Разрешён для лечения ожирения у детей.
Поведенческие вмешательства
Если имеются нарушения пищевого поведения, для эффективного снижения веса важно ведение пациента совместно с психологом/психотерапевтом. И только если консервативное лечение ожирения оказалось неэффективным, а также при тяжелой степени ожирения пациенту показана бариатрическая хирургия.
Хирургическое лечение
Виды операций при ожирении:
- эндоскопическая установка внутрижелудочных баллонов.
- шунтирующие операции на тонкой кишке;
- операции, связанные с уменьшением объема желудочного резервуара;
- комбинированные вмешательства (желудочное, билиопанкреатическое шунтирование).
Уже создан внутрижелудочный баллон, не требующий хирургического вмешательства или эндоскопической установки. Баллон от компании Allurion сжат в небольшую капсулу, которая соединена с тонким катетером. После проглатывания баллон наполняется 550 мл жидкости через катетер, что создаёт ощущение сытости. Процедура длится 20 минут. Через четыре месяца баллон самостоятельно опорожняется через клапан, после чего выходит с калом. Метод протестировали более чем на 2 тыс. пациентов, они потеряли примерно 12 % веса [13] . В России такая процедура пока не доступна.
Лечение ожирения у пожилых пациентов
Важно сформировать здоровые привычки в питании и увеличить двигательную активность. Также следует нормализовать артериальное давление, уровень глюкозы и холестерина крови, уровень печеночных трансаминаз, предупредить развитие сердечно-сосудистых осложнений, сахарного диабета 2 типа и его осложнений, цирроза печени на фоне НЖБП.
Прогноз. Профилактика
Профилактика направлена на нормализацию образа жизни: регулярная физическая активность, ограничение в рационе продуктов, богатых насыщенными жирами и рафинированными углеводами (кондитерские и колбасные изделия, лапша быстрого приготовления, дешевые полуфабрикаты и пр.), употребление достаточного количества овощей и фруктов (не менее 400 г. в день), включение в рацион зерновых продуктов (круп, хлеба грубого помола, макарон из твердых сортов пшеницы), употребление в пищу достаточного количества белка (за счет нежирных сортов мяса и птицы, рыбы, морепродуктов, яиц, творога, молочных продуктов), соблюдение режима труда и отдыха.
Двойное бремя неполноценного питания: ожирение и истощение
Проблемы неполноценного питания и ожирения часто возникают одновременно. Это происходит, если люди питаются продуктами с высокой энергетической плотностью, повышенным содержанием жиров, соли и сахара. Такое питание, как правило, дешевле, но у него низкая пищевая ценность. В сочетании с невысоким уровнем физической активности оно приводит к распространению ожирения.
Чтобы уменьшить масштаб проблемы избыточного веса и ожирения обществу следует:

Возможно, ответ лежит в понимании метаболизма животных, зимующих посредством спячки. Это достаточно разнородная группа, включающая бурых медведей, золотистых земляных белок, летучих мышей и лягушек, испытывает заметные фенотипические изменения в процессе зимней спячки, которая, как предполагается, повышает устойчивость организма к гипотермии, ишемии, бактериальной инфекции и атрофии мышц. Животные, зимующие подобным образом, готовятся к зиме при помощи запасания жира в имеющихся жировых клетках. Доказано, что непосредственно перед спячкой усиливается периферическая резистентность к инсулину, снижается утилизация глюкозы тканями организма, повышается резистентность к действию лептина и прокоагуляционная активность. В течение зимней спячки млекопитающие теряют 10% массы тела, и после нее они просыпаются худыми и здоровыми. Подобное сезонное изменение фенотипа, характеризующееся периодически развивающейся резистентностью к инсулину и набором веса, рассматривается исключительно с точки зрения приобретения животными ряда преимуществ, не последним из которых является увеличение продолжительности жизни.
В противоположность этому человек построил свой образ жизни на постоянном потреблении пищи с постепенным увеличением массы тела из года в год. Мы как будто готовимся к зимней спячке, но никогда не зимуем подобным образом. Возможно, реакция, которая защищает организм на короткое время, потом становится причиной длительной инсулинрезистентности и связанного с ней риска развития сердечно-сосудистой патологии. Этот постоянный и неослабевающий с годами процесс, в конечном счете, приводит к истощению β-клеток и явной форме сахарного диабета.
Ожирение является полиэтиологическим хроническим рецидивирующим заболеванием, характеризующимся избыточным отложением жировой ткани в организме.
Установлено, что 97 млн человек из взрослого населения США имеют избыточную массу тела или ожирение. Проведенное в 1988–1994 гг. национальное исследование здоровья и питания (NHANES 21) выявило, что 32% взрослого населения США в возрасте 20–74 лет имеют избыточную массу тела, а распространенность ожирения возросла с 14,5 до 22,5%.
Для оценки степени ожирения используется следующая градация индекса массы тела (ИМТ) (вес(кг)/рост(м) 2 ). Избыточной массе тела соответствует показатель 25,0–29,9 кг/м 2 ; ожирению I степени — 30,0–34,9 кг/м 2 ; II степени — 35,0–39,9 кг/м 2 и III степени — выше 40,0 кг/м 2 .
Этиология ожирения многообразна. В различной степени на массу тела и распределение жировой ткани в организме влияют как внешние (характер питания, уровень физической активности), так и психологические, наследственные, а также медицинские факторы. Некоторыми исследователями подтверждено, что к ожирению приводит сочетание генетических факторови факторов внешней среды.
Так, А. Kissebah и соавт. выявили зависимость развития инсулинрезистентности и дислипидемии у женщин с верхним типом ожирения. Авторы впервые предположили метаболическую взаимосвязь между абдоминальным ожирением и метаболическими нарушениями. Последующие работы только подтвердили развитие метаболических нарушений при абдоминально-висцеральном типе ожирения. Избыточное накопление жировой ткани в висцеральной области связано с развитием гиперинсулинемии и как следствие — инсулинрезистентностью, нарушением углеводного обмена, гипертриглицеридемией, повышением уровня ЛПНП и снижением ЛПВП. Эти связанные с висцеральным ожирением метаболические нарушения фактически и составляют синдром инсулинрезистентности или метаболический синдром.

Многочисленные проспективные исследования убедительно показали четкую связь между увеличением массы тела и увеличением риска развития целого ряда заболеваний. Так, риск заболеть СД типа 2 увеличивается в 2 раза при ожирении I степени, в 5 раз — при ожирении II степени и более чем в 10 раз — при ожирении III–IV степени. Кроме того, хорошо известно, что более 80% пациентов с СД типа 2 имеют ожирение различной степени.
Необходимо особо подчеркнуть, что избыточная масса тела часто ведет к увеличению риска возникновения целого ряда сердечно-сосудистых заболеваний и в настоящее время определена как независимый и наиболее значимый фактор риска по сравнению с такими факторами, как повышение АД или курение.
Вклад ожирения в развитие сердечно-сосудистых заболеваний представляется комплексным, и очевидным подтверждением этого является установленная прямая зависимость между избыточной массой тела и повышением частоты развития не только ИБС, но и других сердечно-сосудистых заболеваний.
Более того, ожирение ассоциируется с развитием нарушений липидного обмена (гиперхолестеринемией, гипертриглицеридемией как натощак, так и после еды, снижением уровня ЛПВП и повышением содержания ЛПНП, аполипопротеинов В в сыворотке крови). При ожирении также отмечают снижение активности различных как тканевых, так и плазменных липопротеиновых липаз.
Известно, что на фоне ожирения (как в сочетании с СД типа 2, так и без него) повышены уровни фибриногена, VII фактора свертываемости крови, плазминогена и ингибитора активатора плазминогена-1.
Ожирение приводит к ускоренному прогрессированию заболеваний суставов, а также целого ряда заболеваний, сопровождающихся гипоксией (апноэ во время сна, дыхательная недостаточность), в результате чего у пациентов развивается синдром гипервентиляции.
Другими опасными состояниями, развивающимися на фоне ожирения, являются бесплодие, камни в желчном пузыре, боли в спине и ряд злокачественных процессов, которые чаще развиваются в эндометрии, предстательной железе, молочных железах и колоректальной области. Таким образом, установлена зависимость между ожирением и онкологическими заболеваниями.
В последнее время накоплено немало доказательств того, что жировые клетки, кроме роли наиболее важного резервуара энергии, выполняют ряд эндокринных и ауто/паракринных функций. Так, в настоящее время установлено, что продуктами секреции адипоцитов являются эстрогены, ангиотензиноген, простагландины, α-фактор некроза опухоли (ФНО-α), другие цитокины (интерлейкин-6), лептин, инсулиноподобный фактор роста 1 и связывающие белки, ингибитор активатора плазминогена 1.

Существует мнение, что основные действия лептина заключаются в:
- повышении печеночного гликогенолиза и захвата глюкозы скелетными мышцами;
- повышении скорости липолиза и уменьшении содержания триглицеридов в БЖТ;
- усилении термогенеза и стимуляции ЦНС;
- снижении содержания триглицеридов в печени, в скелетных мышцах и поджелудочной железе при отсутствии повышения уровня неэстерифицированных жирных кислот в плазме.
По современным представлениям о патогенезе ожирения, лептин подает сигнал в гипоталамус через активацию специфических лептиновых рецепторов, подавляет синтез нейропептида Y, продуцируемого нейронами дугообразного ядра, что приводит к снижению аппетита, повышению тонуса симпатической нервной системы и расхода энергии, а также изменению обмена веществ в периферических органах и тканях.
При достижении определенной концентрации лептина в сыворотке (25–30 нг/мл) дальнейшее ее повышение не сопровождается параллельным увеличением концентрации лептина в ткани мозга и спинно-мозговой жидкости. Этот феномен может играть определенную роль в развитии резистентности к лептину и ожирения. Необходимо отметить, что уровень лептина в сыворотке повышается при увеличении массы жировой ткани, причем его продукция в подкожной жировой клетчатке выше, чем в висцеральных жировых депо. В большинстве случаев при ожирении отмечается высокий уровень эндогенного лептина, что указывает на наличие резистентности к этому гормону, но совсем не означает абсолютной резистентности к экзогенному лептину. Пока неизвестно, можно ли преодолеть резистентность к лептину и снизить массу тела с помощью высоких доз этого гормона.
В связи с вышеизложенным необходимо отметить, что роль лептина в патогенезе нуждается в дальнейшем изучении.
ФНО-α и лептин являются одними из факторов, с помощью которых жировая ткань информирует гипоталамус о состоянии жировых запасов организма и, кроме того, ФНО-α может оказывать прямое действие на уровень преобразования энергии в жировой ткани при ожирении. То есть при ожирении нарушается физиологическая роль ФНО-α как сигнала, контролирующего потребление пищи.
ФНО-α был открыт в 1985 г. как соединение, вызывающее геморрагический некроз опухолей, но в дальнейшем было показано, что он вовлекается в регуляцию различных метаболических процессов, не связанных с некрозом опухолей. ФНО-α синтезируется многими типами клеток, в том числе моноцитами, макрофагами и адипоцитами. Увеличенные адипоциты секретируют повышенное количество ФНО-α, который в свою очередь нарушает взаимодействие инсулина с рецептором, а также влияет на внутриклеточные транспортеры глюкозы (GLUT-4) как в адипоцитах, так и в мышечной ткани, усиливая таким образом инсулинрезистентность.
Спектр биологического действия ФНО-α достаточно широк:
- уменьшение чувствительности к инсулину на уровне рецепторов (торможение тирозинкиназной активности);
- снижение экспрессии внутриклеточных транспортеров глюкозы GLUT-4;
- стимуляция секреции лептина;
- влияние на липидный обмен, высвобождение свободных жирных кислот (СЖК).
Кроме того, было установлено, что у пациентов с избыточной массой тела, имеется прямая связь между содержанием ФНО-α, содержанием жира в организме и уровнем инсулина крови натощак.
Особо следует подчеркнуть, что ожирение сопровождается нарушением действия инсулина на уровне периферических тканей — инсулинрезистентностью, которая в свою очередь обусловливает повышение уровней инсулина, кортизола, гормона роста в крови и изменение секреции половых гормонов, а также нарушение липидного профиля и снижение липопротеинлипазной активности.
Клеточные механизмы инсулинрезистентности, приводящие к развитию СД типа 2, могут быть различны в разных тканях. Так, к примеру, снижение числа инсулиновых рецепторов обнаруживается в адипоцитах и, значительно в меньшей степени, в мышечных клетках. Связывание инсулина с рецептором клетки запускает цепь механизмов, усиливающих утилизацию глюкозы тканями. После связывания инсулина с рецептором происходит активация тирозин-киназы рецептора, что стимулирует аутофосфорилирование рецептора и каскад дальнейших биохимических реакций, включая транслокацию белков-транспортеров глюкозы из цитоплазмы к мембране клетки и активацию ферментных систем, обеспечивающих окисление и запасание глюкозы в тканях.
При постоянном разрушении и видоизменении жира верхней половины тела большое количество СЖК проходит через печень, вследствие чего часть из них формирует избыток липидов, а часть действует (каким путем — еще неизвестно) на печеночный распад инсулина. При обычных условиях более 80% инсулина, секретируемого поджелудочной железой, разрушается и используется печенью для своих нужд. Однако присутствие повышенного количества СЖК в портальной системе нарушает печеночное разрушение инсулина, позволяя ему проникать в общий кровоток и повышать уровень инсулина на периферии. В связи с этим особый интерес представляют современные данные о роли гиперинсулинемии в патогенезе артериальной гипертензии при ожирении в сочетании с СД типа 2. Ожирение является состоянием, сопровождающимся инсулинрезистентностью и способствующим реализации основных механизмов повышения АД: стимуляция симпатической нервной системы, усиление почечной реабсорбции натрия, прямое действие инсулина на архитектонику стенки сосудов.
Основные действия инсулина на сосудистую стенку:
- стимуляция образования и подавление регрессии липидной бляшки;
- пролиферация гладкомышечных клеток;
- стимуляция синтеза соединительной ткани;
- увеличение синтеза холестерина и повышение активности рецепторов к холестерину ЛПНП;
- стимуляция ростовых факторов.
В условиях гиперинсулинемии усиливается пролиферация гладкомышечных клеток сосудов, повышается активность рецепторов к холестерину ЛПНП, увеличивается синтез эндогенного холестерина и триглицеридов, что является одним из основных факторов в развитии атеросклеротического процесса в стенке сосудов. Стимулирующий эффект инсулина на синтез липидов гладкомышечными клетками сосудов связан с активацией липолиза, глюкозо-6-фосфат дегидрогеназы и 3-гидроксицил-КоА дегидрогеназы.
Другой механизм, через который инсулин может вызывать артериальную гипертензию, связан со стимулирующим действием на симпатическую нервную систему. В течение последних лет была доказана связь между потреблением пищи, инсулином и активностью симпатической нервной системы. При уменьшении концентрации инсулина в плазме, снижается метаболизм глюкозы в нейронах головного мозга и, как следствие, происходит снижение активации симпатических центров стволовой части мозга. И наоборот, активация симпатической нервной системы усиливается в ответ на повышенное содержание инсулина плазмы при избыточном потреблении пищи. Поэтому, стимулируя симпатическую нервную систему, инсулин включается в регулирование энергетического обмена. На клеточном уровне, инсулинрезистентность отвечает за сохранение триглицеридов в жировой ткани и гликогена в скелетных мышцах. Инсулинрезистентность и связанная с ней гиперинсулинемия, стимулирует симпатическую нервную систему, увеличивая обмен веществ и восстанавливая энергетический баланс. Но хроническая гиперинсулинемия и симпатическая стимуляция сопровождаются увеличением реабсорбции натрия, сужением сосудов, увеличением сердечного выброса и тем самым развитием гипертензии.
Основные выводы и рекомендации по лечению ожирения:
1. Избыточная масса тела и ожирение являются серьезной медицинской проблемой, требующей соответствующей эффективной коррекции с привлечением специалистов различного профиля.
2. Потеря от 5 до 10% исходной массы тела уменьшает риск возникновения заболеваний, связанных с ожирением. Целью лечения должна быть умеренная потеря веса, сохраняющаяся на длительный срок с применением лечебных мероприятий, которые были бы подобраны индивидуально каждому пациенту после тщательной оценки всех сопутствующих патологических состояний.
3. Должны быть разработаны конкретные цели лечения для каждого пациента с определением энергетического дефицита, который может быть достигнут уменьшением потребления пищи и увеличением физической активности.
4. Начальная стратегия по снижению веса и его дальнейшему поддержанию является сочетанием рационального питания, физической активности и изменения образа жизни. Все это должно соблюдаться постоянно.
5. Необходимо разработать индивидуальную программу по управлению весом, которая включает четко разработанные рекомендации по рациональному питанию, физическим упражнениям и стратегию долгосрочного изменения образа жизни.
6. Использование лекарственных препаратов против ожирения должно быть рекомендовано взрослым пациентам с наличием ожирения (ИМТ=30 кг/м 2 или больше), или пациентам с избыточной массой тела и наличием сопутствующей патологии, требующей снижения веса, в случаях неэффективности программ нефармакологического лечения и при отсутствии противопоказаний к назначению лекарственного препарата.
7. При назначении лекарственных препаратов против ожирения, необходимо учитывать их возможные побочные действия.
8. Все пациенты, страдающие ожирением и принимающие лекарственные препараты, должны регулярно осматриваться врачом.
9. Быстрый набор веса является частым явлением в случаях краткосрочного приема лекарственных препаратов против ожирения (12 недель и меньше).
10. Длительность применения лекарственных препаратов против ожирения не должна превышать период времени, рекомендованный инструкцией по применению.
11. В случаях эффективного снижения веса необходимо корригировать дозу других лекарственных препаратов, которые может принимать пациент. Например, доза сахароснижающих препаратов может быть снижена, т.к. чувствительность к инсулину при снижении массы тела повышается.
Несомненно, важную роль в лечении ожирения занимают нефармакологические методы лечения, и в этой связи следует помнить три основных правила для снижения веса:
а) содержащих много жира или легкоусвояемых углеводов (растительное и сливочное масло, маргарин, майонез, орехи, семечки, оливки, жирные рыба, мясо и колбаса, птица, копчености, консервы — особенно в масле, сливки, сметана, жирные сорта сыра (>30%) и другие молочные продукты);
б) сахара и сахаросодержащих сладостей (калорийность средняя, но насыщающая способность и растяжение желудка слабые), сухофруктов;
в) алкогольных напитков.
а) богатых крахмалом и клетчаткой (картофель, все сорта хлеба, каши, макаронные изделия, бобовые, фрукты и ягоды — кроме сухофруктов и оливок);
б) богатых белками (нежирная рыба, нежирное мясо, нежирная вареная колбаса, молочные продукты пониженной жирности).
В плане медикаментозного лечения заслуживают внимания два препарата, имеющие различный механизм действия.
Орлистат — сильный и специфический ингибитор желудочно-кишечной липазы. Действует в просвете желудка и тонкого кишечника, образует ковалентную связь с активным сериновым участком желудочной и панкреатической липаз. Инактивированный фермент при этом теряет способность расщеплять жиры пищи, поступающие в форме триглицеридов до всасывающихся моноглицеридов и свободных жирных кислот. Поскольку нерасщепленные триглицериды не всасываются, возникающее вследствие этого уменьшение поступления калорий в организм приводит к уменьшению массы тела. Таким образом, терапевтическое действие препарата осуществляется без всасывания в системный кровоток. Действие орлистата сопровождается увеличением концентрации жира в каловых массах уже через 24–48 ч после приема. После отмены препарата содержание жира в кале обычно возвращается к исходному уровню через 48–72 ч. После приема внутрь 360 мг орлистата неизмененный препарат не определяется в плазме, т.е. его концентрация не достигает 5 нг/мл. Выявить неизмененный орлистат в плазме после приема терапевтических доз удавалось лишь спорадически, при этом его концентрации были крайне малы (
Читайте также:

