Эффективность фототерапии у детей с гипербилирубинемией реферат
Обновлено: 30.06.2024
Применение света для химического изменения кожного билирубина при лечении гипербилирубинемии. Этот метод является стандартом терапии в течение четырех десятилетий.
II. Механизм действия
А. Нет полного понимания
В. Билирубин абсорбирует свет (450-460 нм), в результате чего происходит фотооксидация и фотоизомеризация.
С. Генерируются лабильные (неустойчивые) и стабильные фотоизомеры.
- Важным стабильным фотоизомером является люмирубин.
- Люмирубин является полярным, растворимым в воде.
- Удаление билирубина ограничивается скоростью образования из него люмирубина под воздействием фототерапии.
- Люмирубин экскретируется через желчный тракт (не требуя конъюгации) и, следовательно, удаляется со стулом и мочой.
III. Факторы эффективности
А. Дозировка света/плотность облучения зависит от мощности света и расстояния от младенца (стандартные фототерапевтические лампы должны находится в пределах 15- 20 см от пациента).
В. Спектральная эмиссия (сине-зеленая зона видимого спектра наиболее эффективна)
С. Площадь облучаемой поверхности (традиционная фототерапия предполагает воздействие на максимальную площадь кожи плотностью облучения, равной 7-10 m В/см2/нм )
D . Первоначальная нагрузка билирубина
E . Скорость продукции билирубина
IV. Показания
А. Во-первых установить этиологию – точный алгоритм, обычно зависящий от младенца (напр., доношенный/недоношенный)
- История
- .Физическое обследование
- Лабораторные исследования
- Типизация крови/тест на антитела
- Общий анализ крови, лейкоцитарная формула, тромбоциты
- Морфология клеток красной крови
- Сепсис должен быть исключен
В. После завершения диагностических исследований, фототерапия назначается, если билирубин плазмы достаточно высок, или при отсутствии лечения предполагается настолько высоким, что возрастающие изменения могут подвергнуть младенца риску неврологических последствий. Теоретически это значение различно для каждого младенца. Практика же диктует необходимость руководящих указаний.
D . Другие предположения/рекомендации
V. Методики
А. Доступны несколько различных источников света
В. Минимальное требуемое излучение – стандартная единица фототерапии от 8 новых ламп дневного света, работающих при оптимальных условиях, обеспечивает минимальный уровень эффективности фототерапии (5 m В/см2/нм). Измерение выхода энергии.
C. Уход за младенцем
VI. Прекращение терапии
А. В общем случае прекращается, когда рост значения билирубина плазмы до опасного уровня маловероятен.
В. Феномен повторного связывания у младенцев ? 1800 г подвергается сомнению в литературе последнего времени.
С. Для здорового доношенного младенца обычно приемлемы стабильные значения ? 14-15 мг/дл.
D. Получать значения билирубина по мере необходимости после фототерапии.
VII. Предотвращение неврологических последствий
А. Гестационный возраст
В. Постнатальный возраст
С. Вес при рождении
D. Этиология гипербилирубинемии
E. Общее состояние пациента
VIII. Потенциальные/теоретические риски и осложнения
А. Ухудшение связи мать-дитя (рассмотреть возможность использования фиброоптического устройства)
В. Повреждение сетчатки
С. Диарея
D. Дегидратация
E. Гипертермия
F. Изомеризация/оксидация препаратов, других составляющих или клеточных структур
G. Апноэ (обусловленное глазными щитками, перекрывающими ноздри)
H. Тромбоцитопения
I. Гиперпигментация (особенно у чернокожих детей)
K. Patent ductus arteriosus
L. Дефицит рибофлавина, кальция и других химических веществ
M. Синий оттенок, продуцируемый синими лампами, может быть связан с тошнотой и головокружением у обслуживающего персонала, а также с ухудшающейся оценкой цвета кожи (желтухой).
Гипербилирубинемия новорожденных является частой клинической проблемой, возникающей в неонатальном периоде, особенно в первую неделю жизни. Почти у 27% новорожденных развиваются гипербилирубинемия. По данным Национальной Неонатально-Перинатальной базы данных (NNPD) заболеваемость гипербилирубинемией новорожденных в родильных домах составляет 33%, что является поводом беспокойства врачей-неонатологов и родителей заболевших детей. Основными причинами повышенного билирубина в основном являются: раса, генетические полиморфизмы, наследственные и приобретенные дефекты, например, сфероцитоз, синдром Жильбера, синдром Наджара.
Так же имеет место быть физиологическая желтуха новорожденных, связанная с выходом в кровь фетального гемоглобина, что приводит к повышению уровня неконъюгированного билирубина. Клинически гипербилирубинемия новорожденных проявляется желтушностью слизистых оболочек кожных покровов, увеличением билирубина пуповинной крови, почасовым приростом билирубина сыворотки крови.
Гипербилирубинемия новорожденных опасна развитием ядерной желтухи (гипербилирубиновая энцефалопатия), в следствии того, что неконъюгированный билирубин свободно проходит через гемато-энцефалический барьер приводя к разрушению нервных клеток, что ведет к развитию неврологических нарушений у новорожденного ребенка и формирую необратимые осложнения в виде детского- церебрального паралича. Поэтому своевременное выявление и лечение гипербилирубинемии новорожденных, является очень важным, и требует тщательного наблюдения и соответствующей подготовки.
Целью данного исследования является проанализировать различные способы лечения гипербилирубинемии новорожденных.
-провести анализ способов лечения гипербилирубинемии новорожденных
-выяснить какой из способов лечения является более эффективным
Варианты лечения гипербилирубинемии новорожденных включают: фототерапия, обменное переливание крови, а также медикаментозное лечение, разделенное на фенобарбитал и внутривенные иммуноглобулины (ВВИГ).
2. Обменное переливание крови:
При проведении обменного переливания крови, из крови новорожденного удаляется билирубин и гемолитические антитела. Кровь, используемая для обменного переливания должна быть резус-отрицательной и с отрицательным резус-фактором. Объем рассчитывается в среднем 50 мл/кг. Переливание проводят через пупочную вену, чередую введение и выведение крови, через каждые 100 мл крови необходимо вводить кальция глюконат. Данный метод лечения нашел практическое применение в лечении гипербилирубинемий, связанных с гемолитической болезнью новорожденных. По данным Национальной Неонатально-Перинатальной базы данных (NNPD), применение фототерапии приносит 60% эффективности в лечении.
А) Фенобарбитал: Данный препарат способствует более лучшему связыванию неконъюгированного билирубина с альбуминами сыворотки крови, дальнейшему проникновению данного комплекса в гепатоциты и под воздействием ферментов переход в конъюгированный билирубин, таким образом, фенобарбитал помогает в снижении уровня билирубина. Однако эффект фенобарбитала не быстрый и занимает много времени, поэтому требуется проведение курса лечения, а не однократного использования. Профилактическое применение фенобарбитала после родов в течение 3-5 дней в дозе 5 мг/ кг, показало эффективность у детей с гемолитической болезнью. Данный метод лечения нашел практическое применение в лечении всех видов гипербилирубинемий. По данным Национальной Неонатально-Перинатальной базы данных (NNPD), применение фототерапии приносит 70% эффективности в лечении.
Б) Внутривенный иммуноглобулин (ВВИГ)
Высокие дозы ВВИГ (0,5-1 г/кг) показали свою эффективность в снижении потребности обменного переливания крови и фототерапии у младенцев с резус- гемолитической болезнью. Данный метод лечения нашел практическое применение в лечении всех видов гипербилирубинемий. По данным Национальной Неонатально- Перинатальной базы данных (NNPD), применение фототерапии приносит 98% эффективности в лечении.
Вывод: при анализе различных методов лечения гипербилирубинемии новорожденных можно сделать вывод, что наиболее эффективным является введение внутривенного иммунноглобулина. Данный метод не только помогает снизить уровень билирубина, но и позволяет оградить новорожденного ребенка от каких-либо дополнительных методов лечения. Внутривенное введение иммуноглобулина можно использовать при различных этиологических причинах гипербилирубенемии, что так же позволяет отнести данный метод к практичному и хорошо действующему методу лечения.
![]()
Гипербилирубинемия развивается у всех новорожденных в первые дни жизни, однако желтушность кожных покровов отмечается лишь у 60-70%детей (Берман Р.Е., 1991;Володин Н.Н.,2007),[1].
В последние годы обращает на себя внимание рост неонатальной желтухи неуточненного генеза, что требует углубленного безотлагательного изучения данного феномена. Продолжительность желтухи у каждого 3-4 новорожденного ребенка, переходит границы первого месяца жизни,[2,3].
Представляет несомненный практический интерес возможность прогнозирования аномально длительного течения гипербилирубинемии у ребенка.
Под нашим наблюдением находилось 155 детей в возрасте от 2 до 8 недель постнатальной жизни с момента поступления в стационар до момента выписки домой. В исследовании приняли участие 122 ребенка с затянувшейся неонатальной желтухой (Р59;МКБ-10):
- критерии включения в исследование : гестационный возраст к моменту рождения 37 недель и более, неконьюгированная гипербилирубинемия с клиническими проявлениями в виде желтухи, которая сохранялась более 3 недель постнатальной жизни;
- критерии исключения из исследования : дети, с гипербилирубинемией, вызванной повышением уровня конъюгированного билирубина (механическая и паренхиматозная желтуха), а также с желтухой, связанной с гемолитическим процессом;
Группу сравнения составили 33 ребенка, у которых период адаптации протекал без неонатальной желтухи. Идентичность включения детей в группу сравнения определялась сроком гестации и возрастом - рожденные в срок дети от 2 до 8 недель постнатальной жизни, а также отсутствием декомпенсированных форм соматических, инфекционных и метаболических заболеваний.
Цель исследования : разработать способ прогнозирования формирования пролонгированных форм неонатальной желтухи.
Отбор критериев для разработки прогностической матрицы осуществлялся на основании расчета информативности клинического признака (I), которая рассчитывалась по формуле:
I = c 1 / d 1 : c 2 / d 2,
где c 1 - абсолютное количество детей, имеющих рассматриваемый признак среди детей с гипербилирубинемией,
c 2 - абсолютное количество детей, имеющих рассматриваемый признак среди здоровых детей,
d 1 - абсолютное количество детей, не имеющих рассматриваемый признак среди детей с гипербилирубинемией,
d 2 - абсолютное количество детей, не имеющих рассматриваемый признак среди здоровых детей.
Математическое прогнозирование риска затяжного течения гипербилирубинемии у ребенка выполнено с использованием метода нормирования интенсивных показателей Е.Н. Шигана, основанного на вероятностном методе Байеса и результат представлен в виде прогностических коэффициентов (Х). Для составления прогностической таблицы расчеты проведены в несколько этапов:
1.Расчет нормированного интенсивного показателя ( N ) по формуле:
где m - относительный показатель анализируемого признака среди детей с гипербилирубинемией (%),
где N 1 -нормированный интенсивный показатель в группе детей с гипербилирубинемией,
N 2 - нормированный интенсивный показатель в группе здоровых детей .
3.Расчет прогностического коэффициента (Х) по формуле:
где N - нормированный интенсивный показатель,
R -показатель относительного риска.
По комплексу анализируемых данных, сгруппированных в логические системы данных, мы определили возможный диапазон значений риска развития пролонгированных форм гипербилирубинемии [4].
Для осуществления возможности прогнозирования формирования затяжной неонатальной гипербилирубинемии первоначально выбрано 37 факторов включающих данные семейного анамнеза, возраст матери, соматическое состояние матери до родов, гинекологический анамнез, течение настоящей беременности и родов, характер вскармливания ребенка, учтены особенности адаптации и отклонения в развитии ребенка, а так же состояние АСФП. Данные об информативности качественного признака ( I ) представлены в таблице 1.
Информативность качественных признаков у детей с гипербилирубинемией
Фактор риска пролонгированного течения неонатальной желтухи
Наследственная предрасположенность к нарушению обмена веществ
Отягощенный акушерский анамнез
Возраст матери более 30 лет
Диффузное изменение щитовидной железы у матери
Дисгормональные гинекологические заболевания
Соматические заболевания беременной
Острые инфекционные заболевания беременной женщины
Хронические очаги инфекции матери
Персистирующие специфические инфекции
Кандидоз половых органов матери
Урогенитальные инфекции, передающиеся половым путем
Состояния беременной провоцирующие хроническую гипоксию плода
Угроза прерывания беременности
Отклонения от физиологического течения родов
Интервал между родами у матери менее 2 лет
Асфиксия в родах
Скудный рацион питания матери
Исключительно грудное вскармливание
Изменение соотношения БЕЛОК/ ЖИР в грудном молоке
Низкий вес ребенка при рождении
Постнатальная гипотрофия ребенка
Паратрофия ребенка
Мужской пол ребенка
ППЦНС с нарушением структуры вещества головного мозга
Вегето-висцеральные нарушения у ребенка
Синдром снижения нервно-рефлекторной деятельности у ребенка
Холестатический синдром
Запоры у ребенка
Стеаторея у ребенка
Дизбиоз кишечника у ребенка
Атопические состояния у ребенка
Полицетемия и секвестрация крови у ребенка
Анемия у ребенка
Антибактериальная терапия беременной женщины и (или) ребенка
Нарушение АСФП у ребенка
Множественные стигмы дизэмбриогенеза и аномалии развития ребенка
В результате анализа полученных при исследовании данных была разработана диагностическая шкала, позволяющая прогнозировать риск развития пролонгированной неонатальной желтухи. Факторы, имеющие индекс 2,0 и более были использованы для составления таблицы, которая представляет собой прогностическую матрицу. Она включает в себя все 16 отобранных для прогнозирования факторов с их градацией и значениями интегрированного показателя риска от силы влияния отдельного фактора (Х).Данные представлены в таблице 2.
На основании прогностической таблицы мы определили возможный диапазон значений риска по комплексу взятых факторов. Для расчета начального значения риска развития длительной гипербилирубинемии необходимо определить сумму минимальных прогностических коэффициентов:
Затем аналогичным способом находим сумму максимальных значений прогностических коэффициентов по каждому фактору:
Диапазон риска развития длительной неонатальной гипербилирубинемии находится в пределах 18,6-62,0 значений прогностического коэффициента. Чем выше величина нормативного показателя, тем вероятнее, что гипербилирубинемия примет затяжное течение. Для определения пороговых значений итоговых прогностических коэффициентов и групп риска мы разделили возможный диапазон на три равных интервала: слабая вероятность (18,6-33,0),средняя вероятность (33,1-47,5) и высокая вероятность(47,6-62,0).Данные представлены в таблице 3.
Значение поддиапазонов и группы индивидуального прогноза риска возникновения длительной неонатальной гипербилирубинемии
Размер подиапазона
Прогноз в отношении своевременного разрешения
неонатальной гипербилирубинемии
Благоприятный
Менее благоприятный
Неблагоприятный
Прогностическая матрица для комплексной оценки риска возникновения пролонгированных форм неонатальной желтухи
Фактор риска пролонгированного течения неонатальной желтухи
Градация факторов
Отягощенный акушерский анамнез (аборты, выкидыши, бесплодие)
Дифузное увеличение щитовидной железы у матери
Дисгормональные гинекологические заболевания
Острые инфекционные болезни беременной женщины
Кандидоз половых органов матери
Урогенитальные инфекции
Угроза прерывания беременности
Интервал между родами у матери менее 2 лет
Изменение соотношения БЕЛОК/ ЖИР в грудном молоке
Постнатальная гипотрофия ребенка
Синдром снижения нервно-рефлекторной деятельности у ребенка
Холестатический синдром (аномальная форма желчного пузыря, неоднородное содержимое желчного пузыря)
Запоры у ребенка
Атопические состояния у ребенка
Антибактериальная терапия беременной женщины и (или) ребенка
Нарушение альбуминсвязывающей способности плазмы у ребенка
٭ Исследование грудного молока проводится в ММБУ ГДКБ№1 имени Н.Н.Ивановой г.о. Самара, соотношение белок /жир в физиологических условиях составляет 1:3-3,5
Прогностический риск развития затяжной неонатальной желтухи у ребенка соответствует сумме прогностических коэффициентов. Для иллюстрации приведем примеры по определению индивидуального риска развития пролонгированной формы неонатальной желтухи.
Всего: ∑ Х=2,4+2,4+4,8+4,9+2,4+5,6+2,0+4,9+2,4+3,7+2,4+2,0+8,8+3,6= 52,3 баллов .
Заключение: высокий риск развития затяжной гипербилирубинемии. Коррекция гипербилирубинемии в условиях детской поликлиники трудна. Необходимо стационарное лечение с использованием фототерапии, метаболических средств, гипербарической оксигенации.
Пример 2. Мария К. осмотрена участковым педиатром в возрасте 21 день. При осмотре выявлена интенсивная желтуха, весовая прибавка за 3 недели составила 800грамм. Желтуха появилась в родильном доме. Уровень билирубина при выписке 145 мкмоль/л. Группа крови и матери и дочери О( I ) резус-отрицательная. Мама жалуется на редкое отхождение стула (+2,4), периодическое появление папулезно- пятнистой сыпи на щеках (+3,7) . В анамнезе - ребенок родился от первой беременности первых родов. Беременность протекала без осложнений. Роды - плановое кесарево сечение (миопия высокой степени у матери). Ребенок активный. Мышечный тонус и рефлексы физиологичные. УЗИ печени - утолщена стенка желчного пузыря, содержимое желчного пузыря неоднородное (+3,6). Уровень билирубина 230 мкмоль/л, ИТ 0,1.Исследовано грудное молоко матери: соотношение БЕЛОК/ЖИР 1:4,6 (+4,9).
Всего: ∑ Х= 2,4+3,7+3,6+4,9=14.6.
Заключение: низкий риск развития затяжной гипербилирубинемии. Легко корригируемая ситуация: необходима диета маме, назначение лактулозы и холекинетика ребенку.
Таким образом, своевременное выявление группы риска по развитию пролонгированных форм гипербилирубинемии позволяет в полном объеме реализовать профилактические мероприятия и немедикаментозные способы коррекции гипербилирубинемии, сократить число необоснованных госпитализаций. Полученные нами в ходе исследования данные позволили обосновать тактику ведения новорожденных и детей раннего возраста с затянувшимся вариантом течения гипербилирубинемии. Если прогнозируемый риск развития персистирующей гипербилирубинемии высокий необходимо незамедлительно начать лечебно- профилактические мероприятия.
Таким образом, при выявлении новорожденного ребенка с желтушным синдромом необходимо:
1. Провести дифференциальный диагноз между доброкачественной и патологической гипербилирубинемией (исключить паренхиматозную, механическую и гемолитическую желтуху);
2. Исключить возможность гипербилирубинемии как проявления симптома наследственной болезни (например, гипотиреоз, галатоземия и др.) или латентнотекущего инфекционного процесса;
3. Оценить риск развития пролонгированной формы неонатальной желтухи с помощью прогностических коэффициентов;
4.Дифференцировать клиническое наблюдение за ребенком:
а) при низком риске развиия персистирующей гипербилирубинемии достаточно организации профилактических мероприятий (прогулки, качественная и количественная адекватность питания, профилактика кишечно- печеночной циркуляции билирубина),
б) при среднем риске развития персистирущей гипребилирубинемии необходима дополнительно к профилактическим мероприятиям коррекция холекинетиками,
в) при высоком риске развития гипербилирубинемии лечебно- профилактические мероприятия должны быть дополнены метаболическими средствами и физиотерапевтическим воздействием (фототерапия, гипербарическая оксигенация и др.)
1.Педиатрия. Руководство: В 8 кн. Болезни плода и новорожденного, врожденные нарушения обмена веществ / Пер. с англ.; Под ред. Р.Е. Бермана. - М.: Медицина, 1991. -Кн.2. -527с.
2.Амзаракова Т.Ф. Выявление факторов риска затяжного течения неонатальных желтух/Т.Ф. Амзаракова, А.К. Душина// В мире научных открытий,2010,№4(10),Ч.9.-С. 95-98
3. Эрман Л.В.Состояние здоровья новорожденных детей Санкт-Петербурга/ Л.В. Эрман, В.К. Юрьев, Т.Л. Пирцхелава// Ремедиум Северо-Запад.-2001.- №1.- С .45-47
4.Шиган Е.Н. Методы прогнозирования и моделирования в социальногигиенических исследованиях.-М.:Медицина,1986.-155с.
Основные термины (генерируются автоматически): ребенок, неонатальная желтуха, нет, рассматриваемый признак, риск развития, уровень билирубина, грудное молоко, постнатальная жизнь, Прогностическая матрица, угроза прерывания беременности.
Похожие статьи
Особенности сестринской деятельности при пограничных.
При развитии желтухи у ребенка определенную работу медицинская сестра должна провести и с родителями ребенка.
- нет изменения окраски кала и мочи. Лабораторные признаки желтухи новорожденного. - уровень билирубина у новорожденных в пуповинной крови (при.
О причинах длительной гипербилирубинемии у новорожденных.
Влияние факторов перинатального периода в развитии.
Перинатальные исходы у новорожденных, рожденных от матерей.
По достижении взрослого возраста у таких детей увеличен риск развития
Переход к постнатальной жизни сопровождается изменением физиологических, биохимических, иммунологических и гормональных функций.
Конъюгационная желтуха. 8. 22,9.
Влияние факторов риска на развитие желтушного синдрома.
время беременности, ребенок, неонатальная желтуха, новорожденный, уровень билирубина, непрямой билирубин, ОРь, врожденный порок сердца, тяжелый токсикоз, новорожденный ребенок были.
Влияние вскармливания новорожденных на образование общего.
Влияние факторов риска на развитие желтушного синдрома. Желтуха у детей первых дней жизни может быть связана как с физиологическими, так и с патологическими причинами. В большинстве случаев, чем выше уровень билирубина в крови, тем более выражена желтуха.
Влияние гипербилирубинемии новорожденных на состояние.
Галактоземия у детей (краткий обзор литературы и анализ. )
Периодически уровень билирубина нормализовывался.
Глютен и целиакия как факторы риска развития. |
В позднем неонатальном периоде у детей были выявлены тяжелые органические поражения ЦНС в виде врожденных пороков развития головного мозга: атрофия.
Динамика АД у новорожденных в неонатальном периоде.
Сбор материала проводили в родовспомогательныхучреждениях 2–3 уровня города Ташкента.
Основные термины (генерируются автоматически): основная группа, час жизни, ребенок, ранний неонатальный период, сутки жизни, риск развития, масса тела.
Похожие статьи
Особенности сестринской деятельности при пограничных.
При развитии желтухи у ребенка определенную работу медицинская сестра должна провести и с родителями ребенка.
- нет изменения окраски кала и мочи. Лабораторные признаки желтухи новорожденного. - уровень билирубина у новорожденных в пуповинной крови (при.
О причинах длительной гипербилирубинемии у новорожденных.
Влияние факторов перинатального периода в развитии.
Перинатальные исходы у новорожденных, рожденных от матерей.
По достижении взрослого возраста у таких детей увеличен риск развития
Переход к постнатальной жизни сопровождается изменением физиологических, биохимических, иммунологических и гормональных функций.
Конъюгационная желтуха. 8. 22,9.
Влияние факторов риска на развитие желтушного синдрома.
время беременности, ребенок, неонатальная желтуха, новорожденный, уровень билирубина, непрямой билирубин, ОРь, врожденный порок сердца, тяжелый токсикоз, новорожденный ребенок были.
Влияние вскармливания новорожденных на образование общего.
Влияние факторов риска на развитие желтушного синдрома. Желтуха у детей первых дней жизни может быть связана как с физиологическими, так и с патологическими причинами. В большинстве случаев, чем выше уровень билирубина в крови, тем более выражена желтуха.
Влияние гипербилирубинемии новорожденных на состояние.
Галактоземия у детей (краткий обзор литературы и анализ. )
Периодически уровень билирубина нормализовывался.
Глютен и целиакия как факторы риска развития. |
В позднем неонатальном периоде у детей были выявлены тяжелые органические поражения ЦНС в виде врожденных пороков развития головного мозга: атрофия.
Динамика АД у новорожденных в неонатальном периоде.
Сбор материала проводили в родовспомогательныхучреждениях 2–3 уровня города Ташкента.
Основные термины (генерируются автоматически): основная группа, час жизни, ребенок, ранний неонатальный период, сутки жизни, риск развития, масса тела.
![]()
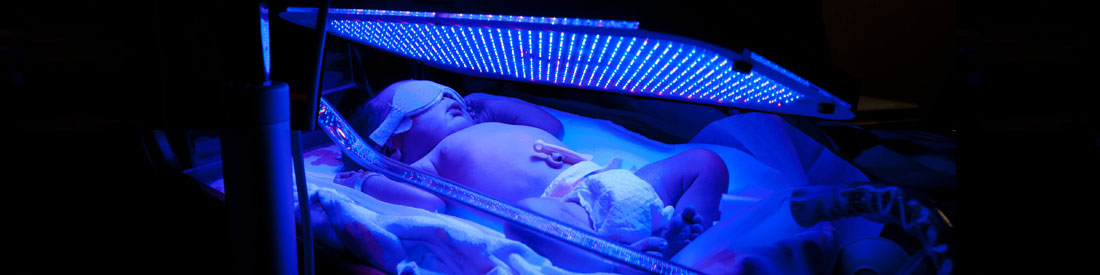
Так называют лечение, предусматривающее использование специальных фототерапевтических ламп. Они дают ультрафиолетовые волны длиной от 400 до 550 нм.
Почему помогает избавиться от желтухи?
Световые волны, которые воздействуют на организм крохи во время фототерапии, преобразовывают билирубин в безвредный водорастворимый изомер, который в течение 12 часов после этого выводится с физиологическими отправлениями. В результате концентрация пигмента в крови понижается, а его токсическое воздействие на ребенка предотвращается.
![FTL-620]()
Фототерапевтическая лампа FTL-620 представляет собой наиболее распространенный метод адекватного лечения неонатальной гипербилирубинемии. Это экономичное решение для адекватного лечения с идеальным..
![LiLLY]()
Светодиодная лампа для фототерапии
Лучшая в своем классе лампа для фототерапии Lilly. Современная светодиодная технология используется для лечения гипербилирубинемии новорожденных.
Показания
Фототерапию назначают новорожденным в таких ситуациях:
- Когда развилась физиологическая форма желтухи - при высоких показателях билирубина и часовом приросте более 5 мкмоль/л у доношенных малышей и больше 4 мкмоль/л у младенцев, родившихся недоношенными.
- Если во время беременности был выявлен повышенный риск появления у крохи гипербилирубинемии.
- Когда ребенок родился морфофункционально незрелым.
- Если у младенца имеются обширные гематомы и кровоизлияния.
- Когда имеется риск развития гемолитической анемии (ее наследственной формы).
- Если группа крови малыша несовместима с материнской, а также в случае резус-конфликта.
- Во время реабилитации или подготовки ребенка к операции.
Противопоказания фототерапию не проводят, если:
- У ребенка высокий уровень связанной фракции билирубина, который не уменьшается.
- У малыша обнаружены проблемы с печенью.
- У крохи диагностирована обтурационная желтуха.
Как проводится процедура?
- Малыша полностью раздевают и укладывают в кувез.
- Глаза крохи закрывают плотной повязкой (чаще всего из марли).
- У мальчиков половые органы также закрывают тканью, не пропускающей свет.
- Лампа должна располагаться на расстоянии примерно 50 см от тела карапуза.
- Процедура длится минимум 2 часа. При слишком высоком уровне билирубина младенец должен пребывать под лампой постоянно в течение 96 часов. Перерывы делают лишь для кормлений и они не должны превышать 2-4 часов.
- Положение тела крохи периодически меняют, каждый час укладывая младенца на бочок, потом на животик, а затем на спинку.
Медицинский персонал должен непрерывно наблюдать за крохой во время процедуры:
- Каждые два часа младенцу измеряют температуру, отслеживая риск перегрева.
- Чтобы предотвратить обезвоживание и перегрев, ребенок должен получать больше жидкости (примерно на 10-20% больше положенной нормы в день).
- Если состояние младенца критическое, его кровь проверяют каждые 2-6 часов, определяя динамику уменьшения уровня билирубина.
Когда нужно процедуру прекратить?
Фототерапия прекращается, если:
- Ребенок сильно перегрелся.
- На коже малыша появились покраснения.
- Уровень общего билирубина уменьшился, а уровень свободной фракции этого пигмента не повышается.
Может ли малыш обгореть?
После процедур фототерапии цвет кожи ребенка может стать бронзовым. Также нередко кожа пересыхает и начинает шелушиться. Помимо изменений на коже у младенца возможны и такие побочные эффекты лечения светом, как повышенная сонливость, учащение стула и аллергическая сыпь. Лечения такие проявления побочного действия фототерапии не требуют и проходят самостоятельно через несколько дней, как только лечение прекращается.
![Поздравляем с Днем победы!]()
Пусть не забудется вовек, что сделал в дни войны обычный человек. Солдат, крестьянин, юноша и мальчик. Они столь сильно верили в удачу, в страну, в себя и точно знали — Россию никому бы не отдали. Пусть в этот день взлетает ввысь салют, пускай сегодня песни тех далеких лет поют. С Днем Победы!
![Конференция]()
Приглашаем Вас принять участие в очередном мероприятии, продолжающем образовательные традиции Казанской школы травматологов-ортопедов.
В рамках конференции в формате 3D параллельно на трех экранах будут транслироваться около 30 оперативных вмешательств по большинству патологий мочевыводящих систем человека.
XII международный симпозиум по спортивной медицине и реабилитологии под эгидой Первого МГМУ им. И.М. Сеченова. 19-20 октября, Москва. Два дня, более 30 докладов, мастер-классы, выставочная экспозиция.
Консультация по оснащению медицинского учреждения
Все права защищены, копирование материалов сайта возможно только с согласия владельца сайта.
Читайте также: