Диффузные аксональные повреждения головного мозга реферат
Обновлено: 05.07.2024
Черепно-мозговая травма — повреждение костей черепа и/или мягких тканей (мозговые оболочки, ткани мозга, нервы, сосуды). Классификация ЧМТ основывается на ее биомеханике, виде, типе, характере, форме, тяжести повреждений, клинической фазе, периоде лечения, а также исходе травмы.
По характеру травмы различают закрытую и открытую, проникающую и непроникающую ЧМТ, а также сотрясение или ушиб головного мозга.
Клиническая картина черепно-мозговой травмы зависит от ее характера и тяжести. Основными симптомами являются головная боль, головокружение, тошнота и рвота, потеря сознания, нарушение памяти. Ушиб головного мозга и внутримозговая гематома сопровождаются очаговыми симптомами. Диагностика черепно-мозговой травмы включает анамнестические данные, неврологический осмотр, рентгенографию черепа, КТ или МРТ головного мозга.
По биомеханике различают следующие виды ЧМТ:
- ударно-противоударная (ударная волна распространяется от места полученного удара и проходит через мозг к противоположной стороне с быстрыми перепадами давления);
- ускорения-замедления (перемещение и ротация больших полушарий по отношению к более фиксированному стволу мозга);
- сочетанная (одновременное воздействие обоих механизмов).
- очаговые (характеризуются локальными макроструктурными повреждениями мозгового вещества за исключением участков разрушений, мелко- и крупноочаговых кровоизлияний в области удара, противоудара и ударной волны);
- диффузные (натяжение и распространение первичными и вторичными разрывами аксонов в семиовальном центре, мозолистом теле, подкорковых образованиях, стволе мозга);
- сочетанные (сочетание очаговых и диффузных повреждений головного мозга).
- первичные поражения: очаговые ушибы и размозжения мозга, диффузные аксональные повреждения, первичные внутричерепные гематомы, разрывы ствола, множественные внутримозговые геморрагии;
- вследствие вторичных внутричерепных факторов (отсроченных гематом, нарушений ликворо- и гемоциркуляции вследствие внутрижелудочкового или субарахноидального кровоизлияния, отека мозга, гиперемии и др.);
- вследствие вторичных внечерепных факторов (артериальная гипертензия, гиперкапния, гипоксемия, анемия и др.)
По своему типу ЧМТ классифицируются на:
- закрытую — повреждения, не нарушившие целостность кожных покровов головы; переломы костей свода черепа без повреждения прилежащих мягких тканей или перелом основания черепа с развившейсяликвореей и кровотечением (из уха или носа);
- открытую непроникающую ЧМТ — без повреждения твердой мозговой оболочки
- открытую проникающую ЧМТ — с повреждением твердой мозговой оболочки.
Кроме этого выделяют изолированную (отсутствие каких-либо внечерепных повреждений), сочетанную (внечерепные повреждения в результате механической энергии) и комбинированную (одновременное воздействие различных энергий: механической и термической/лучевой/химической) черепно-мозговую травму.
По тяжести ЧМТ делят на 3 степени: легкую, средней тяжести и тяжелую. Легкая черепно-мозговая травма соответствует сотрясению и ушибу мозга легкой степени, среднетяжелая — ушибу мозга средней степени, тяжелая — ушибу мозга тяжелой степени, диффузному аксональному повреждению и острому сдавлению мозга.
По механизму возникновения ЧМТ бывает первичная (воздействию на мозг травмирующей механической энергии не предшествует какая-либо церебральная или внецеребральная катастрофой) и вторичная (воздействию травмирующей механической энергии на мозг предшествует церебральная или внецеребральная катастрофа). ЧМТ у одного и того же пациента может происходить впервые или повторно (дважды, трижды).
Выделяют следующие клинические формы ЧМТ:
- ушиб мозга легкой степени,
- ушиб мозга средней степени,
- ушиб мозга тяжелой степени,
- диффузное аксональное повреждение, сдавление мозга.
Течение каждой из них разделяется на 3 базисных периода: острый, промежуточный и отдаленный.
Временная протяженность периодов течения черепно-мозговой травмы варьирует в зависимости от клинической формы ЧМТ:
- острый – 2-10 недель,
- промежуточный – 2-6 месяцев,
- отдаленный при клиническом выздоровлении – до 2 лет.
Сотрясение головного мозга
Самая распространенная травма среди возможных черепно-мозговых (до 80% всех ЧМТ).
Угнетение сознания (до уровня сопора) при сотрясении мозга может продолжаться от нескольких секунд до нескольких минут, но может и отсутствовать вовсе. На непродолжительный период времени развивается ретроградная, конградная и антеградная амнезия. Непосредственно после черепно-мозговой травмы возникает однократная рвота, дыхание учащается, но вскоре приходит в норму. Также приходит в норму и артериальное давление, за исключением тех случаев, когда анамнез отягощен гипертензией. Температура тела при сотрясении мозга сохраняется в норме. Когда пострадавший приходит в сознание, возникают жалобы на головокружение, головную боль, общую слабость, появление холодного пота, приливы крови к лицу, шум в ушах. Неврологический статус на данной стадии характеризуется мягкой асимметрией кожных и сухожильных рефлексов, мелким горизонтальным нистагмом в крайних отведениях глаз, легкими менингиальными симптомами, которые исчезают в течение первой недели. При сотрясении головного мозга в результате черепно-мозговой травмы через 1,5 – 2 недели отмечается улучшение общего состояния пациента. Возможно сохранение некоторых астенических явлений.
Всех пострадавших с черепно-мозговой травмой в обязательном порядке транспортируют в стационар, где после подтверждения диагноза устанавливают им постельным режим на срок, который зависит от клинических особенностей течения заболевания. Отсутствие признаков очаговых поражений головного мозга на КТ и МРТ головного мозга, а также состояние пациента, позволяющее воздержаться от активного медикаментозного лечения, позволяют решить вопрос в пользу выписки пациента на амбулаторное лечение.
При сотрясении головного мозга не применяют чрезмерноактивного медикаментозного лечения. Его основные цели — нормализация функционального состояние головного мозга, купирование головной боли, нормализация сна. Для этого используют анальгетики, седативные средства (как правило, таблетированных форм).
Ушиб головного мозга
Для ушиба мозга легкой степени характерна утрата сознания после травмы до нескольких десятков минут. После восстановления сознания появляются жалобы на головную боль, головокружение, тошноту. Отмечают ретроградную, конградную, антероградную амнезию. Возможна рвота, иногда с повторами. Жизненно важные функции, как правило, сохраняются. Наблюдается умеренная тахикардия или брадикардия, иногда повышение артериального давления. Температура тела и дыхание без существенных отклонений. Мягко выраженные неврологические симптомы регрессируют через 2-3 недели.
Утрата сознания при ушибе мозга средней степени может длиться от 10-30 минут до 5-7 часов. Сильно выражена ретроградная, конградная и антероградная амнезия. Возможна многократная рвота и сильная головная боль. Нарушены некоторые жизненно важные функции. Определяется брадикардия или тахикардия, повышение АД, тахипноэ без нарушения дыхания, повышение температуры тела до субфебрильной. Возможно проявление оболочечных признаков, а также стволовых симптомов: двусторонние пирамидные признаки, нистагм, диссоциация менингеальных симптомов по оси тела. Выраженные очаговые признаки: глазодвигательные и зрачковые нарушения, парезы конечностей, расстройства речи и чувствительности. Они регрессируют через 4-5 недель.
Ушиб мозга тяжелой степени сопровождается потерей сознания от нескольких часов до 1-2 недель. Нередко он сочетается с переломами костей основания и свода черепа, обильным субарахноидальным кровоизлиянием. Отмечаются расстройства жизненно важных функций: нарушение дыхательного ритма, резко повышенное (иногда пониженное) давление, тахи- или брадиаритмия. Возможна блокировка проходимости дыхательных путей, интенсивная гипертермия. Очаговые симптомы поражения полушарий зачастую маскируются за выходящей на первый план стволовой симптоматикой (нистагм, парез взора, дисфагия, птоз, мидриаз, децеребрационная ригидность, изменение сухожильных рефлексов, появление патологических стопных рефлексов). Могут определяться симптомы орального автоматизма, парезы, фокальные или генерализованныеэпиприступы. Восстановление утраченных функций идет тяжело. В большинстве случаев сохраняются грубые остаточные двигательные нарушения и расстройства психической сферы.
Методом выбора при диагностике ушиба головного мозга является КТ головного мозга. На КТ определяют ограниченную зону пониженной плотности, возможны переломы костей свода черепа, субарахноидальное кровоизлияние. При ушибе мозга средней степени тяжести на КТ или спиральной КТ в большинстве случаев выявляют очаговые изменения (некомпактно расположенные зоны пониженной плотности с небольшими участками повышенной плотности).
При ушибе тяжелой степени на КТ определяются зоны неоднородного повышения плотности (чередование участков повышенной и пониженной плотности). Перифокальный отек головного мозга сильно выражен. Формируется гиподенсивная дорожка в область ближайшего отдела бокового желудочка. Через нее происходит сброс жидкости с продуктами распада крови и мозговой ткани.
Диффузное аксональное повреждение головного мозга
Для диффузного аксонального повреждения головного мозга типично длительное коматозное состояние после черепно-мозговой травмы, а также ярко выраженные стволовые симптомы. Коме сопутствует симметричная либо асимметричная децеребрация или декортикация как спонтанными, так и легко провоцируемыми раздражениями (например, болевыми). Изменения мышечного тонуса весьма вариабельны (горметония или диффузная гипотония). Типично проявление пирамидно-экстрапирамидных парезов конечностей, в том числе асимметричные тетрапарезы. Кроме грубых нарушений ритма и частоты дыхания проявляются и вегетативные расстройства: повышение температуры тела и артериального давления, гипергидроз и др. Характерной особенностью клинического течения диффузного аксонального повреждения мозга является трансформация состояния пациента из продолжительной комы в транзиторное вегетативное состояние. О наступлении такого состояния свидетельствует спонтанное открывание глаз (при этом отсутствуют признаки слежения и фиксации взора).
КТ-картина диффузного аксонального поражения мозга характеризуется увеличением объема мозга, в результате которого под сдавлением находятся боковые и III желудочки, субарахноидальные конвекситальные пространства, а также цистерны основания мозга. Нередко выявляют наличие мелкоочаговых геморрагий в белом веществе полушарий мозга, мозолистом теле, подкорковых и стволовых структурах.
Сдавление головного мозга
На КТ определяют двояковыпуклую, реже плоско-выпуклую ограниченною зону повышенной плотности, которая примыкает к своду черепа и локализируется в пределах одной или двух долей. Однако, если источников кровотечения несколько, зона повышенной плотности может быть значительного размера и иметь серповидной форму.
Лечение черепно-мозговой травмы
При поступлении в реанимационное отделение пациента с черепно-мозговой травмой необходимо провести следующие мероприятия:
Осмотр тела пострадавшего, во время которого обнаруживают либо исключают ссадины, кровоподтеки, деформации суставов, изменения формы живота и грудной клетки, крово- и/или ликворотечение из ушей и носа, кровотечение из прямой кишки и/или уретры, специфический запах изо рта.
Всестороннее рентгеновское исследование: череп в 2х проекциях, шейный, грудной и поясничный отдел позвоночника, грудная клетка, кости таза, верхних и нижних конечностей.
УЗИ грудной клетки, УЗИ брюшной полости и забрюшинного пространства.
Лабораторные исследования: общий клинический анализ крови и мочи, биохимический анализ крови (креатинин, мочевина, билирубин и т. д.), сахар крови, электролиты. Данные лабораторные исследования необходимо проводить и в дальнейшем, ежедневно.
ЭКГ (три стандартных и шесть грудных отведений).
Исследование мочи и крови на содержание алкоголя. В случае необходимости проводят консультацию токсиколога.
Консультации нейрохирурга, хирурга, травматолога.
Обязательным методом обследования пострадавших с черепно-мозговой травмой является компьютерная томография. Относительными противопоказаниями к ее проведению могут служить геморрагический или травматический шок, а также нестабильная гемодинамика. С помощью КТ определяют патологический очаг и его расположение, количество и объем гипер- и гиподенсивных зон, положение и степень смещения срединных структур головного мозга, состояние и степень повреждения головного мозга и черепа. При подозрении на менингит показано проведение люмбальной пункции и динамического исследования ликвора, которое позволяет контролировать изменения воспалительного характера его составе.
Неврологический осмотр пациента с черепно-мозговой травмой следует проводить каждые 4 часа. Для определения степени нарушения сознания используют шкалу комы Глазго (состояние речи, реакция на боль и способность открывать/закрывать глаза). Кроме того, определяют уровень очаговых, глазодвигательных, зрачковых и бульбарных расстройств.
Пострадавшему с нарушением сознания 8 баллов и менее по шкале Глазго показана интубация трахеи, благодаря которой поддерживается нормальная оксигенация. Угнетение сознания до уровня сопора или комы — показание к проведению вспомогательной или контролируемой ИВЛ (не менее 50% кислорода). С ее помощью поддерживается оптимальная церебральная оксигенация. Пациенты с тяжелой черепно-мозговой травмой (выявленные на КТ гематомы, отек мозга и т. д.) нуждаются в мониторинге внутричерепного давления, которое необходимо поддерживать на уровне ниже 20 мм рт.ст. Для этого назначают маннитол, гипервентиляцию, иногда — барбитураты. Для профилактики септических осложнений применяют эскалационную или деэскалационную антибактериальную терапию. Для лечения посттравматических менингитов используют современные противомикробные препараты, разрешенные для эндолюмбального введения (ванкомицин).
Питание пациентов начинают не позже 3 трех суток после ЧМТ. Его объем увеличивают постепенно и в конце первой недели, прошедшей со дня получения черепно-мозговой травмы, он должен обеспечивать 100% калорическую потребность пациента. Способ питания может быть энтеральным или парентеральным. Для купирования эпилептических приступов назначают противосудорожные препараты с минимальным титрованием дозы (леветирацетам, вальпроаты).
Показанием к операции служит эпидуральная гематома объемом свыше 30 см³. Доказано, что метод, обеспечивающий максимально полную эвакуацию гематомы — транскраниальное удаление. Острая субдуральная гематома толщиной свыше 10 мм также подлежит хирургическому лечению. Пациентам в коме удаляют острую субдуральную гематому с помощью краниотомии, сохраняя или удаляя костный лоскут. Эпидуральная гематома объемом более 25 см³ также подлежит обязательному хирургическому лечению.
Прогноз при черепно-мозговой травме
Сотрясение головного мозга — преимущественно обратимая клиническая форма черепно-мозговой травмы. Поэтому более чем в 90% случаев сотрясения головного мозга исходом заболевания становится выздоровление пострадавшего с полным восстановлением трудоспособности. У части пациентов по прошествии острого периода сотрясения головного мозга отмечают те или иные проявления посткоммоционного синдрома: нарушения когнитивных функций, настроения, физического благополучия и поведения. Через 5-12 месяцев после черепно-мозговой травмы эти симптомы исчезают или существенно сглаживаются.
Прогностическую оценку при тяжелой черепно-мозговой травме проводят при помощи шкалы исходов Глазго. Уменьшение общего кол-ва баллов по шкале Глазго повышает вероятность неблагоприятного исхода заболевания. Анализируя прогностическую значимость возрастного фактора, можно сделать вывод о его существенном влиянии как на инвалидизацию, так и на летальность. Сочетание гипоксии и артериальной гипертензии является неблагоприятным фактором прогноза.
Диффузное аксональное повреждение головного мозга — вариант тяжелой черепно-мозговой травмы, основным субстратом которого выступают диффузные разрывы или надрывы аксонов. Клинически с первых минут травмы наблюдается кома с симптомами стволового поражения, которая может перейти в вегетативное состояние. Диагностика осуществляется по травматическому анамнезу, особенностям клиники и томографическим данным. Лечение комы заключается в проведении ИВЛ и интенсивной терапии, после выхода из комы применяют сосудистые, ноотропные, метаболические препараты, лечебную физкультуру, психостимуляцию, логопедическую коррекцию.
МКБ-10

Общие сведения
Диффузное аксональное повреждение мозга как отдельный вид тяжелой ЧМТ было описано в 1956 г., термин предложен в 1982 г. Диффузное аксональное повреждение (ДАП) характеризуется продолжительным коматозным состоянием, возникающим с момента ЧМТ. Его морфологическим субстратом выступают обусловленные травмой диффузно распространенные по церебральным структурам разрывы аксонов и мелкоочаговые кровоизлияния. Наиболее типичными зонами повреждения являются мозговой ствол, белое вещество полушарий, мозолистое тело и перивентрикулярные области. ДАП распространено преимущественно среди лиц молодого возраста и детей. В детском возрасте сопровождается более грубыми неврологическими нарушениями и более глубокой комой.
Отдельные авторы предлагают разделение ДАП по степени тяжести. Легкой степени соответствует длительность комы 6-24 ч, умеренной — кома дольше суток, но без грубых стволовых проявлений. Тяжелое диффузное аксональное повреждение характеризуется продолжительной комой с симптомами декортикации и децеребрации. В любом случае ДАП — это серьезное состояние с высоким риском перехода в вегетативное состояние и летального исхода. В связи с этим его эффективное лечение остается актуальной проблематикой практической травматологии и неврологии.

Причины и морфология диффузного аксонального повреждения
ДАП возникает вследствие травм, обусловленных угловым ускорением головы. При этом может не быть прямого контакта головы с твердым предметом. Поэтому у ряда пациентов с ДАП отсутствуют переломы черепа и другие визуальные повреждения. Наблюдения показали, что ускорение в сагиттальной плоскости вызывает в основном сосудистые повреждения с образованием кровоизлияний в веществе мозга, а ускорения в косой и боковой плоскостях — травмирование аксонов.
Причинами ДАП выступают преимущественно автомобильные травмы, падения с высоты (кататравмы) и баротравмы. Именно при таких травмах происходит угловое ускорение головы. При этом более подвижные полушария мозга подвергаются ротации, а более фиксированные стволовые отделы — перекручиванию. Кроме того, возможно взаимное смещение отдельных слоев или частей головного мозга. Даже небольшое смещение церебральных структур способно привести к частичному или полному разрыву аксонов, а также мелких сосудов.
Морфологически для ДАП патогномоничны 3 признака: очаг повреждения в мозолистом теле, очаг в стволе мозга и диффузные аксональные разрывы. Первые 2 признака являются макроскопическими и вначале имеют вид обычного кровоизлияния (гематомы) размером до 5 мм. Иногда они выглядят как надрыв ткани, края которого пропитаны кровью. Спустя несколько дней после ЧМТ очаги повреждения трансформируются в пигментированные в цвет ржавчины участки, а затем на их месте формируются рубцы. Очаги повреждения в мозолистом теле могут разрешаться с образованием небольших кист.
Выявление аксональных повреждений возможно только путем специальных микроскопических исследований тканей мозга (иммуно-гистохимическим методом и путем импрегнации серебром), которые дают возможность увидеть множественные аксональные шары, расположенные в местах разрывов нервных волокон. Дальнейшие изменения характеризуются макрофагальной реакцией с появлением реактивных микроглиоцитов и астроцитов. Отсутствие сегментоядерных элементов резко отличает картину ДАП от изменений, происходящих при ушибе головного мозга. Спустя 2-3 недели наблюдается фрагментация и демиелинизация поврежденных аксонов. Причем процесс демиелинизации имеет тенденцию к распространению по проводящим путям, и чем более длительно протекает кома и вегетативное состояние, тем он более распространен.
Симптомы диффузного аксонального повреждения
Отличительной особенностью ДАП, в сравнении с клиникой других ЧМТ, выступает длительная умеренная или глубокая кома, возникающая сразу после получения травмы. У взрослых соотношение случаев умеренной комы к глубокой составляет 63% к 37%, у детей — 43% к 57%. Средняя длительность комы варьирует от 3 до 13 суток.
Типичными для комы при ДАП являются позно-тонические реакции диффузного характера, провоцируемые различными раздражителями, периодическое моторное возбуждение на фоне адинамии. Характерна стволовая симптоматика: снижение или полное выпадение фотореакции и корнеальных рефлексов, анизокория, различное расположение зрачков по горизонтали, расстройство дыхательного ритма и частоты дыхания. Кроме этого, в неврологическом статусе зачастую выявляется вариабельный спонтанный нистагм, ригидность мышц затылка и симптом Кернига, вегетативные симптомы (гипергидроз, артериальная гипертензия, гиперсаливация и пр.).
Варианты исходов диффузного аксонального повреждения
У выживших пациентов дальнейшее течение ДАП может идти в 2-х направлениях: выход из комы и переход в вегетативное состояние. В первом случае начинает происходить открывание глаз, сопровождающееся слежением и фиксацией взора. Оно может быть как спонтанным, так и спровоцированным различными раздражителями (звуковыми, болевыми). Постепенно происходит восстановление сознания, становится возможным исполнение простых инструкций, расширяется словесный контакт. Этот процесс сопровождается медленным регрессом неврологических проявлений.
Длительная кома в большинстве случаев приводит к переходу в вегетативное состояние, которое может иметь стойкий или транзиторный характер и продолжаться от 1-2 дней до нескольких месяцев. О наступлении вегетативного состояния говорит открывание глаз, не сопровождающееся фиксацией взора и слежением. Появляются признаки разобщения полушарных и стволовых структур — вариабельные, необычные, изменяющиеся очаговые симптомы. При стойких вегетативных состояниях развиваются нейротрофические расстройства (в т. ч. пролежни) и вегето-висцеральные нарушения (тахикардия, гипертермия, гиперемия лица, тахипноэ и др.). Существенную роль в возникновении последних играет появляющееся как осложнение поражение соматических органов (полиорганная недостаточность) и интеркуррентные инфекции (пневмония, пиелонефрит, сепсис).
Диагностика диффузного аксонального повреждения
В пользу ДАП свидетельствует механизм полученной ЧМТ с угловым ускорением головы, наступление комы сразу после травмы и характерные особенности ее клиники. Отличительным признаком является также отсутствие застойных изменений дисков зрительных нервов при офтальмоскопии пациентов с ДАП даже в случае продолжительной комы. Однако диагностировать ДАП клинически неврологу и травматологу достаточно сложно.
Лечение диффузного аксонального повреждения
Пациентам с ДАП в состоянии комы необходимы длительная ИВЛ, парентеральное питание и интенсивная терапия, направленная на поддержание гомеостаза и основных систем организма, купирование отека мозга, предупреждение инфекционных осложнений. В случае эпизода выраженного моторного возбуждения иногда приходится прибегать к лечебному использованию наркоза. После выхода из комы целесообразно раннее начало психостимулотерапии для скорейшего регресса психоэмоциональных расстройств, ЛФК для восстановления двигательной активности и профилактики контрактур суставов, логопедической коррекции нарушений речи. С целью улучшения функционирования ЦНС назначают ноотропные (ницерголин, пирацетам, кортексин, гамма-аминомасляная к-та) и сосудистые (винпоцетин, циннаризин) препараты. При наличии показаний в схему лечения включают антихолинэстеразные (неостигмин, галантамин) средства и нейромедиаторы (левадопу, пирибедил).
Хирургическое лечение не показано. Оно проводится только при наличии сопутствующих внутричерепных повреждений (субдуральных или внутримозговых гематом, очагов размозжения, вдавленных переломов черепа и т. п.), опасных развитием сдавления головного мозга.
Прогноз диффузного аксонального повреждения
Исход ДАП зависит от степени его тяжести. Последнее время высказано предположение о возможной регенерации аксонов у детей и пострадавших молодого возраста, в пользу чего свидетельствует происходящее со временем частичное восстановление неврологических и психических функций у перенесших ДАП. Однако, чем более длительно протекает кома и чем более грубой неврологической симптоматикой она сопровождается, тем больше вероятность выраженной инвалидизации в случае выживания пострадавшего. Диффузное аксональное повреждение с комой длительностью не более 7 суток заканчивается хорошим восстановлением или умеренной инвалидизацией. ДАП с комой дольше 8 суток, как правило, приводит к грубой инвалидизации или переходу в вегетативное состояние.
Резидуальными остаточными явлениями после перенесенного ДАП выступают парезы и параличи, мнестические нарушения, психические расстройства, нарушения речи, бульбарный синдром, экстрапирамидные расстройства. У пациентов, вышедших из вегетативного состояния, преобладает экстрапирамидная симптоматика: вторичный паркинсонизм и мелкие гиперкинезы, сопровождающаяся выраженными нарушениями психики (деменцией, аффективными расстройствами, амнестической спутанностью, аспонтанностью). Стойкое вегетативное состояние приводит к летальному исходу вследствие истощения нейромедиаторных реакций и возникновения осложнений соматического характера.
Дефиниция . К диффузному аксональному повреждению (ДАП) головного мозга относят распространенные разрывы аксонов в сочетании с мелкоочаговыми геморрагиями, которые обусловлены травмой преимущественно инерционного типа (по типу замедления-ускорения); при этом наиболее характерными территориями аксональных и сосудистых нарушений являются ствол мозга, мозолистое тело, паравентрикулярные зоны и белое вещество больших полушарий, одновременно возможны скользящие парасагиттальные ушибы мозга. В настоящее время ДАП рассматривается как ведущая причина посттравматической летальности и инвалидизации.
В клинических исследованиях показано преобладание ДАП при автодорожных травмах, а также приводятся случаи возникновения ДАП в условиях множественных ударов по голове.
ДАП может возникать и без непосредственного контакта головы с твердым тупым предметом. Достаточно лишь углового ускорения порядка 0,75 - 1 рад/с (это объясняет частое отсутствие перелома черепа и даже повреждений мягких тканей головы у пострадавших с диффузной аксональной травмой). При этом угловое ускорение головы, приданное в сагиттальной плоскости, приводит преимущественно к повреждению кровеносных сосудов с образованием внутримозговых геморрагий, а ускорение головы в боковой или косой плоскости приводит к избирательному повреждению аксонов с изначальной травматической комой.
J.H. Adams и соавт. (1982г.) по распространенности повреждений предложили выделять 3 типа тяжести ДАП- легкую, среднюю и тяжелую.
Первый тип — легкая — поражение распространяется на парасагиттальные отделы лобных долей, перивентрикулярные отделы височных долей и, менее вероятно, теменные и затылочные доли, внутреннюю и наружную капсулы, мозжечок.
Второй тип — средняя — поражения первого типа сопровождаются вовлечением мозолистого тела, его валика и тела. В процесс могут быть вовлечены обе стороны мозолистого тела. Встречается у
Третий тип — тяжелая.
К повреждениям, характерным для второго типа, присоединяются поражения ростральных отделов ствола мозга (верхние мозжечковые ножки, медиальная петля, кортикоспинальные тракты).
Неврологическая симптоматика .
Состояние сознания. Характерной особенностью клинической картины ДАП тяжелой степени является длительное коматозное состояние с момента травмы с тесной зависимостью между глубиной и продолжительностью комы. Выключение сознания сопровождается генерализованными позно-тоническими реакциями с симметричной либо асимметричной децеребрацией или декортикацией как спонтанными, так и легко провоцируемыми болевыми и другими раздражениями. Кома при ДАП часто сопровождается периодическим двигательным возбуждением, сменяющимся адинамией. Иногда степень двигательного возбуждения такова, что для его купирования необходим лечебный наркоз.
Ригидность затылочных мышц и симптом Кернига - обычные находки у пострадавших с ДАП. При этом они имеют преимущественно не оболочечный, а подкорково-стволовый генез. Следует отметить, что при ДАП особенно ярко выступают вегетативные расстройства: артериальная гипертензия, гипертермия, гипергидроз, гиперсаливация и др. В большинстве наблюдений тяжелого ДАП выражены нарушения частоты и ритма дыхания, требующие искусственной вентиляции легких.
Изменения мышечного тонуса. В остром периоде ДАП обычно выявляются чрезвычайно вариабельно - от диффузной мышечной гипотонии до горметонии. Для ДАП характерен динамизм мышечного тонуса с его асимметрией и диссоциацией по продольной оси тела, а также разнообразными сочетаниями пирамидных, экстрапирамидных и мозжечковых компонентов.
Патологоанатомический диагноз ДАП может быть верифицирован при обязательном наличии трех типов повреждений мозга, характерных для этого вида ЧМТ: диффузное повреждение аксонов; очаговое повреждение мозолистого тела; очаговое повреждение дорсолатерального квадранта оральных отделов ствола мозга, переходящее на ножку мозжечка. Характерными территориями аксональных и сосудистых нарушений являются ствол мозга, мозолистое тело, белое вещество больших полушарий, а также паравентрикулярные зоны. Основными микроскопическими признаками поражения аксонов являются: аксональные шары, микроглиальные звезды, дегенерация длинных трактов. При макроскопическом исследовании в 66% случаев можно обнаружить и зменения в веществе головного мозга. Это могут быть очаговые кровоизлияния в валик и тело мозолистого тела, ростральные отделы ствола головного мозга. Локальные повреждения мозолистого тела могут захватывать всю толщину его валика. Они могут достигать размеров нескольких сантиметров в сагиттальной плоскости. Повреждения ствола мозга чаще всего локализуются в дорсолатеральном квадранте ростральной части ствола, в области верхних мозжечковых ножек и нижних бугорков. Локальные повреждения редко обнаруживаются на уровне продолговатого мозга.
Зоны геморрагических поражений претерпевают в течение нескольких месяцев последовательные изменения, превращаясь у пациентов с большим сроком переживания в маленькие кисты, выстланные гемосидерином. Характерной особенностью клинического течения диффузного аксонального повреждения мозга является переход из длительной комы в стойкое или транзиторное вегетативное состояние, о наступлении которого свидетельствует открывание глаз спонтанно либо в ответ на различные раздражения (при этом нет признаков слежения, фиксации взора или выполнения хотя бы элементарных инструкций). Вегетативное состояние при ДАП длится от нескольких суток до нескольких месяцев и отличается развертыванием нового класса неврологических признаков — симптомов функционального и/или анатомического разобщения больших полушарий и ствола мозга. При отсутствии каких-либо проявлений функционирования первично грубо неповрежденной коры мозга растормаживаются подкорковые, орально-стволовые, каудально-стволовые и спинальные механизмы. Хаотичная и мозаичная автономизация их деятельности обусловливает появление необычных, разнообразных и динамичных глазодвигательных, зрачковых, оральных, бульбарных, пирамидных и экстрапирамидных феноменов.
Сегментарные стволовые рефлексы активизируются на всех уровнях. Восстанавливается живая реакция зрачков на свет. Хотя анизокория может сохраняться, но преобладает сужение зрачков с обеих сторон, нередко с изменчивым их спонтанным или — в ответ на световые раздражения — парадоксальным расширением. Глазодвигательные автоматизмы проявляются в виде медленно плавающих движений глазных яблок в горизонтальной и вертикальной плоскостях; дивергенция сопровождается меняющимся разностоянием глазных яблок по вертикали. Отмечаются спазмы взора (чаще вниз), Болевые и особенно позные раздражения иногда приводят к тоническому сведению глаз и появлению крупного конвергирующего нистагма.
На фоне пирамидно-экстрапирамидного синдрома с двусторонними изменениями мышечного тонуса и миотатических рефлексов спонтанно или в ответ на различные раздражения, в том числе пассивную перемену положения тела. Может развертываться гамма позотонических и некоординированных защитных реакций: приводящие тонические спазмы в конечностях, повороты корпуса, повороты и наклоны головы, пароксизмальное напряжение мышц передней брюшной стенки, тройное укорочение ног, крупноамплитудные движения и сложно-вычурные позы рук, двигательные стереотипии и тремор кистей и др. При этом следует отметить их асимметричность, пародоксальность распространения и неадекватность предъявляемым стимулам. Например, на сильное болевое раздражение грудины какая-либо реакция конечностей отсутствует, а в ответ на обычное вызывание коленного рефлекса неожиданно возникает сведение и флексия рук.
Формула инвертированных реакций многократно меняется у одного и того же больного в течение даже короткого промежутка времени. Среди бесконечного множества патологических рефлексов, обнаруживаемых при ДАП, могут встречаться и неописанные в литературе варианты например, феномен двусторонней ирритации брюшных рефлексов на фоне тетрапареза с угнетением миотатических рефлексов и т.п.).
В клинике стойких вегетативных состояний вследствие ДАП, наряду с активизацией спинальных автоматизмов, проявляются и признаки полинейропатии спинномозгового и корешкового генеза (фибрилляции мускулатуры конечностей и туловища, гипотрофии мышц кисти, распространенные нейротрофические расстройства).
На описанном фоне при ДАП могут развертываться и пароксизмальные состояния сложной структуры с яркими вегетовисцеральными слагаемыми — тахикардией, тахипноэ, гипертермией, гиперемией и гипергидрозом лица и пр.
Основным клиническим проявлением ДАП является длительное коматозное состояние, возникающее непосредственно в момент травмы и имеющее тенденцию к медленному восстановлению (обычно с плохим прогнозом), в некоторых случаях с переход из длительной комы в стойкое или транзиторное вегетативное состояние, о наступлении которого свидетельствует открывание глаз спонтанно или в ответ на различные раздражения (при этом нет признаков слежения, фиксации взора или выполнения хотя бы элементарных инструкций). Тяжесть состояния пострадавших и исходы ДАП зависят не только от степени распространенности первичного повреждения аксонов, но и от выраженности вторичных интракраниальных факторов (отек, набухание, нарушение метаболизма мозга) и присоединения экстра-краниальных осложнений.
Диагностика . Распознавание ДАП основывается на учете биомеханики ЧМТ. Если имели место автотравма, кататравма или баротравма, то это серьезный аргумент в пользу ДАП. Коматозное состояние пострадавшего, наступившее сразу после ЧМТ, с выраженными нарушениями стволовых функций, генерализованными позно-тоническими реакциями и характерной симметричной или асимметричной децеребрацией или декортикацией дает все основания предполагать именно ДАП. При определенном опыте клинический диагноз ДАП вполне возможен. Однако его всегда следует подкрепить КТ- или МРТ-исследованием.
На компьютерной томограмме (КТ) ДАП характеризуется увеличением объема мозга различной степени (вследствие его отека, набухания, гиперемии) со сдавлением боковых и третьего желудочка, субарахноидальных конвекситальных пространств, а также цистерн основания мозга. При этом часто выявляются мелкоочаговые геморрагии в белом веществе полушарий мозга, мозолистом теле, а также в подкорковых и стволовых структурах. Вместе с тем еще в остром периоде обнаруживается довольно типичный для ДАП феномен скопления жидкости (с плотностными характеристиками ликвора) над лобными долями, преимущественно в передних отделах с одной или обеих сторон. При легких и среднетяжелых формах ДАП на КТ выявляются лишь признаки незначительного увеличения объема мозга либо компьютерная картина неотличима от нормальной.
Магнитно-резонансная томография (МРТ) при ДАП обычно более информативна, чем КТ, четко визуализируя повреждения мозолистого тела, ствола, других образований. Наиболее частая находка - разные по размерам гиперинтенсивные участки на границе серого и белого вещества, в паравентрикулярных зонах, мозолистом теле, в стволе мозга. В дальнейшем интенсивность их изображения снижается. При мелких кровоизлияниях в местах поражения аксонов на томограммах по Т1 могут обнаруживаться признаки наличия дериватов окисления гемоглобина, особенно четко они выявляются при использовании режима SWAN.
Принципы лечения . ДАП не относится к хирургически значимым формам ЧМТ. Поэтому пострадавшие в остром периоде ДАП, подтвержденного КТ- или МРТ-исследованием, не подлежат оперативному вмешательству, в каком бы тяжелом состоянии они ни находились. Показания к хирургии при ДАП возникают лишь при обнаружении сопутствующих очаговых повреждений (вдавленные переломы, оболочечные и внутримозговые гематомы и др.), если они вызывают угрожающее сдавление головного мозга. В случаях неуправляемой внутричерепной гипертензии также появляется резон для декомпрессивной трепанации черепа.
Находящиеся в коме пострадавшие с ДАП нуждаются в проведении длительной искусственной вентиляции легких, для чего осуществляется трахеостомия. Комплексная интенсивная терапия включает поддержание обменных процессов с использованием энтерального (зондового или через гастростомию) и парентерального питания, коррекцию нарушений кислотно-основного и водно-электролитного балансов, нормализацию осмотического и коллоидного давления, системы гомеостаза, предупреждение пролежней, обеспечение работы тазовых органов. Для профилактики и лечения инфекционно-воспалительных осложнений необходимо назначение антибактериальных препаратов с учетом чувствительности микрофлоры. Целесообразно раннее включение психостимулирующей терапии для восстановления эмоциональной и психической сферы, лечебной гимнастики для борьбы с парезами и предупреждения вторичных контрактур, логопедических занятий для коррекции речевых нарушений. Для нормализации и улучшения общего состояния больного, компенсации нарушенных мозговых функций и ускорения темпа восстановления важно длительное систематическое назначение ноотропных, сосудистых препаратов, средств, влияющих на тканевый обмен; по показаниям – нейромедиаторов и антихолинэстеразных лекарств. Необходимости в применении гормональных препаратов при ДАП обычно не возникает.
1. Лебедев, В. В. Диффузное аксональное повреждение головного мозга / В. В. Лебедев, П. В. Волков //Нейрохирургия. – 2005. – № 3. – С. 10–15.
2. Коновалова, А. Н. Клиническое руководство по черепно-мозговой травме / А. Н. Коновалова. –М.,2010. – Т. 2, глава 20. – 500 с.
3. Лихтерман, Л. Б. Диффузное аксональное повреждение головного мозга (ДАП)/Л. Б. Лихтерман, А. Чабулов // Клиническая неврология. – 2012.
4. Гусева, Е. И. Национальное руководство / Е. И. Гусева, А. Н. Коновалова // Неврология. – М.,2009.– 1040 с.

Диффузное аксональное повреждение головного мозга (далее ДАП) – это черепно-мозговая травма, результатом которой является разрыв или повреждение аксонов (отростков нервных клеток), сообщающих нервные импульсы клеткам ЦНС, органам и тканям.
ДАП, зачастую, ведет к коме, в результате которой человек может перейти в вегетативное состояние.
Диффузия головного мозга чаще происходит с молодыми людьми, которые попадают в дорожно-транспортные происшествия, становятся жертвами драк и избиений с повреждением головного мозга, а также детьми, у которых и кома намного глубже, и неврологические нарушения грубее.
Вариант этой ЧМТ был впервые описан в 1956 за рубежом, а само название появилось в 1982 году. Состояние при ДАП тяжелое, протекающее в длительной коме, которая сразу возникает после травмы и характеризуется длительным течением.
Аксоны, поврежденные или разорванные в результате ЧМТ, и мелкие кровоизлияния равномерно распределяются по церебральным структурам, при этом нарушается иннервация всех зависимых органов. Самые распространенные места повреждений:
- ствол мозга;
- белое вещество;
- мозольное тело;
- волокна перивентрикулярные.
Диффузная травма головного мозга – это всегда серьезнейшее состояние с перспективой перехода в вегетативное состояние, нередок и смертельный исход.
Причины и морфология ДАП

Самые распространенные причины ЧМТ при ДАП:
- сильный ушиб о лобовые стекла в ДТП;
- падение;
- удар тяжелым предметом;
- синдром сотрясения у детей, при котором мозг подвергается сильному ушибу впоследствии резкой тряски, а также избиения, падения.
Синдром ДАП является результатом ушибов, вызванных угловым ускорением головы. При этом может и не быть прямого столкновения с объектом травмы.
Вследствие этого у некоторых пациентов не наблюдается переломов черепа и других видимых ранений, что несколько затрудняет диагностику. Статистика говорит о том, что именно повреждение по косой ведет к повреждению аксонов и возникновению ДАП.
Морфологически для этой травмы характерны три следующих очага повреждения:
- головной мозг;
- мозольное тело;
- стволовой мозг и диффузно распределенные разрывы.
Первые два очаговых признака – макроскопические, которые располагаются в виде гематомы до пяти мм, выглядящие как надорванная ткань с окровавленными краями. Через несколько дней после ЧМТ, очаг пигментируется и затем рубцуется. Рана в мозолистом теле может разрешиться образованием сосудистой кисты.

Аксональные нарушения при травме
Особенности клинической картины
Кома при диффузном повреждении головного мозга продолжается до трех недель и проявляется следующими симптомами:

- рефлекс зрачка нарушается;
- происходит паралич взгляда;
- дыхательный ритм меняется;
- повышается тонус мышц;
- появляется парез ног и рук;
- диагностируется гипертония;
- появляется фебрильная или субфебрильная температура и другие вегетативные расстройства.
Когда пациент с ДАП выходит из комы, он оказывается в вегетативном состоянии со следующими симптомами:
- глаза открываются на раздражители или самостоятельно;
- взгляд не сконцентрирован и не следует за движущимися предметами.
Вегетативное состояние, сопровождающееся нарушением рефлексов и симптомами разъединения функций мозговых полушарий, может продолжаться, в среднем, от нескольких дней до нескольких лет. Чем больше нахождение в нем, тем скорее появляются такие признаки полиневропатии, как:
- ослабление кистей рук;
- хаотическое движение мышц;
- расстройства нейротрофики;
- учащение пульса;
- отеки;
- тахипноэ и др.
После выхода из вегетативного состояния личность выпадает. Основные признаки нарушений после выхода:
- экстрапирамидные расстройства;
- расстройства психики, проявляющиеся отсутствием интереса к окружающей пациента действительности, агрессия, амнезия, слабоумие.
Степени поражения
Диффузное аксональное повреждение головного мозга бывает трех степеней тяжести:
- легкой – продолжительность комы от 6 до 24 часов, ЧМТ незначительна;
- средней– кома больше 24 часов, но черепно-мозговая травма умеренная;
- тяжелой – длительная кома, поражения значительные, происходит сдавливание мозга.
Тяжелая степень характеризуется массовым повреждением аксонов, которое приводят к кровоизлияниям в мозг. ДАП при этом может приводить к коме, продолжающейся годами и летальному исходу.
Начальное состояние мозга после выхода из такой комы восстановить не представляется возможным, единицы вернулись к более-менее нормальной жизни после таких повреждений.
Постановка диагноза
Диагноз диффузное поражение головного мозга ставится после компьютерной томографии, результаты которой в остром периоде отличаются увеличением объема мозговых полушарий, уменьшением или сдавливанием боковых расстояний и основания мозга. В белом веществе, стволе и мозолистом теле находятся мелкие кровоизлияния.
При обследовании наблюдается молниеносное развитие признаков ДАП и дегенерации.
ЭЭГ при синдроме ДАП выявляет изменения в подкорке и стволе мозга, диэнцефальный синдром. В анализе крови отмечается резкое повышение серотонина, значительное уменьшение дофамина и скачок адреналина, что предполагает терапию, направленную на снижение симпатико-адреналиновых симптомов.
В результате КТ определяют повышено внутричерепное давление или, наоборот, понижено либо отсутствует. В таком случае подключают датчик. Если на КТ отток ликвора в норме, то и внутричерепное давление будет в норме.

Поддержка состояния пострадавшего
После диффузной травмы головного мозга нередко диагностируются субдуральные ликворные скопления над большими полушариями мозга, которые в дальнейшем рассасываются, удалять хирургически их не надо.
Аксональное повреждение головного мозга чаще всего лечится консервативно. Нейрохирургическая операция проводится при сочетании разрывов и повреждений аксонов с очаговыми повреждениями, усиливающими сдавливание и провоцирующими гидроцефальный синдром.
В коме пациента подключают к ИВЛ, кормят парентерально и вводят следующие лекарства:
- для установления правильного кислотно-щелочного и водно-электролитного баланса;
- ноотропные и вазоактивные;
- устраняющие гипертензию или гипотонию;
- антибиотики для исключения сопутствующих инфекций.
Для возобновления психэмоциональной сферы вводят прием психостимуляторов.

После выхода из комы:
- вводят ноотропы и сосудистые лекарства для нормализации и улучшения состояния ЦНС, ноотропы также важны для последующей реабилитации;
- назначают препараты для улучшения метаболизма и биостимуляторы;
- проводят лечебную физкультуру для профилактики парезов;
- пациент занимается с логопедом.
Гормональные препараты при ДАП не назначают по ненадобности. После операции, если она все же состоялась (произошло сдавление головного мозга при сопутствующих травмах), вводят препараты, препятствующие образованию отеков, сосудистые средства, ноотропы, антихолинэстеразные, психотропные (во избежание развития агрессии и депрессии) и нейромедиаторы.
В период восстановления проводится такая же терапия, как и после выхода из комы.
Исход тяжелой травмы и ее последствия
Прогноз и последствия диффузного аксонального повреждения зависит от степени поражения аксонов головного мозга и тяжести вторичных признаков, таких как повышенное внутричерепное давление, гипергидроз, разбухание мозговых оболочек, психические нарушения, развитие слабоумия и т. д.
Исход также зависит от того как помогают лечебные методы, направленные на ликвидацию последствий ДАП – вторичные повреждения и осложнения.
Прогноз предполагает, что чем больше человек находился в коматозном состоянии, тем более риск развития неблагоприятных поражений, вплоть до летального исхода. Шансов на восстановление будет также минимум.

Но, нужно сказать, что иногда восстановиться полностью или почти полностью, вернуть психические функции, вернуться к нормальной деятельности, убрать все неврологические нарушения можно, даже если человек находился в коме третьей степени (тяжелой), а после продолжительное время пребывал в вегетативном состоянии. Тенденция к самовосстановлению всегда присутствует у мозга, известны и более тяжелые нарушения, при которых он восстанавливался.
Но, к сожалению, чаще у выживших людей последующее течение синдрома ДАП может идти по двум сценариям:
- выход из коматозного состояния;
- переход в вегетативное состояние.
При первом варианте глаза больного открываются, и происходит слежение за предметами и фиксация взгляда на объекте. Это может иметь как спонтанный выход, так и направляемый организованными раздражителями, звуком и болевыми манипуляциями.
Затем пациент восстанавливает сознание, выполняет обращенные к нему просьбы, словесный багаж расширяется, он начинает общаться. Неврологические патологии при этом медленно регрессируют.
У больных, которые вышли из вегетативного состояния, развиваются экстрапирамидальные симптомы, сопровождающиеся психическими нарушениями (слабоумие, лабильность настроения, аспонтанность, спутанность сознания). При втором варианте летальный исход через определенное время неизбежен из-за истощения нейромедиаторов и соматических осложнений.
Современные исследования подтверждают регенерацию аксонов у детей и молодых людей, у которых мозг еще не завершил формирование. Происходит восстановление неврологических и психических процессов. При продолжительной коме оно проблематично, инвалидизация гарантирована.
Диффузные повреждения, в отличие от очаговых, поражают весь мозг. Самой мягкой формой является сотрясение; гораздо более тяжелая форма — диффузное аксональное повреждение.
Находками при поступлении после сотрясения могут быть и другие признаки, некоторые из которых часто пропускаются неопытными медработниками. Они включают бессмысленный взгляд (выражение лица человека, сбитого с толку), замедленный речевой и двигательный ответ (замедленный ответ на вопросы или замедленное выполнение инструкций), спутанность и неспособность сосредоточиться (пациента легко сбить с толку, он испытывает замешательство при выполнении обычных действий), дезориентацию (пациент идет в неправильном направлении, не ориентирован во времени, дате, месте), невнятность или непоследовательность речи (делает несвязные или непонятные заявления), выраженное явное отсутствие координации (спотыкание, неспособность идти следом/целенаправленно, не соответствующие обстоятельствам эмоции (смятение, плач без видимой причины), нарушения памяти (проявляющиеся при повторении одних и тех же вопросов, или неспособность запомнить и вспомнить в течение пяти минут три слова из трех или три предмета из трех), а также любой период потери сознания (паралитическая кома, невозможность пробуждения).
В зависимости от применения, ШКГ может выявить или не выявить пациентов со спутанностью или амнезией. По этой причине могут присутствовать клинические признаки сотрясения, а ШКГ составить 15. Существуют тесты на признаки сотрясения, амнезии и спутанности, но в настоящее время в повседневной практике большинства отделений неотложной помощи (ОНП) они не используются.
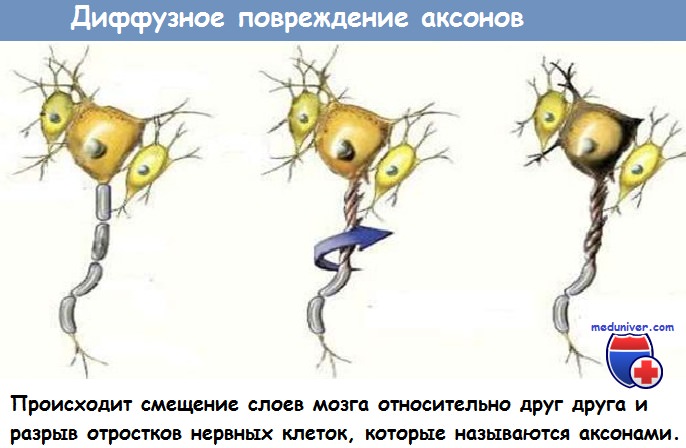
Диффузное аксональное повреждение
Даже при быстрой эвакуации объемных образований, многие пациенты остаются в вегетативном состоянии или с тяжелой инвалидностью в течение длительного времени после повреждения. Другие пациенты могут страдать от глубоких неврологических нарушений, несмотря на то что данные первоначальной КТ были относительно невыразительными. Частой причиной этих нарушений служит диффузное аксональное повреждение (ДАП).
При внезапном повороте головы механические силы, действующие на длинные аксональные цилиндры, могут вызвать напряжение некоторых аксонов и определенные структурные нарушения.
Хотя непременно происходит немедленный травматический разрыв аксонов, значительная часть нарушений происходит позже. Большинство аксонов, которые, в конечном счете, будут повреждены, сохраняют свою непрерывность непосредственно после травмы. Через 5-15 минут после повреждения структура аксонов начинает разрушаться с последующим функциональным изменением в микротрубочках. Через 2-6 часов нейрофиламенты начинают уплотняться и их боковые ответвления разрушаются. В то же самое время активируется кальцийчувствительная протеаза кальпаин. Для завершения процесса кальпаину требуется всего от четырех часов до нескольких дней, нейрофиламенты разрушаются, и происходит аксотомия.
Вероятно, при разрушении достаточного количества проводящих путей в мозге из-за разъединения аксонов может развиться глубокая неврологическая недостаточность. В настоящее время нет эффективного лечения диффузного аксонального повреждения. Тем не менее, если аксон поврежден, но не разорван, то обеспечение оптимальной внутренней среды для заживления может позволить ему восстановиться, тогда как вторичные повреждения могут решить его печальную судьбу.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

