Что означает реферат назначение в анализах
Обновлено: 04.07.2024
Мокрота – отделяемый из легких и дыхательных путей (трахеи и бронхов) патологический секрет. Общий анализ мокроты – лабораторное исследование, которое позволяет оценить характер, общие свойства и микроскопические особенности мокроты и дает представление о патологическом процессе в дыхательных органах.
Для чего используется этот анализ?
- Для диагностики и оценки патологического процесса в легких и дыхательных путях.
Когда назначается анализ?
- При заболеваниях органов дыхания, которые сопровождаются кашлем и выделением мокроты.
Синонимы русские
Клинический анализ мокроты.
Синонимы английские
Метод исследования
Единицы измерения
Мг/дл (миллиграмм на децилитр),
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Мокрота – это патологический секрет легких и дыхательных путей (бронхов, трахеи, гортани), который отделяется при откашливании. У здоровых людей мокрота не выделяется. В норме железы крупных бронхов и трахеи постоянно образовывают секрет в количестве до 100 мл/сут., который проглатывается при выделении. Трахеобронхиальный секрет представляет собой слизь, в состав которой входят гликопротеины, иммуноглобулины, бактерицидные белки, клеточные элементы (макрофаги, лимфоциты, слущенные клетки эпителия бронхов) и некоторые другие вещества. Данный секрет обладает бактерицидным эффектом, способствует выведению вдыхаемых мелких частиц и очищению бронхов. При заболеваниях трахеи, бронхов и легких усиливается образование слизи, которая отхаркивается в виде мокроты. У курильщиков без признаков заболеваний органов дыхания также обильно выделяется мокрота.
Клинический анализ мокроты является лабораторным исследованием, которое позволяет оценить характер, общие свойства и микроскопические особенности мокроты. На основании данного анализа судят о воспалительном процессе в органах дыхания, а в некоторых случаях ставят диагноз.
При клиническом исследовании мокроты анализируются такие показатели, как количество мокроты, её цвет, запах, характер, консистенция, наличие примесей, клеточный состав, количество волокон, определяется присутствие микроорганизмов (бактерий, грибов), а также паразитов.
Мокрота по составу неоднородна. Она может содержать слизь, гной, серозную жидкость, кровь, фибрин, причем одновременное присутствие всех этих элементов не обязательно. Гной образуют скопления лейкоцитов, возникающие в месте воспалительного процесса. Воспалительный экссудат выделяется в виде серозной жидкости. Кровь в мокроте появляется при изменениях стенок легочных капилляров или повреждениях сосудов. Состав и связанные с ним свойства мокроты зависят от характера патологического процесса в органах дыхания.
Микроскопический анализ дает возможность под многократным увеличением рассмотреть присутствие различных форменных элементов в мокроте. Если микроскопическое исследование не выявило наличия патогенных микроорганизмов, это не исключает присутствия инфекции. Поэтому при подозрении на бактериальную инфекцию одновременно рекомендуется выполнять бактериологическое исследование мокроты с определением чувствительности возбудителей к антибиотикам.
Материал для анализа собирается в стерильный одноразовый контейнер. Пациенту необходимо помнить, что для исследования нужна мокрота, выделенная при откашливании, а не слюна и слизь из носоглотки. Собирать мокроту нужно утром до приема пищи, после тщательного полоскания рта и горла, чистки зубов.
Результаты анализа должны оцениваться врачом в комплексе с учётом клиники заболевания, данных осмотра и результатов других лабораторных и инструментальных методов исследования.
Для чего используется исследование?
- Для диагностики патологического процесса в легких и дыхательных путях;
- для оценки характера патологического процесса в дыхательных органах;
- для динамического наблюдения за состоянием дыхательных путей пациентов с хроническими заболеваниями органов дыхания;
- для оценки эффективности проводимой терапии.
Когда назначается исследование?
- При заболеваниях легких и бронхов (бронхитах, пневмонии, бронхиальной астме, хронической обструктивной болезни легких, туберкулезе, бронхоэктатической болезни, новообразованиях органов дыхания, грибковой или глистной инвазии легких, интерстициальных заболеваниях легких);
- при наличии кашля с выделением мокроты;
- при уточненном или неясном процессе в грудной клетке по данным аускультации или рентгенологического обследования.
Что означают результаты?
Количество мокроты при разных патологических процессах может составлять от нескольких миллилитров до двух литров в сутки.
Незначительное количество мокроты отделяется при…
- острых бронхитах,
- пневмониях,
- застойных явлениях в легких, в начале приступа бронхиальной астмы.
Большое количество мокроты может выделяться при…
- отеке легких,
- нагноительных процессах в легких (при абсцессе, бронхоэктатической болезни, гангрене легкого, при туберкулезном процессе, сопровождающимся распадом ткани).
По изменению количества мокроты иногда можно оценить динамику воспалительного процесса.
Цвет мокроты
Чаще мокрота бесцветная.
Зеленый оттенок может свидетельствовать о присоединении гнойного воспаления.
Различные оттенки красного указывают на примесь свежей крови, а ржавый – на следы распада эритроцитов.
Ярко-желтая мокрота наблюдается при скоплении большого количества эозинофилов (например, при бронхиальной астме).
Черноватая или сероватая мокрота содержит угольную пыль и наблюдается при пневмокониозах и у курильщиков.
Мокроту могут окрашивать и некоторые лекарственные средства (например, рифампицин).
Запах
Мокрота обычно не имеет запаха.
Гнилостный запах отмечается в результате присоединения гнилостной инфекции (например, при абсцессе, гангрене легкого, при гнилостном бронхите, бронхоэктатической болезни, раке легкого, осложнившемся некрозом).
Характер мокроты
Слизистая мокрота наблюдается при катаральном воспалении в дыхательных путях, например, на фоне острого и хронического бронхита, трахеита.
Серозная мокрота определяется при отеке легких вследствие выхода плазмы в просвет альвеол.
Слизисто-гнойная мокрота наблюдается при бронхите, пневмонии, бронхоэктатической болезни, туберкулезе.
Гнойная мокрота возможна при гнойном бронхите, абсцессе, актиномикозе легких, гангрене.
Кровянистая мокрота выделяется при инфаркте легких, новообразованиях, травме легкого, актиномикозе и других факторах кровотечения в органах дыхания.
Консистенция мокроты зависит от количества слизи и форменных элементов и может быть жидкой, густой или вязкой.
Плоский эпителий в количестве более 25 клеток указывает на загрязнение материала слюной.
Клетки цилиндрического мерцательного эпителия – клетки слизистой оболочки гортани, трахеи и бронхов; их обнаруживают при бронхитах, трахеитах, бронхиальной астме, злокачественных новообразованиях.
Альвеолярные макрофаги в повышенномколичестве в мокроте выявляют при хронических процессах и на стадии разрешения острых процессов в бронхолегочной системе.
Лейкоциты в большом количестве выявляются при выраженном воспалении, в составе слизисто-гнойной и гнойной мокроте.
Эозинофилы обнаруживаются при бронхиальной астме, эозинофильной пневмонии, глистных поражениях легких, инфаркте легкого.
Эритроциты. Обнаружение в мокроте единичных эритроцитов диагностического значения не имеет. При наличии свежей крови в мокроте выявляются неизмененные эритроциты.
Клетки с признаками атипии присутствуют при злокачественных новообразованиях.
Эластические волокна появляются при распаде ткани легкого, которое сопровождается разрушением эпителиального слоя и освобождением эластических волокон; их обнаруживают при туберкулезе, абсцессе, эхинококкозе, новообразованиях в легких.
Коралловидные волокна выявляют при хронических заболеваниях (например, при кавернозном туберкулезе).
Обызвествленные эластические волокна – эластические волокна, пропитанные солями кальция. Их обнаружение в мокроте характерно для туберкулеза.
Спирали Куршмана образуются при спастическом состоянии бронхов и наличии в них слизи; характерны для бронхиальной астмы, бронхитов, опухолей легких.
Кристаллы Шарко – Лейдена – продукты распада эозинофилов. Характерны для бронхиальной астмы, эозинофильных инфильтратов в легких, легочной двуустки.
Мицелий грибов появляется при грибковых поражениях бронхолегочной системы (например, при аспергиллезе легких).
Прочая флора. Обнаружение бактерий (кокков, бацилл), особенно в больших количествах, указывает на наличие бактериальной инфекции.
Что может влиять на результат?
Результаты анализа будут недостоверными при:
- неправильном сборе материала (например, сборе слюны, а не мокроты);
- попадании в материал посторонних веществ и биоматериалов;
- несвоевременной доставке материала в лабораторию (более двух часов после сбора мокроты).
Прием антибактериальных, противогрибковых или противогельминтных препаратов, влияющих на возбудителей инфекционного процесса в легких, изменяет характер мокроты.
Важные замечания
- При трудно отделяемой мокроте перед сдачей анализа могут быть назначены отхаркивающие препараты, обильное теплое питье, ингаляции с физиологическим раствором.
- Сбор мокроты необходимо осуществлять утром, до еды. Анализ мокроты будет достоверней, если перед сбором материала почистить зубы и прополоскать рот кипячёной водой, что позволит уменьшить количество бактерий в полости рта.
- Интерпретация результатов анализа должна осуществляться лечащим врачом с учетом клинических данных и других лабораторных и инструментальных обследований.
Также рекомендуется
Кто назначает исследование?
Пульмонолог, терапевт, педиатр, врач общей практики, ревматолог, фтизиатр, аллерголог, инфекционист, клинический миколог, онколог, паразитолог
Литература
- Лабораторные и инструментальные исследования в диагностике: Справочник / Пер. с англ. В. Ю. Халатова; под. ред. В. Н. Титова. – М.: ГЭОТАР-МЕД, 2004. – С. 960.
- Назаренко Г. И., Кишкун А. Клиническая оценка результатов лабораторных исследований. – М.: Медицина, 2000. – С. 84-87.
- Ройтберг Г. Е., Струтинский А. В. Внутренние болезни. Система органов дыхания. М.: Бином, 2005. – С. 464.
- Kincaid-Smith P., Larkins R., Whelan G. Problems in clinical medicine. – Sydney: MacLennan and Petty, 1990, 105-108.
Средний объем тромбоцитов (MPV), фл
Ширина распределения тромбоцитов по объему, (PDW), %
Скорость оседания эритроцитов (СОЭ), мм/ч
Как сдавать общий анализ крови и что для этого нужно?
Никаких сложных, строгих предписаний по поводу этого тестирования нету, но некоторые правила имеются:
- Для данного обследования используют капиллярную кровь, которую берут из пальца. Реже, по указаниям доктора,могут использовать кровь из вены.
- Анализ осуществляют утром. Пациенту запрещено употреблять пищу, воду за 4 ч. до взятия образца крови.
- Основные медицинские принадлежности, которые применяют для взятия крови – скарификатор, вата, спирт.
Что показывает общий анализ крови?
Общий (клинический) анализ крови показывает:
- количество эритроцитов,
- скорость оседания эритроцитов (СОЭ),
- содержание гемоглобина,
- количество лейкоцитов,
- лейкоцитарную формулу
- и другие показатели, на каждом из которых мы остановимся подробно.
Эритроциты так же известны под названием красные кровяные тельца. У человека в 1 мм³ крови содержится 4,5—5 млн. эритроцитов. Эритроциты крови содержат гемоглобин, переносят кислород и углекислоту. Повышение количества эритроцитов является признаком таких заболеваний, как лейкоз, хронические заболевания легких, врожденных пороков сердца. Анемия (снижение количества эритроцитов) может быть вызвана стрессом, повышенной физической нагрузкой, голоданием. Если же сразу определить причину снижения количества эритроцитов не удается, то лучше сходить к врачу-гематологу и пройти дополнительное обследование.
Значительное повышение содержания эритроцитов может говорить об эритремии (одно из заболеваний крови). Кроме того, повышение числа эритроцитов (эритоцитоз, полицитемия) наблюдается при острых отравлениях, когда из-за сильной рвоты и поноса наблюдается большой дефицит жидкости в организме; при ацидозах (из-за нарушения обмена веществ при обострении некоторых заболеваний); при потере жидкости по разным причинам (жара, болезнь, большая физическая нагрузка); при длительных сердечно-сосудистых или легочных заболеваниях, когда организм недостаточно снабжается кислородом и увеличивает количество эритроцитов в попытке все-таки доставить кислород к тканям; или при нахождении человека в высокогорье, когда ему перестает хватать кислорода.
Цветовой показатель - нормальное его значение у людей любого возраста составляет 0,85-1,15. Цветовой показатель крови является показателем степени насыщения эритроцитов гемоглобином и отражает соотношение между количеством эритроцитов и гемоглобина в крови. Когда его значения отличаются от нормы, то в основном это свидетельствует о наличии анемии. В данном случае анемии делятся на:
- гипохромные - цветной показатель меньше 0,85;
- гиперхромные - цветной показатель больше 1,15.
Однако анемии могут быть и нормохромные - когда цветовой показатель остается в пределах нормы.
Ретикулоциты - это молодые формы эритроцитов. У детей их больше, у взрослых меньше, потому что формирование и рост организма уже завершены. Увеличение количества ретикулоцитов может наблюдаться при анемиях или малярии. Снижение количества ретикулоцитов или их отсутствие является неблагоприятным признаком при анемиях, показывая, что костный мозг утратил способность производить эритроциты.
Скорость оседания эритроцитов (СОЭ) определяет, как быстро оседают эритроциты в пробирке, отделяясь от плазмы крови. У женщин норма СОЭ немного выше, чем у мужчин, при беременности СОЭ повышается. В норме величина СОЭ у мужчин не превышает 10 мм/час, а у женщин — 15 мм/час. Показатель СОЭ может меняться в зависимости от различных факторов, в том числе вследствие различных болезней.
Повышение СОЭ в анализе крови является одним из показателей, который заставляет врача предположить у пациента наличие острого или хронического воспалительного процесса (пневмония, остеомиелит, туберкулез, сифилис), а также повышение СОЭ характерно для отравления, инфаркта миокарда, травм, переломов костей, анемии, заболеваний почек, рака. Наблюдается оно и после проведенных операций, и вследствие приема некоторых лекарственных препаратов. Снижение СОЭ происходит при голодании, при снижении мышечной массы, при приеме кортикостероидов.
Гемоглобин - сложный железосодержащий белок, содержащийся в красных кровяных клетках – эритроцитах - животных и человека, способный обратимо связываться с кислородом, обеспечивая его перенос в ткани. Нормальным содержанием гемоглобина в крови человека считается: у мужчин 130—170 г/л, у женщин 120—150 г/л; у детей — 120—140 г/л. Гемоглобин крови участвует в транспорте кислорода и углекислого газа, поддерживает рН-баланс. Поэтому определение гемоглобина – одна из самых важных задач общего анализа крови.
Низкий гемоглобин (анемия) может быть результатом большой кровопотери, понижение гемоглобина происходит при нехватке железа, необходимого материала для строительства гемоглобина. Также пониженный гемоглобин (анемия) является следствием заболеваний крови и многих хронических заболеваний, с ними не связанных.
Уровень гемоглобина выше нормы может быть показателем многих заболеваний крови, при этом общий анализ крови также покажет увеличение эритроцитов. Повышенный гемоглобин характерен для людей с врожденными пороками сердца, легочно-сердечной недостаточностью. Повышение гемоглобина может быть вызвано физиологическими причинами – у летчиков после полетов, альпинистов, после значительной физической нагрузки уровень гемоглобина выше нормы.
Лейкоциты – это защитники нашего организма от чужеродных компонентов. В крови взрослого человека лейкоцитов содержится в среднем 4-9х10 9/л. Лейкоциты борются с вирусами и бактериями и очищают кровь от отмирающих клеток. Различают несколько видов лейкоцитов (моноциты, лимфоциты и др.). Подсчитать содержание этих форм лейкоцитов в крови позволяет лейкоцитарная формула.
У женщин некоторое повышение лейкоцитов в крови наблюдается также в период перед менструацией, во второй половине беременности и при родах.
Понижение числа лейкоцитов, которое может показать анализ крови, может быть свидетельством вирусных и бактериальных инфекций (грипп, брюшной тиф, вирусный гепатит, сепсис, корь, малярия, краснуха, эпидемический паротит, СПИД), ревматоидного артрита, почечной недостаточности, лучевой болезни, некоторых форм лейкоза, заболеваний костного мозга, анафилактического шока, истощения, анемии. Снижение количества лейкоцитов ожжет наблюдаться также на фоне приема некоторых лекарственных препаратов (анальгетиков, противовоспалительных средств).
Тромбоциты - эти клетки еще называют кровяными пластинами. Они самые маленькие по размеру клетки крови. Основная роль тромбоцитов - участие в процессах свертывания крови. В кровеносных сосудах тромбоциты могут располагаться у стенок и в кровотоке. В спокойном состоянии тромбоциты имеют дисковидную форму. При необходимости они становятся похожими на сферу и образуют специальные выросты (псевдоподии). С их помощью кровяные пластинки могут слипаться друг с другом или прилипать к поврежденной сосудистой стенке.
Снижение числа тромбоцитов наблюдается у женщин во время менструации и при нормально протекающей беременности, а увеличение происходит после физической нагрузки. Также количество тромбоцитов в крови имеет сезонные и суточные колебания. Обычно контроль тромбоцитов назначают при приеме некоторых лекарств, когда у человека беспричинно лопаются капилляры, часты носовые кровотечения, или при обследовании по поводу различных заболеваний.
Увеличение числа тромбоцитов в крови (т.н. тромбоцитоз) происходит при:
- воспалительных процессах (острый ревматизм, туберкулез, язвенный колит);
- острой кровопотере;
- гемолитической анемии (когда эритроциты разрушаются);
- состояний после удаления селезенки;
- отмечается при лечении кортикостероидами;
- некоторых более редких заболеваниях.
Понижение числа тромбоцитов (тромбоцитопения) наблюдается при целом ряде наследственных заболеваний, но гораздо чаще появляется при заболеваниях приобретенных. Снижается число тромбоцитов при:
- тяжелой железодефицитной анемии;
- некоторых бактериальных и вирусных инфекциях;
- заболеваниях печени;
- заболеваниях щитовидной железы;
- применении ряда лекарственных препаратов (винбластин, левомицетин, сульфаниламиды и др.);
- системной красной волчанке.
Гематокрит - это доля (в процентах) от общего объема крови, которую составляют эритроциты. В норме этот показатель составляет у мужчин - 40-48 %, у женщин - 36-42 %.
Объем эритроцитов по сравнению с плазмой увеличивается при:
- обезвоживании (дегидратации), что бывает при токсикозах, поносах, рвоте;
- врожденных пороках сердца, сопровождающиеся недостаточным поступлением кислорода к тканям;
- нахождении человека в условиях высокогорья;
- недостаточности коры надпочечников.
Объем эритроцитов по отношению к плазме уменьшается при разжижении крови (гидремии) или при анемии.
Гидремия может быть физиологической, если человек сразу выпил много жидкости. После значительной кровопотери возникает компенсаторная гидремия, когда восстанавливается объем крови. Патологическая гидремия развивается при нарушении водно-солевого обмена и возникает при гломерулонефрите, острой и хронической почечной недостаточности, при сердечной недостаточности в период схождения отеков.
Формула крови. Исследование лейкоцитарной формулы имеет важное диагностическое значение, показывая характерные изменения при ряде болезней. Но эти данные всегда должны оцениваться вместе с другими показателями системы крови и общего состояния больного.
Биохимический анализ крови
Его проводят с целью оценки функционального состояния организма, работы его внутренних органов, а также обмена веществ. Этот анализ крови может проверить содержание в крови белка, сахара, железа, холестерина, билирубина, триглицеридов, различных ферментов, кальция, магния, натрия, фосфора и различных газов. Любое отклонение от нормы может сигнализировать о том, что в организме могут идти какие-то процессы, незаметные со стороны (паразитарные инфекции, опухоли, аллергия). У пациентов с плохими результатами биохимического анализа могут быть заболевания щитовидной железы, печени, а также возможен сахарный диабет и атеросклероз. В зависимости от вида биохимического анализа подготовка к забору крови может изменяться, вплоть до соблюдения диеты в течение нескольких дней.
Как подготовиться к биохимическому анализу крови?
За сутки до взятия крови на биохимию необходимо исключить прием алкоголя, за 1 час – курение. Взятие крови желательно производить натощак в утренние часы. Между последним приемом пищи и взятием крови должно пройти не менее 12 часов. Сок, чай, кофе, жевательная резинка не допускаются. Можно пить воду. Необходимо исключить повышенные психоэмоциональные и физические нагрузки.
Как оценивают результаты биохимического анализа крови?
Использование различных методов диагностики разными клиниками приводит к неодинаковым результатам, могут также отличаться единицы измерения. Поэтому для правильной расшифровки результата биохимического анализа крови требуется консультация лечащего врача.
Какие показатели включены в стандартный биохимический анализ крови?
1) Глюкоза (в крови) - основной тест в диагностике сахарного диабета. Этот анализ очень важен при подборе терапии и оценки эффективности лечения диабета. Понижение уровня глюкозы наблюдается при некоторых эндокринных заболеваниях и нарушениях функции печени.
Нормальные показатели глюкозы в крови:
Уровень глюкозы, ммоль/л
2) Билирубин общий - желтый пигмент крови, которыйобразуется в результате распада гемоглобина, миоглобина и цитохромов. Основные причины повышения количества общего билирубина в крови: поражение клеток печени (гепатиты, цирроз), усиленный распад эритроцитов (гемолитические анемии), нарушение оттока желчи (например, желчнокаменная болезнь).
Нормальные значения общего билирубина: 3,4 - 17,1 мкмоль/л.
3) Билирубин прямой (билирубин конъюгированный, связанный) - фракция общего билирубина крови. Прямой билирубин повышается при желтухе, развившейся из-за нарушения оттока желчи из печени.
Нормальные значения прямого билирубина: 0 - 7,9 мкмоль/л.
4) Билирубин непрямой (билирубин неконъюгированный, свободный) - разница между показателями общего и прямого билирубина. Этот показатель повышается при усилении распада эритроцитов – при гемолитической анемии, малярии, массивных кровоизлияниях в ткани и т.п.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима и приводимая ниже информация носит исключительно справочный характер.
Общий анализ крови без лейкоцитарной формулы и СОЭ: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показания к назначению исследования
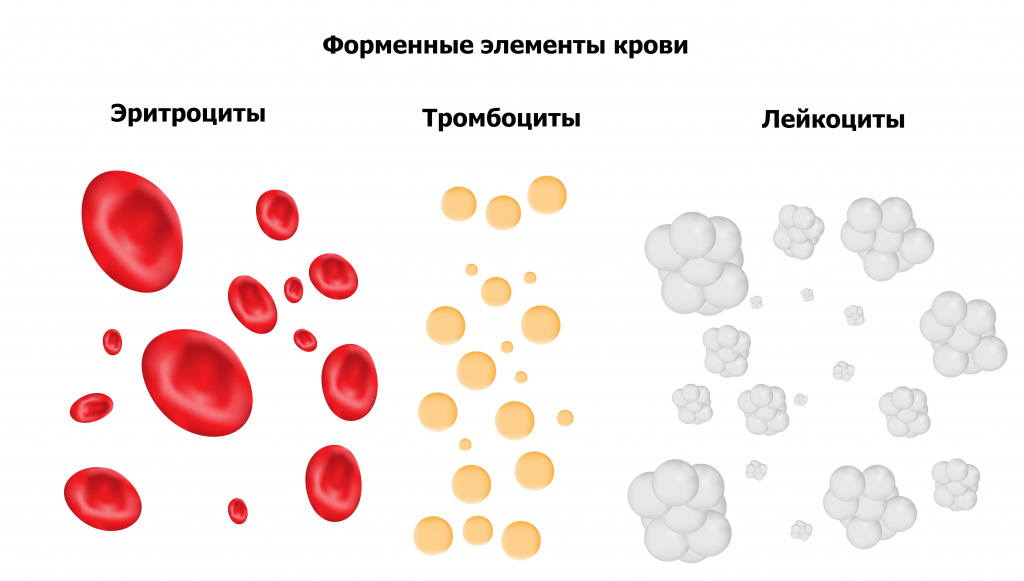
Общий клинический анализ крови – самое назначаемое лабораторное исследование для количественной и качественной оценки основных классов форменных элементов крови.
Исследование включает определение концентрации основных форменных элементов крови (эритроцитов, лейкоцитов, тромбоцитов), уровня гемоглобина, величины гематокрита, а также расчет эритроцитарных индексов (MCV, RDW, MCH, MCHC).
Гематокрит - это отношение объема красных кровяных телец к объему всех компонентов, называемых цельной кровью, на практике это доля, которую составляют все форменные элементы (количественно, в основном, это эритроциты) от общего объема крови.
Гемоглобин - это железосодержащий белок,содержащийся во всех эритроцитах, который придает клеткам характерный красный цвет. Гемоглобин позволяет эритроцитам связываться с кислородом в легких и переносить его в ткани и органы по всему телу.
Чаще всего низкий уровень гемоглобина сочетается с низким количеством эритроцитов и низким гематокритом и указывает на анемию.
Основные причины анемии:
- Кровотечение – острое (при травмах) или хроническое (например, при заболеваниях желудочно-кишечного тракта, органов урогенитального тракта).
- Недостаточность питательных веществ (дефицит железа, фолиевой кислоты или витамина B12).
- Повреждение костного мозга, например, при отравлении токсинами, при лучевой или химиотерапии или связанное с тяжелыми инфекциями.
- Заболевания костного мозга (апластическая анемия, миелодиспластический синдром), онкологические заболевания (лейкемия, лимфома, множественная миелома) или другие виды заболеваний, которые распространяются на костный мозг.
- Тяжелые и хронические заболевания почек, которые приводят к снижению выработки эритропоэтина (гормона, который стимулирует выработку эритроцитов костным мозгом).
- Хронические воспалительные заболевания.
- Снижение выработки гемоглобина (например, талассемия).
- Чрезмерное разрушение эритроцитов, например, гемолитическая анемия, вызванная аутоиммунными заболеваниями или дефектами самих эритроцитов (гемоглобинопатия, аномалии мембраны эритроцитов (например, наследственный сфероцитоз)).
Эритроцитарные индексы - это расчетные показатели, которые дают врачу информацию о физических характеристиках эритроцитов и являются важным лабораторным инструментом для диагностики анемий и контроля эффективности терапии.
Лейкоциты (белые клетки крови) – основные клетки иммунной системы и основа антимикробной защиты организма. Они защищают от инфекций, а также играют важную роль при воспалениях и аллергических реакциях.
Помимо инфекций и воспалений существует ряд состояний, которые могут повлиять на выработку лейкоцитов костным мозгом или выживаемость лейкоцитов в крови, например, рак или иммунное заболевание, что приводит либо к увеличению, либо к уменьшению количества лейкоцитов в крови. Подсчет лейкоцитов, наряду с другими компонентами общего анализа крови, предупреждает практикующего врача о возможных проблемах со здоровьем пациента.
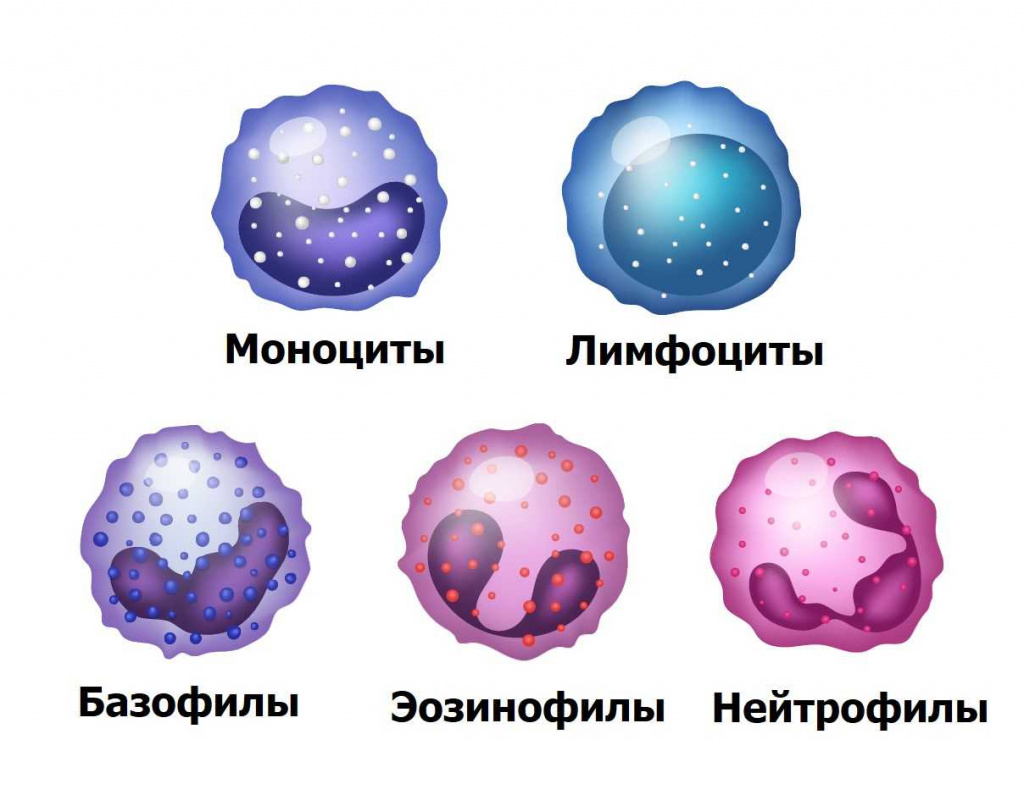
Существует пять типов лейкоцитов, каждый из которых выполняет свою функцию: в зависимости от наличия в цитоплазме клеток специфических гранул выделяют подгруппу зернистых лейкоцитов (нейтрофилы, базофилы, эозинофилы) и незернистых лейкоцитов (лимфоциты и моноциты).
Высокое количество лейкоцитов, называемое лейкоцитозом, может быть следствием ряда состояний и заболеваний. Вот некоторые примеры:
- инфекции, чаще всего вызываемые бактериями и некоторыми вирусами, реже грибками или паразитами;
- воспаление или воспалительные состояния, такие как ревматоидный артрит, васкулит или воспалительное заболевание кишечника;
- лейкоз, миелопролиферативные новообразования;
- состояния, приводящие к отмиранию тканей (некрозу), например, травма, ожоги, операция илисердечный приступ;
- аллергические реакции.
Низкое количество лейкоцитов (лейкопения) может быть результатом таких состояний, как:
- повреждение костного мозга (например, токсинами, после химиотерапии, лучевой терапии);
- заболевания костного мозга, когда костный мозг не производит достаточного количества лейкоцитов (например, миелодиспластический синдром, дефицит витамина B12 или фолиевой кислоты);
- лимфомаили другой рак, распространившийся (метастазирующий) в костный мозг;
- аутоиммунные нарушения - организм атакует и разрушает собственные лейкоциты (например, волчанка);
- диетический дефицит (например, дефицит витамина B12);
- подавляющие инфекции (например, сепсис);
- заболевания иммунной системы, такие как ВИЧ, которые разрушают Т-лимфоциты.
Когда подсчет лейкоцитов используется для мониторинга медицинских состояний, серия показателей лейкоцитов, которые продолжают расти или падать до аномальных уровней, указывает на то, что состояние или заболевание ухудшается. Количество лейкоцитов, которое возвращается к норме, указывает на улучшение и / или успешное лечение.
Подготовка к процедуре
Сдают кровь на анализ натощак, с момента последнего приема пищи должно пройти не менее 8 часов. Накануне исследования необходимо исключить стресс (физический и эмоциональный), резкие перепады температур (баню, сауну), прием чрезмерно жирной, сладкой, острой пищи, соблюдать обычный питьевой режим. Анализ крови сдают до проведения физиотерапевтических процедур и, по согласованию с лечащим врачом, до начала приема некоторых лекарственных препаратов.
В экстренных ситуациях вышеперечисленные правила нивелируются жизненной необходимостью исследования, которое в таких случаях проводят без подготовки.
Общий анализ крови – это комплексное исследование, в ходе которого проводится количественная оценка содержания форменных элементов крови (эритроцитов, лейкоцитов, тромбоцитов), гемоглобина, проводится подсчет гематокрита и эритроцитарных индексов (MCV, MCH, MCHC, RDW).
Общий анализ крови является основополагающим исследованием в диагностике любого заболевания. За счет многочисленных функций крови (доставка кислорода и питательных веществ, отвод продуктов обмена, защита внутренней среды организма и поддержания ее постоянства) и ее особенностей как ткани, кровь за счет своей динамичности самой первой реагирует на любые изменения в теле человека. Именно поэтому по общему анализу крови можно значительно сузить поиск предполагаемых патологий и в некоторых случаях даже сразу диагностировать различные заболевания.
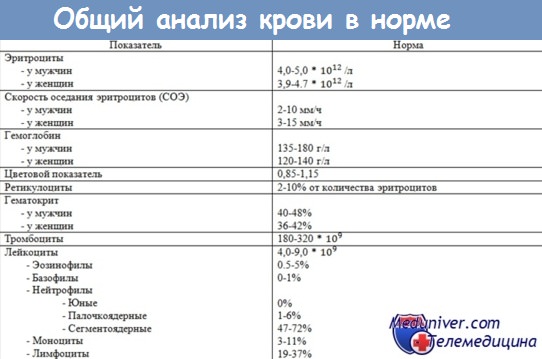
Несмотря на свою динамичность, основные показатели крови в норме у разных людей находятся примерно на одном уровне в довольно узких рамках. Поэтому значение нормы общего анализа крови выглядит примерно так:
Изменение любого из основных показателей общего анализа крови с одной стороны является признаком какого-либо нарушения в организме, с другой - такое изменение одного показателя может вызывать нарушения в других системах, что ведет к еще большему расшатыванию организма, что также находит отражение в общем анализе крови.
Более часто встречается снижение количества эритроцитов, которое называется эритроцитопения. Это состояние может развиться по двум основным причинам - из-за усиленного распада и потери эритроцитов (при гемолитической анемии, кровотечениях, онкологических заболеваниях, некоторых отравлениях) или при недостаточном их образовании - при недостатке в пище белков, железа, некоторых витаминов, таких как С, В12.
Скорость оседания эритроцитов (СОЭ, ESR) - важный показатель, характеризующий взаимоотношения между белками плазмы крови и мембраной эритроцитов. Белковый состав плазмы крови очень сильно меняется при воспалительных процессах в организме, что облегчает склеивание эритроцитов и они выпадают в осадок. Поэтому традиционно СОЭ является главным индикатором воспаления. При остром воспалении данный показатель повышается до 40-50 мм/ч. В тоже время, у беременных женщин значение СОЭ сохраняется на уровне 20-25 мм/ч, что не является признаком патологии, а скорее особенностью этого периода.
Гемоглобин (Hb) является главным пигментом крови и содержится в эритроцитах. Именно его железосодержащие молекулы способны связывать и транспортировать газы в крови. Количество гемоглобина прямо коррелируется с такими значениями общего анализа крови, как количество эритроцитов и цветовой показатель. Снижение количества гемоглобина называется анемией и характеризуется значительным нарушением питания органов и тканей. Главными причинами анемии выступают неправильное питание (недостаток железа, белков и витаминов в рационе), длительные изнуряющие заболевания, болезни системы крови. Также количество гемоглобина уменьшается после кровопотери, в том числе и после менструаций у женщин. Иногда даже обильные менструации приводят к хронической анемии.
Цветовой показатель - условное значение, характеризующее содержание гемоглобина в одном эритроците. Нормальное содержание данного пигмента в одной клетке принято за единицу, колебания вокруг этой физиологической нормы составляют от 0,85 до 1,15. Снижение цветового показателя (гипохромия) сопровождает большинство видов анемий, в основном при недостаточном поступлении или усвоении железа (железодефицитная анемия) или при хронической кровопотере (хроническая постгеморрагическая анемия) - при этом недостаток гемоглобина может наблюдаться даже при нормальном количестве эритроцитов. Единственный случай повышение цветового показателя - гиперхромная анемия, которая возникает в результате дефицита витамина В12. При этом в общем анализе крови также будут выявлены аномальные формы эритроцитов - макроциты и мегалоциты.
Ретикулоциты (RTC) представляют собой молодые эритроциты, только что выделенные из красного костного мозга. Их выделяют в общем анализе крови для определения активности кроветворной системы. Так, снижение количества ретикулоцитов - ретикулоцитопения - означает остановку в работе красного костного мозга, что со временем ведет к анемии. Повышение же этого показателя свидетельствует об активизации кроветворной системы и встречается после кровопотери, при переезде в горную местность, после начала лечения анемии различного происхождения.

Гематокрит является соотношением объемов эритроцитов и плазмы крови, выраженное в процентах. Этот показатель используют в качестве индикатора водного обмена, а также при выяснении причин повышенного или пониженного содержания эритроцитов крови. Гематокрит имеет тенденцию к повышению эритроцитозе и к уменьшению - при анемиях и эритроцитопениях.
Тромбоциты (PLT) или кровяные пластинки являются основным звеном свертывающей системы крови, поэтому значение этого показателя общего анализа крови исключительно важно. При его снижении (тромбоцитопении) развивается геморрагический синдром (частые синяки, кровотечения из десен и носа, кровоподтеки на коже), причиной снижения может быть отравление различными веществами, поражение косного мозга, некоторые аутоиммунные, генетические и онкологические заболевания. Повышение количества тромбоцитов или тромбоцитоз возникает в ответ на кровотечение, после хирургических вмешательств, на заключительных этапах беременности.
Лейкоцитами (Le) или белой кровью называют комплекс иммунокомпетентных клеток, которые обеспечивают защиту организма от чужеродной информации. Большое диагностическое значение имеет изменение количества как всех лейкоцитов, так и отдельных их разновидностей. Снижение количества лейкоцитов (лейкопения) в общем анализе кровихарактеризуется снижением иммунной защиты организма и развивается при некоторых инфекционных заболеваниях, ВИЧ-инфекции, при поражении костного мозга или истощении организма. Лейкоцитоз или повышение количества лейкоцитов возникает как реакция на заражение организма различными инфекционными агентами, также при здоровом организме появляется у беременных женщин, после приема пищи, тяжелой физической нагрузки - именно поэтому наиболее правильный общий анализ крови получается при сдаче утром натощак. Значительные повышения уровня лейкоцитов - в десятки и сотни раз выше нормы - являются признаком злокачественного заболевания крови - лейкоза или лейкемии.
Эозинофилы (EOS) служат индикатором аллергических процессов, так как разрушают гистамин, который массово выделяется при любой аллергии. Поэтому повышение уровня эозинофилов (эозинофилия) означает наличие непереносимости, аллергических заболеваний (пищевой аллергии, бронхиальной астмы), а также является признаком наличия в организме паразитов-гельминтов. Снижение же количества этих клеток наблюдается при эндокринных заболеваниях (гипотиреоз, синдром Иценко-Кушинга), при остром аппендиците.
Базофилы (BAS) и моноциты по современным представлениям представляют собой не постоянных "жителей" кровеносного русла, а находятся там лишь при транспортировке в органы и ткани, где становятся тканевыми базофилами и макрофагами. Изменение их количества практически не представляет ценность для диагностики, так как происходит в комплексе с другими лейкоцитами.
Нейтрофилы (NEU) или микрофаги являются главным компонентом защиты организма от бактерий и других клеточных микроорганизмов. В общем анализе крови выделяют три разновидности этих лейкоцитов, которые, по сути, являются одними и теми же нейтрофилами на разных стадиях зрелости. Юные нейтрофилы в норме отсутствуют в периферической крови, их появление свидетельствует о начале острого воспалительного процесса (нейтрофильный сдвиг влево). Увеличение количества же зрелых сегментоядерных нейтрофилов (нейтрофильный сдвиг вправо) свидетельствует о перенесенном инфекционном заболевании, поражении костного мозга (при одновременном уменьшении палочкоядерных форм), некоторых онкологических заболеваниях.
Лимфоциты (LYM) обеспечивают противовирусный и противоопухолевый иммунитет. Уменьшение их количества сопровождается снижением защитных сил организма и возникает при истощении, иммунодефиците и ВИЧ-инфекции, поражении костного мозга и вилочковой железы. Количество лимфоцитов повышается (лимфоцитоз) в качестве ответа на вирусную и другую инфекцию. Сильное повышение может быть признаком лимфомы - опухоли клеток лимфатической ткани.
Конечно же, отдельно взятый показатель общего анализа крови редко дает однозначный ответ и способствует постановке диагноза, все эти показатели дополняют друг друга. Так, повышение СОЭ вместе с левым нейтрофильным сдвигом свидетельствует об острой бактериальной инфекции, а такое же СОЭ при лейкоцитозе без сдвига - о застарелой или хронической инфекции. Изучение всех вариантов взаимодействия всех компонентов общего анализа крови требует глубоких знаний, поэтому его расшифровкой может заниматься только опытный врач.
Учебное видео - общий анализ крови в норме и при болезни
- Рекомендуем посетить наш раздел с интересными материалами на аналогичные тематики "Профилактика заболеваний"
Читайте также:

