Блокаторы кальциевых каналов реферат
Обновлено: 05.07.2024
Блокаторы медленных каналов кальция (БМКК) — гетерогенная группа второго выбора лечения стенокардии. В качестве монотерапии они позволяют достичь такого же антиангинального эффекта, как и АБ.
По механизму действия БМКК занимают промежуточное положение между нитратами и АБ и оказывают разное физиологическое действие: замедляют медленный ток ионов кальция внутрь гладкомышечных клеток сосудов и сердца (но не влияют на регуляцию высвобождения внутриклеточного кальция); потенцируют высвобождение N0; приводят к вазодилатации коронарных артерий, особенно в зоне ишемии (это очень важно для больных Ст Принцметала), и последующему улучшению кровоснабжения миокарда (удлиняют время до начала приступа или ишемии в период ФН), снижению ЧСС и сократимости миокарда (верапамил, дилтиазем), уменьшению пост/преднагрузки на миокард и улучшению его расслабления в период диастолы — расширяют коронарные артерии, облегчают работу сердца (уменьшая его ПО2).
Блокаторы медленных каналов кальция обладают отрицательным инотропным (это следует учитывать у больных с выраженной дисфункцией ЛЖ) и хронотропным эффектами, замедляют АВ-проводимость, но противопоказаний у них меньше, чем у бета-АБ. Толерантности к БМКК, как правило, не возникает. Дополнительно они способны улучшать мозговое кровообращение, умеренно снижать ЛГ и бронхоспазм, оказывать антиатерогенное действие. Неблагоприятные эффекты БМКК: снижение АД, покраснение кожи, головокружения, головная боль. Их отрицательное инотропное действие может инициировать развитие ХСН, поэтому БМКК (за исключением амлодипина, фелодипина) не показаны у больных с явной дисфункцией ЛЖ. В случае же наличия у больного декомпенсированной ХСН, назначения БМКК следует избегать.
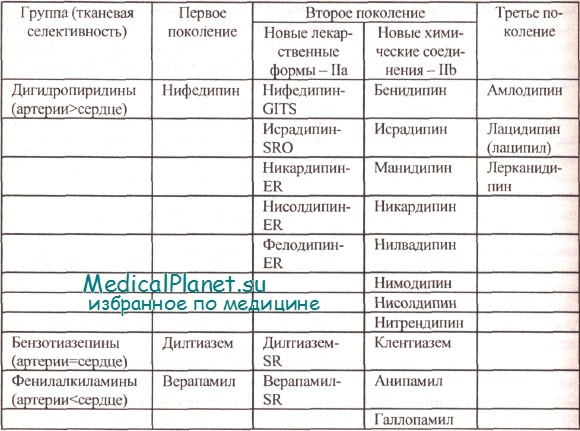
Классификация антагонистов кальция на три поколения (по Т. Toyo-Oka и W. Nayler, с изменениями и дополнениями Б.А. Сидоренко с соавт.)
Блокаторы медленных каналов кальция подразделяют на 3 главных класса:
• верапамил действует преимущественно на сердце — умеренно снижает его автоматизм, скорость проведения импульса в СУ и АВ-узле, сократимость, ЧСС и потребление кислорода миокардом (основа лечения стенокардии), повышает диастолическое наполнение желудочков в покое и при ФН. Назначают обычно по 40—80 мг 2—3 раза в сутки (максимальная доза — 480 мг/сут);
• дигидропиридины (нифедипин) действуют, главным образом, на тонус резистивных сосудов, вызывая их дилатацию и преимущественное снижение САД, но слабо влияют на АВ-проводимость и функцию синусового узла. При лечении стенокардии нифедипин короткого действия обычно применяют редко из-за побочных эффектов, связанных с системной вазодилатацией и активацией САС; тахикардии, усиливающейся при ФН (при стабильной СТ она является независимым фактором, ухудшающим прогноз); повышения риска развития ИМ и летальности. При ОКС нифедипин противопоказан. Назначают пролонгированные БМКК: кордипин ХЛ (с модифицированным медленным высвобождением 40 мг нифедипина, однократно) или дигидропиридины новых поколений - фелодипин (5-10 мг 1 раз в сутки), нитредипин (10-20 мг 2 раза в сутки), амлодипин (норваск или нормодипин по 5—10 мг/сут однократно).
При хронической стабильной стенокардии эти ЛС так же эффективны, как и верапамил или дилтиазем. Их эффективность возрастает при комбинировании с АБ (при предшествующем малом эффекте от монотерапии АБ). Эти пролонгированные БМКК назначают больным Ст, которой сопутствуют синусовая брадикардия, АВ-блокады и плохо контролируемая АГ. При лечении Ст у больных с явной ХСН применяется только амлодипин;
• дилтиазем быстрого действия (30—60 мг 3 раза в сутки) или пролонгированного действия (120—480 мг однократно) действует и на сосуды, и на сердце. Его вазодилатирующий эффект меньше, чем у нифедипина, а кардиодепрессивный — слабее, чем у верапамила. Дилтиазем снижает постнагрузку на миокард, его систолическую функцию и улучшает релаксацию ЛЖ.
Обычно блокаторы медленных каналов кальция длительного действия (амлодипин, верапамил) используют в комбинации с АБ, когда монотерапия последними неэффективна.
Противопоказания к назначению блокаторов медленных каналов кальция - синусовая бра-дикардия, СССУ, АВ-блокады. Критерии эффективности верапамила и дилтиазема те же, что и у бета-АБ.
Рассмотрение особенностей лечения гипертонической болезни и механизма действия лекарственных препаратов. Изучение фармакологического действия, показаний, режима дозирования, побочного действия селективных блокаторов кальциевых каналов I, II и III класса.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 05.11.2015 |
| Размер файла | 23,2 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Селективные блокаторы кальциевых каналов I класса
Селективные блокаторы кальциевых каналов II класса
Селективные блокаторы кальциевых каналов III класса
Гипертония - заболевание, основным проявлением которого является стойкое и хроническое повышение артериального давления. Лечение гипертонической болезни должно начинаться как можно раньше, иметь дифференцированный подход, тормозить дальнейшее развитие патологии и возможных осложнений. Еще несколько лет назад гипертензиологи ориентировались в подборе средств от повышенного давления только несколькими группами препаратов - диуретиками, ингибиторами АПФ и в-адреноблокаторами. Бурное развитие фарминдустрии в двадцатом столетии создало новые направления в лечении этой болезни, открыв множество новых лекарств от гипертонии. Механизм действия таблеток от гипертонии нового поколения основан на приложении гипотензивного рычага к другим точкам сердечнососудистой системы.
К таким препаратам можно отнести:
блокаторы рецепторов ангиотензина 2 (сартаны) - валсартан, лазартан, телмисартан;
блокаторы кальциевых каналов - амлодипин, кордафлекс, нифекард, норваск, лацедипин.
Блокаторы кальциевых каналов
Ионы кальция играют важную роль в регуляции жизнедеятельности организма. Проникая в клетки, они активируют внутриклеточные биоэнергетические процессы - превращение АТФ в цАМФ, фосфорилирования белков и др.; обеспечивающие реализацию физиологических функций этих клеток.
Трансмембранный транспорт ионов кальция происходит через специальные каналы, представляющие собой макромолекулярные белки, рассекающие пептидные биослои клеточной мембраны и содержащие специфические рецепторы, распознающие ионы кальция. Называют их кальциевыми или "медленными" каналами в отличие от "быстрых" каналов, через которые транспортируются другие ионы. Ионы кальция способствуют усилению сократимости миокарда, влияют на активность синусного узла и атриовентрикулярную проводимость, вызывают сужение сосудов и повышение сосудистого сопротивления, способствуют повышению тонуса бронхов и органов желудочно-кишечного тракта, мочеточников и мочевыводящих путей; стимулируют секрецию гормонов гипофиза и высвобождение надпочечниками катехоламинов, а также агрегацию тромбоцитов и др. Ионы кальция участвуют в процессе выделения нейромедиаторов пресинаптическими нервными окончаниями.
При патологических состояниях (ишемия, гипоксия и др.) ионы кальция, особенно при повышенной их концентрации, могут чрезмерно усиливать процессы клеточного метаболизма, повышать потребность тканей в кислороде и вызывать различные деструктивные процессы. В этих условиях блокаторы кальциевых каналов могут оказывать патогенетический фармакотерапевтический эффект.
В конце 60-ых годов текущего столетия была обнаружена способность некоторых экзогенных фармакологических веществ тормозить прохождение кальция через медленные каналы. Первыми такими веществами были производные фенилалкиламина - дифрил и верапамил. Верапамил был первым из синтезированных блокаторов "медленных" кальциевых каналов, нашедших клиническое применение. Механизм действия верапамила был изучен А. Флескенштейном.
Блокаторы кальциевых каналов представляют собой разные химические соединения. По химической структуре разделяют 4 подгруппы:
Четвертая подгруппа в связи с не избирательностью действия не относится к "типичным" препаратом этой группы. Эти препараты блокируют вход кальция в клетку лишь на 60-70%. Они используются преимущественно в неврологической клинике, у больных с цереброваскулярной недостаточностью.
По селективности блокаторы кальциевых каналов делят на три типа:
Селективные блокаторы I типа:
Селективные блокаторы II типа:
Селективные блокаторы III типа:
Селективные блокаторы кальциевых каналов I класса
гипертонический фармакологический селективный блокатор
GALLOPAMIL (ГАЛЛОПАМИЛ)
Фармакологическое действие. Блокатор кальциевых каналов. Оказывает антиангинальное и антигипертензивное действие. Снижает потребность миокарда в кислороде за счет снижения сократимости миокарда и урежения ЧСС. Вызывает расширение коронарных артерий и увеличение коронарного кровотока. Снижает тонус гладкой мускулатуры периферических артерий и общее периферическое сосудистое сопротивление. Оказывает антиаритмическое действие при наджелудочковых аритмиях.
Показания. Профилактика приступов стенокардии (в т.ч. и стенокардии Принцметала). Артериальная гипертензия. Лечение и профилактика наджелудочковых аритмий (пароксизмальная наджелудочковая тахикардия, мерцание предсердий, трепетание предсердий, экстрасистолия). Вторичная профилактика инфаркта миокарда.
Режим дозирования. Внутрь - по 50 мг 2-3 раза/сут с интервалами не менее 6 ч. Максимальная суточная доза - 200 мг.
Побочное действие. Возможны тошнота, головокружение, головная боль, покраснение лица, запоры; редко нервозность, заторможенность, повышенная утомляемость, аллергические кожные реакции, брадикардия, синоатриальная блокада, атриовентрикулярная блокада, артериальная гипотензия, появление симптомов сердечной недостаточности (при применении в высоких дозах у предрасположенных пациентов); в единичных случаях - транзиторное повышение в крови активности печеночных трансаминаз и щелочная фосфатаза (ЩФ), развитие внутрипеченочного холестаза.
Противопоказания. Выраженная брадикардия, синдром слабости синусового узла (СССУ), кардиогенный шок, атриовентрикулярная блокада II и III степени, синдром Вольфа-Паркинсона-Уайта (WPW), артериальная гипотензия, хроническая сердечная недостаточность II-III стадии, острая сердечная недостаточность, выраженные нарушения функции печени и/или почек, беременность, лактация, детский возраст, повышенная чувствительность к галлопамилу.
Особые указания. С осторожностью применяют у больных с атриовентрикулярной блокадой I степени, с нарушениями функции печени и почек, при остром инфаркте миокарда.
VERAPAMIL (ВЕРАПАМИЛ)
Фармакологическое действие. Селективный блокатор кальциевых каналов I класса. Оказывает антиаритмическое, антиангинальное и гипотензивное действие. Снижает потребность миокарда в кислороде за счет снижения сократимости миокарда и уменьшения ЧСС. Вызывает расширение коронарных артерий и увеличение коронарного кровотока. Снижает тонус гладкой мускулатуры периферических артерий и общего периферического сосудистого сопротивления (ОПСС). Оказывает антиаритмическое действие при наджелудочковых аритмиях.
Фармакокинетика. При приеме внутрь всасывается более 90% дозы. Подвергается метаболизму при первом прохождении через печень. Связывание с белками - 90%. Основным метаболитом является норверапамил, обладающий менее выраженной гипотензивной активностью, чем неизмененный верапамил. Выводится преимущественно почками и 9-16% через кишечник.
Показания. Профилактика приступов стенокардии (в т.ч. и стенокардии Принцметала). Артериальная гипертензия. Купирование гипертонического криза (в/в введение). Лечение и профилактика наджелудочковых аритмий (пароксизмальная наджелудочковая тахикардия, мерцание предсердий, трепетание предсердий, экстрасистолия).
Режим дозирования. Индивидуальный. Внутрь взрослым - в начальной дозе 40-80 мг 3 раза/сут. для лекарственных форм пролонгированного действия разовую дозу следует увеличивать, а частоту приема уменьшать. Детям в возрасте 6-14 лет - 80-360 мг/сут, до 6 лет - 40-60 мг/сут; частота приема - 3-4 раза/сут. При необходимости верапамил можно вводить в/в струйно (медленно, под контролем АД, ЧСС и ЭКГ). Разовая доза для взрослых составляет 5-10 мг, при отсутствии эффекта через 20 мин возможно повторное введение в той же дозе. Разовая доза для детей в возрасте 6-14 лет составляет 2.5-3.5 мг, 1-5 лет - 2-3 мг, до 1 года - 0.75-2 мг. Для пациентов с выраженными нарушениями функции печени суточная доза верапамила не должна превышать 120 мг. Максимальная доза: взрослым при приеме внутрь - 480 мг/сут.
Побочное действие. Со стороны сердечно-сосудистой системы: возможно покраснение лица. При применении больших доз верапамила, особенно у предрасположенных пациентов, возможны выраженная брадикардия, атриовентрикулярная блокада, артериальная гипотензия, появление симптомов сердечной недостаточности. Со стороны пищеварительной системы: возможны тошнота, запоры; в отдельных случаях - транзиторное повышение активности печеночных трансаминаз в плазме крови.
Селективные блокаторы кальциевых каналов II класса
Фармакологическое действие. Гипотензивное, сосудорасширяющее, антиангинальное, нефропротективное.
Применение. Артериальная гипертензия (монотерапия или в сочетании с бета-адреноблокаторами и мочегонными препаратами), стенокардия (напряжения, стабильная без ангиоспазма, стабильная вазоспастическая, нестабильная вазоспастическая при неэффективности в-адреноблокаторов и нитратов), синдром Рейно (симптоматическая терапия).
Противопоказания. Гиперчувствительность, выраженная артериальная гипотензия, беременность, кормление грудью.
Ограничения к применению. Гипертрофическая обструктивная кардиомиопатия, синдром слабости синусного узла, аортальный или митральный стеноз, тяжелые формы сердечной недостаточности, инфаркт миокарда с недостаточностью левого желудочка, артериальная гипотензия, печеночная и/или почечная недостаточность, пожилой возраст, возраст до 18 лет (эффективность и безопасность применения не исследованы).
Применение при беременности и кормлении грудью. Противопоказан при беременности. На время лечения следует прекратить грудное вскармливание.
Побочные действия. Со стороны сердечно-сосудистой системы и крови (кроветворение, гемостаз): тахикардия, стенокардия, развитие или усугубление сердечной недостаточности, гиперемия кожи лица и верхней части туловища, проявления прекапиллярной вазодилатации (отечность в области голеностопных суставов, отечность десен, периферические отеки), бессимптомная аритмия (в т.ч. трепетание и мерцание желудочков), лейкопения, анемия, бессимптомная тромбоцитопения, бессимптомный агранулоцитоз; редко -- чрезмерное снижение АД.
Со стороны ЦНС и органов чувств: головокружение, головная боль, сонливость, чувство усталости, парестезии, экстрапирамидные (паркинсонические) нарушения (атаксия, маскообразное лицо, шаркающая походка, тугоподвижность рук или ног, тремор кистей и пальцев рук, затруднение глотания), депрессия; редко -- нарушение зрения.
Со стороны опорно-двигательного аппарата: артрит (артралгия, болезненность и отечность суставов), миалгия.
Со стороны МПС: периферические отеки; редко -- увеличение частоты мочеиспускания; ухудшение функции почек (при почечной недостаточности).
Со стороны органов ЖКТ: тошнота, ощущение переполнения желудка, рвота, запор или диарея, повышение аппетита, гепатит, повышение активности печеночных трансаминаз; редко -- гиперплазия десен (кровоточивость, отечность, болезненность), сухость во рту.
Со стороны кожных покровов: эритема, прурит, крапивница, макулопапулезная экзантема.
Прочие: отек легких (затруднение дыхания, кашель, стридорозное дыхание), увеличение массы тела, галакторея; редко -- гинекомастия (у престарелых пациентов).
Меры предосторожности. С осторожностью применять во время работы водителям транспортных средств и людям, профессия которых связана с повышенной концентрацией внимания. Во время лечения необходимо воздержаться от приема алкоголя. Перед прекращением лечения рекомендуется постепенное снижение дозы.
Селективные блокаторы кальциевых каналов III класса
DILTIAZEM (ДИЛТИАЗЕМ)
Фармакологическое действие. Селективный блокатор кальциевых каналов III класса, производное бензотиазепина. Оказывает антиангинальное, гипотензивное и антиаритмическое действие. Уменьшает сократимость миокарда, замедляет атриовентрикулярную проводимость, урежает ЧСС, снижает потребность миокарда в кислороде, расширяет коронарные артерии, увеличивает коронарный кровоток. Снижает тонус гладкой мускулатуры периферических артерий и ОПСС.
Показания. Профилактика приступов стенокардии (в том числе, и стенокардии Принцметала). Артериальная гипертензия. Профилактика наджелудочковых аритмий (пароксизмальная наджелудочковая тахикардия, мерцание предсердий, трепетание предсердий, экстрасистолия). Для в/в введения: купирование острых приступов стенокардии, профилактика спазма коронарных артерий во время коронарной ангиографии или операции аортокоронарного шунтирования, пароксизмальная желудочковая тахикардия, для купирования частого ритма желудочков при мерцании или трепетании предсердий (за исключением синдрома WPW).
Побочное действие. Со стороны пищеварительной системы: возможны тошнота, анорексия, рвота, запор или диарея, нарушения вкуса, обратимое повышение активности ферментов печени; редко - гепатит.
Со стороны сердечно-сосудистой системы: возможна артериальная гипотензия, чувство жара; редко - угнетение сердечной проводимости; в единичных случаях - атриовентрикулярная блокада, брадикардия, асистолия.
Со стороны ЦНС: возможны головная боль, головокружение, чувство усталости.
Аллергические реакции: возможна сыпь; в отдельных случаях - мультиформная эритема, эксфолиативный дерматит.
Прочие: возможны отеки нижних конечностей, увеличение массы тела; редко при длительном применении - гиперплазия десен.
Противопоказания. Выраженная брадикардия, СССУ, кардиогенный шок, атриовентрикулярная блокада II и III степени (за исключением пациентов с кардиостимулятором), синдром WPW, артериальная гипотензия, хроническая сердечная недостаточность II-III стадии, острая сердечная недостаточность, выраженные нарушения функции печени и почек, беременность, лактация, детский возраст, повышенная чувствительность к производным бензотиазепина.
Беременность и лактация. Противопоказан к применению при беременности и в период лактации. Дилтиазем выделяется с грудным молоком. В экспериментальных исследованиях установлено тератогенное действие дилтиазема.
Особые указания. С осторожностью применяют при атриовентрикулярной блокаде (AV) I степени, нарушениях внутрижелудочковой проводимости пациентам, склонным к артериальной гипотонии. В/в применяют только для неотложной терапии при необходимости возможно введение в течение нескольких дней. При введении дилтиазема необходим тщательный контроль функции сердечнососудистой системы. На фоне регулярного приема в-адреноблокаторов следует строго уточнить показания для в/в введения дилтиазема и применять его только после контроля ЭКГ в отделении интенсивной терапии, при этом следует учитывать возможную необходимость использования электрокардиостимулятора. Не рекомендуется одновременное применение в-адреноблокаторов и дилтиазема для парентерального введения. Внезапная отмена дилтиазема может привести к развитию ангинального приступа. Пациентам с нарушениями функции печени и/или почек и лицам пожилого возраста требуется коррекция режима дозирования.
Лекарственное взаимодействие. При одновременном применении дилтиазема и амиодарона, в-адреноблокаторов, дигоксина, мефлохина возможно усиление угнетающего действия на сердечную проводимость, повышение риска развития брадикардии и AV блокады. Усиление антигипертензивного действия возможно при одновременном применении дилтиазема с антигипертензивными препаратами или другими препаратами, которые вызывают артериальную гипотензию, в т.ч. сальдеслейкином и с антипсихотическими средствами.
Подобные документы
Исследование роли ионов кальция в регуляции жизнедеятельности организма. Классификации блокаторов кальциевых каналов. Пролонгированные формы и антиангинальная активность блокаторов кальциевых каналов. Механизм действия верапамила, нифедипина, дилтиазема.
реферат [25,9 K], добавлен 11.11.2012
Изучение теории по фармакологической группе блокаторы кальциевых каналов. Основные лекарственные препараты, относящиеся к данной группе. Фармакокинетика, применение и противопоказания к назначению пролонгированных форм блокаторов кальциевых каналов.
курсовая работа [25,6 K], добавлен 19.11.2014
Механизм действия антагонистов кальция (ионные каналы, ингибиторы кальциевых каналов), их классификация. Особенности разных групп препаратов. Селективные антагонисты кальция I, II и III типов. Характеристика препаратов и их фармакологического действия.
реферат [52,0 K], добавлен 03.05.2012
Распространенность, классификация и последствия гипертонической болезни. Блокаторы кальциевых каналов. Анализ оценки качества обслуживания потребителей. Медицинская культура потребителей лекарственных средств для лечения гипертонических заболеваний.
курсовая работа [2,1 M], добавлен 14.05.2015
Оценка эффективности и безопасности лечения артериальной гипертензии у пациентов ингибиторами АПФ, блокаторами рецепторов к ангиотензину, диуретиками. Ознакомление с результатами терапии лизиноприлом, лозартаном, верапамилом, бетаксололом, гипотиазидом.
С. Ю. Штрыголь, доктор мед. наук, профессор
Национальный фармацевтический университет, г. Харьков
Поступая в клетку, ионы кальция активизируют обменные процессы, повышают потребление кислорода, вызывают сокращение мышц, увеличивают возбудимость и проводимость. БКК угнетают эти процессы. Перечислим важнейшие фармакологические эффекты данных препаратов в сфере кардиогемодинамики:
- расслабление гладких мышц сосудов, что ведет к снижению АД, уменьшению пост- и преднагрузки на сердце, улучшению коронарного и церебрального кровотока, микроциркуляции, снижению давления в малом круге кровообращения; с этим связано гипотензивное и антиангинальное действие БКК;
- уменьшение сократимости миокарда, что способствует снижению АД и уменьшению потребности сердца в кислороде; эти эффекты также необходимы для гипотензивного и антиангинального действия;
- мочегонное действие за счет угнетения реабсорбции натрия (участвует в снижении АД);
- расслабление мускулатуры внутренних органов (спазмолитический эффект);
- замедление автоматизма клеток синусового узла, угнетение эктопических очагов в предсердиях, снижение скорости проведения импульсов по атриовентрикулярному узлу (антиаритмическое действие);
- торможение агрегации тромбоцитов и улучшение реологических свойств крови, что важно для лечения болезни или синдрома Рейно.
Основные группы блокаторов кальцевых каналов
У различных БКК эти свойства выражены неодинаково. Рассматриваемые средства делятся на 4 основные группы с несколько различающимися гемодинамическими эффектами. Внутри этих групп выделяются препараты I и II поколения. У последних больше продолжительность действия (их принимают не 34 раза в сутки, как препараты I поколения, а только 12 раза), они действуют на различные органы более специфично и дают меньше побочных эффектов.
Производные дигидропиридина (группа нифедипина)
У этих препаратов, номенклатура которых представлена в таблице 1, преобладает влияние на гладкие мышцы сосудов, они меньше влияют на проводящую систему сердца и на сократимость миокарда; нимодипин (нимотоп) отличается тем, что оказывает преимущественное расширяющее влияние на сосуды головного мозга, и применяется при нарушениях мозгового кровообращения.
Таблица 1. Блокаторы кальциевых каналов производные дигидропиридина
В последнее время созданы препараты нифедипина длительного действия нифедипин ретард и нифедипин GITS (непрерывного действия).
Производные фенилалкиламина (группа верапамила)
У препаратов данной группы (табл. 2) сильно выражено влияние на проводящую систему сердца, а именно на синусовый узел, где деполяризация клеточных мембран зависит от входа ионов кальция, и на предсердно-желудочковый узел, в котором для развития потенциала действия имеет значение вход ионов кальция и натрия. Они практически не влияют на проводящую систему желудочков, где деполяризация обусловлена входом ионов натрия. БКК данной группы отчетливо уменьшают и сократимость миокарда, а действие на сосуды у них выражено гораздо слабее.
Таблица 2. Блокаторы кальциевых каналов производные фенилалкиламина
Кроме того, создан также препарат верапамила замедленного действия верапамил SR.
Производные бензотиазепина (группа дилтиазема)
Эти препараты (табл. 3) примерно в равной мере влияют на сердце и на сосуды, но несколько слабее, чем группа нифедипина.
Таблица 3. Блокаторы кальциевых каналов производные бензотиазепина
Создан препарат дилтиазема замедленного действия дилтиазем SR.
Производные дифенилпиперазина (группа циннаризина)
В терапевтических дозах препараты данной группы (табл. 4) оказывают расширяющее действие преимущественно на сосуды головного мозга, поэтому применяются в основном при нарушениях мозгового кровообращения, мигрени, вестибулярных расстройствах. Влияние рассматриваемых БКК на сосуды других бассейнов, а также на сердце незначительно и существенного клинического значения не имеет.
Таблица 4. Блокаторы кальциевых каналов производные дифенилпиперазина
Выделим фармакологические свойства БКК, определяющие их преимущества в сравнении с другими группами препаратов кардиоваскулярного профиля действия [1, 3, 5, 7, 9]:
- БКК метаболически нейтральны лишены неблагоприятного влияния на обмен углеводов, липидов, мочевой кислоты, что выгодно отличает эти препараты от β-адреноблокаторов, тиазидовых диуретиков;
- улучшают выделительную функцию почек, а при диабетической нефропатии значительно уменьшают протеинурию (особенно верапамил, дилтиазем);
- не повышают тонус бронхов (в отличие от β-адреноблокаторов), могут особенно рекомендоваться при сочетании артериальной гипертензии с бронхообструктивными заболеваниями;
- не снижают умственную, физическую и сексуальную активность пациентов;
- не вызывают психическую депрессию, как, например, препараты резерпина, клофелин, а напротив, оказывают антидепрессивное действие;
- уменьшают гипертрофию левого желудочка (только препараты II поколения групп дигидропиридина, фенилалкиламина, бензотиазепина);
- хорошо переносятся пожилыми пациентами;
- улучшают качество жизни больных.
Показания к применению БКК
Гипертоническая болезнь и симптоматическая артериальная гипертензия. Нифедипин рекомендуется при гипертонических кризах (1 таблетка под язык, можно разжевать); обычно АД уже через 10 мин снижается на 1012%, а через полчаса примерно на 20%.
Стенокардия напряжения, стенокардия Принцметала. Если стенокардия сочетается с брадикардией, атриовентрикулярной блокадой, выраженной артериальной гипертензией, то предпочтительно назначение препаратов группы нифедипина, особенно длительно действующих. Если же стенокардия сопровождается наджелудочковыми нарушениями ритма, тахикардией, то имеет смысл отдать предпочтение БКК из группы верапамила (прежде всего прокоруму) или дилтиазема.
Наджелудочковая (синусовая) тахикардия, экстрасистолия, трепетание и мерцание предсердий (в этих случаях предпочтительны препараты из группы верапамила).
Острые нарушения мозгового кровообращения (особенно показаны производные дигидропиридина; нимотоп является препаратом выбора при субарахноидальных кровоизлияниях). Здесь имеет значение не только сосудорасширяющее действие и улучшение церебральной гемодинамики. БКК хорошо проникают в ткань мозга, и ограничение входа ионов кальция в нервные клетки приводит к тому, что блокируются кальцийзависимые механизмы гибели нейронов (так называемого апоптоза) при острой церебральной ишемии. В этом проявляется нейропротективное действие БКК.
Кроме того, к показаниям относятся хроническая цереброваскулярная недостаточность, дисциркуляторная энцефалопатия, вестибулярные расстройства, укачивание в транспорте, мигрень. При данных заболеваниях применяются циннаризин, флунаризин.
Гипертрофическая кардиомиопатия (в связи со способностью вызывать регресс гипертрофии левого желудочка применяются препараты II поколения, особенно из группы дигидропиридина, а также галлопамил).
Болезнь и синдром Рейно (прежде всего производные дигидропиридина).
Препараты групп верапамила и дилтиазема, в связи с ярко выраженным противоаритмическим эффектом, имеет смысл применять при сочетании пароксизмальной наджелудочковой тахикардии, хронической мерцательной аритмии с артериальной гипертензией.
Фармакокинетика и связанные с ней особенности назначения отдельных препаратов
БКК можно вводить внутрь, сублингвально и парентерально. Практически все БКК хорошо (более 90%) и быстро всасываются из желудочно-кишечного тракта, но при первом прохождении через печень разрушаются, это так называемая пресистемная элиминация. Биодоступность основной части препаратов около 35%, поэтому при введении per os доза должна быть в 45 раз выше, чем при парентеральном введении. Выше этих значений показатель у нифедипина (около 65%), нитрепина, байпресса (нитрендипина) около 70%, норваска (амлодипина) до 90% [3].
Только метаболиты верапамила и дилтиазема фармакологически активны, остальные БКК разрушаются с образованием неактивных продуктов. Эти же два препарата не следует назначать в случаях почечной недостаточности, так как они в большей степени, чем другие БКК, выделяются через почки, и при поражении почек возникает риск кумуляции и передозировки. При заболеваниях печени следует снижать дозы любых БКК.
Рассмотрим режим применения БКК при артериальной гипертензии.
Нифедипин назначается внутрь по 510 мг 34 раза в сутки (для купирования гипертонического криза 510 мг под язык); препараты нифедипина короткого действия при артериальной гипертензии и хронической ИБС не должны длительно применяться в суточной дозе более 40 мг [8];
Нифедипин ретард (Коринфар ретард) по 1020 мг 2 раза в сутки после еды;
Нифедипин GITS (непрерывного действия) по 6090 мг 1 раз в сутки;
Исрадипин по 2,5 мг 2 раза в сутки, если за 4 недели не получен отчетливый эффект дозу увеличивают до 5 мг 2 раза в день, возможно увеличение разовой дозы до 10 мг. Рекомендуется сублингвальное использование препарата (1 таблетка) для купирования гипертонического криза [4];
Фелодипин по 2,510 мг 1 раз в сутки (внутрь, целиком, не крошить и не жевать таблетки, запивать водой), доза увеличивается постепенно;
Амлодипин по 2,510 мг 1 раз в сутки (дозу повышают постепенно, максимальная доза 10 мг в сутки);
Лацидипин по 24 мг 1 раз в сутки, желательно утром (начинают с 2 мг, через 34 недели при недостаточном эффекте повышают дозу до 46 мг), принимать препарат можно неопределенно длительное время;
Низолдипин начальная доза по 510 мг 2 раза в сутки, при необходимости через 34 недели дозу можно увеличить до 20 мг 2 раза в сутки; принимают во время еды, утром и вечером, не разжевывая, запивая водой;
Нитрендипин по 10 мг 2 раза в сутки (утром и вечером) или по 20 мг 1 раз утром, при недостаточном эффекте дозу увеличивают до 40 мг в сутки в 12 приема, после 24-месячного курса лечения можно постепенно уменьшить дозу до 10 мг 1 раз в сутки;
Верапамил по 4080 мг 34 раза в сутки, затем, при недостаточном эффекте, по 80120 мг 34 раза в сутки во время или сразу после еды, запивая водой, курс лечения может продолжаться до 68 месяцев; при нарушениях функции печени суточная доза не должна превышать 120 мг; для купирования гипертонического криза можно вводить препарат (510 мг) внутривенно медленно под контролем АД, ЧСС, ЭКГ;
Верапамил SR по 120 мг 2 раза в сутки или по 240 мг 1 раз в сутки;
Галлопамил по 50 мг 2 раза в сутки (во время или сразу после еды), максимальная суточная доза 200 мг;
Дилтиазем по 6090 мг 3 раза в сутки, принимают перед едой, не разжевывая таблетки, запивая водой; максимальная суточная доза 360 мг (по 90 мг 4 раза);
Дилтиазем SR по 120180 мг 12 раза в сутки.
Критерии эффективности и безопасности использования БКК
Клиническими критериями эффективности являются нормализация АД (при возможности желательно проводить суточное мониторирование), урежение приступов стенокардии, увеличение толерантности к физической нагрузке.
На ЭКГ благоприятное значение имеет нормализация зубца Т, особенно в стандартном отведении. При использовании препаратов II поколения в динамике лечения артериальной гипертензии можно обнаружить признаки уменьшения гипертрофии левого желудочка. Критерием безопасности применения БКК служит увеличение интервала PQ не более чем на 25% от исходного значения (большее увеличение интервала PQ указывает на значительное угнетение атриовентрикулярной проводимости). Электрокардиографический контроль особенно важен при назначении БКК из группы верапамила, так как у этих препаратов преимущественно выражено влияние на сердце.
Побочные эффекты
Для группы нифедипина побочное действие обусловлено в основном периферической вазодилатацией, а в группе верапамила преобладают побочные эффекты, вызванные влиянием на сердце. К ним относятся:
Изредка БКК могут вызывать развитие или усиление имеющегося паркинсонизма (особенно опасна в этом отношении группа циннаризина), сердечную недостаточность (особенно при передозировке или нерациональных сочетаниях с другими препаратами).
Взаимодействие БКК с препаратами других групп
Нерациональные и опасные комбинации
Нельзя сочетать БКК с хинидином, новокаинамидом и сердечными гликозидами (прежде всего это касается группы верапамила и дилтиазема), поскольку резко снижается частота сердечных сокращений, возрастает риск атриовентрикулярной блокады.
Не следует комбинировать верапамил или дилтиазем с β-адреноблокаторами (пропранололом, пиндололом, окспренололом и др.), особенно при внутривенном введении, так как возможно резкое угнетение работы сердца. Другие БКК, особенно препараты группы нифедипина, при введении внутрь можно сочетать с β-адреноблокаторами в малых дозах.
Верапамил усиливает токсическое влияние карбамазепина (финлепсина) на ЦНС.
Вследствие ускорения разрушения в печени снижается эффект БКК при одновременном назначении фенобарбитала, рифампицина.
Концентрация свободной фракции различных БКК в крови повышается при сочетании с НПВС (индометацин, ацетилсалициловая кислота, бутадион, бруфен и т. д.), сульфаниламидными препаратами (сульфадимезин, норсульфазол, сульфален, бисептол и др.), диазепамом. Это фармакокинетическое взаимодействие может привести к усилению нежелательных эффектов БКК. Во время лечения БКК нельзя употреблять алкоголь.
Рациональные комбинации
БКК хорошо сочетаются с диуретиками, апрессином, ингибиторами ангиотензинпревращающего фермента, блокаторами ангиотензиновых рецепторов. Можно комбинировать их с нитратами, особенно верапамил. Вполне совместимы БКК с противодиабетическими препаратами.
Противопоказания
Выраженная брадикардия (для группы верапамила) или тахикардия (для группы нифедипина), синдром слабости синусового узла (для всех препаратов).
Нестабильная стенокардия, острый инфаркт миокарда (повышают летальность!) [8], кардиогенный шок. Наиболее опасны препараты нифедипина короткого действия, которые в настоящее время имеют ограниченное применение в связи с накапливающимися данными о неблагоприятном влиянии на состояние пациентов со стенокардией, артериальной гипертензией, сердечной недостаточностью.
Атриовентрикулярная блокада (прежде всего для группы верапамила), синдром ВольфаПаркинсонаУайта.
Хроническая сердечная недостаточность IIБ-III ст. Особенно важно это противопоказание для групп верапамила и дилтиазема, от которых отличаются препараты группы нифедипина. Последние за счет наиболее выраженного сосудорасширяющего действия, значительного снижения постнагрузки разгружают миокард гемодинамически, но короткодействующие препараты нифедипина, согласно вышеупомянутому решению Ученого совета НИИ кардиологии, не должны применяться при сердечной недостаточности.
Острая сердечная недостаточность, выраженные нарушения функции печени и почек.
Паркинсонизм (особенно для группы циннаризина).
Беременность, лактация, детский возраст (у детей при наличии показаний, связанных в основном с нарушениями сердечного ритма, можно использовать верапамил).
Индивидуальная повышенная чувствительность к препаратам.
Фармакоэкономические аспекты применения БКК
Следовательно, назначение фенигидина и кордафлекса позволило с наименьшими затратами обеспечить монотерапию артериальной гипертензии антагонистами кальция I поколения. Но, как указано выше, в связи с неблагоприятными эффектами этих БКК при систематическом использовании в высоких дозах они постепенно вытесняются препаратами II поколения, применение которых наиболее предпочтительно в современной фармакотерапии.
Пока нет подобных расчетов, позволяющих сравнить между собой препараты II поколения. Однако они, как установлено в многочисленных клинических наблюдениях, действуют более избирательно, в отличие от БКК I поколения вызывают регресс гипертрофии левого желудочка, лучше переносятся больными и могут назначаться 1 раз в день. Особенно отличается длительным действием, удобным для пациента, амлодипин, имеющий к тому же наибольшую биодоступость (см. выше). За счет более редкого назначения, в конечном счете способствующего удешевлению лечения, и более высокой клинической эффективности, меньшего количества побочных эффектов и осложнений препараты II поколения можно считать сегодня наиболее целесообразными для применения в кардиологической практике.
Контроль АД является основным механизмом коррекции артериальной гипертонии (АГ) — одного из главных и независимых факторов сердечно-сосудистого риска. Согласно современным клиническим рекомендациям для контроля АД или поддержания его на целевом уровне арсенал практикующего врача включает 5 классов антигипертензивных лекарственных средств первой линии, в т. ч. блокаторы кальциевых каналов (БКК). Рациональная комбинация антигипертензивных лекарственных препаратов увеличивает степень снижения АД намного сильнее, чем повышение дозы одного препарата. В то же время в ряде клинических ситуаций рекомендуется монотерапия АГ (у пациентов с низким риском с АГ 1-й степени, у которых систолическое АД 2 ) — ингибитора АПФ беназеприла с амлодипином либо с тиазидным диуретиком гидрохлоротиазидом [14]. Было показано, что перевод больных на фиксированную комбинацию лекарственных средств сопровождался существенным улучшением контроля АД, а через 3 года исследование досрочно завершилось в связи с получением доказательств более высокой эффективности комбинации амлодипина с ингибитором АПФ — достоверное снижение на 20% риска развития событий первичной конечной точки по сравнению с группой получавших комбинацию ингибитора АПФ с гидрохлоротиазидом (рис. 1). Результаты этого исследования свидетельствуют о том, что комбинация амлодипина с ингибиторами АПФ имеет хорошие перспективы для широкого применения в клинической практике, особенно в лечении больных АГ в сочетании с ИБС.
![Рис. 1. Исследование ACCOMPLISH: влияние комбинации иАПФ*+ амлодипин и иАПФ + гидрохлоротиазид на риск событий первичной конечной точки (ССС) [14]](https://www.rmj.ru/upload/medialibrary/d27/17-2.jpg)
На рисунке 2 показаны преимущества комбинации ингибитора АПФ и амлодипина в снижении скорости прогрессирования хронической болезни почек (ХБП) по сравнению с комбинацией ингибитора АПФ и диуретика у пациентов с АГ [15]. Следует также отметить, что при использовании комбинации амлодипина и ингибиторов АПФ достигается не только улучшение контроля АД, но и уменьшение частоты возникновения побочных эффектов, в частности отеков голеней, характерных для дигидропиридиновых антагонистов кальция.
![Рис. 2. Исследование ACCOMPLISH: влияние комбинированной терапии на риск прогрессирования ХБП у пациентов с АГ [15]](https://www.rmj.ru/upload/medialibrary/7d7/17-3.jpg)
В клинических исследованиях PREVENT и CAMELOT было доказано вазопротективное и антиатеросклеротическое действие амлодипина [16, 17]. В 3-летнем рандомизированном плацебо-контролируемом исследовании PREVENT изучалось влияние длительного приема оригинального амлодипина на клинические исходы и атеросклеротическое поражение сонных и коронарных артерий (по данным коронарной ангиографии и УЗИ сонных артерий) у 825 больных ИБС [16]. За время исследования в группе больных, принимавших амлодипин, не выявлено существенного влияния на прогрессирование атеросклеротического процесса в коронарных артериях по данным коронарной ангиографии. В то же время на фоне приема амлодипина отмечено достоверное замедление прогрессирования толщины стенок сонных артерий и снижение частоты случаев нестабильной стенокардии на 33% и потребности в реваскуляризации миокарда на 43%.
В исследовании CAMELOT ингибитор АПФ эналаприл сравнивался с БКК оригинальным амлодипином и плацебо в снижении риска кардиальных событий у 1991 больного с ангиографически доказанной ИБС и исходно нормальным уровнем АД (129/78 мм рт. ст.). В течение 2 лет наблюдения частота событий первичной конечной точки (комбинация основных сердечно-сосудистых событий) достоверно уменьшилась на фоне терапии амлодипином, в основном за счет уменьшения частоты госпитализаций по поводу прогрессирования стенокардии (ОР 0,69, 95% ДИ 0,54–0,088; р 60 лет около 60%, а после 75 лет — около 75% [1]. Полученные в клинических исследованиях доказательства свидетельствуют о том, что антигипертензивная терапия и в пожилом возрасте способствует снижению риска сердечно-сосудистых событий и смертности [19–22] и, как правило, хорошо переносится. Тем не менее у пожилых больных чаще выявляются сопутствующие состояния и заболевания, в т. ч. нарушение функции почек, периферический атеросклероз сосудов, хроническая обструктивная болезнь легких (ХОБЛ) и постуральная гипотензия, которые могут ухудшиться на фоне приема некоторых антигипертензивных препаратов. Пожилые пациенты также нередко принимают другие лекарственные препараты, которые могут отрицательно взаимодействовать с антигипертензивными средствами.
Как уже отмечалось ранее, лечение очень пожилых пациентов следует начинать с монотерапии [1, 2, 22]. Если показана комбинированная терапия, то ее всегда следует начинать с минимальных доз препаратов. Клиницисту необходимо учитывать, что не следует назначать таким пациентам петлевые диуретики и α-адреноблокаторы (если они не требуются по другим показаниям), поскольку их назначение ассоциировано с внезапными падениями и травмами [23, 24]. Необходимо также часто оценивать функцию почек для исключения нарастания уровня креатинина и снижения СКФ на фоне нарушения перфузии почек в результате снижения АД. При проведении терапии систолическое АД следует снижать до значений 130–139 мм рт. ст., а ДАД — до 2 следует заменить тиазидный диуретик на петлевой.
Повышенное АД — это хорошо установленный фактор риска развития хронической сердечной недостаточности (ХСН), которая в свою очередь значительно ухудшает прогноз. Наряду с модификацией образа жизни пациентам с АГ и ХСН рекомендуется назначение ингибиторов АПФ или БРА, ББ и диуретиков. Для более эффективного контроля симптомов сердечной недостаточности рекомендуется переход с тиазидных диуретиков на петлевые. Препараты группы верапамила противопоказаны для назначения пациентам с ХСН, а амлодипин может быть назначен для улучшения контроля АД, т. к. не влияет отрицательно на течение сердечной недостаточности.
Ишемический или геморрагический инсульт является одним из наиболее частых осложнений нелеченой или неконтролируемой АГ. Адекватный контроль АД проявляется в снижении риска развития в первую очередь геморрагического инсульта, частота которого значительно меньше в странах с эффективным лечением АГ. Для достижения целевого уровня АД (у всех пациентов Литература
Блокаторы медленных каналов кальция (БМКК) — гетерогенная группа второго выбора лечения стенокардии. В качестве монотерапии они позволяют достичь такого же антиангинального эффекта, как и АБ.
По механизму действия БМКК занимают промежуточное положение между нитратами и АБ и оказывают разное физиологическое действие: замедляют медленный ток ионов кальция внутрь гладкомышечных клеток сосудов и сердца (но не влияют на регуляцию высвобождения внутриклеточного кальция); потенцируют высвобождение N0; приводят к вазодилатации коронарных артерий, особенно в зоне ишемии (это очень важно для больных Ст Принцметала), и последующему улучшению кровоснабжения миокарда (удлиняют время до начала приступа или ишемии в период ФН), снижению ЧСС и сократимости миокарда (верапамил, дилтиазем), уменьшению пост/преднагрузки на миокард и улучшению его расслабления в период диастолы — расширяют коронарные артерии, облегчают работу сердца (уменьшая его ПО2).
Блокаторы медленных каналов кальция обладают отрицательным инотропным (это следует учитывать у больных с выраженной дисфункцией ЛЖ) и хронотропным эффектами, замедляют АВ-проводимость, но противопоказаний у них меньше, чем у бета-АБ. Толерантности к БМКК, как правило, не возникает. Дополнительно они способны улучшать мозговое кровообращение, умеренно снижать ЛГ и бронхоспазм, оказывать антиатерогенное действие. Неблагоприятные эффекты БМКК: снижение АД, покраснение кожи, головокружения, головная боль. Их отрицательное инотропное действие может инициировать развитие ХСН, поэтому БМКК (за исключением амлодипина, фелодипина) не показаны у больных с явной дисфункцией ЛЖ. В случае же наличия у больного декомпенсированной ХСН, назначения БМКК следует избегать.
Классификация антагонистов кальция на три поколения (по Т. Toyo-Oka и W. Nayler, с изменениями и дополнениями Б.А. Сидоренко с соавт.)

Блокаторы медленных каналов кальция подразделяют на 3 главных класса:
• верапамил действует преимущественно на сердце — умеренно снижает его автоматизм, скорость проведения импульса в СУ и АВ-узле, сократимость, ЧСС и потребление кислорода миокардом (основа лечения стенокардии), повышает диастолическое наполнение желудочков в покое и при ФН. Назначают обычно по 40—80 мг 2—3 раза в сутки (максимальная доза — 480 мг/сут);
• дигидропиридины (нифедипин) действуют, главным образом, на тонус резистивных сосудов, вызывая их дилатацию и преимущественное снижение САД, но слабо влияют на АВ-проводимость и функцию синусового узла. При лечении стенокардии нифедипин короткого действия обычно применяют редко из-за побочных эффектов, связанных с системной вазодилатацией и активацией САС; тахикардии, усиливающейся при ФН (при стабильной СТ она является независимым фактором, ухудшающим прогноз); повышения риска развития ИМ и летальности. При ОКС нифедипин противопоказан. Назначают пролонгированные БМКК: кордипин ХЛ (с модифицированным медленным высвобождением 40 мг нифедипина, однократно) или дигидропиридины новых поколений - фелодипин (5-10 мг 1 раз в сутки), нитредипин (10-20 мг 2 раза в сутки), амлодипин (норваск или нормодипин по 5—10 мг/сут однократно).
При хронической стабильной стенокардии эти ЛС так же эффективны, как и верапамил или дилтиазем. Их эффективность возрастает при комбинировании с АБ (при предшествующем малом эффекте от монотерапии АБ). Эти пролонгированные БМКК назначают больным Ст, которой сопутствуют синусовая брадикардия, АВ-блокады и плохо контролируемая АГ. При лечении Ст у больных с явной ХСН применяется только амлодипин;
• дилтиазем быстрого действия (30—60 мг 3 раза в сутки) или пролонгированного действия (120—480 мг однократно) действует и на сосуды, и на сердце. Его вазодилатирующий эффект меньше, чем у нифедипина, а кардиодепрессивный — слабее, чем у верапамила. Дилтиазем снижает постнагрузку на миокард, его систолическую функцию и улучшает релаксацию ЛЖ.
Обычно блокаторы медленных каналов кальция длительного действия (амлодипин, верапамил) используют в комбинации с АБ, когда монотерапия последними неэффективна.
Противопоказания к назначению блокаторов медленных каналов кальция - синусовая бра-дикардия, СССУ, АВ-блокады. Критерии эффективности верапамила и дилтиазема те же, что и у бета-АБ.
Читайте также:

