Закладывание мази в глаза алгоритм кратко
Обновлено: 06.07.2024
Противопоказания: индивидуальная непереносимость.
1. Стерильные перчатки.
2. Глазную мазь (проверьте название, концентрацию, срок годности. герметичность упаковки, признаки непригодности).
3. 2 стеклянные лопаточки (для каждого глаза).
4. Стерильный лоток для стерильных салфеток или шариков из гигроскопической ваты.
5. Лоток для использованного материала.
6. Емкости с дез. растворами.
- предупредите его о назначенной манипуляции и получите разрешение на ее выполнение,
- объясните, как вести себя во время манипуляции,
- если действие проходит не в палате, то уточните место проведения манипуляции и время,
1. Вымойте, высушите руки.
2. Проверьте целостность стеклянных лопаточек.
3. Предложите пациенту занять удобное для проведения манипуляции положение (на стуле или в постели).
4. Обработайте руки шариком, смоченным спиртом. НАДЕНЬТЕ ПЕРЧАТКИ.
5. Откройте тюбик с мазью, выдавите из него мазь, не более 0,5-1 см, на одну сторону глазной (стеклянной) палочки.
6. Указательным пальцем левой руки оттяните нижнее веко правого глаза вниз.
7. Средним пальцем придерживайте верхнее веко правого глаза и предложите пациенту посмотреть вверх. Поднесите глазную палочку к середине нижнего века и выложите на него мазь.
8. Предложите пациенту плотно сомкнуть веки.
9. Круговыми движениями, ОСТОРОЖНО, в направлении от уха к носу распределите мазь в конъюнктивальной полости. Остатки мази снимите шариком или салфеткой в области внутреннего глазного угла.
Если есть необходимость заложить мазь в другой глаз, повторите действия в той же последовательности новыми шариками или салфетками. Весь использованный материал замочите в дез. растворе.
Оксигенотерапия (Применение кислорода с лечебной целью)
Наиболее распространенный метод введения кислорода в организм - ИНГАЛЯЦИОННЫЙ, при котором главная цель оксигенотерапии - заместительное лечение.
При внелегочном методе введения кислорода (кислородные ванны; введение под кожу; в плевральную и брюшную полости; в желудок и кишечник) он оказывает главным образом рефлекторное и местное воздействия.
С лечебной целью применяют только медицинский кислород, изготавливающийся на заводах.
Он содержит:
- 99% чистого кислорода;
-1% азота и освобожден от других газообразных примесей.
Хранят и транспортируют кислород в 40-литровых баллонах под давлением 150 атмосфер.
К обслуживанию баллонов допускаются лишь лица, прошедшие специальный технический инструктаж.
По технике безопасности необходимо:
- избегать соприкосновения кислорода с жирами, маслами, нефтяными продуктами;
- запретить курение в помещении, где хранятся баллоны;
- запретить хранение баллонов вблизи источников тепла, света;
- при наполнении кислородной подушки (при открытии вентиля) стоять сбоку от него, так как струя кислорода, вырвавшись, может повредить глаза.
Кислород может применяться под давлением не больше 2-3 атмосфер. С этой целью к баллону подключают редуктор для понижения давления.
Перед применением кислорода необходимо убедиться в проходимости дыхательных путей.
Тут вы можете оставить комментарий к выбранному абзацу или сообщить об ошибке.
Закладывание мази — важный навык для медицинской сестры, который применяется при лечении различных заболеваний глаз, уха и носа. Несмотря на кажущуюся простоту, необходимо правильно и по алгоритму выполнять процедуру, т.к. этого зависит ускорение этапа выздоровления пациента.
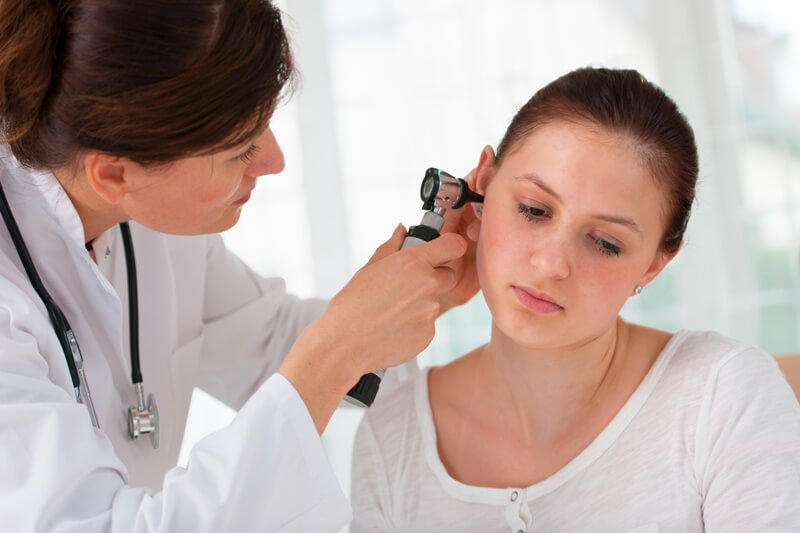
Перед проведением процедуры важно выбрать хорошо освещенное место, либо использовать местное дополнительное освещение (светильник, рефлектор, фонарик).
Оглавление. Закладывание мази:
- В глаза: показания, цель, подготовка
- В глаза: алгоритм процедуры
- В нос: показания, цель, подготовка
- В нос: алгоритм процедуры
- В ухо: показания, цель, подготовка
- В ухо: алгоритм процедуры
Закладывание мази в глаза: алгоритм
Цель закладывания мази под нижнее веко — обеспечение местного лечебного воздействия лекарственного вещества на конъюнктиву.
Показания: воспалительные и другие заболевания глаз. Процедура назначается лечащим врачом.
Оснащение:
- Стерильный лоток
- Стерильные ватные шарики, или
- Стерильные марлевые салфетки
- Стерильные стеклянные палочки
- Глазная мазь
- Лоток для отработанного материала
- Емкости для дезинфекции с дезинфицирующим раствором
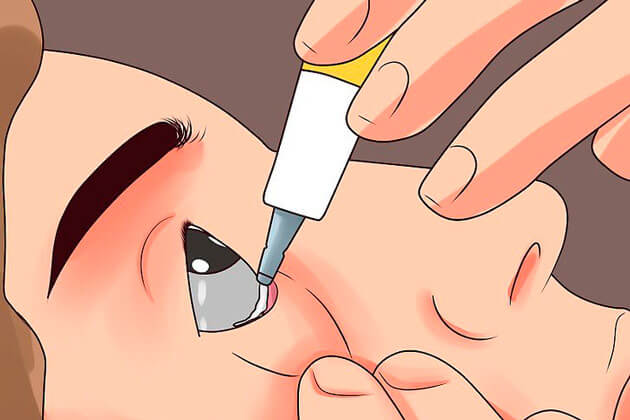
Подготовка к процедуре
Перед тем, как будет проведено закладывание мази в глаза, медицинская сестра должна выполнить следующие действия:
- Представиться пациенту, идентифицировать его личность, установить доброжелательный контакт.
- Сообщить пациенту о назначении ему врачом закладывания мази в глаза.
- Выдать пациенту необходимую информацию о применяемом препарате в пределах своих прав и компетенции.
- Убедиться в наличии информационного согласия на проведение манипуляции с отметкой о переносимости препарата.
- Уточнить аллергологический анамнез.
- Объяснить пациенту ход и назначение процедуры, как следует вести себя и какое положение занять во время проведения манипуляции.
- Вымыть руки гигиеническим способом, осушить одноразовым бумажным полотенцем. Кожу рук обработать специальным антисептиком, не осушать, ждать, когда обсохнут. Надеть маску и стерильные перчатки.
Закладывание мази в глаза стеклянной лопаткой и из тюбика
Алгоритм проведения манипуляции:
- Проверить срок годности на упаковке с мазью, сверить название препарата с назначением.
- Открыть тюбик или флакон с мазью, выдавить на лопатку или зачерпнуть лопаткой из флакона небольшое количество глазной мази.
- Попросить пациента принять удобное положение лежа или сидя и слегка запрокинуть голову.
- С помощью стерильной салфетки или ватного шарика оттянуть нижнее веко пациента вниз.
- Попросить пациента посмотреть наверх.
- 3-м пальцем придерживать верхнее веко пациента.
- Поднести лопатку с мазью к веку пациента и заложить мазь в середине века.
- Убрать лопатку острожным движением по направлению к наружному углу глаза и сбросить ее в лоток для отработанного материала.
- При использовании мази из индивидуального тюбика пациента (без применения стеклянной лопатки) мазь выдавливается под нижнее веко от наружного угла к внутреннему. Остаток мази на конусе тюбика убрать стерильным ватным шариком.
- Отпустить верхнее веко, попросить пациента полностью закрыть глаз.
- Аккуратными и легкими круговыми движениями с помощью марлевой салфетки или ватного шарика сделать круговые движения — слегка помассировать веко, чтобы мазь равномерно распределилась по конъюнктивальной полости.
- Сбросить использованный ватный шарик/салфетку в лоток для отработанного материала.
- При необходимости закладывания мази в другой глаз повторить эти действия в аналогичной последовательности. Весь материал для другого глаза брать новый.
- После процедуры весь материал и инструменты продезинфицировать в дезрастворах учитывая экспозицию, затем перевязочный материал утилизировать как отходы класса Б. Стеклянные лопатки после этого подвергнуть предстерилизационной очистке и стерилизации.
- Обработать руки, снять перчатки и поместить их в контейнер для отходов класса Б.
- Сделать отметку о процедуре в медицинской документации.
Закладывание мази в нос
Цель закладывания мази в нос — обеспечить местное лечебное воздействие на слизистую оболочку полости носа. В оториноларингологической практике — часто назначаемая процедура.
Показания: воспалительные и другие патологические процессы в полости носа. Определяются лечащим врачом.
Оснащение:
- Стерильный лоток
- Стерильный пинцет
- Стерильный шпатель
- Стерильные ватные шарики
- Стерильные турунды
- Мазь
- Лоток для отработанного материала
- Емкости с дезраствором
Подготовка к процедуре
- Представиться пациенту, идентифицировать его личность, установить доброжелательный контакт.
- Сообщить пациенту о назначении ему врачом закладывания мази в нос.
- Выдать пациенту необходимую информацию о применяемом препарате в пределах своих прав и компетенции.
- Убедиться в наличии информационного согласия на проведение манипуляции с отметкой о переносимости препарата.
- Уточнить аллергологический анамнез.
- Объяснить пациенту ход и назначение процедуры, как следует вести себя и какое положение занять во время проведения манипуляции.
- Вымыть руки гигиеническим способом, осушить одноразовым бумажным полотенцем. Кожу рук обработать специальным антисептиком, не осушать, ждать, когда обсохнут. Надеть маску и стерильные перчатки.
Закладывание мази в нос: алгоритм
- Проверить срок годности на упаковке с мазью, сверить название препарата с назначением.
- Попросить пациента принять удобное положение лежа в постели или сидя на стуле и слегка запрокинуть голову.
- При наличии слизи попросить пациента высморкаться в салфетку без напряжения, поочередно из каждой ноздри.
- С помощью шпателя достать мазь из флакона и нанести ее на стерильную турунду (либо выдавить мазь из тюбика на турунду).
- Первым пальцем левой руки слегка приподнять кончик носа пациента.
- С помощью пинцета вращательными движениями ввести в носовой ход турунду с мазью на 1,5-2 см.
- При необходимости ввести турунду с мазью во второй носовой ход. Вначале мазь вводится в правый носовой ход, затем — в левый.
- Через 2-3 минуты извлечь турунды из носовых ходов.
- С помощью ватных шариков убрать отстаки мази.
- Использованные турунды, салфетки, шпатель, пинцет помещаются в лоток для отработанного материала, затем подвергаются дезинфекции и утилизации как отходы класса Б, а инструменты далее — предстерилизационной очистке и стерилизации.
- Обработать руки, снять перчатки и поместить их в контейнер для отходов класса Б.
- Сделать отметку о процедуре в медицинской документации.
Закладывание мази в ухо
Цель закладывания мази в ухо — обеспечить местное лечебное воздействие лекарственного средства.
Показания: воспалительные заболевания и другие патологические процессы в полости наружного уха и слухового прохода. Определяются лечащим врачом.
Оснащение:
- Стерильный лоток
- Стерильный пинцет
- Стерильный шпатель
- Стерильные ватные шарики
- Стерильные турунды
- Мазь
- Лоток для отработанного материала
- Емкости с дезраствором
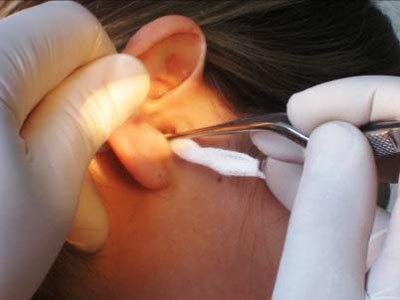
Подготовка к процедуре
- Представиться пациенту, идентифицировать его личность, установить доброжелательный контакт.
- Сообщить пациенту о назначении ему врачом закладывания мази в ухо.
- Выдать пациенту необходимую информацию о применяемом препарате в пределах своих прав и компетенции.
- Убедиться в наличии информационного согласия на проведение манипуляции с отметкой о переносимости препарата.
- Уточнить аллергологический анамнез.
- Объяснить пациенту ход и назначение процедуры, как следует вести себя и какое положение занять во время проведения манипуляции.
- Вымыть руки гигиеническим способом, осушить одноразовым бумажным полотенцем. Кожу рук обработать специальным антисептиком, не осушать, ждать, когда обсохнут. Надеть маску и стерильные перчатки.
Закладывание мази в ухо: алгоритм
- Проверить срок годности мази на упаковке, сверить название препарата с назначением.
- Попросить пациента принять удобное положение сидя на стуле, при положении лежа в постели — повернуться на бок.
- Оттянуть ушную раковину пациента назад-вверх, осмотреть слуховой проход. При необходимости сделать туалет слухового прохода.
- С помощью шпателя достать мазь из флакона и нанести ее на стерильную турунду (либо выдавить мазь из тюбика на турунду).
- Оттянуть ушную раковину пациента назад-вверх для выпрямления слухового прохода.
- Вращательными движениями ввести турунду с мазью в слуховой проход с помощью стерильного пинцета на 2-3 минуты.
- При необходимости закладывание мази произвести в другое ухо. Вначале мазь вводится в правое ухо, затем — в левое.
- По истечении времени вынуть турунду из слухового прохода.
- Отработанный материал поместить в специальный лоток.
- Использованный перевязочный материал подвергнуть дезинфекции, затем выбросить в контейнер для отходов класса Б.
- Использованные инструменты подвергнуть поэтапно дезинфекции, предстерилизационной очистке и стерилизации.
- Обработать руки и снять перчатки, сбросить их в контейнер для отходов класса Б.
- Сделать отметку о проведенной процедуре в медицинской документации.
Как можно видеть, закладывание мази в глаза, нос и ухо не представляет особой трудности. Тем не менее, манипуляции требуют от медицинской сестры высокой ответственности и безукоризненного владения данным навыком.




Добавить комментарий
Этот сайт использует Akismet для борьбы со спамом. Узнайте, как обрабатываются ваши данные комментариев.

Глазная мазь - это стерильный медицинский препарат, который закладывается за нижнее веко, чтобы лекарственное вещество оказывало эффект непосредственно на глаз.
Для этого необходимо:
- Помыть руки с мылом, взять тюбик с мазью
- запрокинуть голову ребенка назад (или в положение лежа) с обязательной фиксацией головы снизу;
- Бережно отвести нижнее веко вниз и попросить ребенка посмотреть вверх
- Держа тюбик над глазом, выдавите мазь около 1 см, не касаясь самого глаза и ресниц
- Попросите ребенка поморгать, чтобы мазь распространилась по глазной щели
- Зрение временно может незначительно ухудшиться сразу после закладывания мази. Это пройдет самостоятельно.
- Контакты
- Цены
- Услуги для воспитанников детских садов и школ
- Акции и спецпредложения
- Записаться на прием
- Правила поведения пациентов
- Педиатрия
- Прививки
- ЛОР-заболевания у детей
- Ревматология
- УЗИ-диагностика
- Аллергология и иммунология
- Ортопедия и травматология
- Эндокринология
- Неврология
- Хирургия
Разработка и поддержка — WebCoalition
©2022 Детская клиника Фэнтези (ООО "Детская клиника")
Этот сайт собирает метаданные пользователя (cookie, данные об IP-адресах и местоположении). Это необходимо для функционирования сайта. Продолжая пользоваться сайтом, вы даете согласие на использование ваших cookie-файлов.

Наиболее часто для лечения различных заболеваний глаз лекарственные средства вводятся местно в конъюнктивальный мешок в виде глазных капель или мазей.
Глазные капли (растворы, суспензии) и мази (гели), глазные лекарственные пленки (ГЛП) являются специально разработанными для применения в офтальмологии формами лекарственных средств.
В их состав, помимо активного вещества, оказывающего лечебное действие, входят различные вспомогательные (неактивные) компоненты, которые необходимы для сохранения стабильности лекарственной формы. Однако следует помнить, что вспомогательные вещества могут выступать в роли аллергенов и оказывать негативное воздействие на ткани глазного яблока и его придатков.
Для угнетения роста микрофлоры при загрязнении препарата используются консерванты. Все консерванты оказывают различной степени выраженности токсическое воздействие на эпителий роговицы и конъюнктивы.
В качестве консервантов наиболее часто используются следующие вещества: бензалкония хлорид (0.005-0,01%), фенилэтиловыи спирт (0,5%), бензетония хлорид, хлоргексидин (0,005—0,01%), цетилпиридинум хлорид, бензоат, хлоробутанол (0,5%), пропионат, борная кислом (до 2%), ртутные консерванты — фенилртути нитрат (ацетат, борат) 0,001-0,004%, тиомерсал — 0,002%.
Следует от метить, что в современной фармацевтике все реже применяются ртутные консерванты, борная кислота и бораты. Наиболее удобными и безопасными консервантами в настоящий момент являются бензалкопия хлорид, хлорбутанол и хлоргексидин. Изменяется не только спектр используемых консервантов, но и их концентрации. В последние годы используются более низкие концентрации. Снижение концентрации достигается за счет комбинированного использования нескольких консервантов.
Для уменьшения скорости выведения препарата из конъюнктивального мешка используются вещества, увеличивающие вязкость (пролонгаторы). С этой целью используют следующие вещества: карбоксиметилцеллюлоза, декстран 70, гидроксиэтилцеллюлоза, метилцеллюлоза, гидроксипропилметилцеллюлоза, желатин, глицерин, пропиленгликоль, поливиниловый спирт, повидон.
В зависимости от используемых вспомогательных веществ или носителей время действия 1 капли различно. Наиболее короткое действие у водных растворов, более длительное при использовании растворов вискоактивных веществ, максимальное — у гелиевых растворов. Например, однократная инстилляция водного раствора пилокарпина [МНН] действует 4—6 ч, пролонгированного раствора на метил целлюлозе — 8 ч, гелиевого раствора — около 12 ч.
Для предотвращения распада активного вещества, входящего в состав препарата, под воздействием кислорода воздуха используют антиоксиданты (бисульфит, ЭДТА, метабисульфит, тиосульфат).
Кислотность слезы человека в норме находится в пределах от 7,14 до 7,82. Способность веществ проникать через роговицу в переднюю камеру в значительной степени зависит от степени их ионизации, которая определяется pH раствора. Кислотность раствора влияет не только на особенности кинетики препарата, но и на его переносимость. Если pH вводимого раствора значительно отличается от pH слезы, у человека возникает чувство дискомфорта (жжение, зуд и т.д.). Поэтому для поддержания pH лекарственной формы в пределах 6—8 применяются различные буферные системы. С этой целью используются следующие вещества: борная кислота, борат, тетраборат, цитрат, карбонат.
На глазную кинетику лекарственных веществ оказывает влияние тоничность вводимой капли раствора по отношению к слезе. Лучшей абсорбцией обладают гипотоничные или изотоничные препараты. Как и кислотность, тоничность раствора влияет на переносимость препарата. Значительное отклонение осмотического давления в калле раствора от его уровня в слезе вызовет чувство дискомфорта (сухость или, наоборот, слезотечение и т.д.). Для обеспечения изотоничности препарата со слезной пленкой и поддержания осмотического давления в пределах 305 mOsm/л используются различные осмотические средства: декстран 40 и 70, декстроза, глицерин, пропиленгликоль.
Таким образом, эффективность лечения зависит не только от активного вещества, но и от других ингредиентов, входящих в препарат и обуславливающих его индивидуальную переносимость. Каждая фирма имеет свою формулу препарата. Если при закапывании препарата возникает выраженное жжение, то оно сопровождается слезотечением и увеличением частоты миганий, что приведет к ускорению вымывания препарата из слезы и снижению его эффективности.
При применении глазных лекарственных форм возможно развитие побочных эффектов общего характера, которые связаны с реабсорбцией действующего вещества в системный кровоток через коньюнктивальные сосуды, сосуды радужной оболочки, слизистой носа. Степень выраженности системных побочных эффектов может существенно варьировать в зависимости от индивидуальной чувствительности больного и его возраста.
Например, инстилляция 1 капли 1% раствора атропина сульфата [МНН] у детей вызовет не только мидриаз и циклоплегию, по может также привести к гипертермии, тахикардии, сухости во рту.
Большинство глазных капель и мазей противопоказано применять во время ношения мягких контактных линз (МКЛ) из-за опасности кумуляции как активного компонента, так и консервантов, входящих в состав препарата.
В случае если пациент продолжает использовать МКЛ, то его следует предупредить, что он должен снимать МКЛ перед закапыванием препарата и может их одеть вновь не ранее, чем через 20-30 мин. Глазные же мази в таком случае следует использовать только на ночь во время ночного перерыва в ношении контактных линз.
При назначении двух и более различных видов капель следует помнить о том, что при закапывании второго препарата через 30 с после первого его лечебный эффект снижается на 45%. Поэтому для предотвращения разведения и вымывания предварительно введенных капель интервал между инстилляциями должен быть не меньше 10—15 мин. Оптимальный перерыв между закапываниями составляет 30 мин.
Врач обязан не только назначить препарат, но и научить больного правильно пользоваться глазными каплями и мазями, и осуществлять контроль за выполнением назначений.
В последние годы как в отечественной, так и в зарубежной литературе довольно часто используются такие термины, как комплаентность (complace) и некомплаентность (non complace) пациента. Комллаентность — это соблюдение пациентом всех рекомендаций врача относительно режима применения лекарственных препаратов, правил их использования и ограничений (пищевых и физических), связанных с заболеванием. При некоторых заболеваниях вначале человек не испытывает никакого дискомфорта, связанного с болезнью. Его не беспокоят боль и ухудшение зрения. В то же время назначенное лечение и необходимость регулярного посещения врача изменяет привычный для него режим жизни. Для того, чтобы повысить комллаентность пациентов, врачу необходимо объяснить серьезность заболевания, а также научить больного правильно закапывать глазные капли и закладывать за нижнее веко глазные мази.
Правила закапывания глазных капель
- Перед закапыванием необходимо вымыть руки.
- Запрокиньте голову назад.
- Посмотрите вверх и оттяните нижнее веко от глазного яблок (рис. 1, а).
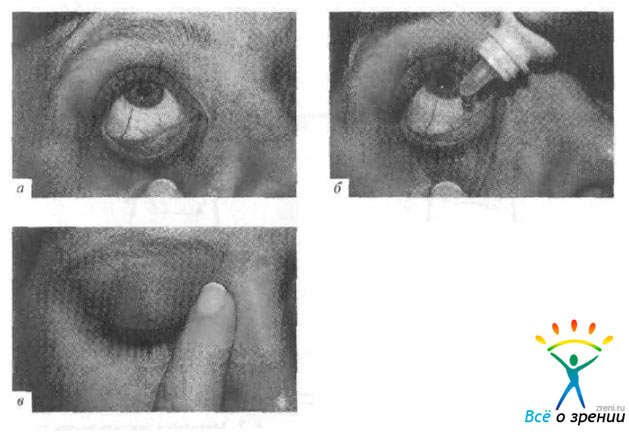
Рис. 1. методика закапывания глазных капель (по данным М. В. Shields).
- Закапайте одну каплю препарата (рис. 1, б).
- Смотрите вверх до тех нор. пока капля препарата распределяется в конъюнктивальной полости.
- Медленно отпустите веко и закройте глаза.
- Указательным пальцем прижмите область внутреннего угла глазной щели на 2—3 мин (рис. 1, в).
- При необходимости применения нескольких видов капель повторите процедуру черед 10— 15 мин.
Правила закладывания глазных мазей
- Перед закладыванием мази необходимо вымыть руки.
- Запрокиньте голову назад.
- Посмотрите вверх и оттяните нижнее веко от глазного яблока (рис. 2, а).
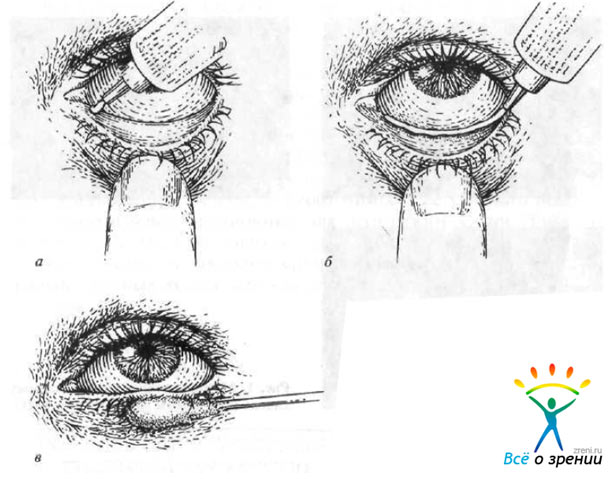
Рис. 2. Методика закладывания глазных мазей (по данным J.D. Bartlett).
- Выдавите полоску мази длиной 0,5—1 см в нижний конъюнктивальный свод (рис. 2, б).
- Медленно отпустите веко и закройте глаза.
- Массирующими движениями через веки с помощью ватной палочки или ватного тампона через веки мазь равномерно распределите в конъюнктивальном мешке (рис. 2, в).
- Оставьте глаза закрытыми в течение 1-2 мин.
- При необходимости применения нескольких видов мазей повторите процедуру через 15—30 мин.
Частота применения глазных препаратов различна. При острых инфекционных заболеваниях глаза (бактериальный конъюнктивит) частота закапывания может доходить до 8—12 раз в день, при хронических процессах (глаукома) максимальный режим не должен превышать 2-3 инстилляций в день.
Глазные мази закладываются, как правило, 1-2 раза в день. Не рекомендуется использовать глазную мазь в раннем послеоперационном периоде при впутриполостных вмешательствах и при проникающих ранениях глазного яблока.
Общие требования к годности фабрично изготовленных капель — 2-3 года при условии хранения при комнатной температуре вне воздействия прямого солнечного света. После первого открывания флакона — срок использования препарата не должен превышать 1 мес.
Глазные мази имеют срок годности, в среднем, около 3 лет при тех же условиях хранения.
Для того чтобы увеличить количество препарата, поступающего в глаз, используют методику форсированных инстилляций. Для этого проводят шестикратное закапывание глазных капель с интервалом 10 мин в течение часа. Эффективность форсированных инстилляций соответствует субконъюнктивальной инъекции.
Дополнительным путем введения является использование периокулярных инъекций ( субконьюнктивальные, парабульбарные и ретробульбарные инъекции)
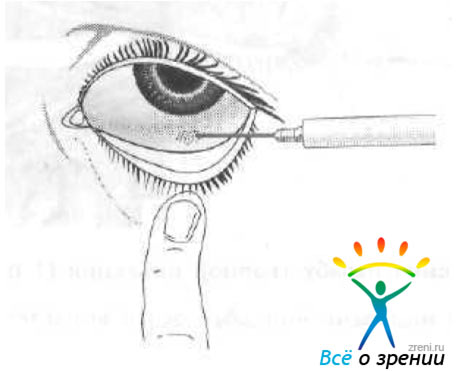
Рис. 3. Субконъюнктивальная инъекция.
Парабульбарная инъекция (1-й способ)
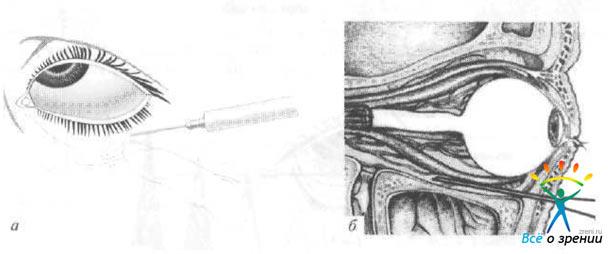
Рис. 4. Парабульбарная инъекция (1-й способ).
В особых случаях вводят лекарственные средства непосредственно в полость глаза (в переднюю камеру или в стекловидное тело). Введение проводят в условиях операционной во время полостной операции или как самостоятельное вмешательство. Как правило, объем вводимого препарата не превышает 0,2—0,3 мл. В переднюю камеру раствор препарата вводят через парацентез.
Лекарственные препараты могут также вводиться с помощью фоно-или электрофореза.
При электрофорезе лекарственные вещества вводятся в организм через неповрежденную поверхность кожи или слизистой с помощью постоянного тока. Количество вводимого вещества дозируют изменяя размер электродов, концентрацию раствора, силу тока и продолжительность процедуры. Вещества вводятся с положительного или отрицательного электродов (иногда с обоих электродов) в зависимости от заряженности молекулы лекарственного вещества.
Электрофорез проводят ежедневно, при необходимости можно проводить несколько процедур в течение дня с интервалом в 2—3 ч. Курс лечения включает 10—25 процедур. Повторный курс лечения следует проводить через 2—3 мес, детям — через 1,5-2 мес. Электрофорез можно сочетать с фонофорезом, УВЧ-терапией и диадинамотерапией.
Электрофорез применяется для лечения воспалительных, ишемических и дистрофических процессов в тканях глаза, кровоизлияний и травм органа зрения.
Для лечения заболеваний глаз применяются внутримышечные и внутривенные инъекции и инфузии, а также пероральное введение препаратов (таким образом, вводятся антибиотики, кортикостероиды, плазмозамещающие растворы, вазоактивные препараты и др.).
Статья из книги: Офтальмофармакология. Руководство для врачей | Е.А. Егоров, Ю.С. Астахов, Т.В. Ставицкая
Читайте также:

