Заболевания околоносовых пазух кратко
Обновлено: 30.06.2024
1. Анатомия носа и околоносовых пазух
2. Обследование носа и околоносовых пазух
3. Болезни носа
4. Риносинуситы - болезни пазух носа
- Лекарства для лечения болезней уха
5. Травмы носа и его пазух
6. Опухоли носа и пазух
7. Дополнительные материалы
Рентгенография пазух и полости носа
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Заболевания околоносовых или синусовых пазух носа – это самые распространенные ЛОР патологии. Причиной высокой частоты случаев синусовых заболеваний, является анатомическое строение и расположение пазух носа.
Синусит – самое частое заболевание околоносовых пазух
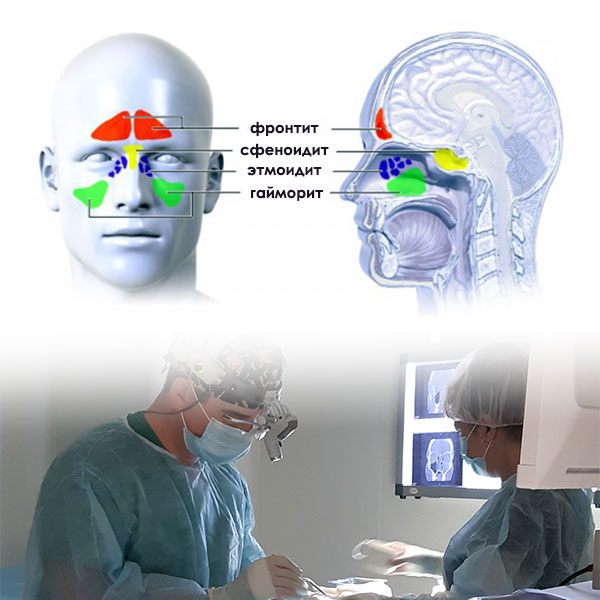
Одним из частых заболеваний околоносовых пазух, является синусит. В эту группу входят всем известные воспалительные патологии синусовых пазух: гайморит, фронтит, этмоидит, сфеноидит (не медицинская терминология). В профессиональной практике данные заболевания описываются как синусит, той или иной локализации, например: синусит гайморовой околоносовой пазухи или верхнечелюстной пазухи.
В зависти от протекания, так же различают острый и хронический синусит.
Острый синусит
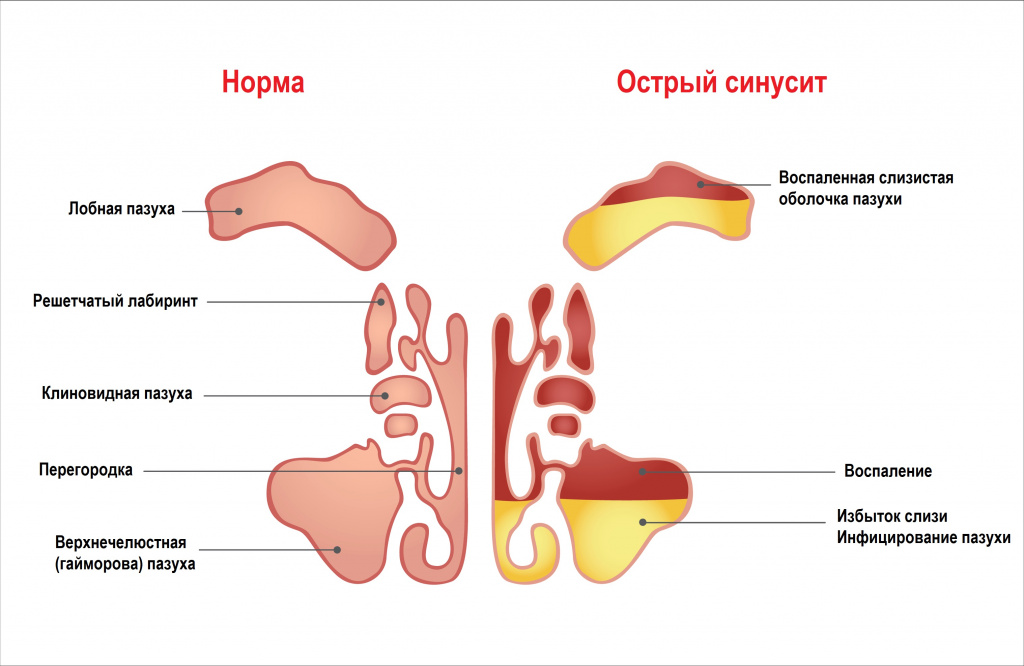
Синусит или риносинусит – это медицинский термин, который подразумевает острое или хроническое воспаление слизистой околоносовых пазух и полости носа. Когда слизистая воспаляется это приводит к ее отеку и блокированию естественных путей дренирования пазух.
Симптомы обычно включают в себя:
- Заложенность носа;
- Отделяемое из носа (часто гнойное);
- Головные боли (лицевые боли);
- Затрудненное носовое дыхание;
- Снижение обоняния;
- Кашель;
- Субфебрильная температура;
- Дискомфорт в ухе.
Существует множество причин, способствующих развитию острого риносинусита. Это:
- Вирусы;
- Бактерии;
- Аллергены;
- Вредные воздействия окружающей среды.
Чаще всего острый риносинусит вызывается вирусами, и симптомы исчезнут через 10 дней при амбулаторном терапевтическом лечении.
Примерно в 5% случаев ухудшается симптоматика, как правило присоединиться бактериальная инфекция. В этих случаях обычно, пациент ощущает улучшение на 3-7 день заболевания, а за тем следует ухудшение клиники.
Как диагностируется острый синусит?
Острый синусит диагностируется ЛОР-врачом после изучения анамнеза и инструментального обследования ЛОР органов. Иногда для установления диагноза проводится эндоскопия носа. Эндоскопия полости носа дает врачу возможность визуализации полости носа, носовых ходов и позволяет в случае необходимости взять образец отделяемого для посева на флору и чувствительность к лекарственным средствам.
Как лечиться острый синусит?
После диагностики, назначается лечение антибиотики обычно назначают на 7-14 дней. В зависимости от результатов бактериологического исследования свойств и чувствительности инфекции подбираются антибактериальные препараты, которые могут использоваться в течение длительного времени. Также для лечения риносинусита применяются препараты других групп, включая стероиды, в виде назальных спреев и сосудосуживающие противоотечные средства.
Назальное ирригационное промывание полости носа солевыми растворами необходимо для механического удаления секрета, слизи и уменьшения отека слизистой оболочки.
Рецидивирующий (хронический) синусит
Если обострения синусита происходят, по крайней мере, 4-6 раз в год с бессимптомными интервалами, это называется рецидивирующим острым риносинуситом (РОРС). Существует достаточно много факторов, способствующих развитию этого заболевания, в том числе:
- Вирусная инфекция;
- Частые авиаперелеты;
- Аллергия;
- Вредные воздействия окружающей среды;
- Рефлюкс эзофагит (ГЭРБ);
- Генетическая предрасположенность;
- Системные заболевания, иммунодефицит;
- Анатомические факторы (искривления носовой перегородки, аденоиды, полипы).
Основной принцип в лечении рецидивирующих острых риносинуситов это выявление и устранение факторов, которые провоцируют частые повторы заболевания. В основном это хирургическое лечение.
Более подробную информацию о заболеваниях околоносовых пазух и их лечении, читайте в ниже указанных материалах:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синусит: причины появления, симптомы, диагностика и способы лечения.
Определение
Синусит – это воспаление слизистой оболочки околоносовых пазух и полости носа. Синусит относится к числу наиболее часто встречающихся заболеваний и, хотя не существует точной статистики его распространенности, по разным данным до 15% взрослого населения во всем мире страдает от этой патологии, а у детей она встречается еще чаще.
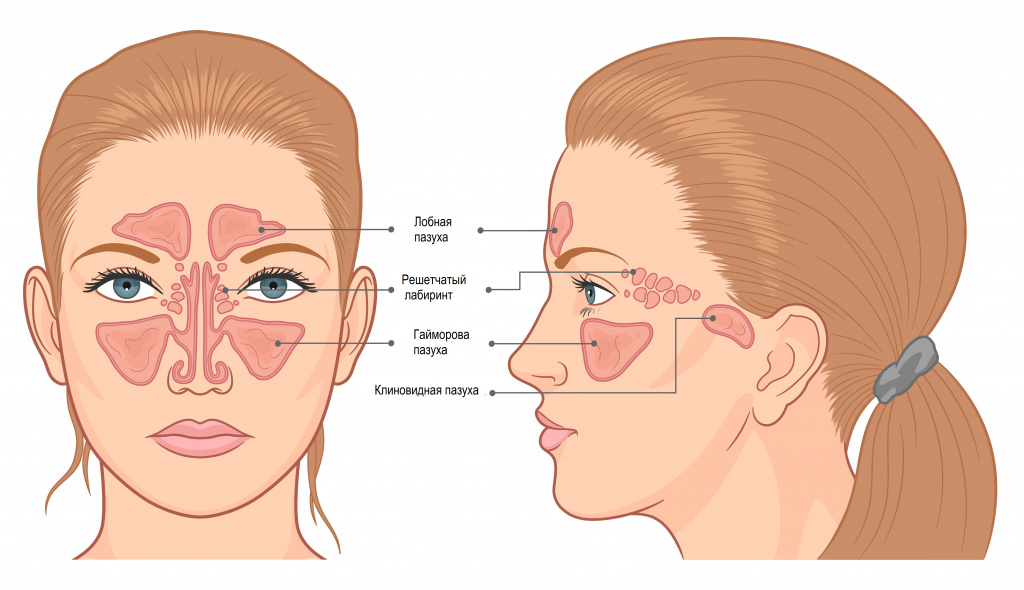
Нос – это начальная часть верхних дыхательных путей. Он делится на три отдела: наружный нос, полость носа и околоносовые пазухи (ОПН). ОПН – это воздухоносные полости, которые располагаются вокруг полости носа и сообщаются с ней выводными отверстиями, или протоками. Выделяют четыре пары пазух: верхнечелюстные, лобные, решетчатый лабиринт и клиновидные пазухи. Самая большая пазуха – верхнечелюстная, или гайморова – располагается в теле верхней челюсти, лобная пазуха - в толще лобной кости, решетчатый лабиринт - это многочисленные ячейки в решетчатой кости, а клиновидная пазуха расположена в теле одноименной кости.
Причины возникновения синусита
Основная причина возникновения острого синусита – инфекция. В 90-98% случаев синусит вызывают вирусы, в 2-10% случаев – бактерии. Кроме того, синусит может иметь грибковую природу, а также быть результатом воздействия аллергенов или ирритантов (веществ с раздражающим действием).
Вторичная бактериальная инфекция ОПН после перенесенного вирусного заболевания с поражением верхних дыхательных путей развивается у 0,5–2% взрослых и у 5% детей.
Обычно острый синусит наблюдается на фоне острой респираторной вирусной инфекции (ОРВИ), чаще всего вызванной риновирусами. По данным исследований, почти у 90% больных ОРВИ выявлялись изменения в виде отека слизистой оболочки ОПН по данным магнитно-резонансной томографии, что служит подтверждением того, что синусит является одним из типичных проявлений ОРВИ.
Среди бактерий острое воспаление слизистой ОПН чаще всего вызывают пневмококк и гемофильная палочка. Кроме того, все чаще обнаруживаются так называемые атипичные возбудители – хламидии и микоплазмы (около 10%) – как у взрослых, так и у детей.
Единой теории, почему развивается хронический синусит, нет. К предрасполагающим факторам относят большое число состояний и заболеваний, среди которых анатомические аномалии строения полости носа и ОПН (например, искривление носовой перегородки), хронический ринит, атопия (наследственная предрасположенность иммунной системы к неадекватной реакции на распространенные в окружающей среде аллергены), непереносимость нестероидных противовоспалительных препаратов, иммунодефицитные состояния и др.
Классификация заболевания
Синуситы классифицируют в зависимости от причинного фактора (травматические, вирусные, бактериальные, грибковые, смешанные, аллергические) и в зависимости от остроты процесса (острые и хронические).
Кроме того, синуситы делят на экссудативные (серозные, катаральные, гнойные) и продуктивные (пристеночно-гиперпластические и полипозные).
В зависимости от того, какие пазухи поражены, выделяют:
- гайморит (синусит верхнечелюстной пазухи) — воспаление слизистой оболочки верхнечелюстной пазухи;
- фронтит (синусит лобной пазухи) — воспаление слизистой оболочки лобной пазухи;
- этмоидит — воспаление слизистой оболочки ячеек решетчатого лабиринта;
- сфеноидит — воспаление слизистой оболочки клиновидной пазухи.
В случае вовлечения в воспалительный процесс всех пазух одной половины полости носа заболевание имеет название — гемисинусит, а обеих половин — пансинусит.
Симптомы синусита
Основные симптомы синусита – стойкие выделения из носа, затрудненное носовое дыхание, головная боль или боль в проекции ОПН, снижение обоняния, заложенность ушей, общее недомогание и кашель, повышение температуры.
Нарушение носового дыхания может быть периодическим или постоянным, односторонним и двусторонним. При односторонних синуситах затруднение носового дыхания обычно соответствует стороне поражения.
Отделяемое из полости носа может быть слизистым, слизисто-гнойным, гнойным и отходить при сморкании, либо стекать по задней стенке глотки. При выраженном остром процессе интенсивность указанных симптомов обычно возрастает - присоединяются признаки общей интоксикации. В ряде случаев развивается реактивный отек век и осложнения на глазницу (особенно у детей), отечность мягких тканей лица.
У детей острый синусит часто сочетается с гипертрофией и хроническим воспалением глоточной миндалины и может проявляться неспецифическими симптомами - упорным кашлем и увеличением шейных лимфатических узлов.
По тяжести течения острые синуситы делят на легкие, средней степени и тяжелые.
При легкой степени температура не повышается, а заложенность носа, выделения из носа и кашель выражены умеренно. Симптомы не влияют на качество жизни пациента (сон, дневную активность) или влияют незначительно.
При легкой степени отсутствует головная боль в проекции околоносовых пазух, и заболевание проходит без осложнений.
Для средней степени тяжести синусита характерна повышенная температура, однако она не превышает 38оС. Заложенность носа, выделения из носа и кашель выражены и влияют на качество жизни пациента. В проекции околоносовых пазух при движении головы и при наклоне головы возникает ощущение тяжести. Может развиться осложнение со стороны среднего уха – острый средний отит.
Для тяжелого синусита характерна температура тела выше 38оС. Заложенность носа, выделения из носа и кашель выражены сильно, могут быть мучительными, умеренно или значительно влияют на качество жизни. Возникает периодическая или постоянная болезненность в проекции околоносовых пазух, усиливающаяся при движении или наклоне головы, при перкуссии (постукивании) в проекции околоносовой пазухи. Могут наблюдаться внутричерепные и орбитальные осложнения (осложнения на глазницу).
Диагностика синусита
Всем пациентам с подозрением на синусит может быть рекомендовано общеклиническое обследование, включающее:
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Синусит – инфекционно-воспалительный процесс, затрагивающий слизистую оболочку околоносовых пазух. Может иметь вирусную, бактериальную, грибковую или аллергическую природу. К общим симптомам, характеризующим течение синуситов, относятся повышение температуры тела, боль в проекции придаточных пазух, затруднение носового дыхания, серозно-гнойное отделяемое из носа. Синуситы распознаются на основании данных рентгенографии, УЗИ, КТ и МРТ околоносовых пазух, диагностической пункции. При синуситах проводится антибиотикотерапия, физиотерапия, лечебные промывания, пункции и дренирования, традиционные и эндоскопические операции на придаточных пазухах носа.

Общие сведения
Синусит – воспалительный процесс в одной или нескольких придаточных пазухах носа. Синуситы диагностируются у 0,02% взрослого населения; у детей инфекции верхних дыхательных путей осложняются развитием синусита в 0,5% случаев. В отоларингологии к синуситам относятся воспаления: верхнечелюстной пазухи – гайморит, лобных пазух – фронтит, клиновидной пазухи – сфеноидит, лабиринта решётчатой кости – этмоидит. По течению выделяют острый и хронический синуситы. Отмечается повышенная температура, головная боль, заложенность и гнойные выделения из носа, отек лица в зоне воспаленной пазухи. При отсутствии лечения развиваются серьезные осложнения: воспаление зрительного нерва и оболочек глаза, остеомиелит, абсцесс мозга, менингит.

Причины синуситов
Носовая полость сообщается с семью придаточными (параназальными) пазухами: двумя лобными, двумя верхнечелюстными, двумя решетчатыми и одной клиновидной. Пазухи соединены с носовой полостью узкими ходами. Через эти ходы осуществляется постоянное дренирование (очищение) пазух. Если пазухи по какой-то причине перестают очищаться, в них застаивается секрет и создаются благоприятные условия для развития синусита.
Соустья носовых пазух могут блокироваться при различных деформациях внутриносовых структур (гипертрофические риниты, искривление носовой перегородки, аномалии строения решетчатого лабиринта и носовых раковин). Вирусная инфекция является еще одним фактором риска возникновения синуситов. В результате воспаления слизистая оболочка придаточных пазух и носовой полости отекает. Слизистые железы начинают вырабатывать большое количество секрета. Соустья параназальных пазух еще больше сужаются из-за отека слизистой и забиваются густым патологическим секретом.
Нарушение вентиляции, застой отделяемого и дефицит кислорода в тканях пазух становятся толчком для интенсивного развития условно-патогенной флоры. К вирусной инфекции присоединяется бактериальная. Степень выраженности проявлений синусита зависит от вирулентности вызывавших воспаление микробов. Широкое применение антибиотиков приводит к тому, что бактериальная флора, ставшая причиной развития синусита, нередко отличается повышенной резистентностью (устойчивостью) к большинству антибиотиков.
В последние годы синуситы все чаще вызываются грибками. Причина этой тенденции также кроется в неоправданном использовании антибиотикотерапиии, которая отрицательно влияет на состояние иммунной системы, нарушает нормальный состав микрофлоры и создает благоприятные условия для развития микозной инфекции. Синуситы на начальной стадии не обязательно провоцируются микробами. Отек слизистой оболочки, приводящий к закрытию соустий параназальных пазух, может быть вызван вдыханием холодного воздуха и ряда химических веществ.
Однако, самой частой причиной развития синуситов являются иммунодефицитные состояния и аллергические реакции. Аллергия вызывает вазомоторный ринит, одним из проявлений которого является отек слизистой носовой полости. Процесс неоднократно повторяется. В результате хронические синуситы развиваются примерно у 80% больных вазомоторным ринитом.
Классификация
В зависимости от локализации процесса выделяют следующие виды синуситов:
- Гайморит. Воспалительный процесс поражает гайморову (верхнечелюстную) пазуху.
- Этмоидит. Воспаление развивается в решетчатом лабиринте.
- Фронтит. Патологический процесс охватывает лобную пазуху.
- Сфеноидит. Воспаление возникает в клиновидной пазухе.
Первое место по распространенности занимает гайморит, второе – этмоидит, третье – фронтит и четвертое – сфеноидит. Возможно одно- или двухстороннее поражение. В процесс может вовлекаться одна или несколько пазух. Если воспаление охватывает все придаточные пазухи, заболевание называют пансинуситом.
Все синуситы могут протекать остро, подостро или хронически. Острый синусит, как правило, провоцируется насморком, гриппом, скарлатиной, корью и другими инфекционными заболеваниями. Заболевание продолжается 2-4 недели. Подострый синусит чаще всего является следствием неправильного или недостаточного лечения острого синусита. Симптомы заболевания при подостром течении синусита сохраняются от 4 до 12 недель. Хронический синусит становится исходом повторных острых синуситов инфекционной этиологии или развивается, как осложнение аллергического ринита. Критерием хронизации процесса является наличие симптомов синусита в течение 12 и более недель.
В зависимости от характера воспаления выделяют три формы синусита:
- отечно-катаральная. Поражаются только слизистая оболочка параназальных пазух. Процесс сопровождается выделением серозного отделяемого;
- гнойная. Воспаление распространяется на глубокие слои тканей придаточных пазух. Отделяемое приобретает гнойный характер;
- смешанная. Имеются признаки отечно-катарального и гнойного синусита.
Симптомы синуситов
Симптомы этмоидита
Как правило, воспалительный процесс в передних отделах решетчатого лабиринта развивается одновременно с фронтитом или гайморитом. Воспалению задних отделов решетчатого лабиринта нередко сопутствует сфеноидит.
Больной этмоидитом предъявляет жалобы на головные боли, давящую боль в области переносицы и корня носа. У детей боли часто сопровождаются гиперемией конъюнктивы, отеком внутренних отделов нижнего и верхнего века. У некоторых пациентов возникают боли неврологического характера.
Температура тела обычно повышается. Отделяемое в первые дни заболевания серозное, затем становится гнойным. Обоняние резко снижено, носовое дыхание затруднено. При бурном течении синусита воспаление может распространиться на глазницу, вызывая выпячивание глазного яблока и выраженный отек век.
Симптомы фронтита
Фронтит, как правило, протекает тяжелее других синуситов. Характерна гипертермия, затрудненность носового дыхания, выделения из половины носа на стороне поражения. Пациентов беспокоят интенсивные боли области лба, больше выраженные по утрам. У некоторых больных развивается снижение обоняния и светобоязнь, появляется боль в глазах.
Интенсивность головных болей снижается после опорожнения пораженной пазухи и нарастает при затруднении оттока содержимого. В отдельных случаях (обычно – при гриппозном фронтите) выявляется изменение цвета кожи в области лба, отек надбровной области и верхнего века на стороне поражения.
Хронический фронтит часто сопровождается гипертрофией слизистой оболочки среднего носового хода. Возможно появление полипов. Иногда воспаление распространяется на костные структуры, приводя к их некрозу и образованию свищей.
Симптомы сфеноидита
Сфеноидит редко протекает изолированно. Обычно развивается одновременно с воспалением решетчатой пазухи. Пациенты жалуются на головную боль в глазнице, области темени и затылка или глубине головы. При хроническом сфеноидите воспаление иногда распространяется на перекрест зрительных нервов, приводя к прогрессирующему снижению зрения. Нередко хронический сфеноидит сопровождается стертой клинической симптоматикой.
Осложнения синусита
При синуситах в патологический процесс может вовлекаться глазница и внутричерепные структуры. Распространение воспаления вглубь может приводить к поражению костей и развитию остеомиелита. Самым распространенным осложнением синуситов является менингит. Заболевание чаще возникает при воспалении решетчатого лабиринта и клиновидной пазухи. При фронтите может развиться эпидуральный абсцесс или субдуральный (реже) абсцесс мозга.
Своевременная диагностика осложнений при синуситах иногда затруднена из-за слабо выраженной клинической симптоматики. Запущенные внутричерепные осложнения синуситов прогностически неблагоприятны и могут стать причиной летального исхода.
Диагностика синусита
Диагноз синусита выставляется на основании характерной клинической картины, объективного осмотра и данных дополнительных исследований. В процессе диагностики используется рентгенография околоносовых пазух в двух проекциях, ультразвуковое исследование, ядерно-магнитный резонанс и КТ околоносовых пазух. По показаниям для исключения осложнений проводится КТ или МРТ головного мозга.

Лечение синусита
Терапия острого синусита направлена на купирование болевого синдрома, устранение причины воспалительного процесса и восстановление дренирования пазух. Для нормализации оттока отоларингологи используют сосудосуживающие препараты (нафазолин, оксиметазолин, ксилометазолин и т. д.), устраняющие отек слизистой носовой полости и полости пазух.
Практическое применение при синуситах находит метод синус-эвакуации. Процедура осуществляется следующим образом: в разные носовые ходы вводят два катетера. Антисептик подается в один катетер и отсасывается через другой. Вместе с антисептиком из носовой полости и полости пазух удаляется гной и слизь.
При синуситах бактериальной природы применяют антибиотики. Для освобождения пазухи от гноя проводят ее вскрытие (гайморотомия и др.). При вирусных синуситах антибиотикотерапия не показана, поскольку антибиотики в данном случае неэффективны, могут усугубить нарушение иммунного статуса, нарушить нормальный состав микрофлоры в ЛОР-органах и стать причиной хронизации процесса.
Пациентам с острыми синуситами назначают антигистаминные средства и рассасывающие препараты (чтобы предупредить образование спаек в воспаленных пазухах). Больным с синуситами аллергической этиологии показана противоаллергическая терапия. Лечение обострения хронического синусита проводится по принципам, аналогичным терапии острого воспаления. В процессе лечения используются физиотерапевтические процедуры (диадинамические токи, УВЧ и т. д.).
При неэффективности консервативной терапии хронических синуситов рекомендуется хирургическое лечение. Операции, проводимые пациентам с хроническими синуситами, направлены на устранение препятствий для нормального дренирования параназальных пазух. Выполняется удаление полипов в носу лазером, устранение искривления носовой перегородки и т.д. Операции на пазухах проводятся как по традиционной методике, так и с использованием эндоскопического оборудования.

Воспалительные заболевания околоносовых пазух (синуситы) являются наиболее распространенными из всех заболеваний ЛОР-органов. Выделяют следующие формы синуситов:
- гайморит (воспаление в верхнечелюстных (гайморовых) пазухах);
- этмоидит (в клетках решетчатого лабиринта);
- фронтит (в лобных пазухах);
- сфеноидит (в клиновидной пазухе).
Из них наиболее частыми являются этмоидиты, гаймориты, затем фронтиты и сфеноидиты, причем последние две формы наиболее опасны в плане развития внутричерепных гнойных осложнений. В практике нередко встречается сочетание двух, трех, а иногда и четырех форм воспаления околоносовых пазух.
По длительности воспаления различают:
- острые синуситы – до 10 от начала заболевания;
- подострые – от 10 дней до 1 месяца;
- хронические – более 1 месяца.
Острые синуситы развиваются, как правило, на фоне ОРВИ и гриппа, а также могут возникать при остром рините в результате распространения инфекции со слизистой оболочки носа на пазухи, нарушения воздухообмена в пазухах, быстрого размножения болезнетворных микроорганизмов в полости носа.
Причиной появления гайморита могут быть заболевания зубочелюстной системы – одонтогенные процессы в гайморовых пазухах в результате глубокого кариеса с распространением на корни зубов, которые граничат с нижней стенкой гайморовых пазух, а нередко и выступают в пазуху. Острые одонтогенные гаймориты очень часто принимают хроническую форму в связи с поздней их диагностикой, а также особо вирулентной микрофлорой, проникающей из полости рта в пазуху.
Переходу острого процесса в хронический способствует снижение общего иммунитета организма, неправильно или несвоевременно леченные острые процессы в пазухах, а также наличие таких хронических заболеваний, как сахарный диабет, болезни крови, желудочно-кишечного тракта и др. В ряде случаев хронизации процесса способствуют анатомические особенности строения структур полости носа пациента (2 и более соустья верхнечелюстной пазухи с носом, буллезная средняя носовая раковина, искривление перегородки носа, хронические риниты, аденоиды и др.).
Нередко пациенты, боясь пункции (прокола) отказываются от адекватного лечения, тем самым, затягивая процесс, что нередко способствует распространении воспаления из гайморовых пазух в лобные и клиновидную, что в свою очередь может явиться причиной грозных внутричерепных гнойных осложнений, таких, как менингит, абсцесс мозга, синус-тромбоз и т.д., нередко приводящих к инвалидизации или даже смерти больного. Крайне опасно заниматься самолечением, многие пациенты пытаются лечить синуситы прогреваниями и согревающими компрессами, что также способствует усугублению воспалительных процессов и развитию грозных осложнений.
В настоящее время при рецидивирующих воспалительных заболеваниях околоносовых пазух широко применяется эндоскопическое исследование полости носа и носоглотки для определения функционального состояния соустий, соединяющих пазухи с полостью носа, при этом нередко выявляются анатомические особенности, после устранения которых хирургическим путем удается избавить пациента от хронических синуситов. Стоит также заметить, что одонтогенные (зубные) гаймориты вызывают тяжелые воспалительно-дегенеративные процессы в гайморовых пазухах и зачастую требуют хирургического вмешательства после санации кариозных зубов.
В завершении хочется напомнить, что своевременное обращение к специалисту - оториноларингологу поможет избежать распространения процесса, способствует назначению адекватной антибиотикотерапии, выбору тактики местного лечения (беспункционный метод или пункция), предотвращению хирургического лечения и грозных внутричерепных гнойных осложнений.
Читайте также:

