Взаимодействие развивающегося организма с материнским кратко
Обновлено: 02.07.2024
На самых ранних стадиях своего развития зародыш питается за счет окружающих его остатков клеток или за счет жидкости маточной трубы. Первые кровеносные сосуды, которые образуются в зародыше, предназначены для подачи питательных веществ из желточного мешка. У человека этот источник питания играет незначительную роль. Начиная со 2-й недели развития, кровеносные сосуды плода, проникая в хориальные ворсины, приходят в тесное соприкосновение с материнской кровью. С этого момента, благодаря специально обеспечивающему это соприкосновение раз витию плаценты, весь рост плода происходит за счет питательных веществ материнской крови.
Плацента обладает селективной проницаемостью, но только в отношении пищевых веществ и гормонов, которые являются физиологическими и в нормальных условиях переходят от матери к плоду и обратно. В плаценте существуют механизмы активного и пассивного транспорта. Барьерная функция плаценты достаточно относительна, так как при нарушении структуры и функции плаценты к плоду начинают проникать не только пищевые, но и вредные химические вещества, а также вирусы, бактерии и паразиты.
Изменения в деятельности органов и систем беременной направлены на достижение двух целей: во-первых, обеспечение адекватного роста плода, увеличения матки и оптимальной динамики всех других необходимых для поддержания беременности изменений в половой сфере и, во-вторых, обеспечение организма плода необходимыми питательными веществами и кислородом в нужном объеме.
Плодоматеринские отношения. Взаимодействие организма матери и организма плода обеспечивается нейрогуморальными факторами. При этом в обоих организмах различают рецепторные (воспринимающие информацию), регуляторные (осуществляющие ее переработку) и исполнительные механизмы.
Рецепторные механизмы организма матери расположены в матке в виде чувствительных нервных окончаний, которые первыми воспринимают информацию о состоянии развивающегося плода. В эндометрии находятся хемо-, механо- и терморецепторы, а в кровеносных сосудах — барорецепторы. Рецепторные нервные окончания свободного типа особенно многочисленны в стенках маточной вены и децидуальной оболочке в области прикрепления плаценты. Раздражение рецепторов матки вызывает изменения интенсивности дыхания, уровня кровяного давления в организме матери, направленные на обеспечение нормальных условий для развивающегося плода. Регуляторные механизмы организма матери включают отделы ЦНС (височная доля мозга, гипоталамус, мезенцефальный отдел ретикулярной формации), а также эндокринную систему. Важную регуляторную функцию выполняют гормоны — половые, тироксин, кортикостероиды, инсулин и др. Так, во время беременности происходит усиление активности коркового вещества надпочечников матери, в результате повышается выработка кортикостероидов, которые участвуют в регуляции метаболизма плода. В плаценте вырабатывается хорионический гонадотропин, стимулирующий образование адренокортикотропного гормона гипофиза. Регуляторные нейроэндокринные аппараты матери обеспечивают сохранение беременности, а также необходимый уровень функционирования сердца, сосудов кроветворных органов, печени и оптимальный уровень обмена веществ, газов в зависимости от потребности плода.
Рецепторные механизмы плода воспринимают сигналы об изменениях в организме матери или собственного гомеостаза. Они обнаружены в стенках пупочных артерий и вен, в устьях печеночных вен, в коже и кишечнике плода. Раздражение этих рецепторов приводит к изменению частоты сердцебиения плода, скорости кровотока в его сосудах, влияет на содержание глюкозы в крови и т. д.
Как уже указывалось, в обеспечении связей в системе мать — плод особо важную роль играет плацента, которая способна не только аккумулировать, но и синтезировать вещества, необходимые для развития плода. Плацента выполняет эндокринные функции, вырабатывая ряд гормонов: прогестерон, эстроген, хорионический гонадотропин, плацентарный лактоген и др. Через плаценту между матерью и плодом осуществляются гуморальные и нервные связи. Существуют также экстраплацентарные гуморальные связи через плодные оболочки и амниотическую жидкость. Гуморальный канал связи — самый обширный и информативный. Через него происходит поступление О2 и СО2, белков, углеводов, витаминов, электролитов, гормонов и антител
Важным компонентом гуморальных связей являются иммунологические связи, обеспечивающие поддержание иммунного гомеостаза в системе мать — плод. Несмотря на то что организм матери генетически чужероден по составу белков организму плода, иммунологического конфликта обычно не происходит. Это обеспечивается рядом механизмов, среди которых существенное значение имеют следующие:
1) синтезируемые синцитиотрофобластом белки, тормозящие иммунный ответ материнского организма;
2) хориональный гонадотропин и плацентарный лактоген, угнетающие деятельность материнских лимфоцитов;
3) иммуномаскирующее действие гликопротеинов перицеллюлярного фибриноида плаценты, заряженного так же, как и лимфо
циты омывающей крови (отрицательно);
4) протеолитические свойства трофобласта, способствующие инактивации чужеродных белков.
В иммунной защите принимают участие и амниотические воды, содержащие антитела, которые блокируют антигены А и В, свойственные крови беременной, и не допускают попадания их в кровь плода в случае иммунологически несовместимой беременности.
Свидетельство и скидка на обучение каждому участнику
Зарегистрироваться 15–17 марта 2022 г.

Описание презентации по отдельным слайдам:

Физиологические аспекты взаимоотношений плод - мать Презентацию выполнила Студентка 4 курса, 2 группы Факультета биологии Солнышко д.в.


У человека беременность длится около 9 месяцев и роды обычно происходят через 280 дней, или 40 недель Беременность – это физиологический процесс развития в женском организме плода из оплодотворенной яйцеклетки, который заканчивается родами


Плодоматеринские отношения Взаимодействие организма матери и организма плода обеспечивается нейрогуморальными факторами. Механизмы взаимодействия: Рецепторные (воспринимающие информацию) Регуляторные (осуществляющие ее переработку) Исполнительные

Плодоматеринские отношения Расположены в матке в виде чувствительных нервных окончаний, которые первыми воспринимают информацию о состоянии развивающегося плода. В эндометрии находятся хемо-, механо- и терморецепторы, а в кровеносных сосудах — барорецепторы. Рецепторные нервные окончания свободного типа особенно многочисленны в стенках маточной вены и децидуальной оболочке в области прикрепления плаценты. Раздражение рецепторов матки вызывает изменения интенсивности дыхания, уровня кровяного давления в организме матери, направленные на обеспечение нормальных условий для развивающегося плода. Рецепторные механизмы у матери:

Плодоматеринские отношения Рецепторные механизмы плода: Воспринимают сигналы об изменениях в организме матери или собственного гомеостаза. Они обнаружены в стенках пупочных артерий и вен, в устьях печеночных вен, в коже и кишечнике плода. Раздражение этих рецепторов приводит к изменению частоты сердцебиения плода, скорости кровотока в его сосудах, влияет на содержание глюкозы в крови и т. д.

Плодоматеринские отношения Регуляторные механизмы организма матери включают: Отделы ЦНС (височная доля мозга, гипоталамус, мезенцефальный отдел ретикулярной формации) и эндокринную систему. Важную регуляторную функцию выполняют гормоны — половые, тироксин, кортикостероиды, инсулин и др. Так, во время беременности происходит усиление активности коркового вещества надпочечников матери, в результате повышается выработка кортикостероидов, которые участвуют в регуляции метаболизма плода. Регуляторные нейроэндокринные аппараты матери обеспечивают сохранение беременности, а также необходимый уровень функционирования сердца, сосудов кроветворных органов, печени и оптимальный уровень обмена веществ, газов в зависимости от потребности плода.


Система мать — плод Функциональная система мать — плод (ФСМП) — особое биологическое содружество двух и более организмов, в котором гомологичные исполнительные механизмы одноименных гомеостатических систем матери и плода (или плодов) специфически интегрируются, обеспечивая оптимальное достижение одного и того полезного результата — нормального развития плода. Система мать — плод возникает в процессе беременности и включает в себя две подсистемы — организм матери и организм плода, а также плаценту, являющуюся связующим звеном между ними Под ред. В. М. Покровского, Г. Ф. Коротько, Физиология человека. Учебник (В двух томах. Т. II)., 1997 Рис. 13.1. Основные каналы связи между матерью и плодом. 1 —интраплацентарнын гуморальный; 2 — экстраплацентарный гуморальный; 3 — плацентарный нервный; 4 — экстраплацентарный нервный.

Система мать — плод В обеспечении связей в системе мать — плод особо важную роль играет плацента. Плацента выполняет эндокринные функции, вырабатывая ряд гормонов: прогестерон, эстроген, хорионический гонадотропин, плацентарный лактоген и др. Через плаценту между матерью и плодом осуществляются гуморальные и нервные связи. Существуют также экстраплацентарные гуморальные связи через плодные оболочки и амниотическую жидкость. Гуморальный канал связи — самый обширный и информативный. Через него происходит поступление О2 и СО2, белков, углеводов, витаминов, электролитов, гормонов и антител

Система мать — плод Синтезируемые синцитиотрофобластом белки, тормозящие иммунный ответ материнского организма; Хориональный гонадотропин и плацентарный лактоген, угнетающие деятельность материнских лимфоцитов; Иммуномаскирующее действие гликопротеинов перицеллюлярного фибриноида плаценты, заряженного так же, как и лимфоциты омывающей крови (отрицательно); Протеолитические свойства трофобласта, способствующие инактивации чужеродных белков. Важным компонентом гуморальных связей являются иммунологические связи, обеспечивающие поддержание иммунного гомеостаза в системе мать — плод. Это обеспечивается рядом механизмов, среди которых существенное значение имеют следующие: В иммунной защите принимают участие и амниотические воды, содержащие антитела, которые блокируют антигены А и В, свойственные крови беременной, и не допускают попадания их в кровь плода в случае иммунологически несовместимой беременности.

Токсикоз Токсикоз – много симптомные состояния, возникающие при нарушении процессов адаптации организма женщины к беременности. При этом могут отмечаться значительные изменения в обмене веществ, функции желез внутренней секреции, сердечно-сосудистой и других системах, в содержании электролитов, гормонов. Степени токсикоза: 1 — позывы к рвоте наблюдаются нечастые, до 5 раз. Потеря веса незначительная до 3 кг; 2 — рвота до 10 раз и потеря веса может составлять 3-4 кг за двухнедельный период, что может привести к понижению артериального давления; 3 – продолжительные и частые приступы рвоты, доходящие до 25 раз в сутки, наблюдается значительная потеря веса – свыше 10 кг, повышается температура и учащается пульс.

Причины токсикоза Изменения гормональной системы Развитие плаценты Защитная реакция Хронические инфекции и заболевания Психологические перемены Возрастные критерии Генетический фон Многоплодная беременность 1.Ранний токсикоз начинается в первые дни задержки или на 5-6 неделе беременности. А заканчивается токсикоз на раннем сроке к 13-14 неделям. 2. Поздний токсикоз - последний триместр беременности, а порой и в середине второго триместра, что гораздо опаснее для плода и матери.

Роды Роды — безусловно-рефлекторный акт, в результате которого происходит изгнание жизнеспособного плода и элементов плодного яйца (плацента с оболочками и околоплодными водами) из полости матки. Этапы родов: Раскрытие шейки матки ( схватки – результат сокращения матки) Изгнание плода (схватки + потуги) Рождение последа

Роды, наступившие в сроки 28—37 недели беременности и раньше, считаются преждевременными Роды, наступившие после 40 недели (41 и больше) — запоздалыми Роды, наступившие в сроки 38—40 недель — своевременными Роды Физиологические роды наступают через 40 недель (280 дней) беременности, считая от первого дня последней менструации. Основные нейроэндокринные сдвиги, определяющие начало физиологических, нормальных родов, возникают в системе эпифиз — гипоталамус — гипофиз — надпочечники плода. Плод является инициатором начала родов.

Система эпифиз — гипоталамус — гипофиз — надпочечники плода. Эпифиз выделяет плодовый фактор Плодовый фактор воздействует на фетальную зону коркового вещества надпочечников, стимулируя синтез кортизола и ДГЭА. С мочой плода они проникают в околоплодные воды Одновременно прекращается в эпифизе синтез меланотонина, блокирующего гипоталамус плода.Разблокируются либерины, под влиянием которых гипофиз продуцирует фолитропин и пролактин ДГЭА проникает в плаценту, где ферменты сульфатазы отсекают сульфатную цепь и конъюгированные стероиды превращают в свободные Эстрогены стимулируют образование новых рецепторов к факторам, сокращающим матку, и вызывают мощные биохимические изменения соединительной ткани шейки. Кортизол проникает (амнион — децидуальная ткань — миометрий). Происходит дестабилизация лизосом и запуск паракринного механизма развития родовой деятельности (каскадный синтез простагландинов).

Этапы родов: Раскрытие шейки матки (появление регулярных схваток и/или излитие околоплодных вод) Схватки – это непроизвольные периодические сокращения мышц матки, направленные на укорочение и раскрытие шейки матки. В норме длина шейки матки 3-5 см А для рождения ребенка необходимо, чтобы шейка полностью укоротилась и раскрылась до 9-10 см. Период раскрытия является самым продолжительным в процессе родов. При естественном течении родов этот период продолжается у первородящих 10-11 часов, у повторнородящих — 6-7 часов.

В оценке сократительной деятельности матки в родах имеют значение следующие показатели: Возбудимость — способность матки повышать тонус и сокращаться в ответ на раздражения (механические, химические стимулы, вещества окситоцического действия). Тонус — общее напряжение миометрия. Тонус зависит от растяжения полости матки, морфологической структуры миометрия, внутри-маточного (внутриамниотического) давления. Базальный тонус (тонус покоя) — напряжение миометрия в паузу между схватками (минимальное значение внутриматочного давления в родах).

4. Систола схватки — период сокращения матки, время от начала сокращения до пика схватки, наивысшей точки сокращения. Длительность систолы составляет от 40 до 60 с. Кривая сокращения матки в схватку напоминает конфигурацию колокола. 5. Диастола схватки — период расслабления матки составляет 2/3 продолжительности всего сократительного процесса матки и варьирует в пределах 80—120 с. Этот период представляет собой более длительный процесс и соответствует отрезку спада кривой. 6. Амплитуда (сила) сокращения оценивается как разность между величиной базального тонуса и величиной пика сокращения.

7. Маточный цикл — время от начала одной схватки до начала следующей. Включает систолу и диастолу схватки. Длительность маточного цикла равна 2—3 мин (120—180 с). Количество маточных циклов в родах составляет от 180 до 300 и больше. Различают 3 фазы развития маточного цикла: ● начало и нарастание сокращения матки; ● повышение тонуса миометрия; ● расслабление мышечного напряжения. 8. Частота схваток определяется числом сокращений матки в единицу времени — чаще всего за 10 мин. Частота схваток при нормальных родах составляет от 3 до 5 за 10 мин. Частота схваток больше или меньше этого интервала относится к патологии.

10. Порог болевой чувствительности характеризуется прежде всего величиной внутриматочного давления и находится выше предела 25— 30 мм рт. ст. 11. Внутриматочное (внутриамниотическое) давление в полости матки (в полости амниона) повышается в систолу и снижается в диастолу схватки. В родах оно составляет от 25—30 до 120 мм рт. ст. Внутриматочное давление постепенно повышается и постепенно снижается. Характер повышения и снижения внутриматочного давления полностью отражает систолу 9. Пауза между схватками в активную фазу родов составляет 2—3 мин. В это время восстанавливается синтез сократительных белков матки.



Через 10-15 минут после рождения ребенка можно приложить к груди. Это способствует сокращению матки, выработке молока. Перед потугой надо набрать побольше воздуха в легкие, задержать дыхание и постараться эффективно потужиться.

3. Рождение последа Последний период родов – рождение последа — самый короткий. Обычно послед рождается через 10-20 минут после рождения ребенка. Рожденную плаценту внимательно рассматривают на предмет ее целости. Если все нормально, то есть послед отделился полностью, женщине зашивают разрывы или разрезы (если они есть). После этого ей на живот кладут грелку со льдом и некоторое время наблюдают в родильном зале (1,5-2 часа).

Библиографический список: Анохин П.К. Очерки теории функциональных систем. М.: Наука, 1975. 198 с. Акушерство. Национальное руководство. Под ред. Э.К. Айламазяна, В.И. Кулакова, В.Е. Радзинского, Г.М. Савельевой 2009г. 3. Гармашева Н.Л. Взаимосвязанные гемодинамические процессы в организме матери и плода и их регуляция // Акушерство и гинекология. 1977. N9 5. С. 9-12. 4. Логинов А.А.. Обмен веществ между матерью и плодом. Минск: Беларусь, 1966. 123 с. 5. Савченков Ю. И., Лобынцев К.С. Очерки физиологии и морфологии функциональной системы мать - плод. М.: Медицина, 1980. 350 с. 6. Савченков Ю.И., Шилов С.Н. Плодо-материнские отношения в норме и патологии. Красноярск: Изд-во "Универс", 2001. 415 с. 7. Савченков Ю.И., Шилов С.Н. Постнатальное развитие потомства животных с отягощенной беременностью. Красноярск: Изд-во "Универс", 2002. 368 с.
Изменения в организме женщины во время беременности. Система мать - плод.
Возникновение и развитие беременности связано со становлением новой функциональной системы мать—плод. Создание концепции функциональной системы мать—плод дало возможность с новых позиций оценить все многообразие изменений, которые совершаются в организме матери и плода при физиологически протекающей беременности
В результате многочисленных экспериментальных и клинических исследований установлено, что изменения состояния матери во время беременности активно влияют на развитие плода. В свою очередь состояние плода небезразлично для материнского организма. В разные периоды внутриутробного развития от плода исходят многочисленные сигналы, которые воспринимаются соответствующими органами и системами организма матери и поя влиянием которых изменяется их деятельность. Следовательно, под названием функциональная система мать—плод" понимают совокупность двух самостоятельных организмов, объединенных общей целью обеспечения правильного физиологического развития плода. Поэтому вся деятельность материнского организма во время беременности должна быть направлена на максимальное обеспечение нормального роста плода и поддержание необходимых условий, обеспечивающих его развитие по генетически закономерному плану.
Основным звеном связывающим организмы матери и плода, является плацента. Однако этот орган, имеющий как материнское, так и плодр происхождение, нельзя рассматривать как самостоятельную функциональную систему. На определенной стадии развития мать и плод могут существовать независимо от плаценты, однако сама плацента не может существовать вне системы мать—плод. Тем не менее в литературе до настоящею времени существует понятие "фетоплацентарная система".
Для более наглядного и детального представления о том, как во время физиологически протекающей беременности функционирует система мать-плод или мать—плацента—плод, следует прежде всего отдельно рассмотреть важнейшие процессы, которые совершаются в организме матери, плаценте и организме плода, а затем проследить, каким образом происходит их взаимодействие.
Во время физиологически протекающей беременности в связи с развитием плода и плаценты в материнском организме наблюдаются значительные изменения функции всех важнейших органов и систем. Эти изменения носят выраженный адаптационно-приспособительный характер и направлены на создание оптимальных условий для роста и развития плода.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
С самого начала беременности и вплоть до ее окончания формируется и функционирует система мать-плацента-плод. Важнейшим компонентом этой системы является плацента, которая представляет собой комплексный орган, в формировании которого принимают участие производные трофобласта и эмбриобласта, а также децидуальная ткань. Функция плаценты, в первую очередь, направлена на обеспечение достаточных условий для физиологического течения беременности и нормального развития плода. К этим функциям относятся: дыхательная, питательная, выделительная, защитная, эндокринная. Все метаболические, гормональные, иммунные процессы во время беременности обеспечиваются через сосудистую систему матери и плода. Несмотря на то, что кровь матери и плода не смешивается, так как их разделяет плацентарный барьер, все необходимые питательные вещества и кислород плод получает из крови матери. Основным структурным компонентом плаценты является ворсинчатое дерево.
Схема структуры плаценты и маточно плацентарного кровообращения
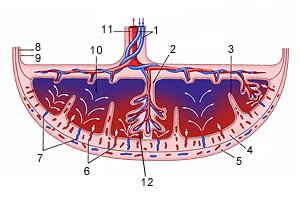
1 - артерии пуповины
2 - стволовая ворсина
3 - децидуальная перегородка
4 - децидуальный слой
5 - миометрий
6 - вены
7 - спиральные артерии
8 - хорион
9 - амнион
10 - межворсинчатое пространство
11 - вена пуповины
12 - котиледон
Зрелая плацента представляет собой дискообразную структуру диаметром 15-20 см и толщиной 2,5 - 3,5 см. Ее масса достигает 500-600 гр. Материнская поверхность плаценты, которая обращена в сторону стенки матки, имеет шероховатую поверхность, образованную структурами базальной части децидуальной оболочки. Плодовая поверхность плаценты, которая обращена в сторону плода, покрыта амниотической оболочкой. Под ней видны сосуды, которые идут от места прикрепления пуповины к краю плаценты. Строение плодовой части плаценты представлено многочисленными ворсинами хориона, которые объединяются в структурные образования - котиледоны. Каждый котиледон образован стволовой ворсиной с разветвлениями, содержащими сосуды плода. Центральная часть котиледона образует полость, которая окружена множеством ворсин. В зрелой плаценте насчитывается от 30 до 50 котиледонов. Котиледон плаценты условно сравним с деревом, в котором опорная ворсина I порядка является его стволом, ворсины II и III порядка - крупными и мелкими ветвями, промежуточные ворсины - маленькими ветками, а терминальные ворсины - листьями. Котиледоны отделены друг от друга перегородками (септами), исходящими из базальной пластины.
Межворсинчатое пространство с плодовой стороны образовано хориальной пластиной и прикрепленными к ней ворсинами, а с материнской стороны оно ограничено базальной пластиной, децидуальной оболочкой и отходящими от неё перегородками (септами). Большинство ворсин плаценты свободно погружены в межворсинчатое пространство и омываются материнской кровью. Различают также и якорные ворсины, которые фиксируются к базальной децидуальной оболочке и обеспечивают прикрепление плаценты к стенке матки.
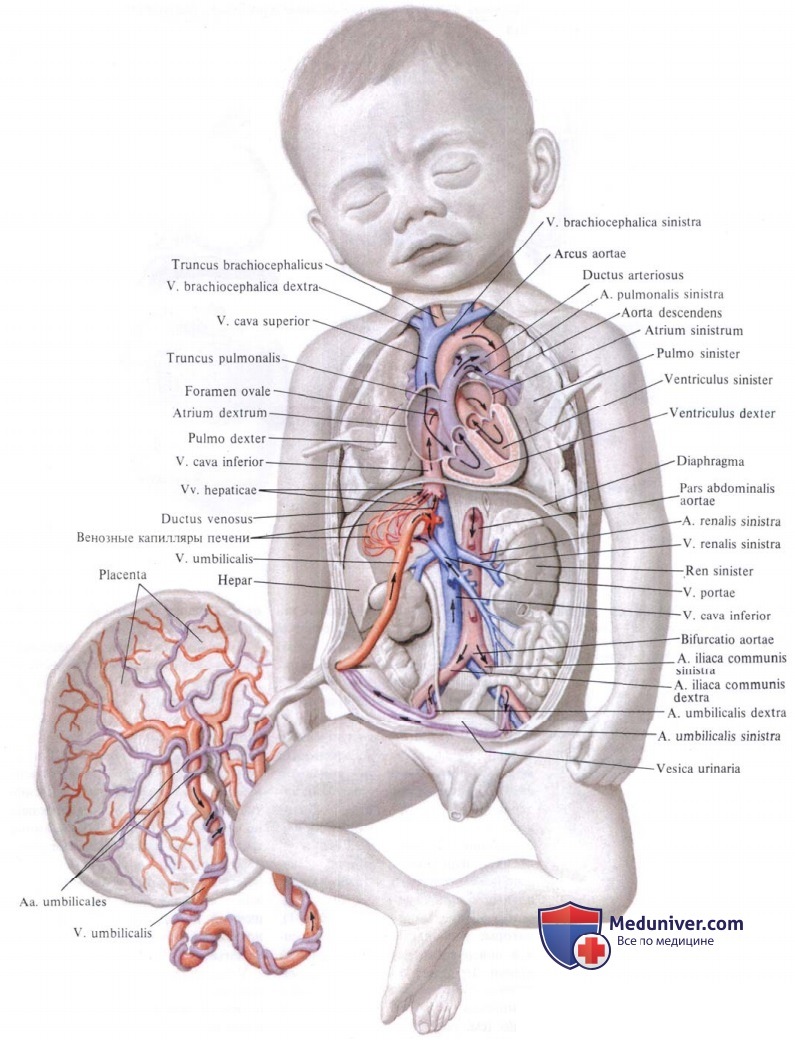
Схема циркуляции крови в организме плода
1 - верхняя полая вена
2 - овальное отверстие
3 - нижняя полая вена
4 - венозный проток
5 - портальный синус
6 - воротная вена
7 - вена пуповины
8 - артерии пуповины
9 - плацента
10 - надчревные артерии
11 - артериальный проток
Спиральные артерии, которые являются конечными ветвями маточной и яичниковой артерий, питающих беременную матку, открываются в межворсинчатое пространство 120-150 устьями, обеспечивая постоянный приток материнской крови, богатой кислородом, в межворсинчатое пространство. За счет разницы давления, которое выше в материнском артериальном русле по сравнению с межворсинчатым пространством, кровь, насыщенная кислородом, из устьев спиральных артерий направляется через центр котиледона к ворсинам, омывает их, достигает хориальной пластины и по разделительным септам возвращается в материнский кровоток через венозные устья. При этом кровоток матери и плода отделены друг от друга. Т.е. кровь матери и плода не смешивается между собой.
Переход газов крови, питательных веществ, продуктов метаболизма и других субстанций из материнской крови в плодовую и обратно осуществляется в момент контакта ворсин с кровью матери через плацентарный барьер. Он образован наружным эпителиальным слоем ворсины, стромой ворсины и стенкой кровеносного капилляра, расположенного внутри каждой ворсины. По этому капилляру течет кровь плода. Насыщаясь таким образом кислородом, кровь плода из капилляров ворсин собирается в более крупные сосуды, которые в конечном итоге объединяются в вену пуповины, по которой насыщенная кислородом кровь оттекает к плоду. Отдав кислород и питательные вещества в организме плода, кровь, обедненная кислородом и богатая углекислым газом, оттекает от плода по двум артериям пуповины к плаценте, где эти сосуды делятся радиально в соответствии с количеством котиледонов. В результате дальнейшего ветвления сосудов внутри котиледонов кровь плода вновь попадает в капилляры ворсин и вновь насыщается кислородом, и цикл повторяется. За счет перехода через плацентарный барьер газов крови и питательных веществ реализуется дыхательная, питательная и выделительная функция плаценты. При этом в кровоток плода попадает кислород и выводится углекислый газ и другие продукты метаболизма плода. Одновременно в сторону плода осуществляется транспорт белков, липидов, углеводов, микроэлементов, витаминов, ферментов и многого другого.
Схема строения плацентарного барьера
1 - эндотелий капилляров терминальных ворсин
2 - капилляр ворсины
3 - строма ворсины
4 - эпителиальный покров ворсин
Плацента осуществляет важную защитную (барьерную функцию) посредством плацентарного барьера, который обладает избирательной проницаемостью в двух направлениях. При нормальном течении беременности проницаемость плацентарного барьера увеличивается до 32 -34 недель беременности, после чего определенным образом снижается. Однако, к сожалению, через плацентарный барьер сравнительно легко проникают в плодовый кровоток достаточно большое количество лекарственных препаратов, никотин, алкоголь, наркотические вещества, пестициды, другие токсические химические вещества, а также целый ряд возбудителей инфекционных заболеваний, что оказывает неблагоприятное воздействие на плод. Кроме того, под воздействием патогенных факторов барьерная функция плаценты нарушается еще в большей степени.
Плацента анатомически и функционально связана с амнионом (водная оболочка), который окружает плод. Амнион представляет собой тонкую мембрану, которая выстилает поверхность плаценты, обращенной к плоду, переходит на пуповину и сливается с кожей плода в области пупочного кольца. Амнион активно участвует в обмене околоплодных вод, в ряде обменных процессов, а также выполняет и защитную функцию.
Плаценту и плод соединяет пуповина, которая представляет собой шнуровидное образование. Пуповина содержит две артерии и одну вену. По двум артериям пуповины течет обедненная кислородом кровь от плода к плаценте. По вене пуповины к плоду течет кровь, обогащенная кислородом. Сосуды пуповины окружены студенистым веществом, которое получило название "вартонов студень". Эта субстанция обеспечивает упругость пуповины, защищает сосуды и обеспечивает питание сосудистой стенки. Пуповина может прикрепляться (чаще всего) в центре плаценты и реже сбоку пуповины или к оболочкам. Длина пуповины при доношенной беременности в среднем составляет около 50 см.
Плацента, плодные оболочки и пуповина вместе образуют послед, который изгоняется из матки после рождения ребенка.

Журнал "SonoAce Ultrasound"
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Читайте также:

