Регуляция менструационного цикла кратко
Обновлено: 05.07.2024
Автор: Коррин К. Велт, доктор медицинских наук
Редакторы: Вильям Ф. Кроули-младший, доктор медицинских наук
Эми Б. Миддлман, доктор медицинских наук, доктор философии, профессор образования
Заместитель главного редактора Катрин А. Мартин, доктор медицинских наук
Краткое содержание
Условно, первый день менструации представляет собой первый день цикла (день 1). Весь цикл подразделяется на две фазы: фолликулярную и лютеиновую.
- Фолликулярная фаза начинается с началом менструации и заканчивается в день быстрого увеличения концентрации лютеинизирующего гормона (ЛГ).
- Лютеиновая фаза начинается в день быстрого увеличения концентрации ЛГ и заканчивается в начале следующей менструации.
В большинстве случаев, пик продолжительности менструального цикла приходится на 25-30 лет и затем постепенно снижается так, что 40-летнии женщины имеют более короткий цикл. Изменения межменструального интервала происходят в первую очередь из-за изменений в фолликулярной фазе, при этом продолжительность лютеиновой фазы остается относительно неизменной.
Введение
Нормальный менструальный цикл – это тонко скоординированный циклический процесс стимулирующих и ингибирующих эффектов, которые приводят к высвобождению одной зрелой яйцеклетки из пула сотен и тысяч примордиальных фолликулов. В регуляции этого процесса участвуют различные факторы, включая гормоны, паракринные и аутокринные факторы, которые идентифицируются по настоящее время. Циклические изменения концентрации гормонов аденогипофиза и яичников показаны на рисунках (рис.1 и рис.2).
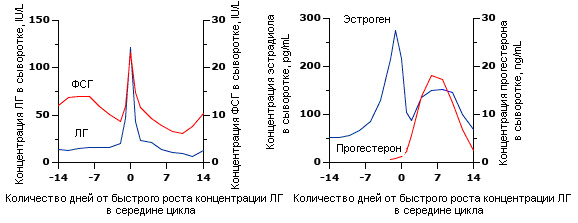
Рис.1. Гормональные изменения в ходе нормального менструального цикла. Последовательные изменения концентрации гормонов гипофиза (ФСГ и ЛГ, левая панель) и яичников (эстроген и прогестерон, правая панель) в сыворотке крови во время нормального менструального цикла. Условно, первый день менструации является 1-ым днем цикла (здесь показан, как день-14).
Цикл делится на две фазы: фолликулярная фаза - от начала менструации до резкого роста концентрации ЛГ (день 0) и лютеиновая фаза - от пика концентрации ЛГ до следующей менструации. Для преобразования концентрации эстрадиола в сыворотке в размерность пмоль/л (pmol/L), умножить показатели графика на 3.67, а для преобразования концентрации сывороточного прогестерона в размерность нмоль/л (nmol/L), умножить показатели графика на 3,18.
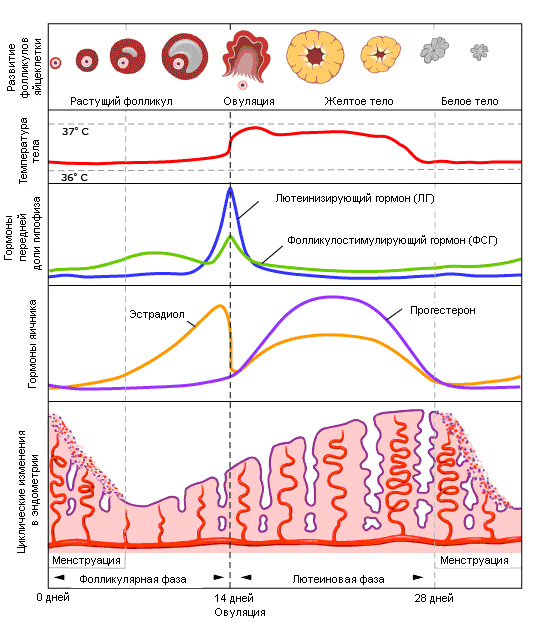
Рис.2. Менструальный цикл
В настоящем обзоре будет обсуждаться физиология нормального менструального цикла.
Фазы и продолжительность менструального цикла
Условно, первый день менструации представляет собой первый день цикла (день 1). Менструальный цикл подразделяется на две фазы: фолликулярную и лютеиновую.
- Фолликулярная фаза начинается с началом менструации и заканчивается в день быстрого увеличения концентрации лютеинизирующего гормона (ЛГ).
- Лютеиновая фаза начинается в день быстрого увеличения концентрации ЛГ и заканчивается в начале следующей менструации.
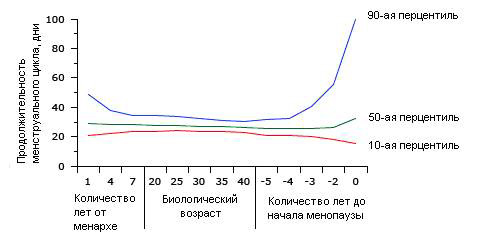
Рис.3. Возрастная зависимость продолжительности менструального цикла. Отображенные перцентили для распределения продолжительности менструального цикла в зависимости от возраста получены на результатах для 200 000 циклов. Удлинение межменструального интервала происходит у женщин сразу после менархе и за несколько лет до менопаузы.
В большинстве случаев, пик продолжительности менструального цикла приходится на 25-30 лет и затем постепенно снижается так, что 40-летнии женщины имеют более короткий цикл. Изменения межменструального интервала происходят в первую очередь из-за изменений в фолликулярной фазе, при этом продолжительность лютеиновой фазы остается относительно неизменной [3].
В дальнейшем в данной статье будут рассмотрены гормональные изменения, а также изменения в яичниках и эндометрии, которые происходят в различных фазах менструального цикла.
Ранняя фолликулярная фаза
Ранняя фолликулярная фаза - это период, когда яичник находится в состоянии наименьшей гормональной активности, что приводит к низким концентрациям эстрадиола и прогестерона в сыворотке крови (рис.1). При освобождении от тормозящих эффектов отрицательной обратной связи эстрадиола, прогестерона и, возможно, ингибина А на гипофиз, приводит в поздней лютеиновой/ранней фолликулярной фазе к увеличению частоты колебаний концентрации гонадотропин-рилизинг гормона (ГнРГ) с последующим увеличением сывороточной концентрации фолликулостимулирующего гормона (ФСГ) приблизительно на 30% [4]. Это небольшое увеличение секреции ФСГ происходит, по-видимому, для вовлечения пула развивающихся фолликулов,
Сывороточная концентрация ингибина B, секретируемого отобранным пулом мелких фолликулов, максимальна в раннюю фолликулярную фазу и может играть роль в подавлении дальнейшего роста концентрации ФСГ в данную фазу цикла (рис.4) [8]. Также в это время происходит резкое увеличение частоты колебаний концентрации ЛГ, от одного колебания каждые 4 часа в поздней лютеиновой фазе до одного колебания каждые 90 минут в раннюю фолликулярную фазу [9].
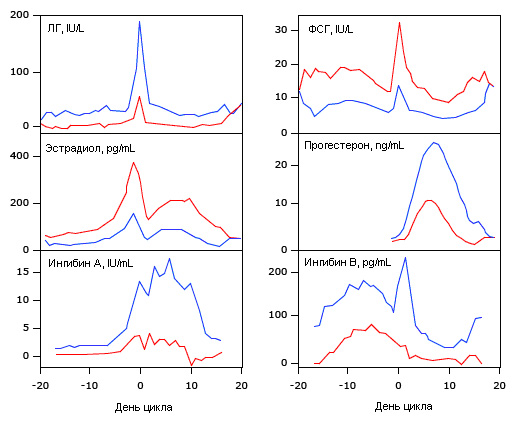
Рис.4. Уровни гормонов: старший и более молодой репродуктивные возраста. Значения по дням уровня гонадотропинов, половых стероидов и ингибинов в старшей возрастной группе (35-46 лет; n=21) показаны красным, в более молодой (20-34 года; n=23) – синим.
Ранняя фолликулярная фаза также характеризуется уникальным нейроэндокринным феноменом: замедление или прекращение колебаний концентрации ЛГ во время сна, что не происходит в другое время менструального цикла (рис.5). Механизм процесса в настоящее время неизвестен.
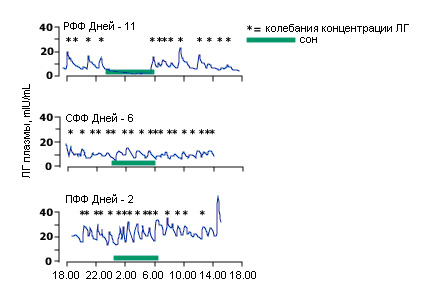
Рис.5. Эпизодическая секреция ЛГ в фолликулярную фазу. Паттерны эпизодической секреции ЛГ во время ранней (РФФ), средней (СФФ) и поздней (ПФФ) фолликулярными фазами менструального цикла. День 0 – это день резкого увеличения концентрации ЛГ в середине цикла. В РФФ отмечена уникальная супрессия секреции ЛГ в фазе сна.
Яичники и эндометрий. При УЗ обследовании каких-либо изменений в яичниках, характерных для данной фазы менструального цикла не выявляется, за исключением иногда различимого регрессирующего желтого тела, оставшегося с предыдущего цикла. Эндометрий во время менструации относительно однороден, после завершения менструации он представляет собой тонкий слой. В это время обычно визуализируются фолликулы 3-8 мм в диаметре.
Средняя фолликулярная фаза
Умеренное увеличение секреции ФСГ в раннюю фолликулярную фазу постепенно стимулирует фолликулогенез и продукцию эстрадиола, что ведет к росту фолликулов из пула, отобранных в данном цикле. Как только несколько фолликулов созревают до антральной стадии, клетки их гранулезы гипертрофируются и делятся, что приводит к увеличению сывороточной концентрации сначала эстрадиола (через ФСГ-стимуляцию ароматазы), а затем ингибина A.
Поздняя фолликулярная фаза
Концентрация в сыворотке эстрадиола и ингибина A увеличивается ежедневно в течение недели до овуляции, за счет выработки данных гормонов растущим фолликулом. Концентрация ФСГ и ЛГ в сыворотке в это время падает из-за эффектов отрицательной обратной связи от эстрадиола и, возможно, других гормонов, образующихся в яичниках (рис.1). После определения доминантного фолликула ФСГ индуцирует появление ЛГ-рецепторов в яичнике и увеличивает секрецию внутриматочных факторов роста, таких, например, как инсулиноподобный фактор роста - 1 (ИФР-1).
Изменения в яичниках, эндометрии и слизистой цервикального канала. К поздней фолликулярной фазе определен единственный доминантный фолликул, остальной пул созревающих фолликулов останавливается в своем развитии и подвергается атрезии. Доминантный фолликул увеличивается в размерах на 2 мм в день до достижения в зрелом состоянии диаметра 20-26 мм.
Лютеиновая фаза: быстрый рост в середине цикла и овуляция
Концентрация эстрадиола в плазме продолжает увеличиваться до тех пор, пока не достигает максимального значения приблизительно за день до овуляции. Затем происходит уникальный нейроэндокринный феномен: быстрый рост в середине цикла [12]. Быстрый рост представляет собой резкий переход от контроля секреции ЛГ гормонами яичника (такими как эстрадиол или прогестерон) механизмом отрицательной обратной связи к внезапному эффекту положительной обратной связи, приводящему к 10-кратному увеличению концентрации ЛГ и несколько меньшему увеличению ФСГ в сыворотке крови (рис.1). В дополнение к эстрогену и прогестерону существуют и другие факторы, вырабатываемые яичниками, которые способствуют быстрому росту концентрации ЛГ. Невозможно достигнуть концентрации ЛГ в сыворотке подобной наблюдаемой в середине цикла простым введением эстрогена и прогестина женщинам в раннем периоде средней фолликулярной фазы [13].
В это время частота колебаний импульса ЛГ происходит примерно один раз в час, но амплитуда колебаний импульса сильно увеличивается. Переход от эффектов отрицательной к эффектам положительной обратной связи в механизме высвобождения ЛГ в настоящее время плохо изучен. Этому может способствовать увеличение числа ГнРГ-рецепторов гипофиза, но при направленном введении ГнРГ в гипофиз изменения, вероятно, не происходят [14].
Изменения в яичниках. Быстрый рост ЛГ инициирует значительные изменения в яичниках. Яйцеклетка в доминантном фолликуле завершает свое первое мейотическое деление. Кроме того, увеличивается локальная секреция активатора плазминогена и других цитокинов, необходимых для процесса овуляции [15,16]. Яйцеклетка высвобождается из фолликула на поверхности яичника примерно через 36 часов после быстрого роста концентрации ЛГ. Затем она мигрирует вниз вдоль по фаллопиевой трубе к полости матки. Процесс разрыва фолликула и высвобождения яйцеклетки находится в тесной связи с быстрым ростом ЛГ; поэтому, измерение концентрации ЛГ в сыворотке или моче может быть использовано для оценки времени овуляции у бесплодных женщин.
Средняя и поздняя лютеиновые фазы
В период средней и поздней лютеиновой фазы секреция прогестерона желтым телом [18] приводит к постепенному увеличению его концентрации. Это, в свою очередь, приводит к прогрессивному снижению частоты колебаний концентрации ЛГ до одного колебания за 4 часа. Колебания концентрации прогестерона начинают происходить вскоре после замедления колебаний концентрации ЛГ. В результате, имеют место значительные колебания в сывороточной концентрации прогестерона во время лютеиновой фазы (рис.6) [19]. Ингибин A также вырабатывается желтым телом и пик его концентрации в сыворотке приходится на середину лютеиновой фазы. Секреция ингибина B фактически отсутствует в лютеиновой фазе (рис.4). Сывороточная концентрация лептина выше всего в лютеиновой фазе [20].
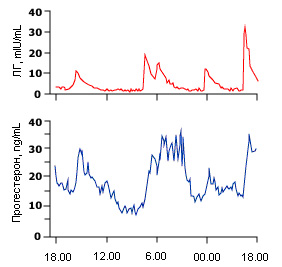
Рис.6. Колебания ЛГ стимулируют высвобождение прогестерона в среднюю лютниновую фазу. Плазменная концентрация лютеинизирующего гормона и прогестерона в течение 24 часов забора образцов крови с 10-минутным интервалом у нормальных женщин, обследованных в среднюю лютеиновую фазу. Между колебаниями ЛГ и увеличением концентрации прогестерона в плазме существует заметная корреляция. Для преобразования концентрации сывороточного прогестерона в нмоль/л (nmol/L) необходимо умножить на 3,18.
В поздней лютеиновой фазе постепенное снижение секреции ЛГ приводит к постепенному снижению продукции прогестерона и эстрадиола желтым телом в отсутствие оплодотворенной яйцеклетки. Однако, при оплодотворении яйцеклетки, последняя имплантируется в эндометрий в течение нескольких дней после овуляции. Ранний эмбриональный период после оплодотворения начинается с производства эмбрионом хорионического гонадотропина, который поддерживает желтое тело и продукцию прогестерона.
Изменения в эндометрии. Снижение выделения эстрадиола и прогестерона из регрессирующего желтого тела вызывает прекращение тока крови к эндометрию, отторжению эндометрия и началу менструации примерно через 14 дней после фазы быстрого роста концентрации ЛГ. Менструации не являются точным маркером гормональных событий в менструальном цикле, так как существует значительная межиндивидуальная изменчивость между началом отторжения эндометрия и падением в сыворотке крови концентрации гормона в лютеиновой фазе (рис.2) [4]. В связи с уменьшением выработки желтым телом стероидов, гипоталамо-гипофизарная система освобождается от действия отрицательной обратной связи, происходит повышение уровня ФСГ и, таким образом, начало следующего цикла.
Функционирование женской репродуктивной системы — это уникальный и многоэтапный процесс, с помощью которого представляется возможным наступление беременности, вынашивание и рождение ребенка. К тому же изменения, происходящие циклически, обеспечивают нормальный уровень репродуктивных гормонов, а, соответственно, и постоянство внутренней среды организма.
Стаж работы более 22 года.
Статья проверена медицинским директором, врачом акушер-гинекологом высшей квалификационной категории Тяпкиной Мариной Анатольевной.
- Что такое нормальный менструальный цикл
- Уровни регуляции менструального цикла
- Способы регуляции менструального цикла
- Гормоны, принимающие участие в регуляции менструального цикла
- Нет времени читать?
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Что такое нормальный менструальный цикл?
Менструальный цикл — это постоянные изменения в женской репродуктивной системе, имеющие циклический характер, происходящие на всех уровнях ее регуляции, направленные на обеспечение наступления беременности и вынашивания ребенка. Менструальный цикл направлен на ежемесячное созревание яйцеклеток, а также создание условий для нормальной имплантации оплодотворенной яйцеклетки в эндометрий с последующим прогрессированием беременности.
Уровни регуляции менструального цикла
Регуляция цикла женщины и уровни менструального цикла – это многогранный процесс, который обеспечивает физиологическую и стабильную работу женской репродуктивной системы. Сбой хотя бы одно элемента уровня регуляции приводит каскадом в дисбаланс работу остальных звеньев этой цепи.
Уровни и схема регуляции менструального цикла.
Регуляция менструального цикла — взаимозависимая система. В регуляции менструального цикла участвуют пять уровней:
- Кора головного мозга. Каскад регуляции начинается именно с головного мозга.
- Гипоталамус. Это отдел головного мозга, который секретирует либерины и статины, гормоны, стимулирующие или тормозящие продукцию гормонов следующего уровня регуляции – гипофиза.
- Гипофиз. Это отдел головного мозга, в котором вырабатываются все тропные гормоны не только для репродуктивной системы. Именно эти гормоны заставляют включаться в работу яичники и стимулируют синтез непосредственно половых гормонов женскими придатками матки. Гормон, стимулирующий рост и созревание фолликул (ФСГ) и ЛГ.
- Яичники. Парный орган, в котором под стимулирующим воздействием тропных гормонов гипофиза происходит рост и созревание фолликулов. Именно в яичнике продуцируются половые стероиды. Они в свою очередь оказывают свое многогранное влияние как на матку, непосредственно на эндометрий, так и на органы-мишени всего организма.

Фазы менструального цикла: гормоны
На уровне яичников можно выделить две фазы:
- Фолликулярная фаза. Фолликулярная фаза характеризуется ростом и созреванием фолликулов. В этот период идет прогрессивная продукция эстрогенов. В эндометрии осуществляются пролиферативные изменения под влиянием указанного гормонального фона. Серединой между этими двумя фазами является овуляция – выход яйцеклетки из созревшего фолликула. На месте лопнувшего фолликула формируется желтое тело, которое обеспечивает функционирование следующей фазы – лютеиновой.
- Лютеиновая фаза. В лютеиновой фазе происходит активная секреция прогестерона желтым телом, а на уровне эндометрия происходят свойственные изменения.
Непосредственно органы-мишени в репродуктивной системе – матка и эндометрий, маточные трубы. Наиболее значимые изменения происходят под регуляцией такого сложного гормонального каскада именно в слизистой оболочке матки.
На уровне эндометрия можно выделить несколько гормонально зависимых фаз:
Если беременность не наступила, то гормоны в конце цикла падают, фаза секреции переходит в очередную фазу десквамации и цикл повторяется снова. Заново продуцируются гормоны по циклу.

Способы регуляции менструального цикла
Гормональная регуляция овариально-менструального цикла является сложным и многоэтапным процессом. Однако, достижения современной медицины и гинекологии в частности дают возможность регулировать этот сложный каскад реакций. Это стало возможным путем применения экзогенно гормональных средств.

Гормоны, принимающие участие в регуляции менструального цикла
Гормональная регуляция менструационного цикла осуществляется путем взаимозависимого синтеза гормонов на всех уровнях регуляции цикла.
Гормоны менструального цикла:
Гормональная регуляция менструального цикла – это созависимая система, в которой некорректная работа одного звена нарушает работу всей системы.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.
Регуляция менструального цикла. Гормоны фолликулиновой фазы
Нормальные менструальные циклы (эуменорея) характеризуются продолжительностью 24-35 дней, из которых 3-7 дней занимает менструальное кровотечение. Средний объем кровопотери при этом составляет около 30 мл. Обильные, затянувшиеся или нерегулярные менструации называют патологическим маточным кровотечением.
Нормальный менструальный цикл обеспечен согласованным взаимодействием гипоталамуса, гипофиза и яичников. Под воздействием гипофизарных гонадотропинов в яичниках происходят циклические изменения, обеспечивающие созревание и выход зрелой яйцеклетки и синтез овариальных гормонов, подготавливающих эндометрий к ее имплантации. ЛГ стимулирует образование андрогенов клетками theca, ФСГ — созревание фолликула и превращение андрогенов в эстрогены в гранулезных клетках путем ароматизации. В свою очередь эстрогены способствуют пролиферации эндометрия и повышению чувствительности рецепторов эндометрия к эстрогенам и прогестерону.
Для лучшего понимания можно разделить менструальный цикл на четыре фазы: фолликулиновую, овуляторную, лютеиновую и переходную лютеиново-фолликулиновую. Особое внимание мы обратим на изменения гипофизарного и овариального гормональных профилей и действие этих гормонов на гипоталамус, гипофиз и яичники.
Фолликулиновая фаза менструального цикла
Назначение фолликулиновой фазы — образовать единственный зрелый фолликул и освободить зрелую яйцеклетку во время овуляции. При достаточной концентрации ФСГ на зрелых гранулезных клетках преовуляторных фолликулов экспрессируются рецепторы к ЛГ. Таким образом, в позднюю фолликулиновую фазу ЛГ может поддерживать эндокринную активность фолликула даже при отсутствии ФСГ. Продолжительность фолликулиновой фазы различна, но остальные три фазы характеризуются относительно постоянной длительностью, составляющей 14±2 дня.
На протяжении всей фолликулярной фазы выброс ГнРГ происходит каждые 60-90 мин. Непосредственно перед началом пика ЛГ и частота, и амплитуда выбросов ГнРГ возрастают.
Рекомендуем к просмотру обучающее видео: Механизмы менструального цикла - почему происходит менструация?
Гонадотропины фолликулиновой фазы менструального цикла. Количество ФСГ повышается в раннюю фолликулиновую фазу из-за отсутствия отрицательного обратного влияния эстрадиола и ингибина. ФСГ стимулирует рост фолликула и образование эстрогенов. После связывания ФСГ с его рецептором гранулезные клетки развивающихся фолликулов приобретают способность превращать путем ароматизации андростендион в эстрон, а тестостерон — в эстрадиол. Подчеркиваем, что рецепторы к ФСГ не обнаруживают на гранулезных клетках до преантральной стадии. Более того, при поступлении ФСГ в гранулезные клетки in vitro и in vivo возможна как стимуляция, так и супрессия рецепторов гранулезных клеток к ФСГ. Без функционально полноценного ФСГ ни рост фолликула, ни образование эстрогенов в яичниках невозможны.
Постепенное снижение содержания ФСГ, начинающееся в середине фолликулиновой фазы, ингибирует развитие фолликулов, кроме доминантного. Доминантный ФСГ-зависим и завершает свое развитие, несмотря на снижение уровня ФСГ. Он содержит больше всего гранулезных клеток и рецепторов к ФСГ, поэтому может созревать в условиях относительной недостаточности ФСГ в отличие от остальных, более мелких фолликулов.
Концентрация ЛГ в первой половине фолликулиновой фазы достаточно стабильна. Однако во второй половине она повышается в ответ на повышение уровня эстрогенов по механизму положительной обратной связи.
Гормоны яичников фолликулиновой фазы менструального цикла
По мере выделения доминирующего фолликула возрастает концентрация эстрадиола. ФСГ и эстроген оказывают синергичное митогенное действие на гранулезные клетки, стимулируя их пролиферацию. Это в свою очередь приводит к росту количества рецепторов к ФСГ в фолликуле, что повышает его чувствительность к ФСГ и способность синтезировать эстроген. Любопытно, что не каждая гранулезная клетка обязательно экспрессирует рецепторы к ФСГ в ответ на стимуляцию гонадотропином. Через соединения между клетками те из них, которые экспрессируют рецепторы, могут активировать соседние, передавая им протеинкиназы.
Концентрации ФСГ, эстрадиола и прогестерона в фолликулярной жидкости фолликулов, достигающих 8 мм в диаметре, очень высоки. В фолликулярной жидкости более мелких антральных фолликулов преобладают андрогены. Эффект андрогенов в фолликулах дозозави-сим. В небольших концентрациях они служат субстратом для ароматизации. Однако при более высоком содержании андрогенов они превращаются 5а-редуктазой гранулезных клеток в более активные формы, в частности в дигидротестостерон (ДГТ), который уже невозможно превратить в эстрогены путем ароматизации. Гранулезные клетки обладают АР. Активация АР гранулезных клеток оказывает подавляющее влияние на активность ароматаз, а также ингибирует индукцию ФСГ рецепторов гранулезных клеток к ЛГ. Фолликулы, подвергающиеся воздействию избыточного количества андрогенов, в конечном счете становятся атретичными. И наоборот, фолликулы с высоким соотношением эстрогены/андрогены и высокой концентрацией эстрогенов с большей вероятностью могут содержать полноценную яйцеклетку.
Повышение концентрации эстрадиола имеет для фолликула двоякое значение. Внутри фолликула эстрадиол стимулирует рост гранулезных клеток, ароматизацию андрогенов в эстрогены и, совместно с ФСГ, появление и развитие рецепторов к ЛГ на гранулезных клетках. Однако вне фолликула повышение концентрации эстрадиола в сыворотке крови ингибирует секрецию ФСГ. Развивающееся вследствие этого падение содержания ФСГ в среднюю и позднюю фолликулиновую фазу уменьшает активность ароматаз в мелких фолликулах, что приводит к росту концентрации в них андрогенов и атрезии фолликулов. Понятно, что уменьшение экспрессии гранулезными клетками рецепторов к ФСГ - один из первых признаков атрезии фолликула.
Количество ингибина В начинает повышаться почти сразу же вслед за ФСГ. К середине фолликулиновой фазы повышение концентрации эстрадиола и ингибина В вызывает снижение уровня ФСГ. Максимальное содержание ингибина В возникает приблизительно через 4 дня после пика ФСГ. В позднюю фолликулиновую фазу количество ингибина В падает вслед за падением ФСГ.
Низкая концентрация прогестерона и ингибина А сохраняется в течение почти всей фолликулиновой фазы, но оба они начинают повышаться непосредственно перед овуляцией. Увеличение значений прогестерона в поздней фолликулярной фазе следует за повышением содержания ЛГ.
Гормональная регуляция менструального цикла – сложный процесс, который осуществляется гипоталамо-гипофизарно-яичниковой системой, включающей в себя несколько уровней. Различные отделы и структуры взаимодействуют между собой, обеспечивая нормальное течение всех процессов.
Уровни регуляции менструального цикла
В основе функционирования женской репродуктивной системы лежит нормальная деятельность ЦНС. Центральная нервная система реагирует на множество внешних и внутренних факторов. Например, серьезные стрессы способны привести к нарушению менструального цикла. Существует несколько десятков пептидов (особых молекул), которые влияют на продукцию ГнРГ гипоталамусом.
Гипоталамус – отдел головного мозга, который представляет собой скопление нервных клеток, воспринимающих информацию о деятельности различных систем организма. В этом отделе мозга располагаются центры, которые регулируют температуру, сон, голод, жажду.
- Гипоталамус отвечает за синтез ГнРГ (гонадотропин-рилизинг-гормона), который обеспечивает усиление секреции определенных гормонов передней долей гипофиза, воздействуя на специальные клетки гипофиза, имеющие рецепторы к ГнРГ. ГнРГ выделяется периодически, то есть происходят его выбросы с определенной частотой, и именно от их регулярности зависит нормальная секреция гонадотропинов и, в частности, соотношение ФСГ и ЛГ.
- Гипофиз начинает активно вырабатывать гонадотропные гормоны (то есть гормоны, воздействующие на гонады – половые железы. Фолликулостимулирующий гормон (ФСГ) регулирует рост и созревание фолликулов в яичниках. Лютеинизирующий гормон (ЛГ) влияет на продукцию эстрогенов яичниками. Кроме того, именно резкий выброс (пик) ЛГ запускает механизм овуляции – выхода зрелой яйцеклетки из яичников в брюшную полость. Гипофизом вырабатывается также пролактин, усиленная продукция которого негативно влияет на выработку яичниками стероидных гормонов, а значит, тормозит рост и развитие фолликулов.
Если нейрогуморальная связь между гипоталамусом и гипофизом нарушается, менструальный цикл прекращается.
- Для того, чтобы фолликул активно синтезировал и секретировал эстрадиол, важно участие как ФСГ, так и ЛГ. Лютеинизирующий гормон обусловливает продукцию андрогенов клетками оболочки фолликула. Фолликулостимулирующий гормон обеспечивает превращение андрогенов в эстрогены. Изменение уровня ЛГ тесно связано с количеством эстрогенов, которые секретируются яичниками. Активная продукция эстрогенов и ингибина доминантным (наиболее развитым) фолликулом приводит к тому, что гипофиз начинает вырабатывать меньше ФСГ. Как следствие, все остальные фолликулы регрессируют.
К моменту овуляции доминантный фолликул продуцирует большое количество эстрадиола, достижение определенной концентрации является необходимым для пикового выброса ЛГ и, как следствие, наступления овуляции.
- После овуляции на месте лопнувшего фолликула образуется желтое тело – эндокринная железа, содержащая лютеин (желтый пигмент) и активно продуцирующая прогестерон, а также эстрадиол. На протяжении недели после овуляции осуществляется формирование желтого тела, и в течение всего этого периода отмечается повышение уровня стероидов. Если оплодотворения яйцеклетки в этом цикле не произошло, желтое тело спустя неделю начинает претерпевать обратное развитие, продуцируя все меньшее количество гормонов. Количества стероидов не хватает для поддержания жизнедеятельности утолщенного эндометрия, кровообращение нарушается, и функциональный слой начинает отторгаться. Низкая концентрация эстрадиола и прогестерона в результате обусловливает усиление продукции гипоталамусом ГнРГ, что происходит по принципу обратной отрицательной связи.
- В регуляции менструального цикла принимают участие такие эндокринные органы, как надпочечники и щитовидная железа, а также различные органы-мишени, имеющие рецепторы к гормонам. К ним, в частности, относятся шейка и тело матки, фаллопиевы трубы, молочные железы. Под воздействием гормонов в них происходят характерные циклические изменения.
Помимо этого, следует упомянуть о важной роли биологически активных веществ: простагландинов, факторов роста, гистамина. Так, например, простагландины участвуют в процессе овуляции, участвуя в разрыве оболочки фолликула.
Итак, вкратце, регуляция менструального цикла осуществляется следующим образом. Гипоталамус вырабатывает гонадотропин-рилизинг-гормоны, которые способствуют продукции гонадотропинов (ФСГ и ЛГ) гипофизом. ЛГ и ФСГ стимулируют рост и развитие фолликулов, в которых происходит образование эстрогенов, которые влияют на повышение уровня лютеинизирующего гормона. Пиковый выброс ЛГ инициирует овуляцию. После овуляции на месте фолликула образуется желтое тело, продуцирующее прогестерон и эстрадиол. Если оплодотворения не происходит, желтое тело начинает регрессировать, и уровень стероидов снижается. Низкий уровень стероидов провоцирует отторжение функционального слоя эндометрия в матке, то есть начало менструации.

Современные знания о регуляции менструального цикла лежат в основе лечения от бесплодия, лечения некоторых гормонозависимых заболеваний, основ противозачаточной терапии.
Менструальный цикл – это цикличные изменения в организме женщины, проявляющиеся регулярными кровянистыми выделениями (менструацией). Первый день её условно принимают за начало цикла. Первая в жизни менструация считается днём начала менархе. Регулярный менструальный цикл может устанавливаться до 1,5 лет. В регуляции этого важного процесса принять выделять 5 уровней.
1 уровень . Это кора и экстрагипоталамические структуры (гиппокамп, лимбическая система и миндалевидное тело). На эти органы может оказываться внешнее воздействие (например, стресс) и внутреннее (половые гормоны). В ответ на раздражение выделяются нейропептиды и нейротрансмиттеры, которые влияют на гипоталамус.
2 уровень . Гипоталамус. Клетки его нейроэндокринных ядер работают как нейроны, создавая импульс и как эндокринные клетки. Эндокринная функция заключается в выделение рилизиг-факторов, стимулирующих выработку гормонов и статинов, тормозящих эту выработку. Выделен и изучен Рилизинг Гормон Лютеинезирующего Гормона (РГЛГ).
Он обладает сходными свойствами с Рилизинг Гормоном Фолликулстимулирующего Гормона (РГФСГ). Поэтому РГЛГ приняли условно за общий Гонадотропный рилизинг-гормон (ГнРГ). ГнРГ выделяется циклично. В зависимости от частоты и амплитуды его выделения ГнРГ в гипофизе вырабатываются или Фолликулстимулирующий гормон (ФСГ), или Лютеинизирующий гормон (ЛГ). Выделение пролактина гипофизом контролируется в основном за счёт статинов.
3 уровень . В гипофизе под контролем гипоталамуса выделяются ФСГ, ЛГ, пролактин, АКТГ, соматотропный и тиреотропный гормоны. Сбалансированное выделение всех этих гормонов отвечает за смену циклов развития в организме женщины.
Действие гормонов многогранно, но можно выделить основные точки приложения. ФСГ и ЛГ стимулируют овуляцию. ФСГ отвечает за развитие фолликулов и яйцеклетки. ЛГ стимулирует выработку андрогенов в тека-клетках и синтезирование жёлтым телом гормона прогестерон. Одна из главных функций пролактина заключается в стимуляции увеличения молочных. Увеличение содержания пролактина в крови вне беременности и лактации способствует нарушению процесса овуляции – ановуляции.
4 уровень. Это яичники. Они несут генеративную функцию, отвечая за созревание яйцеклеток и гормональную, производя гормоны из холестерина. У девочек закладывается около 2 миллионов примордиальных фолликулов.
Лишь 1-2 % из них проходят полный курс развития. Остальные подвергаются атрезии – обратному развитию и замещению соединительной тканью. Нормальный овуляторный менструальный цикл включает две фазы: фолликулярную, заканчивающуюся овуляцией и лютеиновую.
В фолликулярную фазу происходит развитие фолликула от примордиального до преовуляторного. В процессе роста фолликулов гранулёзные клетки синтезируют антимюллеров гормон, который способствует самому процессу овуляции. Также в это время нарастает выработка яичниками эстрогенов. Андрогены вырабатываются ими в постоянном количестве, а в гранулёзных клетках подвергаются ароматизации с получением эстрогенов.
Происходит овуляция. За ней следует лютеиновая фаза. Гранулёзные клетки фолликула подвергаются лютеинизации – формируется жёлтое тело. Оно функционирует 14 дней, продуцируя гормон прогестерон.
Также яичники выделяют ещё ряд биологически активных соединений, которые оказывают непосредственное влияние ни них самих и на другие органы-мишени.
На яичники оказывает влияние гипоталамо-гипофизарная система. И на неё и сами яичники оказывают влияние путём обратной связи. Увеличение концентрации половых гормонов вызывает снижение активности вышерасположенных уровней. Так и происходит эта тонкая регулировка на протяжении всего менструального цикла – то стимулирование, то торможение.
5 уровень . Органы, которые реагируют на колебания половых гормонов. Наиболее важные изменения с точки зрения репродуктивной функции происходят в матке и маточных трубах. Отмечают несколько фаз развития функционального слоя эндометрия. Начало менструации – это фаза десквамации и отторжения эндометрия с одновременным началом регенерации.
Затем следует фаза пролиферации, продолжается с 5 дня 12 дней. Она соответствует фолликулярной фазе яичников. Эндометрий утолщается до 8 мм. Далее во время активности жёлтого тела наблюдается секреторная фаза на протяжении 14 дней. Железистый эпителий выделяет секрет, максимально на 20-21 день. Происходит выраженный рост сосудов – спиральных артерий. 6-8 день – наилучшее время для имплантации плодного яйца. К 23-27 дню начинаются дегенеративные изменения. Смена фаз развития эндометрия зависит от уровня гормонов и рецепторов к ним в самом эндометрии.
В маточных трубах в лютеиновую фазу активизируется реснитчатый аппарат мерцательного эпителия, способствуя продвижению плодного яйца в сторону матки.
Вся регуляция менструального цикла задумана природой для возникновения беременности. Поломка на любом уровне может помешать этому прекрасному процессу, а также понести за собой разные гормонозависимые заболевания.
Читайте также:

