Реабилитация инвалидов с повреждениями и дефектами опорно двигательного аппарата кратко
Обновлено: 05.07.2024
Травма – результат воздействия на организм в целом или какую-либо его часть, прежде всего механических или термических факторов (ушиб, рана, перелом кости, вывих в суставе, ожог, отморожение и др.).
Всякая значительная травма с момента своего возникновения становится травматической болезнью.
Организм реагирует на травму нервно-рефлекторными реакциями, имеющими общие и местные проявления.
Общие проявления выражаются в постепенном, в ходе иммобилизации или постельного режима, снижении показателей гемодинамики, функции внешнего дыхания и обменных процессов. Местные проявления, характеризуются тем, что в поврежденной костной ткани происходит разрыв сосудов, вследствие травмы васкуляризация и трофика на концах отломков значительно нарушаются. Надкостница в зоне перелома также значительно повреждается, отслаивается и разволокняется, травмируются мягкие ткани. Резко нарушается метаболизм в костной и окружающих мягких тканях, наступает дисбаланс мускулатуры.
Реабилитация больных с повреждениями ОДА включает медикаментозное и хирургическое лечение, физиотерапию, лечебную физкультуру и психотерапию. Кроме того, сюда же относятся трудотерапия и определение степени трудоспособности больного, создание условий, которые способствовали бы возвращению больного к труду, трудоустройство больных со сниженной трудоспособностью после успешного окончания лечения или по завершении периода инвалидности, а также постоянное социальное и медицинское обслуживание работающих больных с последствиями тяжелых повреждений ОДА [1].
Основные принципы реабилитации больных с переломом костей общеизвестны: раннее начло, непрерывность, поэтапность, преемственность, комплексность, индивидуальность, совместное участие медиков и других специалистов: социологов, психологов, педагогов, представителей органов социального обеспечения и профсоюза, юристов и др.[2].
Цель лечения любого перелома заключается в максимальном восстановлении анатомической целостности кости и функции конечности. Существует два основных способа лечения перелома: консервативный и оперативный. Приемлемая схема этапного лечения: травматологическое отделение – реабилитационное отделение стационара – травматологический пункт – санаторий-профилакторий – возврат к трудовой деятельности.
Наиболее часто из повреждений ОДА встречаются переломы костей. Перелом – нарушение целости кости под влиянием одномоментного действия травмирующей силы. Основная задача любого метода лечения переломов – не только сращение отломков, но и функциональное восстановление. Главный принцип лечения переломов можно сформулировать так: функциональный результат через анатомический. Общие принципы лечения переломов - это выбор метода лечения перелома, который определяется общим состоянием больного, его возрастом, характером и локализацией повреждения; репозиция отломков обеспечивающая восстановление длины и формы конечности, создающая предпосылки для быстрейшего сращения и наиболее полного восстановления функции; вправленные отломки должны находиться в фиксированном положении до костного сращения; принципы функционального (средствами ЛФК) и анатомического восстановления. которые при лечении переломов взаимосвязаны и взаимозависимы; их противопоставление недопустимо.
Неподвижность в зоне повреждения может быть достигнута тремя основными методами – фиксационным, экстензионным и оперативным.
В соответствии с характером повреждения и этапами лечения больных весь курс реабилитации условно разделяют на три периода: иммобилизации, постиммобилизационный и восстановительный.
Период иммобилизации – время, в течение которого происходит костное сращение – в среднем 60-90 дней после травмы. Средства ЛФК назначают с первых дней поступления больного в стационар с целью ликвидации проявлений общей реакции организма на травму, предупреждения явлений гиподинамии. Общие задачи ЛФК: повышение жизненного тонуса больного; улучшение функции ССС и органов дыхания; профилактика возможных осложнений; адаптация всех систем организма к возрастающей физической нагрузке. Частные задачи ЛФК: усиление крово- и лимфообращения в зоне повреждения (хирургического вмешательства) с целью стимуляции регенеративных процессов; профилактика гипотрофии мускулатуры и ригидности суставов. Противопоказания к назначению средств ЛФК: общее тяжелое состояние больного, обусловленное кровопотерей, шоком, инфекцией, сопутствующими заболеваниями; стойкий болевой сидром; опасность кровотечения или возобновление кровотечения в связи с движениями; наличие инородных тел вблизи крупных сосудов, нервов и других жизненно важных органов. При выполнении больным физических упражнений необходимо исключить возможность появления боли или ее усиления, так как это приводит к рефлекторному напряжению мышц, создает условия, отягощающие выполнение движений, тем самым нарушая формирование двигательного навыка [3]. При повреждении нижней конечности, находящейся на постоянном вытяжении либо фиксированной гипсовой повязкой, в занятия ЛГ включают: дыхательные упражнения (статического и динамического характера); упражнения для туловища: легкие полуповороты, приподнимание (держась руками, например, за балканскую раму и т.п.), прогибание, наклоны в сторону и др.; упражнения для здоровой (симметричной) конечности, способствующие улучшению трофики и мобильности суставов: активные движения во всех суставах, изометрическое напряжение мышц бедра и голени, осевое давление на подстопник, захватывание пальцами стопы различных мелких предметов (карандаша, салфетки и др.), имитация ходьбы по плоскости постели и др.; упражнения для поврежден- ной конечности, находящейся на скелетном вытяжении - идиомоторные движения, предупреждающие нарушение координаторных взаимоотношений мышц-антагонистов и другие рефлекторные изменения, в частности мышечный гипертонус (I стадия развития контрактур); изометрическое напряжение мышц способствует профилактике мышечной гипотрофии, снижению силы и выносливости мышц, лучшей компрессии отломков кости; дозированное сопротивление (рукам методиста ЛФК) при попытке отведения и приведения поврежденной конечности; упражнения для поврежденной конечности, фиксированнойгипсовой повязкой: статическое удержание конечности (5—7 с); отведение и приведение конечности (вначале с помощью скользящей плоскости, методиста ЛФК, затем самостоятельно); изометрическое напряжение мышц бедра и голени (5—7 с); активные движения в свободных суставах иммобилизованной конечности, направленные на активизацию кровообращения, стимуляцию репаративных процессов в зоне повреждения (операции), профилактику ригидности суставов; идиомоторные движения для иммобилизованных суставов и др.
При диафизарных переломах, иммобилизованных гипсовой повязкой, назначают курс массажа со 2-й недели. Вначале массируют здоровую конечность и соответствующие рефлекторные зоны, затем сегменты поврежденной конечности, свободные от фиксации. При использовании скелетного вытяжения уже со 2—3-го дня массируют здоровую конечность и рефлекторные зоны. Противопоказания к проведению массажа: острое течение травматического процесса; гнойные процессы в пораженных тканях; повреждения, осложненные тромбофлебитом; обширные повреждения мягких тканей, костей и суставов; туберкулез костей и суставов в активной стадии. В этом периоде больные овладевают навыками самообслуживания, умением пользоваться бытовыми приборами. При повреждении верхней конечности больным предлагают трудовые операции облегченного характера, вовлекающие в движения суставы пальцев кисти. Облегченные нагрузки обеспечиваются не только подбором трудовых операций (плетение, вязание и др.), но и сочетанием работы поврежденной и здоровой руками.
Постиммобилизационный период начинается после снятия гипсовой повязки или постоянного вытяжения. Общие задачи ЛФК: подготовка больного к вставанию (при условии постельного режима); тренировка вестибулярного аппарата; обучение навыкам передвижения на костылях (при поражении нижних конечностей) и тренировка опороспособности здоровой конечности; нормализация осанки. Частные задачи ЛФК: восстановление функции поврежденной конечности; нормализация трофических процессов в зоне повреждения (операции); увеличение объема движений в суставах конечности; укрепление мышц плечевого пояса, верхних и нижних конечностей. В этом периоде возрастает физическая нагрузка за счет увеличения количества упражнений и их дозировки. В занятиях ЛГ используют дыхательные упражнения, упражнения в равновесии и координации движений, упражнения статического характера в сочетании с упражнениями, направленными на расслабление мышц, упражнения у гимнастической стенки и с гимнастическими предметами.
На фоне общеразвивающих упражнений проводят и специальные: активные движения во всех суставах конечности (одновременно и попеременно); в первые дни целесообразно проводить упражнения в облегченных условиях (применение скользящих плоскостей, роликовых тележек и др.); изометрическое напряжение мышц конечности (экспозиция 5-7 с); статическое удержание конечности (экспозиция 5-7 с); упражнения с дозированным сопротивлением и отягощением - тренировка осевой функции. В первые дни после снятия иммобилизации рекомендуется использовать в занятиях ЛГ облегченные исходные положения — лежа на спине, на животе, на боку, затем — сидя и стоя. При наличии соответствующих показаний (выраженная слабость или гипертонус мышц, расстройства трофики и др.) рекомендуется проведение курса массажа.
При повреждении верхней конечности используют элементарные трудовые процедуры, которые больной выполняет с частичной опорой травмированной руки на поверхность стола с целью расслабления мышц и уменьшения болевых ощущений: склейка конвертов, полировка и шлифовка различных предметов, вязание и плетение. В дальнейшем для повышения выносливости и силы мышц поврежденной конечности предлагают трудовые операции, в процессе выполнения, которых больной должен некоторое время удерживать рукой инструмент над поверхностью стола. При сохранении функциональных нарушений в суставе рекомендуются трудовые операции, связанные с активными движениями конечностей в вертикальной плоскости.
Восстановительный период характеризуется остаточными явлениями в виде недостаточности или ограничения объема движений в суставах, снижения силы и выносливости мышц поврежденной конечности. Основная задача ЛФК — восстановление нарушенной функции поврежденной конечности, работоспособности больного. Общая физическая нагрузка увеличивается за счет продолжительности и плотности процедуры ЛГ, количества упражнений и их повторяемости, различных исходных положений. Общеразвивающие упражнения дополняют специальными на тренажерах, гимнастической стенке, с гимнастическими предметами, ходьбой (при повреждении нижних конечностей) с преодолением предметов разного объема и высоты, упражнениями на батуте, мячах разного объема, упражнениями с сопротивлением и отягощением, в лечебном бассейне и др.
В этот период широко используют трудотерапию. Если профессия больного требует полного объема движений в крупных суставах поврежденной конечности, то с лечебной целью назначают дозированные по нагрузке трудовые операции, приближающие к профессиональной направленности [4].
Один из критериев восстановления трудоспособности больных — удовлетворительная амплитуда и координация движений в суставах при положительной характеристике мускулатуры поврежденной конечности. При оценке ее функции учитывают также качество выполнения бытовых и трудовых операций [5].
Отбор больных на санаторно-курортное лечение проводится с учетом изменений, возникающих в результате длительной иммобилизации в мышечной, нервной системах, суставах, а также выраженности функциональных изменений ОДА. Обязательным условием направления больного на курорт должно быть его самостоятельное передвижение.
Больным с мышечными контрактурами после перелома костей, с тугоподвижностью суставов, обусловленной иммобилизацией, при болезненной костной мозоли показано лечение на грязевых курортах (Балдоне, Евпатория, Липецк, Нальчик, Саки, Увильды, Хаапсалу). После оперативного лечения больные направляются на эти курорты через 4-5 месяцев. Одним их важных компонентов курортотерапии являются аппликации грязи на область перелома, что позволяет с большей эффективностью осуществлять активную и пассивную разработку движений в суставе при его тугоподвижности, а также проводить лечебную физкультуру, массаж, электростимуляцию при повышении силы и работоспособности мышц.
Из бальнеотерапевтических рекомендуются курорты с родоновыми (Белокуриха, Мироновка, Усть-Кут), сероводородными (Бакирово, Горячий Ключ, Кодры, Сочи, Тамиск, Шихово), хлоридными натриевыми (Бобруйск, Кашин, Моршин, Старая Русса, Татьма), йодобромными (Кудепста, Усть-Качка, Хадыженск), азотными кремнистыми термальными (Гагра, Горячинск, Иссык-Ата, Талая) водами [6].
Список литературы
1. Епифанов В.А., Кузбашева Т.Г. Роль и место лечебной физкультуры в медицинской реабилитации. – Физиотерапия, бальнеология и реабилитация, 2004, 6, с.3-5.
2. Медицинская реабилитация. Под ред. В.А. Епифанова. – М., 2005.
3. Медицинская реабилитация. Под ред. В.М. Боголюбова. – М., 2007. Азов С.Х. Методологические основы физиотерапии. Учебное пособие. – Ставрополь, 1991.
4. Лещинский А.Ф., Улащик В.С. Комплексное использование лекарственных средств и физических лечебных факторов при различной патологии. – Киев, 1989.
5. Боголюбов В.М. Медицинская реабилитация или восстановительная медицина? – Физиотерапия, бальнеология и реабилитация, 2006, 1, с.3-12.
ПЕРВЫЙ ЭТАП МЕДИЦИНСКОЙ РЕАБИЛИТАЦИИ
Госпитализация пациентов в острый период течения заболевания или травмы (на I этапе) осуществляется по каналам скорой и неотложной медицинской помощи в медицинские организации стационарного типа:
ГАУЗ МНПЦ МРВСМ ДЗМ, филиал № 1
ВТОРОЙ ЭТАП МЕДИЦИНСКОЙ РЕАБИЛИТАЦИИ
Направление пациентов для проведения медицинской реабилитации на II этапе осуществляется по представлению лечащих врачей врачебными комиссиями медицинских организаций:
1) из травматологических, ортопедических, ревматологических и нейрохирургических отделений переводом:
а) в отделение медицинской реабилитации многопрофильного стационара;
б) в стационары медицинских реабилитационных центров;
2) из медицинских организаций, оказывающих первичную медико-санитарную помощь – путём направления пациентов на врачебные комиссии по госпитализации реабилитационных стационаров.
Наименование медицинской организации
ГАУЗ МНПЦ МРВСМ ДЗМ
Филиал № 1 ГАУЗ МНПЦ МРВСМ ДЗМ,
г. Москва, ул. Земляной вал, д. 53
- медицинская реабилитация пациентов с нарушением функции периферической нервной системы и костно-мышечной системы
Филиал № 2 ГАУЗ МНПЦ МРВСМ ДЗМ,
г. Москва, ул. Талалихина, д.26а
- медицинская реабилитация пациентов с нарушением функции периферической нервной системы и костно-мышечной системы
Филиал № 3 ГАУЗ МНПЦ МРВСМ ДЗМ,
г. Москва, ул.2-я Вольская, д.19
- медицинская реабилитация пациентов с нарушением функции периферической нервной системы и костно-мышечной системы
- медицинская реабилитация пациентов с нарушением функции центральной нервной системы
- медицинская реабилитация пациентов с нарушением функции центральной нервной системы
- медицинская реабилитация пациентов с нарушением функции периферической нервной системы и костно-мышечной системы
- медицинская реабилитация пациентов с нарушением функции центральной нервной системы
- медицинская реабилитация пациентов с нарушением функции периферической нервной системы и костно-мышечной системы
- медицинская реабилитация пациентов с нарушением функции центральной нервной системы
- медицинская реабилитация пациентов с нарушением функции центральной нервной системы
- медицинская реабилитация пациентов с нарушением функции центральной нервной системы
- медицинская реабилитация пациентов с нарушением функции центральной нервной системы
ТРЕТИЙ ЭТАП МЕДИЦИНСКОЙ РЕАБИЛИТАЦИИ
Направление пациентов на медицинскую реабилитацию в амбулаторных условиях (поликлиника, дневной стационар, санаторий) на III этап осуществляется:
- из травматологических, ортопедических, ревматологических и нейрохирургических после окончания стационарного лечения;
- из стационаров медицинских реабилитационных центров/отделений;
- из медицинских организаций, оказывающих первичную медико-санитарную помощь.
Перечень медицинских организаций государственной системы здравоохранения города Москвы, осуществляющих медицинскую реабилитацию взрослых на третьем этапе
Из медицинских организаций, оказывающих первичную медико-санитарную помощь, не включённых в данных перечень, пациенты должны быть направлены в филиалы №№1, 2 и и 7 ГАУЗ МНПЦ МРВСМ ДЗМ.
Пациентам, направленным на медицинскую реабилитацию при себе необходимо иметь:
- паспорт гражданина РФ или документ, удостоверяющий личность;
- страховой полис ОМС;
- направление (057/у-04);
- копию выписки из медицинской карты стационарного или амбулаторного больного;
- рентгенограммы (давностью не более 6 месяцев), КТ или MPT;
- результаты ЭКГ, давностью до 1 месяца;
- клинический анализ крови (давностью до 1 месяца);
- общий анализ мочи (давностью до 1 месяца);
- результаты флюорографии или рентгенографию грудной клетки (давностью до 1 года);
- заключение гинеколога (женщинам) давностью до 1 месяца;
- анализ крови на гепатиты B и C (давностью до 1 месяца);
- анализы крови на ВИЧ, RW (давностью до 1 месяца).
Санатории
Долечиванию (реабилитации) в санаториях подлежат больные после операций ортопедических, травматологических при дефектах и пороках развития позвоночника, внутрисуставных переломов и пластике суставов, эндопротезировании и реэндопротезировании, реплантации конечностей в удовлетворительном состоянии, при отсутствии послеоперационных осложнений, не нуждающиеся в перевязках, способные к самостоятельному передвижению, самообслуживанию, с уровнем физических, умственных и психических способностей, достаточных для пребывания в санатории без постоянного постороннего ухода.
Медицинский отбор больных, направляемых на долечивание осуществляется врачебной комиссией стационара, где проводился первый этап реабилитации.

Глазков Юрий Константинович Главный врач
- травматолог-ортопед
- травматолог-хирург
- спортивный травматолог
- ортопед
Заболевания, травмы, операции на опорно-двигательном аппарате (ОДА) требуют полноценного восстановления. Задача реабилитации состоит в том, чтобы полностью избавиться от боли, восстановить функцию поврежденной части тела, чувствительность сустава, объем мышц. После качественной реабилитации человек может вернуться к активной жизни, физической работе или спорту.
Периоды реабилитации
При разных заболеваниях ОДА, травмах и операциях продолжительность реабилитации, деление на периоды, используемые методы сильно отличаются. В большинстве случаев выделяют такие периоды:
ранний – начинается сразу после травмы или операции, продолжается около 2 недель (до заживления мягких тканей, устранения острой боли, воспалительной жидкости и крови внутри сустава);
функциональный – продолжается примерно 1,5-2 месяца после заболевания, травмы опорно-двигательного аппарата или операции;
восстановительный – длится до 4-6 месяцев.
Ранняя реабилитация
В ранний период свежая травма не позволяет приступить к активной реабилитации. Поврежденная часть тела болит, нередко больной имеет дренажи, швы, иммобилизирующие повязки. После крупных операций (например, эндопротезирования сустава) возможен постельный режим от 1 до 3 дней.
В этот период реабилитационные мероприятия минимальные и щадящие: массаж, физиотерапия, электромиостимуляция. Пациенты получают лечение, направленное на профилактику осложнений: эластичное бинтование конечностей, инъекции антикоагулянтов, антибиотиков.
Избежать осложнений лечения помогает ранняя активизация пациента. Как можно быстрее человек должен самостоятельно вставать с постели, ходить, выполнять упражнения. Это особенно важно для пожилых людей, чтобы избежать образования тромбов в сосудах. Для устранения отека применяют массаж и физиотерапию, которые могут быть проведены прямо в постели больного.
Функциональный период
После заживления мягких тканей, устранения острой боли и воспаления человек может приступить к тренировкам. Начинается физическая реабилитация. В этот период часто снимают повязку или меняют метод иммобилизации на более щадящий – ограничивающий движения, но не исключающий их полностью.
Реабилитация проходит под постоянным наблюдением специалистов, которые индивидуально планируют уровень нагрузок. Важно, чтобы травма не вернулась, и в то же время должен быть постоянный прогресс, поэтому нагрузки периодически повышают.
По-прежнему возможно использование физиотерапии, массажа, противовоспалительного и другого лечения, но теперь это дополнительные методики. Основа восстановления – лечебная физкультура. По завершению этого периода возвращаются основные функции опорно-двигательного аппарата: человек самостоятельно себя обслуживает, может ходить без костылей и ездить на автомобиле.
Восстановительный период
В восстановительный период человек уже может выдерживать интенсивные нагрузки. Задача этого этапа: полностью восстановить опорно-двигательный аппарат, избавиться от всех последствий заболевания или травмы, вернуть объем мышц, координацию движений, чувствительность суставов. Восстанавливаются бытовые, профессиональные, спортивные навыки.
В этот период основа реабилитации – физические тренировки. Возможно дополнительное использование массажа, кинезиотейпирования, физиотерапии.
Чтобы пройти курс реабилитации в Москве, обратитесь в Клинику доктора Глазкова. У нас работают опытные специалисты, которые обеспечат быстрое восстановление и не допустят рецидива травмы.

Возникающие заболевания опорно-двигательного аппарата, а также растущая вместе с населением численность людей с ограниченными возможностями, явление, часто встречающееся в современной медицинской практике. Предлагается способ реабилитации пациента с нарушениями функций опорно-двигательного аппарата с помощью функциональной электростимуляции (ФЭС) мышц, в применении с ходунками.
Ключевые слова: опорно-двигательный аппарат, функциональная электростимуляция, датчик давления, двигательный акт, реабилитация, ходунки.
Emerging diseases of the musculoskeletal system, as well as the growing number of people with disabilities along with the population, a phenomenon often encountered in modern medical practice. A method is proposed for the rehabilitation of a patient with impaired functions of the musculoskeletal system using functional electro-stimulation (FES) of the muscles, in use with a walker.
Key words: musculoskeletal system, functional electrostimulation, pressure sensor, motor act, rehabilitation, walkers.
Актуальность проблемы заболеваний опорно-двигательного аппарата обусловлена, в первую очередь, высокой частотой встречаемости данного вида заболевания у людей, которые имеют временные трудности с передвижением, а также имеющие более серьезные нарушения опорно-двигательного аппарата.
Длительность адаптации, физические затраты персонала и уменьшение длительности пребывания пациентов в реабилитационном учреждении предъявляют повышенные требования к рациональному выбору и сочетанию адекватных методов и средств реабилитации, разработке и созданию систем, позволяющих улучшить двигательную функцию.
Способ относится к медицине, а именно к травматологии, ортопедии, и предлагается использовать для реабилитации больных после травм и поражений опорно-двигательного аппарата различного происхождения. [2]
Рассматривается способ реабилитации пациента с нарушениями опорно-двигательного аппарата с помощью функциональной электростимуляции мышц, совершаемой в фазах естественного возбуждения и сокращения мышц, в процессе передвижения пациента.
ФЭС представляет собой воздействие электрическим током специальной формы на мышцы, посредством специальных контактов, накладываемых на кожу. Параметры канала ФЭС: знакопеременное напряжение с крутыми фронтами частотой 10–150 Гц. Напряжение 40–120 В. Ток лежит в пределах 0,1–20 мА. [1]
В процессе исследования данной темы был произведен патентно-информационный поиск. Данный способ отличается тем, что синхронизацию электростимуляции мышц с фазами двигательного акта, совершаемого пациентом, осуществляют по сигналам с датчиков давления, установленных в ручках ходунков, используемых пациентом для передвижения.
Техническим результатом предлагаемого способа реабилитации пациента с нарушениями опорно-двигательного аппарата является упрощение процесса реабилитации, обусловленное исключением необходимости использования сложных технических локомоторных средств и необходимости индивидуальной настройки датчиков синхронизации, а также обеспечение возможности реабилитации при естественных передвижениях пациента.
Совместное применение ФЭС с ходунками указан на рис.1.
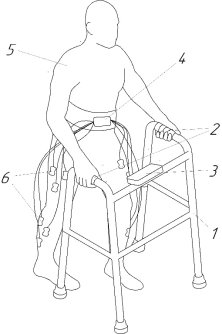
Рис. 1. Графическое изображение совместного применения ФЭС с ходунками: 1 — ходунки; 2 — датчики давления в ручках; 3 — дисплей; 4 — блок ФЭС; 5 — пациент; 6 — электроды
Указанный технический результат достигается тем, что способ реабилитации пациента с нарушениями опорно-двигательного аппарата с помощью функциональной электростимуляции мышц, совершаемой в фазах естественного возбуждения и сокращения мышц, в процессе передвижения пациента предусматривает синхронизацию электростимуляции мышц с фазами двигательного акта, совершаемого пациентом, осуществляющих по сигналам с датчиков давления, установленных в ручках ходунков, используемых пациентом для передвижения. Кроме того, данный способ предусматривает возможность использования костылей для передвижения пациента, в опорной части которых установлены датчики давления. К предлагаемым способам возможно применение голосового управления, направленное на предупреждение аварийных ситуаций.
Способ обеспечивает повышение эффективности восстановительного лечения больных, улучшение функционального результата реабилитации с одновременной социализацией пациента за счет восстановления адекватной опороспособности нижних конечностей, увеличения мышечной массы паретичных мышц, возможности реального перемещения человека в пространстве. [3]
Основные термины (генерируются автоматически): опорно-двигательный аппарат, датчик давления, двигательный акт, способ реабилитации пациента, FES, естественное возбуждение, процесс передвижения пациента, ручка ходунков, функциональная электростимуляция, функциональная электростимуляция мышц.
Читайте также:

