Рча фп описание кратко
Обновлено: 04.07.2024
Малоинвазивная операция, проводимая с помощью небольших проколов. Осуществляется с применением последних компьютерных технологий в условиях постоянного рентгеновского контроля.
Об операции РЧА
Радиочастотная катетерная абляция или РЧА – это малоинвазивный метод лечения нарушений сердечного ритма (аритмии). Процедура начала применяться в кардиологических стационарах с 1980-х годов. Этот метод стал эффективной альтернативной и лекарственной терапии, и сложным хирургическим операциям.
Устранить патологический очаг, который вызывает сбои в нормальной работе сердца, возможно с помощью физического воздействия. Поэтому существует несколько видов абляции:
- радиочастотная – проводится с помощью высокочастотных токов. Является наиболее эффективной, т.к. при проведении здоровые ткани не травмируются, а рубцуются, миокард регенерируется самостоятельно;
- ультразвуковая – процедура очень распространенная, во время проведения пациент не чувствует боль. Воздействие на пораженный участок происходит с помощью ультразвука;
- лазерная – патологический очаг устраняют с помощью луча, который вызывает ожог и приводит к формированию рубца. Иногда требуется повторное проведение для стабилизации работы миокарда;
- криоабляция – воздействие на пораженный участок с помощью жидкого азота. Измененные ткани замораживают с помощью низких температур до -80 °С.
К основным преимуществам радиочастотной катетерной абляции относят:
- минимальные риски. Операция проводится при помощи эндоваскулярного катетера под контролем рентгеноскопии и, при необходимости, системы 3D-реконструкции сердца. Риск осложнений при РЧА практически отсутствует, так как операция выполняется через маленькие проколы в магистральных венах или артериях с применением миниинвазивных хирургических технологий.
- высокая эффективность. При абляции эффект достигается с помощью точечного воздействия высокочастотного тока на аритмогенные зоны сердца. В результате патологические импульсы, который посылал аритмогенный субстрат сердца, блокируются, нормализуется ритм сердца. По статистике, многие нарушения сердечного ритма удается ликвидировать на 100%. Радиочастотная катетерная абляция также позволяет нейтрализовать повреждения и достичь полного выздоровления.
- максимальный комфорт. Вне зависимости от метода РЧА и технологий операции каждому пациенту во время лечения обеспечивается максимальный комфорт и безопасность.
Показания к радиочастотной абляции
Основными показаниями к проведению радиочастотной катетерной абляции являются следующие патологии:
- аритмия (желудочковая, наджелудочковая, мерцательная);
- тахикардия;
- сердечная недостаточность;
- фибрилляция предсердий;
- снижение сердечного выброса;
- экстрасистолия;
- сидром WPW;
- увеличение сердца (кардиомегалия);
- нарушения работы сердца.
Противопоказания для проведения РЧА
У операции нет абсолютных противопоказаний: радиочастотная катетерная абляция проводится при аритмии и других вышеперечисленных патологиях даже у пожилых людей и детей. Однако проведение РЧА нежелательно при таких патологиях, как:
- тяжелое состояние пациента;
- воспаления в сердце;
- нарушения работы почек;
- дыхательная недостаточность;
- беременность;
- патологии свертываемости крови;
- запущенная артериальная гипертензия;
- повышенная температура;
- стадия активного эндокардита;
- тромбы в отделах сердца;
- высокое артериальное давление.
Подготовка к радиочастотной катетерной абляции
Для того чтобы операция РЧА прошла успешно, пациенту важно подготовиться к абляции:
- сдать все необходимые анализы. Перед абляцией необходимо сдать биохимию (общий белок, креатинин, мочевина, общий билирубин, прямой билирубин, глюкоза, панкреатическая амилаза), общий клинический анализ крови, общий анализ мочи, исследование на группу крови, резус-фактор, анализ на ВИЧ, сифилис и гепатит, развёрнутая коагулограмма, АДФ агрегация тромбоцитов, Pro-BNP, СРБ, тропонин;
- пройти стресс-тест, ЭХО-КГ, холтеровское мониторирование, ЭКГ в 12-ти отведениях и МРТ сердца с контрастированием, чтобы найти очаг аритмии, рентген органов грудной клетки, ЭГДС, УЗДС брахиоцефальных артерий, УЗДС артерий нижних конечностей, УЗДС вен нижних конечностей, ФВД, УЗИ внутренних органов, коронарография;
- отказаться от лекарств. За 2-3 суток до операции следует отказаться от приема гормональных, сахароснижающих и противоаритмических средств;
- провести гигиенические процедуры. Обязательно побрить волосы на участках, в которые будет вводиться катетер – в паху или подмышечной впадине;
- за 12 часов до абляции пациенту нельзя есть, за 8 часов стоит отказаться от воды. Перед операцией необходимо сделать очистительную клизму.
С 2013 года в Федеральном научно-клиническом центре ФМБА России работает кардиологическое отделение лечения нарушений ритма сердца (аритмии). Мы оказываем высокотехнологичную специализированную медицинскую помощь пациентам и делаем все возможное, чтобы как можно скорее больной смог вернуться к полноценной жизни. Центр оснащен медицинским и диагностическим оборудованием последнего поколения для максимально точных результатов. Поэтому все предоперационные исследования и анализы вы можете сделать в нашей клинике.
Проведение РЧА
Радиочастотная катетерная абляция проводится с применением либо местной, либо комбинированной анестезии.
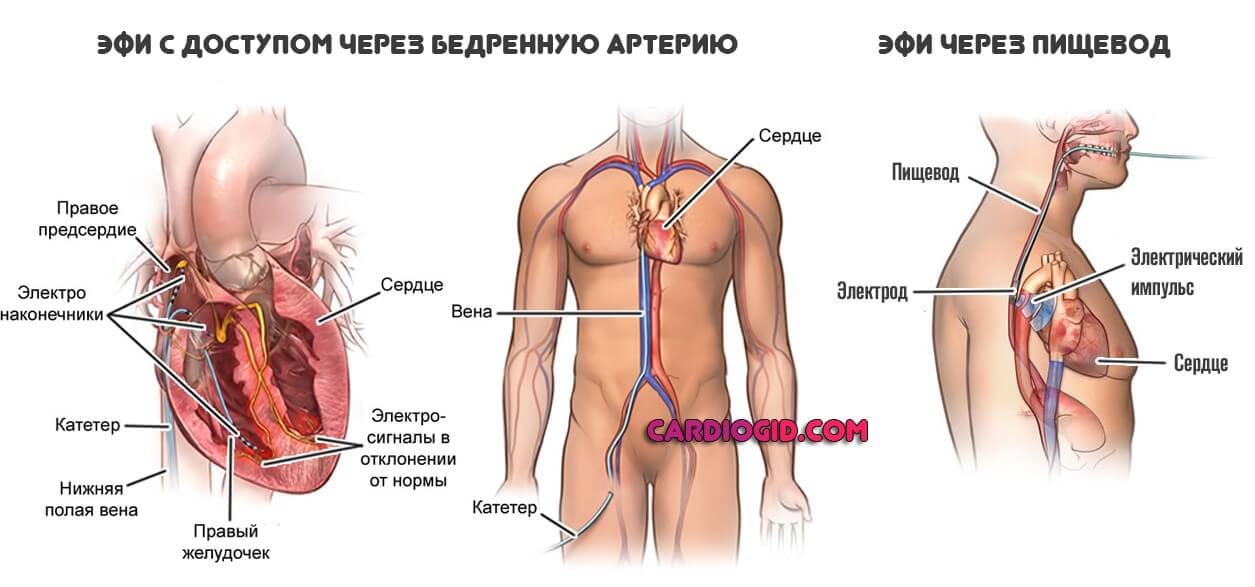
После выполнения анестезии прокалываются вена или артерия, через которые к сердцу больного подводятся диагностические катетеры. С помощью этих катетеров выполняется электрофизиологическое исследование сердца (ЭФИ). При ЭФИ удаётся установить локализацию аритмогенного субстрата сердца и поставить больному точный диагноз.
В ряде случаев для облегчения работы хирурга и для диагностики аритмии выполняют 3D-реконструкцию камер сердца, по которой можно визуально оценить, как проходят электрические сигналы в сердце, а также учесть анатомические особенности камер сердца.
В настоящее время появляются новые технологии для лечения аритмий сердца. Например, несколько лет назад в привычную практику внедрен метод криоабляции легочных вен при мерцательной аритмии. Отличительной особенностью этой процедуры является то, что вместо точечного катетера в сердце вводится катетер-баллон, внутрь которого подаётся закись азота, охлаждающая ткань до -80 °С. Тем самым происходит криодеструкция тканей сердца. Данный способ абляции зарекомендовал себя как более быстрый и безопасный метод лечения фибрилляции предсердий.
В отделении работают опытные врачи, многие кардиологи являются кандидатами и докторами медицинских наук. Наши специалисты постоянно развиваются, принимают участие в международных конференциях, публикуют результаты исследований в ведущих научных журналах.
После операции
После проведения радиочастотной абляции пациента переводят в палату. Первые 24 часа больному обеспечивают покой и рекомендуют постельный режим. Это необходимо, чтобы сердце перестроилось на новый лад, а также не открылись раны в области проведения катетера. В первые сутки каждые 6 часов пациенту проводят ЭКГ для контроля состояния. На вторые сутки разрешается медленно передвигаться по палате, нагрузка должна увеличиваться постепенно.
В стационаре пациент наблюдается первые три дня и находится под постоянным присмотром наших специалистов. Если осложнений нет, пациента отпускают домой на амбулаторное восстановление. Перед выпиской врач-кардиолог осматривает пациента, выписывает ему назначения и выдает памятку о том, что необходимо делать в период реабилитации.
В первую неделю важно, чтобы пациент находился в полном покое и не занимался привычными делами, требующих концентрации внимания. Лучше всего, когда в этот период с пациентом находятся родственники или нанятый медицинский работник.
Полный период восстановления длится около 2-3 месяцев. В это время необходимо:
- избегать физических нагрузок (нельзя бегать, прыгать, носить тяжелые сумки более 10 кг);
- избегать стрессовых ситуаций;
- избегать перепадов температур (нельзя принимать долгие горячие ванны, ходить в баню, закаляться);
- придерживаться диеты (исключить из рациона соль, сахар, жирные и жаренные продукты. Включить в меню вареную пищу, рыбу, нежирное мясо, свежие овощи и фрукты);
- отказаться от вредных привычек;
- принимать медикаментозные препараты при назначении врачом (в редких случаях могут быть выписаны противоаритмические средства и антикоагулянты).
Следующий прием у кардиолога должен быть через 3 месяца после проведенной операции, затем через 6 и 12 месяцев.
Восстановление после РЧА полностью зависит от пациента. Не забывайте следовать указаниям в памятке и своевременно посещать кардиолога.
Стоимость РЧА
Стоимость проведения РЧА зависит от индивидуальных особенностей пациента, необходимости дополнительных исследований и выбора программы реабилитации.
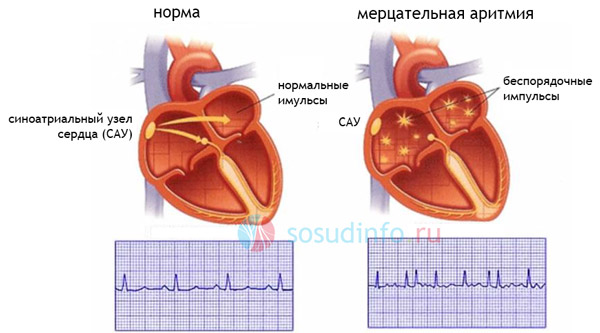
Аритмия — это нарушение нормального ритма работы сердца. Происходит это из-за неправильной работы электрических импульсов, инициирующих сокращения сердечных мышц. Это следствие возникновения патологических участков в тканях сердца. Соответственно, лечение заключается в нейтрализации этих участков.
Методы лечения
Основные методы лечения аритмии — это лекарственная терапия и хирургия.
Лекарственное, или консервативное лечение заключается, в основном, в приёме витаминно-минеральных комплексов и общеукрепляющих средств. Если аритмия носит более серьёзный характер, назначаются противоаритмические препараты. Это 4 группы лекарств, различных по методу воздействия: блокаторы натриевых каналов, бета-адреноблокаторы, блокаторы калиевых каналов и блокаторы кальциевых каналов.
Хирургическое лечение
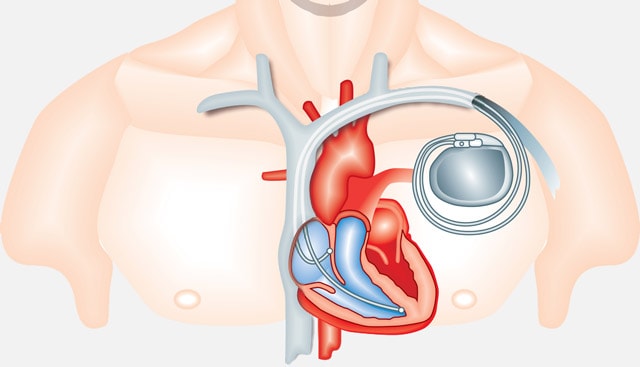
Хирургическое лечение назначается в более серьёзных случаях, когда существует угроза жизни пациента. Это установка кардиостимулятора или дефибриллятора. Это приборы, которые имплантируются под кожу пациента. Они имеют электроды, которые вводятся в патологические участки сердца и генерируют импульсы, инициирующие сокращение сердечных мышц в необходимом ритме.
Радиочастотная абляция
РЧА необходимо выделить как отдельный пункт, хотя его можно отнести к хирургическому лечению. Этот метод имеет ряд неоспоримых преимуществ, по сравнению с другими способами:
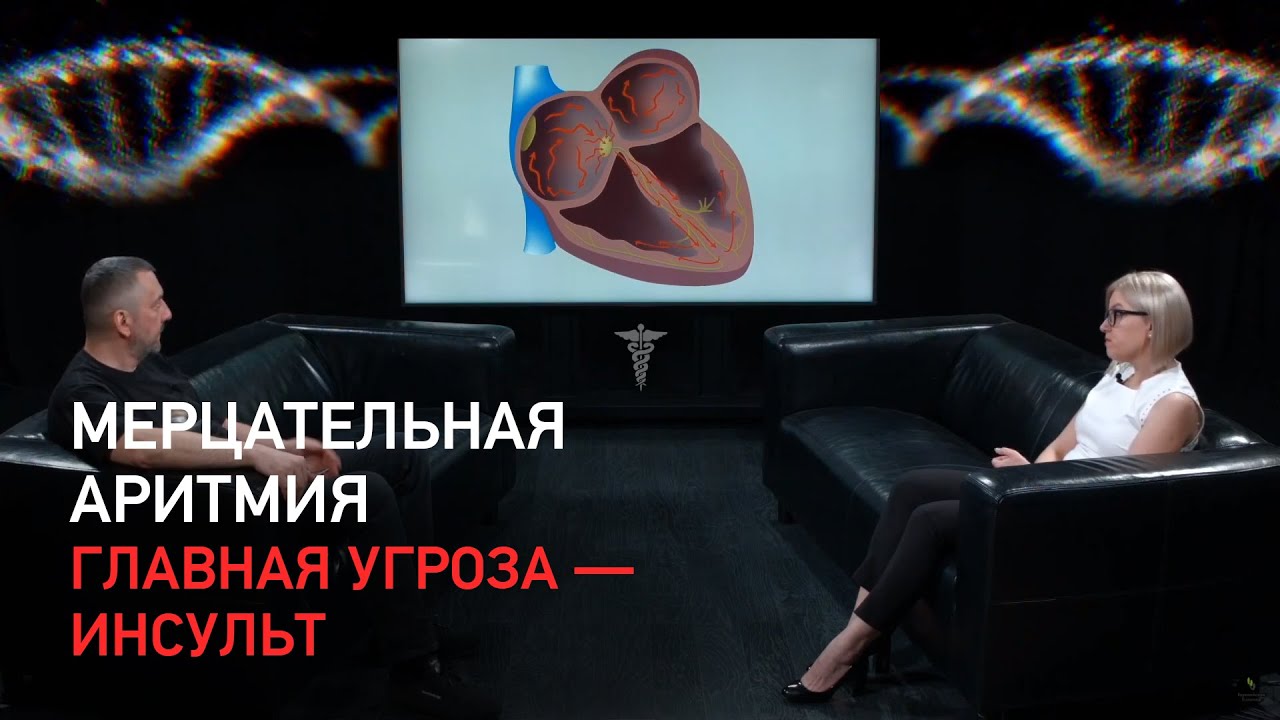
В основе метода лежит разрушительное воздействие сконцентрированного радиочастотного импульса на патологические ткани сердца.
Эти импульсы подаются на специальный катетер-проводник. Он вводится через бедренную или лучевую артерию и проводится в сердце под рентгенологическим контролем. В результате воздействия этого излучения, ткани нагреваются до 40–60 градусов, патологический участок подвергается деструкции, и больше не провоцирует сокращения, нарушающие нормальный ритм работы сердца.
Недостатки
Существует вероятность рецидива аритмии, обусловленного рядом причин. Однако РЧА относится к тем методам, которые можно применить повторно, с крайне высоким уровнем эффективности — около 90%

Изобретение и активное внедрение в повсеместную практику малоинвазивных вмешательств с максимальным эффектом – это основной путь развития современной медицины. Именно к таким операциям и относится радиочастотная катетерная абляция.
РЧА – это методика лечения нарушений сердечного ритма, путем проведения физической деструкции очага патологического возбуждения или участков анормального проведения импульса.
Эта операция позволила отказаться от сложных хирургических вмешательств на открытом сердце при лечении множества видов аритмий, в том числе и устойчивых к медикаментозной терапии.
Показания к операции
Радиочастотная катетерная абляция сердца является вариантом выбора при лечении аритмий у пациентов молодого возраста, так как позволяет в относительно короткие сроки не только улучшить самочувствие пациента и качество его жизни, но и уменьшить риски внезапной сердечной смерти и потери трудоспособности.
Патологии, при которых врачи настоятельно рекомендуют проведение РЧА сердца:
- Фибрилляция-трепетание предсердий с тахисистолией желудочков.
- Пароксизмальные предсердные тахикардии.
- Синдром Вольфа-Паркинсона-Уайта.
- Пароксизмальные желудочковые тахикардии.
- Аритмические нарушения, связанные с кардиомиопатиями.
- Наличие дополнительных проводящих путей, при условии наличия в семейном анамнезе случаев внезапной смерти.
- Непереносимость или серьезные побочные эффекты при приеме традиционных антиаритмиков. , устойчивые к лекарственной терапии.
РЧА может при жизненной необходимости проводиться даже детям без врожденных пороков развития сердца, начиная с раннего возраста. В этом случае показаниями к назначению операции РЧА будет развитие тахизависимой кардиопатии со снижением насосной функции сердца и отсутствием должного эффекта после применения всех групп антиаритмических препаратов.
Стоит отметить, что при ряде аритмических нарушений радиочастотная абляция сердца рекомендуется и том в случае, если пациент не желает принимать антиаритмические средства пожизненно или плохо их переносит.
Цель операции
Цели, преследуемые при выполнении РЧА сердца, всегда направлены на устранение причины аритмогенеза – патологического проводящего пути или аномально активного участка миокарда. Для этого при абляции сердца выполняется точечное разрушение неправильно функционирующего участка проводящей системы сердца, что может иметь два различных эффекта, каждый из которых оптимален при своей группе патологий сердца. Так при лечении предсердных тахикардий с аномалиями AV-проведения методикой выбора является полная или частичная радиочастотная абляция атриовентрикулярного соединения. В то же время в случае желудочковой тахикардии или наличия обходных путей проведения РЧА будет направлено на разрушение самого патологического участка сердца.
Проведение радиочастотной катетерной абляции сердца позволяет избежать ряда негативных последствий жизни с аритмией, таких как:
- высокий риск ранней и внезапной смерти от аритмии;
- ишемический инсульт; ;
- расширение полостей сердца с последующим развитием сердечной недостаточности;
- длительный прием большого количества медикаментов;
- прогрессивное снижение трудоспособности;
- высокий риск смерти для матери при беременности (при некоторых видах аритмий является показанием к аборту).
Виды РЧА
Так как принцип действия катетерной абляции заключается в разрушении небольшого участка, то все разновидности данной процедуры отличаются по физическому фактору, вызывающему деструкцию:
- радиочастотная абляция;
- электроабляция;
- УЗ-деструкция;
- абляция сердца лазером;
- криодеструкция.
Однако эффективность, управляемость деструкции и особенности выполнения для этих методик неодинаковы. Сейчас чаще всего применяется именно РЧА, так как именно по этой методике наработано наибольшее количество положительных результатов. Тогда как, например, от абляции постоянным электрическим током большинство кардиохирургов отходят в пользу РЧА сердца и других методик.
Подготовка к операции, необходимые анализы и обследования
Перед операцией при общении с кардиохирургом, который будет проводить радиочастотную абляцию сердца, необходимо четко озвучить список лекарственных препаратов, принимаемых пациентом, и их дозировки. Также важно предоставить врачу информацию о наличии имплантированного кардиостимулятора, аллергических реакций или непереносимости на медикаменты, если они имеют место.
В список обязательных диагностических процедур перед проведением абляции сердца включаются следующие:
- Общеклинический анализ крови.
- Биохимические исследования венозной крови: билирубин и печеночные ферменты, глюкоза, креатинин и мочевина с подсчетом СКФ, общий белок и пр.
- Коагулограмма.
- Общий анализ мочи.
- Электрокардиография.
- Холтеровское (суточное) мониторирование ЭКГ.
- Эхокардиографическое исследование.
Так же при наличии сопутствующей патологии, кроме рутинных методов, могут потребоваться дополнительные анализы и диагностических процедуры. Например, больным с ИБС может быть назначена липидограмма, а пациентам с сахарным диабетом – исследование уровня гликированного гемоглобина. Важно учитывать, что многие пациенты с аритмиями получают антикоагулянтную терапию, поэтому к вышеуказанному может быть добавлено и исследование МНО.
Рекомендуется накануне перед РЧА (не менее 12 часов) не принимать пищу и воду.
Методика проведения операции
При проведении радиочастотной абляции не требуется общая анестезия, поэтому пациенту лишь обезболивают место введения катетерного электрода, а также назначают седативные препараты. Уже в операционной обеспечивается стабильный венозный доступ: он понадобится для введения контрастных веществ, антиаритмиков или других лекарственных средств, необходимость в которых может возникнуть в ходе РЧА сердца.
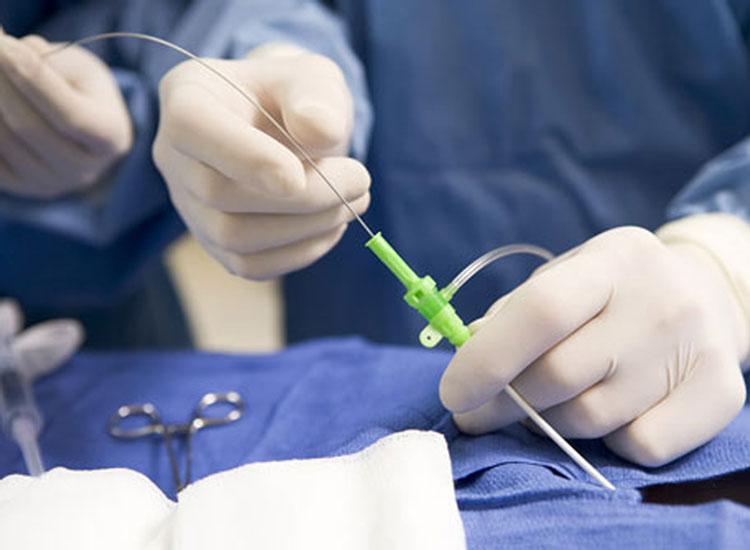
Главные инструменты бригады электрофизиологов и кардиохирургов – гибкие катетерные электроды. Они вводятся через крупный сосуд, преимущественно доступ проводится через бедренную артерию. Не исключаются и другие варианты введения электродов, например, через подключичную вену или другие сосуды. Радиочастотная абляция выполняется под контролем рентгеноскопии, поэтому пациенту не стоит бояться, что кардиохирурги действуют вслепую.
Обычно операция РЧА проводится в два этапа:
- Выполнение электрофизиологического исследования.
- Собственно радиочастотная абляция.
В случае, когда патология (например, фибрилляция предсердий) требует разрушения атриовентрикулярного соединения, то добавляется еще один этап – имплантация кардиостимулятора, так как при такой абляции сердца полностью прекращается проведение импульсов от тканей предсердий к миокарду желудочков.
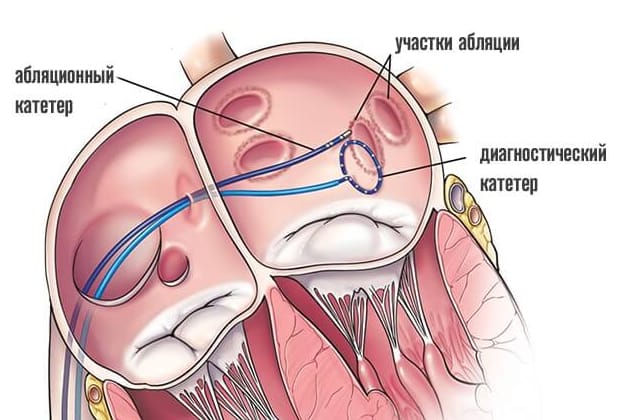
Электрофизиологическое исследование является составлением своеобразной карты сердца, на которой будут отражаться участки, где происходит патологическое проведение или образование электрических импульсов. Производится эта процедура путем введения специфического контраста и электрической стимуляции участков сердца. Во время этой процедуры обычно индуцируются нарушения ритмичности работы сердца, но в условиях операционной эти аритмии не несут угрозы пациенту.
По завершению картирования кардиохирурги вводят через тот же доступ абляционный электрод и приступают к собственно проведению РЧА сердца. Катетерный абляционный электрод устанавливают в проекции патологического участка и точечным воздействием радиочастотных волн производят его разрушение. При наличии крупного очага или нескольких аномальных зон в тканях сердца их деструкция может быть выполнена в ходе одной операции или потребуется повторное проведение РЧА позднее.
После процедуры РЧА при наличии показаний может производиться установка и программирование кардиостимулятора.
Так как во время проведения абляции сердца пациент находится в сознании, то это иногда сопряжено с некоторым дискомфортом. Поэтому при появлении любых неприятных ощущений желательно сообщать врачу. В то же время не стоит бояться этого вмешательства, ведь практически все манипуляции с электродами для больного безболезненны.
Количество времени, затрачиваемое на проведение радиочастотной абляции, колеблется в диапазоне от 3 до 7 часов.
Описание послеоперационного периода и реабилитации
Одним из наиболее значимых преимуществ РЧА по сравнению с операциями на открытом сердце – является малая травматичность и быстрое восстановление. В то время как больной после стернотомии будет ощущать боль в области грудины, месяцами носить специальный бандаж, а также ограничивать свои нагрузки, пациент после РЧА уже через пару недель сможет вернуться к своему обычному ритму жизни, который уже не будет обременен аритмией.
Непосредственно из операционной пациент переводится в отделение интенсивной терапии, где и проводит первые сутки после РЧА. Здесь проводится постоянный контроль за сердечным ритмом и артериальным давлением. Для предупреждения кровотечения из места введения абляционного катетера рекомендуется лежать в первые 4-5 часов после операции.
При отсутствии осложнений покинуть клинику, в которой проводилась абляция сердца, пациент сможет уже на следующий день.
Возможные осложнения при РЧА
Такое вмешательство, как абляция сердца, имеет очень низкий риск возникновения серьезных осложнений, но не исключает их совсем. Наиболее часто пациенты сталкиваются с возникновением гематомы в месте введения электродов, однако они обычно не требуют какого-либо специфического лечения и в течение нескольких недель проходят самостоятельно.
Реже встречаются более серьезные осложнения:
- перфорация стенок сосудов или тканей сердца;
- пневмоторакс;
- развитие полной предсердно-желудочковой блокады.
Риск смерти при проведении данной операции обычно составляет около 0,2% и менее.
Результативность после операции РЧА будет зависеть от типа аритмии, анатомических особенностей сердца пациента и наличия сопутствующей патологии внутренних органов в целом и сердца в частности. Процент успешных РЧА колеблется в пределах от 75% до 95%, например, при лечении суправентрикулярных аритмий он составляет около 96%. Частота осложнений при выполнении абляции сердца встречается не чаще, чем в 1,5-2%.
Иногда после удачно проведенной первой операции РЧА со временем формируются новые аномальные участки, что связано с особенностями электрофизиологии сердца конкретного пациента, в таких клинических ситуациях также может потребоваться повторная абляция.
В подавляющем большинстве случаев отзывы пациентов о качестве жизни после РЧА положительные. Они могут заниматься теми делами, доступ к которым ранее был закрыт из-за риска возникновения аритмии. Пациенты могут заниматься спортом, женщины фертильного возраста безопасно выносить и даже самостоятельно родить ребенка. Существенным плюсом является и то, что при ряде патологий после РЧА сердца не требуется продолжать постоянный прием медикаментов.
Выполнение радиочастотной абляции требует высокотехнологичного оборудования и наличия квалифицированных специалистов, поэтому еще не проводится повсеместно. Обычно клиники располагающие данными ресурсами есть в крупных городах, а в Санкт-Петербурге и Москве их даже несколько.
Стоимость радиочастотной абляции сердца рассчитывается индивидуально для каждого пациента и может значительно варьировать из-за разных объемов вмешательства, необходимости имплантации стимулятора, а также уровня клиники, в которой проводится операция. Средняя цена составляет от 150 тыс. руб.
Следует отметить, что в РФ существуют квоты на бесплатное проведение РЧА сердца.
РЧА сердца – хирургическое катетерное вмешательство, с использованием специальных катетеров, пункционно введенных в полость сердца через сосуды, и радиочастотной энергии, направленное на устранение нарушений сердечного ритма (аритмии).


Радиочастотная абляция — один из самых современных методов лечения некоторых видов нарушений ритма сердца. Этот вид лечения относится к малоинвазивным вмешательствам, так как для его проведения не требуется никаких разрезов и доступов к сердцу, но иногда РЧА выполняется при операциях на открытом сердце. Радиочастотная абляция проводится с помощью тонкого гибкого катетера-проводника, который вводится через кровеносный сосуд и подводится к источнику неправильного ритма в сердце, вызывающего аритмию. Далее по этому проводнику подается радиочастотный импульс, который разрушает участок ткани, отвечающий за неправильный ритм. Впервые высокочастотную энергию для устранения дополнительных АВ-путей проведения, применяемую и по сей день, произвели в 1986 году М.Borggrefe и соавт. С этого времени и началось бурное развитие интервенционной аритмологии в лечении аритмий сердца.
Подобная деструкция патологического очага может осуществляться также путем прочих физических воздействий, в соответствии с чем выделяют и другие виды абляции:
- Лазерная абляция.
- Ультразвуковая абляция.
- Криодеструкция, т. е. абляция с применением низких температур.
Показаниями к проведению РЧ-абляции являются нарушения сердечного ритма, которые уже невозможно скорректировать медикаментозно:
Наряду с показаниями к РЧА, абляция имеет и перечень противопоказаний:
- Тяжелое общее самочувствие больного.
- Острые инфекционные заболевания.
- Тяжелые заболевания дыхательной системы и (или) почек.
- Эндокардит – воспаление внутренней оболочки сердца.
- Нестабильнаястенокардияв течение 4 недель.
- Острый инфаркт миокарда.
- Сердечная недостаточность у пациента в стадии декомпенсации.
- Тяжелаяартериальная гипертензия.
- Аневризма левого желудочка с тромбом.
- Наличие тромбов в полостях сердца.
- Гипокалиемия и прочие проявления электролитного дисбаланса в крови., т. е. патология клеточного состава крови.
- Аллергическая реакция, вызванная рентгенконтрастным веществом.
- Йодонепереносимость
- Стеноз ствола левой коронарной артерии более 75%, высокая степень клапанного или подклапанного стеноза аортального клапана (при необходимости вхождения в полость ЛЖ)
- Тромбофлебит
- Двусторонняя ампутация конечностей
Радиочастотная (РЧ) энергия имеет широкий диапазон и зависит от сопротивления и диэлектрических свойств тканей. Радиочастотный ток – это ток с меняющейся полярностью при частоте от 30 кГц до 300 МГц. Все генераторы РЧ тока, используемые для аблации, работают в диапазоне 300 кГц — 1 МГц. Для аблации структур сердца применяют немодулированный ток, поскольку именно он приводит к образованию коагуляционного некроза.
Прогрессивное воздействие достигается благодаря созданным устройствам контроля температуры высокочастотной энергии (Haverkampf et al. 1991). Контроль температуры означает, что температура на конце катетера не только изменяется в течение процесса коагуляции, но и поддерживается на определенном уровне благодаря механизму обратной связи для подаваемой мощности. Такое устройство позволяет создавать ограниченное поражение с предсказуемой степенью in vitro и обеспечивает хороший контакт между электродом, вызывающим аблацию, и миокардом. Мониторинг температуры становится практически сложным при увеличении размера электрода или его геометрии. Так, например, для линейной аблации ФП и ТП используются удлиненные электроды, имеющие одну термопару, таким образом невозможно предсказать какой стороной происходит контакт поверхности электрода с эндокардом и температура краевой повехности может оказаться намного выше, чем тела электрода, где расположен термодатчик. Таким образом, температура в серединной точке остается недооцененной.
В некоторых экспериментальных исследованиях продемонстрирован трехмерный окончательный элементарный анализ влияния геометрии электрода, угла наклона контакта электрод-ткань и циркуляции окружающей крови на размер аблационного повреждения.
Длительность радиочастотной аблации так же является важным критерием, влияющим на трансмуральность воздействия. Наибольшее увеличение размера повреждения происходит в течение первых 30 секунд аблации, а затем наступает плато.
Некоторое усовершенствование аблации было достигнуто в результате использования электрода с охлаждением наконечника инфузией физиологического раствора. Такая конструкция позволяет использовать высокие цифры энергии воздействия, увеличивая размер повреждения, но избегая при этом высоких цифр импеданса. Эта концепция была подтверждена в экспериментах in vivo и in vitro. Охлаждение в течение аблации приводит к повышению температуры глубже поверхности эндокарда. Максимальная температура регистрируется на глубине 1 мм и более от поверхности эндокарда, таким образом даже выше, чем в области контакта электрода с поверхностью эндокарда. Катетеры для холодовой аблации могут быть закрытого типа, когда охлаждающий раствор циркулирует внутри системы и открытого типа, имеющие маленькие дырочки через которые происходит орошение электрода и жидкость вытекает наружу.
Таким образом, радиочастотная аблация является безопасной и эффективной методикой. В ходе проведения экспериментальных исследований не отмечено возникновения таких серьезных осложнений, как аритмии, расстройства гемодинамики, ишемия, тромбоз или эмболия. Наибольшую опасность представляет собой перегревание и последующее повреждение аблационного катетера и выпаривание ткани. С целью ограничения риска этих осложнений многие исследователи считают необходимым проводить измерение биофизических параметров (сила тока, напряжение, температура) на конце катетера.
Возможные осложнения РЧА сердца делятся на 4 группы:
1. Осложнения, обусловленные лучевой нагрузкой (примерно 1 миллизиверт) -
2. Осложнения, связанные с пункцией и катетеризацией сосудов (повреждение артерий, тромбофлебит, артериовенозная фистула, пневмоторакс);
3. Осложнения при катетерных манипуляциях (повреждение клапанов сердца, эмболия – системная или в легочную артерию, перфорация коронарного синуса или стенки миокарда, перфорация сердца, тампонада, инфекция – системная или в месте пункции);
4.Осложнения, обусловленные радиочастотным воздействием (АВ-блокада)
5. Случайное нарушение целостности тканей сердечной мышцы в момент абляции.
6. Сбои в работе электрической системы сердца, усугубляющие нарушение сердечного ритма и требующие трансплантации кардиостимулятора.
7. Стеноз легочных вен, т. е. сужение их просвета.
Осложнения после РЧА сердца крайне редки: вероятность негативных последствий абляции не превышает 1%. Потому РЧА причисляется к категории операций с малой степенью риска. Однако для профилактики осложнений существует ряд специальных мер, принимаемых на каждом из этапов обнаружения и лечения тахикардии.
Риск подобных осложнений повышается в тех случаях, когда пациент является диабетиком, если у него нарушена свертываемость крови, а также если он преодолел 75-летний возрастной порог.
Данная операция относится к классу малоинвазивных вмешательств. Преимущества же такого хирургического вмешательства очевидны: минимальная травматичность, как правило, отсутствие необходимости в назначении общей анестезии, небольшая продолжительность операции, короткий послеоперационной койко-день
Как подготовиться к РЧА.
Подготовка к данной операции заключается в проведении электрофизиологического исследования (ЭФИ) сердца. Необходимость РЧА у конкретного пациента констатируется его лечащим врачом на основании истории заболевания и данных таких диагностических методов, как:
- Электрокардиография (ЭКГ) – популярный метод электрофизиологической инструментальной диагностики, основанный на регистрации и исследовании электрических полей, которые образуются при работе сердца;
- Длительная регистрация ЭКГ (ХМЭКГ) – электрофизиологическая диагностика, суть которой заключается в непрерывном регистрировании электрокардиограммы на протяжении минимум 24 часов.
После регистрации с помощью ЭКГ приступа тахикардии пациент госпитализируется в стационар для прохождения полного курса обследования и сдачи перечня необходимых анализов, на основе которых ему может быть назначена радиочастотная абляция сердца:
- Лабораторные анализы крови (биохимический анализ, исследование гормонального фона, определение уровня липидов, электролитов и т. п.);
- Стресс-тест, эхокардиография;
- Ультразвуковое исследование сердца (УЗИ);
- Магнитно-резонансная томография (МРТ).
Общие принципы подготовки к операции включают в себя:
• Последний прием пищи вечером накануне операции (12 часов голода).
• В месте установки катетера (паховая и подключичная область) должны быть выбриты волосы
• В ночь перед исследование проводиться очищение кишечника.
• Спросите своего врача, следует ли вам принимать обычные лекарства утром.
• Все антиаритмические препараты отменяются за 2–3 дня до исследования (пять периодов полувыведения), для кордарона это 28 дней.
• Если у вас сахарный диабет, спросите своего врача, следует ли Вам принимать инсулин или другие сахароснижающие пероральные препараты перед исследованием.
Методика проведения РЧА сердца.
РЧА сердца проводится в плановом порядке в специально оборудованной операционной, оснащенной:
• рентгенотелевизионной системой для рентгеноскопии и/или рентгенографии;
• оборудованием для слежения за жизненно важными функциями организма и проведения реанимационных мероприятий (дефибриллятор, дыхательный аппарат, мониторы);
• специализированным ЭФИ-оборудованием для записи поверхностных электрокардиограмм и внутрисердечных электрограмм и снабженным
• специализированным электрокардиостимулятором и набором инструментов для проведения катетеризации сердца и электродов-катетеров для проведения ЭФИ и РЧА;
• защитным оборудованием для пациента и персонала (костюмы, фартуки, очки, передвижные стенки и т. д.).
Пациент для проведения операции РЧА поступает в операционную натощак, в слегка седатированном состоянии. Области предполагаемых пункций сосудов тщательно обрабатываются и накрываются стерильным бельем. Проведение катетеров всегда производится с использованием чрескожной техники. Для пункции используются обычно бедренные вены справа и/или слева, подключичная вена слева и/или справа и яремная вена справа, а также вены предплечья. Для артериального доступа обычно используется правая бедренная артерия, однако возможна пункция бедренной артерии слева и лучевых артерий.
Местная анестезия места пункции, после этого производится пункция вены с помощью иглы, которая вводится в сосуд, и проводится необходимой длины проводник, после чего игла вытаскивается. Далее по проводнику вводится интродьюсер, а затем электрод-катетер в соответствующую камеру сердца. Разместив катетеры в различных камерах сердца, их подключают к соединительной коробке, которая переносит электрические сигналы от электродов в сердце к записывающему оборудованию и позволяет стимулирующему импульсу от ЭКС достигать поверхности различных камер сердца. Выполняется ЭФИ сердца. Электрические сигналы, полученные от эндокардиальной поверхности сердца, фильтруются, усиливаются и выводятся на мониторе компьютера. Программируемый ЭКС должен обладать способностью для постоянной и программируемой стимуляции, подачи множества экстрастимулов (до 7), регулировки амплитуды и длительности импульса, а также возможностью воспринимать внешние и внутрисердечные сигналы.

Вас переводят в отделение и назначают постельный режим в положении на спине на несколько часов (в некоторых случаях до суток) с целью предупреждение кровотечения из места пункции. Наблюдение в стационаре от одного до 3 дней.
Хирургическое лечение фибрилляции предсердий
Фибрилляцией предсердий (ФП) в медицинской терминологии называется нарушение ритма сердца (мерцательная аритмия). Оно может быть спровоцировано повышенным количеством электрических контуров в предсердиях, которые приводят к беспорядочным сокращениям желудочков сердца и к недостаточности эффективного сокращения предсердий. Это, в свою очередь, становится причиной образования сгустков крови в предсердиях, что может в итоге привести к закупорке сосудов головного мозга и смерти пациента.
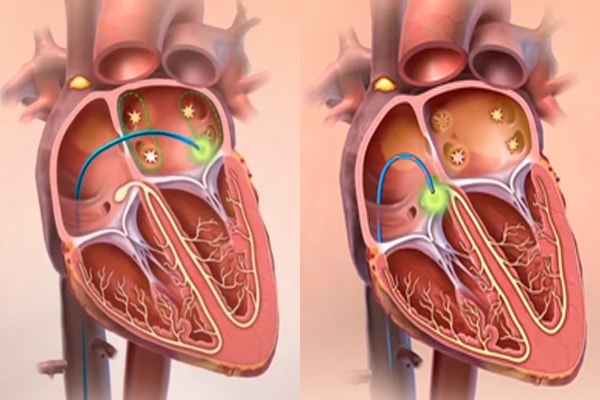
Среди основных методов лечения при мерцательной аритмии на сегодняшний день – медикаментозная терапия, катетеризация, а также хирургическая лабиринтная методика (Maze) – довольно сложная и потому не очень популярная среди кардиохирургов.

После абляции: хаотичные импульсы, провоцирующие аритмию, не могут попадать в полость предсердия

Реабилитация после РЧА
- Ограничит потребление напитков с алкоголем и кофеином;
- Снизит объем соли в своем рационе;
- Станет придерживаться соответствующей диеты;
- Выберет оптимальный режим физической активности;
- Бросит курить и откажется от других вредных привычек.
Результаты абляции
Абляция сердца может быть успешной, но некоторым больным приходится повторять процедуру. Возможно, придется принимать лекарственные препараты, даже после проведения абляции.
Читайте также:

