Плевральная жидкость это кратко
Обновлено: 05.07.2024
Плеврит возникает в основном у людей, перенесших пневмонию, туберкулез или перенесших операцию, требующую вскрытия грудной клетки. Почему он развивается, какой диагноз и как лечится плеврит?
Плевральная полость представляет собой узкую щель, которая лежит между легочной плеврой и стенкой плевры. Первая — это мембрана, которая покрывает легкие, вторая — заполняет внутреннюю стенку грудной клетки. Он заполнен небольшим количеством серозной жидкости, которая при дыхании увлажняет плевральные бляшки и они трутся друг о друга. Сверху плевральная полость закрыта стенками грудной клетки с ребрами, а снизу — диафрагмой.
Плеврит — это состояние, при котором в плевральной полости накапливается гораздо больше жидкости, чем необходимо для работы дыхательной системы. Его избыток препятствует расширению легких и правильному движению грудной клетки, что часто приводит к нарушению дыхания и кровообращения.
В зависимости от количества жидкости и ее типа, медицина делит плеврит на четыре типа:
- сухой (также называемый фибринозным)
- экссудативный (в этом случае много плевральной жидкости)
- экссудативный гнойный (этот тип воспаления отмечается при скоплении инфекции в плевральной жидкости)
- экссудативный геморрагический
Анатомия человека: легкие
В подавляющем большинстве случаев накопление жидкости в плевральной полости является осложнением совершенно другого заболевания. Воспаление в этой узкой трещине встречается главным образом у людей, которые боролись с болезнью, поражающей окружающие структуры или органы.
В группе риска пациенты лечатся от:
Иногда за перитонитом стоит сердечная, печеночная или почечная недостаточность. Иногда он имеет гормональный фон и вызывается панкреатитом или другими желудочно-кишечными изменениями. Это может также произойти в результате травмы груди с повреждением ребра. Крайне редко воспаление в плевральной полости является самостоятельным заболеванием. Затем, однако, он занимает пространство между двумя мембранами и не приводит к повреждению легочной паренхимы.
Плеврит — симптомы
Заболевания, типичные для плеврита, обычно появляются внезапно. Пациенты, в основном жалуются на колющие боли в груди, которые усиливаются при вдыхании. Пациенты не могут дышать глубоко и свободно. То же самое происходит, когда вы чихаете, кашляете, наклоняетесь или пытаетесь изогнуть грудь. Боль исчезает, когда пациент задерживает дыхание или кладет его на больную сторону. Если между плеврой и стенкой начинает появляться одышка, дыхание становится поверхностным и ускоренным. Иногда больные чрезмерно наклоняются к больной стороне, а пораженная часть грудной клетки во время дыхания практически не двигается. У некоторых пациентов также есть пот.
Плеврит — диагностика
Анализ одних только симптомов иногда недостаточен. Обычно, чтобы быть уверенным в причинах проблем с дыханием, нужно пройти несколько тестов. Сначала, выслушав пациента, врач назначает анализ крови и рентген грудной клетки. Иногда, если рентген вызывает сомнения, может потребоваться ультразвуковая или компьютерная томография. Однако ключом к диагностике плеврита является плевральная пункция, то есть сбор и анализ жидкости, которую он накапливает. Загруженный материал оценивается, среди прочего с точки зрения рН, запаха, цвета, наличия лейкоцитов или уровня глюкозы.
Если тест показывает, что жидкость воспалительная, проверяется состав белых кровяных клеток, и он заказывает тесты на наличие аэробных, анаэробных бактерий и цитологическое исследование на туберкулез и грибки.
Плеврит — лечение
Лечение плеврита зависит прежде всего от того, что привело к накоплению жидкости. Только тогда вводится процедура для лечения или, по крайней мере, контроля основного заболевания. Однако в первом порядке, когда присутствие плевральной жидкости подтверждается по какой-либо причине, необходимо слить жидкость и очистить пространство между мембранами. Обычно используется прокол и дренаж. Кроме того, пациентам рекомендуется лежать на здоровой стороне с валиком под грудью. В некоторых случаях дыхательные упражнения также приносят значительное облегчение.
Очень часто антибиотики необходимы для лечения плеврита. Если в жидкости обнаружены бактерии, она достигает целенаправленное лечение, то есть лекарство вводится непосредственно в плевральную полость и не должно проходить через весь организм. Эта форма лечения не только более эффективна, но и безопаснее для пациента
Жидкость в плевральной полости — состояние, которое на языке врачей обозначается специальным термином — гидроторакс. В большинстве случаев это результат экссудативного плеврита — воспаления в листках плевры. Гидроторакс может возникать при разных заболеваниях, в данной статье мы рассмотрим лишь то, что касается онкологии.
Таблица: Экссудативный и транссудативный плевральный выпот при различных заболеваниях.
Заболевания, при которых обнаруживается экссудативный выпот
- абсцесс в тканях, окружающих легкое;
- асцит;
- синдром Мейгса;
- панкреатит;
- болезнь Чарджа-Стросса;
- системная красная волчанка;
- ревматоидный артрит;
- гранулематоз Вегенера;
- гипотиреоз;
- синдром гиперстимуляции яичников;
- ятрогенные причины: некоторые лекарственные препараты, перфорация пищевода и попадание зонда для кормления в легкое;
- бактериальная пневмония;
- туберкулез;
- некоторые грибковые инфекции и паразитозы;
- острый респираторный дистресс-синдром;
- асбестоз;
- саркоидоз;
- уремия;
- хилоторакс;
- злокачественные новообразования лимфоидной ткани;
- лимфангиэктазия;
- злокачественные опухоли.
Заболевания, при которых обнаруживается экссудативный выпот
- ателектаз (спадение легкого) и повышенное внутриплевральное давление;
- попадание спинномозговой жидкости в плевральную полость;
- травма грудного отдела позвоночника;
- дисфункция вентрикулоперитонеального шунта;
- сердечная недостаточность;
- печеночный гидроторакс;
- снижение уровня альбумина в крови (гипоальбуминемия);
- нефротический синдром;
- перитонеальный диализ;
- обструктивные уропатии.
Заболевания, при которых обнаруживается транссудативный выпот
- амилоидоз;
- хилоторакс;
- констриктивный перикардит;
- гипотиреоз;
- злокачественные новообразования;
- тромбоэмболия легочной артерии;
- саркоидоз;
- обструкция верхней полой вены.
Плевра — что это такое?
Плевра представляет собой тонкую пленку из соединительной ткани. Она обволакивает легкие и покрывает изнутри стенки грудной клетки. Соответственно, в плевре выделяют два листка: висцеральный и париетальный. Между ними находится узкая щель — плевральная полость. В норме в ней есть немного жидкости — примерно 10 мл. Эта жидкость работает как смазка: она уменьшает силу трения между легкими и стенками грудной клетки во время вдохов и выдохов.

При каких типах рака возникает гидроторакс?
К скоплению жидкости в плевральной полости могут приводить разные виды злокачественных опухолей:
- рак легкого;
- рак молочной железы;
- ходжкинские и неходжкинские лимфомы;
- рак яичника;
- лейкемия;
- меланома; (злокачественная опухоль плевры);
- рак матки и ее шейки;
- рак желудка;
- саркомы.
Почему при онкологических заболеваниях в плевральной полости скапливается жидкость?
Плевральная жидкость постоянно обновляется. Она образуется из жидкой части крови, которая просачивается сквозь стенки капилляров, а затем всасывается в лимфатическую систему. Эти два процесса происходят постоянно и находятся в динамическом равновесии.
При поражении листков плевры раковыми клетками проницаемость капилляров повышается, а отток лимфы затрудняется (особенно если поражены лимфатические узлы, которые находятся внутри грудной клетки). Таким образом, увеличивается продукция плевральной жидкости, а скорость ее оттока падает. Развивается гидроторакс. Ситуация усугубляется при сердечной недостаточности, нарушении функции печени, почек.
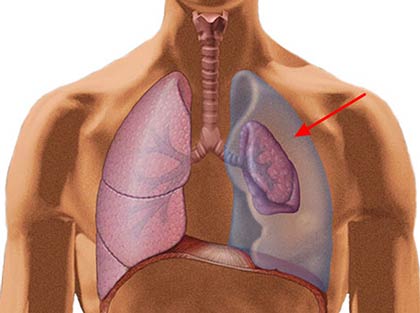
Какими симптомами проявляется экссудативный плеврит и гидроторакс?
Симптомы экссудативного плеврита нарастают постепенно, по мере того, как в плевральной полости скапливается все больше жидкости. Возникает одышка, поначалу только во время интенсивных физических нагрузок, но со временем начинает беспокоить и при выполнении повседневных дел, ходьбе, в покое. Больной начинает быстрее уставать, часто просыпается по ночам. Зачастую одышка усиливается в положении лежа, а когда человек стоит, сидит — ему становится лучше.
Диагностика плеврита и гидроторакса
Врач может выявить признаки скопления жидкости в плевральной полости уже на этапе осмотра. Во время приема доктор просит пациента раздеться выше пояса, осматривает грудную клетку, ощупывает, выстукивает ее, выслушивает с помощью фонендоскопа.
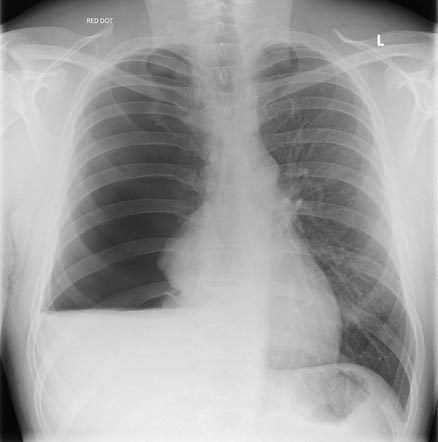
Скопление жидкости в плевральной полости. Рентгенография.
Диагноз помогают подтвердить следующие исследования:
- Рентгенография. На снимках хорошо видна жидкость в плевральной полости и ее верхний уровень. Если гидроторакс связан с онкологическим заболеванием, рентгенография помогает обнаружить пораженные раком лимфатические узлы.
- Компьютерная томография позволяет получить более подробную информацию, обнаружить небольшое количество жидкости, выявить опухоль, метастазы в лимфатических узлах.
- Плевроцентез. Это одновременно и лечебная, и диагностическая процедура. Ее проводят, если в плевральной полости скопилось очень много жидкости, из-за этого нарушена функция легких, состояние угрожает жизни пациента. В стенке грудной клетки делают прокол, и из плевральной полости удаляют как можно больший объем жидкости. Некоторое ее количество отправляют на анализ в лабораторию.
- Диагностическая плевральная пункция. Ее проводят в случаях, когда в плевральной полости мало жидкости, и это не угрожает жизни пациента.
- Видеоторакоскопия. Этот метод диагностики применяют в случаях, когда после обследования у врача все еще остаются сомнения по поводу диагноза. В грудную клетку вводят торакоскоп — специальный эндоскопический инструмент с миниатюрной видеокамерой — и осматривают ее изнутри. Обнаружив подозрительные образования, врач может провести биопсию.
Таблица: Критерии диагностики экссудативного плеврального выпота.
| Чувствительность, % | Специфичность, % | |
| Критерии Лайта (должен присутствовать хотя бы один из списка) | 98 | 83 |
| Соотношение протеина выпота/сыворотки крови более 0,5 | 85 | 84 |
| Соотношение лактатдегидрогеназы (ЛДГ) выпота/сыворотки крови более 0,6 | 90 | 82 |
| ЛДГ в выпоте более 2/3 верхней границы референсных значений для сыворотки крови | 82 | 89 |
| Прочие критерии | ||
| Уровень холестерина в плевральной жидкости более 60 мг/дл | 54 | 92 |
| Уровень холестерина в выпоте более 43 мг/дл | 75 | 80 |
| Соотношение уровней холестерина в плевральном выпоте/сыворотке крови более 0,3 | 89 | 81 |
| Соотношение уровней альбумина в сыворотке крови/плевральной жидкости ≤1,2 г/дл | 87 | 92 |
Методы лечения плеврита при онкологических заболеваниях
Если в плевральной полости находится много жидкости, и ее нужно срочно удалить, проводят плевроцентез (торакоцентез). Под местной анестезией в межреберном промежутке вводят специальную иглу и выводят через нее экссудат. После этого в плевральной полости может быть оставлен катетер для постоянного оттока жидкости. Наружный конец катетера соединяют со специальным мешком.
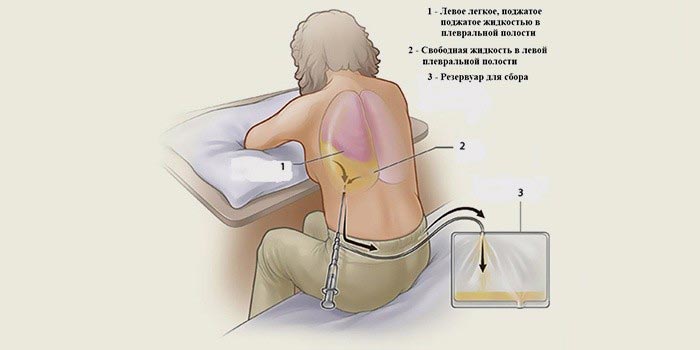
Плевроцентез проводят под контролем ультразвука. Процедура помогает временно улучшить состояние больного, но не решает основную проблему, не устраняет причину скопления жидкости в плевральной полости. Для этого требуются другие виды лечения.
Химиотерапия
Многим пациентам помогает системная химиотерапия. Примерно в 60% случаев плеврит, связанный с онкологическими заболеваниями, исчезает на фоне введения химиопрепаратов.
Плевродез
Если химиопрепараты неэффективны, и гидроторакс продолжает прогрессировать, несмотря на лечение, прибегают к плевродезу. В плевральную полость вводят препараты, которые вызывают склеивание листков плевры, в результате между ними исчезает пространство, в котором могла бы скапливаться жидкость.
Раньше с целью плевродеза в плевральную полость вводили тальк, доксициклин. В настоящее время эти препараты не применяют, потому что пациенты плохо их переносят и испытывают после процедуры боли. Современные врачи применяют химиопрепараты и иммунопрепараты. Это помогает убить двух зайцев: лекарство уничтожает раковые клетки и склеивает листки плевры, предотвращая скопление жидкости.
Для контроля эффективности лечения врач оценивает состояние пациента, изменение объема жидкости в плевральной полости, результаты ее цитологического анализа. Цитологическое исследование обычно проводят трижды: до начала лечения, примерно в его середине и по завершении.

Компьютерная томограмма, демонстрирующая избыточный объём жидкости в левой плевральной полости (гидроторакс). Висцеральный и париетальный листки плевры утолщены.
Плевральная полость — щелевидное пространство между париетальным и висцеральным листками плевры, окружающими каждое лёгкое. Плевра представляет собой гладкую серозную оболочку. Париетальный (наружный) листок плевры выстилает стенки грудной полости и наружные поверхности средостения, висцеральный (внутренний) покрывает лёгкое и его анатомические структуры (сосуды, бронхи и нервы). В норме плевральные полости содержат незначительное количество серозной жидкости.
Содержание
Анатомия
В области корней лёгких париетальная плевра, прилегающая к средостению (медиастинальная плевра), переходит в висцеральную плевру. В свою очередь, соединительная ткань, формирующая висцеральную плевру, проникает в ткань лёгких, образуя интерстициальный лёгочный каркас, а также выстилает поверхности долей лёгких в междолевых щелях. Плевра, выстилающая боковые поверхности грудной полости (рёберная плевра) и медиастинальная плевра внизу переходят на поверхность диафрагмы, образуя диафрагмальную плевру. Места перехода плевры с одной поверхности лёгкого на другую называются плевральными синусами; они не заполняются лёгкими даже при глубоком вдохе. Различают рёберно-диафрагмальные, рёберно-медиастинальные и диафрагмо-медиастинальные синусы, ориентированные в различных плоскостях. В плевральных синусах, особенно самых низкорасположенных задних рёберно-диафрагмальных, в первую очередь накапливается жидкость при развитии гидроторакса (см. рисунок). Иннервируется плевра блуждающими, межрёберными и диафрагмальными нервами. В париетальной плевре располагаются болевые чувствительные рецепторы.
Функции
Плевральная полость с формирующими её плевральными листками помогают осуществлению акта дыхания. Содержащаяся в плевральных полостях жидкость способствует скольжению листков плевры друг относительно друга при вдохе и выдохе. Герметичность плевральных полостей, создающая постоянное давление в них (имеющее отрицательные значения по сравнению с атмосферным), а также поверхностное натяжение плевральной жидкости, способствуют тому, что лёгкие постоянно удерживаются в расправленном состоянии и прилежат к стенкам грудной полости. Благодаря этому, дыхательные движения грудной клетки передаются плевре и лёгким.
Плевральная жидкость
Плевральная жидкость имеет серозное содержимое и вырабатывается плеврой. Здоровый человек с массой 70 кг вырабатывает несколько миллилитров плевральной жидкости [1] .
Плевральная жидкость продуцируется преимущественно капиллярами межрёберных артерий и эвакуируется лимфатической системой. Таким образом, осуществляется постоянная выработка и реабсорбция жидкости. В норме, способность к реабсорбции превышает реальную продукцию жидкости в 40 раз. Плевральная жидкость может накапливаться лишь при превышении объёма её продукции над объёмом обратного всасывания, что может быть обусловлено либо повышенным поступлением жидкости в плевральные полости, либо блокированием её реабсорбции. Верхняя граница избыточной свободой жидкости в плевральной полости соответствует линии Дамуазо.
У человека плевральные полости не сообщаются, в связи с чем жидкость или воздух (при гидротораксе и пневмотораксе соответственно) не поступают из одной плевральной полости в другую.
Кровоснабжение
У человека висцеральная плевра имеет двойное кровоснабжение и получает кровь как из бронхиальных, так и из лёгочных артерий.
Плевральный выпот – это скопление жидкости в плевральной полости, обусловленное различными причинами. Плевральный выпот делится на транссудат и экссудат. Для выявления причины плеврального выпота выполняется пункция плевральной полости с последующим исследованием полученной жидкости. Диагноз ставится на основани данных объективного обследования и рентгенографии органов грудной клетки. При наличии бессимптомного транссудата лечение не требуется. Если транссудат сопровождается клинической симптоматикой или имеется экссудат, проводятся пункция и дренирование плевральной полости, плеврэктомия или комбинация этих методов.
В норме в плевральной полости находится 10–20 мл жидкости, которая по составу сходна с плазмой крови, но имеет более низкое содержание белка (менее 1,5 г/дл [
Этиология плеврального выпота
Плевральные выпоты обычно классифицируются как

Классификация выпотов основана на лабораторных характеристиках жидкости (см. таблицу Критерии выявления экссудативных плевральных выпотов [Criteria for Identifying Exudative Pleural Effusions] Критерии экссудативного плеврального выпота Плевральный выпот – это скопление жидкости в плевральной полости, обусловленное различными причинами. Плевральный выпот делится на транссудат и экссудат. Для выявления причины плеврального выпота. Прочитайте дополнительные сведения ). Независимо от того, является транссудат односторонним или двусторонним, его обычно можно лечить без проведения обширных обследований, в то время как причина его появления требует изучения. Есть множество причин (см. Таблицу Причины плеврального выпота [Causes of Pleural Effusion] Причины плеврального выпота* Плевральный выпот – это скопление жидкости в плевральной полости, обусловленное различными причинами. Плевральный выпот делится на транссудат и экссудат. Для выявления причины плеврального выпота. Прочитайте дополнительные сведения ).

Транссудат образуется при увеличении гидростатического давления и уменьшении онкотического давления плазмы. Наиболее частой причиной появления транссудата является сердечная недостаточность Сердечная недостаточность (СН) Сердечная недостаточность (СН) – синдром дисфункции желудочков сердца. Левожелудочковая недостаточность приводит к развитию одышки и быстрой утомляемости, правожелудочковая недостаточность –. Прочитайте дополнительные сведения , реже – цирроз печени Цирроз печени Цирроз – финальная стадия печеночного фиброза, который приводит распространенному нарушению печеночной архитектоники. Цирроз характеризуется образованием узлов регенерации, окруженных плотной. Прочитайте дополнительные сведения с асцитом и гипоальбуминемия, обусловленная нефротическим синдромом Обзор нефритического синдрома (Overview of Nephritic Syndrome) Нефротический синдром – экскреция с мочой более 3 г белка в день в результате патологии почечных гломерул, а также отек и гипоальбуминемия. Чаще всего он встречается среди детей и имеет как. Прочитайте дополнительные сведения .
Экссудат образуется при наличии местных процессов, приводящих к увеличению проницаемости капилляров, в результате в плевральную полость попадает плазма крови, белок, форменные элементы и другие компоненты. Наиболее частыми причинами появления экссудата являются: пневмония Обзор пневмонии (Overview of Pneumonia) Пневмония – это острое инфекционное воспаление легких. Первоначальный диагноз ставится на основании данных рентгенографии органов грудной клетки и клинических исследований. Причины, симптомы. Прочитайте дополнительные сведения , рак, тромбоэмболия легочной артерии Тромбоэмболия Легочной Артерии (ТЭЛА) Тромбоэмболия легочной артерии – это окклюзия легочных артерий тромбами любого происхождения, чаще всего образующихся в крупных венах ног или малого таза. Факторами риска тромбоэмболии легочной. Прочитайте дополнительные сведения , вирусная инфекция, туберкулез Туберкулез (ТБ) Туберкулез (ТБ) является хронической прогрессирующей микобактериальной инфекцией, часто имеющей латентный период после начального инфицирования. Чаще всего ТБ поражает легкие. Симптомы включают. Прочитайте дополнительные сведения .
Синдром жёлтых ногтей - это редкое расстройство, которое проявляется в хронических экссудативных плевральных выпотах, лимфедеме и дистрофических желтых ногтях - все эти симптомы считаются результатом нарушения лимфооттока.
Хилезный выпот (хилоторакс) – это выпот молочно-белого цвета с высоким содержанием триглицеридов, в результате травматических или опухолевых (как правило, лимфомы) повреждений грудного лимфатического протока. Хилоторакс также наблюдается при синдроме верхней полой вены.
Лимфоподобный (холестериновый или псевдохиллезный) выпот напоминает хилезный выпот, но имеет низкое содержание триглицеридов и высокое содержание холестерина. Считается, что лимфоподобный выпот появляется в результате высвобождения холестерина из лизированных эритроцитов и нейтрофилов при длительно существующем выпоте, когда отток жидкости из плевральной полости нарушается вследствие утолщения плевры.
Гемоторакс – это скопление крови в плевральной полости (гематокрит плеврального выпота составляет > 50% гематокрита периферической крови), обусловленное травмой, реже – коагулопатией или разрывом крупного сосуда - аорты или легочной артерии.
Эмпиема плевры – это скопление гноя в плевральной полости. Эмпиема плевры может быть осложнением пневмонии, торакотомии, абсцесса легкого, абсцесса печени, поддиафрагмального абсцесса, проникающей травмы (вторичная инфекция). Самопроизольное вскрытие эмпиемы приводит к проникновению гноя в мягкие ткани, инфицированию грудной стенки и наружному дренированию гнойного очага.

Панцирное легкое – это легкое, покрытое фиброзной капсулой, появление которой обусловлено эмпиемой плевры или опухолью. Поскольку легкое не расправляется, давление в плевральной полости снижается, что приводит к транссудации плазмы крови из капилляров париетальной плевры. По содержанию различных компонентов плевральный выпот при панцирном легком представляет собой нечто среднее между транссудатом и экссудатом, т.е. увеличение биохимических показателей не превышает 15% согласно критериям Лайта (см. таблицу Критерии экссудативного плеврального выпота [Criteria for Identifying Exudative Pleural Effusions] Критерии экссудативного плеврального выпота Плевральный выпот – это скопление жидкости в плевральной полости, обусловленное различными причинами. Плевральный выпот делится на транссудат и экссудат. Для выявления причины плеврального выпота. Прочитайте дополнительные сведения ).
Ятрогенный плевральный выпот может быть вызван миграцией или смещением пищевого зонда в трахею или перфорацией верхней полой вены центральным венозным катетером, что приводит к попаданию пищи или растворов, вводимых внутривеннно, в плевральную полость.
Плевральный выпот без видимой причины возникает при бессимптомной тромбоэмболии легочной Тромбоэмболия Легочной Артерии (ТЭЛА) Тромбоэмболия легочной артерии – это окклюзия легочных артерий тромбами любого происхождения, чаще всего образующихся в крупных венах ног или малого таза. Факторами риска тромбоэмболии легочной. Прочитайте дополнительные сведения артерии, туберкулезе Туберкулез (ТБ) Туберкулез (ТБ) является хронической прогрессирующей микобактериальной инфекцией, часто имеющей латентный период после начального инфицирования. Чаще всего ТБ поражает легкие. Симптомы включают. Прочитайте дополнительные сведения или раке. В 15% случаев причину установить не удается даже после тщательного обследования. Во многих случаях появление плеврального выпота обусловлено вирусной инфекцией.
Симптомы и признаки плеврального выпота
В некоторых случаях плевральный выпот протекает бессимптомно и является случайной находкой при объективном обследовании или рентгенографии грудной клетки. К симптомам плеврального выпота относится одышка и/или плевритическая боль. Плевритическая боль, неопределенный дискомфорт или острая боль в грудной клетке, которая усиливается на вдохе, указывают на воспаление париетального листка плевры. Как правило, боль локализуется в зоне воспаления, но может наблюдаться иррадиация. Задняя и периферические части диафрагмальной плевры иннервируют 6 нижних межреберных нервов и их раздражение вызывает боль в нижних отделах грудной клетки или в брюшной полости. Раздражение центральной части диафрагмальной плевры, которую иннервируют диафрагмальные нервы, вызывает боль, иррадиирущую в шею и плечо.
При объективном обследовании наблюдается отсутствие голосового дрожания, притупление перкуторного звука и ослабленное дыхание на стороне выпота. Указанные симптомы могут быть вызваны утолщением плевры. При большом объеме выпота дыхание частое и поверхностное.
Классическим симптомом является шум трения плевры, хотя он встречается нечасто. Его выраженность варьирует от непостоянных звуков, напоминающих потрескивание, до интенсивного хруста на вдохе и выдохе. Шум трения рядом с сердцем (плевроперикардиальный шум) может варьироваться в зависимости от сердечного ритма и может быть спутан с шумом трения перикарда. Шум трения перикарда лучше всего прослушивается по левой границе грудины в 3-м и 4-м межреберном пространстве, имеет характерное пилящие звучание, синхронное с сердцебиением, и существенно не изменяется при дыхании. Чувствительность и специфичность объективного обследования для выявления выпота, вероятно, низкие.
Диагностика плеврального выпота
Рентгенография грудной клетки
Анализ плеврального выпота
В некоторых случаях КТ-ангиография или другие методы исследования

Плевральный выпот следует заподозрить при наличии плевритической боли, необъяснимой одышки и других симптомов. Диагностические исследования назначаются с целью подтверждения наличия плеврального выпота и определения его причины (см. рисунок Диагностика плеврального выпота Диагностика плеврального выпота Плевральный выпот – это скопление жидкости в плевральной полости, обусловленное различными причинами. Плевральный выпот делится на транссудат и экссудат. Для выявления причины плеврального выпота. Прочитайте дополнительные сведения ).
Наличие плеврального выпота
Для подтверждения наличия плеврального выпота, прежде всего, проводится рентгенография органов грудной клетки в положении стоя. При подозрении на плевральный выпот необходимо проанализировать снимок в боковой проекции. Затемнение в области заднего реберно-диафрагмального синуса свидетельствует о наличии 75 мл жидкости. При затемнении латерального реберно-диафрагмального синуса объем плеврального выпота составляет не менее 175 мл, но может достигать 500 мл. Большой плевральный выпот визуализируется как затемнение части легочного поля, может наблюдаться смещение средостения; если объем выпота > 4 л, может наблюдаться затемнение всего легочного поля и смещение средостения в противоположную сторону.
Ограниченный выпот формируется при наличии плевральных спаек или располагается в междолевых щелях. Если природа затемнения не ясна или не удается определить, является ли выпот ограниченным или свободным, необходимо выполнить рентгенографию органов грудной клетки в боковой проекции в положении лежа, КТ органов грудной клетки или ультразвуковое исследование. Данные исследования более чувствительны, чем рентгенография в положении стоя, и позволяют обнаружить жидкость объемом менее 10 мл. Ограниченный выпот, особенно в горизонтальной или косой междолевых щелях, может быть ошибочно принят за солидное образование (ложная опухоль). Форма и размеры выпота меняются при изменении положения пациента и количества жидкости.
КТ регулярно используется для оценки паренхимы легкого, закрытой выпотом, на предмет наличия инфильтратов или опухолей, для уточненя данных рентгенографии, для дифференциальной диагностики ограниченного выпота и солидных образований.
Причина плеврального выпота

Пункция плевральной полости Методика проведения торакоцентеза Торакоцентез представляет собой аспирацию плеврального экссудата с помощью пункционной иглы. Данная манипуляция может быть проведена с целью диагностики и/или лечения. Диагностический торакоцентез. Прочитайте дополнительные сведения проводится практически всем пациентам, у которых объем плеврального выпота по данным КТ, ультразвукового исследования или рентгенографии в боковой проекции в положении лежа составляет ≥ 10 мм, а также пациентам, у которых выпот выявлен впервые, или с выпотом неустановленной этиологии. В целом, при сердечной недостаточности с симметричным плевральным выпотом, отсутствии боли в груди или лихорадки пункция плевральной полости не нужна – таким пациентам показаны диуретики; пункция плевральной полости проводится только в том случае, если выпот сохраняется в течение ≥ 3 дней.
Если плевральный выпот носит хронический характер, его причина установлена и он имеет бессимптомное течение, пункция плевральной полости не проводится.
Здравый смысл и предостережения
Рентгенография органов грудной клетки после пункции плевральной проводится тольков при появлении симптомов, позволяющих заподозрить пневмоторакс (одышка или боль в груди), или в том случае, если в плевральную полость мог попасть воздух.
При возможности выполняют торакоцентез под ультрасонографическом контролем, что увеличивает выход жидкости и снижает риск осложнений, таких как пневмоторакс или прокол внутрибрюшинных органов.
Исследование плеврального выпота выполняется с целью установления его причины. Сначала проводится визуальная оценка, которая позволяет:
Дифференцировать геморрагический и хилезный (или лимфоподобный) выпот с другими видами выпота
Установить наличие гнойного выпота, свидетельствующего об эмпиеме плевры
Оценить вязкость выпота, поскольку выпот высокой вязкости характерен для некоторых мезотелиом
В дальнейшем необходимо определить общий белок, лактатдегидрогеназу (ЛДГ), клеточный состав с подсчетом количества клеток, провести окрашивание по Граму и выполнить посев на аэробные и анаэробные питательные среды. В определенных клинических ситуациях проводят другие тесты: измерение уровня глюкозы, цитологическое исследование, тест на маркеры туберкулеза ( аденозин дезаминаза или интерферон-гамма), измерение уровня амилазы, окрашивание и посев на микобактерии и грибы.

Анализ жидкости позволяет дифференцировать транссудат от экссудата; существует большое количество критериев, которые позволяют дифференцировать 2 вида выпота, но ни один из них не является универсальным. При использовании критериев Лайта (см. таблицу Критерии экссудативного плеврального выпота Критерии экссудативного плеврального выпота Плевральный выпот – это скопление жидкости в плевральной полости, обусловленное различными причинами. Плевральный выпот делится на транссудат и экссудат. Для выявления причины плеврального выпота. Прочитайте дополнительные сведения ) необходимо определить уровень ЛДГ и общего белка в сыворотке крови, а затем сравнить с показателями для плеврального выпота. Критерии Лайта позволяют почти всегда выявить экссудат, однако в 20% случаев ошибочно определяет транссудат как экссудат. При подозрении на транссудат (например, сердечная недостаточность или цирроз печени), в том случае когда увеличение биохимических показателей не превышает 15% согласно критериям Лайта, используется разница содержания белка в сыворотке крови и плевральном выпоте. Если разница составляет > 3,1 г/дл (> 31 гр/л), следует думать о транссудате.
Также может быть полезной визуализация. Если анализ плеврального выпота не позволяет поставить диагноз, выполняется КТ-ангиография. Она используется для выявления эмболов в легочной артерии, инфильтратов легких или поражения средостения. При наличии эмболов пациенту назначается длительная антикоагулянтная терапия, при наличии паренхиматозного инфильтрата проводится бронхоскопия, при поражениях средостения – трансторакальная аспирационная биопсия или медиастиноскопия. Однако при выполнении КТ-ангиографии пациент должен задержать дыхание как минимум на 24 секунды; не все пациенты могут это сделать. Если КТ-ангиография также не позволяет установить диагноз, при наличии симптомов, указывающих на рак или туберкулез Торакоскопия и видеоассистированная торакоскопическая хирургия Торакоскопия – это процедура введения эндоскопа в плевральную полость с целью визуализации. Торакоскопия может использоваться с целью визуализации плевральной полости (плевроскопия) или для. Прочитайте дополнительные сведения (снижение массы тела, лихорадка и т.д.), проводится торакоскопия. Если не удается выполнить торакоскопию, проводится пункционная биопсия плевры. Если присутствуют плевральное утолщение или плевральные узелки, КТ или ультразвуковая биопсия будут полезными для диагностики.
При подозрении на туберкулезный плеврит определяют уровень аденозин дезаминазы в плевральном выпоте. Уровень > 40 ед/л (667 нкат/л) имеет чувствительность 95% и специфичность для диагностики туберкулезного плеврита.
Читайте также:

