Перитонеальный диализ это кратко
Обновлено: 06.07.2024
Перитонеальный диализ - метод искусственного очищения крови от токсинов, основанный на фильтрационных свойствах брюшины больного.
В брюшной полости имеется пространство, которое называется перитонеальным. Это пространство ограничено тонкой оболочкой, которая называется брюшиной (перитонеальной мембраной). Брюшина- это природная мембрана, которая используется в качестве фильтра для очищения крови и удаления жидкости.
Процедура перитонеального диализа выполняется в 3 этапа:
- Заливка диализирующего раствора занимает 10-15минут.
- Задержка (экспозиция) диализирующего раствора от 3 до 12 часов.
- Слив раствора из брюшной полости 10-15минут.
Доступ при перитонеальном диализе.
Диализирующий раствор вводится и выводится из полости брюшины через небольшую трубочку, которая называется перитонеальным катетером. Он представляет собой мягкую, гибкую трубочку, толщиной в соломинку. Катетер разработан таким образом, чтобы он мог находиться на одном месте постоянно все то время, в течение которого пациент получает лечение перитонеальным диализом. В период между проведением перитонеальных обменов катетер находится под одеждой.
Варианты перитонеального диализа:
- ПАПД - постоянный амбулаторный перитонеальный диализ (ручная методика).
При данной методике обмены раствора производятся в основном в дневное время, как правило, проводят 4 обмена: утром, после пробуждения, в обеденное время, ранним вечером (после ужина) и перед сном.
Процедура перитонеального диализа выполняется в 3 этапа:
1. Заливка диализирующего раствора занимает 10-15минут.
2. Задержка (экспозиция) диализирующего раствора от 3 до 12 часов.
3. Слив раствора из брюшной полости 10-15минут.
- АПД - автоматический перитонеальный диализ (для перитонеальных обменов используется аппарат).
Выбор между этими двумя методиками зависит от личных предпочтений, образа жизни и состояния пациента.
Особенности проведения перитонеального диализа:
• Перитонеальный диализ является методом первого выбора в лечении терминальной хронической почечной недостаточности ввиду более длительного сохранения остаточной функции почек по сравнению с гемодиализом;
• В ряде многоцентровых исследований доказано, что результаты после пересадки почки лучше у больных, находившихся на перитонеальном диализе, чем на гемодиализе;
• Перитонеальный диализ - наиболее щадящий метод лечения. Избыток жидкости и продукты обмена выводятся из организма медленно и непрерывно, что, конечно, наиболее физиологично для организма человека;
• У больных на перитонеальном диализе нет больших колебаний артериального давления, так как диализ проводится в постоянном режиме, что благоприятно сказывается на сердечно-сосудистой системе пациента, а также на функции почек (стабильное гломерулярное давление, фильтрация);
• Обмены должны выполняться каждый день по схеме, назначенной врачом. Перерывов в лечении быть не должно!;
• В промежутках между обменами пациент может заниматься своими обычными делами, при обсуждении с врачом можно создать свой собственный оптимальный график обменов;
• При проведении АПД практически весь день остается свободным;
• Для проведения процедуры не требуется помощник. При необходимости научиться помогать может член семьи/сиделка;
• Медсестры обучают пациентов, как правильно производить обмены;
• Врачи в течение рабочей недели консультируют пациентов ежедневно по телефону/амбулаторно и поясняют, как устранять возникающие проблемы, контролируют состояние пациента, лабораторные и инструментальные исследования, а также корректируют лечение;
• Требуется тщательное соблюдение стерильности при проведении обмена, в ином случае может возникнуть воспаление брюшины, которое, однако, эффективно устраняется антибактериальной терапией;
• Пациент должен контролировать свое артериальное давление, вес, объем сливаемой жидкости, фиксировать появление отеков, соблюдать рекомендованную врачом диету.
Показания к перитонеальному диализу.
Перитонеальный диализ рекомендован пациентам с терминальной стадией хронической почечной недостаточности и является методом первого выбора:
• для пациентов, в листе ожидания для пересадки донорской почки.
• для пациентов, у которых не представляется возможным создание адекватного сосудистого доступа (лица с низким артериальным давлением, выраженной диабетической ангиопатией, маленькие дети).
• для пациентов с тяжелыми заболеваниями сердечно-сосудистой системы, у которых проведение сеансов гемодиализа может привести к развитию осложнений.
• для пациентов нарушением свертываемости крови, у которых противопоказано применение средств, препятствующих тромбообразованию.
• для пациентов с непереносимостью синтетических мембран фильтров для гемодиализа.
• для пациентов, которые не хотят зависеть от аппарата для гемодиализа..
Диализ — метод удаления продуктов обмена веществ и выведения лишней жидкости из крови. Его применяют у пациентов с почечной недостаточностью — состоянием, при котором почки не могут справляться со своей функцией. Это осложнение встречается при разных заболеваниях, в том числе онкологических.
Во время гемодиализа кровь пациента поступает в специальный аппарат и проходит через фильтр — диализатор. Затем уже очищенная кровь возвращается в организм.
В каких случаях при почечной недостаточности назначают диализ?
Почки в организме человека выполняют важные функции:
- Фильтрация крови и выведение из нее продуктов обмена веществ, лишней жидкости.
- Поддержание водно-электролитного баланса.
- Синтез гормона эритропоэтина, который стимулирует производство новых красных кровяных телец — эритроцитов.
- Синтез гормонов, которые поддерживают оптимальный уровень кальция в крови.
- Синтез гормонов, которые регулируют артериальное давление.
При почечной недостаточности в первую очередь нарушается фильтрационная функция почек. В крови скапливаются токсичные продукты азотистого обмена, развивается азотемия, нарушается водно-электролитный баланс. Из-за задержки жидкости в организме может возникнуть опасное осложнение — отек легких. При гиперкалиемии — повышении уровня калия в крови — развивается аритмия, мышечная слабость.
В зависимости от того, как быстро нарастает нарушение функции почек, выделяют два вида почечной недостаточности:
- Острая почечная недостаточность развивается в течение нескольких дней или недель. Степень тяжести этого состояния бывает разной. Иногда можно обойтись медикаментозными методами лечения, а иногда пациенту сразу показан диализ.
- Хроническая почечная недостаточность прогрессирует в течение длительного времени. Ее нельзя устранить, можно лишь улучшить состояние пациента и замедлить прогрессирование. На поздних стадиях всем пациентам требуется диализ.
Показания к диализу при острой почечной недостаточности
В некоторых случаях при острой почечной недостаточности нужно сразу начинать диализ:
- тяжелая внутриклеточная гипергидратация (задержка жидкости в организме), когда высок риск развития отека мозга;
- нарастание уровня мочевины в крови более чем на 15–20 мг в сутки, усиливающийся метаболический ацидоз (смещение pH крови в кислую сторону), гиперкалиемия (повышение уровня калия в крови);
- заболевания, которые приводят к необратимой почечной недостаточности: злокачественная артериальная гипертония, гемолитико-уремический синдром, билатеральный кортикальный некроз;
- повреждение почек, при котором не выделяется моча (анурия).
У остальных пациентов проводят медикаментозное лечение, но в ряде случаев оно неэффективно, и возникают показания к диализу:
Альтернатива диализу в тяжелых случаях — трансплантация почки. Это сложная операция, после которой придется постоянно принимать иммунодепрессанты — препараты, подавляющие иммунную систему — для профилактики отторжения трансплантата. У многих онкологических больных проводить такое вмешательство рискованно, потому что они находятся в сильно ослабленном состоянии, имеют тяжелые сопутствующие заболевания, у них снижена иммунная защита из-за злокачественной опухоли, химиотерапии. Кроме того, донорских органов не хватает, и зачастую их приходится очень долго ждать. Поэтому при острой почечной недостаточности у онкологических больных, когда нарушения в организме не удается контролировать с помощью лекарств, в большинстве случаев оптимальным решением становится именно диализ.
Показания к диализу при хронической почечной недостаточности
Принимая решение о проведении диализа у пациентов с хронической почечной недостаточности, врачи в первую очередь ориентируются на скорость клубочковой фильтрации (СКФ, клиренс креатинина). Этот показатель позволяет максимально точно оценить состояние и функцию почек, является маркером прогноза. Критическими считаются значения СКФ менее 10 мл/мин у больных без сахарного диабета и менее 15 мл/мин у больных с диабетом. Обычно у пациентов с низкой СКФ начинают диализ в следующих случаях:
Показатель СКФ при хронической почечной недостаточности контролируют регулярно и, когда он приближается к критическим значениям, пациента начинают готовить к диализу — чтобы потом этого не пришлось делать в экстренном режиме.
Разновидности диализа
Существуют две разновидности диализа, каждый из них обладает своими преимуществами и недостатками и является предпочтительным в определенных случаях:
- Гемодиализ проводят через диализный катетер — трубку, введенную в крупную вену, обычно в области шеи, груди или паха. Эта трубка имеет Y-образную форму, на одном из ее концов находится красный маркер, на другом — синий. По красному катетеру кровь поступает из тела пациента в аппарат, затем она проходит через фильтр и возвращается по синему катетеру в кровоток.
- Перитонеальный диализ проводят с помощью перитонеального катетера, введенного в брюшную полость. В данном случае в качестве естественного фильтра используют брюшину — серозную оболочку, которая выстилает стенки брюшной полости и покрывает внутренние органы. Через катетер вводят специальный раствор — диализат. Пока он находится внутри, в него всасываются токсичные продукты обмена из крови. Спустя некоторое время диализат сливают и вводят новый.
Как проводят процедуру?
Гемодиализ и перитонеальный диализ можно проводить как в условиях стационара, так и амбулаторно, на дому. Если пациент находится в клинике, то он постоянно под присмотром медперсонала, и, если что-то пойдет не так — будет немедленно оказана помощь. Это важно в первую очередь для пациентов в тяжелом состоянии, с риском развития жизнеугрожающих состояний. Диализ в привычной домашней обстановке зачастую более комфортен, он позволяет максимально адаптировать лечение к повседневной жизни.
Перед гемодиализом устанавливают диализный венозный катетер. Затем пациента проводят в диализную и подключают к аппарату. Если больной находится в отделении реанимации, то аппарат можно установить прямо там, возле кровати. Обычно первая процедура продолжается 2–3 часа, в это время медперсонал регулярно, через каждые 15 минут, контролирует артериальное давление, частоту пульса и температуру тела пациента. В дальнейшем гемодиализ проводят обычно как минимум по 3–4 часа 3 раза в неделю. График может различаться, в зависимости от степени выраженности и характера почечной недостаточности. Во время лечения пациенту нужно регулярно взвешиваться и сдавать анализы крови, чтобы контролировать эффективность процедур и понять, когда их можно прекратить.
Главное преимущество перитонеального диализа перед гемодиализом в том, что он дает пациенту максимальную свободу и позволяет вести привычный образ жизни с минимальными ограничениями. Можно легко научиться менять диализат самостоятельно ручным способом, это нужно делать 2–5 раз в сутки. Приезжать в клинику на осмотры можно 1–2 раза в месяц. В клиниках перитонеальный диализ проводят автоматизированным способом, используют циклеры — устройства, которые сами меняют диализат ночью. На ночь катетер подключают к аппарату на 10–12 часов.
Что лучше: перитонеальный диализ или гемодиализ?
Однозначного ответа на этот вопрос не существует. Перитонеальный диализ зачастую удобнее, позволяет с минимальными ограничениями заниматься повседневной деятельностью. Но при выраженном нарушении функции почек более эффективен гемодиализ. Некоторые пациенты отдают предпочтение гемодиализу, потому что им сложно самим менять жидкость при перитонеальном диализе — это нужно делать регулярно, очень аккуратно. Перитонеальный диализ плохо подходит для больных с выраженными жировыми отложениями, обширным рубцовым процессом в области живота.
Выбирая между двумя методиками, врач учитывает следующие факторы:
- состояние функции почек;
- общее состояние пациента;
- сопутствующие заболевания;
- возможность и желание пациента проходить лечение на дому;
- образ жизни пациента и его личные предпочтения.
Во время диализа при почечной недостаточности нужно тщательно контролировать потребление жидкости, белка, натрия, калия и фосфора. Врач-диетолог может составить для пациента индивидуальный рацион, с учетом функции почек, потребностей организма, сопутствующих заболеваний. Любые лекарственные препараты нужно принимать строго с разрешения врача. Многие лекарства, в том числе противоопухолевые препараты, обладают нефротоксичностью либо выводятся почками.
Побочные эффекты
Во время диализа пациенты, как правило, не чувствуют боли и дискомфорта. Если процедура сопровождается выраженными неприятными ощущениями, об этом нужно сообщить медработникам.
Возможные побочные эффекты и осложнения:
Несмотря на все эти риски, диализ — в целом безопасный метод лечения. Он помогает продлевать жизнь пациентов с выраженной почечной недостаточностью, которые в противном случае были бы признаны безнадежными и вскоре погибли бы.
Как долго живут пациенты на диализе?
При остром повреждении почек диализ может быть временной мерой. Впоследствии функция почек восстанавливается, и процедуры прекращают. Если брать все случаи острой почечной недостаточности, то статистика исходов выглядит следующим образом:
- полное выздоровление — в 35–40% случаев;
- частичное выздоровление с остаточными нарушениями — в 10–15% случаев;
- переход в хроническую почечную недостаточность — в 1–3% случаев;
- гибель пациента — в 40–45% случаев.
Прогноз хуже, если причиной почечной недостаточности стало непосредственно поражение ткани почек, у пожилых пациентов, при сильном уменьшении количества или отсутствии мочи (олигурия, анурия), выраженном повышении в крови уровня продуктов азотистого обмена, присоединении сепсиса.
При хронической почечной недостаточности диализ начинают на поздних стадиях и проводят пожизненно. От этой патологии нельзя полностью излечить, но можно затормозить прогрессирование и существенно продлить жизнь пациента.

В процессе перитонеального диализа роль диализатора выполняет брюшная полость пациента. Вода и растворенные вещества перемещаются из крови в диализат, проходя через перитонеальную мембрану, которая представляет собой тончайший слой, покрывающий кишечник и печень. Около двух литров диализной жидкости медленно вливаются в брюшную полость с помощью гибкой силиконовой трубки – катетера.
Перитонеальный доступ
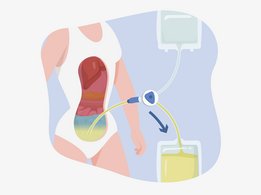
Выбирая метод ПД, необходимо учитывать, что в вашу брюшную полость будет имплантирован катетер. Через него в брюшную полость будет подаваться и выводиться диализирующая жидкость. Катетер представляет собой мягкую силиконовую трубку примерно 30 см длиной и диаметром с карандаш. Часть катетера располагается внутри брюшной полости, в то время как другая часть находится вне тела.
Не стоит переживать, что имплантированный катетер может выпасть. Он имеет специальные манжеты, которых вы не видите, поскольку они расположены под кожей. С их помощью катетер плотно удерживается на месте. С течением времени манжеты обрастают тканью, что служит дополнительной гарантией надежности крепления. Тем не менее, катетер также должен быть закреплен на коже во избежание его случайного извлечения. Уже через две недели вы можете постепенно приступать к заполнению брюшной полости диализирующей жидкостью.
Гигиена при процедуре перитонеального диализа
Кожа является естественным барьером для микроорганизмов. Даже при незначительных повреждениях кожи вредоносные организмы способны проникать в тело и кровь человека, вызывая заражение. Вот почему хорошая фиксация катетера так важна. Его смещение может привести к повреждению кожи в точке выхода, а это, в свою очередь, способно повлечь за собой инфицирование.
Строгое соблюдение правил гигиены играет ключевую роль в процедуре ПД, позволяя пациенту предотвратить попадание микроорганизмов в брюшную полость через катетер, его каналы или сборный мешок. Соблюдение правил личной гигиены в повседневной жизни является лучшим способом защиты от заражения брюшины, т.е. перитонита.
Периатонеальный диализ: особенности проведения, осложнения и правила питания
Периатонеальный диализ: особенности проведения, осложнения и правила питания

Многие не знают, что такое перитонеальный диализ или лаваж, называется один из способов очистки крови, его используют, когда у больного выявлены сбои в работе почек.
Медики считают ее двоякой, во-первых ‒ перитонеальный диализ это начало заместительного лечения при патологиях почки, после используют гемодиализ или в тяжелых случаях трансплантацию органа.
Во-вторых, это незаменимая процедура для больного, потому что иногда гемодиализ строго запрещен человеку.
Что означает такой диализ
При перитонеальном диализе проводится очистка крови, при котором мембранным фильтром считается брюшина. То есть раствор для перитонеального диализа, вливают в середину живота, и там же происходит процесс очистки. Если этот метод сравнивать с гемодиализом, то его преимуществом является показание маленьким детям.
Положительный эффект заключается в том, что брюшина имеет природные фильтрационные свойства. В этом процессе главную роль играет тонкая оболочка, которая покрывает все органы, находящиеся в брюшной полости.
В этой оболочке сильный кровоток. Она может пропускать через себя такие вещества:
- Вода.
- Вещества, которые легко растворяются в воде и имеют маленькую молекулярную массу.
- Соединения с большой молекулярной массой.
Особенность данного способа перед другими в том, что его удобно проводить для больного. Есть два вида такой очистки, и каждый из них дает человеку возможность вести полноценную жизнь и ни в чем себе не отказывать. Он может свободно путешествовать, учиться или работать.
Главное — соблюдать диету и время от времени сдавать анализы и проводить обследование в центре. Если они покажут, что надо провести перинатальный диализ, то его можно сделать дома.
Кому назначают диализ?
Если хроническая почечная недостаточность перешла в терминальную стадию и восстановить работу органа не представляется возможным, единственный способ жить дальше – применение перитонеального лаважа.
Метод можно назначать при наличии:
- серьёзных патологий сердечно-сосудистой системы, если из-за гемодиализа возможны тяжёлые последствия;
- проблем со сворачиваемостью крови, когда введение антикоагулянтов запрещается;
- непереносимости мембранных фильтров, которые устанавливаются для осуществления процедуры гемодиализа.
Также методика выручает, если нет возможности создать адекватный и длительный сосудистый доступ, что особенно актуально для людей с выраженной гипотонией и малышей до 5-летнего возраста. Кроме того, при отсутствии противопоказаний процедурой можно воспользоваться по личному желанию.
Брюшинный диализ некоторым противопоказан.
Речь идёт о больных с:
- чрезмерным истощением организма;
- заболеваниями, сопровождающимися образованием спаек в брюшной полости;
- выраженной сердечной недостаточностью;
- увеличением и травматизацией органов, расположенных в области живота;
- поражением кожи инфекционного характера в районе передней брюшной стенки;
- психическими нарушениями;
- установленными дренажами;
- крайней степенью ожирения.
Показания к проведению процедуры
В первую очередь, это проводят людям с хроническими заболеваниями почек. Диализ поможет людям, у которых заболевание перешло в тяжелую форму и полноценную работу органа уже невозможно восстановить. В этой ситуации поможет только введенный раствор для перитонеального диализа. Пациентам с тяжелыми патологиями еще можно помочь, проведя несколько сеансов такого лечения.
Особые показания, при которых нужно проводить такие процедуры, поэтому врач назначает их больному:
- При невозможном доступе к сосудам. Такое наблюдается у маленьких детей и у людей с высоким давлением.
- Тяжелые заболевания сердца и сосудов, если проводить гемодиализ, то могут возникнуть серьезные осложнения.
- Плохая свертываемость крови, при которой противопоказаны лекарственные средства, препятствующие тромбообразованию.
- Аллергическая реакция на искусственные фильтры для проведения гемодиализа.
- Отказ пациента от гемодиализа.
Маленьким детям, введенный раствор для перитонеального диализа поможет, если диагностирована острая почечная недостаточность, или при других патологиях связанных с мочевиной.
Сколько живут с ним
Первые упоминания о замещении почечной функции этим методом были в 1923 году. Прошли годы и ученые всех стран, занимающиеся проблемами почки, изучили и усовершенствовали методы очищения крови. Этот вариант диализа занял среди них почетное место. Он использует природные свойства организма, не сложен в проведении и не влечет за собой необратимых процессов.
Перитонеальный диализ может применяться в домашних условиях, и аппарат для него легко транспортируем в поездках. А еще циклер недорогой, доступен в приобретении любыми, даже самыми маленькими медицинскими кабинетами.

Единственная преграда состоит в том, что диализ перитонеальный не способен абсолютно восстановить функцию почки!
При тяжелых повреждениях в почках люди живут настолько долго, насколько часто есть возможность прибегать к помощи диализа.
Разновидности процедуры
На сегодняшний день, медицина овладела двумя способами проведения диализа, это мануальный и автоматизированный. Выбор того или иного способа будет зависеть от таких показателей: образа жизни больного, показаний к проведению и личных предпочтений пациента.
Механизм и виды диализа
Под анестезией в подкожно-жировом слое закрепляют катетер длиной около 30 см, имеющий разветвление на своем наружном конце. В этот участок разветвления будут подключаться катетеры для введения и выведения жидкостей. Надежность его фиксации контролируется дакроновой манжетой.
В качестве диализата чаще всего используют раствор глюкозы. Время введения составляет до 15 минут, нахождения внутри – до 6 часов, выведения – до 25 мин. Пациенту регулярно проверяют кровь и жидкость из брюшной полости для коррекции частоты процедур и анализа эффективности лечения.
Существуют такие виды перитонеального диализа:
- ручной или мануальный диализ;
- автоматизированный, который выполняет аппарат циклер.
Для проведения ручного метода медицинский персонал сам чередует работу катетеров. Начинается процедура с введения до двух литров теплого диализата в брюшную полость, и катетер пережимают, временно отключают, для соблюдения стерильности закрывают защитным колпачком. Раствор находится в животе от 4 до 6 часов, “забирая” токсины из брюшной полости. Затем работает выводящий катетер, который сливает жидкость из живота в емкость. Брюшина самостоятельно фильтрует его, выпуская токсины наружу. Этот катетер перекрывают, опять подключая к работе первый, и снова вводят диализат. В зависимости от состояния больного процедуру повторяют 3 – 5 раз в день.
Автоматизированный метод имеет несколько преимуществ.
Аппарат циклер для перитонеального диализа компактен и мобилен, соединяется с наружной стенкой брюшины магистральным катетером, пунктированным в малый таз, как и при ручном методе. Циклер берет на себя определение времени слива и залива растворов, контролирует длительность нахождения диализата внутри, поддерживает необходимый температурный режим входящей жидкости. Эту программу ему задает врач, все параметры аппарат выводит на экран и записывает на карту памяти. Так наблюдается динамика даже за длительный промежуток времени.

Работает циклер ночью, а, произведя очистку, утром он отключается. В этом его главное преимущество – весь процесс полностью проходит, пока пацент лежит. Это существенно снижает давление в брюшной полости, высокие показатели которого провоцируют осложнения.
Как проводят такую процедуру
Крепят ее в подкожной прослойке жира, фиксируется она дакроновой манжетой, лучше, если ее будет две. Проводится установка под наркозом, местным или общим, выбирает пациент.
Мануальный
Для проведения мануальной процедуры не нужно никакое оборудование. Эта операция проводится с помощью двух контейнеров, в одном находится физраствор, а второй ‒ пустой. В него будет сливаться переработанная жидкость. Кроме контейнеров необходимы трубочки.
Основным компонентом, раствора для диализа, можно назвать глюкозу, помимо нее, в раствор входят и другие составляющие, например: кальций, аминокислота и многое другое. Главным изготовителем раствора считается Германия и Ирландия.
Сам процесс очищения происходит в середине брюшной полости. Вначале пациенту на протяжении пятнадцати минут вводят раствор через катетер, затем закрывают его специальным колпачком.
Спустя шесть часов, больной вновь приходит на процедуру. Переработанный раствор сливают и свежий вливают. Происходит это на протяжении сорока минут. В день пациенту такое проделывают пять раз. В свободное время он может заниматься чем захочет.
Автоматизированный
Им легко пользоваться, научиться этому следует в больнице, на это необходимо потратить примерно десять дней. Больной просто подключает свой катетер к аппарату и выбирает для себя оптимальную порцию раствора. На протяжении ночи происходит обмен жидкостями и утром аппарат отключают.
Диализный перитонит как особая форма послеоперационного перитонита
Перитонит, возникающий у больных с терминальной стадией хронической почечной недостаточности, получающих заместительную почечную терапию в виде постоянного амбулаторного перитонеального диализа, является наиболее серьезным осложнением этого вида лечения.
Как было показано выше, в современной международной классификации перитонитов диализный перитонит выделен в отдельную нозологическую форму.
У больных, получающих перитонеальный диализ, развитие диализного перитонита связано не только с угрозой жизни, но и с опасностью потери функциональных свойств брюшины и необходимостью прекращения программы перитонеального диализа.
Диализный перитонит разделяется на бактериальный, грибковый и асептический.
Возникновение асептического перитонита объясняется химическим раздражением брюшины диализирующим раствором, влиянием низкой величины рН диализирующего раствора, присутствием пирогенов, высокой концентрацией глюкозы или наличием в растворе посторонних частиц.
В настоящее время при наличии высокоразвитой индустрии, производящей системы и растворы для постоянного амбулаторного перитонеального диализа, влияние пирогенов и посторонних частиц в растворе исключено. В настоящем разделе мы остановимся на наиболее часто встречающихся диализных перитонитах, вызванных бактериями и грибами.
К числу клинических симптомов перитонита традиционно относят помутнение оттекающего из брюшной полости диализата, боли в животе, симптомы раздражения брюшины и лихорадку.
Мы имеем опыт применения постоянного амбулаторного перитонеального диализа у 174 пациентов, страдающих терминальной стадией хронической почечной недостаточности.
Перитонит развился у 21,6% больных. У 7 (9,45%) пациентов перитонит осложнял программу постоянного амбулаторного перитонеального диализа 2 раза и более. Средняя частота возникновения перитонита составила один случай на 31±1,6 диализа в месяц.
Практически у всех пациентов перитонит проявлялся в диффузном помутнении диализирующего раствора, сочетающимся с острыми болями в животе.
В значительном числе случаев отмечались лихорадка, озноб, gteHOTa и рвота, затруднение оттока диализирующей жидкости и уменьшение количества ультрафильтрата.
Мы проанализировали результаты проведения постоянного амбулаторного перитонеального диализа у 124 больных, среди которых было 23 пациента с урологическими заболеваниями.
В наших наблюдениях частота клинических проявлений диализного перитонита была следующей: помутнение раствора – 91% больных, боли в животе -78%, лихорадка (температура тела 37,5 °С и выше) – 54%, тошнота – 30% и диарея — 8% больных.
Известно, что содержание лейкоцитов в диализирующем растворе составляет не более 8 в 1 мм3. При развитии перитонита их число, как правило, превышает 100 в 1 мм . Для ранней диагностики диализного перитонита мы использовали тест-наборы , которые методом цветных тест-полосок позволяют лабораторно подтвердить развитие диализного перитонита в доклинической стадии.
Вместе с тем достоверный диагноз диализного перитонита и выбор адекватной этиотропной антибиотикотерапии возможны только после получения результатов посевов диализирующего раствора.
Мы изучили чувствительность микрофлоры диализирующего раствора к антибиотикам в двух группах: урологических больных и больных с терминальной стадией хронической почечной недостаточности, обусловленной другими заболеваниями (табл. 6.1).
Видно, что у урологических больных чаще встречаются резистентные штаммы.
На наш взгляд, это обусловлено тем, что урологические больные, имеющие хронический очаг инфекции, еще в додиализной стадии, как правило, получали массивную антибиотикотерапию.
Именно поэтому лечение диализного перитонита у урологических больных представляет значительные трудности, а комплекс лечебных мероприятий не может быть ограничен общепринятыми мероприятиями.
Чувствительность микрофлоры к антибиотикам (в %) урологических (1) и нефрологических (2) больных
| Выделенная микрофлора | Чувствительность штаммов (условное %) | |||||||||
| Ампициллин | Ципро–флоксацин | Офлоксацин | Имипинем | Ванкомицин | ||||||
| 1 | 2 | 1 | 2 | 1 | 2 | 1 | 2 | 1 | 2 | |
| Staph, epidermidis | 6,3 | 6,8 | 96 | 100 | 94,1 | 100 | 99,8 | 100 | 94,2 | 100 |
| Staph, aureus | 1,1 | 12,4 | 86,1 | 92,6 | 93,6 | 100 | 50,9 | 51,7 | 98,1 | 100 |
| Strept. viridans | 50,3 | 54,3 | 40,3 | 44,5 | 70,8 | 75,1 | 81,6 | 86,3 | ||
| Strept. faecalis | 1,2 | 3,1 29,7 | 59,8 | 61,8 | 57,1 | 58,6 | 80,6 | 87,7 | 80,7 | 85,3 |
| Escherichia coli | 28,7 | 90,6 | 93,5 | 89,3 | 91,4 | 93,1 | 98,9 | 91,2 | 99,4 | |
| Klebsiella species | 81,2 | 86,3 | 80,6 | 84,2 | 89,9 | _90,4 | 94,5 | 99,8 | ||
| 10,7 | 86,3 | 87,3 | 81,3 | 81,9 | 84,4 | 82,1 | 95,2 | 100 | ||
| Pseudomonas species | 90,7 | 93,4 | 89,2 | 91,3 | 91,4 | 92,6 | — | ———- |
Как проходит диализ у малышей
У малышей свои дозировки раствора диализа и продолжительность цикла очищения.
Заливать или сливать раствор следует всего пять минут, иногда время может увеличиться до десяти минут. Продолжительность всего цикла всего три часа, а не шесть как у взрослых пациентов. Считается продолжительность обмена в два часа.
При вливании раствора маленьким детям, следует постоянно контролировать вес ребенка, его дыхание, пульс и показатели кровяного давления.
Противопоказания
Несмотря на то, что диализ делают практически всем, кому он показан, в отличие от гемодиализа, но все равно перитонеальный диализ также имеет свои противопоказания.
Большинство противопоказаний относится к хроническим патологиям брюшной полости, но есть и общие противопоказания, относящиеся к процедуре диализа:
- Спайки кишок.
- Травматические повреждения или изменение размеров органов в области проведения вливания раствора.
- При пониженном свойстве брюшины к фильтрации.
- При установленных дренажах животе.
- Гнойные эрозии кожного покрова в области брюшной полости.
- Большой вес пациента.
- Патологии психического характера, из-за которых нельзя провести процедуру.
- Сердечные заболевания.
Диета при перитонеальном диализе

Питание при диализе имеет ряд особенностей. Диета поддерживает стабильное состояние пациентов:
- Требуется ограничение потребления жидкости и поваренной соли.
- Поскольку в диализате присутствует глюкоза, то требуется снизить ей количество в потребляемой пище.
При гемодиализе теряется микроэлементы: железо, кальций и фосфор. Стоит их восстановить из продуктов:
- Железо содержится в печени, яйцах, красных овощах и фруктах.
- Кальций – в молочных продуктах.
- Фосфором богаты сыр и морепродукты.
Таким образом, соблюдая все требования, можно прожить долгую жизнь с данным заболеванием.
Возможные осложнения
Все осложнения этой процедуры можно разделить на виды, а именно, инфекционные и неинфекционные.
- Перитонит, то есть воспалительный процесс в брюшной полости.
- Инфекционное поражение области введения катетера.
Перитонитом считается опасный недуг, поэтому больные должны четко знать все его симптомы. Если вовремя не начать лечение, то воспалительный процесс может стать сепсисом, а это грозит летальным исходом.
Читайте также:

