Общие черты коллагенозов кратко
Обновлено: 05.07.2024
Коллагеноз - это иммунопатологический процесс, для которого характерна дезорганизация соединительной ткани. В ревматологии в группу коллагенозов включают:
-
;
- ревматоидный артрит;
- системную склеродермию; ;
- дерматомиозит;
- узелковый периартериит;
- гранулематоз Вегенера и др.
Все эти заболевания имеют один патоморфологический признак – фибриноидное изменение коллагена. Также при их развитии наблюдается нарушение иммунного гомеостаза.
Классификация коллагенозов
Заболевания соединительной ткани – коллагенозы – бывают:
- Приобретенными. Представлены склеродермией, дерматомиозитом, ревматоидным полиартритом, узелковым периартериитом, ревматизмом, синдромом Шегрена, диффузным эозинофильным фасциитом, системным васкулитом.
- Врожденными (наследственными). К данной группе относятся мукополисахаридозы, эластическая псевдоксантома, синдромы Стиклера, Элерса-Данлоса и Марфана, несовершенный остеогенез.
Причины коллагеноза
Наследственные коллагенозы сосудов и соединительных тканей являются результатом врожденного нарушений структуры коллагена или обменных процессов. Этиология приобретенных форм патологии менее понятна ученым. Они рассматривают ее с позиции мультифакторной иммунопатологии, которая обусловлена одновременным воздействием на организм человека инфекционных, эндокринных и генетических факторов, воздействий внешней среды.
Согласно полученным научным данным имеется тесная связь между определенными заболеваниями соединительной ткани и носительством некоторых HLA-антигенов. Так, склеродермия ассоциирована с носительством А1, В8, DR3 и DR5-антигенов, красная волчанка – с DR3-антигеном, синдром Шегрена - с HLA-B8 и DR3.
Что касается инфекционных агентов, провоцирующих формирование коллагенозов, то по их поводу по сей день ведутся горячие споры. Медики не исключают, что к развитию патологии соединительной ткани могут приводить:
Все эти заболевания имеют один патоморфологический признак – фибриноидное изменение коллагена. Также при их развитии наблюдается нарушение иммунного гомеостаза.
Классификация коллагенозов
Заболевания соединительной ткани – коллагенозы – бывают:
- Приобретенными. Представлены склеродермией, дерматомиозитом, ревматоидным полиартритом, узелковым периартериитом, ревматизмом, синдромом Шегрена, диффузным эозинофильным фасциитом, системным васкулитом.
- Врожденными (наследственными). К данной группе относятся мукополисахаридозы, эластическая псевдоксантома, синдромы Стиклера, Элерса-Данлоса и Марфана, несовершенный остеогенез.
Причины коллагеноза
Наследственные коллагенозы сосудов и соединительных тканей являются результатом врожденного нарушений структуры коллагена или обменных процессов. Этиология приобретенных форм патологии менее понятна ученым. Они рассматривают ее с позиции мультифакторной иммунопатологии, которая обусловлена одновременным воздействием на организм человека инфекционных, эндокринных и генетических факторов, воздействий внешней среды.
Согласно полученным научным данным имеется тесная связь между определенными заболеваниями соединительной ткани и носительством некоторых HLA-антигенов. Так, склеродермия ассоциирована с носительством А1, В8, DR3 и DR5-антигенов, красная волчанка – с DR3-антигеном, синдром Шегрена - с HLA-B8 и DR3.
Что касается инфекционных агентов, провоцирующих формирование коллагенозов, то по их поводу по сей день ведутся горячие споры. Медики не исключают, что к развитию патологии соединительной ткани могут приводить:
- инфекционные и аллергические заболевания;
- внутриутробные инфекции;
- вирусы парагриппа; , паротит, краснуха, цитомегаловирус, простой герпес;
- стрептококки, стафилококки;
- вирусы Коксаки и Эпштейн-Барр.
Симптомы коллагенозов
В развитии всех коллагенозов, несмотря на многообразие их клинико-морфологических форм, прослеживаются общие черты. Во-первых, все болезни из данной группы имеют волнообразное и длительное течение. Стадии обострений всегда сменяются периодом ремиссии. При этом патологические изменения неуклонно прогрессируют. У больных возникают:
- лихорадка (ознобы, профузные поты);
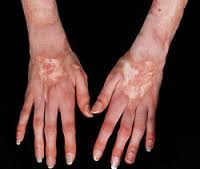
- симптомы аллергии (именно поэтому на фото коллагенозов изображают пациентов с дерматологической сыпью);
- мышечно-суставной синдром (миозиты, полиартриты, миалгии, синовиты);
- слабость;
- поражение слизистых оболочек (петехии, эритематозная сыпь, афтозный стоматит, подкожные узелки);
- признаки сердечных заболеваний (перикардит, миокардит, кардиосклероз, ишемия, артериальная гипертония, стенокардия).
Коллагеноз легких приводит к плевриту, пневмонии, пневмосклерозу. Почечный синдром при описываемом заболевании характеризуется амилоидозом почек, протеинурией, гематурией, хронической почечной недостаточностью. Также коллагенозы могут провоцировать нарушения работы органов желудочно-кишечного тракта, в результате чего возникают:
- внутренние кровотечения;
- диспепсия;
- приступы абдоминальных болей; ; и пр.
Ухудшение состояния больного и обострение симптоматики могут обуславливать инфекционные болезни, общее переохлаждение организма, полученные травмы, гиперинсоляция.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика коллагенозов
Во время обследования пациента врач обращает внимание на классические клинико-лабораторные признаки коллагеноза - определение в анализе крови неспецифических маркеров воспаления (С-реактивный белок, высокий фибриноген, α2-глобулин, СОЭ, серомукоид и др.). Важное диагностическое значение имеет выявление иммунологических маркеров:
- антител к ядерным антигенам;
- ревматоидного и антинуклеарного факторов;
- уровня комплемента;
- антистрептолизина-О;
- антител к двух- и односпиральной ДНК.
Довольно часто для постановки верного диагноза врач прибегает к помощи биопсии почки, синовиальной оболочки суставов, кожи, мышечной ткани.
Из функциональных методов во время обследования могут использоваться:
-
и костей (обнаруживается сужение просветов суставных щелей, остеопороз). При системной красной волчанке диагностируется асептический некроз суставных поверхностей, при ревматоидном артрите – их узурация. , органов брюшной полости, плевральной полости. . . .
Дифференциальной диагностикой коллагенозов занимается ревматолог. В некоторых ситуациях больного направляют на консультации к пульмонологу, кардиологу, дерматологу, иммунологу.
Лечение коллагенозов
Лечение коллагенозов всегда длительное (нередко пожизненное). Наиболее часто пациентам назначаются следующие лекарственные препараты:
- нестероидные противовоспалительные средства;
- глюкокортикоиды;
- цитостатики;
- препараты золота;
- производные аминохинолина.
Длительность приема лекарств и их дозы подбираются лечащим врачом в индивидуальном порядке с учетом выраженности симптомов заболевания, возраста и самочувствия пациента, наличия у него других проблем со здоровьем.
В периоды обострения коллагеноза больные могут использовать экстракорпоральные методы гемокоррекциии (гемосорбция, каскадная фильтрация плазмы, плазмаферез). Во время ремиссии показаны ЛФК и физиотерапевтические процедуры (ультразвук, электрофорез лекарств, ДМВ-терапия, магнитотерапия, углекислые, радоновые и сероводородные ванны). Ежегодно лицам с диагнозом коллагеноза рекомендуется проходить санаторно-курортное лечение.
Чем опасен коллагеноз, прогноз заболевания
Коллагеноз опасен тем, что в результате возникшей на его фоне дыхательной, почечной или сердечно-сосудистой недостаточности может наступить гибель больного. Также никогда нельзя исключить присоединение интеркуррентной (случайной) инфекции.
Профилактика коллагеноза
Профилактика коллагеноза предусматривает:
- своевременное устранение очагов инфекции;
- исключение избыточной инсоляции и общего переохлаждения организма;
- ежегодное прохождение диспансерного обследования.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
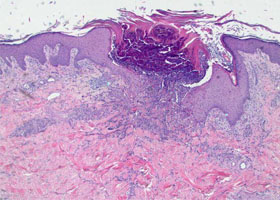
Коллагенозы (син. коллагеновые болезни, диффузные заболевания соединительной ткани) представляет собой группу заболеваний, для которых характерны системные поражения соединительной ткани (СТ) органов и сосудов с избыточным фиброзообразованием, сочетающихся с развитием аутоиммунных/иммунокомплексных процессов, склонностью к прогрессированию, проявляющиеся полиморфной клинической симптоматикой.
Системные заболевания СТ между собой объединены основным субстратом — соединительной тканью и единым патоморфологическим процессом — фибриноидным изменением коллагена и нарушениями иммунного гомеостаза. Соединительная ткань происходит из мезодермы и представляет собой чрезвычайно активную физиологическую систему, которая в значительной степени определяет внутреннюю среду организма. В ее состав входят соединительно-тканные клетки — фибробласты и специализированные их разновидности (синовиоциты, ходробласты, остеобласты; макрофаги, лимфоциты и др.) и межклеточный матрикс, включающий эластические. коллагеновые, ретикулярные волокна и основное вещество, образованное из протеогликанов.
Основными функциями СТ в организме являются: опорная, структурная, пластическая, защитная и трофическая.
К диффузным заболеваниям СТ в настоящее время относят:
-
(с преимущественным поражением сердца/сосудов); — полисиндромное прогрессирующее заболевание со специфическими изменениями внутренних органов (сердце, легкие, почки, пищеварительный тракт), кожи, опорно-двигательного аппарата с вазоспастическими нарушениями в основе которых сосудистая патология и поражения СТ с развитием фиброза; — основное проявление поражения суставов; , характеризующаяся поражением СТ многих систем/органов;
- симметричный полисиновит, протекающий с деструкции суставов; — поражение связок/суставов позвоночника, периферических суставов с постепенным вовлечением в патологический процесс сердца, аорты, почек;
- узелковый периартериит — манифестирует системным вовлечением в патологический процесс всех слоев сосудистой стенки;
- синдром Гудпасчера — заболевание мелких сосудов почек/легких иммуновоспалительного генеза, характеризующееся развитием гломерулонефрита и легочных кровотечений; — поражение экзокринных желез (слезных/слюнных), сопровождающееся гипофункцией и сочетающееся с иммуновоспалительными системными заболеваниями;
- смешанные формы диффузных заболеваний СТ (синдром Шарпа, саркоидоз и др.).
Общая характеристика больших коллагенозов
Несмотря на своеобразие различных нозологических форм диффузных заболеваний СТ они объединены общими признаками, основным из которых является системный иммунообусловленный воспалительный процесс. Для таких заболеваний характерны повышение содержания фибриногена, уровня γ-глобулиновых фракций белков крови и диспротеинемия. При коллагеновых болезнях отмечается поражение эластических, коллагеновых и ретикулярных волокон соединительной ткани, клеток и промежуточного вещества, и конечных разветвлений микроциркуляторного русла. При этом в соединительной ткани происходит деполимеризация мукопротеинов склеивающего вещества, повышение тканевой/сосудистой проницаемости и выраженные клеточные реакции.
Распространенность диффузных болезней СТ существенно разнится в зависимости от нозологической формы.
Согласно литературным данным в РФ распространенность коллагенозов постоянно увеличивается. Так, заболеваемость ревматоидным артритом за последние несколько лет увеличились с 235,2 до 258,6 случаев/100 тыс. населения; заболеваемость склеродермией/системными васкулитами возросла с 33,9 до 39,8/100 тыс. населения; ревматоидным артритом с 630,0 до 720,5/100 тыс. населения.
Патогенез
Еще одним механизмом развития диффузных болезней может быть нарушение метаболизма коллагена в виде ускорения его биосинтеза, образование слабо устойчивых быстро распадающих коллагеновых структур, образование избыточного фиброза, однако и при этом механизме повреждения коллагена обусловлены наличием в крови циркулирующих комплексов антиген-антитело. Патоморфологические изменения в СТ проходят в несколько стадий: мукоидного набухания, затем — фибриноидного некроза и далее пролиферации клеток и склероза.
Классификация
Принято выделять врождённые, приобретенные и смешанные коллагенозы:
- Врожденные коллагенозы представлены синдромом Марфана, Стиклера, Элерса-Данлоса, мукополисахаридами, несовершенным остеогенезом и др.
- Группа приобретенных коллагенозов представлена дерматомиозитом, узелковым периартритом, склеродермией, системной красной волчанкой, узелковым периартритом, синдромом Шегрена.
- Смешанные коллагенозы (синдром Шарпа, саркоидоз).
Причины
Этиология системных заболеваний СТ до сих пор окончательно не выяснена. Принято считать, что в основе заболеваний лежит мультифакторная концепция аутоиммунитета, основным положением которой является тезис, что развитие заболеваний СТ обусловлено взаимодействием генетических, инфекционных, эндокринных и факторов внешней среды (генетическая предрасположенность и средовые факторы, инфекция, стресс, травма, переохлаждение, инсоляция, а действие половых гормонов и др.).
Достоверно установлена ассоциация между развитием определенного системного заболевания СТ и носительством некоторых HLA-антигенов на коротком плече 6-хромосомы. Наибольшее значение в развитии системных заболеваний имеет носительство HLA-D-генов на поверхности В-лимфоцитов, клеток костного мозга, эпителиальных клеток и др. Так красная системная волчанка достоверно ассоциируется с DR3-антигеном. При системной склеродермии происходит накопление антигенов (А1, В8, DR3) в сочетании с DR5-антигеном, а синдроме Шегрена — плотная связь с DR3 и HLA-B8.
В отношении инфекционных агентов единого мнения нет: рассматривается в роль внутриутробных инфекций, вирусов (простого герпеса, парагриппа, гриппа, краснухи, кори, паротита, Эпштейна-Барр, цитомегаловируса) стафилококковой/стрептококковой инфекции и др.
Прослеживается и связь диффузных заболеваний СТ с нарушениями эндокринно-гормональной регуляции, обусловленные абортами, началом менструального цикла, беременностью, климаксом и родами.
Внешние факторы среды (переохлаждение, стресс, травма, вакцинация, инсоляция, прием лекарственных препаратов) провоцируют преимущественно обострение, то есть, выступают триггерами протекающей скрыто патологии или развития коллагенозов в случаях генетической предрасположенности.
Симптомы
Симптомы коллагенозов чрезвычайно разнообразны, что обусловлено многочисленностью их нозологических форм и органоспецифичностью поражения. Однако, несмотря на разнообразие клинико-морфологических форм они имеют целый ряд общих характеристик. Все системные заболевание соединительной ткани имеют длительное течение, неуклонное быстрое прогрессирование патологических изменений и чередование периодов обострений и ремиссий. Обострения диффузных заболеваний СТ, как правило, связаны с переохлаждением, инфекционными заболеваниями, гиперинсоляцией, травмами.
Характерны длительные периоды лихорадки неправильного типа, протекающие с ознобом/профузным потоотделением, нарастающая слабость. признаки аллергии. Общими для коллагенозов являются мышечно-суставной синдром, манифестирующий миалгией/артралгией, миозитами, полиартритами, синовитами, фиброзными контрактурами, кальцинозом, атрофией мышц; системные васкулиты, часто встречаются поражения слизистых оболочек/кожных покровов в виде эритематозной сыпи, подкожных узелков, петехий, депигментации/гиперпигментации, атрофии, афтозного стоматита; потери веса.
При поражения соединительной ткани сердца могут развиваться миокардиодистрофии, миокардит, перикардит, кардиосклероза, ишемия, нарушения ритма и проводимости, артериальная гипертензия, склероз эндокарда и др.
При поражении соединительной ткани органов дыхания — плевриты, пневмониты, пневмосклероз, инфаркт легкого. При поражении почек — протеинурия, гематурия, хроническая почечная недостаточность, амилоидоз почек. Нарушения со стороны ЖКТ могут манифестировать приступами абдоминальных болей, диспепсией, желудочно-кишечными кровотечениями и др. Поражения эндокринной/нервной систем проявляются нарушением функций щитовидной железы (преимущественно гипотиреоидизм), значительно реже — импотенцией, полинейропатиями.
Анализы и диагностика
Диагностировать системные заболевания соединительной ткани необходимо на основании наличия классических специфических клинико-лабораторных признаков. Для коллагенозов характерно наличие в крови пациента неспецифических маркеров воспаления: повышение СОЭ, фибриногена, б2-глобулинов, С-реактивного белка, серомукоида. Определенную значимость имеет наличие характерных для каждого заболевания иммунологических маркеров: ревматоидного/антинуклеарного факторов, антистрептолизина-0, антител к РНК/ДНК, уровня комплемента, антител к ядерным антигенам. В ряде случаев необходима биопсии мышц, кожи, синовиальной оболочки суставов.
Для диагностики коллагенозов могут проводиться рентгенологическое исследование суставов/костей (сужение суставных щелей, остеопороз, асептические некрозы поверхностей суставов, остеолизы дистальных фаланг). Для выявления поражения внутренних органов (характера и степени) назначаются ультразвуковые методы исследования (УЗИ органов брюшной/плевральной полости, ЭхоКГ), КТ и МРТ.
Лечение
Лечение коллагенозов определяется множеством факторов: видом заболевания, выраженностью симптоматики, тяжестью течения, индивидуальными особенностями организма/возрастом пациента. Основной целью терапии является минимизация активности патологического процесса в основе которой лежит подавление гиперреактивности механизмов иммунитета, достижение ремиссии и восстановление функций пораженных систем/органов. Лечение большинства коллагенозов требует длительного, поэтапного, нередко пожизненного лечения. Из-за многообразия нозологических форм рассмотрим лишь общие подходы к лечению коллагенозов.
Для ликвидации/подавления активности очагов хронической инфекции назначаются антибактериальные средства, преимущественно антибиотики широкого спектра действия (Бензилпенициллин, Ампициллин, Оксациллин, Амоксициллин, Офлоксацин, Ломефлоксацин, Норфлоксацин и др.).
Широкое применение для лечения различных форм коллагенозов с мышечно-суставными проявлениями находят нестероидные противовоспалительные средства системного/местного действия (Нимесулид, Диклофенак, Кетопрофен, Целекоксиб, Ибупрофен, Мелоксикам, Вольтарен) в стандартных терапевтических дохах.
С целью купирования вазоспазма и нормализации текучести крови показано назначение сосудорасширяющих средств в виде блокаторов кальциевых каналов (Нифекард, Кальцигард ретард, Кордафен, Кордипин ретард, Нифедекс) и препаратов- антиагрегантов (Курантил, Аспирин кардио, Пентоксифиллин, Кардиомагнил). При непереносимости/противопоказаниях блокаторов кальциевых каналов могут использоваться препараты других групп: Теразозин-Тева, Дитамин, Доксазозин. Для нормализации коронарного кровообращения — Курантил, Кавинтон Эуфиллин, Дипиридамол, Теофиллин. Для купирования воспаления/нормализации местного кровообращение назначаются препараты, воздействующие на стенку кровеносных сосудов: Теониколовая, Гепариновая, Бутадионовая, Троксевазиновая мазь и Мадекассол в виде мази, крем Афлодерм, Молескин. С целью улучшения микроциркуляции могут назначаться Милдронат, Пиаскледин, Мадекассол, Эскузан.
При хроническом течении/невысокой активности воспалительного процесса на фоне поражения кожи и суставов могут назначаться аминохинолиновые производные (Делагил, Плаквенил). При склонности к тромбозам — Гепарин низкомолекулярный и антиагреганты (Курантил). При поражении органов ЖКТ назначаются протеолитические ферменты (ДНК-аза, Химотрипсин, Трипсин).
На стадии развития склеротических процессов в соединительной ткани кожи/суставов назначаются ферментные препараты (Лидаза, экстракт плаценты, Актиногиал, Коллализин) и биогенные стимуляторы, которые способствуют разрешению склероза (Стекловидное тело, Экстракт алоэ, Гумизоль, Спленин). Показана витаминотерапия (группы В, никотиновая кислота, вит. А, Е, С) или комплексные витаминно-минеральные препараты (Витрум, Супрадин и др.). В периоды обострений могут проводиться экстракорпоральные методы гемокоррекциии (гемосорбция, плазмаферез, каскадная фильтрация плазмы).
Во время ремиссии коллагенозов может быть рекомендована физическая реабилитация: ЛФК, лекарственный электрофорез, ультразвук, ультрафонофорез, магнитотерапия, ДМВ-терапия, радоновые, углекислые, сероводородные лечебные ванны, санаторно-курортное лечение.
Коллагенозы – группа заболеваний, объединенных однотипными функционально-морфологическими изменениями со стороны соединительной ткани (главным образом, коллагенсодержащих волокон). Характерным проявлением коллагенозов является прогрессирующее течение, вовлечение в патологический процесс различных внутренних органов, сосудов, кожи, опорно-двигательной систем. Диагностика коллагенозов основана на полиорганности поражения, выявлении положительных лабораторных маркеров, данных биопсии соединительной ткани (кожи или синовиальных оболочек суставов). Чаще всего для лечения коллагенозов применяются кортикостероиды, иммунодепрессанты, НПВС, аминохинолиновые производные и др.
Общие сведения
Коллагенозы (коллагеновые болезни) – иммунопатологические процессы, характеризующиеся системной дезорганизацией соединительной ткани, полисистемным поражением, прогрессирующим течением и полиморфными клиническими проявлениями. В ревматологии к числу коллагенозов принято относить ревматоидный артрит, ревматизм, системную красную волчанку, системную склеродермию, узелковый периартериит, дерматомиозит, гранулематоз Вегенера и др. Эти заболевания объединены в единую группу на основании общего патоморфологического признака (фибриноидного изменения коллагена) и патогенетического механизма (нарушения иммунного гомеостаза).
Классификация коллагенозов
Различают врожденные (наследственные) и приобретенные коллагенозы. Врожденные соединительнотканные дисплазии представлены, в частности, мукополисахаридозами, синдромом Марфана, несовершенным остеогенезом, синдромом Элерса-Данлоса, эластической псевдоксантомой, синдромом Стиклера и др.
Приобретенные коллагенозы, в свою очередь, включают СКВ, склеродермию, узелковый периартериит, дерматомиозит, ревматоидный полиартрит, синдром Шегрена, ревматизм, системный васкулит, диффузный эозинофильный фасциит и др. Из них первые четыре нозологические единицы причисляют к большим коллагенозам, отличающимся истинно системным характером поражения и тяжестью прогноза; остальные – к малым коллагеновым болезням. Также принято выделять переходные и смешанные формы диффузных заболеваний соединительной ткани (синдром Шарпа).

Причины коллагенозов
Врожденные коллагенозы обусловлены наследственным (генетическим) нарушением структуры коллагена или обмена веществ. Менее изучена и понятна этиология приобретенных системной заболеваний соединительной ткани. Она рассматривается с точки зрения мультифакторной иммунопатологии, обусловленной взаимодействием генетических, инфекционных, эндокринных факторов и влияний внешней среды. Многочисленные исследования подтверждают связь между конкретными системными заболеваниями соединительной ткани и носительством определенных HLA-антигенов, главным образом, антигенов гистосовместимости II класса (HLA-D). Так, системная красная волчанка ассоциирована с носительством DR3-антигена, склеродермия - А1, В8, DR3 и DR5-антигенами, синдром Шегрена - с HLA-B8 и DR3. В семьях больных коллагенозами, чаще, чем в популяции в целом, системные заболевания регистрируются среди родственников первой степени родства.
В отношении инфекционных агентов, причастных к развитию коллагенозов, до сих пор ведутся научные исследования. Не исключается инфекционно-аллергический генез диффузных заболеваний соединительной ткани; рассматривается возможная роль внутриутробных инфекций, стафилококков, стрептококков, вирусов парагриппа, кори, краснухи, паротита, простого герпеса, цитомегаловируса, Эпштейна-Барр, Коксаки А и др.
Следует отметить связь коллагенозов с изменениями эндокринно-гормональной регуляции: с началом менструального цикла, абортами, беременностью или родами, климаксом. Внешнесредовые факторы, как правило, провоцируют обострение скрыто протекающей патологии либо выступают триггерами возникновения коллагенозов при наличии соответствующей генетической предрасположенности. Такими пусковыми механизмами могут являться стресс, травма, переохлаждение, инсоляция, вакцинация, прием лекарств и пр.
Патогенез и патоморфология коллагенозов
Патогенез коллагенозов можно представить в виде следующей общей схемы. На фоне бактериально-вирусной сенсибилизации организма формируются патогенные иммунные комплексы, которые оседают на базальной мембране сосудов, синовиальных и серозных оболочках и провоцируют развитие неспецифического аллергического воспаления. Эти процессы вызывают аутоаллергию и аутосенсибилизацию к собственным тканям, нарушение клеточного и гуморального факторов иммуногенеза, гиперпродукцию аутоантител к ядрам клеток, коллагену, эндотелию сосудов, мышцам.
Извращенные иммунные, сосудистые и воспалительные реакции при коллагенозах сопровождаются патологической дезорганизацией соединительной ткани. Патоморфологические изменения проходят 4 стадии: мукоидного набухания, фибриноидного некроза, клеточной пролиферации и склероза.
Коллагенозы сопровождаются различными патологоанатомическими изменениями, однако все заболевания объединяет диффузное вовлечение в патологический процесс соединительной ткани организма, которое может встречаться в различных сочетаниях. Так при узелковом периартериите преимущественно поражаются сосуды мышечного типа, что приводит к рубцеванию и запустеванию последних, поэтому в клиническом течении нередко отмечаются аневризмы сосудов, кровоизлияния, кровотечения, инфаркты. Для склеродермии типично развитие распространенного склероза (поражения кожи и подкожной клетчатки, пневмосклероза, кардиосклероза, нефросклероза). При дерматомиозите преобладает поражения кожи и мышц, а также расположенных в них артериол. Системная красная волчанка характеризуется полисиндромным течением с развитием дерматоза, полиартрита, синдрома Рейно, плеврита, нефрита, эндокардита, менингоэнцефалита, пневмонита, невритов, плекситов и пр.
Симптомы коллагенозов
Несмотря на многообразие клинико-морфологических форм коллагенозов, в их развитии прослеживаются общие черты. Все заболевания имеют длительное волнообразное течение с чередованием обострений и ремиссий, неуклонным прогрессированием патологических изменений. Характерна стойкая лихорадка неправильного типа с ознобами и профузными потами, признаки аллергии, необъяснимая нарастающая слабость. Общими для всех коллагенозов являются системный васкулит, мышечно-суставной синдром, включающий миалгии, артралгии, полиартриты, миозиты, синовиты. Часто отмечается поражение кожи и слизистых оболочек - эритематозная сыпь, петехии, подкожные узелки, афтозный стоматит и др.
Поражение сердца при коллагенозах может сопровождаться развитием миокардита, перикардита, миокардиодистрофии, кардиосклероза, артериальной гипертензии, ишемии, стенокардии. Со стороны органов дыхания отмечаются пневмониты, плевриты, инфаркт легкого, пневмосклероз. Почечный синдром включает в себя гематурию, протеинурию, амилоидоз почек, хроническую почечную недостаточность. Нарушения деятельности ЖКТ могут быть представлены диспепсией, желудочно-кишечными кровотечениями, приступами абдоминальных болей, симулирующими холецистит, аппендицит и др.
Полиморфизм клинической картины объясняется органоспецифичностью поражения при различных формах коллагенозов. Обострения диффузных заболеваний соединительной ткани обычно связаны с инфекциями, переохлаждением, гиперинсоляцией, травмами.
Диагностика коллагенозов
Основанием для предположения той или иной формы коллагеноза служит наличие классических клинико-лабораторных признаков. Типично появление в крови неспецифических маркеров воспаления: С-реактивного белка, повышение α2-глобулинов, фибриногена, серомукоида, СОЭ и др. Большое диагностическое значение имеет определение иммунологических маркеров, характерных для каждого заболевания: ЦИК, антинуклеарного и ревматоидного факторов, антител к одно- и двухспиральной ДНК, антистрептолизина-0, антител к ядерным антигенам, уровня комплемента и др. Нередко для постановки патоморфологического диагноза приходится прибегать к биопсии кожи, мышц, синовиальной оболочки суставов, почки.
Определенную помощь в диагностике коллагенозов может оказать рентгенологическое исследование костей и суставов, при котором выявляются общие (остеопороз, сужение суставных щелей), а также частные рентгенологические признаки (узурация суставных поверхностей при ревматоидном артрите, асептические некрозы суставных поверхностей при СКВ, остеолизы дистальных фаланг при склеродермии и т. п.). Для выявления характера и степени поражения внутренних органов используются ультразвуковые методы диагностики (ЭхоКГ, УЗИ плевральной полости, УЗИ почек, УЗИ органов брюшной полости), МРТ, КТ. Дифференциальная диагностика различных форм коллагенозов проводится ревматологом; при необходимости пациента консультируют другие специалисты: кардиолог, пульмонолог, иммунолог, дерматолог и др.
Лечение и прогноз коллагенозов
Течение большинства коллагеновых болезней прогрессирующее и рецидивирующее, что требует поэтапного, длительного, нередко пожизненного лечения. Чаще всего для терапии различных форм коллагенозов используются следующие группы препаратов: стероидные (глюкокортикоиды) и нестероидные противовоспалительные средства, цитостатики, аминохинолиновые производные, препараты золота. Дозировка и длительность курсов определяется строго индивидуально с учетом типа заболевания, остроты и тяжести течения, возраста и индивидуальных особенностей больного.
Для всех видов коллагенозов характерно хроническое прогрессирующее течение с многосистемным поражением. Назначение кортикостероидной или иммуносупрессивной терапии помогает уменьшить остроту клинических симптомов, привести к более или менее длительной ремиссии. Наиболее скоротечное развитие и тяжелое течение имеют так называемые большие коллагенозы. Гибель больных может наступить в результате почечной, сердечно-сосудистой, дыхательной недостаточности, присоединения интеркуррентной инфекции. Для профилактики обострений коллагенозов важно устранить очаги хронической инфекции, проходить диспансерное обследование, избегать избыточной инсоляции, переохлаждения и других провоцирующих факторов.
Читайте также:

