Нормы поведения медперсонала разрешение конфликтных ситуаций кратко
Обновлено: 02.07.2024
Медицинский конфликт, виды, основные функции, уровни противоречий. Решение ситуационных задач.
Эта статья в формате видеолекции здесь.
Конфликт (от латинского conflictus – столкновение) – одновременное столкновение разнонаправленных целей, интересов, позиций, мнений или взглядов субъектов взаимодействия, фиксируемых ими в жесткой форме.
Противоречия могут существовать длительные период, но при этом не перерастать в конфликт. Поэтому необходимо иметь в виду, что в основе конфликта лежат лишь те противоречия, причиной которых являются несовместимые интересы, потребности и ценности. Такие противоречия, как правило, трансформируются в открытую борьбу сторон, в реальное противоборство.
Медицинский конфликт – это, прежде всего, конфликт врача и пациента, когда присутствует несогласие с позицией друг друга. Основными факторами, влияющими на искажение информации в медицинском конфликте (и обусловленными в основном психологией каждого человека), являются:
- состояние стресса;
- недостаток информации об оппоненте, который восполняется домыслами, носящими обычно негативный характер;
- уровень мотивов конфликта: чем он выше (сохранение здоровья), тем выше степень искажения информации при общении (например, желание пациента вылечиться быстро и одной таблеткой);
- ограниченность кругозора (как пациента, так и врача).
Существуют также психологические причины конфликтов, такие как:
- Борьба за здоровье пациента
- Сильно развитый инстинкт драчливости, адреналиновый голод (пациенты – инициаторы конфликта)
- Страх болезни, смерти (ипохондрическое состояние пациента)
- Различия в целях (например, пациенты, которые не хотят выздоравливать, так как испытывают эмоциональную зависимость от жалости близких)
- Конфликт как проявление стресса
- Неудовлетворительные коммуникации (самая частая причина появления конфликта между врачом и пациентом; врач не умеет слушать пациента, не задает правильные (диагностические) вопросы; пациент перебивает врача, не дает задать вопрос)
- Различия в психологических особенностях (различная реакция у разных людей на возникающую ситуацию)
- Психологические установки (негативные установки в отношении друг к другу, недоверие врачам)
- Установление правил поведения (предполагают этику, взаимное уважение)
- Эмоциональные и когнитивные расстройства
Элементы конфликта можно разделить на 4 основные группы:
-социальный (связан с выполнением сторонами своих социальной ролей, а также с ожиданиями, требованиями и установками участников отношений);
-профессиональный (оценка эффективности и качества оказания медицинской помощи обеими сторонами);
-экономический (связан с финансовой составляющей медицинской услуги);
-правовой (правоотношения, участниками которых являются врач и пациент: их права и обязанности).
Каждая конфликтная ситуация имеет свои этапы развития, каждый из которых характеризуется процентным показателем возможности разрешения конфликта.
Для того, чтобы управлять конфликтом и разрешать его еще на начальном этапе, врачу необходимо понять, когда был совершен переход от процесса коммуникации к начальному этапу конфликта, что послужило поводом для этого и спокойно разобраться в сложившейся ситуации.
С точки зрения конфликтологии, все конфликты можно разделить на конструктивные и деконструктивные.
Деконструктивные конфликты:
отрицательные эмоциональные переживания, которые могут привести к различным заболеваниям;
- нарушение деловых и личных отношений между людьми, снижение дисциплины. В целом ухудшается социально-психологический климат;
- ухудшение качества работы, сложное восстановление деловых отношений;
- представление о победителях или побежденных как о врагах;
- временные потери: на одну минуту конфликта приходится 20 минут послеконфликтных переживаний.
При этом сам конфликт выполняет как негативные, так и позитивные функции.
К позитивным функциям относятся:
- Разрядка напряженности между конфликтующими сторонами;
- Получение новой информации об оппоненте;
- Сплочение коллектива организации при противоборстве с внешним врагом;
- Стимулирование к изменениям и развитию;
- Снятие синдрома покорности у подчиненных;
- Диагностика возможностей оппонентов.
Стоит также обратить внимание на стороны конфликта.
Субъект конфликта – это активная сторона, способная создать конфликтную ситуацию и влиять на ход конфликта в зависимости от своих интересов.
Участник конфликта может сознательно (или не вполне сознавая цели и задачи противостояния) принять участие в конфликте, а может случайно или помимо своей воли быть вовлеченным в конфликт.
Таким образом, участники конфликта могут быть прямыми и косвенными (последние представляют определенные силы, преследующие в чужом конфликте свои интересы; зачастую в их роли выступают родственники пациента). Они могут:
- Провоцировать конфликт и способствовать его развитию;
- Содействовать уменьшению интенсивности конфликта или полному его прекращению (часто эту роль выполняет руководство лечебно-профилактического учреждения);
- Поддерживать ту или иную сторону, или обе стороны одновременно.
Выделяют таких косвенных участников, как: провокаторы, консультанты, сочувствующие, примирители.
Для погашения конфликта необходимо выделить провокаторов и исключить их из конфликтной ситуации, а консультантов и примирителей привлечь к разрешению конфликта.
В зависимости от того, каким образом в процессе коммуникации ведет себя человек, можно выделить следующее ролевые разновидности поведения:
- Сам субъект, какой он есть в действительности;
- Субъект, каким он видит самого себя;
- Субъект, каким он видится другому (человек гибкий, умеет подстраиваться под эмоциональные и коммуникативные ожидания окружающих).
Способность подстраиваться под другого человека расширяет коммуникативные возможности, и при наличии такой способности у одной из сторон, значительно уменьшается риск возникновения конфликтной ситуации.
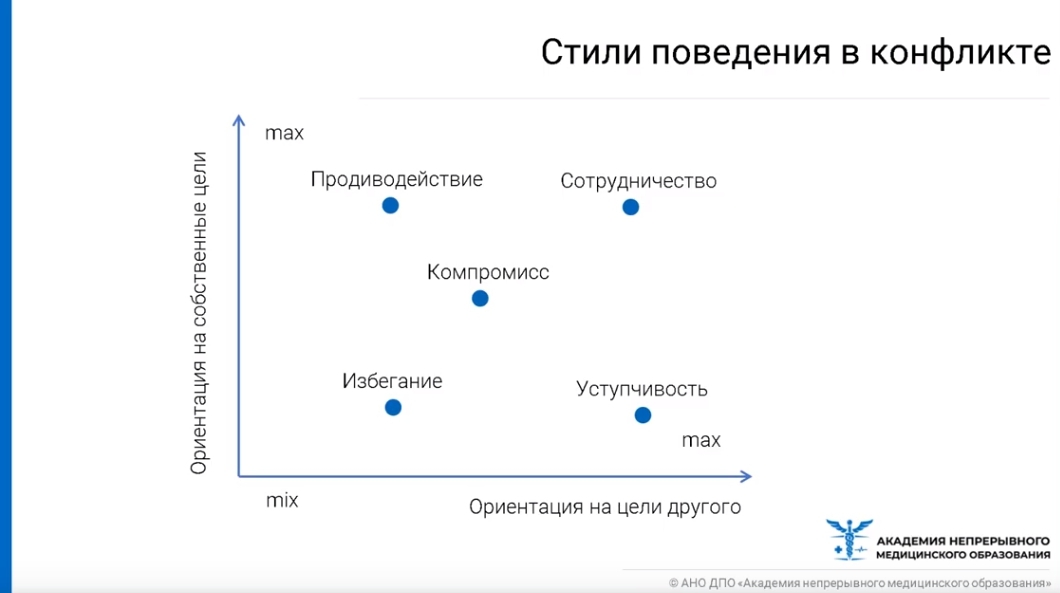
С точки зрения стилей поведения в конфликте, а также с позиций ориентации на собственные цели и цели другого человека, существует 5 различных вариантов поведения:
- противодействие (человек максимально ориентирован только на собственные интересы, не учитывает интересы другого человека; часто встречается у людей с упомянутым выше адреналиновым голодом);
- сотрудничество (интеллектуальный и достаточно длительный процесс, когда обе стороны максимально ориентируются на цели друг друга);
- компромисс (предполагает готовность пожертвовать частью своих интересов, если противоположная сторона поступит так же);
- избегание (человек не преследует своих целей, при этом также отсутствует заинтересованность в целях других людей);
- уступчивость (максимальная ориентированность на цели другого человека с пренебрежением к своим; такая модель поведения часто встречается во взаимоотношениях с близкими либо с вышестоящими людьми/начальством).
Конфликты в медицине, так же как и в других отраслях, происходят на трех уровнях противоречий:
- высший: система здравоохранения – общество;
- средний: учреждения здравоохранения (администрация) – медицинский персонал;
- низший: медицинский персонал – пациенты (и их родственники).
- Социально-трудовые конфликты, забастовки, митинги, пикетирование;
- Закрытие участковых больниц;
- Недостаток денежных средств на лекарственное обеспечение и оборудование;
- Недовольство медицинского персонала уровнем вознаграждения своего труда. Это заставляет искать дополнительные заработки, что снижает качество работы).
Субъективные конфликты (этот тип конфликта часто связан с несовпадением ожиданий пациента с реальностью) часто возникают из-за несоответствующего представления о должном поведении медицинского персонала (грубость, неучтивость), проведении процедур (нерегулярность, непунктуальность, халатность), санитарно-гигиенических условиях нахождения в стационаре (грязь, шум, запах), неправильной диагностики или неправильного назначения терапии.
Существуют также нереалистичные конфликты, которые имеют цель открытого выражения накопившихся отрицательных эмоций, обид, враждебности, — когда острое конфликтное взаимодействие становится не средством достижения конкретного результата, а самоцелью. Этот конфликт нередко обусловлен предвзятым отношением пациента к медицинской службе в целом или к отдельному врачу в частности (в таком случае врачу необходимо дать пациенту возможность выговориться, избавиться от эмоционального груза; врач должен выразить свое понимание и согласие, не вовлекаясь в ситуацию эмоционально, а уже потом брать инициативу в свои руки).
В 99% случаев при вынесении разрешения конфликта на уровень судебного разбирательства, суд выигрывает пациент! Именно поэтому так важно разрешить конфликт еще на досудебном уровне.
Первое, с чего начинается разрешение любых конфликтных ситуаций, это признание существующих между оппонентами противоречий. После этого необходимо определить предмет спора, очертить границы взаимных претензий и выявить позиции сторон.
Правильное поведение в напряженной конфликтной ситуации строится из 2 фаз.
Фаза 2. Перестройка поведения партнера.
Дайте партнеру выговориться и сделайте паузу (техника выравнивания напряжения). Скажите о том впечатлении, которое производят на вас слова партнера, а также о состоянии: а) своем, б) партнера. Подчеркните свою общность с партнером, значимость мнений и суждений партнера для вас. Обратитесь к фактам. В случае вашей неправоты немедленно признайте ее и предложите выход из ситуации. Сохраняйте самообладание, ведите себя корректно и даже подчеркнуто вежливо. Если партнер слабее вас или имеет более низкий статус, покажите ему, что вы понимаете его состояние.
Данная тема также рассматривается на наших курсах повышения квалификации и переподготовки врачей и среднего медицинского персонала.
Подобные жалобы на кардиолога от пациентов случаются систематически, это слышат и другие доктора.
Доктор успокоила пациентку, предложила схему лечения и контроля. Назначила повторную явку.
- Оцените ситуацию с точки зрения конфликта и модели поведения участников конфликта.
- Какие коммуникативные и клинические ошибки были допущены кардиологом?
- Ваши предложения по разрешению данной ситуации?
- Оцените рекомендации кардиолога с точки зрения клинической фармакологии?
Ответ:
Врачу в подобной ситуации нужно в первую очередь выслушать пациента, дать ему выговориться. Обратить внимание на то, что выписанные препараты были в явно завышенной дозировке – с этим и связана низкая частота сердечных сокращений; предложить снизить дозировку принимаемых лекарственных препаратов (Беталок Зок 25 мг и Эналаприл 10 мг). Препарат Ивабрадин необходимо отменить, т.к. этот лекарственный препарат относится к группе бета-блокаторов, второй линии применения, и назначение его в данной ситуации противопоказано. Участковый врач выслушала пациентку, успокоила ее и объяснила всю ситуацию; назначила повторную явку через неделю.
Самая главная коммуникативная ошибка кардиолога заключалась в том, что она ссылалась на свой личный опыт и опыт родственников. Не стоит забывать, что подбор лекарственного препарата для каждого пациента строго индивидуален и основан на клинико-лабораторных данных; ссылка на чей-то опыт в этой ситуации неуместна. Клиническая ошибка кардиолога в том, что она не уменьшила дозировку препаратов Беталок Зок и Эналаприл, назначила дополнительно Ивабрадин, а также не послушала сердце и не измерила АД.
Участковый врач разъяснила всю ситуацию пациентке, снизила ее эмоциональное напряжение и не допустила развитие конфликта дальше (если бы пациентка обратилась с жалобой на кардиолога к глав.врачу).
- Ваше предложение для разрешения данной ситуации?
Ответ:
В данном случае наблюдается скрытый конфликт между участковым врачом и родственником пациентки, разрешившийся благополучно (благодаря повторному обращению пациентки), в связи с тем, что информация о недопустимом поведении врача была ложной.
Второй конфликт, также скрытый, - между руководством учреждения и участковым врачом, т.к. доктор неоднократно подходила к заместителю главного врача и главному врачу с просьбой разобраться в сложившейся ситуации, но руководство держало врача в неведении.
Какие существовали способы разрешения данного конфликта, с позиции участкового врача?
1) врач сразу же после получения жалобы с ложной информацией могла обратиться к главному врачу и отказаться от ведения данного пациента.
2) врач могла подать жалобу на пациентку на административное взыскание за клевету и ложные обвинения (самый проигрышный вариант, так как суд вероятнее всего был бы проигран врачом).
3) именно так, как все сложилось в реальности (наиболее предпочтительный способ);
Ситуация №3:
К врачу обратилась семейная пара в возрасте около 60 лет. Активно-агрессивная жена комментировала состояние своего молчаливого мужа, который болел уже около месяца, температура 38 градусов, сильный кашель. Пациент принимал на этот момент Сумамед 2-й день. Доктор назначила ФЛГ и анализы. В легких выслушивались сухие хрипы. Было назначено лечение. Врач пообещала позвонить, если на ФЛГ будет воспаление легких, и скорректировать лечение.
- Разберите ситуации с точки зрения допущенных врачом и заместителем главного врача ошибок.
- Как этой ситуации можно было избежать?
Ответ:
Во-первых, с точки зрения лечебного процесса сам пациент либо его родственник должен был прийти за флюорограммой и записаться на повторный прием на следующий день либо через день, чтобы узнать результаты ФЛГ.
Во-вторых, с точки зрения процесса коммуникации, после обещания позвонить в случае, если на ФЛГ будет отклонение от нормы, врачу было необходимо получить обратную связь от жены пациента (убедиться, что она поняла, что звонок от доктора будет только в случае, если у пациента воспаление легких). А также врач должен был указать время, когда именно будет совершен звонок (во второй половине дня, после получения результатов ФЛГ).
Что касается заместителя главного врача, с точки зрения управленческих решений, такое поведение (предъявлять обвинения, предварительно не разобравшись в ситуации) недопустимо. Логичным решением в данном случае является просьба со стороны заместителя главного врача к доктору объяснить сложившуюся ситуацию.
Ситуация №4:
Пациент в возрасте 60 лет обратился к доктору с жалобами на тревожное состояние, врач назначила лекарственный препарат Анвифен (только что приходил медицинский представитель компании и сказал, что препарат назначается без рецепта).
У пациента также были жалобы на организацию работы поликлиники (никто не мог сказать, кто его участковый врач, и каждый раз он ходил к разным докторам). Врач посоветовала обратиться к начальнику по медицинской части и выяснить этот вопрос.
- Ваше предложение для разрешения данной ситуации?
Ответ:
Конфликт в данном случае возник между врачом и пациентом; причиной конфликта послужило то, что врач был неправильно сориентирован медицинским представителем относительно условий отпуска лекарственного препарата Анвифен. Эта ситуация говорит о том, что перед назначением лекарственного препарата пациенту, необходимо проверять информацию, озвученную медицинским представителем, чтобы не попасть в описанную выше конфликтную ситуацию.
- Ваше предложение для разрешения данной ситуации?
Ответ:
В первую очередь необходимо было предложить пациенту пройти к доктору, к которому он был записан на 16.30, а уже потом подойти к опоздавшему врачу, после чего врач должен был принять пациента вне очереди, предварительно извинившись перед другими пациентами.
Выяснилось, что она консультировалась по телефону со знакомой, которая работает в реанимации. Та рекомендовала антибиотики. Бабушка угрожала написать жалобу, если врач не выпишет Азитромицин. Педиатр ответила, что у ребенка вирусная этиология заболевания, и антибиотики бесполезны; рекомендовала для начала сделать общие анализы крови и мочи, но не убедила бабушку, потому что на следующий день на доктора поступила жалоба главному врачу.
- Ваше предложение для разрешения данной ситуации?
Ответ:
С точки зрения клинической ситуации врач-педиатр полностью права; с точки зрения коммуникативного навыка, педиатр не смогла убедить бабушку ребенка в том, что назначаемое ею лечение верное.
За здоровье ребенка в первую очередь отвечают родители (а не бабушка), поэтому общаться (по вопросам лечения) врачу необходимо было именно с ними. Что касается аргументов против назначения антибиотиков, необходимо было обратить внимание на то, что знакомы врач бабушки работает в реанимации, где находятся тяжело больные люди, которым в 100% случае необходимы антибиотики; привести аргументы в пользу назначенного врачом лечения и сослаться на авторитет главного педиатра (в том, что при данном заболевании ребенку рекомендована противовирусная и иммуномодулирующая терапия, а также жаропонижающие лекарственные препараты). Только в случае, если заболевание даст осложнения и у ребенка появится бактериальная клиника, необходимо назначать антибиотики.
- Ваше предложение для разрешения данной ситуации?
Ситуация №8:
Пациентка опоздала на прием к врачу на 40 мин., у врача уже был пациент и еще 2 человека, прием шел по расписанию. Пациентка сказала в очереди, что она опоздала и сейчас зайдет к врачу, другие пациенты возмутились, так как все пришли по времени и никто ее пропускать не собирается. Начался конфликт. Как только пациент вышел из кабинета, она ворвалась к врачу, врач начал ее принимать, но вошли другие пациенты и конфликт перешел на доктора.
- Ваше предложение для разрешения данной ситуации?
Ответ:
В таком случае есть только одно правило: врач принимает опоздавших пациентов только после того, как примет всех остальных, пришедших по записи вовремя.
Врач оказался неправ, так как должен был объяснить пациентке, что сможет принять ее только после окончания приема, уже в свое личное время, либо она может записаться на прием в любой другой день.

Как эффективно решать конфликты в медицине? Всегда ли суд или мирные переговоры – выход? Как завершить медицинский конфликт юридически? Попробуем разобраться.
По времени возникновения и разрешения медицинские конфликты можно условно разделить на несколько стадий.
Первая: возникновение конфликта. Например, пациент поругался с администратором клиники, с врачом в кабинете во время приема, активно выразил свое недовольство (пожаловался заведующему отделением, главврачу).
Чаще всего на этой стадии участие штатного юриста медучреждения минимально. Ситуация в целом не требует его контроля, однако, если ее не устранить, не завершить таким образом, чтобы это было понятно пациенту (например, пообещать разобраться с грубостью администратора и впоследствии довести до сведения пациента, что администратору сделано письменное замечание или объявлен выговор), конфликт может продолжиться в более серьезном формате.
Руководителям медицинских организаций (или их структурных подразделений) в конкретном вопросе поможет работа с пациентом в рамках бесконфликтных техник общения.
Такие техники помогут нивелировать недовольство и агрессию на начальной стадии, а также выяснить конкретику и истинный интерес пациента.
Вторая: рассмотрение претензии. После подачи письменной претензии в адрес медицинской организации спор (конфликт, недовольство) переходит в официальную юридическую плоскость. Во-первых, начинает исчисляться срок на направление ответа в соответствии со ст. 22 Закона о защите прав потребителей. Во-вторых, у медучреждения возникает обязанность провести врачебную комиссию в рамках организации внутреннего контроля качества и безопасности медицинской деятельности (см. п. 4.24 Приложения к приказу Минздравсоцразвития России от 5 мая 2012 г. № 502н) и составить соответствующий акт, с которым также может ознакомиться пациент.
В подавляющем большинстве случаев рассмотрение претензии, на которое отведено 10 дней, проходит кулуарно в кабинетах медучреждения, без привлечения пациента, а его итогом становится юридически выверенный письменный ответ со ссылками на нормы законов, порядков, стандартов и клинических рекомендаций (в меньшей степени), а чаще следует формальный отказ в удовлетворении претензии.
В этом случае медицинский конфликт, по сути, никак не решается, и стороны понимают, что вскоре последует суд. Любопытно, что многие медработники после получения письменной претензии не хотят общаться с пациентом и выяснять суть жалобы. В моей практике лишь двое из 10 главврачей сочли необходимым пообщаться лично с пациентом перед вручением письменного ответа на претензию либо в процессе его подготовки. А ведь именно на данном этапе медицинская организация может убедиться в верности выводов, соответствии медицинской документации реальной ситуации, понять истинные мотивы и цели пациентов, не говоря уже о том, что это впоследствии поможет юристу в суде более эффективно работать в рамках слушания дела.
Чтобы решить конфликт на данной стадии, необходимо обладать не только профессиональными медицинскими компетенциями, но и навыками бесконфликтного общения с пациентом. Зачастую уже на этой стадии к разрешению ситуации привлекают профессионального медиатора (особенно при наличии вины медучреждения либо других нарушений) либо штатного специалиста клиники, имеющего компетенции медиатора.
Третья: судебная стадия. Рассмотрение любого медицинского спора в суде – самая сложная, формализованная и, как правило, длительная и затратная процедура. Чаще всего ни пациенты, ни медучреждения не задумываются, во сколько им обойдется конкретный иск, полагая исчерпывающими расходы на адвоката (судебного юриста) и проведение судебной медицинской экспертизы. Однако в реальности расходы могут возрасти на порядок за счет сопутствующих судебных дел (оспаривание штрафов и результатов проверки по жалобам пациентов), неустойки и штрафов в рамках Закона о защите прав потребителей, репутационных потерь клиники (или конкретного врача).
При этом не всегда медицинский конфликт можно (и нужно) решать в рамках примирительных процедур, минуя судебную стадию рассмотрения дела. Особенно это касается сложных случаев, требующих высокой квалификации медицинских экспертов, либо если создается прецедент.
Обратиться за процедурой медицинской медиации можно как на стадии поступления первичной претензии пациента, так и уже во время нахождения иска на рассмотрении суда.
Запросов на проведение процедуры медиации в рамках исполнительного производства по медицинским делам нет.
Таким образом, полагаю, что обращаться к профессиональному медиатору для помощи в разрешении медицинского конфликта целесообразно, только если:
- обе стороны нацелены на конструктивный диалог;
- одна сторона готова обсуждать условия соглашения, а другая сомневается;
- основная цель – нахождение грамотного юридического выхода из конфликта – заключение медиативного соглашения, исключающего все варианты судебного развития ситуации в дальнейшем;
- преследуется побочная цель сохранить лояльность пациента к клинике, обратить внимание суда на недобросовестное поведение одной из сторон конфликта.
Безусловно, любой профессиональный медиатор, получивший соответствующие компетенции в рамках повышения квалификации и переподготовки, может организовать проведение процедуры медиации любого направления. Однако медицинская медиация имеет особенности – касающиеся, в частности, сохранения врачебной тайны, объема сведений, который необходимо (и достаточно) указать в соглашении, а также определения того, какие моменты из практики медицинских конфликтов стоит включать в текст соглашения (например, если есть острые вопросы сохранения репутации медучреждения).
В заключение отмечу три основных способа разрешения медицинских конфликтов: разрешение текущих споров в рамках формирования в медицинской организации бесконфликтной среды общения с пациентами; грамотная работа на стадии разрешения письменной претензии в рамках проведения досудебных и внесудебных процедур, включая медиацию; а также судебное рассмотрение медицинского дела. Отдать предпочтение, на мой взгляд, стоит альтернативным способам урегулирования спора, однако при всех их преимуществах иногда не стоит пренебрегать кардинальным путем разрешения конфликта в виде получения важного как для медицинской организации, так и для пациента судебного решения.
Для того, чтобы понять, что есть конфликт между пациентом и медсестрой, врачом, медицинской организацией, есть смысл познакомиться с двумя сложившимися в теории подходами оценки конфликта.
I подход (негативный). Сторонники данного подхода оценивают конфликт исключительно как столкновение (борьбу) противоположных мнений, интересов, позиций. Конфликт между врачом и пациентом в этом случае расценивается как исключительно деструктивное явление, поэтому лучше худой мир, чем добрая ссора.
II подход (позитивный). Приверженцы данного подхода воспринимают конфликт и относятся к нему как к системе отношений, взаимодействию субъектов с различными позициями, установками. Конфликт, с их точки зрения, – это неотъемлемая составляющая развития общественных связей и отношений, естественная составляющая взаимодействия людей.
С практической точки зрения знание данных подходов позволяет выработать правильный настрой по отношению к любому конфликту, происходящему в коллективе либо за его пределами.

Правила поведения клиники в любом конфликте с пациентом
Для того чтобы между врачом и пациентом не возникали конфликты или возникали как можно реже, медицинским работникам необходимо соблюдать несколько простых правил:
А. Не надо откладывать разбор жалобы, претензии, выражения недовольства. Это самый верный способ усугубить конфликт, укрепить обиду человека. Одна из самых неприятных и оскорбляющих достоинство человека ситуаций в общении – это демонстрация безразличия к личности человека, его проблемам. А поскольку врачи работают с самым ценным, что есть у человека, – с его жизнью и здоровьем, то здесь равнодушие воспринимается еще острее.
В. Каждый врач должен уяснить себе правила поведения: клиника – это не место, где учат, воспитывают и оценивают, это место, где помогают восстановить здоровье и начать лучше жить. Одна из самых опасных и деструктивных привычек врача – склонность к унизительным для пациентов замечаниям. Учить, воспитывать и давать оценки поведения – это не только бестактно и невежливо, но еще и гарантия того, что к такому врачу больше не придут. Никому не нравится чувствовать себя в роли ученика под грозным взглядом учительницы, никому не нравится оправдываться перед чужим человеком, и уж тем более никто не будет платить за эти ощущения собственные, кровно заработанные деньги.
Бывают ситуации, когда пациент по непонятным для врача причинам не соблюдает его рекомендации, не выполняет назначения – и с этим связано недостижение эффекта лечения.
В такой ситуации врачу можно использовать следующий алгоритм беседы:

Е. Врачу необходимо слушать и слышать, уважая право пациента иметь свою точку зрения на происходящее независимо от того, поддерживает он ее или нет.
Чего категорически нельзя делать в конфликте врача с пациентом:
1) безразлично относиться к проблеме пациента;
3) демонстрировать свое превосходство, вести себя высокомерно, надменно;
4) оценивать поведение и эмоции пациента словами, выражением лица;
5) заставлять пациента долго ждать.
Если конфликт все-таки возник, о тактике его разрешения читайте в наших следующих материалах.
Нарушение врачебной этики является частой причиной возникновения конфликтов. Последнее время этот вопрос все чаще поднимается на федеральном уровне. В 2012 году Президент Национальной медицинской палаты Леонид Рошаль предложил создать Кодекс профессиональной этики врача, ориентируясь на французский аналог подобного документа.Главные вопросыданного проекта - внимание к пациентам и защита интересов врачей. Согласно Кодексу, положения документа являются “обязательными для врачей, выполняющих свои профессиональные функции, а также для студентов высших медицинских учебных заведений”.
Кодекс этики Ульяновской области устанавливает правила, предусматривающие этические ценности и правила служебного поведения медицинских работников. Правила базируются на основных этических принципах:
1) Добросовестность (отсутствие злоупотребления своими должностными полномочиями);
2) Профессионализм (соблюдение принятых профессиональных стандартов);
3) Репутация (поддержание положительной репутации региона);
4) Открытость (получение полных и достоверных сведений);
5) Конфиденциальность (обеспечение сохранности информации);
6) Эффективность, сплоченность (коллективная работа, направленная на достижение высоких результатов);
7) Уважение (уважительное отношение, отсутствие дискриминации);
8) Ответственность (осознание ответственности за принятые профессиональные решения).
Действие настоящего Кодекса направлено на достижение социального благополучия региона.
Во многих регионах России действуют комитеты по этике, занимающиеся решением спорных вопросов. Приоритетные проблемы данных комитетов – проверка и контроль выполнения этических норм медицинскими и фармацевтическими работниками. Комитет на безвозмездной основе осуществляет этическую экспертизу.
Взаимоотношения врача и пациента – основная проблема медицинской этики. Врач обязан оказывать качественную и безопасную помощь. Врачебная этика охватывает не только вопросы, касающиеся отношений врач-больной, но и определяет норму поведения врача. При оказании медицинской помощи врач должен руководствоваться исключительно интересами пациента.
Сложность в разрешении этических споров заключается в том, что невозможно регламентировать все виды отношения врача и пациента. В первую очередь это проблемы доверия пациента, слаженной работы медицинских сотрудников, внимательное отношение врача.
Современные условия требуют от медицинских работников соблюдения действующих этических норм. Необходимо осуществлять профессионально-нравственные ориентации для формирования этических ценностей поведения медицинских работников. Периодическое напоминание медицинскому персоналу о существовании подобных правилсохраняет в коллективе приверженность к основам этики.
Медицинская деонтология - это совокупность этических норм выполнения медицинскими работниками своих профессиональных обязанностей.
Отношения медицинского работника и больного базируются на следующих принципах:
1. Любому работнику медицинской сферы должны быть присущи такие качества, как сострадание, доброта, чуткость и отзывчивость, заботливость и внимательное отношение к больному.
2. Медицинский работник в отношении к больным должен быть корректным, внимательным, однако он не должен допускать панибратства.
3.Медицинский работник должен быть специалистом высокой квалификации, всесторонне грамотным. Сейчас больные читают медицинскую литературу, особенно по своей болезни. Врач и медицинская сестра должны в такой ситуации профессионально и деликатно общаться с больным.
4. Большое значение имеет слово, что подразумевает не только культуру речи, но и чувство такта, умение поднять больному настроение, не ранить его неосторожным высказыванием.
5. Особое значение в медицинской профессии приобретают такие общечеловеческие нормы общения, как умение уважать и внимательно выслушать собеседника, продемонстрировать заинтересованность в содержании беседы и мнении больного, правильное и доступное построение речи.
6. Немаловажен и внешний опрятный вид медицинского персонала: чистые халат и шапочка, аккуратная сменная обувь, ухоженные руки с коротко остриженными ногтями.
7. Необходимо всегда помнить, что медику недопустимо без меры использовать парфюмерные и косметические средства. Сильные и резкие запахи могут вызвать нежелательные реакции: от нервного раздражения больного и различных проявлений у него аллергии до острого приступа бронхиальной астмы.
8. Тактика медицинского работника, его поведение всегда должны строиться в зависимости от характера больного, уровня его культуры, тяжести заболевания, особенностями психики. С мнительными больными необходимо обладать терпением; все больные нуждаются в утешении, но в то же время в твердой уверенности врача в возможность излечения. Важнейшей задачей медицинского работника является необходимость добиться доверия больного и неосторожным словом и действием не подорвать его в последующем.
Отношения медицинского работника с родственниками больного
Взаимоотношения медицинского работника с родственниками самая сложная проблема медицинской деонтологии. Если заболевание обычное и лечение идет хорошо допустима полная откровенность. При наличии осложнений допустим корректный разговор с ближайшими родственниками.
Отношения между медицинскими работниками предусматривают выполнения следующих правил.
1. Работа в отделении или в стационаре должна подчиняться строгой дисциплине, должна соблюдаться субординация, то есть служебное подчинение младшего по должности - старшему.
2. Нельзя критиковать или давать оценку действиям коллеги в присутствии больного. Замечания коллегам необходимо делать при необходимости с глазу на глаз, не подрывая их авторитета.
Если во время манипуляции медицинский работник сталкивается с непредвиденной ситуацией, техническими сложностями, аномалией развития, то он должен советоваться, вызвать старшего коллегу, при необходимости попросить его участие в дальнейшем ходе действий.
Взаимоотношения врачей со средним и младшим медицинским персоналом должно быть демократичным - они знают и слышат все.
Взаимоотношения медицинского работника и общества
Общий статус медицинского работника, особенность выполняемой им работы, требует высокой культуры и интеллигентности. Высокая культура медицинского работника неразрывно связано с чистотой его нравственного облика. Не будет хорошим врачом тот, кто не является хорошим человеком, человеком, который благожелательно относится к окружающим людям, понимает их горести и радости, в случаи нужды с готовностью помогает им словом и делом.
Читайте также:

