Несахарный диабет кратко и понятно
Обновлено: 05.07.2024
Популяционный скрининг несахарного диабета (НД) не рекомендуется (В3). Обязательное обследование на наличие центральной формы несахарного диабета (ЦНД) рекомендуется проводить у пациентов после перенесенных нейрохирургических вмешательств, черепно-мозговых травм, субарахноидальных кровоизлияний (В3). На всех этапах обследования следует исключать неадекватность жаждоощущения (С3).
Рекомендуется исключать НД при выявлении персистирующей гипотонической полиурии: выделение более 3 л или более 40 мл на 1 кг массы тела мочи в сутки; осмоляльность мочи менее 300 мОсм/кг или относительная плотность мочи менее 1005 г/л во всех порциях разовой мочи или анализа мочи по Зимницкому (В3). После подтверждения гипотонической полиурии рекомендуется исключение наиболее частых причин нефрогенного несахарного диабета (ННД) (В3). Для подтверждения НД рекомендуется одномоментное измерение осмоляльности мочи и осмоляльности/натрия крови. Гиперосмоляльность крови (более 300 мОсм/ кг) и/или гипернатриемия (более 145 ммоль/л) в сочетании с низкой осмоляльностью мочи (менее 300 мОсм/кг) соответствует диагнозу НД (В2). При отсутствии вышеуказанных диагностических маркеров, рекомендуется проведение пробы с сухоядением для исключения первичной полидипсии (ПП) (В2). Для дифференциальной диагностики ЦНД и ННД рекомендуется проведение теста с десмопрессином (В2).
При ЦНД рекомендуется проведение МРТ головного мозга с контрастированием (В3). При ННД рекомендуется исследование функции и структуры почек, исключение электролитно-метаболических нарушений (С3). При ПП рекомендется консультация врача-психиатра (В3).
Оценку компенсации ЦНД рекомендуется проводить не менее 1 раза в год у пациентов со стабильным течением заболевания (С4). При идиопатической форме ЦНД рекомендуется проведение МРТ головного мозга в динамике через 6 мес, 12 мес и далее ежегодно в течение 5-7 лет после дебюта заболевания (С4).
Классификация
Классификация несахарного диабета по степени тяжести представлена в табл. 3.

Таблица 2. Классификация несахарного диабета по этиологии

Таблица 3. Классификация НД по тяжести и степени компенсации
Этиология и патогенез
В большинстве случаев этиологию заболевания выявить не удается. Повышение чувствительности визуализирующих методик и осведомленность о воспалительной, аутоиммунной и сосудистой природе ЦНД позволяют уменьшить число его идиопатических случаев. В 8–50% случаев при ЦНД выявляются патологические изменения гипоталамо-гипофизарной области (опухоли, инфильтративные изменения и др.). Травмы гипоталамуса, ножки гипофиза, нейрогипофиза при открытых или закрытых травмах головного мозга и ЦНД, возникший после оперативного лечения опухолей гипоталамо-гипофизарной области, могут составлять до 6% и 35% общего числа больных ЦНД соответственно [1, 2]. ЦНД встречается у 15% больных с субарахноидальными кровоизлияниями [3]. Гистиоцитоз Лангерганса, саркоидоз, наследственный ЦНД и другие заболевания (см. табл. 1) составляют менее 15% [1, 2].
Наследственный (семейный) ЦНД составляет, по данным зарубежных авторов, около 5% всех случаев заболевания. Может проявляться как аутосомно-доминантное заболевание вследствие инактивирующих мутаций в гене AVP, приводящих к продукции препровазопрессина с измененной пространственной конформацией, не подлежащего дальнейшему транспорту и процессингу, который скапливается в секреторном аппарате крупноклеточных нейронов. Мутантный предшественник AVP стимулирует аутофагоцитарный процесс, вызывает нейротоксичность и потерю AVP-секретирующих нейронов. Наличия одного мутантного аллеля в данном случае достаточно для запуска этого процесса.
Подобные мутации в гене AVP описаны в последовательностях сигнального пептида, нейрофизина II и самого гормона. При аутосомно-доминантном ЦНД возраст дебюта заболевания широко варьирует в диапазоне от раннего детства до 20 лет, с медианой в 10 лет, что отражает различия в скорости дегенерации крупноклеточных нейронов. Продукция же AVP в мелкоклеточных нейронах, синтезирующих одновременно AVP и КРГ и транспортирующих его в область срединного возвышения, при этом не страдает, свидетельствуя о нейрональных различиях в процессинге или транскрипции мутантного предшественника гормона. При аутосомно-рецессивном ЦНД мутации гена AVP затрагивают аминокислотные последовательности, не участвующие в его внутриклеточном транспорте, а скорее всего, нарушающие его конечный процессинг, что не вызывает нейротоксичности и гибели крупноклеточных нейронов [4, 5].
Синдром Вольфрама (синоним: DIDMOAD синдром – аббревиатура от английских названий основных проявлений заболевания: несахарный диабет [Diabetes Insipidus], сахарный диабет [Diabetes Mellitus], атрофия зрительных нервов [Optic Atrophy], глухота [Deafness]) – является редким аутосомно-рецессивным, нейродегенеративным заболеванием. Проявления этого заболевания не всегда бывают полными, чаще этот синдром дебютирует сахарным диабетом и атрофией зрительных нервов на первой декаде жизни и ЦНД и глухотой – на второй. Могут также присоединяться и дополнительные симптомы, связанные с дилатацией мочевыводящих путей (вследствие снижения иннервации стенки мочевого пузыря), прогрессирующей атаксией с атрофией ствола головного мозга, атрофией гонад. Синдром Вольфрама – генетически гетерогенное заболевание, связанное в одних случаях с инактивирующими мутациями в гене WFSI (локусы р16.1 и q22–24 на хромосоме 4), который кодирует 890 аминокислотный гликопротеин (вольфрамин), обнаруживаемый в эндоплазматическом ретикулуме. В других случаях заболевание вызывается делециями в митохондриальном геноме [1, 6].
Врожденные анатомические дефекты развития среднего и промежуточного мозга, такие как септооптическая дисплазия, микроцефалия, голопрозэнцефалия, а также различной степени выраженности нарушения формирования гипофиза и гипоталамуса, могут быть связаны с наличием ЦНД, и следует отметить, что они не всегда имеют внешние признаки черепно-лицевых аномалий [1, 4].
Некоторые опухоли, такие как краниофарингиома, герминома или пинеалома, характеризуются первичным поражением супраселлярной базальной гипоталамической области (т.е. места отхождения ножки гипофиза от гипоталамуса), в связи с чем довольно часто сочетаются с ЦНД. При этом герминомы могут иметь очень маленький размер и не определяться на МРТ в течение нескольких лет от начала симптомов ЦНД. Ранняя диагностика герминомы возможна по определению в крови продуктов ее секреции альфа-фетопротеина и бета-субъединицы хорионического гонадотропина человека, причем последний может вызывать преждевременное половое развитие у мальчиков. Нейрогипофиз более чем в два раза чаще поражается метастазами, чем аденогипофиз, что связано с особенностями его кровоснабжения (артериальное, тогда как для аденогипофиза – венозное). Возникновение ЦНД у больного, имеющего в анамнезе онкологическое заболевание, в 90% случаев связано с метастазированием опухоли. Наиболее часто метастазируют в гипофиз рак молочной железы, легких, простаты и почек, а также лимфомы. Аденомы гипофиза вызывают клиническую картину ЦНД только в 1% случаев, тогда как развитие ЦНД при метастазах в гипофиз встречается в 40–60% случаев. Низкая частота ЦНД при аденомах гипофиза, по-видимому, обусловлена их медленным ростом, приводящим к постепенному вытеснению нейрогипофиза кзади и кверху, что способствует сохранению его функции. При метастазировании опухолей в гипофиз инфильтративный рост и преимущественное поражение нейрогипофиза обуславливают частое развитие ЦНД [1, 8].
В большинстве случаев, когда причиной ЦНД являются гранулематозные заболевания (гистиоцитоз Лангерганса, саркоидоз и др.), имеются другие системные проявления этих болезней, например, поражение костного скелета и легких. При гистиоцитозе Лангерганса и саркоидозе клиническая картина ЦНД наблюдается примерно у 30% пациентов. Редкими причинами гранулематозных заболеваний гипофиза являются туберкулез, сифилис и грибковые инфекции [9, 10].
Лимфоцитарный инфундибулонейрогипофизит (ЛИН) характеризуется утолщением ножки гипофиза и инфильтрацией задней доли гипофиза лимфоцитами, плазматическими клетками и эозинофилами. Может сочетаться с лимфоцитарной инфильтрацией аденогипофиза, что проявляется также дефицитом гормонов, синтезируемых в передней доле гипофиза. При этом заболевании выявляются антитела к различным структурам клеток гипофиза, но низкая специфичность этих антител и отсутствие стандартизированных методик не позволяют их использовать в диагностических целях. Заболевание нередко возникает при беременности и в послеродовом периоде. Гипофизит может быть частью IgG4-связанного синдрома и достаточно частым осложнением онкоиммунотерапии препаратами-ингибиторами иммунных контрольных точек (анти CTLA-4, анти PD-1) [1, 11].
В последнее время как отдельное заболевание распознается аутоиммунный ЦНД, который характеризуется утолщением ножки гипофиза и наличием антител к AVP-секретирующим клеткам гипоталамуса (AVPк-АТ). Титр AVPк-АТ имеет клиническое значение (рост титра антител связан с нарастанием проявлений полиурии), отражающее их патогенетическое действие на развитие ЦНД, но определение их имеет те же ограничения, что и антител к гипофизу при ЛИН. Предполагается, что ЛИН и аутоиммунный ЦНД являются частью одного патологического процесса, проявляющегося аутоиммунным поражением структур гипоталамо-гипофизарной области [1].
Синдром Шиена (синонимы: синдром Шиена-Симмондса, апоплексия гипофиза) представляет собой септико-эмболический или ишемический инфаркт гипофиза, спровоцированный выраженной гипотензией, массивным кровотечением, тромбоэмболией или сепсисом у женщин после родов, приводящий к гипопитуитаризму и дефициту AVP. Аналогичный синдром описан также при кровопотерях другого генеза, в том числе и у мужчин.
Синдром Шиена – нечастая причина ЦНД, и в последние годы встречается реже. Концентрационная способность почек нередко снижена у женщин с синдромом Шиена, что выражается в частичном дефекте осморегулируемой секреции AVP без выраженной полиурии. При этом заболевании у 35% и 40% пациенток обнаруживаются антитела к гипофизу и гипоталамусу соответственно, что может свидетельствовать об ошибочной диагностике синдрома Шиена при наличии лимфоцитарного гипофизита в непосредственном послеродовом периоде или о патогенетической роли аутоиммунитета в развитии этого синдрома, пусковым механизмом для которого явилась секвестрация антигенов при ишемическом некрозе тканей гипофиза [1, 12].
Причиной ЦНД также могут служить нарушения кровоснабжения нейрогипофиза системой нижней гипофизарной артерии, обнаруживаемые при оценке перфузии контрастного вещества в задней доле гипофиза, что может иметь место у 25% пациентов с идиопатической формой болезни. При нарушении кровоснабжения в бассейне средней мозговой артерии, наряду с различной неврологической симптоматикой, может наблюдаться ЦНД, осложненный адипсией, за счет ишемического повреждения осморецепторной области. В литературе описано возникновение ЦНД при серповидно-клеточной анемии, рассеянном склерозе, нейроинфекциях, синдроме Гийена-Барре, инфарктах и разрыве или клипировании аневризм головного мозга [1, 12].

Таблица 1. Причины центрального несахарного диабета [1]
ЦНД входит в группу заболеваний НД, которая объединяет заболевания, различные по патогенезу, но проявляющиеся общей симптоматикой полидипсииолиурии.
При НД, за исключением первичной полидипсии, абсолютная (отсутствие/снижение гормона в крови) или относительная (резистентность к действию гормона) недостаточность AVP проявляется снижением реабсорбции воды в почках и выделением большого количества неконцентрированной мочи, что приводит к дегидратации (дефициту внутриклеточной и внутрисосудистой жидкости), развитию гиперосмоляльности плазмы, активации осморецепторов гипоталамуса и возникновению жажды.
При первичной полидипсии (ПП) не выявляется какого-либо дефицита секреции или действия AVP. Причиной заболевания служат, как правило, снижение порога чувствительности центра жажды, т.е. пациент чувствует жажду при совершенно нормальной или даже сниженной концентрации электролитов/ осмоляльности крови, а также потребляет избыточное количество жидкости вследствие компульсивного (маниакального) желания пить, что может наблюдаться при манифестации различных психических расстройств. Объем циркулирующей жидкости в организме у таких пациентов повышен. Разведение крови проявляется снижением уровней электролитов/осмоляльности, что приводит к физиологическому блоку синтеза и секреции AVP и, таким образом, водному диурезу, целью которого является выведение лишней воды, поступившей в организм.
Гипоталамический несахарный диабет, гипофизарный несахарный диабет, нейрогипофизарный несахарный диабет, несахарное мочеизнурение.
Определение
Несахарный диабет — заболевание, характеризующееся неспособностью почек реабсорбировать воду и концентрировать мочу, имеющее в своей основе дефект секреции или действия вазопрессина и проявляющееся выраженной жаждой и экскрецией большого количества разведенной мочи.
Код по Международной классификации болезней 10-го пересмотра
- E23.2 Несахарный диабет.
- N25.1 Нефрогенный несахарный диабет
Эпидемиология
Распространенность несахарного диабета в популяции по различным источникам составляет 0,004–0,01%.
Профилактика
Профилактика не разработана.
Скрининг
Скрининг не проводят.
Классификация
- В клинической практике различают три основных типа несахарного диабета:
- центральный (гипоталамический, гипофизарный), обусловленный нарушением синтеза или секреции вазопрессина;
- нефрогенный (почечный, вазопрессин-резистентный), который характеризуется резистентностью почек к действию вазопрессина;
- первичная полидипсия: нарушение, когда патологическая жажда (дипсогенная полидипсия) или компульсивное желание пить (психогенная полидипсия) и связанное с этим избыточное потребление воды подавляют физиологическую секрецию вазопрессина, в итоге приводя к характерной симптоматике несахарного диабета, при этом при дегидратации организма синтез вазопрессина восстанавливается.
Также выделены и другие, более редкие, типы несахарного диабета:
- гестационный , связанный с повышенной активностью фермента плаценты — аргининаминопептидазы, разрушающей вазопрессин;
- функциональный: возникает у детей первого года жизни и обусловлен незрелостью концентрационного механизма почек и повышенной активностью фосфодиэстераз, что приводит к быстрой деактивации рецептора к вазопрессину и низкой продолжительности действия гормона;
- ятрогенный: к этому типу относят применение диуретиков, рекомендации потребления больших объемов жидкости.
По тяжести течения:
- легкая форма — выделение до 6–8 л/сут без лечения;
- средняя — выделение 8–14 л/сут без лечения;
- тяжелая — выделение более 14 л/сут без лечения.
По степени компенсации:
- компенсация — при лечении жажда и полиурия в целом не беспокоят;
- субкомпенсация — при лечении бывают эпизоды жажды и полиурии в течение дня, оказывающие влияние на повседневную деятельность;
- декомпенсация — жажда и полиурия сохраняются и при лечении заболевания и оказывают существенное влияние на повседневную деятельность.
Этиология
Центральный несахарный диабет
- аутосомно-доминантный;
- DIDMOAD-синдром (сочетание сахарного диабета и несахарного диабета, атрофии дисков зрительных нервов и нейросенсорной тугоухости — Diabetes Insipidus, Diabetes Mellius, Optic atrophy, Deafness).
◊ Нарушение развития мозга — септооптическая дисплазия.
- травма (нейрохирургические операции, черепно-мозговая травма);
- опухоли (краниофарингиома, герминома, глиома и др.);
- метастазы в гипофиз опухолей других локализаций;
- гипоксическое/ишемическое повреждение мозга;
- лимфоцитарный нейрогипофизит;
- гранулема (туберкулез, саркоидоз, гистиоцитоз);
- инфекции (врожденные цитомегаловирусная инфекция, токсоплазмоз, энцефалит, менингит);
- сосудистая патология (аневризма, мальформации сосудов);
- идиопатический.
Нефрогенный несахарный диабет
- Х-связанное наследование (дефект гена V2-рецептора);
- аутосомно-рецессивное наследование (дефект гена AQP-2).
- осмотический диурез (глюкозурия при сахарном диабете);
- метаболические нарушения (гиперкальциемия, гипокалиемия);
- хроническая почечная недостаточность;
- постобструктивная уропатия;
- лекарственные средства;
- вымывание электролитов из интерстиция почки;
- идиопатический.
Первичная полидипсия
- Психогенная — дебют или проявление неврозов, маниакального психоза или шизофрении.
- Дипсогенная — патология центра жажды гипоталамуса.
Патогенез
Клиническая картина
Основные проявления несахарного диабета — выраженная полиурия (выделение мочи более 2 л/м2 в сутки или 40 мл/кг в сутки у старших детей и взрослых), полидипсия (порядка 3–18 л/сут) и связанные с ними нарушения сна. Характерно предпочтение простой холодной/ледяной воды. Могут быть сухость кожи и слизистых, уменьшение слюно- и потоотделения. Аппетит, как правило, снижен. Систолическое артериальное давление (АД) может быть нормальным или немного пониженным при характерном повышении диастолического АД. Тяжесть заболевания, то есть выраженность симптомов, зависит от степени нейросекреторной недостаточности. При частичном дефиците вазопрессина клиническая симптоматика может быть не столь отчетлива и проявляться только в условиях питьевой депривации или избыточной потери жидкости (походы, экскурсии, жаркая погода). В связи с тем, что глюкокортикоиды необходимы почкам для выделения воды, не содержащей электролитов, симптомы центрального несахарного диабета могут маскироваться сопутствующей надпочечниковой недостаточностью, и в таком случае назначение терапии глюкокортикоидами приводит к манифестации/усилению полиурии.
Диагностика
Анамнез
При сборе анамнеза необходимо уточнять длительность и стойкость симптомов у пациентов, наличие полидипсии, полиурии, ранее выявленных нарушений углеводного обмена и наличие сахарного диабета у родственников.
Физикальное обследование
При осмотре могут быть обнаружены симптомы дегидратации: сухость кожи и слизистых. Систолическое АД нормальное или немного пониженное, диастолическое АД повышено.
Лабораторные исследования
Для несахарного диабета характерно увеличение осмоляльности крови, гипернатриемия, постоянно низкие осмоляльность (
Несахарным диабетом называют нарушение водно-солевого баланса, возникающее при сниженной секреции антидиуретического гормона (собственно несахарный диабет) либо при невосприимчивости ткани почек к воздействию этого гормона (нефрогенный несахарный диабет). Несахарный диабет характеризуется выделением большого количества мочи и сильной жаждой.
Основными причинами проявления несахарного диабета являются такие заболевания, как:
- черепно-мозговая травма
- опухоли головного мозга
- осложнение операций на головном мозге
- болезнь Хенда – Шюллера – Крисчена
- метастазы (чаще при опухолях легких и молочных желез)
- врожденные или приобретенные заболевания почек, например амилоидоз.
К основным симптомам, проявляющимся при несахарном диабете, можно отнести следующие:
- обильное мочеиспускание (до 3–15 л мочи в день);
- основной объем мочеиспускания приходится на ночное время;
- жажда и увеличение потребления жидкости;
- сухость кожных покровов, тошнота и рвота, судороги;
- психические нарушения (бессонница, эмоциональная лабильность, снижение умственной активности).
В типичных случаях диагностика несахарного диабета не представляет трудностей и основывается на:
- выраженной жажде
- объеме суточной мочи больше 3 л в сутки
- гиперосмоляльности плазмы (больше 290 мосм/кг, зависит от потребления жидкости)
- повышенного содержания натрия
- гипоосмоляльности мочи (100–200 мосм/кг)
- низкой относительной плотности мочи (
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Диета при несахарном диабете
Ограничение белков, а углеводы и жиры в достаточном количестве, ограничение поваренной соли до 5–6 г/сут.
В рацион включают овощи, фрукты, соки, молоко, молочнокислые продукты; для утоления жажды рекомендуют фруктовые напитки, компоты.
Хлорпропамид по 250–500 мг ежедневно.
Десмопрессин: таблетки для приема внутрь (минирин 0,1 и 0,2 мг) и капли для закапывания в нос (адиуретин, флаконы 5 мл).
Доза десмопрессина значительно варьирует между разными больными и не коррелирует с возрастом, массой и площадью поверхности тела, а также тяжестью заболевания несахарным диабетом.
Суточные дозы десмопрессина должны составлять в среднем 10–20 мкг 1 или 2 раза в день для взрослых и 5–10 мкг – для детей.
Как правило, в начале определяют реакцию больного на 1–2 капли препарата, вводимого вечером или на ночь, а затем постепенно увеличивают дозу вплоть до нормального диуреза.
Всасывание препарата со слизистой оболочки носа при инфекции верхних дыхательных путей или аллергическом рините с отеком уменьшается. В этом случае вместо капель в нос принимают таблетки.
При назначении в каплях для носа следует учитывать, что 1 капля препарата содержит 5 мкг десмопрессина.
Капли следует вводить поочередно в левую и правую ноздрю. Интервал между введением капель в одну и ту же ноздрю должен составлять приблизительно 5 минут.
Прогноз зависит от причины, вызвавшей несахарный диабет, и основного заболевания.
При несахарном диабете инфекционного происхождения возможно выздоровление.
К выздоровлению может привести также успешное удаление опухоли. Описаны случаи выздоровления после специфической терапии при несахарном диабете сифилитического, туберкулезного и малярийного происхождения.
Нередко заболевание продолжается всю жизнь, но при заместительной гормональной терапии возможно сохранение трудоспособности.
Прогноз для жизни у детей при нефрогенной форме несахарного диабета сомнителен.
Нефрогенный несахарный диабет – патология, характеризующаяся выработкой большого количества мочи с низким удельным весом на фоне изменения чувствительности почечной ткани к антидиуретическому гормону (АДГ). Симптомы включают полиурию, ноктурию, жажду, слабость, мышечные боли. Диагностика опирается на оценку удельного веса мочи, одновременное исследование осмолярности урины и плазмы, электролитных показателей, уровня глюкозы, АДГ. УЗИ почек, КТ, МРТ и генетическое тестирование иногда помогают определить причину патологии. Лечение направлено на коррекцию патогенетического фактора, выработку рационального пищевого и водного режима. Из медикаментов используют НПВС, диуретики.
МКБ-10
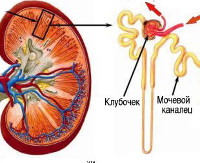
Общие сведения
Нефрогенный несахарный диабет (несахарное мочеизнурение, вазопрессин-резистентный диабет) встречается редко, встречаемость составляет 3 случая на 100 000 населения. Патология связана с неадекватной концентрационной функцией почек. Гендерные предпочтения у приобретенного варианта отсутствуют, существенные различия между распространенностью среди этнических групп не выявлены. На наследственные клинические варианты приходится 1-2% от всех случаев диабета центрального и ренального генеза. Поскольку врожденный тип заболевания относится к Х-сцепленным расстройствам, большинство случаев регистрируют у мужчин, женщины являются носительницами измененного гена, который передают сыновьям.

Причины
Причины несахарного диабета почечного генеза различаются у детей и взрослых. В детстве патологию обуславливает генетическая мутация, то есть, состояние чаще является врожденным. Наиболее распространенная форма развивается в результате повреждения в гене AVP-рецептора 2 (AVPR2) на хромосоме Xq28. Вторичный нефрогенный несахарный диабет формируется на фоне нефрологических и урологических заболеваний, может сопровождать опухоли: лимфому Беркитта, миелому, рак толстой кишки. Иногда причина остается неизвестной. Основные состояния, инициирующие расстройство:
- Первичный гиперпаратиреоидизм, альдостеронизм. Избыток паратиреотропного гормона, приводящий к отложению кальция в интерстициальных тканях почки, и гиперкальциемия нарушают восприимчивость рецепторов к вазопрессину. При первичном альдостеронизме (синдром Конна) низкий уровень калия сыворотки крови (гипокалиемия) в сочетании со стойкой гипертензией способствует интерстициальному склерозу, атрофии гломерулярного аппарата почки.
- Саркоидоз. Гиперчувствительность к витамину Д, развитие гиперкальциемии препятствуют реабсорбции отфильтрованной жидкости, поскольку длительно существующий высокий уровень кальция частично блокирует действие вазопрессина. Выраженность нефрогенного диабета коррелирует со степенью гиперкальциемии.
- Синдром Барттера. Гипокалиемия провоцирует интерстициальный склероз, чему также способствует усиленная выработка паратгормона. При синдроме Гительмана (частный случай синдрома Барттера) присутствует гипомагнезиемия (дефицит магния). Тяжесть заболевания зависит от длительности и выраженности гипокалиемии. Некоторые авторы считают, что синдромы имитируют нефрогенный диабет, поэтому рассматривают их отдельно.
- Серповидно-клеточная анемия. Деформированные эритроциты в гиперосмолярной среде приводят к ишемии медуллярной зоны, мелким точечным инфарктам ткани (гетерозиготный тип) или развитию тромбозов крупных сосудов (гомозиготный тип) с инфарктом почек. Нормальное взаимодействие рецепторов с АДГ утрачивается, вследствие чего вырабатывается много неконцентрированной мочи.
- Хроническая почечная недостаточность. Склероз медуллярного интерстиция порождает выраженную гипостенурию за счет создания осмотического градиента. В основе также лежит уменьшение доставки хлорида натрия к восходящей петле нефрона, поэтому полиурия встречается на ранних стадиях хронической болезни почек. Ренальная недостаточность развивается при многих патологиях: гломерулонефритах, поликистозе, постобструктивной уропатии.
Под воздействием нефротоксических факторов, например, на фоне длительного приема орлистата, цидофовира и офлоксацина нарушается чувствительность рецепторов к гормону. Действие вазопрессина блокируют лекарства на основе лития, применяемые психиатрами для лечения биполярного расстройства. Нефрогенный диабет регистрируют у 20% таких больных, при отмене почечная функция иногда восстанавливается. Преходящая несахарная полиурия также может развиваться во время беременности (1:30 000). Специалисты полагают, что плацента выделяет вещества, угнетающие выработку АДГ.
Патогенез
Здоровые почки поддерживают гомеостаз жидкости и электролитный баланс, регулируя объем и состав мочи в соответствии с физиологическими потребностями. Конечный состав урины определяется в собирательных трубочках. Водопроницаемость опосредуется аргинином-вазопрессином. Его выделение из нейрогипофиза обеспечивается сложной сигнальной сетью, которая включает осмосенсоры, баросенсоры и датчики объема. Доказана роль биологически-активного диуретического нейропептида – апелина в поддержании водного баланса за счет ингибирования высвобождения АДГ.
Аргинин-вазопрессин облегчает реабсорбцию воды с помощью аквапорина посредством активации рецептора вазопрессина V2, ответственного за водопроницаемость, что позволяет концентрировать мочу. Вода реабсорбируется путем осмотического равновесия и возвращается в системную циркуляцию. При несахарном нефрогенном диабете неспособность почек реагировать на АДГ приводит к функциональному дефициту аквапоринов (белки, составляющие водные каналы). У пациентов наблюдается постоянный аномальный диурез с выработкой большого объема разбавленной урины.
Классификация
Патология включена в общую классификацию несахарных диабетов, в которую входят центральный (гипофизарный) и собственно нефрогенный варианты заболевания, первичная полидипсия. Нарушение взаимодействия почек с АДГ (аргинин-вазопрессином) нефрогенного генеза разделяют на две группы:
- Первичный (врожденный, семейный) тип. Патологические изменения могут сопровождать любой этап передачи сигнала от аргинин-вазопрессина к рецепторам V2 (опосредуют диуретический ответ) до встраивания водных каналов, связаны с уменьшением количества рецепторов или чувствительности, нарушением взаимодействия с белками, свойствами водных каналов, врожденным укорочением петель нефронов.
- Вторичный (приобретенный) тип. Нефрогенный диабет развивается в ответ на нарушения электролитного состава плазмы крови (гиперкальциемию, гипокалиемию), под действием нефротоксических агентов или связан с приобретенными изменениями структуры и целостности почки (склероз мозгового вещества, уменьшение количества нефронов, обструкция, поликистоз).
Симптомы
Признаки могут варьироваться. Приобретенная форма почти всегда протекает легче, чем наследственная патология. При врожденном вазопрессин-резистентном диабете клиника выражена ярко, у большинства детей диагноз устанавливают на первом году жизни. Симптомы аутосомно-доминантного расстройства проявляются позднее, иногда после достижения 30-40-летнего возраста. Развитие симптоматики при вторичной форме у взрослых бывает медленным.
Преобладающим проявлением считается полиурия. Ежедневный объем выделяемой мочи относительно постоянный, но сильно отличается у разных пациентов (от 3 до 20 литров). Возникает изнурительная полидипсия (жажда), позывы на мочевыделение сохраняются ночью. Состояние сопровождается повышенной утомляемостью, апатией, мышечной слабостью. Если патология выражена умеренно, при возможности пить воду по потребности выраженные симптомы отсутствуют. Диагноз устанавливают после обследования по поводу низкой плотности урины.
При наследственных формах симптомы развиваются вскоре после рождения. Новорожденный не может сообщить о жажде, что приводит к обезвоживанию. Часто возникает гипертермия, сопровождающаяся судорогами, рвотой. Ребенок плохо набирает массу тела, беспокоен, отстает в умственном развитии. В старшем возрасте рвота и дефицит веса обусловлены большим количеством потребляемой жидкости – съеденная пища не усваивается, а желудок, перерастянутый водой, приводит к отсутствию аппетита.
Аналогичная симптоматика типична для пациентов с некоторыми психическими расстройствами (например, деменцией), которые не могут самостоятельно утолить жажду. Обезвоживание организма проявляется сухостью кожных покровов, потерей волос, головной болью. Нарушается работа кишечника, из-за недостаточного поступления воды больные испытывают трудности с дефекацией. При гидронефротической трансформации и обострении хронического пиелонефрита возможны боли в поясничной области, гипертермия. Выделяемая моча бесцветная, напоминает воду, специфический запах отсутствует.
Осложнения
Нефрогенный несахарный диабет может привести к аритмиям – нарушениям сердечной деятельности, различным по своему характеру и происхождению, что увеличивает риск летальности. Повторные эпизоды тяжелой дегидратации провоцируют судороги, повреждение головного мозга, задержку развития, а также физические и умственные нарушения. Дисфункция мочевого пузыря из-за перерастяжения вызывает затруднения при мочевыделении, чревата формированием пузырно-уретеральных рефлюксов.
Из-за хронического выделения большого количества урины возможно присоединение энуреза, деформации мочеточников (гидроуретер), увеличения емкости мочевого пузыря. У некоторых людей почки подвергаются гидронефротической трансформации, что способствует персистированию микробной флоры, приводит к ХПН. У взрослых может выявляться ортостатическая гипотензия (быстрое снижение артериального давления при резкой перемене положения тела в пространстве). Ортостатический коллапс сопровождается головокружением, кратковременной потерей сознания.
Диагностика
Диагностика основана на оценке жалоб, предрасполагающих факторов, сопутствующих заболеваний. Обращают внимание на длительный прием препаратов – на сегодняшний день существует несколько десятков лекарственных средств, лечение которыми повышает вероятность развития нефрогенного несахарного мочеизнурения. В сомнительных ситуациях пациента направляют на консультацию к эндокринологу, генетику, выполняют дополнительные исследования, позволяющие подтвердить диагноз или исключить другие причины почечного диабета.
- Лабораторная диагностика. Моча имеет низкую плотность, воспалительные изменения непатогномоничны. Исследуют образцы крови и урины для определения осмолярности (концентрация твердых частиц по отношению к жидкости). Подтверждающим диагноз результатом является высокая осмолярность крови и низкая мочи. Тест с вазопрессином при несахарном почечном мочеизнурении считается отрицательным при неизмененном диурезе после введения гормона. Проводят дополнительное тестирование на водную депривацию (проба с сухоядением), метод позволяет различать тяжесть нарушения.
- Инструментальное обследование. Некоторым пациентам по показаниям выполняют КТ и МРТ органов брюшной полости, мочевыделительной системы. Снимки визуализируют органические изменения, приводящие к диабету: сдавление мочеточников опухолью, сужения, гидронефроз. УЗИ используют для установления размеров почек, изменений чашечно-лоханочной системы, мочевого пузыря. В спорных случаях производят МРТ головного мозга – исследование выбора при диагностике новообразований гипофиза и гипоталамуса, связанных с диабетом центрального генеза.
Дифференциацию осуществляют с заболеваниями, имеющими сходную симптоматику, включающую нефрогенное мочеизнурение. Отличительными особенностями при патологии центрального генеза являются факт травмы, опухоль головного мозга с вовлечением гипофиза, ответ на интраназальный вазопрессин в виде уменьшения диуреза. При инсулинозависимом СД полиурия является следствием недостаточной выработки инсулина или его неправильного введения. СД подтверждают специальными тестами на глюкозу.
Психогенная полидипсия – редкое заболевание, при котором пациент выпивает чрезмерное количество жидкости в отсутствие какого-либо нормального стимула для жажды (например, пребывания в жарком климате, потребления соленой пищи). Из-за водной нагрузки гипофиз снижает выработку вазопрессина, почки продуцируют много мочи. Первичная (психогенная) полидипсия регистрируется на фоне психического заболевания, иногда установить ее причину не представляется возможным.
Лечение нефрогенного несахарного диабета
Большинству пациентов с незначительной полиурией и нормальными механизмами жажды достаточно употреблять нужное количество жидкости, чтобы восполнить ее потерю с мочой. Необходимость выпивать 250 мл воды каждые 15-20 минут и столь же часто мочиться значительно ухудшает качество жизни, требует коррекции. При отсутствии выраженной дегидратации госпитализация в стационар не требуется. Лечебные мероприятия при почечном диабете включают прием препаратов, диетотерапию, инфузионное введение растворов при клинически значимой дегидратации или ее угрозе, например, при оперативном вмешательстве.
Медикаментозная терапия
Механизм действия НПВС неизвестен, потенциально они ингибируют синтез простагландинов, в результате чего уменьшается транспортировка жидкости в дистальные канальцы, снижается объем мочи, повышается ее осмолярность. Калийсберегающие диуретики (амилорид) блокируют чувствительность дистального отдела нефрона к АДГ. В комбинации с гидрохлортиазидом уменьшается риск гипокалиемии, два препарата являются синергетическими для достижения антидиуреза. Действие тиазидных диуретиков опосредуется за счет снижения натрий-зависимой реабсорбции хлора в дистальных канальцах.
Диетотерапия
Пациентам рекомендуют ограничение натрия до 1 ммоль/кг для максимизации эффекта тиазидных диуретиков. Уменьшение количества белка с пищей менее 2 г/кг/день позволяет снизить потери жидкости, но не обеспечивает полноценного питания, особенно необходимого для роста и развития в детском возрасте. Основную часть рациона составляют углеводы и жиры, вместо воды предпочтительно употреблять фруктовые, овощные свежевыжатые соки, так как они содержат большее количество минеральных веществ. Питание частое, небольшими порциями, блюда готовят с помощью щадящей термической обработки.
Исследования и разработки
Новейшие методы генной инженерии, например, применение молекулярных шаперонов, цель которых – нейтрализация мутаций при врожденных формах активно изучаются на животных, но результаты широкомасштабных испытаний пока отсутствуют. Ученые полагают, что шапероны могут связываться с рецепторными белками, сохраняя их форму и функции. Исследователи изучают использование лекарств для активации альтернативных путей, которые приведут к увеличению водных каналов аквапорин-2 в клеточной мембране. Этот метод разрабатывается в попытках обойти дефектный рецептор вазопрессина.
Прогноз и профилактика
Прогноз благоприятный, если нефрогенный несахарный диабет диагностирован до возникновения тяжелых эпизодов обезвоживания. При адекватной терапии новорожденный с таким расстройством может нормально развиваться. При поздней диагностике врожденной формы ожидаемы повреждения головного мозга и, как следствие – нарушения интеллекта. Частые эпизоды дегидратации могут замедлить физическое развитие. При приобретенной форме болезни коррекция основного состояния обычно помогает нормализации ренальной функции.
Профилактика включает своевременное лечение урологических и нефрологических патологий, приверженность здоровому образу жизни, что особенно актуально для периода гестации. Все пациенты с хроническими болезнями мочевыводящих органов должны регулярно сдавать анализы, проходить УЗИ почек, получать необходимые лекарства. При отягощенном семейном анамнезе возможно генетическое тестирование. Антенатальная диагностика врожденных состояний, приводящих к ренальному несахарному диабету, позволяет заподозрить диагноз внутриутробно и вовремя назначить терапию.
2. Клинические рекомендации: диагностика и лечение несахарного диабета у взрослых/ Российская ассоциация эндокринологов – 2018.
3. Центральный несахарный диабет: патогенетические и прогностические аспекты, дифференциальная диагностика. Автореферат диссертации/ Пигарова Е.А. – 2009.
Читайте также:

