Неотложная помощь при геморрагическом шоке кратко
Обновлено: 05.07.2024
Что такое кровопотеря лучше всего знают в хирургии и акушерстве, поскольку они наиболее часто встречаются с подобной проблемой, которая осложняется тем, что единой тактики в лечении этих состояний как не было, так и нет. Каждый больной требует индивидуального подбора оптимальных комбинаций лечебных средств, потому что гемотрансфузионная терапия основана на переливании компонентов крови донора, совместимых с кровью пациента. Иной раз добиться восстановления гомеостаза бывает весьма сложно, так как организм на острую кровопотерю реагирует нарушением реологических свойств крови, гипоксией и коагулопатией. Эти расстройства могут привести к возникновению неуправляемых реакций, грозящих закончиться летальным исходом.
Кровопотеря острая и хроническая
- Острая кровопотеря, вызванная травматическим воздействием и повреждением сосуда большого диаметра (или нескольких с меньшим просветом);
- Острое желудочно-кишечное кровотечение, связанное с имеющимися у человека заболеваниями язвенной этиологии и являющееся их осложнением;
- Потеря крови при операциях (даже плановых), возникающая в результате ошибки хирурга;
- Кровотечение при родах, влекущее массивную кровопотерю – одно из самых тяжелых осложнений в акушерстве, приводящее к материнской смертности;
- Гинекологические кровотечения (разрыв матки, внематочная беременность и др.).
Потерю крови организмом можно разделить на два вида: острую и хроническую, причем хроническая переносится больными лучше и не несет такой опасности для жизни человека.
Хроническая (скрытая) кровопотеря обычно вызвана постоянным, но незначительным кровотечением (опухоли, геморроидальные узлы), при котором успевают включиться компенсаторные, защищающие организм механизмы, чего не происходит при острой кровопотере. При скрытой регулярной потере крови, как правило, ОЦК не страдает, а вот количество кровяных клеток и уровень гемоглобина заметно падает. Это связано с тем, что пополнить объем крови не так уж и сложно, достаточно выпить определенное количество жидкости, а вот произвести новые форменные элементы и синтезировать гемоглобин организм не успевает.
Физиология и не очень
Потеря крови, связанная с месячными, является для женщины процессом физиологическим, негативного воздействия на организм не оказывает и на здоровье ее не влияет, если не превышает допустимых значений. Средняя кровопотеря при месячных колеблется в пределах 50-80 мл, но может доходить до 100-110 мл, что тоже еще считается нормой. Если женщина теряет кровь свыше этого, то следует задуматься, ибо ежемесячная потеря крови приблизительно 150 мл считается обильной и так или иначе повлечет анемию и вообще может быть признаком многих гинекологических заболеваний.
Роды – процесс естественный и физиологическая потеря крови будет иметь место обязательно, где допустимой нормой считаются значения около 400 мл. Однако в акушерстве все бывает и, следует сказать, что акушерские кровотечения являются достаточно сложными и очень быстро могут стать неуправляемыми.

Осложненная поздним токсикозом или другой патологией беременность, утомление, длительные и интенсивные боли в предродовом периоде и в родах, часто сочетающиеся с травмами, способствуют переходу физиологических процессов в патофизиологические изменения, могут вызвать опасную кровопотерю и очень быстро сформировать клиническую картину геморрагического шока, а это уже угрожающее жизни состояние.
Удачно завершившиеся роды и крик здорового малыша не дают оснований успокаиваться. В послеродовом периоде (раннем) первые 2 часа врач пристально следит за гемостазом, поскольку настоящая остановка кровотечения произойдет лишь после третьего часа.
Разумеется, любые отклонения в системе гемостаза требуют неотложных мер в виде адекватной инфузионной терапии.
Борьба за количество
Независимо от того, где локализован источник кровотечения, клинические и патологические проявления будут одинаковы. И старт этим нарушениям даст нарастающее снижение объема циркулирующей крови, после которого начинают развиваться циркуляторные и гемодинамические расстройства, весьма опасные для жизни. Это говорит о том, что не столько организм страдает от того, что развивается анемия (падение числа эритроцитов и уровня гемоглобина), а от того, что крови стало мало.
На потерю одного и того же объема крови каждый человек реагирует по-своему и это прежде всего зависит от:
- Скорости излития крови;
- Состояния здоровья человека на момент кровопотери;
- Наличия хронических заболеваний;
- Возраста (кровопотерю плохо переносят старики и дети);
- Климатических условий и даже погоды, поскольку высокие температуры способствуют усугублению состояния.
К этому следует добавить, что кровопотерю очень плохо переносят беременные женщины, особенно, страдающие токсикозом.
Некоторые утверждают, что потеря 10-15% объема циркулирующей крови на человека никак не влияет и вреда не приносит. Однако это утверждение справедливо только в отношении здоровых людей, которые и 25% потери перенесут замечательно, ибо их организм способен быстро включить компенсаторный механизм. У больных, ослабленных инфекцией, истощенных или уже перенесших в недавнем прошлом кровопотерю, даже небольшое кровотечение грозит серьезными последствиями.
Изменения в организме при кровопотере

Человеческий организм устроен так, что в любой критической ситуации он сам пытается бороться и включить защитные функции. Так и в случае гиповолемии. Однако следует учитывать, что результат этой борьбы очень зависит не только от количества потерянной крови, но и от скорости кровопотери. В любом случае при ответе на острую кровопотерю быстро начинают формироваться патофизиологические изменения, которые сначала носят компенсаторно-защитный характер, чтобы сохранить жизнь. До какого-то момента организму это удается даже при геморрагическом шоке.
Печень начинает активно вырабатывать необходимые белки, активизируется кроветворение, мобилизуется лимфатическая система, способствующая увеличению синтеза альбумина. Но при этом следует иметь в виду, что при таком состоянии происходит ряд несвойственных организму биохимических превращений, приводящих к ацидозу, изменению рН крови, снижению общего потребления кислорода, которые при неблагоприятных событиях могут усугубляться. При дальнейшем углублении гиповолемии можно получить клинику геморрагического шока.
При острой кровопотере в процесс вовлекаются многие органы и системы:
- Расстройство кровообращения и интенсивное лечение в виде массивной инфузионной терапии способны привести к дыхательной недостаточности;
- Снижение почечного кровотока при неблагоприятном развитии событий дает почечную недостаточность;
- Массивная кровопотеря чревата нарушениями функциональных способностей печени.
Острая кровопотеря – состояние неотложное, поэтому жизнь человека, попавшего в подобную ситуацию, большей частью зависит от своевременно оказанной первой помощи и дальнейшего лечения.
Кто и как оценивает степень кровопотери?
Визуальная оценка и простейшие исследования даже при первичном осмотре дают основание врачу предположить критическое состояние вследствие гиповолемии (уменьшение ОЦК), на которое красноречиво указывают признаки кровопотери, выражающиеся в изменениях:
- Окраски кожи;
- Температуры тела;
- Артериального давления;
- Наполнения пульса;
- Состояния центральной нервной системы;
- Характера дыхания;
- Диуреза.
Для определения степени кровопотери следует оперативно оценить перечисленные показатели, чтобы адекватно квалифицировать потерю и своевременно приступить к ее восполнению. Для этого врач, опираясь на общепризнанные критерии, предполагает тяжесть состояния больного на основании объективных данных:
- О малой кровопотере можно думать при незначительном снижении артериального давления и еле заметном учащение пульса. Правда, выдает некоторая бледность, но температура тела остается нормальной, ровно, как и ясность сознания;
- Средняя степень кровопотери характеризуется умеренным снижением АД и учащением пульса, больного пробивает холодный пот и, как при обмороках бледнеет кожа. В этой степени возможна кратковременная потеря сознания;
- Большая кровопотеря отличается довольно выраженными симптомами и характеризуется заметным падением АД (ниже 100 мм.рт. ст.) и учащением пульса (выше 120 уд/мин). Бледные (до цианоза) кожные покровы, учащенное дыхание, холодный липкий пот, расстройство зрения и помутненное сознание указывают на кровопотерю до 40% объема циркулирующей крови, который может доходить до 2 литров;
- Массивную кровопотерю распознать еще проще по ярким клиническим проявлениям: АД критическое (до 60 мм. рт. ст.), пульс частый, нитевидный, дыхательная функция нарушена до появления дыхания Чейн-Стокса, черты лица заострены, цианоз, сознание спутанное. В подобных случаях можно предположить потерю крови до 70% ОЦК;
- При смертельной потере крови (свыше 70%) наблюдаются все симптомы коматозного состояния с переходом в агонию. АД ниже 60 мм. рт. ст., с тенденцией к снижению до 0, пульс практически не прощупывается, состояние всех систем организма указывает на приближение смерти.
А как узнать объем кровопотери?
Глядя на теряющего сознание человека, вряд ли сразу можно сказать, сколько крови ушло, поэтому для этого существуют методы определения кровопотери, которые подразделяются на:
- Непрямые, предусматривающие, в основном, визуальную оценку состояния больного (пульс, артериальное давление, состояние кожных покровов, центральной нервной системы, дыхание и др.);
- Прямые, когда производятся определенные действия (взвешивание салфеток во время оперативного вмешательства, взвешивание больного, лабораторные исследования).
Применение этих методов дает возможность разделить гиповолемию на 3 степени кровопотери:
- 1 степень – потеря крови до 25% исходного ОЦК (состояние больного меняется незначительно, для этой степени не характерна яркая симптоматика);
- 2 степень – потеря крови 30-40% исходного ОЦК считается большой и имеет выраженную клиническую картину;
- 3 степень – массивная кровопотеря (потеря более 40% исходного ОЦК).

Конечно, в экстренных случаях на догоспитальном этапе использовать прямые методы диагностики гиповолемии не представляется возможным, однако можно использовать непрямые, где неплохим показателем признан шоковый индекс Альговера (отношение частоты пульса к уровню систолического давления). Замечено, что определенному объему потерянной крови соответствует определенная степень геморрагического шока. Например:
- 1 степень шока – около 500 мл крови;
- 2 степень шока – порядка 1 л крови;
- 3 степень шока – 2 л и более.
В стационарных условиях больному в срочном порядке проводятся лабораторные исследования:
- Состав крови;
- Гематокрит;
- Относительная плотность крови.
Определение ОЦК с помощью индикаторов (радиоактивных изотопов йода и хрома) является анализом второй очереди.
Взвешивание салфеток или учет крови, собранной в аспиратор, используется в случае оперативных вмешательств, как экстренных, так и плановых.
Геморрагический шок
Геморрагический шок считается результатом острого снижения объема циркулирующей крови на 40-50%, хотя у ослабленных людей он может развиться и при меньшей кровопотере. На развитие клиники и степень геморрагического шока влияют два показателя:
- Абсолютное количество потерянной крови;
- Темп излития.
Медленное кровотечение организм переносит лучше, даже, если кровопотеря обильная (включаются компенсаторные механизмы).
Классификация геморрагического шока основана на различных вышеупомянутых показателях и предусматривает определенные стадии его развития. О отечественной медицине различают 3 стадии геморрагического шока:
- I стадия – компенсированный обратимый шок;
- II стадия – декомпенсированный обратимый шок;
- III стадия – необратимый шок.
Стадии геморрагического шока по западной классификации:

Не обязательно, чтобы каждый больной проходил все стадии. Постадийный переход совершается со скоростью, которая напрямую зависит многих показателей, где главными являются:
- Исходное состояние пациента;
- Реактивность функциональных систем;
- Объем кровопотери;
- Интенсивность кровотечения.
При компенсированном шоке объем потерянной крови компенсируется механизмами адаптации и саморегуляции, поэтому состояние больного удовлетворительное, он в сознании, правда, может быть несколько возбужден. Кожные покровы бледные, конечности холодные. Пульс слабого наполнения, а вот артериальное давление не только остается нормальным, но даже может несколько повышаться. Снижается диурез.
Для декомпенсированного обратимого шока характерны более глубокие расстройства кровообращения, которые ввиду спазма периферических сосудов не позволяют компенсировать малый сердечный выброс; снижается артериальное давление. В дальнейшем идет накопление вазодилататоров с развитием артериальной гипотензии.
В этой стадии ярко и четко проявляются все классические признаки геморрагического шока:
- Похолодание конечностей;
- Бледность кожных покровов;
- Тахикардия;
- Акроцианоз;
- Одышка;
- Глухие тоны сердца (недостаточное диастолическое наполнение камер сердца и ухудшение сократительной функции миокарда);
- Развитие острой почечной недостаточности;
- Ацидоз.
Отличить декомпенсированный геморрагический шок от необратимого сложно, поскольку они очень схожи. Необратимость – вопрос времени и, если декомпенсация, несмотря на лечение, продолжается более полусуток, то прогноз весьма неблагоприятный. Прогрессирующая органная недостаточность, когда страдает функция главных органов (печень, сердце, почки, легкие) приводит к необратимости шока.
Что такое инфузионная терапия?

Задача инфузионной терапии при острой кровопотере:
- Восстановление нормального объема циркулирующей крови;
- Восполнение количества эритроцитов, так как они переносят кислород;
- Поддержание уровня свертывающих факторов, так как система гемостаза уже отреагировала на острую кровопотерю.
Нам нет смысла останавливаться на том, какой должна быть тактика врача, поскольку для этого нужно иметь определенные знания и квалификацию. Однако в заключение еще хочется заметить, что инфузионная терапия предусматривает различные способы ее осуществления. Пункционная катетеризация требует особого ухода за пациентом, поэтому нужно очень внимательно относиться к малейшим жалобам больного, поскольку здесь тоже могут иметь место свои осложнения.
Острая кровопотеря. Что делать?
Как правило, первую помощь в случае кровотечений, вызванных травмами, оказывают люди, находящиеся в этот момент рядом. Бывает, что это просто прохожие. А иногда человеку приходится это делать самому, если беда застигла вдали от дома: на рыбалке или на охоте, например. Самое первое, что нужно сделать – попытаться остановить кровотечение с помощью имеющихся подручных средств или пальцевым прижатием сосуда. Однако используя жгут, следует помнить, что он не должен быть наложен более чем на 2 часа, поэтому под него подкладывается записка с указанием времени наложения.
Помимо остановки кровотечения, доврачебная помощь состоит и в том, чтобы провести транспортную иммобилизацию, если имеют место переломы, и сделать так, чтобы больной как можно раньше попал в руки профессионалов, то есть, необходимо вызвать бригаду медиков и дождаться ее приезда.
Неотложную помощь оказывают медицинские работники, и она состоит в том, чтобы:
- Остановить кровотечение;
- Оценить степень геморрагического шока, если он имеет место;
- Возместить объем циркулирующей крови путем вливания кровезаменителей и коллоидных растворов;
- Провести реанимационные мероприятия в случае остановки сердца и дыхания;
- Транспортировать больного в стационар.
Чем быстрее пациент попадает в больницу, тем больше шансов у него на жизнь, хотя даже в стационарных условиях лечить острую кровопотерю сложно, так как она никогда не оставляет время на размышления, а требует быстрых и четких действий. И, к сожалению, никогда не предупреждает о своем приходе.
Геморрагический шок (ГШ) — это критическое состояние организма, связанное с острой кровопотерей, в результате чего возникает кризис макро-и микроциркуляции, синдром полиорганной и полисистемной недостаточности. С патофизиологической точки зрения — это кризис микроциркуляции, его неспособность обеспечить адекватный тканевой обмен, удовлетворить потребность тканей в кислороде, энергетических продуктах, удалить токсичные продукты обмена.
Тяжесть и скорость нарушений при ГШ зависит от длительности артериальной гипотонии, восходящего состояния органов и систем. При восходящей гиповолемии кратковременная гипоксия в родах ведет к шоку, так как является пусковым механизмом нарушения гемостаза.
Клиника геморрагического шока
Геморрагический шок проявляется слабостью, головокружением, тошнотой, сухостью во рту, потемнением в глазах, при увеличении кровопотери — потерей сознания. В связи с компенсаторным перераспределением крови ее количество уменьшается в мышцах, коже проявляется бледностью кожных покровов с серым оттенком конечности холодные, влажные. Уменьшение почечного кровотока проявляется снижением диуреза, в последующем с нарушением микроциркуляции в почках, с развитием ишемии, гипоксии, некроза канальцев. При увеличении объема кровопотери нарастают симптомы дыхательной недостаточности: одышка, нарушение ритма дыхания, возбуждение, периферийное цианоз.
Выделяют четыре степени тяжести геморрагического шока:
- I степень тяжести отмечается при дефиците ОЦК 15%. Общее состояние удовлетворительное, кожные покровы бледного цвета, незначительное тахикардия (до 80-90 уд / мин) АД в пределах 100 мм рт.ст., гемоглобин 90г / л, центральное венозное давление в норме.
- II степень тяжести — дефицит ОЦК до 30%. Общее состояние средней тяжести, жалобы на слабость, головокружение, потемнение в глазах, тошноту, кожа бледная, холодная. Артериальное давление 80-90 мм рт.ст., центральное венозное давление ниже 60 мм вод.ст., тахикардия до 100-120 уд / мин, диурез снижен, гемоглобин 80г / л и ниже.
- III степень тяжести имеет место при дефиците ОЦК 30-40%. Общее состояние тяжелое. Наблюдается резкая заторможенность, головокружение, кожные покровы бледного цвета, акроцианоз, артериальное давление ниже 60-70 мм рт.ст., ЦВД падает (20-30 мм вод.ст. и ниже). Наблюдается гипотермия, частый пульс (130-140 уд / мин), олигурия.
- IV степень тяжести наблюдается при дефиците ОЦК более 40%. Состояние очень тяжелое, сознание отсутствует. Артериальное давление и центральное венозное давление не определяется, пульс отмечается только на сонных артериях. Дыхание поверхностное, учащенное, с патологическим ритмом, отмечается подвижное возбуждения, гипорефлексия, анурия.
Лечение геморрагического шока
Устранение причины кровотечения — главный момент лечения геморрагического шока. Выбор метода остановки кровотечения зависит от ее причины. При лечении большое значение имеет скорость компенсации кровопотери и своевременное хирургическое лечение. При II степени тяжести геморрагический шок является абсолютным показанием к оперативной остановке кровотечения.
Инфузионная терапия при геморрагическом шоке должна проводиться в 2-3 вены: при АД в пределах 40-50 мм рт.ст. объемная скорость инфузии должна быть 300 мл / мин при АД 70-80 мм рт.ст. — 150-200 мл / мин при стабилизации АД до 100-110 мм рт.ст. инфузия проводится капельно под контролем АД и почасового диуреза.
Соотношение коллоидов и кристаллоидов должно быть 2:1. В инфузионную терапию включаются: реополиглюкин, волекам, эритромасса, нативная или свежезамороженная плазма (5-6 флаконов), альбумин, раствор Рингера-Локка, глюкоза, панангин, преднизолон, коргликон, для коррекции метаболического ацидоза — 4% раствор гидрокарбоната натрия, трисамин. При гипотензивном синдроме — введение дофамина или допамина. Объем инфузии должен превышать предполагаемую кровопотерю на 60-80%, одновременно проводится гемотрансфузия в объеме не более 75% кровопотери при ее одномоментном замещении, затем отсроченная гемотрансфузия в меньших дозах.
Для ликвидации вазоспазма после устранения кровотечения и ликвидации дефицита ОЦК применяют ганглиоблокаторы с препаратами, которые улучшают реологические свойства крови (реополиглюкин, трентал, компламин, курантил). Необходимо применять глюкокортикоиды в больших дозах (30-50мг/кг гидрокортизона или 10-30мг/кг преднизолона), мочегонные средства, искусственную вентиляцию легких.
Для лечения ДВС-синдрома при ГШ применяют свежезамороженную плазму, ингибиторы протеаз — контрикал (трасилол) по 60-80000 ОД, гордокс по 500-600000 ОД. Дицинон, этамзилат, андроксон снижают ломкость капилляров, усиливают функциональную активность тромбоцитов. Применяют сердечные гликозиды, иммунокорректоры, витамины, по показаниям — антибактериальную терапию, анаболики (неробол, ретаболил), эссенциале.
Летальность при геморрагическом шоке зависит от времени устранения кровотечения, объема кровопотери и проведения мероприятий интенсивной терапии. В настоящее время она составляет около 15% от всех случаев.
Большое значение после интенсивной терапии имеет реабилитационная терапия, лечебная гимнастика.
Геморрагический шок является опасным для жизни осложнением массивного кровотечения и может развиваться после больших хирургических операций. Главным фактором предупреждения геморрагического шока является адекватное восполнение кровопотери и своевременная остановка кровотечения.
Гиповолемический шок представляет собой патологическое состояние, развивающееся под влиянием снижения объема циркулирующей крови в кровеносном русле или дефицита жидкости (дегидратации) в организме. Как следствие, снижается ударный объем и степень наполнения желудочков сердца, что приводит к развитию гипоксии, перфузии тканей и расстройству метаболизма. Гиповолемический шок включает:
- Геморрагический шок, в основе развития которого острая патологическая потеря крови (цельной крови/плазмы) в объеме превышающим 15-20% от всего ОЦК (объема циркулирующей крови).
- Негеморрагический шок, развивающийся по причине выраженной дегидратации организма, вызванной неукротимой рвотой, диареей, обширными ожогами.
Гиповолемический шок развивается преимущественно при больших потерях жидкости организмом (при патологическом жидком стуле, потере жидкости с потом, неукротимой рвоте, перегревании организма, в виде явно неощутимых потерь). По механизму развития он близок к геморрагическому шоку, за исключением того, что жидкость в организме теряется не только из сосудистого кровеносного русла, но и из внесосудистого пространства (из внеклеточного/внутриклеточного пространства).
Наиболее часто в медицинской практике встречается геморрагический шок (ГШ), представляющий собой специфический ответ организма на кровопотерю, выражающийся комплексом изменений с развитием гипотензии, гипоперфузии тканей, синдрома малого выброса, расстройств гемокоагуляции, нарушения проницаемости сосудистой стенки и микроциркуляции, полисистемной/полиорганной недостаточности.
Пусковым фактором ГШ служит патологическая острая кровопотеря, развивающаяся при повреждении крупных кровеносных сосудов в результате открытой/закрытой травмы, повреждениях внутренних органов, при желудочно-кишечных кровотечениях, патологий в период беременности и родового акта.
Летальный исход при кровотечении наступает чаще в результате развития острой сердечно-сосудистой недостаточности и гораздо реже, в связи с утратой кровью своих функциональных свойств (нарушения функции кислородно-углекислого обмена, переноса питательных веществ и продуктов метаболизма).
Значение в исходе кровотечения имеют два основных фактора: объём и скорость потери крови. Принято считать, что острая одномоментная потеря циркулирующей крови за короткий промежуток времени в объёме порядка 40% несовместима с жизнью. Однако, встречаются ситуации, когда больные теряют значительный объём крови на фоне хронического/периодического кровотечения, а пациент не погибает. Это обусловлено тем, что при незначительных одноразовых или хронических кровопотерях существующие в организме человека компенсаторные механизмы достаточно быстро восстанавливают объем крови/скорость ее циркуляции и сосудистый тонус. То есть, именно скорость реализации адаптационных реакций определяет возможность сохранения/поддержания жизненно важных функций.
Различают несколько степеней острой кровопотери:
- I степень (дефицит ОЦК до 15%). Клинические симптомы практически отсутствуют, в редких случаях — ортостатическая тахикардия, показатель гемоглобина более 100 г/л, гематокрит 40% и выше.
- II степень (дефицит ОЦК 15-25%). Ортостатическая гипотензия, АД снижено на 15 мм рт.ст. и более, ортостатическая тахикардия, ЧСС увеличен более чем на 20/минуту, показатель гемоглобина в 80-100 г/л, уровень гематокрит 30-40%.
- III степень (дефицит ОЦК 25-35%). Присутствуют признаки периферической дисциркуляции (выраженная бледность кожи, на ощупь холодные конечности), гипотензия (систолическое АД 80-100 мм рт. ст.), ЧСС превышает 100/минуту, частота дыхания более 25/минуту), ортостатический коллапс, сниженный диурез (менее 20 мл/ч), гемоглобин в пределах 60-80 г/л, гематокрит — 20-25%.
- IV степень (дефицит ОЦК больше 35%). Отмечается нарушение сознания, гипотензия (систолическое АД менее 80 мм рт. ст.), тахикардия (ЧСС 120 /минуту и более), частота дыхания более 30/минуту, анурия; показатель гемоглобина менее 60 г/л, гематокрита – менее 20%.
Определение степени кровопотери может проводиться на основании различных прямых и относительных показателей. К прямым методам относятся:
- Калометрический метод (взвешивание излившейся крови путем колориметрирования).
- Гравиметрический метод (радиоизотопный метод, полиглюкинолвый тест, определение с помощью красителей).
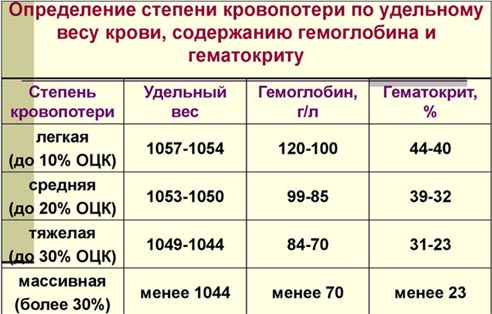
К непрямым методам:
- Шоковый индекс Альговера (определяется по специальной таблице по соотношению частоты пульса и систолического давления).
На основании лабораторных или клинических показателей, наиболее доступными из которых являются:
- По удельному весу крови, содержанию гемоглобина и гематокриту.
- По изменению гемодинамических показателей (АД и частоты сердечных сокращений).
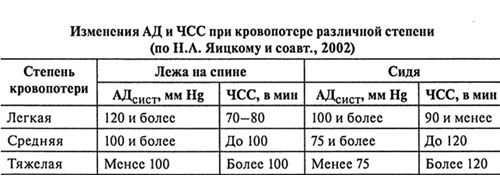
Величину кровопотери при травмах можно определить ориентировочно и по локализации повреждений. Принято считать, что объем кровопотери при переломах рёбер составляет 100-150 мл; при переломе плечевой кости — на уровне 200-500 мл; большеберцовой кости — от 350 до 600 мл; бедра — от 800 до 1500 мл; костей таза в пределах 1600-2000 мл.
Патогенез
К основным факторам развития геморрагического шока относятся:
- Выраженный дефицит ОЦК с развитием гиповолемии, что приводит к снижению сердечного выброса.
- Снижение кислородной ёмкости крови (уменьшается доставка кислорода к клеткам и обратная транспортировка углекислого газа. Также страдает процесс доставки питательных веществ и вывода продуктов метаболизма).
- Нарушения гемокоагуляции, вызывающие расстройства в микроциркуляторном сосудистом русле — резкое ухудшение реологических свойств крови — повышения вязкости (сгущение), активизация свертывающей системы крови, агглютинация форменных элементов крови и др.
Как следствие возникает гипоксия, чаще смешанного типа, капилляротрофическая недостаточность, обуславливающая нарушения функции органов/тканей и расстройство жизнедеятельности организма. На фоне нарушения системной гемодинамики и уменьшения интенсивности биологического окисления в клетках включаются (активизируются) адаптационные механизмы, направленные на поддержание жизнедеятельности организма.
Механизмы адаптации прежде всего включают в себя вазоконстрикцию (сужение сосудов), которая возникает из-за активации симпатического звена нейрорегуляции (выделение адреналина, норадреналина) и действия гуморально-гормональных факторов (глкокортикоиды, антидиуретический гормон, АКТТ и т.д.).
Вазоспазм способствует уменьшению ёмкости сосудистого кровеносного русла и централизации процесса кровообращения, что проявляется снижением объёмной скорости кровотока в печени, почках, кишечнике и сосудах нижних/верхних конечностей и создаёт предпосылки в дальнейшем для нарушения функции этих систем и органов. В тоже время, кровоснабжение головного мозга, сердца, лёгких и мышц, участвующих в акте дыхания, продолжает сохраняться на достаточном уровне и нарушается в самую последнюю очередь.
Этот механизм без выраженной активации других механизмов компенсации у здорового человека способен самостоятельно нивелировать утрату около 10–15% ОЦК.
Развитие выраженной ишемии большого тканевого массива способствует накоплению в организме недоокисленных продуктов, нарушениям в системе энергообеспечения и развитию анаэробного метаболизма. В качестве адаптационной реакции на прогрессирующий метаболический ацидоз можно считать усиление катаболических процессов, поскольку они способствует более полной утилизации кислорода различными тканями.
К относительно медленно развивающимся адаптивным реакциям относится перераспределение жидкости (её перемещение в сосудистый сектора из интерстициального пространства). Однако, такой механизм реализуется только в случаях медленно происходящего незначительного кровотечения. К менее эффективным приспособительным реакциям относятся увеличение частоты сердечных сокращений (ЧСС) и тахипноэ.
В патогенезе гиповолемического шока необходимо учитывать и роль развивающегося дисбаланса электролитов, в частности, концентрацию ионов натрия в сосудистом русле и внеклеточном пространстве. В соответствии с их концентрацией плазме крови выделяют изотонический тип дегидратации (при нормальной концентрации), гипертонический (повышенная концентрация) и гипотонический (пониженная концентрация) тип обезвоживания. При этом, каждый их этих типов обезвоживания сопровождается специфическими сдвигами осмолярности плазмы, а также внеклеточной жидкости, что оказывает существенное влияние на характер гемоциркуляции, состояние сосудистого тонуса и функционирование клеток. И это важно учитывать при выборе схем лечения.
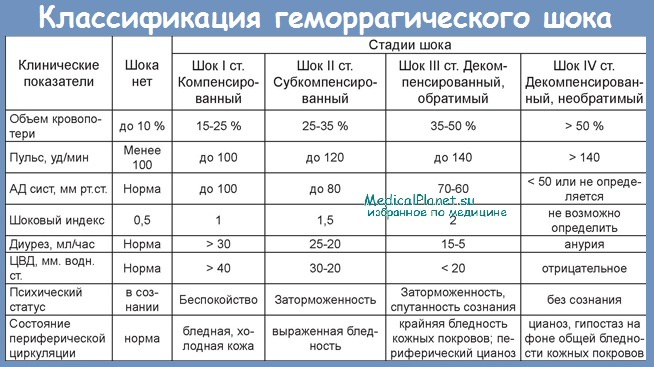
Классификация геморрагического шока
Классификация геморрагического шока базируется на стадийности развития патологического процесса, в соответствии с чем выделяют 4 степени геморрагического шока:
- Шок первой степени (компенсированный обратимый шок). Обусловлен незначительным объемом кровопотери, которая достаточно быстро компенсируется функциональными изменениями в работе сердечно-сосудистой деятельности.
- Шок второй степени (субкомпенсированный). Развивающиеся патологические изменения компенсируются не полностью.
- Шок третьей степени (декомпенсированный обратимый шок). Выражены нарушения в различных органах и системах.
- Шок четвертой степени (необратимый шок). Характеризуется крайним угнетением жизненных функций и развитием необратимой полиорганной недостаточности.
Причины
Наиболее частой причиной развития геморрагического шока являются:
- Травмы — повреждения (переломы) крупных костей, ранения внутренних органов/мягких тканей с повреждением крупных сосудов, тупые травмы с разрывом паренхиматозных органов (печени или селезенки), разрыв аневризмы крупных сосудов.
- Заболевания, которые могут вызывать кровопотерю – острые язвы желудка/двенадцатиперстной кишки, цирроз печени с варикозным расширением вен пищевода, инфаркт/гангрена легкого, синдром Маллори-Вейса, злокачественные опухоли органов грудной и клетки ЖКТ, геморрагический панкреатит и другие заболевания с высоким риском разрыва кровеносных сосудов.
- Акушерские кровотечения, возникающее при разрыве трубы/внематочной беременности, отслойке/предлежании плаценты, многоплодной беременности, кесаревом сечении, осложнениях в течении родов.
Симптомы
Клиническая картина геморрагического шока развивается в соответствии с его стадиями. Клинически на первый план выступают признаки кровопотери. На стадии компенсированного геморрагического шока сознание, как правило, не страдает, больной отмечает слабость, может быть несколько возбужденным или спокойным, кожные покровы бледные, на ощупь — холодные конечности.
Важнейшим симптомом на этой стадии является запустевание подкожных венозных сосудов на руках, которые уменьшаются в объеме и становятся нитевидными. Пульс слабого наполнения, учащенный. Артериальное давление, как правило, нормальное, иногда повышенное. Периферическая компенсаторная вазоконстрикция обусловлена гиперпродукцией катехоламинов и возникает практически немедленно после кровопотери. На этом фоне, одновременно у пациента развивается олигурия. При этом, количество выделяемой мочи может снижаться наполовину и даже более. Резко снижается центральное венозное давление, что обусловлено уменьшением венозного возврата. При компенсированном шоке ацидоз чаще отсутствует или носит локальный характер и слабо выражен.
На стадии обратимого декомпенсированного шока признаки расстройств кровообращения продолжают углубляться. В клинической картине, для которой характерны признаки компенсированной стадии шока (гиповолемия, бледность, обильный холодный и липкий пот, тахикардия, олигурия) в качестве основного кардинального симптома выступает гипотония, что свидетельствует о расстройстве механизма компенсации кровообращения. Именно в стадии декомпенсации начинаются нарушения органного (в кишечнике, печени, почках, сердце, головном мозге) кровообращения. Олигурия, которая в стадии компенсации развивается вследствии компенсаторных функций, на этой стадии возникает на базе снижения гидростатического давления крови и расстройств почечного кровотока.
На этой стадии проявляется классическая клиническая картина шока: акроцианоз и похолодание конечностей, усиление тахикардии и появление одышки, глухость сердечных тонов, что свидетельствует об ухудшении сократимости миокарда. В ряде случаев отмечается выпадение отдельных/целой группы пульсовых толчков на периферических артериях и исчезновение при глубоком вдохе тонов сердца, что свидетельствует об крайне низком венозном возврате.
Больной заторможен или находится в состоянии прострации. Развивается одышка, анурия. Диагностируются ДВС-синдром. На фоне максимально выраженной вазоконстрикции периферических сосудов происходит прямой сброс в венозную систему артериальной крови через открывающиеся артериовенозные шунты, что позволяет повысить насыщение кислородом венозной крови. На этой стадии выражен ацидоз, являющийся следствием нарастающей тканевой гипоксии.
Стадия необратимого шока качественно не отличается от декомпенсированного шока, но является стадией ещё более выраженных и глубоких нарушений. Развитие состояния необратимости проявляется вопросом времени и определяется накоплением токсических веществ, гибелью клеточных структур, появлением признаков полиорганной недостаточности. Как правило, на этой стадии отсутствует сознание, пульс на периферийных сосудах практически не определяется, АД (систолическое) на уровне 60 мм рт. ст. и ниже, с трудом определяется, ЧСС на уровне 140/мин., дыхание ослаблено, ритм нарушен, анурия. Эффект от инфузионно-трансфузнонной терапии отсутствует. Длительность этой стадии составляет 12-15 часов и завершается летальным исходом.
Анализы и диагностика
Диагноз геморрагического шока устанавливается на основании осмотра пациента (наличие переломов, наружного кровотечения) и клинической симптоматики, отражающей адекватность гемодинамики (цвет и температура кожных покровов, изменения пульса и АД, подсчета шокового индекса, определение почасового диуреза) и данных лабораторного исследования, включающие: определение ЦВД, гематокрита, КОС крови (показатели кислотно-основного состояния).
Следует учитывать, что оценка объема кровопотери является приблизительной и субъективной и при ее неадекватной оценке можно упустить допустимый интервал выжидания и оказаться перед фактом уже развившейся картины шока.
Лечение
Лечение геморрагического шока условно целесообразно разделить на три этапа. Первый этап — неотложная помощь и интенсивная терапия до обеспечения устойчивости гемостаза. Неотложная помощь при геморрагическом шоке включает:
- Остановку артериального кровотечения временным механическим способом (наложение закрутки/артериального жгута или прижатие артерии к кости выше раны выше места травмы/раны, наложение зажима на кровоточащий сосуд) с фиксацией времени выполненной процедуры. Наложение на раневую поверхность тугой асептической повязки.
- Оценку состояния жизнедеятельности организма (степень угнетения сознания, определение пульса над центральными/периферическими артериями, поверка проходимости дыхательных путей).
- Перемещение тела пострадавшего в правильное положение с немного опущенной верхней половиной туловища.
- Иммобилизацию травмированных конечностей подручным материалом/стандартными шинами. Согревание пострадавшего.
- Адекватное местное обезболивание 0,5–1% раствором Новокаина/Лидокаина. При обширной травме с кровотечением — введение Морфина/Промедола 2–10 мг в сочетании с 0,5 мл раствора атропина или нейролептиков (Дроперидол, Фентанил 2–4 мл) или ненаркотических анальгетиков (Кетамин, Анальгин), при тщательном контроле дыхания и показателей гемодинамики.
- Ингаляция смесью кислорода и закиси азота.
- Адекватную инфузионно-трансфузионную терапию, что позволяет как восстановить потерю крови, так и нормализовать гомеостаз. Терапию после потери крови начинают проводить с установки катетера на центральной/крупной периферической вене и оценки объёма кровопотери. При необходимости введения большого объема плазмозамещающих жидкостей и растворов можно использовать 2-3 вены. Для этой цели более целесообразно использовать кристаллоидные и полиионные сбалансированные растворы. Из кристаллоидных растворов: раствор Рингера-Локка, изотонический раствор Натрия хлорида, Ацесоль, Дисоль, Трисоль, Квартасоль, Хлосоль. Из коллоидных: Гекодез, Полиглюкин, Реоглюман, Реополиглюкин, Неогемодез. При слабом эффекте или его отсутствии вводятся синтетические коллоидные плазмозаменители, обладающие гемодинамическим действия (Декстран, Гидроксиэтилкрахмал в объёмах 800-1000 мл. Отсутствие тенденции к нормализации гемодинамических показателей является показанием к внутривенному введению симпатомиметиков (Фенилэфрин, Допамин, Норэпинефрин) и назначения глюкокортикоидов (Гидрокортизон, Дексаметазон, Преднизолон).
- При выраженных нарушениях гемодинамики необходим перевод пациента на ИВЛ.
Второй/третий этапы интенсивной терапии при геморрагическом шоке проводятся в специализированном стационаре, и направлены на коррекцию гемической гипоксии и адекватное обеспечение хирургического гемостаза. Основными препаратами являются компоненты крови и натуральные коллоидные растворы (Протеин, Альбумин).
Интенсивная терапия проводится под мониторингом параметров гемодинамики, кислотно-основного состояния, газообмена, функции жизненно важных органов (почек, лёгких, печени). Большое значение отводится купированию вазоконстрикции, для чего можно использовать как мягко действующие препараты (Эуфиллин, Папаверин, Дибазол) и препараты с более выраженным действием (Клофелин, Даларгин, Инстенон). При этом дозы препаратов, путь и скорость введения подбирают исходя из недопущения артериальной гипотонии.
Алгоритм неотложной помощи при гиповолемическом шоке схематически представлен ниже.
Лечение геморрагического шока.
Эффективность лечения острой кровопотери и геморрагического шока зависит от своевременности, качества и объема восполнения ОЦК, коррекции нарушений гомеостаза.
Алгоритм интенсивной терапии массивной кровопотери и геморрагического шока.
1. При наружном кровотечении осуществляют временную его остановку путем наложения жгута, зажима на кровоточащий сосуд, придавливанием (пальцами, кулаком, давящей повязкой).
2. Проводят ингаляцию кислорода через интраназальные катетеры, лицевую маску, по показаниям выполняют интубацию трахеи и ИВЛ.
3. Оценивают состояние больного: определяют артериальное давление, ЧСС, частоту дыхания, Sp02, уровень сознания, характер травмы, на основе которой можно ориентировочно определить объем кровопотери.
4. Обеспечивают надежный доступ к сосудистому руслу и измерению ЦВД, что достигается катетеризацией центральной вены (подключичной или наружной яремной, одной или обоих бедренных вен). При быстрой (одномоментной) массивной кровопотере (более 40% ОЦК) для внутриартериального нагнетания инфузионно-трансфузионных сред катетеризируют бедренную артерию.
5. Производят забор крови для исследований (клинический анализ крови, определение группы крови и Rh-фактора, коагулограмма и др.).
6. Внутривенную инфузию начинают с введения кристаллоидных растворов в объеме 1-2 л со скоростью 100 мл/мин до стабилизации среднего артериального давления не ниже 60 мм рт. ст. Одновременно через другую вену (могут быть использованы вены на конечностях) начинают инфузировать коллоидные растворы с целью повысить коллоидное давление плазмы и избежать ухудшения реологических свойств крови. Затем через третью вену инфузируют эритроцитарную массу в объеме, который позволил бы поддерживать гематокрит после инфузии на уровне 30-32%. Такой уровень гематокрита позволяет обеспечить достаточную кислородотранспортаую функцию крови.
Одновременно с внутривенной инфузией назначают седативные препараты (ГОМК - 40-80 мг/кг, седуксен - 10 мг), антиагреганты (трентал, курантил), антигипоксанты (седуксен), альфа-адреноблокаторы (дроперидол).
7. Для контроля почасового диуреза в мочевой пузырь вводят и устанавливают катетер Фолея. Снижение диуреза до 0,5 мл/ч и менее указывает на неадекватность инфузионной терапии.
8. В случае продолжающегося кровотечения, нестабильности показателей гемодинамики, нарушенного сознания показана трансфузия одногругшной эритроцитарной массы, а при ее отсутствии - эритроцитарной массы 0(1) Rh (-) в объеме до 500 мл.
В зависимости от объема острой кровопотери выделяют 4 типа реакции организма:
I тип. Дефицит ОЦК не более 15% устраняется приспособительными реакциями организма и значительно не отражается на общем функциональном состоянии организма. Клинически отмечается чувство жажды, тахикардия в покое, ортостатаческая тахикардия (превышение частоты сердечных сокращений стоя над частотой сердечных сокращений лежа не менее, чем на 20 ударов в минуту). Внутривенной инфузии для восполнения кровопотери в подавляющем большинстве случаев не требуется.
II тип. Дефицит ОЦК 15-25%. Характеризуется системным ответом сердечно-сосудистой системы. Клинически проявляется бледностью кожных покровов и видимых слизистых в результате сужения артериальных сосудов кожи, спадением и "исчезновением" подкожных вен, в частности на верхних конечностях. В положении лежа регистрируется умеренная тахикардия - до 100 ударов в минуту, некоторое повышение диастолического, среднего артериального и уменьшение пульсового давления крови. Выявляется ортостатаческая артериальная гипотензия (ортостатическое снижение систолического артериального давления не менее чем на 15 мм рт. ст. по сравнению с положением лежа) с увеличением частоты сердечных сокращений до 120 в минуту и умеренная одышка до 20 в минуту. Повышается свертывающая активность крови.
Кровопотерю необходимо восполнить внутривенной инфузией кристаллоидных и коллоидных растворов в соотношении 1:1 в объеме, на 15-20% превышающем кровопотерю. Цель инфузионной терапии при кровопотере, не превышающей 30% ОЦК, состоит в наполнении водой интерстациального пространства, гипогидратация которого развивается вследствие компенсаторного перемещения воды из интерстициального пространства в сосудистое русло. Для устранения пшогидратации интерстициатьного пространства целесообразно использовать в качестве кристалловдного раствора изотонический раствор натрия хлорида. При внутривенной инфузии этого раствора 30% его объема остается в сосудистом русле, 70% - перемещается в ингерстициальное пространство.
При восполнении кровопотери для купирования психомоторного возбуждения назначают седативные препараты (бензодиазепины), для уменьшения вазоспазма - вазодилятирующие средства (папаверин, дроперидол), для лечения болевого синдрома - аналгезирующие препараты (фентанил).
3 тип. Дефицит ОЦК составляет 25-40%. Состояние больного в ответ на кровопотерю расценивается как средней тяжести или тяжелое. При острой кровопотере может наблюдаться легкое или средней степени психомоторное возбуждение. Бледность кожных покровов и видимых слизистых выражена. Одышка до 24-28 дыханий в минуту. Тахикардия 120 ударов в минуту и более. Экстрасистолия. Артериальная гипотензия в положении лежа. Олигурия.
Восполнение кровопотери и проведение лекарственной терапии в ближайшие 15-30 минут после кровопотери позволяет не допустить или быстро купировать развитие симптомокомплекса геморрагического шока.
У больных с кровопотерей 25-40% ОЦК крововосполнение необходимо проводить одновременно в две или три вены, струйно растворами кристаллоидов, коллоидов и эритроцитарной массы и плазмы в общем объеме, в 1,5-2 раза превышающем объем кровопотери. Соотношении кристштлоидов, коллоидов и эритроцитарной массы - 1:1,5:0,5.
4 тип, так называемая массивная кровопотеря, составляющая более 40-50% ОЦК. Состояние больного расценивается как крайне тяжелое. Острая кровопотеря в таком объеме, как правило, сопровождается оглушенностью, заторможенностью, спутанностью сознания. Дыхание частое (более 28 в мин.), поверхностное, возможно его угнетение. Систолическое артериальное давление снижается до 70 мм рт.ст. и ниже. Тахикардия 120 ударов в минуту и более.
Читайте также:

