Недостаточность кровообращения это кратко
Обновлено: 05.07.2024
В среднем 7-10% россиян имеют хроническую сердечную недостаточность (ХСН), 4,5% страдают от клинических симптомов сердечной недостаточности, снижающих качество жизни и трудоспособность, а среди лиц старше 65 лет половина больных с сердечно-сосудистыми заболеваниями имеют симптомы ХСН, и с каждым годом эти цифры увеличиваются.
Сердечная недостаточность - это синдром, вызванный нарушением структуры и снижением функции сердца. Может быть исходом таких заболеваний, как артериальная гипертония, ишемическая болезнь сердца, пороки сердца, аритмии, заболевания почек и щитовидной железы, кардиомиопатии, наследственные или в результате инфекций, интоксикаций, метаболических и других нарушений.
Классификация
Существует классификация ХСН по стадиям развития заболевания (Н.Д. Стражеско, В.Х. Василенко):
I стадия (начальная) - признаки недостаточности проявляются только при физической нагрузке, в покое симптомов нет.
II стадия подразделяется на два периода:
- период А – клинически выраженное нарушение правого или левого отдела сердца, застой в малом или большом круге кровообращения, одышка и симптомы возникают при небольших физических усилиях;
- период Б – застой в обоих кругах кровообращения (проявляется одышкой, отеками), работоспособность резко снижена.
III стадия (конечная) - изменения структуры органов и тканей, из-за нарушения кровоснабжения и трофики, одышка в состояние покоя.
Тяжесть заболевания определяется функциональным классом (ФК), показывающим, насколько ограничена физическая активность пациента.
- I ФК - нет ограничений в физической активности. Обычная физическая активность не вызывает чрезмерной одышки, утомляемости или сердцебиения;
- II ФК - незначительное ограничение в физической активности. Комфортное состояние в покое, но обычная физическая активность вызывает одышку, утомляемость или сердцебиение;
- III ФК - явное ограничение физической активности. Комфортное состояние в покое, но меньшая, чем обычно физическая активность вызывает чрезмерную одышку, утомляемость или сердцебиение;
- IV ФК - невозможность выполнять любую физическую нагрузку без дискомфорта. Симптомы могут присутствовать в покое. При любой физической активности дискомфорт усиливается.
Не стоит допускать развития заболевания, своевременная диагностика поможет предотвратить появление патологии. Наш кардиологический центр ФНКЦ ФМБА предлагает вам пройти комплексное исследование сердца. Своевременное установление причины сердечной недостаточности и ее устранение поможет сохранить качество вашей жизни.
Причины возникновения сердечной недостаточности
Причины возникновения сердечной недостаточности могут крыться в сопутствующем заболевании:
- артериальная гипертензия; ; ;
- кардиомиопатия; ;
- сахарный диабет.
Специалисты выделяют ряд факторов, которые могут повлиять на развитие заболевания:
- аритмия;
- гипертонические кризы;
- пневмония;
- психоэмоциональное или физическое перенапряжение;
- ОРВИ;
- длительный прием некоторых препаратов;
- значительный набор веса;
- алкоголизм.
Устранение факторов риска поможет избежать и предотвратить появление сердечной недостаточности.
Симптомы сердечной недостаточности
Симптомы связаны с неспособностью сердца обеспечивать адекватное кровообращение и развитием на этом фоне застойных явлений в малом и большом кругах кровообращения (в сосудах легких и сосудах других органов и систем). Застой крови в легких мешает нормальному насыщению ее кислородом и проявляется одышкой. Отеки – застой в большом круге кровообращения нарушают работу практически всех органов. Пациенты ощущают:
- повышенную утомляемость;
- одышку;
- отечность голеней и стоп;
- боль или чувство дискомфорта в брюшной полости вследствие увеличения печени.
Симптомы сердечной недостаточности развиваются постепенно и иногда длительно могут остаться незамеченными, поэтому необходимо регулярно проходить медицинские осмотры. В кардиологическом центре ФМКЦ ФМБА вы можете пройти комплексное исследование сердца, чтобы вовремя распознать у себя этот синдром и заболевания, которые он сопровождает.
Диагностика
При сборе анамнеза врач особое внимание уделяет наличию жалоб на одышку и быструю утомляемость. Собирает информацию о существовании других заболеваний. При подозрении на сердечную недостаточность больного направляют на инструментальные исследования и лабораторные анализы.
Кардиологический центр ФМКЦ ФМБА проводит полный комплекс диагностических мероприятий:
- ЭКГ в 12 отведениях;
- ЭХО-КГ;
- Холтеровское мониторирование;
- ЭКГ с дозированной физической нагрузкой;
- чреспищеводная ЭХО-КГ;
- СМАД (суточное мониторирование артериального давления);
- УЗИ органов брюшной полости;
- общий анализ крови;
- биохимический анализ крови (липидный спектр, глюкоза крови, показатели функции печени и почек);
- гормоны щитовидной железы;
- коагулограмма (анализ, позволяющий узнать свертываемость крови);
- общий анализ мочи;
- спирометрия (исследование функций дыхания);
Лечение сердечной недостаточности
При лечении сердечной недостаточности основное внимание направлено на устранение причины недуга. В зависимости от характера заболевания, его течения и общего состояния пациента, врач выбирает метод лечения.
На базе нашего кардиологического центра ФНКЦ ФМБА функционирует терапевтическое и хирургическое отделения. Вам может быть показано обследование и подбор лекарственной терапии в нашем стационаре. Если медикаментозное лечение недостаточно эффективно, то кардиолог может рекомендовать хирургическое вмешательство. Специалисты кардиохирургического отделения ФНКЦ ФМБА успешно применяют передовые методы лечения сердечной недостаточности. Это может быть операция по коррекции клапанного порока, ишемической болезни сердца, аритмий. В нашей клинике проводятся уникальные операции с минимальной инвазией.
Недостаточность кровообращения. Виды недостаточности кровообращения
Недостаточность кровообращения (НК) — это состояние, при котором сердечно-сосудистая система не обеспечивает полностью потребностей организма в кровоснабжении при всех условиях нормальной жизнедеятельности. В начальных стадиях НК выявляется только в случае резкого повышения потребности организма в кислороде при больших нагрузках, по мере нарастания — в условиях его обычной жизнедеятельности и, наконец, в терминальной стадии — при незначительных усилиях и даже в состоянии покоя. НК делится по клинике на кардиальную (сердечную) и сосудистую, а по течению — наострую и хроническую формы.
Кардиальная (сердечная) недостаточность кровообращения (КНК). Основной причиной КНК является нарушение насосной функции сердца. КНК развивается в результате нарушений его сократительной, а также ритмической функций. Основными механизмами сердечной недостаточности являются: 1) первичное уменьшение силы сокращения (при миокардитах, кардиосклерозах, инфаркте миокарда, дилатационной кардиомиопатии);
2) вторичное падение секратительной функции от перегрузки (при гипертониях, пороках сердца, артерио-венозных аневризмах, обструктивной кардиомиопатии);
3) нарушения ритмической функции сердца (при тахиаритмиях, когда диастолический период укорачивается настолько, что не успевает осуществляться адекватное наполнение сердца, и отдых его страдает; при резких брадикардиях, когда э результате продолжительной диастолы в сосудистой системе падает давление).
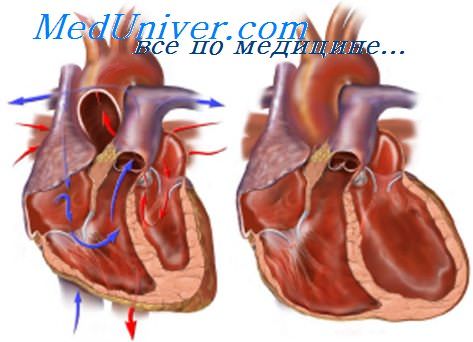
Кардиальная недостаточность кровообращения может реализоваться: 1) вследствие падения выброса крови из пораженного желудочка (так называемая "недостаточность выброса"); 2) за счет увеличения венозного давления и венозного объема крови в системе притока крови к пораженному желудочку (так называемая "застойная недостаточность"). Часто эти оба варианта сочетаются.
Недостаточность кровообращения часто возникает при слабости одного из желудочков — соответственно левожелу-дочковая (ЛЖН) или правожелудочковая (ПЖН) недостаточность.
Сосудистая недостаточность (СН) является другим видом НК. При такой форме первичные изменения возникают в системе циркуляции крови. Основными механизмами являются уменьшение минутного объема кровообращения с падением притока крови к сердцу. СН может развиваться: 1) вследствие нарушения регуляции просвета и проницаемости периферических сосудов (при шоке, коллапсе, обмороке);
2) при потере большого количества жидкости, ведущей к падению объема циркулирующей крови (при кровопотерях, ожогах, холере и др.); 3) при блокаде венозного притока (при перикардитах, тромбоэмболии крупного ствола легочной артерии). Во всех этих случаях минутный объем снижается, падает давление в артериальной системе, рано появляется гипоперфузия тканей с нарушением тканевого кислородного обеспечения, что ведет к гипоксии, метаболическому ацидозу. Насосная функция сердца при этих условиях недостаточно эффективна в связи с малым венозным возвратом.
Нарушения кровообращения — патологические изменения объема и свойств крови в сосудах или в результате кровоизлияния. Нарушения могут быть общими и местными. Развиваются на фоне кровотечений, тромбоза, ишемии, эмболии и других заболеваний. Сопровождаются болевыми приступами, изменением оттенка кожи на пальцах и по всему телу, набуханием сосудов, появлением язв. Часто у пациентов наблюдается бессонница, снижение работоспособности, ухудшение памяти.
Нарушения кровообращения требуют немедленного обращения к врачу, так как могут спровоцировать серьёзные осложнения вплоть до летального исхода.
Причины нарушения кровообращения
Часто нарушения кровотока провоцирует отложение жировых компонентов на стенках вен и артерий. Когда жировых бляшек накапливается много, ток крови по сосудам нарушается, постепенно сосудистый просвет закупоривается, развиваются аневризмы, а в наиболее тяжёлых случаях происходит разрыв стенок.
Нарушения кровообращения в конечностях в большинстве случаев спровоцированы травматическим повреждением артерий, отложением холестериновых бляшек, тромбами и спазмами сосудов.
Нарушения мозгового кровообращения обусловлены атеросклерозом и гипертонией, реже — черепно-мозговыми травмами, остеохондрозом шейного отдела позвоночника, сколиозом.
К провоцирующим факторам развития проблемы относятся:
- постоянные стрессы,
- физические перегрузки, сильная усталость;
- наличие лишнего веса, ожирение;
- сахарный диабет;
- генетическая предрасположенность, наследственный сбой липидного обмена;
- применение оральных контрацептивов;
- злоупотребление алкоголем и курение.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 05 Марта 2022 года
Содержание статьи
Типы нарушений кровообращения
Согласно общей классификации, врачи выделяют следующие виды нарушений:
- острое — проявляется внезапно в двух видах, как геморрагический и ишемический инсульт;
- хроническое — развивается постепенно на фоне острых приступов, сопровождается такими симптомами нарушения кровообращения, как головные боли и головокружение, быстрая утомляемость;
- преходящее нарушение мозгового кровообращения — сопровождается онемением частей тела или лица, эпилептическими приступами, сбоями речи, слабостью в конечностях и болевом синдроме по всему телу.
Типы острых общий нарушений кровообращения
- Шоковое состояние;
- венозное и артериальное полнокровие;
- сгущение крови;
- острое или хроническое малокровие;
- диссеминированное внутрисосудистое свертывание крови.
Типы местных нарушений кровообращения
- Наружные кровотечения и внутренние кровоизлияния;
- тромбоз;
- ишемия;
- инфаркт;
- эмболия;
- стаз крови.
Как проявляется нарушение кровообращения
Проблема дает о себе знать следующими симптомами:
- изменением цвета кожи на кончиках пальцев, частым чувством онемения или покалывания;
- чувством усталости, общим недомоганием, невозможностью сосредоточиться;
- болевыми ощущениями в груди, теле;
- частой головной болью, сильными головокружениями вплоть до обмороков;
- отклонением показателей давления от нормы, его повышением или снижением;
- медленным заживлением даже незначительных ран, появлением незаживающих язв;
- набуханием кожи в области поверхностных вен.
Методы диагностики
Доктор начинает диагностику со сбора анамнеза и всех жалоб пациента, осмотра и изучения истории болезни. Чтобы выявить причины нарушений кровообращения, врач назначает пациенту комплексную диагностику. Обследование включает ультразвуковое дуплексное исследование сосудов, селективную контрастную флебографию, томографию и сцинтиграфию. Чтобы оценить химический состав и свойства крови, пациенту рекомендуют сдать общий анализ крови и анализ на сахар, пройти липидограмму и коагулограмму.
В клинике ЦМРТ проводят комплексную диагностику и выявляют заболевания сердечно-сосудистой системы и другие патологии, которые провоцируют нарушения кровообращения, при помощи следующих методов:
Здоровье организма зависит от состояния системы кровообращения. Нарушение кровоснабжения органа организма приводит к тому, что ткани не могут получить необходимого колличества питательных веществ, кислорода. В результате у человека замедляется обмен веществ, развивается гипоксия. Помимо этого происходит замедление обмена веществ. Развивается гипоксия – пониженное содержание кислорода в организме или отдельных органах и тканях. Это может привести к развитию серьезных заболеваний. В итоге, от состояния системы кровообращения зависит здоровье организма в целом.
Нарушения кровообращения
Обеспечение кровотока – сложный процесс, который зависит от функционирования сердца, целостности сосудов. В зависимости от локализации кровообращение может быть:
Общие расстройства могут возникать в организме в результате нарушения работы сердца, изменений физико-химических свойств крови. Нарушения крово- и лимфообращения обусловлены структурно-функциональными повреждениями сосудистого русла на каком-либо из его участков – в одном органе, части органа или части тела.
При каких заболеваниях возникает нарушение кровообращения
Необходимо понимать, что деление нарушений кровообращения на общие и местные довольно условное, так как в аспекте снижения артериального давления в аорте приводит к понижению кровоснабжения коркового вещества почек. Что, в свою очередь, активирует ренин-ангиотензиновую систему и вызывает повышение давления.
Местные расстройства кровообращения являются следствием общих нарушений. При общем венозном полнокровии нередко развивается тромбоз вен нижних конечностей.
Инфаркт миокарда является первой причиной сердечной недостаточности, а кровотечение как местный процесс может быть причиной общего острого малокровия.
Общие нарушения кровообращения:
общее артериальное полнокровие;
малокровие (острое или хроническое);
Артериальная гиперемия – это увеличение числа форменных элементов крови (эритроцитов), иногда сочетающееся с увеличением объема циркулирующей крови. Процесс встречается относительно редко: при подъеме на высоту, у жителей горных мест, у людей с патологией легких, а также у новорожденных. Симптоматика может быть следующая:
покраснение кожных покровов;
повышение артериального давления.
Наибольшее значение имеет артериальное полнокровие при болезни Вакеза (истинная полицитемия) – заболевании, при котором имеет место истинная гиперпродукция эритроцитов.
Общее венозное полнокровие
Одно из самых частых типов общих нарушений кровообращения - общее венозное полнокровие. Оно является клинико-морфологическим проявлением легочно-сердечной недостаточности.
В патогенезе общего венозного полнокровия играют роль три основных фактора:
нарушение деятельности сердца;
повреждения грудной клетки.
Нарушения деятельности сердца или сердечная недостаточность может быть связана с приобретенными и врожденными пороками сердца. Еще причинами могут быть:
воспалительные заболевания сердца (миокардит, эндокардит);
кардиосклероз различной этиологии (атеросклеротический, постинфарктный);
Легочные заболевания сопровождаются уменьшением объема сосудов малого круга кровообращения:
пневмосклероз различной этиологии;
хроническая неспецифическая пневмония;
При повреждениях грудной клетки, а еще плевры и диафрагмы, происходит нарушение присасывающей функции грудной клетки:
деформации грудной клетки.
Острое венозное полнокровие является проявлением синдрома острой сердечной недостаточности и гипоксии. Причин может быть несколько, а именно:
тромбоэмболия легочной артерии;
все виды асфиксии.
В результате гипоксии может быть поврежден гистогематический барьер, повышается проницаемость капилляров. Помимо этого, в тканях наблюдается:
стазы в капиллярах.
В паренхиматозных органах появляются дистрофические и некротические изменения.
Причиной венозного полнокровия легких является левожелудочковая сердечная недостаточность. Острое венозное полнокровие вызывает расширение альвеолярных капилляров, которое сопровождается отеком легким. Также могут возникнуть внутриальвеолярные кровоизлияния.
Общее малокровие
В зависимости от этиологии и патогенеза различают:
Общее острое малокровие развивается при большой потере крови, за счет уменьшения объема циркулирующей крови (ОЦК) в общем круге кровообращения в короткий промежуток времени.
Причины возникновения острого малокровия:
травмы с повреждением органов, тканей, сосудов;
самопроизвольный разрыв крупного, патологически измененного сосуда или сердца;
разрыв патологически измененного органа (внематочная беременность, туберкулез легких, язва желудка).
Симптоматика заболевания выражается:
частым слабым пульсом;
низким кровяным давлением.
Больные погибают следствие гиповолемического шока.
Хроническое малокровие (анемия) – это уменьшение количества эритроцитов и/или содержания гемоглобина в объемной единице крови. Общий объем циркулирующей крови в организме не изменяется. Причины общего хронического малокровия:
заболевания кроветворных органов (анемия);
инфекции (туберкулез, сифилис);
паразиты (глистные инвазии);
экзогенные интоксикации (отравление свинцом, бензолом, угарным газом);
эндогенные интоксикации (отравление продуктами азотистого обмена).
Клинические проявления заболевания:
Анализ крови при заболевании анемией показывает снижение количества эритроцитов и уменьшение содержания гемоглобина.
Сгущение и разжижение крови
Сгущение крови характеризируется уменьшением содержания в периферической крови воды и некоторых электролитов. В результате повышается вязкость крови, изменяются реологические свойства, а количество клеток на единицу объема относительно увеличивается. Сгущение крови развивается при потере большого количества жидкости. Причины могут быть совершенно разные:
тяжелые формы дизентерии;
отравление отравляющими веществами;
Разжижение крови (гидремия) это увеличение количества воды в периферической крови человека. Наблюдается у пациентов достаточно редко при:
при возмещении ОЦК плазмой и кровезаменителями после кровопотери;
в некоторых случаях реанимации и интенсивной терапии, если врачи с целью детоксикации вводят большое количество жидкости внутривенно.
Синдром диссеминированного внутрисосудистого свертывания
ДВС-синдром характеризуется распространенным образованием маленьких тромбов в микроциркуляторном русле всего организма. Вместе с несвертываемостью крови приводит к множественным массивным кровоизлияниям. Заболевание требует ранней диагностики и срочного лечения. В его основе лежит дискоординация функций свертывающей и противосвертывающей систем крови, ответственных за гемостаз.
Возможные причины ДВС-синдрома:
инфекции (грибковая инфекция; менингококковый сепсис, риккетсиозы);
тяжелая виремия (геморрагическая лихорадка);
неонатальные или внутриматочные инфекции;
гинекологические заболевания (отслойка плаценты, эмболия околоплодными водами);
болезни печени (цирроз);
хирургические вмешательства с искусственным кровообращением;
Многочисленные тромбы сосудов микроциркуляторного русла при ДВС-синдроме приводят к нарушению перфузии тканей с накоплением в них молочной кислоты и развитием ишемии, а также к образованию микроинфарктов в органах тела.
Шок это клиническое состояние, которое связано с уменьшением эффективного сердечного выброса, нарушением ауторегуляции микроциркуляторной системы. Характерно уменьшение кровоснабжения тканей, что ведет к деструктивным изменениям внутренних органов. Различают следующие виды шока:
Местные расстройства кровообращения
Местные нарушения расстройства кровообращения могут быть следующими:
Местное артериальное полнокровие (артериальная гиперемия) – увеличение притока артериальной крови к органу или ткани. Специалисты выделяют гипермию:
Ярким примером физиологической артериальной гиперемии может быть краска стыда на лице, розово-красные участки кожи на месте ее теплового или механического раздражения.
Ангионевротическая гиперемия наблюдается при вазомоторных расстройствах и характеризуется ускорением тока крови не только в обычно функционирующих, но и в открывающихся резервных капиллярах. Кожа и слизистые оболочки становятся красными, слегка припухшими, на ощупь теплыми или горячими. Обычно эта гиперемия быстро проходит, не оставляя следов на теле.
Коллатеральная гиперемия возникает в условиях закрытия магистральной артерии атеросклеротической бляшкой. Притекающая кровь устремляется по коллатералям, которые при этом расширяются. Большое значение в развитии коллатеральной артериальной гиперемии имеют темпы закрытия магистрального сосуда и уровень артериального давления.
Постанемическая гиперемия развивается в тех случаях скопления жидкости в полостях, вызывает ишемию. Сосуды ранее обескровленной ткани резко расширяются и переполняются кровью. Опасность артериальной гиперемии в том, что переполненные сосуды могут разрываться и приводить к кровотечению и кровоизлиянию. Может наблюдаться малокровие головного мозга.
Вакатная гиперемия развивается в связи с уменьшением барометрического давления. Примером такого полнокровия является гиперемия кожи под действием медицинских банок. Воспалительная гиперемия является одним из важных клинических признаков любого воспаления.
Местное венозное полнокровие
Венозная гиперемия развивается при нарушении оттока венозной крови от органа или части тела. Специалисты различают гипермию:
компрессионную венозную гиперемию;
коллатеральную венозную гиперемию.
Стаз крови это замедление, вплоть до полной остановки тока крови в сосудах микроциркуляторного русла в капилярах. Стазу крови могут предшествовать:
венозное полнокровие (застойный стаз);
Стаз крови характеризуется остановкой крови в капиллярах и венулах с расширением просвета и склеиванием эритроцитов в гомогенные столбики (это отличает стаз от венозной гиперемии). Гемолиз и свертывание крови при этом не наступают.
Стазы наблюдаются при следующих заболеваниях:
- ангионевротические кризы (гипертоническая болезнь, атеросклероз);
- острых формах воспаления;
- вирусные заболевания (грипп, корь).
Чувствительной к расстройствам кровообращения и гипоксии является кора головного мозга. Стаз может привести к микроинфаркту. Обширные стазы в очагах воспаления несут с собой опасность развития омертвения тканей, что в корне может изменять ход воспалительного процесса.
Кровотечения
Кровотечением называют выход крови из просвета сосуда или полости сердца. Если кровь изливается в окружающую среду, то говорят о наружном кровотечении, если в полости тела организма – о внутреннем кровотечении. Примерами наружного кровотечения могут быть:
кровотечение из носа;
выделение крови с калом.
При внутреннем кровотечении кровь может накапливаться в полости перикарда, плевры, брюшной полости. Кровоизлияние – это частный вид кровотечения. Причинами кровотечения (кровоизлияния) могут быть разрыв, разъедание и повышение проницаемости стенки сосуда. Кровоизлияния различают:
Тромбоз это прижизненное свертывание крови в просвете сосуда, в полостях сердца или выпадение из крови плотных масс. Образующийся при этом сверток крови называют тромбом. Кроме системы свертывания, существет система, обеспечивающая регуляцию гемостаза: жидкое состояние крови в сосудистом русле в нормальных условиях. Исходя из этого, тромбоз представляет собой проявление нарушения регуляции системы гемостаза.
Факторы, влияющие на тромбообразование:
- повреждение эндотелия сосудов;
- изменения тока крови;
- изменения физико-химических свойств крови.
Причинами тромбоза могут стать:
- инфекции;
- злокачественные опухоли;
- послеоперационный период;
- болезни сердечно-сосудистой системы.
Локализация тромбоза определяет последующее лечение, существует тромбоз:
- артериальный;
- сердечный;
- венозный (тромбофлебит, флеботромбоз).
Тромбоз не всегда имеет определённые проявления. Симптомы возникают, если тромб увеличивается в размерах и поднимается выше голени (это может вызвать отек и боль в ноге).

Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
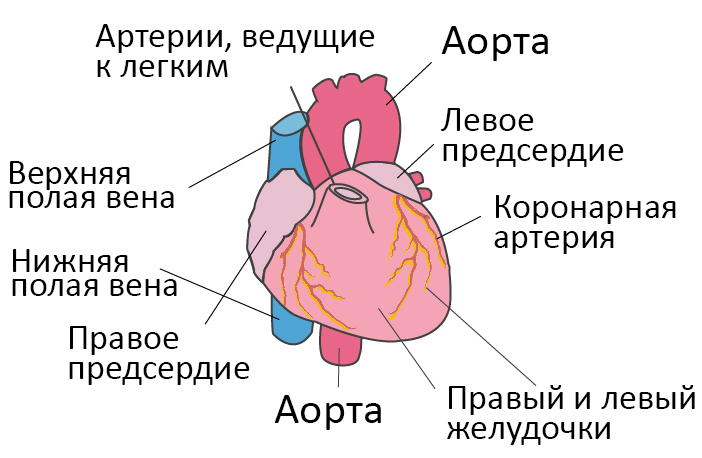
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
Систолическая и диастолическая сердечная недостаточность
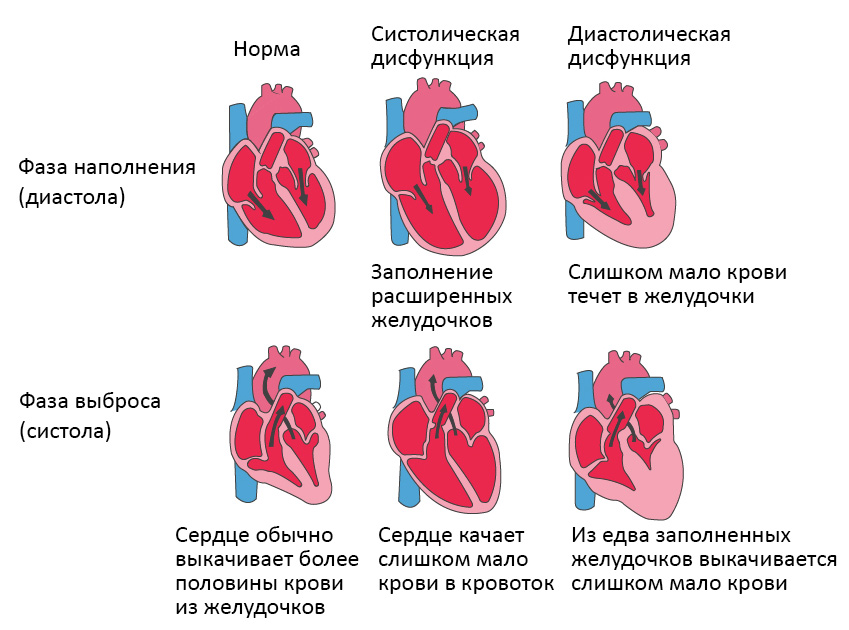
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
- Сильные затруднения дыхания и / или кашля;
- Булькающий звук при дыхании;
- Нарушение сердечного ритма;
- Бледность;
- Холодный пот.
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
- Классификация по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга;
- Классификация острой сердечной недостаточности по шкале Killip;
- И самая распространенная, классификация Нью-Йоркской кардиологической ассоциации.
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
- NYHA I: болезнь сердца без каких-либо ограничений физической активности. Нормальная активность не вызывает повышенного утомления, сердцебиения или затруднения дыхания.
- NYHA II: болезнь сердца, вызывающая умеренное ограничение в повседневной деятельности. Никаких симптомов в состоянии покоя.
- NYHA III: болезнь сердца, вызывающая заметное ограничение в повседневной деятельности. Простые действия, такие как чистка зубов, прием пищи или разговор, вызывают утомление, сердцебиение или затруднение дыхания. Симптомов в покое нет.
- NYHA IV: сердечные заболевания, вызывающие симптомы в состоянии покоя (и при любой степени легкой физической активности).
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Читайте также:

