Кишечная непроходимость это кратко
Обновлено: 05.07.2024
Изложенные выше клинические проявления высокой и низкой, странгуляционной и обтурационной непроходимости кишечника упрощают задачу описания отдельных ее разновидностей. Характер консервативных мероприятий в малой степени зависит от причины развития этого патологического состояния. Поэтому кратко остановимся лишь на особенностях клинической семиотики и хирургической тактики при различных видах механической непроходимости.
Что провоцирует / Причины Отдельных видов кишечной непроходимости:
Заворот тонкой кишки возникает при усиленной перистальтике и переполнении проксимальных ее отделов содержимым, при чрезмерно длинной брыжейке, наличии спаек и сращений в брюшной полости. Это одна из наиболее тяжелых форм кишечной непроходимости. Различают тотальные завороты (в них участвует весь тонкий кишечник) и частичные, в которые вовлекается лишь одна из ее петель. Заворот чаще происходит по ходу часовой стрелки на 360-720°. Наиболее опасны тотальные и высокие частичные завороты тонкого кишечника.
Заворот сигмовидной кишки встречается преимущественно у мужчин пожилого и старческого возраста, у которых возникают значительные анатомические изменения этого отдела кишечника (удлинение кишки и деформация ее брыжейки). Сигмовидная кишка принимает лирообразную форму с узким основанием, что способствует развитию заворота.
Основными симптомами заболевания служат боли в левой половине живота, отсутствие стула и газов, рвота и метеоризм. Боли возникают внезапно, носят схваткообразный характер, между приступами полностью не проходят. Они сопровождаются повторной рвотой. В анамнезе у таких больных часто имеются указания на запоры, примерно четверть из них ранее уже подвергалась госпитализации по поводу острой кишечной непроходимости. Во время сильных болей больной беспокоен, часто принимает коленно-локтевое положение, ложится на левый бок, подтягивает ноги к животу.
Патогенез (что происходит?) во время Отдельных видов кишечной непроходимости:
С самого начала заболевания состояние больных тяжелое, оно быстро ухудшается вследствие болевого шока, резкого обезвоживания и прогрессивного эндотоксикоза. Лицо осунувшееся, страдальческое, губы цианотичны. Больные жалуются на сильнейшие, нетерпимые схваткообразные боли (которые полностью не проходят), вздутие живота, отмечается неукротимая рвота сначала съеденной пищей, затем застойным содержимым.
При этом виде непроходимости в первые часы заболевания может быть стул, что связано с опорожнением нижележащих отделов кишечника. Температура тела обычно нормальная, в тяжелых случаях пониженная. Дыхание учащено. Язык сухой, обложен белым налетом. Вздутие живота может быть незначительным. Характерны симптомы Валя, Тевенара, Склярова. При аускультации на высоте схваткообразных болей выслушивается усиленная перистальтика. При перкуссии в нижних и боковых отделах живота может отмечаться укорочение перкуторного звука в связи с наличием выпота. В зоне метеоризма определяется тимпанический звук.
Узлообразование протекает с выраженными симптомами шока, интоксикации и обезвоживания организма. Больные беспокойны, стонут, жалуются на сильные боли в животе, многократную рвоту, общую слабость. Боли мучительные, резко усиливаются во время перистальтики вышележащих отделов кишечника. Симптоматика со стороны живота относительно скудная. Живот почти не вздут, возможна его асимметрия. В брюшной полости рано появляется выпот. При узлообразовании между петлями тонкой и сигмовидной кишкой у больных одновременно выявляются признаки высокой и низкой кишечной непроходимости - многократная рвота, тонко- и толстокишечные уровни, симптомы Цеге-Мантейфеля и Обуховской больницы.
аллиативной операции - сигмопексии, во время которой кишечную стенку узловыми швами фиксируют к париетальной брюшине.
Инвагинация встречается в любом возрасте, однако преимущественно наблюдается у детей до 5 лет (75 %). При этом виде непроходимости происходит внедрение одного отдела кишки в другой. При инвагинации образуется цилиндр, состоящий из трех кишечных трубок, переходящих одна в другую (значительно реже инвагинаты состоят из 5-7 цилиндров и более). Наружный цилиндр называется воспринимающим; внутренний и средний цилиндры - образующими. Место перехода внутреннего цилиндра в средний - носит название головки инвагината, а место перехода наружного цилиндра в средний - его шейкой. В зависимости от направления внедрения инвагинация бывает нисходящей (изоперистальтической) и восходящей (антиперистальтической). При развитии инвагинации наряду с обтурацией кишки возникают некротические изменения в инвагинированной кишечной петле в результате сдавления и тромбоза сосудов брыжейки (странгуляция) поэтому в большей степени страдает кровообращение внутреннего цилиндра инвагината. Сдавление брыжейки кишки вначале вызывает венозный застой, стенка кишки становится отечной, полнокровной. Транссудат, поступающий в дистальные отделы кишечника, обнаруживается в виде кровянистых выделений из заднего прохода. В дальнейшем развивается некроз инвагинированной кишки. Наружный цилиндр инвагината обычно некрозу не подвергается. На серозной поверхности внедренной кишки в области шейки инвагината в результате воспалительных изменений выпадает фибрин и, таким образом, даже некротически измененный внутренний цилиндр оказывается изолированным от брюшной полости. Опасность развития перитонита вследствие этого минимальна.
Наиболее частыми причинами обтурационной кишечной непроходимости являются рак толстой кишки, спаечный процесс в брюшной полости и копростаз.
Для диагностики опухолевой обтурационной толстокишечной непроходимости большое значение имеют анамнестические данные, указывающие на диспепсические явления, тошноту, запоры, сменяемые поносами, выделение с калом крови и слизи.
Клинические проявления опухоли зависят от локализации ее в левой или правой половине ободочной кишки. Это связано с отличиями функционирования этих отделов толстого кишечника, а также характером роста опухоли. Рак правой половины толстой кишки в основном растет в просвет кишки, не инфильтрируя стенки в виде фиброзного кольца, и поэтому длительное время не приводит к обтурации. Кроме этого, диаметр правой половины толстой кишки, как правило, в 1,5-2 раза больше, чем левой. Даже при большой по размеру опухоли значительная часть кишечной стенки свободна от опухолевого роста и проходимость кишки редко бывает нарушенной. Наличие такой опухоли проявляется общими признаками: субфебрилитет, похудание и значительная анемия.
Опухоли левой половины толстой кишки чаще характеризуются инфильтрирующим ростом, что приводит к циркулярному сужению ее просвета с преобладанием в клинической картине признаков частичной кишечной непроходимости. Растущая опухоль постепенно сужает просвет кишки, но при этом успевает развиться гипертрофия мышечного слоя приводящей петли. Перистальтика становится более активной и оживленной, она может быть заметна через переднюю брюшную стенку. У больных появляются периодические боли, связанные с усилением перистальтики, и вздутие живота. По мере сужения просвета кишки затруднения для продвижения содержимого возрастают, что приводит к усилению болей. Эти боли обостряются в период функциональной активности толстой кишки. Характерна задержка стула, сменяемая поносом, что связано с усиленным выделением слизи воспаленной слизистой оболочкой приводящей кишки, которая разжижает скапливающиеся каловые массы.
При значительном вздутии живота, характерном для обтурационной непроходимости, трудно пальпаторно определить опухоль левой половины ободочной кишки, поскольку она представляет собой как бы простую ее перетяжку в виде кольца плотной фиброзной консистенции. Судить о наличии такой опухоли можно по косвенным признакам - баллонообразному вздутию приводящего отдела толстой кишки. Напротив, опухоли слепой кишки, восходящей и поперечной оболочной достигают значительных размеров и доступны для пальпации.
У половины больных с опухолевой непроходимостью, ее удается разрешить консервативными мероприятиями - спазмолитиками и сифонной клизмой. Ликвидации этого патологического состояния способствует интубация опухоли и приводящей кишки во время колоноскопии. Купирование явлений острой кишечной непроходимости позволяет подготовить пациента к радикальной плановой операции по поводу злокачественной опухоли. Экстренное оперативное вмешательство показано при неэффективности консервативной терапии.
При операбельных опухолях правой половины толстой кишки выполняют правостороннюю гемиколэктомию с наложением илеотрансверзоанастомоза. Если опухоль неоперабельна накладывают обходной илеотрансверзоанастомоз.
У больных с опухолью левой половины ободочной кишки в случае операбельности производят резекцию сигмовидной кишки или левостороннюю гемиколэктомию, в зависимости от локализации и распространенности онкологического процесса. В условиях острой кишечной непроходимости операцию выполняют в два или даже три этапа, что связано с чрезвычайно высоким риском несостоятельности швов первичного анастомоза. В первом случае после удаления опухоли накладывают одно ствольную колостому (операция Гартмана), вторым этапом выполняют восстановительную операцию.
У больных пожилого и старческого возраста, поступающих с явлениями острой обтурационной толстокишечной непроходимости наиболее оправдано трехэтапное оперативное вмешательство. На первом этапе формируют разгрузочную двуствольную трансверзостому. Данную операцию можно легко сделать под местным обезболиванием из небольшого разреза передней брюшной стенки. Преимуществами такого вмешательства является его малая травматичность и высокая эффективность в плане устранения явлений острой кишечной непроходимости. После нормализации состояния пациента, водно-электролитного и белкового баланса (на это может уйти 2-3 недели) приступают ко второму этапу, а именно удалению злокачественной опухоли. Третьим этапом (через 2-3 месяца) закрывают колостому, восстанавливая пассаж по прямой кишке.
Копростаз чаще возникает в старческом возрасте вследствие хронических запоров, атонии кишечника, спастического колита, слабости брюшного пресса, длительного применения слабительных. Имеют значение аномалии развития кишечника - мегаколон, мегасигма и врожденные мембраны Джексона, задерживающие опорожнение кишечника.
Копростаз подлежит консервативному лечению. После пальпаторного удаления каловых камней и настойчивой сифонной клизмы обычно отмечается отхождение кала и газов, ликвидация других симптомов обтурационной кишечной непроходимости.
Желчнокаменная обтурация относится к редким формам кишечной непроходимости. Это объясняется тем, что мелкие желчные камни беспрепятственно проходят через кишечный тракт. Обтурация кишечника возникает при больших размерах желчных камней (диаметром не менее 5 см), проникающих в просвет кишечника через пузырно-кишечный свищ. Чаще наблюдается закупорка дистальных отделов тонкого кишечника. Поражаются преимущественно женщины пожилого возраста. Заболевание протекает с типичными симптомами обтурационной непроходимости. При рентгенологическом исследовании наряду с признаками острой кишечной непроходимости в ряде случаев удается определить наличие газа в желчном пузыре и желчных протоках.
Обтурационная непроходимость на почве желчных камней при безуспешности консервативных мероприятий подлежит хирургическому лечению. Во время лапаротомии показаны энтеротомия ниже места обтурации и удаление конкремента. При наличии гангрены или перфорации кишки производится резекция измененной кишечной петли с первичным анастомозом.
Кроме предрасполагающего фактора, каковым является наличие спаек, для возникновения кишечной непроходимости необходимы еще и производящие факторы - нарушение режима питания, прием больших доз слабительных, физическое напряжение, способствующие нарушению двигательной функции кишечника.
Клинические проявления зависят от вида спаечной непроходимости. При странгуляционном ее характере состояние больного тяжелое, отмечается повторная рвота, резкие боли и вздутие живота, задержка стула и газов. При аускультации выслушивается усиленная перистальтика. При обтурации кишечника течение заболевание не столь драматическое, симптомы непроходимости нарастают постепенно.
В анамнезе таких больных имеются указания на перенесенную в прошлом травму, хирургические вмешательства, воспалительный процесс. Больные часто жалуются на периодические боли в животе, урчание, задержу стула и газов, другие симптомы непроходимости, которые ликвидировались самостоятельно, с помощью консервативных мероприятий либо оперативным путем. Важную информацию может дать исследование пассажа бариевой взвеси по тонкой кишке.
Спаечную кишечную непроходимость, развивающуюся без странгуляции часто удается ликвидировать консервативными мерами. Больным вводят спазмолитики, производят аспирацию желудочного содержимого, ставят сифонную клизму, проводят инфузионную терапию. Странгуляционная спаечная кишечная непроходимость подлежит экстренному оперативному лечению. Объем оперативного вмешательства определяется характером изменений в брюшной полости и состоянием кишки. Ущемляющие спайки пересекают. При множественных сращениях и рубцовых стенозах кишки может быть выполнен обходной межкишечный анастомоз.
В последнее время широкое распространение получило эндоскопическое лечение острой спаечной тонкокишечной непроходимости. Преимуществом данного метода лечения является его минимальная травматичность, что значительно снижает вероятность рецидивирования спаечного процесса в брюшной полости. Вместе с тем нельзя не отметить определенные трудности, нередко возникающие при введении трокара в брюшную полость в связи с большой угрозой травмы раздутой перерастянутой приводящей кишки, часто фиксированной к передней брюшной стенке. Для исключения ятрогенных осложнений необходимо придерживаться определенных зон пункции брюшной полости, которые зависят от вида предыдущего оперативного вмешательства и локализации рубца на передней брюшной стенке.
Завершая главу, посвященную непроходимости кишечника, следует еще раз подчеркнуть крайнюю важность данной хирургической проблемы. Положительные результаты лечения этого опасного патологического состояния могут быть достигнуты только совместными усилиями хирургов, анестезиологов и реаниматологов. Оперативное вмешательство по поводу непроходимости должен выполнять только высококвалифицированный хирург, имеющий большой опыт неотложных операций на органах брюшной полости.
Симптомы Отдельных видов кишечной непроходимости:
Диагностика Отдельных видов кишечной непроходимости:
Рентгенологически обнаруживают множественные горизонтальные уровни жидкости в тонком кишечнике, чаши Клойбера, симптом перистости, которые визуализируются преимущественно в центре брюшной полости.
Лечение Отдельных видов кишечной непроходимости:
Лечение заворота сигмовидной кишки хирургическое, лишь в первые часы заболевания сифонная клизма иногда может разрешить непроходимость. Оперативное вмешательство преследует две цели: устранение кишечной непроходимости и предупреждение ее рецидива. После ликвидации заворота и освобождения кишки от содержимого с помощью зонда, введенного
К каким докторам следует обращаться если у Вас Отдельные виды кишечной непроходимости:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Отдельных видов кишечной непроходимости, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Кишечная непроходимость – нарушение пассажа содержимого по кишечнику, вызванное обтурацией его просвета, сдавлением, спазмом, расстройствами гемодинамики или иннервации. Клинически кишечная непроходимость проявляется схваткообразными болями в животе, тошнотой, рвотой, задержкой стула и отхождения газов. В диагностике кишечной непроходимости учитываются данные физикального обследования (пальпации, перкуссии, аускультации живота), пальцевого ректального исследования, обзорной рентгенографии брюшной полости, контрастной рентгенографии, колоноскопии, лапароскопии. При некоторых видах кишечной непроходимости возможна консервативная тактика; в остальных случаях проводится хирургического вмешательство, целью которого служит восстановление пассажа содержимого по кишечнику или его наружное отведение, резекция нежизнеспособного участка кишки.
Общие сведения
Кишечная непроходимость (илеус) не является самостоятельной нозологической формой; в гастроэнтерологии и колопроктологии данное состояние развивается при самых различных заболеваниях. Кишечная непроходимость составляет около 3,8% всех неотложных состояний в абдоминальной хирургии. При кишечной непроходимости нарушается продвижение содержимого (химуса) – полупереваренных пищевых масс по пищеварительному тракту.
Кишечная непроходимость – это полиэтиологический синдром, который может быть обусловлен множеством причин и иметь различные формы. Своевременность и правильность диагностики кишечной непроходимости являются решающими факторами в исходе этого тяжелого состояния.

Причины кишечной непроходимости
Развитие различных форм кишечной непроходимости обусловлено своими причинами. Так, спастическая непроходимость развивается в результате рефлекторного спазма кишечника, который может быть обусловлен механическим и болевыми раздражением при глистных инвазиях, инородных телах кишечника, ушибах и гематомах живота, остром панкреатите, нефролитиазе и почечной колике, желчной колике, базальной пневмонии, плеврите, гемо- и пневмотораксе, переломах ребер, остром инфаркте миокарда и др. патологических состояниях. Кроме этого, развитие динамической спастической кишечной непроходимости может быть связано с органическими и функциональными поражениями нервной системы (ЧМТ, психической травмой, спинномозговой травмой, ишемическим инсультом и др.), а также дисциркуляторными нарушениями (тромбозами и эмболиями мезентериальных сосудов, дизентерией, васкулитами), болезнью Гиршпрунга.
К паралитической кишечной непроходимости приводят парезы и параличи кишечника, которые могут развиваться вследствие перитонита, оперативных вмешательств на брюшной полости, гемоперитониума, отравлений морфином, солями тяжелых металлов, пищевых токсикоинфекций и т. д.
При различных видах механической кишечной непроходимости имеет место механические препятствия на пути продвижения пищевых масс. Обтурационная кишечная непроходимость может вызываться каловыми камнями, желчными конкрементами, безоарами, скоплением глистов; внутрипросветным раком кишечника, инородным телом; сдалением кишечника извне опухолями органов брюшной полости, малого таза, почки.
Странгуляционная кишечная непроходимость характеризуется не только сдавлением просвета кишки, но и компрессией брыжеечных сосудов, что может наблюдаться при ущемлении грыжи, завороте кишок, инвагинации, узлообразовании - перехлестывании и закручивании между собой петель кишки. Развитие данных нарушений может быть обусловлено наличием длинной брыжейки кишки, рубцовых тяжей, спаек, сращений между петлями кишечника; резким снижение массы тела, длительным голоданием с последующим перееданием; внезапным повышением внутрибрюшного давления.
Причиной сосудистой кишечной непроходимости выступает острая окклюзия мезентериальных сосудов вследствие тромбоза и эмболии брыжеечных артерий и вен. В основе развития врожденной кишечной непроходимости, как правило, лежат аномалии развития кишечной трубки (удвоение, атрезия, меккелев дивертикул и др.).
Классификация
Существует несколько вариантов классификации кишечной непроходимости, учитывающих различные патогенетические, анатомические и клинические механизмы. В зависимости от всех этих факторов применяется дифференцированный подход к лечению кишечной непроходимости.
По морфофункциональным причинам выделяют:
1. динамическую кишечную непроходимость, которая, в свою очередь, может быть спастической и паралитической.
2. механическую кишечную непроходимость, включающую формы:
- странгуляционую (заворот, ущемление, узлообразование)
- обтурационную (интраинтестинальную, экстраинтестинальную)
- смешанную (спаечную непроходимость, инвагинацию)
3. сосудистую кишечную непроходимость, обусловленную инфарктом кишечника.
По уровню расположения препятствия для пассажа пищевых масс различают высокую и низкую тонкокишечную непроходимость (60-70%), толстокишечную непроходимость (30-40%). По степени нарушения проходимости пищеварительного тракта кишечная непроходимость может быть полной или частичной; по клиническому течению – острой, подострой и хронической. По времени формирования нарушений проходимости кишечника дифференцируют врожденную кишечную непроходимость, связанную с эмбриональными пороками развития кишечника, а также приобретенную (вторичную) непроходимость, обусловленную другими причинами.
Симптомы кишечной непроходимости
Независимо от типа и уровня кишечной непроходимости имеет место выраженный болевой синдром, рвота, задержка стула и неотхождение газов.
Абдоминальные боли носят схваткообразный нестерпимый характер. Во время схватки, которая совпадает с перистальтической волной, лицо пациента искажается от боли, он стонет, принимает различные вынужденные положения (на корточках, коленно-локтевое). На высоте болевого приступа появляются симптомы шока: бледность кожи, холодный пот, гипотония, тахикардия. Стихание болей может являться очень коварным признаком, свидетельствующим о некрозе кишечника и гибели нервных окончаний. После мнимого затишья, на вторые сутки от начала развития кишечной непроходимости, неизбежно возникает перитонит.
Другим, характерным для кишечной непроходимости признаком, служит рвота. Особенно обильная и многократная рвота, не приносящая облегчения, развивается при тонкокишечной непроходимости. Вначале рвотные массы содержат остатки пища, затем желчь, в позднем периоде - кишечное содержимое (каловая рвота) с гнилостным запахом. При низкой кишечной непроходимости рвота, как правило, повторяется 1-2 раза.
Типичным симптомом низкой кишечной непроходимости является задержка стула и отхождения газов. Пальцевое ректальное исследование обнаруживает отсутствие кала в прямой кишке, растянутость ампулы, зияние сфинктера. При высокой непроходимости тонкой кишки задержки стула может не быть; опорожнение низлежащих отделов кишечника происходит самостоятельно или после клизмы.
При кишечной непроходимости обращает внимание вздутие и асимметричность живота, видимая на глаз перистальтика.
Диагностика
Важное диагностическое значение имеет проведение ректального и влагалищного исследования, с помощью которых можно выявить обтурацию прямой кишки, опухоли малого таза. Объективность наличия кишечной непроходимости подтверждается при проведении инструментальных исследований.
При обзорной рентгенографии брюшной полости определяются характерные кишечные арки (раздутая газом кишка с уровнями жидкости), чаши Клойбера (куполообразные просветления над горизонтальным уровнем жидкости), симптом перистости (наличие поперечной исчерченности кишки). Рентгеноконтрастное исследование ЖКТ применяется в затруднительных диагностических случаях. В зависимости от уровня кишечной непроходимости может использоваться рентгенография пассажа бария по кишечнику или ирригоскопия. Колоноскопия позволяет осмотреть дистальные отделы толстого кишечника, выявить причину обтурации кишки и в ряде случаев - разрешить явления острой кишечной непроходимости.
Проведение УЗИ брюшной полости при кишечной непроходимости затруднено из-за выраженной пневматизации кишечника, однако исследование в ряде случаев помогает обнаружить опухоли или воспалительные инфильтраты. В ходе диагностики острую кишечную непроходимость следует дифференцировать от острого аппендицита, прободной язвы желудка и 12-перстной кишки, острого панкреатита и холецистита, почечной колики, внематочной беременности.
Лечение кишечной непроходимости
При подозрении на кишечную непроходимость производится экстренная госпитализация пациента в хирургический стационар. До осмотра врача категорически воспрещается ставить клизмы, вводить обезболивающие, принимать слабительные препараты, выполнять промывание желудка.
При отсутствии перитонита в условиях стационара производят декомпрессию ЖКТ путем аспирации желудочно-кишечного содержимого через тонкий назогастральный зонд и постановки сифонной клизмы. При схваткообразных болях и выраженной перистальтике вводятся спазмолитические средства (атропин, платифиллин, дротаверин), при парезе кишечника – стимулирующие моторику кишечника препараты (неостигмин); выполняется новокаиновая паранефральная блокада. С целью коррекции водно-электролитного баланса назначается внутривенное введение солевых растворов.
Если в результате предпринимаемых мер кишечная непроходимость не разрешается, следует думать о механическом илеусе, требующем срочного хирургического вмешательства. Операция при кишечной непроходимости направлена на устранение механической обструкции, резекцию нежизнеспособного участка кишки, предотвращение повторного нарушения проходимости.
При непроходимости тонкой кишки может выполняться резекция тонкой кишки с наложением энтероэнтероанастомоза или энтероколоанастомоза; деинвагинация, раскручивание заворота петель кишечника, рассечение спаек и т. д. При кишечной непроходимости, обусловленной опухолью толстой кишки, производится гемиколонэктомия и наложение временной колостомы. При неоперабельных опухолях толстого кишечника накладывается обходной анастомоз; при развитии перитонита выполняется трансверзостомия.
В послеоперационном периоде проводится возмещение ОЦК, дезинтоксикационная, антибактериальная терапия, коррекция белкового и электролитного баланса, стимуляция моторики кишечника.
Прогноз и профилактика
Прогноз при кишечной непроходимости зависит от срока начала и полноты объема проводимого лечения. Неблагоприятный исход наступает при поздно распознанной кишечной непроходимости, у ослабленных и пожилых пациентов, при неоперабельных опухолях. При выраженном спаечном процессе в брюшной полости возможны рецидивы кишечной непроходимости.
Профилактика развития кишечной непроходимости включает своевременный скрининг и удаление опухолей кишечника, предупреждение спаечной болезни, устранение глистной инвазии, правильное питание, избегание травм и т. д. При подозрении на кишечную непроходимость необходимо незамедлительное обращение к врачу.
Нарушения работы кишечника относятся к наиболее тяжелым функциональным расстройствам пищеварения.
Толстый и тонкий отделы кишечника отвечают за функции переваривания и усвоения продуктов питания, а также выводят непереваренные остатки из организма.
Нередко у пациентов возникает непроходимость кишечника, причины которой могут быть связаны с опасными заболеваниями. Такая патология часто требует радикальных мер лечения.
Кишечная непроходимость и ее виды

Непроходимость кишечника — как врожденная патология
Питательные вещества проделывают длинный путь в организме для того, чтобы обеспечить все клетки энергией и строительным материалом. При этом в кишечнике происходят окончательные процессы пищеварения, включающие всасывание пищевых субстратов и выведение каловых масс.
Общая длина кишечника человека составляет 4 метра. Появление непроходимого участка в любом отделе кишки может привести к тяжелым последствиям.
Кишечник имеет мышечную оболочку. Волнообразное сокращение мышц обеспечивает продвижение пищи и каловых масс в просвете органа. Нарушение этой функции кишечника может быть одной из причин непроходимости.
Застой каловых масс лишь усугубляет состояние, поскольку при этом происходит усиленное всасывание воды и затвердевание стула. Тем не менее, гораздо чаще непроходимость формируется из-за более серьезных патологий.
Кишечная непроходимость может быть полной и неполной. При неполной непроходимости кишечник пациента все еще обеспечивает выделение газов.
Полная обструкция является куда более серьезной проблемой, поскольку одновременный застой каловых масс и газа приводит к сильному вздутию органа. Задержка стула также может стать причиной более интенсивного газообразования.
В результате нередко происходит разрыв стенки кишечника с последующим выделением каловых масс в брюшную полсть. Такое осложнение может стать причиной смерти пациента.
Непроходимость кишечника классифицируют по механизму и месту возникновения. Таким образом, выделяют следующие виды патологии:
- Механическая и немеханическая обструкция.
- Обструкция тонкого и толстого кишечника.
- Механическая обструкция, как правило, гораздо опаснее других видов заболевания.
- Причины возникновения патологии
Этиология заболевания зависит от типа обструкции и наличия вторичных патологий у пациента.
Механическая непроходимость может быть связана с тем, что инородное тело или патологическая ткань блокирует пищеварительный тракт. Немеханическая непроходимость формируется при различных нарушениях движения кишечника.
Причины механической обструкции:
- Спайки кишечника. Это рубцы из волокнистой ткани, формирующиеся в месте нарушения целостности стенки кишечника. Спайки являются распространенным осложнением абдоминальной и тазовой хирургии. Также рубцы формируются на фоне воспалительных процессов.
- Заворот или инвагинация отделов кишечника. Такая патология встречается преимущественно у детей грудного возраста.
- Пороки развития кишечника у новорожденных.
- Злокачественные новообразования тонкого и толстого кишечника. Опухоль может физически блокировать просвет органа.
- Попадание желчных камней в просвет кишечника.
- Инородные тела в кишечнике. Это частая причина непроходимости у детей дошкольного возраста.
- Проглатывание крупных предметов может привести к кишечной обструкции.
- Абдоминальные грыжи. При этом часть кишечника может быть сдавлена брюшными мышцами, в результате чего сформируется непроходимость.
- Воспалительные заболевания. Кишечная непроходимость является частым осложнением болезни Крона.
- Дивертикулит. В силу разных патологических причин на стенках кишки могут формироваться тканевые выпячивания. Воспаление дивертикула может стать причиной обструкции.
Причины немеханической обструкции:
- Осложнения инфекционных заболеваний, включая гастроэнтерит и аппендицит.
- Прием некоторых лекарственных средств. Гидроморфон, морфий, оксикодон и отдельные трициклические антидепрессанты (амитриптилин и имипрамин) могут вызвать кишечную непроходимость.
- Электролитный дисбаланс. Такой недуг может стать причиной нарушения моторики кишечника.
- Осложнения болезни Паркинсона, рассеянного склероза и других болезней, влияющих на работу нервной системы и мышц.
- Сахарный диабет.
- Недостаточность щитовидной железы (гипотиреоз).
Врачи отмечают, что кишечная обструкция чаще всего наблюдается у пожилых людей и новорожденных.
Симптомы

Непроходимость кишечника может быть вызвана опухолью
Симптоматика кишечной непроходимости будет зависеть от местоположения и продолжительности обструкции. Например, рвота является ранним признаком непроходимости тонкого кишечника.
Такой же симптом может появиться и при продолжительной обструкции толстого кишечника. Частичная непроходимость может стать причиной диареи.
- Сильное вздутие живота, метеоризм.
- Выраженная абдоминальная боль.
- Отсутствие аппетита.
- Тошнота и рвота.
- Длительный запор, а также отсутствие газов.
- Диарея.
- Судороги мышц живота.
- Спазмы.
Частым осложнением обструкции кишечника является перитонит. Это инфекционно-воспалительное заболевание брюшной полости, формирующееся при выделении содержимого кишечника наружу.
Если непроходимость осложнена перитонитом, у пациента может возникнуть лихорадка и нарушение сознания. Это опасное для жизни состояние, требующее неотложной врачебной помощи.
Диагностика болезни
Непроходимость кишечника: дивертикулез
Диагностика кишечной непроходимости включает физический осмотр пациента, лабораторные и инструментальные исследования.
Первым делом врач узнает о жалобах пациента и проведет общий осмотр. Уже на этом этапе выявляются характерные признаки патологии. Кроме того, врачу необходимо узнать историю заболеваний, а также выяснить, были ли у пациента в последние годы оперативные вмешательства.
Физический осмотр будет включать пальпацию, перкуссию и прослушивание с помощью фонендоскопа. Первые два метода помогают обнаруживать вздутие кишечника и признаки болезненности. При прослушивании часто выявляют нарушения моторики органа.
Если на этом этапе врач не выявит точных признаков кишечной непроходимости, будут назначены лабораторные и инструментальные тесты.
Главным инструментальным методом является сканирование брюшной полости. При этом врач получает изображение кишечника, на котором легко заметить признаки непроходимости. Также сканирование помогает уточнить область обструкции и степень тяжести патологии.
Применяются следующие способы сканирования:
- Рентгенография. Это не самый точный, но наиболее доступный метод сканирования.
- Компьютерная томография. С помощью этого метода получают подробные изображения органов брюшной полости.
- Применение контрастных веществ помогает улучшить точность диагностики.
- Ультразвуковое исследование. Такой метод визуализации чаще всего применяется для диагностики кишечной непроходимости у детей.
В некоторых случаях возникает необходимость в дополнительных методах визуализации кишечника. Врачи часто используют воздушную или бариевую клизму.
Суть метода заключается в том, чтобы ректально ввести в прямую и толстую кишку раствор бария или воздух, а затем получить рентгеновский снимок. Наполнитель помогает точнее идентифицировать обструкцию.
Кроме того, такая процедура сама по себе может вылечить патологию у детей. Другие методы:
- Колоноскопия. Это осмотр прямого и толстого кишечника с помощью введения гибкой трубки с камерой в полость органа.
- Анализы крови на количество форменных элементов, концентрацию электролитов, почечные и печеночные функции.
Подробная диагностика помогает не только установить достоверную причину непроходимости, но и подготовить пациента к операции.
Лечение и действия пациента
Непроходимость кишечника: дивертикулез
При кишечной непроходимости нежелательна доврачебная помощь, поскольку непрофессиональные манипуляции могут только усугубить состояние пациента.
При выявлении признаков обструкции следует как можно быстрее попасть в приемное отделение больницы. При этом категорически запрещается самостоятельно ставить клизму, употреблять твердые продукты и вызывать рвоту.
Лечение зависит от локализации и типа обструкции. Частичная непроходимость нередко устраняется нехирургическим путем. При этом показаны внутривенные вливания электролитов, поскольку заблокированный кишечник может не обеспечивать полноценное всасывание.
Возможные медикаментозные методы:
- Препараты, нейтрализующие действие опиоидных обезболивающих средств.
- Антибиотики для лечения инфекции.
- Противорвотные препараты.
- Обезболивающие.
Хирургия показана при полной непроходимости и возникновении угрожающих жизни осложнений. Врач может прибегнуть к лапароскопической или открытой операции.
Исследования показали, что метод доступа через небольшие разрезы (лапароскопия) является более безопасным и эффектным для большинства пациентов. Тем не менее, может потребоваться открытая операция для удаления части кишечника в случае некроза.
Возможные осложнения

Осложнения кишечной непроходимости могут стать причиной смерти пациента. При этом нередко осложнения возникают из-за несвоевременного или неправильного лечения.
Самые опасные осложнения:
- Некроз участка кишечника. При этом возникает гибель клеток органа. Такая патология может возникнуть в случае, если обструкция препятствует кровоснабжению кишечника. Это нередкое осложнение непроходимости, возникшей из-за абдоминальной грыжи.
- Перитонит. Сильное увеличение участка кишечника приводит к разрыву стенки органа и выделению содержимого в брюшную полость. При этом возникает тяжелый инфекционный процесс.
- Обезвоживание.
- Электролитный дисбаланс.
- Почечная недостаточность.
- Сепсис.
Важно помнить, что промедление при обнаружении непроходимости увеличивает шансы возникновения опасных осложнений.
Профилактика
Профилактические меры могут уменьшить риск возникновения немеханической обструкции. Механическая непроходимость кишечника, причины которой часто связаны с онкологией, может возникнуть вне зависимости от образа жизни пациента.
Основные меры профилактики:
- Правильное питание. Пища должна быть разнообразной. Важно употреблять продукты, содержащие клетчатку и другие пищевые волокна.
- Своевременное лечение хронических и острых заболеваний органов пищеварения.
- Умеренная физическая активность.
- Соблюдение послеоперационного режима.
Перечисленные меры особенно актуальны для людей пожилого возраста.
Тема видеоматериала – кишечная непроходимость:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кишечная непроходимость: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Согласно Международной классификации болезней 10-го пересмотра, кишечная непроходимость чаще становится осложнением других самостоятельных нозологических единиц. Клинические проявления кишечной непроходимости включают схваткообразную боль, рвоту, вздутие живота, жажду, сухость во рту, задержку стула и отхождения газов.

Непроходимость кишечника может привести к обезвоживанию, дисбалансу электролитов, отмиранию тканей кишечника (некрозу), абсцессу в брюшной полости, почечной недостаточности, перфорации кишечника, легочной аспирации, сепсису – потенциально смертельной инфекции крови.
Разновидности кишечной непроходимости
По механизму развития выделяют три вида кишечной непроходимости:
1. Функциональная (динамическая) непроходимость – нарушение моторной функции кишечника без механических препятствий и органических поражений кишечной стенки:
- спастическая форма обусловлена стойким спазмом кишечной стенки:
- при функциональных и органических поражениях центральной нервной системы (неврастении, истерии, спинной сухотке);
- при заболеваниях кишечника (дизентерии, тифе);
- при раздражении кишечника в результате травм, гематом, нагноительных процессов и др.;
- при отравлениях тяжелыми металлами (свинцом), эндогенных и экзогенных интоксикациях;
- при наличии в кишечнике инородных тел (мелких каловых камней, глистной инвазии);
- при почечной и печеночной колике;
- при переедании;
- при воспалительных внутрибрюшных осложнениях (при перитоните, неспецифическом язвенном колите и т.д.);
- при опухолевых процессах в забрюшинном пространстве;
- при тяжелых внебрюшных заболеваниях (при инфаркте миокарда, пневмонии, сахарном диабете, почечной колике, повреждении спинного мозга, тяжелых нарушениях мозгового кровообращения, тяжелых черепно-мозговых травмах);
- при электролитных нарушениях (нарушениях обмена K, Na, Cl и Mg);
- при передозировке лекарственных средств (опиоидов, холинолитиков, психотропных, антигистаминных препаратов) либо при нарушениях кровоснабжения кишечника.
- обтурационная непроходимость кишки, как правило, развивается на фоне симптомов основного заболевания, но может быть и первым манифестирующим признаком:
- интраорганная – инородные тела, паразиты, безоары (конкременты из непереваренных частичек волос, растительных волокон и др.), желчные камни, синдром Бувере);
- интрамуральная (опухоли, воспалительные и рубцовые изменения стенки кишки — болезнь Крона, туберкулез, гематомы);
- экстраорганная – сдавление объемными образованиями брюшной полости, артериальные компрессии, ангуляции (перегибы кишки);
Лечебно-диагностическая тактика во многом связана с локализацией препятствия в кишечнике, поэтому кишечную непроходимость по уровню обструкции подразделяют на высокую (тонкокишечную, включая уровень двенадцатиперстной кишки) и низкую (толстокишечную). Обструкция может быть частичной и полной.
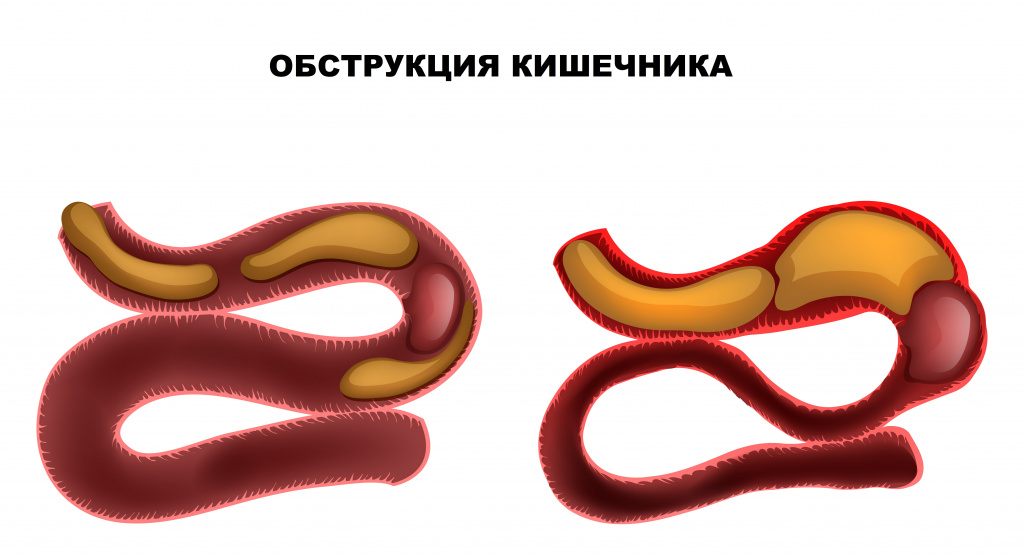
![Обструкция кишечника.jpg]()
По происхождению выделяют врожденную (пороки развития — атрезии, неполный поворот кишечной трубки) и приобретенную непроходимость.
По клиническому течению непроходимость может быть острой, подострой и хронической (проявляется замедлением пассажа по кишечнику).
Кроме того, в динамике развития болезни различают три фазы (стадии):
- 1-я стадия — нервно-рефлекторная (болевая, острое нарушение пассажа);
- 2-я стадия — компенсации или органических изменений (интоксикация, расстройство внутристеночной гемоциркуляции);
- 3-я стадия — терминальная (стадия перитонита).
В развитии кишечной непроходимости играют роль многие факторы. Их обычно разделяют на предрасполагающие и производящие.
Предрасполагающие факторы:
Частой причиной непроходимости является хирургическое вмешательство на брюшной полости и лекарственные препараты, воздействующие на перистальтику кишечника.
К каким врачам обращаться при кишечной непроходимости
Консервативной терапией занимается врач-гастроэнтеролог .
При подозрении на острую кишечную непроходимость осмотр поводит хирург в условиях стационара, но не позднее одного часа от момента поступления. Могут потребоваться консультации смежных специалистов ( терапевта , гинеколога , уролога ).
Диагностика и обследования при кишечной непроходимости
Диагностические мероприятия начинаются с клинического обследования пациента: сбора анамнеза; осмотра, включающего пальпацию, перкуссию, аускультацию живота, ректальное обследование; определения частоты пульса, измерения артериального давления.
Как правило, назначают лабораторные исследования:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины. Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea. Краткая характеристика аналита Мочевина Мочевина является основным азотсодержащим продуктом катаболизма белков и аминокислот в организме человека. .
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа.
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок. Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий белок Сыворотка крови (плазма крови, лишенная фибриногена) содержит множество белков, выполняющих разнообразны.
Синонимы: Диастаза; Сывороточная амилаза; Амилаза сыворотки. α-Amylase; AMY; AML; Diastase; 1;4-?-D-glucanohydralase; Serum amylase; Blood amylase. Краткая характеристика определяемого вещества Альфа-амилаза Альфа-амилаза относится к группе ферментов, обеспечивающих ра.
Синонимы: Эстераза; Стеапсин; Гидролаза эфиров глицерина. Lipase; LPS; Serum Lipase; Steapsin. Краткая характеристика определяемого вещества Липаза Фермент, катализирующий гидролиз триглицеридов. В тонком кишечнике липаза отвечает за расщепление нейтральных жиров – триглицери.
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl. Краткая характеристика определяемых веществ (Калий, Натрий, Хлор) Калий (К+) Основной внутриклеточный катион. Кал.
Синонимы: Анализ крови на магний; Общий магний; Ионы магния. Serum Magnesium Test; Magnesium test; Magnesium, blood; Serum magnesium. Краткая характеристика определяемого аналита Магний Магний, как и калий, содержится преимущественно внутри клеток. 1/3-1/2 всего магния организма .
-
рентгенография или компьютерная томография органов брюшной полости с контрастом;
Рентгенологическое исследование, позволяющее обнаружить патологические изменения в брюшной полости, в том числе инородные тела и новообразования.
Исследование, позволяющее получить данные о состоянии органов брюшной полости (печень, желчный пузырь, селезенка, почки, поджелудочная железа), сосуды брюшной полости и абдоминальные лимфатические узлы).
Введение контрастного вещества осуществляется внутривенно.
Эндоскопическое исследование толстого кишечника для поиска участков патологии, проведения биопсии и удаления небольших полипов и опухолей.
-
ультразвуковое исследование органов брюшной полости;
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
Основная задача дифференциальной диагностики — отличить странгуляционную непроходимость, которая составляет до 40% всех случаев острой непроходимости, от других видов непроходимости.
Что делать при кишечной непроходимости
Если появляется сильная боль в животе и любой из симптомов кишечной непроходимости, человек должен немедленно обратиться к врачу или вызвать скорую помощь, поскольку непроходимость может иметь серьезные последствия.При подозрении на кишечную непроходимость необходима срочная госпитализация пациента в хирургическое отделение. До прибытия врача категорически запрещается принимать обезболивающие или слабительные препараты, делать промывание желудка и т.п.
Лечение кишечной непроходимости
Медикаментозное лечение. По возможности, прекращают или снижают дозы сильных опиоидных анальгетиков, которые могут вызвать запор и спазм кишечника. Назначают слабительные и размягчители стула, а также антидоты. Могут применяться лекарства от тошноты для предотвращения рвоты; антибиотики – для борьбы с бактериальной инфекцией.
Наблюдение. Скопление стула или нарушение проходимости тонкой кишки могут нуждаться в наблюдении в течение нескольких дней, поскольку имеют тенденцию проходить самостоятельно. В течение этого времени пациенты должны ограничить количество потребляемой пищи и выпиваемой жидкости, чтобы предотвратить дальнейшее накопление фекалий. Может быть назначено внутривенное введение физраствора и электролитов, чтобы поддерживать водный баланс организма, обеспечить коррекцию реологических свойств крови.
Назогастральный зонд – узкая трубка, которая вводится через нос и попадает в желудок. Через нее удаляют скопившуюся в желудке и кишечнике жидкость и газ, снижая давление на стенки. Это уменьшает выраженность боли и позывы к рвоте.
Лечебная сифонная клизма. Этот способ может быть применен, если врач уверен в том, что причина непроходимости – сухие каловые массы.
Хирургическая операция. Экстренные операции (в течение 2 часов с момента поступления пациента в стационар) проводят при острой кишечной непроходимости, если присутствуют признаки перитонита или подозревается странгуляционная форма непроходимости.
Основные рекомендации в послеоперационном периоде следующие: ограничение физической нагрузки на 2-3 месяца, нельзя поднимать тяжести, необходимо носить специальный бандаж, исключить из рациона продукты, вызывающие повышенное газообразование (сырые фрукты, овощи, богатые клетчаткой продукты, молочные продукты).
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также: