История донорства крови кратко
Обновлено: 30.06.2024
История переливания крови начинается ещё в древности, когда люди пытались лечить кровью животных. В сочинениях древнегреческого поэта Гомера говорится о том, что Одиссей давал пить кровь теням подземного царства, чтобы вернуть им речь и сознание. Гиппократ рекомендовал больным, страдавшим заболеваниями с нарушением психики, пить кровь здоровых людей. Указания о подобном лечении кровью имеются в сочинениях Плиния и Цельса, сообщавших о больных эпилепсией , которые пили кровь умирающих гладиаторов. Крови приписывали омолаживающее действие. Так, в Риме, дряхлый папа Иннокентий VIII лечился кровью молодых людей. Кровь животных с лечебной целью пили во время войн .Вслед за египетскими войсками шли стада баранов, кровь которых использовали для лечения раненых. В древних памятниках остались заметки об использовании крови для ванн. Так, древнегреческому царю Константину, страдавшему проказой, были применены ванны из крови. Считалось, что кровь — это чудодейственная жидкость: стоит её применить, как жизнь может быть продлена на многие годы. Если человек выпьет кровь, то она заменит ему ту, которая была утрачена.
В 1628 г. Английский учёный У. Гарвей открыл закон кровообращения. Он установил принцип движения крови в живом организме и тем самым раскрыл широкие возможности для разработки метода переливания крови.

Развитие донорства сопровождалось многочисленными взлётами и падениями — от обожествления этого метода до государственного запрета его применять. Первые документальные внутривенные вливания относятся к началу деятельности первой в мире академии наук — Лондонского Королевского общества, основанного в 60-е годы 17 века. Сделать внутривенное вливание крови человеку в те времена было непросто — до изобретения полой инъекционной иглы и современного шприца оставалось еще два столетия. Кристофер Рэн в 1656 году использовал в качестве инъекционной иглы птичье перо, а вместо шприца — пузыри рыб и животных. Несмотря на то, что первые попытки давали хорошие результаты, метод переливания крови не получил широкого распространения. Это была довольно сложная в техническом отношении операция, а у ряда больных перелитая кровь вызывала тяжёлые осложнения. Причина их была тогда совершенно непонятна.
1628 г. — Английский врач Уильям Гарвей делает открытие о кровообращении в человеческом организме. Почти сразу после этого была предпринята первая попытка переливания крови.
1667 г. — Жан-Батист Дени (фр. Jean-Baptiste Denis) во Франции и Ричард Лоуэр в Англии независимо друг от друга делают записи об удачных переливаниях крови от овцы человеку. Но в последующие десять лет переливания от животных к людям были запрещены законом из-за тяжёлых отрицательных реакций.

1795 г . — В США американский врач Филипп Синг Физик (англ. Philip Syng Physick) проводит первую трансфузию крови от человека к человеку, хотя информацию об этом нигде не публикует.
1882 г. — Джеймс Бланделл (англ. James Blundell), британский акушер, проводит первое удачное переливание человеческой крови пациентке с послеродовым кровотечением. Используя в качестве донора мужа пациентки, Бланделл взял у него почти четыре унции крови из руки и с помощью шприца перелил женщине.
С 1825 — 1830 гг. — Бланделл провел 10 трансфузий, пять из которых помогли пациентам. Бланделл опубликовал свои результаты, а также изобрёл первые удобные инструменты для взятия и переливания крови.

1832 г. — Петербургский акушер Андрей Мартынович Вольф впервые в России успешно перелил роженице с акушерским кровотечением кровь её мужа и тем самым спас ей жизнь. Вольф использовал для переливания аппарат и методику, полученную им от пионера мировой трансфузиологии Джеймса Бланделла.
1840 г. — В колледже Святого Георгия в Лондоне под руководством Бланделла проводится первое удачное переливание крови для лечения гемофилии.
1867 г. — Английский хирург Джозеф Листер впервые использует антисептики для предотвращения инфицирования во время переливаний крови.
1873 — 1880 гг. — Американские трансфузиологии делают попытку использовать для переливаний молоко — коровье, козье и человеческое.
1884 г . — Солевые растворы заменяют молоко при переливаниях, поскольку на молоко возникает слишком много реакций отторжения.
1900 г. — Карл Ландштейнер (нем. Karl Landsteiner), австрийский врач, открывает первые три группы крови — A, В и С. Группа С будет потом заменена на О. За свои открытия Ландштейнер получил в 1930 г. Нобелевскую премию.
1902 г. — Коллеги Ландштейнера Альфред де Кастелло (итал. Alfred Decastello) и Адриано Стурли (итал. Adriano Sturli) добавляют к списку групп крови четвертую — AB.
1908 г. — Французский хирург Аллексис Каррель (фр. Alexis Carrel) разработал способ предотвращения свёртываемости, пришивая вену реципиента прямо к артерии донора. Этот метод, известный как прямой метод, или анастомоз, до сих пор практикуется некоторыми врачами при пересадках, среди них Д. Б. Мерфи (англ. J.B. Murphy) в Чикаго и Джордж Криле (англ. George Crile) в Кливленде. Эта процедура показала свою непригодность при переливаниях крови, но развилась как способ трансплантации органов, и именно за неё Каррель получил Нобелевскую премию в 1912 г.

1908 г. — Мореши (Moreschi) описывает реакцию антиглобулина. Обычно, когда происходит реакция антиген-антитело, её нельзя увидеть. Антиглобулин — это прямой способ визуализации реакции антигена-антитела. Антиген и антитело реагируют друг с другом, затем, после удаления антител, не участвовавших в реакции, реагент антиглобулина добавляется и присоединяется между антителами, которые присоединены к антигену. Сформированный химический комплекс становится достаточно большим, чтобы его рассмотреть.
1914 г. — Изобретены и введены в действие антикоагулянты долговременного действия, позволившие консервировать донорскую кровь, и среди них цитрат натрия.
1915 г. — В госпитале в Нью-Йорке, Ричард Левисон впервые использует цитрат для замены прямого переливания крови на непрямое. Несмотря на всю значимость этого изобретения, цитрат ввели в массовое использование только через 10 лет.
1916 г. — Фрэнсис Рус и Д. Р. Турнер впервые используют раствор цитрата натрия и глюкозы, позволяющий хранить кровь в течение нескольких дней после донации. Кровь начинают хранить в закрытых контейнерах. Во время Первой мировой войны Великобритания использует мобильную станцию переливания крови (создателем считается Освальд Робертсон).
С середины 1930-х годов в СССР начала создаваться официальная версия истории переливания крови. Ее писали те, кто были непосредственными участниками широкого внедрения этой технологии в медицину, ее творцами.

В 60 — 80-х гг. XIX века в России были сделаны три важных открытия в области переливания крови: С.П. Коломнин ввел метод внутриартериального переливания, В.В. Сутугин — метод консервирования и В. Раутенберг — метод химической стабилизации крови. Н.И. Пирогов подчеркивал пользу переливания крови при некоторых ранениях в полевой обстановке. В конце XIXв. А. Шмидт проводил опыты по изучению механизма свертывания крови, а П. Эрлих, Й.И. Мечников, Е.С. Лондон, Л.А. Тарасович наблюдали гемолиз эритроцитов при смешивании их с сывороткой крови различных животных. Использование крови как лечебного средства давно привлекало к себе внимание исследователей. Мысль человека работала над тем, как возместить потерю крови в организме при ранениях и обильных кровотечениях, как улучшить состав и качество крови, ухудшившиеся при заболеваниях.
Очень важную роль сыграло открытие групп крови, в результате чего были вскрыты причины некоторых посттрансфузионных осложнений, что дало возможность предупредить их. Оказалось, что осложнения при переливании крови животных человеку происходят потому, что сыворотка крови человека склеивает (агглютинирует) и разрушает кровяные тельца животных. Интенсивное развитие донорства, разработка методов и внедрение в широкую клиническую практику переливания крови в нашей стране началось только после Великой Октябрьской социалистической революции.
Первое научно обоснованное переливание крови с учётом её групповой принадлежности в Советском Союзе было сделано 20 июня 1919 г. В.Н. Шамовым, хирургом, который стоял за скорейшее использование на практике самых передовых методов. В 1914 г. он посетил клинику Крайла в Кливленде, США, и ознакомился там с работами по переливанию. В 1919 г. в Петрограде он самостоятельно выделил стандартные сыворотки и провел первое переливание с учетом групповых факторов крови. Его помощниками были хирурги, ставшие ведущими специалистами в данной области в 1920-е годы: И.Р. Петров и Н.Н. Еланский. В течение нескольких недель в лаборатории были обследованы 500 человек.
15 июня 1667 года французский врач Жан-Батист Дени впервые совершил переливание крови человеку. Сегодня эта лечебная технология показана при многих заболеваниях, оставаясь при этом опасной процедурой.
Французский врач Жан-Батист Дени известен тем, что был личным врачом короля Людовика XIV, и своим открытием — именно он 15 июня 1667 года впервые совершил задокументированное переливание крови человеку. Дени перелил чуть более 300 мл овечьей крови 15-летнему мальчику, который впоследствии выжил. Позже учёный совершил ещё одно переливание, и пациент также выжил. Позже Дени перелил кровь шведскому барону Густаву Бонде, но он скончался. По одной из версий, первые пациенты выжили благодаря небольшому количеству переливаемой крови. После ещё одного погибшего пациента Дени обвинили в убийстве, но, даже получив оправдательный приговор, врач оставил медицинскую практику.
Однако, хотя опыты по переливанию крови продолжались, проводить процедуру без смертельных осложнений стало возможным только после открытия групп крови в 1901 году и резус-фактора в 1940 году.
Процедура называется гемотрансфузия.
Показания
Самое распространённое показание к переливанию — это потеря крови. Острой потерей считается потеря пациентом в течение пары часов более 30 % объёма крови. Кроме этого, среди абсолютных показаний к гемотрансфузии — шоковое состояние, непрекращающиеся кровотечения, тяжёлое малокровие, хирургические вмешательства.
Частыми показаниями к переливанию компонентов крови являются анемия, гематологические заболевания, гнойно-септические болезни, тяжёлые токсикозы, острые интоксикации.
Среди противопоказаний— сердечная недостаточность при пороках, миокардите, кардиосклерозе, гнойное воспаление внутренней оболочки сердца, гипертония третьей стадии, нарушение кровотока головного мозга, общее нарушение белкового обмена, аллергическое состояние.
Часто при абсолютных показаниях к переливанию крови процедуру производят несмотря на противопоказания, но при этом организуют профилактические мероприятия, например, для предупреждения аллергической реакции. Иногда при хирургических операциях применяется предварительно заготовленная собственная кровь пациента.
Технология
Перед переливанием крови пациента обязательно проверяют на противопоказания, ещё раз проверяют группу крови и резус-фактор и тестируют кровь донора на индивидуальную совместимость. После этого проводится биологическая проба — пациенту вводят 25–30 мл крови донора и наблюдают за состоянием больного. Если пациент чувствует себя хорошо, то кровь считается совместимой и проводится гемотрансфузия со скоростью 40–60 капель в минуту.
После переливания несовместимой крови могут возникнуть осложнения, сбой дают почти все системы организма. Например, возможно нарушение функций почек и печени, обменных процессов, деятельности желудочно-кишечного тракта, сердечно-сосудистой и центральной нервной систем, дыхания, кроветворения.
Интересные факты
В 1926 году в Москве был организован первый в мире институт переливания крови (сегодня это Гематологический научный центр РАМН), была создана специальная служба крови.
Прямое переливание крови, непосредственно от донора больному, в настоящее время практически запрещено из-за опасности заражения СПИДом и гепатитом и проводится лишь в особо экстремальных ситуациях.
Кроме этого, полностью запрещено переливание донорской крови и её компонентов, не исследованных на СПИД, поверхностный антиген гепатита В и сифилис.
Основные факты
Ежегодно в мире собирается около 112,5 миллиона донаций крови. Примерно половина из них приходится на страны с высоким уровнем дохода, где проживает 19% населения мира.
В странах с низким уровнем дохода до 65% случаев переливания крови проводится детям в возрасте до 5 лет, в то время как в странах с высоким уровнем дохода переливание крови чаще всего проводится пациентам старше 65 лет — на них приходится до 76% всех случаев переливания крови.
Число донаций на 1000 человек составляет 32,1 в странах с высоким уровнем дохода, 14,9 в странах со средне-высоким уровнем дохода, 7,8 в странах со средне-низким уровнем дохода и 4,6 в странах с низким уровнем дохода.
Показатели безвозмездной сдачи крови добровольными донорами возросли в 2013 году на 10,7 миллиона донаций крови по сравнению с показателями 2008 года. В 74 странах национальные запасы крови более чем на 90% обеспечиваются добровольными безвозмездными донорами.
Сегодня основным документом, регулирующим вопросы качества безопасности донорской крови в ЕС, является Директива 2002/98/ЕС , которая принята Советом ЕС и Парламентом на основании ст. 152 Договора, учреждающего европейское сообщество, в редакции амстердамского договора, впервые закрепившего такие полномочия за ЕС. в соответствии с данной статьей Парламент и Совет ЕС принимают в соответствии с обычной законодательной процедурой меры, устанавливающие высокие стандарты качества и безопасности для органов и субстанций человеческого происхождения, крови и ее дериватов.
Основным законом, регулирующим вопросы донорства крови в РБ является Закон Республики Беларусь от 30.11.2010 №197-З "О донорстве крови и ее компонентов".
На нанимателя возлагается обязанность беспрепятственно отпускать работника в день выполнения донорской функции, а в случае невозможности по производственным причинам отпустить работника в указанный им день предложить другой день, выбранный по согласованию с работником (за исключением случаев выполнения донорской функции в экстренном порядке в целях сохранения жизни и здоровья реципиента). В то же время на донора будет возложена обязанность не позднее чем за 2 рабочих дня предупредить нанимателя о датах выполнения донорской функции и использования дней отдыха, а также обязанность своевременно представить нанимателю документы, подтверждающие выполнение донорской функции.
В день сдачи крови, ее компонентов донор освобождается от работы независимо от того, в какой смене он работает, а также от того, в какое время (рабочее или нерабочее) он сдаст кровь.
Ведущий лаборант кафедры функциональной
диагностики Малаховская С.Н.
Интерес к целебным свойствам крови проявляли многие великие целители, однако, история сохранила для нас и трагические страницы истории переливания. Так, например, неудачной оказалась попытка переливания человеческой крови папе Иннокентию VIII (1492 г.). К сожалению, подобные истории не были единичными, и палата депутатов Франции в 1670 г., а затем и Ватикан в 1675 г. наложили запрет на переливания крови.
Признанным автором первого успешного переливания крови от человека к человеку является британский гинеколог Джеймс Бланделл, который 22 декабря 1818 года доложил о своих успехах на заседании Лондонского медико-хирургического общества. Спустя 14 лет - 20 апреля 1832 г. (8 апреля по старому календарю) - петербургский акушер Андрей Мартынович Вольф выполнил первое в России успешное переливание крови. Он перелил роженице, потерявшей большое количество крови, кровь ее мужа. Переливание прошло успешно, и женщина была спасена. В честь этой знаменательной даты 20 апреля объявлено в России национальным днем донора крови.

Несмотря на очевидные успехи, число осложнений и неудачных попыток все еще ограничивали широкое применение переливания в клинической практике. Очередной коренной перелом в трансфузиологии произошел после открытия в 1901 г. австрийским бактериологом Карлом Ландштейнером 3-х групп крови. Последующие открытия, сделанные в 1902 г. А. Декастелло и А. Штурли, описавшими, кроме указанных 3-х групп наличие редко встречающейся 4-й группы, а также обобщающая работа 1907 г. Я. Янского, окончательно сформировали принятую по сей день классификацию групп крови АВО: О(I), А(II), В(III), АВ(IV).

В ознаменование величайшего вклада Карла Ландштейнера в 1930 г. ему была вручена Нобелевская премия, а начиная с 2004 г. Всемирный День Донора крови ежегодно отмечается 14 июня - в день рождения этого великого ученого. Открытие групп крови резко снизило частоту посттрансфузионных осложнений. Исследования продолжались и в 1940 г. Все тот же К. Ландштейнер совместно с американским ученым А. Виннером, используя эритроциты обезьян рода Macacus rhesus, открыли новый антиген на поверхности эритроцитов, названный ими резус-фактором. В настоящее время описано более 40 систем антигенов, наличие некоторых из них, например, антигенов системы Kell, дают человеку возможность быть только донором плазмы или тромбоцитов.
В настоящее время трансфузиология является одной из наиболее ресурсо- и наукоемкой, динамично развивающейся областью медицины. На смену переливанию цельной крови пришла дифференцированная терапия ее компонентами - именно поэтому сегодня один раз сдав кровь, донор может помочь нескольким больным. По мере развития медицины потребность в донорской крови постоянно растет: чем более высокотехнологичная помощь оказывается пациентам, тем большее количество компонентов крови требуется доставить в медицинские учреждения. Вместе с тем, в условиях современных реалий первоочередной задачей всех участников донорского движения является обеспечение максимальной безопасности донорской крови и ее компонентов для реципиентов - получателей крови. Важность этого тезиса подтвердила в 1975 г. Всемирная ассамблея здравоохранения, которая рекомендовала всем странам-участницам развивать службу крови, основываясь на принципе 100% добровольного безвозмездного донорства крови.
Интенсивное развитие донорства, разработка методов и внедрение в широкую клиническую практику переливания крови в нашей стране началось только после Великой Октябрьской социалистической революции.
Первое научно обоснованное переливание крови с учётом её групповой принадлежности в Советском Союзе было сделано 20 июня 1919 г. В.Н. Шамовым. Этому предшествовала большая подготовительная работа по созданию отечественных стандартных сывороток для определения группы крови. Не менее сложным тогда было найти донора, согласного дать свою кровь для переливания. Несмотря на столь обнадёживающие результаты первого научно обоснованного переливания крови, дальнейшее развитие этого метода шло крайне медленно. Встречались большие трудности в подборе лиц, желающих давать кровь.

В истории развития организации донорства можно проследить ряд периодов. На первом этапе организации донорства в Советском Союзе (20-е годы XX века), когда операция была ещё сравнительно редкой, донорами чаще всего были родственники или друзья больного. Так, из трёх трансфузий, сделанных В.Н. Шамовым в 1919-1921 гг., в двух случаях была перелита кровь родственников. В одном случае больному мальчику кровь (100 мл) была перелита от его матери, в другом (420 мл) - от брата больной.
Поиски доноров среди ближайших родственников больного основывались в те годы не только на согласии донора дать свою кровь для переливания, но и на распространенном тогда мнении, что в этом случае реакция организма больного на трансфузию может быть выражена слабее.
Этот и подобные ему случаи, имевшие место при выборе доноров, заставляли думать и предпринимать практические шаги к созданию при лечебных учреждениях резервов доноров-активистов. Последующие годы показали, что в нашей стране уже имелись условия для успешного развития донорства не путём превращения его в профессию, а на общественной основе. Первое официальное издание Инструкции по применению лечебного метода переливания крови, утверждённой Народным Комиссаром здравоохранения РСФСР Н.А.Семашко, приходится на 14 августа 1928 г. В инструкции указывалось, что метод переливания крови может быть широко применён в качестве незаменимого средства при ряде заболеваний и допускается в практику лечебной помощи. В ней излагались основные требования, предъявляемые к донору, и определялся максимальный объём крови, который не должен превышать 1% от массы тела донора (600 мл) и лишь для исключительно здоровых лиц мог быть повышен до 1,25% от массы тела донора. В 1927 г. для поощрения донорства была введена денежная компенсация за дачу крови, а с 1931 г. - выдача специального пайка.

В настоящее время донорство вышло за пределы узко медицинской проблемы, когда решался только вопрос об обеспечении кровью лечебных учреждений, и стало проблемой социальной, отражающей взаимоотношение между людьми и тем самым затрагивающей интересы всего нашего общества.
В 50-90-х годах советские люди были активно вовлечены в дело оказания посильной помощи тяжелобольным и пострадавшим в чрезвычайных ситуациях. Донорство - один из институтов советского общества.
В конце 1990-х - начале 2000-х количество доноров сильно сократилось, в стране сложилась критическая ситуация с донорством крови - в среднем по России было 12 доноров на 1000 человек. Для обеспечения лечебных учреждений необходимо не менее 25/1000. Поэтому в настоящее время государством и общественными организациями предпринимаются серьезные попытки по недопущению сложившейся ситуации.
История переливания крови весьма драматична, а подчас и трагична. Она сопровождалась многочисленными взлетами и падениями – от обожествления этого метода до государственного запрета его применения.
В древности для лечения больных использовали кровь животных. Еще Гомером было описано применение крови жертвенных животных. Долгие столетия считалось, что кровь — это чудодейственная жидкость, применение которой продлевала жизнь на многие годы, что выпитая кровь способна заменить человеку ту кровь, которую он потерял в результате ранения или болезни. Одиссей, пытаясь вернуть умершему пророку Тирессию сознание и дар речи, дал его тени выпить кровь черного барана. Вслед за египетскими войсками шли стада баранов, кровь которых использовали для лечения раненых.
Гиппократ рекомендовал больным, страдавшим заболеваниями с нарушением психики, пить кровь здоровых людей.
В сочинениях Плиния и Цельса встречаются истории о том, что пожилые люди с целью омоложения принимали кровь умирающих гладиаторов. Известен случай, когда папа Иннокентий VIII, достигнув преклонного возраста, тщетно пытался вернуть себе силу и молодость, употребив напиток, приготовленный из крови трех десятилетних мальчиков.
Древнегреческий царь Константин, страдавший проказой, использовал кровь для принятия лечебных ванн.
В средние века и на заре эпохи Возрождения переливание крови в сосуды человека не применяли. На основании представлений о движении крови в организме, переливание крови не могло получить правильного теоретического обоснования и рационального практического применения.
Вслед за открытием Гарвея появились новые методы введения лекарств – инъекции и вливания, сыгравшие важную роль в практических попытках переливания крови. Методика вливания в кровяное русло разрабатывалась учениками Гарвея. У них же зародилась научно обоснованная идея переливания крови. Первый успешный опыт переливания крови на животных проделал в 1665 году лондонский анатом Ричард Лоуэр. Он перелил кровь собаке: выпустив из ее шейной вены кровь, он довел собаку до судорог, а затем влил ей кровь другой собаки. Через несколько часов собака ожила и вела себя, как обычно.
Познание гемотрансфузии началось с переливания крови, взятой от животных. В качестве доноров крови использовались, главным образом, собаки и овцы. А переливаемая здоровым и больным людям кровь животных вызывала многочисленные, в том числе смертельные осложнения.

Первое переливание крови человеку от животных произвел профессор математики, философии и медицины Сорбонны французский ученый Жан Батист Дени. Познакомившись материалами Ричарда Лоуэра, он в том же 1665 г. повторил опыты на собаках, а через год 15 июня 1667 г. он влил больному, страдавшему лихорадкой, 250 миллилитров крови ягненка непосредственно из сонной артерии в вену руки. Опыт закончился удачно.
Результаты первых переливаний крови обнадеживали. Однако, четвертая трансфузия очередному больному закончилась через 2 месяца его смертью и это повлекло за собой определенные исторические последствия – в 1668 г. палата депутатов Франции законодательно запрещает переливание крови от животных человеку. Аналогичный запрет выразил и Британский парламент.
Перерыв в широких клинических и экспериментальных исследованиях по проблеме переливания крови составил около 150 лет.
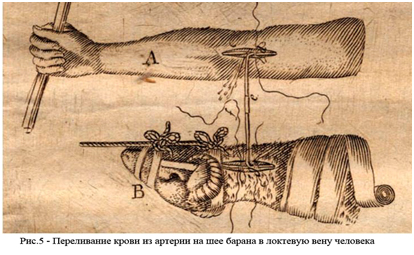
Неудачи переливания гетерогенной крови привели к мысли о возможности переливания только человеческой крови.
В 1818 г., когда известный британский врач и физиолог Джеймс Бланделл доложил на заседании лондонского медико-хирургического общества о переливании крови от человека к человеку, доверие к гемотрансфузиям было восстановлено.К 1818 году он провел серию экспериментов на собаках, а затем 4 успешных гемотрансфузии при акушерских кровотечениях. Но этот успех был 50% на 50% – 4 другие женщины умерли, несмотря на гемотрансфузию, а возможно и благодаря ей.
Бланделл продолжал свои исследования, отмечал достоинства, недостатки, осложнения этого метода и создавал технологию гемотрансфузии. Его первые гемотрансфузии выполнялись шприцем с помощью венесекции. Затем им были сделаны два аппарата для переливания крови под давлением.
Главной заботой врача, писал Бланделл, является наблюдение за техникой трансфузии, которая включает 4 вида контроля: за общим состояние больного, объемом взятой крови, непрерывностью вливания и за состоянием работы сердца.
Бланделл так же отметил основные опасности и осложнения гемотрансфузии – свертывание крови, мешающее ее проведению, воздушную эмболию, несовместимость крови в некоторых случаях. Главным показанием к гемотрансфузии он считал кровопотерю в родах. Бланделл даже собирал кровь из влагалища и успешно реинфузировал ее в вену.
Работами Бланделла и других исследователей было показано, что гемотрансфузия остается экзотическим методом медицины, в котором результат – успешный или фатальный – зависит не от знаний и умений врача, а от случайных еще не познанных факторов. Было известно, что есть совместимые и несовместимые виды крови. В силу этих и многих других причин гемотрансфузия не являлась методом повседневной медицинской практики. Главным и едва ли не единственным показанием к переливанию крови оставалась только острая кровопотеря.
В России первое успешное переливание крови при массивной кровопотере в родах произвел в Обуховской больнице Санкт-Петербурга акушер Андрей Вольф 20 апреля 1832 года.
Всего за период с 1820 по 1870 год в мировой литературе было сообщено о 75 случаях переливания крови.
Параллельно с переливанием крови проводились исследования по внутривенному вливанию различных жидкостей.
Так, в начале 30-х годов 19 века английский врач Томас Лэтта в журнале “Lancet” опубликовал работу о лечении холеры внутривенным вливанием растворов соды. С 1873 по 1881 год американские врачи активно переливали больным молоко, но очень часто наблюдали побочные реакции.

Принципиальные сдвиги в проблеме гемотрансфузии произошли только в начале ХХ века и связаны с развитием учения об иммунитете. Базисом развития современной науки о переливании крови послужило объяснение Карлом Ландштейнером причин агглютинации эритроцитов одного человека сывороткой другого. Ранее этот феномен расценивали как проявление заболевания. В 1901 г. сотрудник Института патологической анатомии университета г. Вены К.Ландштейнер опубликовал результаты исследования взаимодействия эритроцитов и сыворотки крови 22 человек и сделал заключение о существовании трех групп крови О, А и В (Нобелевская премия в 1930 г.). Вскоре в 1902 г. коллеги К.Ландштейнера по университету Альфред Декастелло и Адриано Стурли описали четвертую группу крови АВ.
Эти открытия резко сократили число осложнений после гемотрансфузии и явились первым принципиальным изменением в судьбе гемотрансфузии.
Первую в мире трансфузию с учетом групп крови произвел в 1907 году американский хирург Джордж Крайль (произвел 61 переливание совместимой крови). В этом же году Гектоэн впервые провел перекрестную реакцию между кровью донора и реципиента, чтобы исключить несовместимость. В России первое переливание с учетом групп крови выполнил 23 июня 1919 г. Владимир Шамов в клинике факультетской хирургии Военно–медицинской академии (г.Санкт-Петербург).
Следующей проблемой в переливании крови, которую предстояло решить, было преодоление свертывания крови после изъятия ее из организма донора.
В какой-то степени ее преодолели французские химики Жан-Луи Прево и Жан-Батист Дюма еще в 1821 г. Они обнаружили, что после выпадения фибрина кровь может храниться в жидком состоянии.
Исследования по консервированию крови продолжил В.Раутенберг в 1867 году, доказавший, что добавление минимального количества углекислого натрия может задерживать свертываемость крови, не лишая ее необходимых для переливания свойств.
Для решения проблемы поддерживания донорской крови в жидком состоянии, кроме дефибринирования, разными учеными были предложены различные способы: покрытие трубок и контейнеров для крови парафином, использование антикоагулянтов – сульфат и оксалат аммония, фосфат, сульфат и йодид натрия, сульфарсенол, арсфенамин, гирудин.

Но радикальным явилось внедрение в практику в 1914 г. бразильским врачом Луисом Аготе цитрата натрия для консервирования крови. Цитрат натрия – нетоксичный антикоагулянт, связывающий кальций и тем самым препятствующий свертыванию. Теперь стало возможным сохранять кровь длительное время.
Открытие К.Ландштейнера и внедрение Луисом Аготе антикоагулянта превратили гемотрансфузию из экзотического в доступный в повседневной медицине метод.
Основной толчок к развитию трансфузионной медицины дала 1-я мировая война. Было отмечено, что раненные, которым выполнялось переливание крови благополучно выходили не только из геморрагического, но из травматического шока. Появлялись организованные доноры, рациональная заготовка крови. Количество трансфузий стало нарастать. Назрела необходимость создания специальной службы, занимающейся вопросами заготовки и переливания крови.
Следующий период истории трансфузиологии связан с организацией в 1926 г. в Москве первого в мире Института переливания крови (ныне ГНЦ АМН РФ).
В марте 1928 г. у студента МГУ Л.И. Колдомасова сотрудники Института обнаружили скрытию форму туберкулеза и последствия перенесенной малярии. А.А. Богданов предложил ему произвести взаимный обмен кровью на основании того, что он, как врач с многолетним стажем, имеет сопротивляемость к туберкулезу. Трансфузия могла бы передать Л.И. Колдомасову эту сопротивляемость, избавив его от болезни. У обоих была одинаковая группа крови –О (I) – и вечером 24 марта 1928 г. было проведено взаимное переливание, каждому около литра. Вскоре у обоих развились тяжелые гемолитические осложнения.
Богданов скончался 7 апреля 1928 г. Причина смерти: интоксикация, почечная недостаточность в результате гемолиза донорской крови после несовместимой трансфузии.
Американский профессор Дуглас Хьюстис, исследуя биографию Богданова изучил причины его смерти. Версия о самоубийстве представляется невероятной, версия убийства полностью не исключается. Учитывая, что фатальное переливание было для Богданова уже двенадцатым, скорое всего имело место гемолитическая реакция с анти-Rh-антителами типа IgG. Система группы крови резус была открыта спустя 12 лет – в 1940 году.
В 1932 г. был создан первый в мире банк крови в больнице г. Ленинграда. Вскоре после создания Института ленинградские ученые А.Н.Филатов и Н.Г. Карташевский приобрели мировой приоритет в производстве и применении компонентов крови: эритроцитной массы и плазмы.
Строгое соблюдение инструкций по заготовке и переливанию крови, сделали гемотрансфузию относительно безопасной. Эта процедура приобрела черты чуть ли не универсального метода лечения. Ее стали рекламировать не только для лечения кровопотери и анемии, но и для укрепления сил, питания, борьбы с инфекцией, профилактики различных болезней. И так продолжалось практически до середины 80-х годов, пока эпидемия СПИД радикально не изменила отношение к переливанию крови.
Богатым на события в трансфузиологии оказался 1928 г.:
- гигиеническая комиссия Лиги наций утвердила международную буквенно-цифровую номенклатуру Дунгерна -Гришвельда по обозначению групп крови;
- М.И. Аринкин впервые получил костный мозг методом стернальной пункции;
- А. Н. Филатов первым в СССР обосновал и внедрил реинфузию крови;
- В. Н. Шамов высказал идею о консервации и переливании трупной крови.
В 1937 г. в Париже было основано Международное общество переливания крови (International Socifyof Blood Transfusion, ISBT), Десятью годами позже создается Американская Ассоциация Банка Крови. Эти две организации являются сегодня наиболее авторитетными в мире и играют основную роль в современной трансфузиологии.
Бернард Фантус в 1938 г. впервые использовал фильтрацию крови для удаления свертков и клеточных агрегатов.
В 1940 г. К.Ландштейнер, А.Винер, Ф.Левин описали системы групп крови Резус.
В этом же году Эдвином Коном внедрен метод фракционирования плазмы при помощи этилового спирта. Этот процесс позволил выделять из плазмы крови ее составляющие – различные виды белков. Такие белки как альбумин (белок с мощным осмотическим действием), гамма-глобулин (белок, позволяющий противостоять инфекциям) и фибриноген (белок, участвующий в свертывании крови) становятся доступными для клинического использования. Эффективность переливания белковых препаратов демонстрируется Джоном Эллиоттом.
Великая отечественная война оказала большое влияние на совершенствование не только метода переливания крови, но и на организацию службы крови в целом.
В начале Великой Отечественной войны полевые госпитали планировали централизованно снабжать консервированной кровью, заготовленной в тылу станциями и институтами переливания крови. Но уже к сентябрю 1941 г. выявилось, что централизованные поставки консервированной крови не могут полностью обеспечить потребности этапов медицинской эвакуации. Трудности транспортировки на дальние расстояния поступающей крови длительных сроков хранения приводили к потерям из – за боя посуды. Поэтому были организованы армейские и фронтовые станции переливания крови на базе крупных госпиталей, которые могли накапливать до 200-300 л крови перед боевой операцией.
К концу Великой Отечественной войны на этапах специализированной медицинской помощи стали применять компоненты крови.
В 1945 г. частота переливания крови в медсанбатах достигли 10-12% от числа поступивших раненых в госпитальные базы армии – 7-9%, в госпитальные базы фронта – 13-14%. Всего в военных лечебных учреждениях в годы войны было произведено около 7 млн. гемотрансфузий.
Другими наиболее значимыми открытиями и достижениями в трансфузиологии первой половины ХХ века стали:
Следует отметить, что последние два десятилетия ХХ века ознаменовались открытием новых инфекционных заболеваний, способных передаваться через донорскую кровь – ВИЧ, гепатит С и др. В мировой практике были описаны случаи массового заражения пациентов этими инфекциями. Это привело к коренному перевороту в понимании задач, стоящих перед службой крови, связанных с осознанием высокого риска переливания компонентов крови, с одной стороны, и необходимостью их переливания для оказания помощи пациентам – с другой;
– в 1986 г. в СССР официально признано отсутствие показаний к переливанию цельной консервированной крови, нормативно закреплен переход на гемокомпонентную терапию.
«Многие годы цельная кровь считалась универсальной трансфузионной средой, обладающей многосторонним действием. Результатом этого стало отношение к переливанию цельной крови, как к процедуре несложной, с широким спектром показаний, основанных на предполагаемом заместительном, гемостатическом, стимулирующем, дезинтоксикационном и трофическом механизме ее действия. Столь широкое применение переливаний крови привело к возникновению значительного числа реакций и осложнений, суть которых стала ясной в результате ретроспективного анализа, а также достижений современной иммунологии. В настоящее время переливание крови рассматривается как ответственная операция трансплантации ткани организма со всеми вытекающими из этого последствиями.
- в 1990 г. введено первое определенное тестирование на вирус гепатита С (HCV);
- в 1992 г. начато тестирование донорской крови раздельно на ВИЧ – 1 и ВИЧ -2;
- с начала 90-х годов проводились научные дискуссии о целесообразности удаления лейкоцитов из всех доз компонентов крови – лейкофильтрации. В 1998 – 2000гг. лейкофильтрация, как обязательное условие производства донорских компонентов крови, внедрена в Великобритании, Канаде, Новой Зеландии, Франции, Ирландии, Португалии и Люксембурге, в 2001 году в Германии;
- в 1999 г. в Европе и Америке внедрена технология прямого определения генетического материала вируса СПИДа и гепатита С (NAT) в крови доноров.
В 2001 г. Всемирной организацией здравоохранения одобрены правила инактивации патогенов в плазме, включая валидацию этих процедур, а с 2003 г. процедура инактивации патогенов рекомендована Советом Европы в “Руководстве по приготовлению, использованию и гарантии качества компонентов крови”. В 2007 г. в Канаде состоялась Глобальная консенсус-конференция по инактивации патогенов, рекомендовавшая службам крови внедрять технологии редукции патогенов в компонентах крови в качестве меры защиты от вновь возникающих гемотрансмиссивных инфекций.
В настоящее время служба крови является одним из динамично развивающихся секторов здравоохранения, ориентированным на обеспечение качества, безопасности и доступности трансфузионной помощи. Приоритетными направлениями на современном этапе развития трансфузиологии являются максимальная автоматизация рабочих процессов на основе развития информационных систем, использование высокотехнологичного оборудования, совершенствование системы управления качеством выпускаемой продукции.
Важной составной частью деятельности современной службы крови является обеспечение более тесной взаимосвязи между центром крови и лечебной медицинской организацией с целью повышения прозрачности трансфузионной цепи, изучения последствий использования продуктов донорской крови у реципиента.
Научные достижения последних лет в области трансплантологии открывают новое направление в деятельности службы крови – процессинг и создание банков гемопоэтических стволовых клеток, лабораторное сопровождение операций по трансплантации органов и тканей.
Читайте также:

