Гемолитическая анемия симптомы кратко
Обновлено: 04.07.2024
Под названием гемолитические анемии объединяется группа приобретенных и наследственных заболеваний, характеризующихся повышением внутриклеточным или внутрисосудистым разрушением эритроцитов.
Аутоиммунные гемолитические анемии включают формы заболевания, связанные с образованием антител к собственным антигенам эритроцитов.
В общей группе гемолитических анемий чаще встречаются аутоиммунные гемолитические анемии. Частота их составляет 1 случай на 75 000-80 000 населения.
Что провоцирует / Причины Аутоиммунной гемолитической анемии:
Иммунные гемолитические анемии могут возникать под влиянием антиэритроцитарных изо- и аутоантител и, соответственно, подразделяются на изоиммунные и аутоиммунные.
К изоиммунным относятся гемолитические анемии новорожденных, обусловленные несовместимостью по системам АВО и резус между матерью и плодом, посттрансфузионные гемолитические анемии.
При аутоиммунных гемолитических анемиях происходит срыв иммунологической толерантности к неизмененным антигенам собственных эритроцитов, иногда - к антигенам, имеющим сходные с эритроцитами детерминанты. Антитела к подобным антигенам способны вступать во взаимодействие и с неизмененными антигенами собственных эритроцитов. Неполные тепловые агглютинины являются наиболее частой разновидностью антител, способных вызывать развитие аутоиммунных гемолитических анемий. Эти антитела относятся к IgG, редко - к IgM, IgA.
Иммунные гемолитические анемии подразделяются на изоиммунные и аутоиммунные. Серологический принцип дифференциации аутоиммунных гемолитических анемий позволяет выделить формы, обусловленные неполными тепловыми агглютининами, тепловыми гемолизинами, холодовыми агглютининами, двухфазными холодовыми гемолизинами (типа Доната - Ландштейнера) и эритроопсонинами. Некоторые авторы выделяют форму гемолитической анемии с антителами против антигена нормобластов костного мозга.
По клиническому течению выделяют острые и хронические варианты.
Различают симптоматические и идиопатические аутоиммунные гемолитические анемии. Симптоматические аутоиммунные анемии возникают на фоне различных заболеваний, сопровождающихся нарушениями в иммунокомпетентной системе. Наиболее часто они встречаются при хроническом лимфолейкозе, лимфогранулематозе, остром лейкозе, системной красной волчанке, ревматоидном артрите, хронических гепатитах и циррозах печени. В тех случаях, когда появление аутоантител не удается связать с каким-либо патологическим процессом, говорят об идиопатической аутоиммунной гемолитической анемии, которая составляет около 50 % всех аутоиммунных анемий.
Образование аутоантител происходит в результате нарушения в системе иммунокомпетентных клеток, которые воспринимают эритроцитарный антиген как чужеродный и начинают вырабатывать к нему антитела. После фиксации аутоантител на эритроцитах последние захватываются клетками ретикулогистиоцитарной системы, где подвергаются агглютинации и распаду. Гемолиз эритроциов происходит главным образом в селезенке, печени, костном мозге. Аутоантитела к эритроцитам принадлежат к различным типам.
По серологическому принципу аутоиммунные гемолитические анемии делятся на несколько форм:
- анемии с неполными тепловыми агглютининами
- анемии с тепловыми гемолизинами
- анемии с полными холодовыми агглютининами
- анемии с двухфазными гемолизинами
- анемии с агглютининами против нормобластов костного мозга
Каждая из этих форм имеет некоторые особенности в клинической картине, течении и серологической диагностике. Наиболее часто встречаются анемии с неполными тепловыми агглютининами, составляющие 70 - 80 % всех аутоиммунных гемолитических анемий.
Патогенез (что происходит?) во время Аутоиммунной гемолитической анемии:
Сущность аутоиммунных процессов состоит в том, что в результате ослабления Т-супрессорной системы иммунитета, контролирующей аутоагрессию, происходит активация В-системы иммунитета, синтезирующей при этом антитела против неизмененных антигенов различных органов. В реализации аутоагрессии принимают участие также Т-лимфоциты-киллеры. Антитела - это иммуноглобулины (Ig), принадлежащие чаще всего к классу G, реже - М и А; они специфичны и направлены против определенного антигена. К IgM относятся, в частности, холодовые антитела и двухфазные гемолизины. Эритроцит, несущий на себе антитела, фагоцитируется макрофагами и в них разрушается; возможен лизис эритроцитов с участием комплемента. Антитела класса IgM могут вызвать агглютинацию эритроцитов непосредственно в кровеносном русле, а антитела класса IgG способны разрушать эритроцит только в макрофагах селезенки. Во всех случаях гемолиз эритроцитов происходит тем интенсивнее, чем больше на их поверхности находится антител. Описана гемолитическая анемия с антителами к спектрину.
Симптомы Аутоиммунной гемолитической анемии:
При остром начале аутоиммунных гемолитических анемий у больных появляются быстро нарастающая слабость, одышка и сердцебиение, боли в области сердца, иногда в пояснице, повышение температуры тела и рвота, интенсивная желтуха. При хроническом течении процесса отмечают относительно удовлетворительное самочувствие больных даже при глубокой анемии, нередко выраженную желтуху, в большинстве случаев увеличение селезенки, иногда и печени, чередование периодов обострения и ремиссии.
Анемия носит нормохромный, иногда гиперхромный характер, при гемолитических кризах обычно отмечается выраженный или умеренный ретикулоцитоз. В периферической крови обнаруживается макроцитоз и микросфероцитоз эритроцитов, возможно появление нормобластов. СОЭ в большинстве случаев увеличена. Содержание лейкоцитов при хронической форме бывает нормальным, при острой - встречается лейкоцитоз, достигающий иногда высоких цифр со значительным сдвигом лейкоцитарной формулы влево. Количество тромбоцитов обычно нормальное.
При синдроме Фишера - Ивенса аутоиммунная гемолитическая анемия сочетается с аутоиммунной тромбоцитопенией. В костном мозге эритропозз усилен, редко выявляются мегалобласты. У большинства больных снижена осмотическая резистентность эритроцитов, что обусловлено значительным числом микросфероцитов в периферической крови. Содержание билирубина увеличено за счет свободной фракции, повышено и содержание стеркобилина в кале.
Неполные тепловые агглютинины обнаруживаются с помощью прямой пробы Кумбса с поливалентной антиглобулиновой сывороткой. При положительном тесте с помощью антисывороток к IgG, IgM и т. д. уточняется, к какому классу иммуноглобулинов относятся выявляемые антитела. Если на поверхности эритроцитов менее 500 фиксированных молекул IgG, проба Кумбса отрицательна. Подобное явление наблюдается обычно у больных с хронической формой аутоиммунной гемолитической анемии или перенесших острый гемолиз. Кумбс-негативными оказываются и случаи, когда на эритроцитах фиксированы антитела, принадлежащие к IgA или IgM (в отношении которых поливалентная антиглобулиновая сыворотка менее активна).
Примерно в 50% случаев идиопатических аутоиммунных гемолитических анемий одновременно с появлением иммуноглобулинов, фиксированных на поверхности эритроцитов, выявляются антитела к собственным лимфоцитам.
Гемолитическая анемия, обусловленная Холодовыми агглютининами (холодовая гемагглютининовая болезнь) имеет хроническое течение. Она развивается при резком повышении титра Холодовых гемагглютининов. Различают идиопатические и симптоматические формы заболевания. Ведущим симптомом болезни является чрезмерно повышенная чувствительность к холоду, которая проявляется в виде посинения и побеления пальцев рук и ног, ушей, кончика носа. Расстройства периферического кровообращения приводят к развитию синдрома Рейно, тромбофлебитов, тромбозов и трофических изменений вплоть до акрогангрены, иногда холодовой крапивницы. Возникновение вазомоторных нарушений связано с образованием при охлаждении крупных внутрисосудистых конгломератов из агглютинированных эритроцитов с последующим спазмом сосудистой стенки. Эти изменения сочетаются с усиленным преимущественно внутриклеточным гемолизом. У части больных встречается увеличение печени и селезенки. Наблюдаются умеренно выраженная нормохромная или гиперхромная анемия, ретикулоцитоз, нормальное количество лейкоцитов и тромбоцитов, увеличение СОЭ, незначительное повышение уровня свободной фракции билирубина, высокий титр полных Холодовых агглютининов (выявляемый методом агглютинации в солевой среде), иногда признаки гемоглобинурии. Характерной является агглютинация эритроцитов in vitro, возникающая при комнатной температуре и исчезающая при подогревании. При невозможности выполнения иммунологических тестов диагностическое значение приобретает провокационная проба с охлаждением (в сыворотке крови, полученной от перетянутого жгутом пальца после опускания его в ледяную воду, определяется повышенное содержание свободного гемоглобина).
При холодовой гемагглютининовой болезни в отличие от пароксизмальной холодовой гемоглобинурии гемолитический криз и вазомоторные нарушения возникают только от переохлаждения тела и гемоглобинурия, начавшаяся в условиях холода, прекращается с переходом больного в теплое помещение.
Симптомокомплекс, свойственный холодовой гемагтлютининовой болезни, может возникнуть на фоне различных острых инфекций и некоторых форм гемобластозов. При идиопатических формах заболевания полного выздоровления не наблюдается, при симптоматических прогноз зависит главным образом от тяжести основного процесса.
Пароксизмальная холодовая гемоглобинурия относится к числу редких форм гемолитических анемий. Ею заболевают люди обоего пола, чаще дети.
У больных с пароксизмальной холодовой гемоглобинурией после пребывания на холоде могут появиться общее недомогание, головная боль, ломота в теле и другие неприятные ощущения. Вслед за этим начинается озноб, повышается температура, отмечается тошнота и рвота. Моча приобретает черную окраску. Одновременно иногда выявляются желтушность, увеличение селезенки и вазомоторные нарушения. На фоне гемолитического криза у больных обнаруживают умеренную анемию, ретикулоцитоз, повышение содержания свободной фракции билирубина, гемосидеринурию и протеинурию.
Окончательный диагноз пароксизмальной холодовой гемоглобинурии устанавливают на основании обнаруженных двухфазных гемолизинов по методу Доната - Ландштейнера. Для нее не характерна аутоагглютинация эритроцитов, постоянно наблюдающаяся при холодовой гемагтлютинацией ной болезни.
Гемолитическая анемия, обусловленная эритроопсонинами. Существование аутоопсонинов к клеткам крови является общепризнанным. При приобретенной идиопатической гемолитической анемии, циррозе печени, гипопластической анемии с гемолитическим компонентом и лейкозах обнаружен феномен аутоэритрофагоцитоза.
Приобретенная идиопатическая гемолитическая анемия, сопровождающаяся положительным феноменом аутоэритрофагоцитоза, имеет хроническое течение. Периоды ремиссии, длящиеся иногда значительное время, сменяются гемолитическим кризом, характеризующимся иктеричностью видимых слизистых оболочек, потемнением мочи, анемией, ретикулоцитозом и повышением непрямой фракции билирубина, иногда увеличением селезенки и печени.
При идиопатических и симптоматических гемолитических анемиях выявление аутоэритрофагоцитоза при отсутствии данных, указывающих на наличие других форм аутоиммунных гемолитических анемий, дает основание отнести их к гемолитической анемии, обусловленной эритроопсонинами. Диагностическая проба аутоэритрофагоцитоза проводится в прямом и непрямом вариантах.
Иммуногемолитические анемии, обусловленные применением лекарств. Различные лечебные препараты (хинин, допегит, сульфаниламиды, тетрациклин, цепорин и др.), способные вызывать гемолиз, образуют комплексы со специфическими гетероантителами, затем оседают на эритроциты и присоединяют к себе комплемент, что приводит к нарушению мембраны эритроцитов. Такой механизм медикаментозно обусловленных гемолитических анемий подтверждается обнаружением на эритроцитах больных комплемента при отсутствии на них иммуноглобулинов. Анемии характеризуются острым началом с признаками внутрисосудистого гемолиза (гемоглобинурия, ретикулоцитоз, повышение содержания свободной фракции билирубина, усиление эритропоэза). На фоне гемолитического криза иногда развивается острая почечная недостаточность.
Несколько по-иному протекают гемолитические анемии, развивающиеся при назначении пенициллина и метилдофа. Введение за сутки 15 000 и более ЕД пенициллина может привести к развитию гемолитической анемии, характеризующейся внутриклеточным гипергемолизом. Наряду с общими клинико-лабораторными признаками гемолитического синдрома обнаруживается также положительная прямая проба Кумбса (выявляемые антитела относятся к IgG). Пенициллин, связываясь с антигеном мембраны эритроцитов, образует комплекс, против которого в организме вырабатываются антитела.
При длительном применении метилдофа у части больных возникает гемолитический синдром, имеющий черты идиопатической формы аутоиммунных гемолитических анемий. Выявляемые антитела идентичны с тепловыми агглютининами и относятся к IgG.
Гемолитическая анемия, обусловленная механическими факторами, связана с разрушением эритроцитов при их прохождении через измененные сосуды или через искусственные клапаны. Эндотелий сосудов изменяется при васкулитах, злокачественной артериальной гипертензии; при этом адгезия и агрегация тромбоцитов активированы, как и система свертывания крови и образования тромбина. Развиваются распространенный стаз крови и тромбоз мелких кровеносных сосудов (ДВС-синдром) с травматизацией эритроцитов, в результате чего они фрагментируются; в мазке крови находят многочисленные фрагменты эритроцитов (шистоциты). Разрушаются эритроциты также при их прохождении через искусственные клапаны (чаще - при многоклапанной коррекции); описана гемолитическая анемия на фоне сенильного кальцинированного аортального клапана. Диагноз базируется на признаках анемии, повышении концентрации свободного билирубина в сыворотке крови, наличии шистоцитов в мазке периферической крови и симптоматике основного заболевания, ставшего причиной механического гемолиза.
Реже встречается в клинической практике гемолитическая анемия, обусловленная воздействием свинца, при отравлении кислотами, ядами змей или дефицитом витамина Е, а также внутриклеточными паразитами. Гемолитическая анемия развивается, например, после укуса змеи, случайного или намеренного (суицид) приема уксусной кислоты, при контакте с парами свинца, на фоне малярии. Анемия носит нормоцитарный, нормохромный, регенераторный характер; в сыворотке крови повышено содержание свободной фракции билирубина и железа.
Гемолитико-уремический синдром (болезнь Мошковича, синдром Гассера) может осложнять течение аутоиммунных гемолитических анемий. Заболевание аутоиммунной природы характеризуется гемолитической анемией, тромбоцитопенией, поражением почек. Отмечаются диссеминированное поражение сосудов и капилляров с вовлечением практически всех органов и систем, выраженные изменения со стороны коагулограммы, характерные для ДВС-синдрома.
Диагностика Аутоиммунной гемолитической анемии:
Диагноз аутоиммунной гемолитической анемии ставят на основании наличия клинико-гематологических признаков гемолиза и выявления на поверхности эритроцитов аутоантител с помощью пробы Кумбса (положительная почти в 60% аутоиммунного гемолиза). Дифференцируют заболевание от наследственного микросфероцитоза, гемолитических анемий, связанных с дефицитом ферментов.
В крови - нормохромная или умеренно гиперхромная анемия различной выраженности, ретикулоцитоз, нормобласты. В ряде случаев в мазках крови обнаруживаются микросфероциты. Количество лейкоцитов может повышаться при гемолитическом кризе. Число тромбоцитов, как правило, в пределах нормы, но может встречаться тромбоцитопения. СОЭ значительно увеличена. В костном мозге наблюдается выраженная гиперплазия эритроидного ростка. Содержание билирубина в крови, как правило, повышено за счет непрямого.
Лечение Аутоиммунной гемолитической анемии:
При острых формах приобретенных аутоиммунных гемолитических анемиях назначают преднизолон в суточной дозе 60-80 мг. При неэффективности она может быть увеличена до 150 мг и больше. Суточная доза препарата делится на 3 части в соотношении 3:2:1. По мере стихания гемолитического криза доза преднизолона постепенно снижается (по 2,5-5 мг в день) до половины исходной. Дальнейшее снижение дозы препарата во избежание рецидивирования гемолитического криза осуществляют по 2,5 мг в течение 4-5 дней, затем еще в меньших дозах и с большими интервалами до полной отмены препарата. При хронической аутоиммунной гемолитической анемии достаточно назначить 20-25 мг преднизолона, а по мере улучшения общего состояния больного и показателей эритропоэза переводить на поддерживающую дозу (5-10 мг). При холодовой гемагглютининовой болезни показана аналогичная терапия преднизолоном.
Спленэктомия при аутоиммунной гемолитической анемии, связанных с тепловыми агглютининами и аутоэритроопсонинами, может быть рекомендована лишь больным, у которых кортикостероидная терапия сопровождается непродолжительными ремиссиями (до 6-7 мес.) или имеется резистентность к ней. У больных гемолитической анемией, обусловленной гемолизинами, спленэктомия не предотвращает гемолитические кризы. Однако они наблюдаются реже, чем до операции, и легче купируются с помощью кортикостероидных гормонов.
При рефрактерных аутоиммунных гемолитических анемиях в сочетании с преднизолоном могут быть использованы иммунодепрессаты (6-меркаптопурин, имуран, хлорбутин, метотрексат, циклофосфамид и др.).
В стадии глубокого гемолитического криза применяют переливания эритроцитной массы, подобранной с помощью непрямой пробы Кумбса; для снижения выраженной эндогенной интоксикации назначают гемодез, полидез и другие дезинтоксикационные средства.
Лечение гемолитико-уремического синдрома, который может осложнять течение аутоиммунных гемолитических анемий, включает кортикостероидные гормоны, свежезамороженную плазму, плазмаферез, гемодиализ, трансфузии отмытых или криоконсервированных эритроцитов. Несмотря на использование комплекса современных терапевтических средств, прогноз часто неблагоприятный.
К каким докторам следует обращаться если у Вас Аутоиммунная гемолитическая анемия:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Аутоиммунной гемолитической анемии, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Гемолитическая анемия – патология эритроцитов, отличительным признаком которой является ускоренное разрушение красных кровяных телец с высвобождением повышенного количества непрямого билирубина. Для данной группы заболеваний типично сочетание анемического синдрома, желтухи и увеличения размеров селезенки. В процессе диагностики исследуется общий анализ крови, уровень билирубина, анализ кала и мочи, УЗИ органов брюшной полости; проводится биопсия костного мозга, иммунологические исследования. В качестве методов лечения используется медикаментозная, гемотрансфузионная терапия; при гиперспленизме показана спленэктомия.
МКБ-10
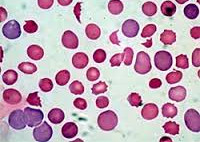


Общие сведения
Гемолитическая анемия (ГА) - малокровие, обусловленное нарушением жизненного цикла эритроцитов, а именно преобладанием процессов их разрушения (эритроцитолиза) над образованием и созреванием (эритропоэзом). Данная группа анемий очень обширна. Их распространенность неодинакова в различных географических широтах и возрастных когортах; в среднем патология встречается у 1% населения. Среди прочих видов анемий на долю гемолитических приходится 11%. Патология характеризуется укорочением жизненного цикла эритроцитов и их распадом (гемолизом) раньше времени (через 14-21 день вместо 100-120 суток в норме). При этом разрушение эритроцитов может происходить непосредственно в сосудистом русле (внутрисосудистый гемолиз) или в селезенке, печени, костном мозге (внесосудистый гемолиз).

Причины
Этиопатогенетическую основу наследственных гемолитических синдромов составляют генетические дефекты мембран эритроцитов, их ферментных систем либо структуры гемоглобина. Данные предпосылки обусловливают морфофункциональную неполноценность эритроцитов и их повышенное разрушение. Гемолиз эритроцитов при приобретенных анемиях наступает под влиянием внутренних факторов или факторов окружающей среды, среди которых:
- Аутоиммунные процессы. Образование антител, агглютинирующих эритроциты, возможно при гемобластозах (остром лейкозе, хроническом лимфолейкозе, лимфогранулематозе), аутоиммунной патологии (СКВ, неспецифическом язвенном колите), инфекционных заболеваниях (инфекционном мононуклеозе, токсоплазмозе, сифилисе, вирусной пневмонии). Развитию иммунных гемолитических анемий могут способствовать посттрансфузионные реакции, профилактическая вакцинация, гемолитическая болезнь плода.
- Токсическое действие на эритроциты. В ряде случаев острому внутрисосудистому гемолизу предшествует отравление мышьяковистыми соединениями, тяжелыми металлами, уксусной кислотой, грибными ядами, алкоголем и др. Вызывать разрушение клеток крови может прием определенных лекарств (противомалярийных препаратов, сульфаниламидов, производных нитрофуранового ряда, анальгетиков).
- Механическое повреждение эритроцитов. Гемолиз эритроцитов может наблюдаться при тяжелых физических нагрузках (длительной ходьбе, беге, лыжном переходе), при ДВС-синдроме, малярии, злокачественной артериальной гипертензии, протезировании клапанов сердца и сосудов, проведении гипербарической оксигенации, сепсисе, обширных ожогах. В этих случаях под действием тех или иных факторов происходит травматизация и разрыв мембран изначально полноценных эритроцитов.

Патогенез
Классификация
В гематологии гемолитические анемии подразделяются на две большие группы: врожденные (наследственные) и приобретенные. Наследственные ГА включают следующие формы:
- эритроцитарные мембранопатии (микросфероцитоз – болезнь Минковского-Шоффара, овалоцитоз, акантоцитоз) – анемии, обусловлены структурными аномалиями мембран эритроцитов
- ферментопении (энзимопении) – анемии, вызванные дефицитом тех или иных ферментов (глюкозо-6-фосфатдегидрогеназы, пируваткиназы и др.)
- гемоглобинопатии- анемии, связанные с качественными нарушениями структуры гемоглобина или изменением соотношения его нормальных форм (талассемия, серповидно-клеточная анемия).
Приобретенные ГА подразделяются на:
- мембранопатии приобретенные (пароксизмальная ночная гемоглобинурия – б-нь Маркиафавы-Микели, шпороклеточная анемия)
- иммунные (ауто- и изоиммунные) – обусловлены воздействием антител
- токсические – анемии, обусловленные воздействием химических веществ, биологических ядов, бактериальных токсинов
- механические - анемии, вызванные механическим повреждением структуры эритроцитов (тромбоцитопеническая пурпура, маршевая гемоглобинурия)
Симптомы
Наследственные мембранопатии, ферментопении и гемоглобинопатии
Наиболее распространенной формой данной группы анемий является микросфероцитоз, или болезнь Минковского-Шоффара. Наследуется по аутосомно-доминантному типу; обычно прослеживается у нескольких представителей семьи. Дефектность эритроцитов обусловлена дефицитом в мембране актомиозиноподобного белка и липидов, что приводит к изменению формы и диаметра эритроцитов, их массивному и преждевременному гемолизу в селезенке. Манифестация микросфероцитарной ГА возможна в любом возрасте (в младенчестве, юношестве, старости), однако обычно проявления возникают у детей старшего возраста и подростков. Тяжесть заболевания варьирует от субклинического течения до тяжелых форм, характеризующихся часто повторяющимися гемолитическими кризами. В момент криза нарастает температура тела, головокружение, слабость; возникают боли в животе и рвота.
Основным признаком микросфероцитарной гемолитической анемии служит желтуха различной степени интенсивности. Вследствие высокого содержания стеркобилина кал становится интенсивно окрашенным в темно-коричневый цвет. У пациентов с болезнь Минковского-Шоффара наблюдается склонность к образованию камней в желчном пузыре, поэтому часто развиваются признаки обострения калькулезного холецистита, возникают приступы желчной колики, а при закупорке холедоха конкрементом - обтурационная желтуха. При микросфероцитозе во всех случаях увеличена селезенка, а у половины пациентов – еще и печень. Кроме наследственной микросфероцитарной анемии, у детей часто встречаются другие врожденные дисплазии: башенный череп, косоглазие, седловидная деформация носа, аномалии прикуса, готическое нёбо, полидактилия или брадидактилия и пр. Пациенты среднего и пожилого возраста страдают трофическими язвами голени, которые возникают в результате гемолиза эритроцитов в капиллярах конечностей и плохо поддаются лечению.
Приобретенные гемолитические анемии
Среди различных приобретенных вариантов чаще других встречаются аутоиммунные анемии. Для них общим пусковым фактором выступает образование антител к антигенам собственных эритроцитов. Гемолиз эритроцитов может носить как внутрисосудистый, так и внутриклеточный характер. Гемолитический криз при аутоиммунной анемии развивается остро и внезапно. Он протекает с лихорадкой, резкой слабостью, головокружением, сердцебиением, одышкой, болями в эпигастрии и пояснице. Иногда острым проявлениям предшествуют предвестники в виде субфебрилитета и артралгий. В период криза стремительно нарастает желтуха, не сопровождающаяся кожным зудом, увеличивается печень и селезенка. При некоторых формах аутоиммунных анемий больные плохо переносят холод; в условиях низких температур у них может развиваться синдром Рейно, крапивница, гемоглобинурия. Вследствие недостаточности кровообращения в мелких сосудах возможны осложнения в виде гангрены пальцев ног и рук.
Осложнения
Каждый вид ГА имеет свои специфические осложнения: например, ЖКБ – при микросфероцитозе, печеночная недостаточность – при токсических формах и т.д. К числу общих осложнений относятся гемолитические кризы, которые могут провоцироваться инфекциями, стрессами, родами у женщин. При остром массивном гемолизе возможно развитие гемолитической комы, характеризующейся коллапсом, спутанным сознанием, олигурией, усилением желтухи. Угрозу жизни больного несут ДВС-синдром, инфаркт селезенки или спонтанный разрыв органа. Неотложной медицинской помощи требуют острая сердечно-сосудистая и почечная недостаточность.
Диагностика
Определение формы ГА на основе анализа причин, симптоматики и объективных данных относится к компетенции гематолога. При первичной беседе выясняется семейный анамнез, частота и тяжесть протекания гемолитических кризов. В процессе осмотра оценивается окраска кожных покровов, склер и видимых слизистых, производится пальпация живота для оценки величины печени и селезенки. Сплено- и гепатомегалия подтверждается при проведении УЗИ печени и селезенки. Лабораторный диагностический комплекс включает:
- Исследование крови. Изменения в гемограмме характеризуются нормо- или гипохромной анемией, лейкопенией, тромбоцитопенией, ретикулоцитозом, ускорением СОЭ. В биохимических пробах крови определяется гипербилирубинемия (увеличение фракции непрямого билирубина), увеличение активности лактатдегидрогеназы. При аутоиммунных анемиях большое диагностическое значение имеет положительная проба Кумбса.
- Анализы мочи и кала. Исследование мочи выявляет протеинурию, уробилинурию, гемосидеринурию, гемоглобинурию. В копрограмме повышено содержание стеркобилина.
- Миелограмму. Для цитологического подтверждения выполняется стернальная пункция. Исследование пунктата костного мозга обнаруживает гиперплазию эритроидного ростка.
В процессе дифференциальной диагностики исключаются гепатиты, цирроз печени, портальная гипертензия, гепатолиенальный синдром, порфирии, гемобластозы. Пациента консультируют гастроэнтеролог, клинический фармаколог, инфекционист и другие специалисты.

Лечение
Различные формы ГА имеют свои особенности и подходы к лечению. При всех вариантах приобретенной гемолитической анемии необходимо позаботиться об устранении влияния гемолизирующих факторов. Во время гемолитических кризов больным необходимы инфузии растворов, плазмы крови; витаминотерапия, по необходимости – гормоно- и антибиотикотерапия. При микросфероцитозе единственно эффективным методом, приводящим к 100 % прекращению гемолиза, является спленэктомия.
При аутоиммунной анемии показана терапия глюкокортикоидными гормонами (преднизолоном), сокращающая или прекращающая гемолиз. В некоторых случаях требуемый эффект достигается назначением иммунодепрессантов (азатиоприна, 6-меркаптопурина, хлорамбуцила), противомалярийных препаратов (хлорохина). При резистентных к медикаментозной терапии формах аутоиммунной анемии выполняется спленэктомия. Лечение гемоглобинурии предполагает переливание отмытых эритроцитов, плазмозаменителей, назначение антикоагулянтов и антиагрегантов. Развитие токсической гемолитической анемии диктует необходимость проведения интенсивной терапии: дезинтоксикации, форсированного диуреза, гемодиализа, по показаниям – введение антидотов.
Прогноз и профилактика
Течение и исход зависят от вида анемии, тяжести протекания кризов, полноты патогенетической терапии. При многих приобретенных вариантах устранение причин и полноценное лечение приводит к полному выздоровлению. Излечения врожденных анемий добиться нельзя, однако возможно достижение длительной ремиссии. При развитии почечной недостаточности и других фатальных осложнений прогноз неблагоприятен. Предупредить развитие ГА позволяет профилактика острых инфекционных заболеваний, интоксикаций, отравлений. Запрещается бесконтрольное самостоятельное использование лекарственных препаратов. Необходимо тщательная подготовка пациентов к гемотрансфузиям, вакцинации с проведением всего комплекса необходимых обследований.
4. Клинические рекомендации по диагностике и лечению аутоиммунных гемолитический анемий/ Цветаева Н.В., Никулина О.Ф. - 2014.

Гемолитическая анемия (ГА) – это ряд редких, но поддающихся диагностике и лечению болезней крови, во время которых начинается усиленное разрушение эритроцитов. ГА, которые обусловлены внутрисосудистой деструкцией, появляются в результате действия токсинов, сильных ожогов, заражении крови, переливании неподходящей по группе и резусу крови. Влияют и иммунопатологические процессы.
ГА со внесосудистой (внутриклеточной) деструкцией, обладает наследственной природой. Разрушение эритроцитов проходит чаще в макрофагах селезенки, реже в костном мозге, печенке и лимфоузлах. Вероятно трио: анемия, воспаление селезенки и желтуха. ГА делятся на эритроцитопатии, эритроцитоферментопатии и гемоглобинопатии.

Что это такое?
Гемолитическая анемия — групповое название достаточно редко встречающихся заболеваний, общим признаком которых является усиленное разрушение эритроцитов, обусловливающее, с одной стороны, анемию и повышенное образование продуктов распада эритроцитов, с другой стороны — реактивно усиленный эритропоэз.
Немного про эритроциты
Эритроциты, или красные кровяные тельца – это клетки крови, главная функция которых заключается в транспортировке к органам и тканям кислорода.
- Формируются эритроциты в красном костном мозге, откуда зрелые формы их выходят в кровоток и циркулируют по организму. Продолжительность жизни эритроцитов равна 100-120 дням. Каждый день часть их, составляющая примерно 1%, погибает и замещается таким же количеством новых клеток.
- Если продолжительность жизни красных кровяных телец сокращается, в периферической крови или в селезенке их разрушается больше, нежели успевает созревать в костном мозге – равновесие нарушается. Организм реагирует на снижение содержания эритроцитов в крови усиленным синтезом их в костном мозге, активность последнего существенно – в 6-8 раз – возрастает.
В результате в крови определяется повышенное число молодых клеток-предшественников эритроцитов – ретикулоцитов. Разрушение эритроцитов с выделением гемоглобина в плазму крови называют гемолизом.
Причины возникновения
Современная наука не предусматривает деление гемолитической анемии в зависимости от места разрушения эритроцитов. В большей степени уделяя внимание этиологии и патогенезу заболевания и, исходя из этих принципов, болезнь делят на 2 основных класса:
- Приобретенные формы ГА, которые классифицируют по фактору, разрушающему эритроциты и вызывающему эту анемию (антитела, гемолитические яды, механическое повреждение).
- Наследственные гемолитические анемии — классифицируются по принципу локализации генетического дефекта красных кровяных телец, из-за которого эритроциты становятся неполноценными, функционально неустойчивыми и не способными жить положенное для них время. В числе наследственных ГА значатся: мембранопатии (микросфероцитоз, овалоцитоз) дефекты ферментов (дефицит Г-6-ФДС), гемоглобинопатии (серповидно-клеточная анемия, талассемия).
Большое количество всех ГА попадает на приобретенные формы, но и среди них существует ряд вариантов, которые, в свою очередь, тоже имеют разновидности, обусловленные отдельными причинами возникновения:
Самой распространенной формой среди приобретенных ГА является аутоиммунная гемолитическая анемия (АИГА).
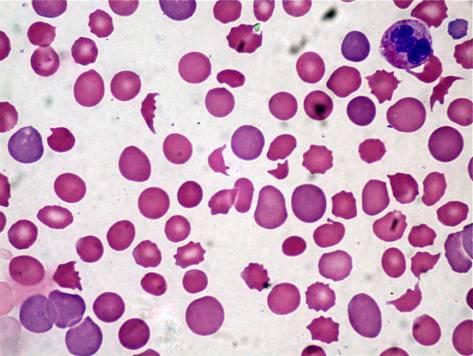
Классификация
Все гемолитические анемии классифицируются по такому принципу.
Приобретенные формы – развиваются под определенным влиянием каких-либо внешних факторов, которые оказывают разрушающее воздействие на эритроциты.
- Аутоиммунная гемолитическая анемия;
- Анемии, вызванные механическими эритроцитарными повреждениями или провоцирующим паразитическим, токсическим воздействием веществ.
Наследственные или врожденные формы – являются результатом воздействия на жизнедеятельность эритроцитов генетически детерминированных отклонений.
- Мембранопатии;
- Гемоглобинопатии (серповидно-клеточная анемия, талассемия и пр.);
- Эритроцитопатии (анемия Минковского-Шоффара);
- Ферментопатии.
Симптомы
Гемолитические анемии выражено проявляются в период кризисов. При вялотекущих процессах симптомы смазаны. Определить конкретный вид патологии можно только при помощи дополнительной диагностики.
К основным симптомам относятся:
| Синдром анемии | проявляется в бледности кожи, слизистых. Сопровождается симптомами нехватки кислорода в виде одышки, головокружения, слабости, усиленного сердцебиения. |
| Синдром желтухи | возрастание концентрации билирубина как продукта распада эритроцитов, выражается желтизной кожных покровов, изменением цвета мочи. |
| Гепатоспленомегалия | увеличение селезенки происходит за счет интенсивного гемолиза, может достигать значительных размеров. Печень менее подвержена изменениям. Но в некоторых случаях наблюдается и ее увеличение, сопровождающееся тяжестью в подреберье. |
Гемолитическая анемия может проявляться дополнительными симптомами в виде:
- болей в животе;
- послабления стула;
- болезненности костей;
- повышенной температуры;
- болей в груди и области почек.
Даже если есть только 2 или 3 из перечисленных симптомов, то это должно послужить поводом для врачебного обследования. Ведь токсичный билирубин при длительном воздействии на ткани и органы может нарушить их функции.
Клинические формы
В клиническом проявлении можно выделить несколько распространенных форм гемолитической анемии:
- Аутоиммунная анемия. Это приобретенное заболевание, сопровождается обширным поражением клеток крови. Основная причина патологии – формирование антител в эритроцитах, которые провоцируют гемолиз. Аутоиммунные гемолитические анемии наблюдаются, если клетки иммунитета воспринимают красные кровяные тельца организма, как чужеродных агентов и стремятся их истребить. Прогноз такого заболевания неблагоприятный, требуется переливание крови или пересадка костного мозга.
- Анемия Минковского-Шоффара (наследственный микросфероцитоз) характеризуется аномальной проницаемостью эритроцитной мембраны, через которую проходят ионы натрия. Заболевание имеет аутосомно-доминантный наследственный характер. Развитие волнообразное: чередование стабильных периодов и гемолитических кризов. Основные признаки: уменьшение осмотической сопротивляемости эритроцитов, преобладание измененных эритроцитов – микросфероцитов, ретикулоцитоз. При сложном течении болезни необходимо хирургическое вмешательство (удаление селезенки).
- Талассемия. Если лечащий врач определяет врожденное заболевание крови талассемия, это следствие нарушенного продуцирования гемоглобина в химическом составе крови. Анемия при отсутствии своевременной терапии только прогрессирует, симптомы нарастают, превращают пациента в инвалида. Такая болезнь по происхождению является врожденной, требует сдачи комплекса анализов, подробного обследования клинического больного, лечения для поддержания периода ремиссии.
- Порфирии относятся к наследственной форме заболевания и обусловлены нарушением формирования порфиринов – составляющих гемоглобина. Первый признак – гипохромия, постепенно проявляется отложение железа, изменяется форма эритроцитов, в костном мозге появляются сидеробласты. Порфирии могут иметь и приобретенный характер при токсическом отравлении. Лечение осуществляется введением глюкозы и гематита.
- Серповидно-клеточная анемия является наиболее распространенным вариантом гемоглобинопатии. Характерный признак: эритроциты принимают серповидную форму, что приводит к застреванию их в капиллярах, вызывающему тромбоз. Гемолитические кризы сопровождаются выделением мочи черного цвета со следами крови, значительным снижением гемоглобина в крови, лихорадкой. В костном мозге обнаруживается большое содержание эритрокариоцитов. При лечении больному вводится повышенное количество жидкости, проводится оксигенотерапия и назначаются антибиотики.
Диагностика
В диагностике гемолитических анемий применяют общий клинический анализ крови (обнаруживается анемия и изменения размеров и формы эритроцитов), биохимический анализ крови (в том числе сывороточный билирубин, АлТ, ЛДГ), сывороточный гаптоглобин, гемосидерин и гемоглобин мочи. Для подтверждения диагноза могут применять пункцию костного мозга (в биоптате определяются активные процессы эритропоэза).
Наиболее характерным для активного интраваскулярного гемолиза является сфероцитоз эритроцитов (при трансфузионных реакциях, наследственном сфероцитозе, при гемолитической анемии с тепловыми антителами). Могут наблюдаться также шистоцитоз (при интраваскулярном протезировании, микроангиопатиях), серповидные эритроциты (при серповидноклеточной анемии), мишеневидные эритроциты (при патологиях печени, гемоглобинопатиях), ядросодержащие эритроциты и базофилия (при большой бета-талласемии).
Тельца Гейнца обнаруживаются при нестабильном гемоглобине, активации перекисного окисления, акантоциты – при анемии со шпоровидными эритроцитами, агглютинированные клетки – при болезни холодовых агглютининов.
Лечение гемолитической анемии
При развитти гемолитической анемии эффективное лечение намного сложнее, чем любых других ее видов. Это связано с тем, что повлиять на механизм запуска гемолиза не всегда возможно. Общий план лечебных мероприятий может включать в себя:
- Гемотрансфузии отмытых эритроцитов. Показано при снижении показателей красной крови до критических цифр;
- Применение препаратов фолиевой кислоты и витамина В12;
- Трансфузии свежезамороженной плазмы и человеческого иммуноглобулина;
- Введение глюкокортикоидных гормонов (дексаметазон, преднизолон, метилпреднизолон, кортинеф);
- Применение цитостатиков. Показано исключительно при аутоиммунной гемолитической анемии;
- Профилактика инфекционных осложнений и обострений имеющейся хронической патологии;
- Оперативное лечение в виде спленэктомии (удаления селезенки). Метод обеспечивает относительно неплохой прогноз на выздоровление. Не эффективен при анемии Минковского-Шоффара и других типах наследственного гемолиза.

Приобретенная гемолитическая анемия
Основной группой препаратов, успешно применяемых в лечении приобретенного малокровия, являются глюкокортикоиды (преднизолон), которые способны полностью блокировать процесс гемолиза. Но лечение такими гормонами является довольно длительным. Для полной его эффективности требуется безошибочно рассчитанная дозировка препарата. При неэффективности стероидных гормонов применяются цитостатики.
Если же причину развития гемолитической анемии выявить не удается, то врачи приступают к симптоматическому лечению. Обычно оно заключается в переливании эритроцитарными взвеси пациенту. Особо эффективен этот метод при низком показателе гемоглобина (менее 50) и в периоды гемолитического прогрессирования.
Врожденная или наследственная анемия
Обычно медикаментозное лечение такой анемии дает только временные улучшения общего состояния больного, но рецидивы гемолитических кризов, к сожалению, не предупреждает. Здесь более эффективным будет оперативное вмешательство.
Оно подразумевает проведение спленэктомии – удаление селезенки. Данная операция показала 100%-ную эффективность, пациенты практически полностью излечиваются, хотя патологические свойства эритроцитов и сохраняются. Обычно показанием к операции являются приступы почечных колик, инфаркты селезенки, резкая форма анемии или часто повторяющиеся кризы.
Осложнения и профилактика
- ДВС-синдром;
- анемический шок (острая сердечно-сосудистая недостаточность);
- гемосидероз внутренних органов;
- подкапсульные разрывы, инфаркты селезёнки, гиперспленизм;
- арегенераторный криз;
- острая почечная недостаточность;
- дискинезии желчных путей.
Единственно возможным способом предупредить развитие анемии – ведение здорового образа жизни, своевременное лечение и профилактика других заболеваний.
Гемолитические анемии – это группа заболеваний, которые объединены одним общим признаком, а именно, укороченным циклом жизни эритроцитов. В ходе гибели красных кровяных телец происходит потеря клетками гемоглобина. Он, оказавшись в свободном состоянии, тоже подвергается разрушению. Этот процесс носит название гемолиза. Гемолиз является основной гемолитической анемии. Это единственное, что объединяет два этих патологических процесса, этиология и патогенез гемолиза и гемолитической анемии различаются. Это же касается их симптомов и прогноза.
На картинке ниже изображен гемолиз эритроцита:

Гемолитическая анемия – что это?
Продолжительность жизни эритроцитов у здорового человека составляет от 80 дней до 4 месяцев. Если у него развивается гемолитическая анемия, то максимальный срок жизни красных кровяных телец сокращается до 50 дней. При тяжелом течении заболевания, этот период вовсе составляет 14 дней.
Гемолиз – это процесс, который означается массовую раннюю гибель эритроцитов. Он не является нормой для человека.
Гемолиз может протекать внутри клеток органов и тканей, то есть вне сосудистого русла. Страдает в первую очередь, печень, селезенка, красный костный мозг. Также гемолиз может стартовать внеклеточно, внутри сосудистого русла. Еще этот процесс называют интраваскулярным гемолизом.
Естественно, что досрочная гибель эритроцитов не может протекать бессимптомно. Признаки болезни легко определить как во время осмотра пациента, так и с помощью лабораторных тестов.
Гемолитическая анемия с внутриклеточным гемолизом
Разрушение эритроцитов вне сосудистого русла осуществляется преимущественно в селезенке. Они гибнут, так как на них оказывают воздействие мононуклеарные фагоциты (макрофаги). Обратить внимание на то, что с организмом не все в порядке может сам человек. Ведь его кожные покровы и испражнения меняют цвет. Обращение к доктору позволит подтвердить диагноз.
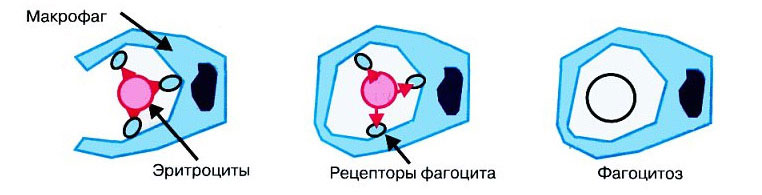
Итак, симптомы, которые указывают на внутриклеточный гемолиз при анемии:
Кожные покровы и слизистые оболочки становятся желтого цвета. Интенсивность окраса зависит от массивности разрушения эритроцитов. В крови будет заметно значительное повышение уровня свободного билирубина.
Так как уровень билирубина отличается патологическим ростом, печень направляет усилия на его нейтрализацию. Это приводит к тому, что желчь окрашивается в яркий насыщенный цвет. Уровень желчных пигментов в ней повышается, что влечет за собой высокую вероятность появления камней в желчном пузыре.
Высококонцентрированная желчь попадает в кишечник, что приводит к увеличению уровня уробилиногена и стеркобилина. В результате, кал приобретает очень темный цвет.
Моча темнеет по причине повышения в ней концентрации уробилина.
В крови снижается уровень эритроцитов. Красный костный мозг пытается перекрыть потребности организма и начинает с удвоенной силой синтезировать молодые эритроциты, которые называются ретикулоцитами. Это приводит к тому, что их уровень в крови повышается.
Гемолитическая анемия с внутрисосудистым гемолизом
Если эритроциты начинают разрушаться в кровеносных сосудах, то это выражается следующими симптомами:
Повышается уровень гемоглобина в крови, он высвобождается из разрушенных эритроцитов.
В крови гемоглобин может оставаться в неизменном виде или в форме гемосидерина. Из крови он попадает в мочу, придавая ей нехарактерный цвет: черный, бурый или красный.
Часть гемоглобина, который распадается, не выводится с мочой, он сохраняется в организме. Этот пигмент, содержащий железо, накапливается в костном мозге и во внутренних органах.
Ранее существовала классификация гемолитической анемии лишь по месту разрушения эритроцитов. То есть, выделяли внутрисосудистую и внутриклеточную анемию. Современная медицина рассматривает гемолитическую анемию несколько с иной точки зрения.
Классификация гемолитической анемии
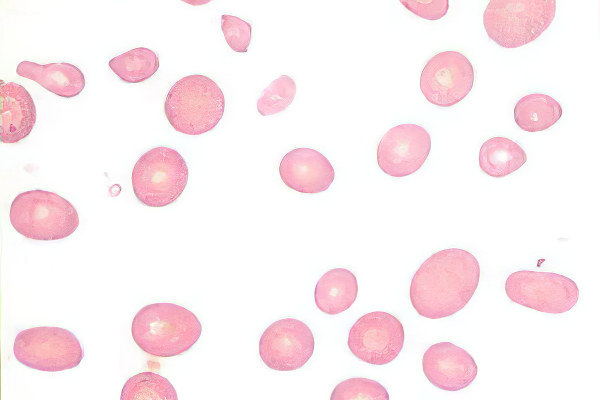
В зависимости от того, какова этиология и патогенез гемолитической анемии, различают следующие ее разновидности:
Гемолитические анемии, полученные по наследству. Они, в свою очередь, делятся на: мембранопатии (микросфероцитоз и овалоцитоз), гемоглобинопатии (серповидно-клеточная анемия и талассемия) и на анемии, обусловленные дефектами ферментов с дефицитом Г-6-ФДС.
Приобретенные в течение жизни гемолитические анемии разграничивают в зависимости от того, по причине влияния какого патологического фактора они развились. Так, к разрушению эритроцитов могут приводить воздействие на них антител, ядовитые соединения, их механические повреждения.
Чаще остальных, у людей развиваются гемолитические анемии, обусловленные аутоиммунными процессами в организме.
Итак, приобретенные в течение жизни гемолитические анемии имеют ряд различий, а именно:
Анемии, которые манифестируют на фоне воздействия антиэритроцитарных антител на эритроциты (аутоиммунная гемолитическая анемия). Также сюда относится гемолитическая болезнь новорожденных, которая манифестирует при попадании в организм ребенка изоантител.
Анемии, которые развиваются при соматических мутациях, которые нарушают мембрану эритроцитов. Ярким примером такой анемии является пароксизмальная холодовая ночная гемоглобинурия.
Анемия, развивающаяся по причине воздействия на организм человека различными химическими соединениями. Опасность в этом плане представляют яды, соли тяжелых металлов, органические кислоты.
Нехватка витамина Е может приводить к развитию гемолитической анемии.
Гемолитическая анемия может выступать в качестве симптома болотной лихорадки. Приводят к ней паразитарная болезнь – малярия, которой человек заражается из-за проникновения в кровь малярийного плазмодия. Происходит это при укусе инфицированного комара.
Гемолитическая анемия, передающаяся по наследству
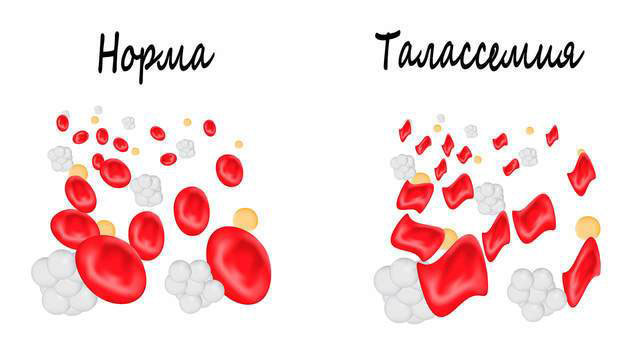
Талассемия у ребенка
Талассемия – это анемия, которая основывается на врожденном дефекте транспортной РНК или гена-регулятора. Также нарушается скорость выработки одного из цепей глобина – альфа, бета или гамма. Все это, в совокупности, приводит к развитию талассемии. Чаще остальных у людей встречается нарушение в продукции бета-цепей, поэтому выставленный диагноз звучит преимущественно, как бета-талассемия. Концентрация нормального гемоглобина при этом снижается, а концентрация аномального гемоглобина повышается (HbF и HbA2).
Эритроциты, которые являются транспортировщиками видоизмененного аномального гемоглобина, имеют очень тонкие стенки, они нежные и быстро распадаются. Часто они не в состоянии проникнуть в капилляры, так как их стенка оказывается слишком тонкой. Как итог, у человека развиваются симптомы талассемии.
Есть два варианта течения болезни:
Гомозиготная форма или болезнь Кули, которая развивается в детском возрасте.
Гетерозиготная форма или малая талассемия. Заболевание чаще всего обнаруживают случайно, во время проведения анализа крови. Диагностируется нарушение во взрослом возрасте.
Малая талассемия может вовсе себя не проявлять, поэтому человек иногда даже не подозревает об имеющихся нарушениях в его организме. Течение патологии легкое. Большая талассемия имеет тяжелое течение, развивается она у детей первого года жизни, дает множественные осложнения.
На болезнь Кули будут указывать следующие симптомы:
Бледная кожа, ее желтый окрас, который может быть весьма интенсивным.
Слабость, утомляемость и вялость.
Увеличение селезенки в размерах, что в детском возрасте особенно заметно. Также в размерах может увеличиваться печень.
Уровень эритроцитов в крови может сохраняться в норме, а уровень гемоглобина понижается.
Ребенок будет несколько отставать в развитии, такие дети позже начинают ползать, у них нарушен аппетит, ребенок плохо ходит.
Иногда болезнь Кули можно спутать с гепатитом. Чтобы выставить дифференциальный диагноз, необходимо изучить семейный анамнез, а также обратить внимание на такой показатель крови, как билирубин. При болезни Кули уровень свободного билирубина, а также уровень фракций билирубина HbF и HbA2 будет повышен. Кроме того, в крови увеличивается концентрация ретикулоцитов, а в моче появляется уробилин.
Терапия сводится к реализации следующих шагов:
Переливание эритроцитарной массы, при условии, если уровень гемоглобина значительно снижается.
Прохождение курса десфералотерапии, что позволяет не дать развиться гемосидерозу.
Прием фолиевой кислоты.
Пересадка костного мозга.
Ферротерапию не назначают при талассемии.
Болезнь Минковского-Шоффара
Болезнь Минковского-Шоффара (микросфероцитарная мембранопатия) передается по аутосомно-доминантному типу. При этом у больного имеется врожденный дефект оболочек эритроцитов, при котором они приобретают сферическую форму. В то время как нормальные здоровые эритроциты имеют форму диска. Это дает им возможность проникать через самые узкие проходы капиллярной сети. Эритроциты, имеющие сферическую форму, протиснуться через мелкие сосуды не могут, а при попытке сделать это, они разрушаются. Более того, сферические эритроциты пропускают внутрь себя большее количество ионов натрия, чем это необходимо. В результате, красные кровяные тельца тратят максимальное количество энергии, что также сокращает продолжительность их жизни.
Манифестировать патология может в любом возрасте, но чем младше ребенок, тем тяжелее будет ее течение. Особенно опасна болезнь Минковского-Шоффара в период новорожденности.
Гемолитический синдром является главным симптомом болезни Минковского-Шоффара. Развиваться он может без видимых на то причин, либо на фоне повышенных нагрузок, после полученных травм, либо после выраженного переохлаждения организма. Патология входит в фазу обострения, а затем сменяется периодом затишья. Кроме того, заболевание приводит к таким аномалиям развития, как: башенный череп, заячья губа, дефекты внутренних органов, пороки сердца.
Иные симптомы наследственного микросфероцитоза:
Выраженная желтизна кожных покровов. Если у больного развивается острая гемолитическая анемия, то не заметить изменение цвета кожи будет просто невозможно.
Высокая температура тела, которая достигает пиковых значений во время острой фазы.
Боли в мышцах, боли в правом подреберье, в животе.
Тахикардия, падение уровня артериального давления, шумы в сердце.
Увеличение селезенки в размерах.
Потемнение урины и каловых масс.
Если при первом осмотре больного врач может спутать анемию с вирусным гепатитом, то результаты лабораторных тестов этот диагноз опровергнут.
Проведенный общий анализ крови обнаружит снижение уровня гемоглобина и эритроцитов в крови. Причем большинство красных кровяных телец будут иметь форму сферы, а их размеры уменьшаются.
Кроме того повышается уровень ретикулоцитов, растет аутогемолиз, билирубина крови в крови становится больше, а осмотическая резистентность эритроцитов снижается. В анализе кала будет превышен уровень стеркобилина, а в анализе мочи – уровень уробилина.
Если заболевание протекает тяжело, то больному переливают эритроцитарную массу. Витамины группы В и препараты железа при этой разновидности анемии не назначают, так как их эффективность будет нулевой. Чтобы улучшить состояние больного требуется удаление селезенки, но полностью решить проблему эта операция не позволяет.
Иные наследственные причины
Безусловно, кроме двух описанных болезней, существуют и иные наследственные гемолитические анемии. Встречаются они достаточно редко.
К таким заболеваниям относят:
Серповидоклеточная анемия. Это заболевание имеет схожесть с талассемией, но при кризе серповидоклеточной анемии происходит массивное разрушение эритроцитов. Гемолиз также будет достаточно интенсивным. В детском возрасте этот вид анемии может быть спровоцирован инфекционными заболеваниями. Анемия сопряжена с риском таких осложнений, как: отек и инфаркт легкого, паралич, цирроз печени, кардиомегалия. Во взрослом возрасте кризы наблюдаются реже, но вероятность возникновения тяжелых последствий сохраняется.
Овалоцитоз. Это наследственное заболевание схоже с микросфероцитозом в плане развития симптомов анемии. Однако эритроциты при овалоцитозе имеют овальную форму.
Дефицит активности Г-6-ФДГ – это наследственное заболевание, которое базируется на нарушении выработки эритроцитов. Течение патологии может быть самым разнообразным. Иногда симптомы анемии выражены едва заметно, а иногда болезнь провоцирует тяжелейшие осложнения. Развивается она как у младенцев, так и у взрослых людей. Чем меньше ребенок, тем тяжелее будут нарушения со стороны нервной системы. Кризы чаще всего развиваются на фоне приема лекарственных препаратов, при беременности, после или во время инфекционных заболеваний, при попадании в организм аллергенов. Если вовремя не диагностировать такой криз, то возможно развитие ДВС-синдрома или острой почечной недостаточности, что может закончиться летальным исходом.
Видео: лекция по гемолитическим анемиям:
Аутоиммунная гемолитическая анемия
АИГА или аутоиммунная гемолитическая анемия – это патология, которая развивается на фоне продукции антител на антигены эритроцитов. По какой-то причине иммунная система воспринимает собственные красные кровяные тельца за вредоносных агентов и начинает атаковать их.
Существует 2 вида АИГА:
Симптоматическая анемия, которая манифестирует по причине иных заболеваний, например, на фоне гепатита, системной красной волчанки, ревматоидного артрита и пр.
Идиопатическая анемия, которая может быть спровоцирована самыми разнообразными причинами, но установить, какими именно, чаще всего не удается. Это могут быть перенесенные травмы, роды, инфекции, прием лекарственных средств и пр. Анемия развивается по причине того, что на эритроцитах оседают гаптены, но какой из них вызвал подобную реакцию, выяснить не представляется возможным.
Часто АИГА возникает после аборта, после пищевого отравления, либо после приема препаратов, которые не назначал доктор. В этом плане очень опасно самолечение.
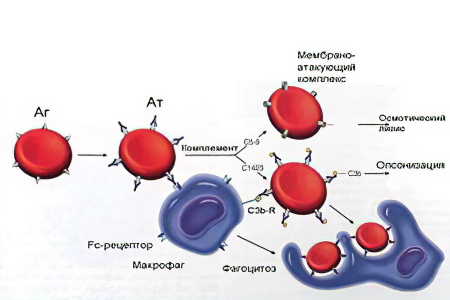
Развивается аутоиммунная гемолитическая анемия согласно следующей схеме:
Антигенная структура красных кровяных телец изменяется из-за воздействия на нее патологических факторов. Это могут быть аллергены, бактерии, вирусы, лекарственные вещества.
На измененные эритроциты организм начинает направлять собственные антитела, с целью их уничтожения. Из поврежденных эритроцитов высвобождается гемоглобин, развивается анемия.
Антитела, которые способны привести к иммунологической реакции:
Холодовые неполные агглютинины, которые атакуют эритроциты при температуре 32 градуса. Они разрушают красные кровяные тельца, когда те находятся в капиллярах. Именно в этих сосудах температура тела понижается до нужных значений. Страдают пальцы рук и ног, нос, ушные раковины. К таим агглютининам относится класс М – lgM.
Двухфазные гемолизины, которые могут встретиться со своим антигеном во время охлаждения температуры тела. Они прикрепляются к эритроцитам и ждут того момента, пока температура тела повысится до 37 °C. В этот период они начинают проявлять свои агрессивные качества, которые приводят к гемолизу. К таким гемолизинам относится класс G – lgG.
Симптомы аутоиммунной гемолитической анемии могут различаться.
Это во многом зависит от того, какие именно факторы спровоцировали ее развитие:
Манифестировала ли анемия на фоне криза, либо на фоне здоровья.
Тепло или холод необходим агрессорам для развития патологической реакции.
Где именно происходит процесс гибели красных кровяных телец.
Имеются ли у человека патологические изменения внутренних органов.
Имеется ли какое-либо хроническое заболевание.
Основными симптомами, которые будут указывать на гемолитическую анемию, выступают: гемолитический криз с пожелтением кожных покровов, увеличение температуры тела, увеличение селезенки в размере. Также у больного падает уровень гемоглобина и эритроцитов в крови, а в урине гемоглобин, напротив, начинает повышаться.
Косвенными признаками гемолитической аутоиммунной анемии являются: повышенная слабость и утомляемость, увеличение печени в размерах.
Во время диагностики, врач отправит пациента на сдачу крови на биохимический и общий анализ, а также на общий анализ мочи. Обязательно проводится проба Кумбаса, которая дает информацию о типе антител, атакующих эритроциты.
Если у больного развивается острая гемолитическая анемия аутоиммунной природы, то его помещают в стационар. Лечение требует введения кортикостероидов и иммунодепрессантов. Если это не помогает, то требуется операция, направленная на удаление селезенки.

Автор статьи: Шутов Максим Евгеньевич | Гематолог
Читайте также:

