Эндоваскулярная рентгеновская хирургия кратко
Обновлено: 25.06.2024
Отделения эндоваскулярной хирургии на Рублевском шоссе д.135
Отделения эндоваскулярной хирургии на Ленинском проспекте д. 8.к.7
Медицину XXI века невозможно представить без эндоваскулярных методов диагностики и лечения. В настоящее время рентгенэндоваскулярная хирургия является высокоэффективным и малотравматичным методом лечения при коронарной болезни, сосудистой и клапанной патологии, врожденных пороках сердца. Эндоваскулярная хирургия занимает свою нишу практически во всех областях современной медицины (онкология, урология, гинекология и т.д.). Развитие эндоваскулярных методов лечения способствует тесному сотрудничеству эндоваскулярных хирургов, кардиологов, кардиохирургов и других смежных специальностей. Такое сотрудничество привело к развитию нового направления - так называемой гибридной хирургии.
За последние десятилетия в нашей стране значительно увеличилось число клиник, занимающихся эндоваскулярной хирургией. Девяностые годы XX столетия стали эпохой расцвета эндоваскулярной хирургии. Катетерная техника достигла высокого уровня развития и постоянно продолжает совершенствоваться. Практически ежегодно возникают высокотехнологические новшества. Части из них суждено остаться в истории интервенционной кардиологии, а части — стать совершенным орудием оператора. И только большой экспериментальный и клинический опыт сможет определить место каждого метода в эндоваскулярной хирургии.
На сегодняшний день рентгенэндоваскулярные вмешательства представляют альтернативу практически любой открытой операции по поводу патологии сердца и сосудов. Спектр выполняемых эндоваскулярных вмешательств огромен.
ФГБУ НМИЦ ССХ им. А.Н. МЗ РФ является одним из пионеров отечественной эндоваскулярной хирургии. Именно здесь в 1982 году был заложен краеугольный камень многих школ по рентгенэндоваскулярным диагностике и лечению. Сегодня отделения ФГБУ НМИЦ ССХ им. А.Н. МЗ РФ, занимающиеся оказанием рентгенэндоваскулярной медицинской помощи оснащены современнейшим оборудованием, не уступающим ведущим клиникам Европы и США, включая все доступные методики внутрисосудистой визуализации и инвазивной оценки внутрикоронарной физиологии. Ежегодно в центре выполняется более 15000 диагностических эндоваскулярных вмешательств и более 3000 тысяч эндоваскулярных операций у пациентов с ишемической болезнью сердца, сосудистой патологией, врожденными и приобретенными пороками сердца. Состав отделений представлен первоклассными специалистами международного уровня, обладающими большим опытом выполнения данных операций при сложных клинических случаях.
Ишемическая болезнь сердца
Ишемическая болезнь сердца — острое или хроническое поражение миокарда, возникающее вследствие уменьшения или прекращения снабжения сердечной мышцы артериальной кровью, в основе которого лежат патологические процессы в системе коронарных артерий. ИБС широко распространенное заболевание. Одна из основных причин смертности, временной и стойкой утраты трудоспособности во всем мире. В структуре смертности сердечно-сосудистые заболевания стоят на первом месте, из них на долю ИБС приходится около 40%.
Этиология ИБС
Ведущий этиологический фактор развития ишемической болезни сердца — атеросклероз коронарных артерий. Атеросклероз развивается последовательно, волнообразно и неуклонно. В результате накопления холестерина в стенке артерии формируется атеросклеротическая бляшка. Избыток холестерина приводит к увеличению бляшки в размере, возникают препятствия току крови. Симптомы усугубляются с ростом атеросклеротической бляшки, постепенно суживающей просвет артерии. Уменьшение площади просвета артерии более чем на 90-95% является критическим, вызывает снижение коронарного кровотока и ухудшение самочувствия даже в покое.
Клиническая картина ИБС
Классическими проявлениями ишемической болезни сердца являются:
- Боль за грудиной, часто иррадиирует в нижнюю челюсть, шею, левое плечо, предплечье, кисть, спину. Часто возникает на морозе.
- Боль давящая, сжимающая, жгучая, душащая. Интенсивность различная.
- Провоцируется физическими или эмоциональными факторами. В покое прекращается самостоятельно.
- Длится от 30 секунд до 5-15 минут.
- Быстрый эффект от приема нитроглицерина.
Диагностика ИБС
Лечение ИБС
Первое стентирование коронарной артерии у человека выполнили J. Puel и соавт. в марте 1986 г. в Тулузе (Франция) и практически одновременно с ними U. Sigwart и соавт. в Лозанне (Швейцария).
Сегодня в эпоху высоких технологий в области фармацевтики и медицинской инженерии современные внутрикоронарные стенты позволяют достичь хороших результатов как в раннем, так и в отдаленном периодах после ЧКВ.
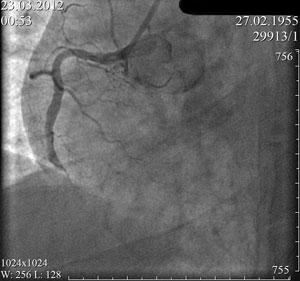
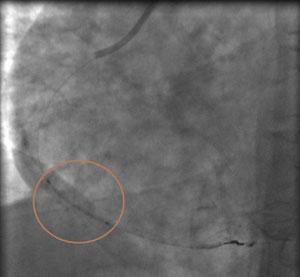
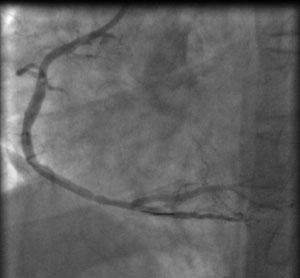
Данная операция выполняется под местной анестезией. В области запястья или бедра проводится пункция артерии (лучевой или бедренной), устанавливается интродьюсер (катетер), через него по проводнику под контролем ангиографической установки заводится проводниковый катетер.
Катетер устанавливается в левую или правую коронарную артерию, далее производится серия снимков. Через установленный катетер проводится микропроводник в артерию через пораженный участок. По микропроводнику к пораженному участку заводится и устанавливается коронарный стент.
Интраоперационная шунторафия
ФГБУ НМИЦ ССХ им. А. Н. Бакулева МЗ РФ является единственным центром в Российской Федерации и одним из не многих центров мира, где интраоперационная шунтография выполняется одновременно с коронарным шунтированием.
Врожденные пороки сердца (ВПС)
Вторая половина ХХ века ознаменовалась головокружительными успехами фактически во всех аспектах детской сердечно-сосудистой хирургии.
На сегодняшний день в ФГБУ НМИЦ ССХ им. А.Н. Бакулева МЗ РФ выполняется полный спектр эндоваскулярных вмешательств при врожденных пороках сердца у пациентов всех возрастных групп, в том числе у новорожденных с критическими пороками развития сердца и сосудов. Многие операции выполнены впервые в мировой практике, а разработанные методики имеют уникальный характер. Наиболее часто встречаются открытый артериальный проток, дефект межпредсердной перегородки, коарктация аорты, клапанный стеноз аорты и легочной артерии.
Коарктации аорты
Коарктация аорты - это врожденное сужение аорты в области перехода дуги в нисходящую часть аорты, а иногда в грудном или брюшном ее отделе. Частота данного порока колеблется от 6,3% до 15% среди всех врожденных пороков сердца (ВПС). Порок редко носит изолированный характер, чаще он сочетается с другими ВПС.
Клиника
Пациенты жалуются на головокружение, тяжесть и головную боль, повышенную утомляемость, носовые кровотечения, возможны боли в сердце, а также на слабость и боли в нижних конечностях, судороги в мышцах ног, зябкость стоп. У женщин возможны нарушения менструального цикла, бесплодие. При осмотре отмечается хорошее физическое развитие с диспропорцией мышечной системы: мышцы верхней половины туловища гипертрофированы при относительной гипотрофии мышц таза и нижних конечностей, ноги на ощупь холодные. При пальпации межреберных артерий отмечается их повышенная пульсация.
Решающее значение в диагностике коарктации аорты имеет определение характера пульса на руках и ногах. На бедренных артериях отсутствует или резко ослаблена пульсация и при этом напряженный пульс на верхних конечностях. Систолическое артериальное давление на руках у больных с изолированной резко выраженной коарктацией аорты достигает высоких цифр до 190-200/90-100 мм рт.ст.
Диагностика
Диагноз предполагают по данным клинического обследования (в том числе измерения артериального давления на всех 4 конечностях), подтверждают рентгенографией грудной клетки и ЭКГ и устанавливают на основании результатов двухмерной эхокардиографии с цветным потоком и допплеровского исследования. У старших пациентов – с помощью КТ- или МР-ангиографии.
Наиболее информативным методом выявления коарктации аорты является двухмерная эхокардиография (ЭхоКГ).
Ангиограмма пациента с коарктацией аорты, выполненной артериальным доступом:
а- аорторафия до баллонной ангиопластики, стрелками указана мембрана в области перешейка аорты;
б - ракрытие баллона (стрелкой указана перетяжка, соответсвующая области коарктации арты);
в- аортография после баллонной ангиопластики - сужение перешейка аорты устранено.
Стентирование коарктации аорты у детей весом более 15кг
Стентирование коарктации/рекоарктации показано у детей весом более 15-20 кг. Необходимо помнить, что стентирование коарктации аорты выполняется специальными стентами, которые в дальнейшем, с ростом ребенка, можно дорасширить.
Рисунок. Стентирование коарктации аорты
А – при аортографии визуализировано сужение перешейка
Б - после стентирования коарктации аорты.
КЛАПАННЫЙ СТЕНОЗ АОРТЫ У НОВОРОЖДЕННЫХ
Клапанный стеноз аорты — врожденный порок сердца, при котором отмечается срастание створок аортального клапана. Без хирургического вмешательства смертность среди новорожденных с врожденным клапанным стенозом аорты крайне высока – погибает почти 85-90% больных в течение первого месяца жизни.
Симптоматика
Новорожденные с тяжелым стенозом аорты становятся раздражительными, плохо едят, потеют во время кормления, у них затруднено дыхание, кожа приобретает неестественно бледную или сероватую окраску, мерзнут ладони рук и ступни ног, снижается объем мочи и учащается сердцебиение.
Лечение
Баллонная дилатация (расширение) клапана аорты является одним из методов лечения
Большим опытом выполнения баллонной вальвулопластики в стране как у новорожденных и грудных детей, так и у детей старшего возраста обладает НМИЦ ССХ им. А. Н. Бакулева.
Рисунок. Этапы выполнения транслюминальной баллонной вальвулопластики клапанного стеноза аорты.
а - ангиография восходящего отдела аорты: видна струя (стрелка) некотрастированной крови, свидетельствующей о стенозе клапана аорты;
б - левая вентрикулография (стрелкой указан поток неконтрастированной крови из ЛЖ, также указывающий на стеноз клапана аорты);
в – позиционирование баллона в проекции клапана аорты. Рентгенконтрастные метки баллона (стрелки) располагаются выше и ниже фиброзного кольца клапана аорты;
Дефект межпредсердной перегородки
Жалобы
Одышка и сердцебиение являются наиболее частыми ранними симптомами заболевания при больших ДМПП у детей, но обычно в течение первых месяцев жизни происходят компенсация гемодинамики и регресс клинической картины. В дальнейшем у большей части детей ДМПП протекают асимптомно, пациенты жалоб не имеют. Дети нередко имеют астеническое телосложение с заметной бледностью кожных покровов.
Диагноз
ДМПП рекомендуется ставить при помощи трансторакальной эхокардиографии (ЭхоКГ) с применением режима цветного допплеровского картирования, что является основным диагностическим инструментом в постановке диагноза ДМПП, определении его размера, локализации, объема и направления шунтирования крови.
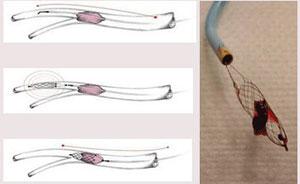
На сегодняшний день эндоваскулярные методы лечения при соответствующий анатомии являются методом выбора при лечении ДМПП. Закрытие дефектов происходит с помощью специальных устройств-окклюдеров. Окклюдер представляет с собой двухдисковое устройство - левый диск открывается в левом предсердии, правый диск - в правом. Дефект остается между двумя дисками. Операция выполняется под местной анестезией доступом через бедренную вену. Продолжительность операции 40-60 минут. После операции пациент переводится в палату и может быть выписан на следующий день.
Рисунок. Различные модификации окклюдеров для закрытия дефекта межпредсердной перегородки.
Открытый артериальный проток
Факторами риска открытого артериального протока являются преждевременные роды и недоношенность, семейный анамнез, наличие других ВПС, инфекционные и соматические заболевания беременной.
ОАП обычно встречается у недоношенных детей и крайне редко у детей, рожденных в срок.
Жалобы больных при ОАП неспецифичны. Клинические проявления зависят от величины протока и стадии гемодинамических нарушений. Течение порока варьируется от бессимптомного до крайне тяжелого. При больших размерах протока, последний проявляет себя уже с первых недель жизни признаками сердечной недостаточности, отставанием в физическом развитии. У детей раннего возраста при крике (либо натуживании) может появиться цианоз, который отчетливее выражен на нижней половине туловища, особенно на нижних конечностях. Характерно, что цианоз исчезает после прекращения нагрузки.
Диагностика
Основным методом диагностики является ультразвуковое исследование и аускультация. Аускультация выявляет характерный для порока "машинный" шум во втором-третьем межреберье слева от грудины, иррадиирующий в межлопаточное пространство и сосуды шеи.
Лечение
Основным методом лечения ОАП является рентгенэндоваскулярное вмешательство. Маленькие протоки закрываются с помощью спиралей, большие (более 3-х мм) - посредством окклюдеров. P . Cambier в 1992 г. впервые в мире применил спираль для эмболизации открытого артериального протока. Операции выполняется доступом через бедренную артерию или вену без вскрытия грудной клетки. Длительность операции 30-40 минут. Пациент переводится в палату под наблюдением и через день может быть выписан. Имплантируемые устройства являются МРТ- совместимыми, т.е возможно выполнение МРТ - исследования через 6 месяцев.
А Б
Рисунок. А - Открытый артериальный проток. Б - после закрытию протока спиралью.
Большие протоки закрываются с помощью специальных устройств - окклюдеров.
Рисунок. Окклюдер для закрытия открытого артериального протока.
Открытое овальное окно
Открытое овальное окно (ООО) представляет собой короткий межпредсердный канал (средняя длина 5 мм), расположенный точно на оси кровотока, поступающего из нижней полой вены. У 25-30% отсутствует полная анатомическая окклюзия, и овальное окно остаётся открытым или, точнее говоря, открываемым. Это называется ООО и, как правило, не считается отклонением, а скорее вариантом нормы. В большинстве случаев ООО остаётся бессимптомным и не проявляет себя. Наиболее очевидными проявлениями ООО являются парадоксальные артериальные эмболии, самыми серьёзными из которых являются вызванные ими инсульты.
Показания для закрытия ООО:
Рисунок. Различные устройства для закрытия открытого овального окна
Сосудистая патология
Эндоваскулярные методы лечения сосудов и вен является одной из самых интересных и быстро развивающихся специальностей медицины с неуклонным ростом количества операций. Эндоваскулярные методы лечения применяются при поражении всех магистральных сосудов и вен (сонны, почечных, подключичных артерий, сосудов нижних конечностей).
Сосудистая патология
Рентгенэндоваскулярные методы диагностики и лечения занимают лидирующие позиции при лечении сосудистой патологии, и их доля с каждым годом неуклонно растет. Наиболее активно данные методы используются при патологии сонных, брахиоцефальных, почечных артерий, сосудов нижних конечностей.
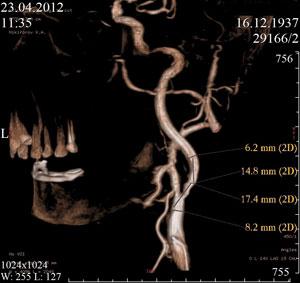
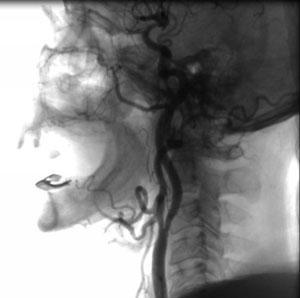
Стентирование внутренней сонной артерии
Согласно данным американской кардиологической ассоциации (AHA/ASA) ежегодно в США регистрируется приблизительно 6,5 миллионов случаев инсультов. Около 20% всех ишемических инсультов возникает вследствие атеросклеротического стеноза сонных артерий, обычно расположенных в области их деления на наружную и внутреннюю артерии. Атеросклероз ВСА является одной из основных патологий ВСА, которая представляет угрозу развития инсульта головного мозга вследствие закупорки сосудов головного мозга, с последующей инвалидизацией или приводящая к летальному исходу.
При нарушении проходимости возникают следующие проявления:
потемнение в глазах
Часто стеноз артерий предшествует острому нарушению мозгового кровоснабжения. Распознать патологию можно по следующим симптомам:
Рентгеноэндоваскулярная хирургия [рентгено - (по имени немецкого физика В. Рентгена) + греческое endon внутри + лат. vasculum небольшой сосуд; хирургия] - комплекс внутрисосудистых вмешательств, выполняемых с лечебной целью под рентгенологическим (ангиографическим) контролем.
Одним из методов рентгеноэндоваскулярной хирургии является рентгеноэндоваскулярная дилатация, применяемая с целью восстановления или улучшения кровотока по сосуду, просвет которого сужен в результате патологического процесса, например, атеросклероза. Рентгеноэндоваскулярную дилатацию осуществляют путем расширения сосуда с помощью специальных баллонных катетеров. Такой катетер подводят к зоне стеноза и под давлением расширяют баллон, дилатирующий просвет сосуда. В ряде случаев после дилатации стенозированного сосуда производят его эндоваскулярное протезирование. При этом в зоне бывшего стеноза устанавливают протез в виде спирали из специального сплава, выполняющий функцию опорного каркаса сосудистой стенки. Эндоваскулярную дилатацию применяют при лечении ишемической болезни сердца, облитерирующих поражений сосудов нижних конечностей, органов брюшной полости, почек. Для остановки кровотечения (легочного, желудочно-кишечного и др.), перекрытия артериовенозных соустий, функционального выключения пораженной почки или селезенки осуществляют эндоваскулярную окклюзию, основанную на введении в сосуд через катетер какого-либо материала, временно или постоянно обтурирующего просвет сосуда. С целью улучшения трофики тканей, лизиса тромботических масс используют Рентгеноэндоваскулярную регионарную инфузию, т. е. введение лекарственных средств через катетер, подведенный непосредственно к артерии пораженного органа. В частности, этот метод применяют при остром инфаркте миокарда с целью восстановления кровотока по тромбированной коронарной артерии.
Клиника SWISSMED Сегодня рентгеноэндоваскулярная хирургия является стандартным видом деятельности современного стационара.
Основные методы эндоваскулярной хирургии (ЭВХ)
- Диагностическая прямая ангиография.
- Транслюминальная реваскуляризация.
- Селективный тромболизис;
- Ангиопластика (баллонная дилатация, стентирование).
- интракардиальные окклюдоры;
- кава-фильтры и внутрисосудистые ловушки.
ЭВХ в кардиологии
- Коронарная ангиопластика.
- Окклюзия открытого артериального протока.
- Закрытие дефектов межжелудочковой и межпредсердной перегородок.
- Ангиопластика при коарктации аорты.
- Ангиопластика почечных артерий при вазоренальной гипертензии.
- Баллонная вальвулопластика.
- Имплантация ЭКС.
- Электрофизиологические исследования.
- Радиочастотные абляции.
ЭВХ в сосудистой хирургии
- Ангиопластика артерий нижних конечностей и инфраренального отдела аорты при синдроме Лериша.
- Стентирование аневризмы брюшной аорты.
- Ангиопластика брахицефальных ветвей аорты при стенозирующем атеросклерозе экстракраниальных артерий и синдроме Токаясу.
- Эмболизация аневризм интракраниальных артерий головного мозга.
- Закрытие артериовенозных мальформаций
ЭВХ в онкологии
- Обеспечение долгосрочного доступа в венозную систему (венозный порт).
- Редукция опухоли и гемостаз (регионарная химиотерапия, эмболизация, химиоэмболизация, транслюминальная брахитерапия).
- Превентивный предоперационный гемостаз (эмболизация) (почечных, внутренних подвздошных, маточных артерий, артерий гепатопанкриатодуоденальной зоны и пр.).
- Эмболизация селезёночной артерии при тромбоцитопении.
ЭВХ в хирургии
- Имплантация кава-фильтра с целью профилактики тромбоэмболии ветвей лёгочной артерии или предотвращения её повторных эпизодов при тромбозе глубоких вен нижних конечностей и вен малого.
- Предоперационная профилактическая имплантация временного кава-фильтра у пациентов с высоким риском развития тромбоза глубоких вен нижних конечностей в послеоперационном периоде.
- Редукция кровотока селезёнки при портальной гипертензии.
- Трансюгулярное внутрипечёночное портосистемное шунтирование при портальной гипертензии.
- Эндобилиарные интервенционные процедуры при стенозирующих поражениях билиарной системы.
ЭВХ в урологии
- Предоперационная эмболизация почечной артерии.
- Эмболизация семенных вен при варикоцеле.
ЭВХ в гинекологии
- Эмболизация маточных артерий как самостоятельный метод лечения миомы матки.
- Эмболизация яичниковых вен при синдроме полнокровии малого таза.
- Гистеросальпингография и бужирование маточных труб при трубном бесплодии под ретгноконтролем.
- Химиоэмболизация внутренних подвздошных артерий при злокачественных новообразованиях матки.
- Предоперационный гемостаз
Возможности применения РХ методик в клинической практике SWISSMED сегодня
![Рентгеноэндоваскулярная хирургия]()
Оборудование
- Мобильная рентгенохирургическая установка с С-дугой Stenoscop2 (9000) (GE).
- Цифровой телеуправляемый рентгеновский комплекс Axiom Iconos R 200 (Siemens).
Доступные сегодня РХ методики
- Имплантация кава-фильтра.
- Некоторые виды периферической ангиографии и ангиопластики.
- Эмболизация маточных артерий.
- Эмболизация гонадных вен.
- Чрескожночрезпечёночное билиарное дренирование (стентирование).
- Стентирование трубчатых органов.
Некоторые перспективные направления развития эвх
- Экстренная реваскуляризация миокарда.
- Электрофизиологические исследования сердца и радиочастотные абляции.
- Стентирование аневризмы брюшной аорты.
- Эндоваскулярная коррекция врождённых пороков сердца.
- Комбинированные рентгеноэндескопические вмешательства для создания билиодигестивных компрессионных анастомозов.
Клинические примеры
Пациент: И.М.А., 35 лет
Клинические данные: левостороннее варикоцеле II ст.
УЗИ: левостороннее варикоцеле.
Спермограмма: астенозооспермия, олигозооспермия.
Дата поступления в клинику swissmed: 17.03.08 г.
Дата процедуры эмболизации семенной вены: 17.03.08 г.
Дата выписки: 18.03.08 г.
Эдоваскулярная оклюзия левой семенной вены
Процедура выполнена в условиях операционной.
Аппаратура: C-дуга Series (GE).
Доступ: пункционный трансфеморальный.
Методика: интубация левой семенной вены коаксиальной системой катетеров. Эмболизирующий агент: спирали Gianturco.Пациентка: Ю.Т.Н., 42 года
Клинический диагноз: субмукозная миома матки, быстрый рост.
Дата поступления в клинику swissmed: 25.03.08 г.
УЗИ: миома матки, смешанный рост, размер – 5Х5 см.
Дуплексное сканирование (28.03.08 г.): Кровоток артериальный магистральный, узел васкуляризирован внутри и по периферии, ход сосудов хаотичный неправильный.
Дата процедуры эмболизации маточных артерий: 1.04.08 г.
Эмболизация маточных артеий
Процедура выполнена в условиях операционной.
Аппаратура: C-дуга Series 7700 (GE).
Доступ: правый пункционный артериальный трансфеморальный.
Методика: суперселективная катетеризация маточных артерий с последующей эмболизацией их русла частицами PVA (500) (COOK).Клиническое течение послеоперационного периода и данные контрольного дуплексного сканирования
Осложнения: гематома в области доступа.
Послеоперационный период:
2.04.08 г. – незначительные боли в области крестца; t°C тела утром – 36,8°C; АД – 125/80 мм.рт.ст.
3.04.08 г. – болевого синдрома нет; t°C тела утром – 36,7°C; АД – 120/70 мм.рт.ст.
Сукровичные выделения в течение 7 дней.
УЗИ с дуплексным сканированием (8.04.08 г.): Миоматозный узел повышенной эхогенности, в его центре появились мелкие гиперэхогенные включения. Размер - 5Х4 см. Сосудистый рисунок внутри узла отсутствует.
Дата выписки: Пациентка выписана в удовлетворительном состоянии 10.04.08 г.Девочке 3 годика врачи (травматолог)поставили диагноз что у нее компрессионный перелом 2ого и 11ого позвоночника(не сложный)и попросили заказать кастет.
Здравствуйте. Моему отцу 65 лет у него было 3 инсульта,парализована левая нога и рука.Обнаружили скры тую форму сах. диабета.Начала гнить правая нога.
Эндоваскулярная хирургия (внутрисосудистая хирургия, рентгенохирургия, интервенционная радиология) — это направление современной медицины, позволяющее лечить самые различные заболевания, путем внутрисосудистых манипуляций на больном органе.
Методика
Под местной анестезией, тонкой иглой, через кожу пунктируют (прокалывают) сосуд на руке или ноге. Через иглу в сосуд вводится специальный инструмент (1–3 мм в диаметре). По сосудистому руслу инструмент продвигают до нужного органа и выполняют вмешательство. Контроль осуществляется с помощью рентгеновского излучения на специальном высокотехнологичном оборудовании — ангиографе. Все вмешательства выполняются в специальной рентгеноперационной, врачами рентгенохирургами. В настоящее время с помощью эндоваскулярной хирургии возможно диагностировать и лечить самые различные заболевания.
- Малая травматичность, отличный косметический эффект.
- Отсутствие общей анестезии (наркоза) и связанных с ней осложнений.
- Короткие сроки реабилитации.
- Низкая частота осложнений.
- Лучевой доступ при эндоваскулярных вмешательствах.
Для выполнения качественного и безопасного эндоваскулярного вмешательства выбор доступа имеет большое значение. С внедрением клиническую практику лучевого доступа появились новые возможности для качественной ангиографической визуализации и лечения больных с мультифокальным атеросклерозом даже в амбулаторных условиях.
Выполнение коронарографии через бедренную артерию связано с неоднократным прохождением катетеров через все отделы аорты. При радиальном доступе катетер из подключичной артерии попадает сразу в восходящий отдел грудной аорты.
Положительные стороны лучевого доступа:
- Те же самые или лучшие результаты.
- Сокращение продолжительности пребывания в стационаре.
- Меньше осложнений.
- Более раннее возвращение к работе.
- Можно вставать и ходить в день коронарографии.
- Улучшенное качество жизни, легче переносится, меньше кровопотери.
- Уменьшение проблем с местом доступа.
Необходимо отметить, что пункция и катетеризация лучевой артерии технически более сложна по сравнению с аналогичными манипуляциями в бедренной артерии.
Эндоваскулярная окклюзия аневризм сосудов головного мозга
Геморрагический инсульт — это тяжелое состояние, обусловленное разрывом одной из артерий головного мозга. Разорваться может артерия пораженная атеросклерозом или имеющая аневризму. Аневризма-это ненормальное расширение стенки артерий под действием повышенного артериального давления, наследственных и анатомических факторов. В большинстве случаев разрыв аневризмы провоцируют высокое давление, физическая или эмоциональная нагрузка. Наиболее точным методом диагностики, позволяющим определить дальнейшую тактику лечения является ангиография сосудов головного мозга (ЦАГ).
Эмболизация аневризмы — современный, малотравматичный метод лечения, предлагаемый рентгенохирургией. Операция выполняется так: под местной анестезией, тонкой иглой, через кожу прокалывают сосуд на бедре. Через иглу в сосуд вводится специальный инструмент(2 мм в диаметре) — направляющий катетер. По сосудистому руслу его продвигают до артерии головного мозга. Затем в него вводят катетер меньшего диаметра — микрокатетер, который размещают непосредственно в аневризме. По микрокатетру полость аневризмы заполняют специальным металлическими спиралями. Они плотно пломбируют аневризму в результате чего, кровоток в ней прекращается.
Профилактика. Предупредить разрыв аневризмы позволит только раннее обращение к специалисту. Поводом к обследованию являются частые приступы головной боли, иногда сопровождающиеся онемнением или слабостью конечностей, двоение в глазах. Снижение остроты зрения на один глаз, обнаружение у родственников аневризматической болезни мозга.
Стентирование брахиоцефальных сосудов
На современном уровне хирургическое и эндоваскулярное лечение экстракраниальных артерий головного мозга является важной составляющей терапии хронической мозговой сосудистой недостаточности и профилактики острого нарушения мозгового кровообращения (ишемического инсульта). Сегодня стентирование сонных артерий — одна из наиболее изящных, продуманных, безопасных и эффективных эндоваскулярных операций. Преимуществами эндоваскулярного лечения сосудов питающих мозг являются: отсутствие наркоза, значительно меньшая травматичность при практически одинаковой безопасности, эффективности и отдаленных результатах.
Табл. Каротидная эндартеректомия в сравнении со стентированием
Наркоз нет Разрез нет Возможность повреждения нервов нет Пережатие сонной артерии нет Гематома мягких тканей нет Заживление раны нет нет Действие контраста ![]()
![]()
![]()
Увеличились возможности помощи пациентам с двухсторонним поражением, пациентам высокого хирургического риска, больным с мультифокальным атеросклерозом (в том числе одномоментных операций). При лечении проксимальных поражений ветвей дуги аорты также предпочтение следует отдавать эндоваскулярным методам. Процент повторных сужений после стентирования сонных артерий очень низок — менее 5%, что лучше показателей ангиохирургических операций, так и стентирования в любом другом сосудистом сегменте.
Наилучшие непосредственные результаты каротидной ангиопластики и стентирования с защитой головного мозга позволяют считать ее методом выбора при лечении больных с атеросклеротическим поражением сонных артерий с сочетанным поражением коронарных артерий.
![]()
![]()
![]()
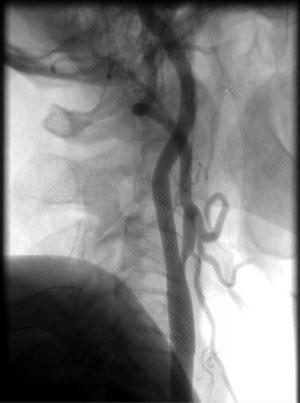
Рис. Стентирование плечеголовного ствола при подключично-позвоночном обкрадывании головного мозга (стилл синдром)
Селективный тромболизис при ишемическом инсульте
Тромбоэмболией называют острую закупорку сосуда тромбом, отошедшим от места своего образования и попавшим в циркулирующую кровь. Тромбоэмболия препятствует кровотоку в сосуде, в результате чего появляется ишемия такни в бассейне окклюзированного сосуда.
Селективный тромболизис, фибринолиз. Суть данного метода заключается в растоврении тромба, нарушившего кровоток под воздействием лизирующего вещества, которое подается через внутрисосудистый катетер непосредственно к тромбу.
Данный метод позволяет достичь прекрасных результатов. Иногда бывают нужны комбинированные методы лечения. Тромболизис должен буть проведен в первые 6 часов после случившегося инсульта.
![]()
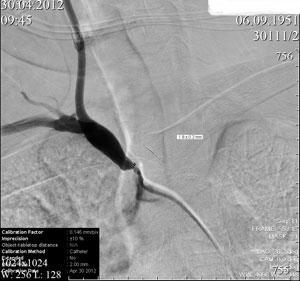
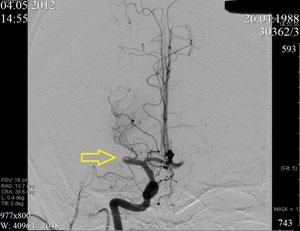
Ангиография пациента до проведения селективного тромболизиса. Стрелкой указано место тромбоэмболии.
Стрелкой указан сосуд, по которому вновь поступает кровь.
![]()
Ангиография того же пациента после проведения комбинированного воздействия на тромб путем механического удаления тромба с одновременным селективным тромболизисом.
Стентирование коронарных артерий при остром коронарном синдроме (ОКС)
Восстановление кровотока по коронарной артерии (реваскуляризация миокарда) при атеросклеротических сужениях в коронарных артериях и остром коронарном синдроме (ОКС) — основное направление развития науки о сердце.
Любое сужение или окклюзия в коронарных артериях снижает снабжение сердца кровью. Клетки сердца при работе используют кислород и поэтому они чрезвычайно чувствительны к недостатку его поступления. Сердце сигнализирует об этом, возникает боль — стенокардия.
Ангиопластика и стентирование — это метод восстановления адекватного просвета суженных или тромбированных коронарных артерий изнутри сосуда с помощью специальных приспособлений — баллонов и стентов, вводимых в артерии под контролем рентгена, под местной анестезией, посредством проколов кожи, без применения больших разрезов, общего наркоза и тем более искусственного кровообращения.
![]()
![]()
![]()
Селективный тромболизис при тромбоэмболии легочной артерии (ТЭЛА)
Тромбоэмболия легочных артерий (ТЭЛА) занимает третье место после инфаркта и инсульта в структуре смертности от сердечно — сосудистых заболеваний.
Рентгенэндоваскулярные технологии открывают перед нами широкие возможности как в диагностике, так и в лечении тромбоэмболических осложнений. В настоящее время наиболее эффективным методом лечения ТЭЛА является тромболитическая терапия, которая абсолютно показана при критической и субкритической степени нарушения перфузии легких.
В ее основе лежат различные способы механического или фармацевтического воздействия на сосуды, участвующие в кровоснабжении пораженных органов организма человека, чем и обеспечивается необходимый лечебный эффект.
Введение этих инструментов осуществляют через предварительный прокол иглой доступного сосуда, после чего их продвижение в различные сосудистые области проводится под так называемым рентгено-телевизионным контролем.
В зависимости от способа воздействия, все интервенционные вмешательства можно условно разделить на 5 видов:
- Восстановление просвета закупоренного сосуда с помощью:
- растворения тромбов (воздействие медикаментозных препаратов, т.н. тромболизис)
- разрушения и удаления тромбов (гидродинамическим или механическим воздействием)
- захвата и удаления внутрисосудистых инородных тел.
- расширения просвета (баллонными катетерами — т.н. дилатация, или металлическими ; конструкциями — т.н.;стентирование)
- удаления патологических внутрисосудистых новообразований (т.н. атерэктомия)
- механических окклюдеров (спиралей, отсоединяемых баллончиков, синтетических эмболов,специальных окклюдеров)
- химических или медикаментозных средств
- внутрисосудистыми фильтрами и специальными захватывающими приспособлениями.
В настоящее время для выполнения интервенционных хирургических вмешательств используется несколько тысяч различных инструментов, позволяющих добиться необходимого воздействия на патологический очаг. При этом пропорционально техническому прогрессу в медицинской промышленности, разрабатывающей новые технические устройства для внутрисосудистого применения, расширяется и разнообразие рентгено-эндоваскулярных вмешательств.
За последние 3 десятилетия РЭХ достаточно широко и с успехом используется в сердечно-сосудистой хирургии, абдоминальной и торакальной хирургии, нейрохирургии, урологии, пульмонологии, гинекологии, флебологии, онкологии, а спектр интервенционных вмешательств стремительно растет.
Автор: Капранов С.А
Доктор медицинских наук, профессор, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине
Читайте также: