Электрическая активность головного мозга кратко
Обновлено: 05.07.2024
Каждый цвет представляет собой источник биоэлектрической активности и коннектичность в различной полосе частот (тета, альфа, бета, гамма); золотые линии отображают анатомические волоконные тракты белого вещества. Предполагаемая передача информации между областями мозга визуализируется в виде импульсов света, проходящих по волоконным трактам, соединяющим эти области
Биоэлектрическая активность мозга (БЭА) — это электрическая активность нейронов, связанная с их возбуждением, т.е. со сдвигом мембранного потенциала.
Механизм
Биоэлектрическая активность мозга объясняется физиологией нервной ткани. Каждый нейрон покрыт мембраной. Встроенные в мембрану белковые насосы создают разницу электрических потенциалов внутри и снаружи клетки за счет нагнетания заряженных ионов натрия, калия, хлора и др.
Возбуждение нейрона связано с открытием ионных каналов и прохождением ионов через мембрану, что приводит к изменению напряжения, которое и регистрируется различными методами в виде биоэлектрической активности.
Отдельно взятый нейрон находится в непрерывном процессе биоэлектрогенеза. Возбуждение нервной клетки может происходить при ее раздражении, т.е. при поступлении импульса от других нейронов, а в некоторых случаях — спонтанно. Других источников биоэлектрического поля, кроме нейронов, в головном мозге нет.
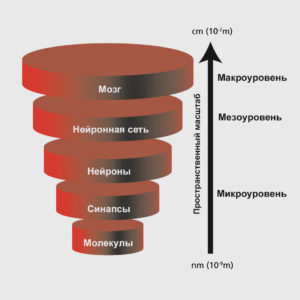
Вертикальная интеграция пространственных масштабов от молекулярного уровня (нанометровая шкала) до всего мозга (сантиметровая шкала)
Уровни организации головного мозга
Условно выделяют три уровня организации головного мозга, на которых можно исследовать разные формы биоэлектрической активности: микроуровень (активность одного нейрона), мезоуровень (активность локальной группы нейронов) и макроуровень (активность разных областей мозга).
Микроуровень (англ. microscale) – самый низший уровень организации головного мозга, отражающий активность одиночных нейронов за счет синаптических и молекулярных механизмов.
Мезоуровень (англ. mesoscale) – уровень, находящийся между микро- и макроуровнем, на котором происходит взаимодействия между крупными нейронными ансамблями.
Макроуровень (англ. macroscale) – используется для определения областей мозга и крупномасштабных связей между ними.
Методы регистрации биоэлектрической активности головного мозга
(А) Скальповый электрод (зеленый), многоконтактный макроэлектрод (красный) и микроэлектрод (синий) (разрешение: объем
Изучение биоэлектрической активности проводится при помощи электрофизиологических методов, основанных на регистрации колебания разности потенциалов между двумя точками среды, например между двумя электродами, расположенных на коже головы.
Электроэнцефалография (ЭЭГ, англ. electroencephalography, EEG) – неинвазивный метод, позволяющий регистрировать биоэлектрическую активность мозга с поверхности скальпа черепа.
Магнитоэнцефалография (МЭГ, англ. magnetoencephalography, MEG ) – метод, основанный на регистрации магнитного поля, которое формируется за счет электрической активности нейронов.
Электрокортикография (ЭКоГ, англ. electrocorticography, ECoG) – инвазивный метод регистрации биоэлектрической активности при помощи электродов, расположенных на поверхности коры головного мозга.
Микроэлектродные методы – совокупность методов, использующих микроэлектроды для внутри- либо внеклеточной регистрации биопотенциалов. К ним можно отнести регистрацию активности одиночного нейрона, мультиюнитной активности, потенциала локального поля (LFP), а также patch clamp и dynamic clamp методы.
Виды биоэлектрической активности
Биоэлектрическая активность в зависимости от масштаба (от одного нейрона до скоординированной деятельности крупных нейронных ансамблей) проявляется в разных формах.
| Микроуровень мозга | Мезоуровень мозга | Макроуровень мозга | |
|---|---|---|---|
| Регулярная биоэлектрическая активность | Пачки спайков (англ. spike trains); Регулярный паттерн подпороговых колебаний мембранного потенциала (англ. regular pattern of subthreshold membrane potential oscillations, SMPO) | Осцилляции нейронных популяций | Мозговые ритмы или волны, порождаемые самыми крупными нейронными ансамблями |
| Нерегулярная биоэлектрическая активность | Тепловой шум (англ. thermal noise); Канальный шум (англ. channel noise); Берстовый шум (англ. burst noise); Синаптический шум (англ. synaptic noise); Cпайк (англ. spike) | 1/f шум | Дезорганизованная ЭЭГ 1/f шум |
| Транзиентная биоэлектрическая активность | Нерегулярные подпороговые колебания мембранного потенциала (англ. irregular subthreshold membrane potential oscillations); Веретенообразные подпороговые колебания мембранного потенциала (англ. spindle-like subthreshold membrane potential oscillations) | Неэпилептиформная транзиентная активность (SWR); Эпилептиформная транзиентная активность (межиктальная эпилептиформная активность, IED) | Неэпилептиформная (англ. nonepileptiform) транзиентная активность; Эпилептиформная транзиентная активность (англ. epileptiform discharges); Потенциал, связанный с событием (англ. event-related potential, ERP) |
Ритмическая активность
Регулярные подпороговые колебания мембранного потенциала
Ритмическая или регулярная биоэлектрическая активность – это повторяющиеся частотные паттерны в центральной нервной системе. Иными словами, это однотипные или самоподобные колебательные события, которые повторяются с одинаковыми интервалами.
Нейронные колебания, порождаемые биоэлектрической активностью головного мозга, наблюдаются во всей центральной нервной системе на всех уровнях ее организации и включают в себя пачки спайков (spike trains/bursting), регулярный паттерн подпороговых колебаний мембранного потенциала, высокоамплитудные колебания потенциала локального поля и крупномасштабные колебания (мозговые волны).
Ритмические процессы играют ключевую роль в функциональной активности головного мозга.
Неритмическая активность
К неритмической или нерегулярной активности относятся хаотические или стохастические изменения в биоэлектрической активности мозга.
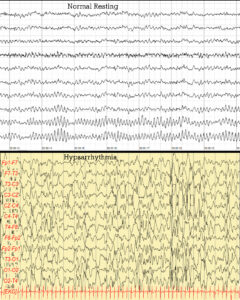
Сверху показана нормальная ЭЭГ, снизу ЭЭГ пациента с гипсаритмией
На более высших уровнях организации неритмическая активность может проявляться в виде дезорганизации биоэлектрической активности мозга. Виды дезорганизации:
Пароксизмальная активность
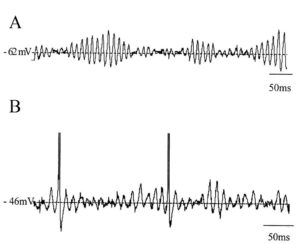
(A) Веретенообразные подпороговые колебания мембранного потенциала; (B) Нерегулярные подпороговые колебания мембранного потенциала
Примерами такой активности могут служить спонтанные синхронные синаптические транзиенты, создаваемые токами ионов Са ² + между соседними нейронами коры головного мозга. TH Murphy , LA Blatter , WG Wier , JM Baraban Journal of Neuroscience 1 December 1992, 12 (12) 4834-4845. doi: 10.1523/JNEUROSCI.12-12-04834.1992 '> 9 Спайки и острые волны, составляющие судорожную или интериктальную активность у лиц с эпилепсией или предрасположенностью к ней, либо транзиенты в виде вертексов и веретена сна, являющиеся нормой. Также с использованием внутриклеточной записи in vivo можно зарегистрировать н ерегулярные подпороговые колебания мембранного потенциала и в еретенообразные подпороговые колебания мембранного потенциала.
Потенциал, связанный с событием
Вызванные потенциалы
Индуцированная активность
Наряду с вызванной активностью, нейронная активность, связанная со стимулом, может приводить к индуцированной активности . Индуцированный ответ связан с процессами в головном мозге, которые не связаны напрямую со стимулом, а вызваны косвенно нелинейным взаимодействия нейронов после стимула. Функционально компонент индуцированного ответа, вероятно, представляет собой процессы обратной кортико-таламической (top-down) связи, связывающие внешние стимулы с внутренней корковой моделью среды, т. е. объединяющую управляемую извне сенсорную информацию с внутренней мозговой активностью. 10.1016/j.neuroimage.2011.07.066. [PMC free article] '> 11 10.1016/j.conb.2014.12.005. [PMC free article] '> 12 Индуцированный ответ может быть связан с когнитивными функциями мозга, такими как восприятие, внимание и обучение, которые можно рассматривать как процессы более высокого порядка. Хорошо изученным видом индуцированной активности является изменение амплитуды колебательной активности. Например, гамма-активность часто возрастает во время повышенной умственной активности, как во время представления объекта. Поскольку индуцированные ответы не связаны с фазой, следовательно, будут исключаться при усреднении, то они могут быть получены только с помощью частотно-временного анализа. Индуцированная активность обычно отражает активность многочисленных нейронов: считается, что амплитудные изменения в колебательной активности возникают в результате синхронизации нейронной активности, например, синхронизации времени спайков или флуктуаций мембранного потенциала отдельных нейронов.
Изменения биоэлектрической активности мозга
При этом необходимо отметить, что употребление терминов “снижение” и “повышение” биоэлектрической активности является некорректным, так как биоэлектрическая активность мозга на разных уровнях организации проявляет себя по-разному, и в контексте всего мозга можно лишь оценивать параметры (амплитуду, мощность, индекс) сигналов, полученных при записи ЭЭГ. Затем, опираясь на многочисленные экспериментальные данные можно уже интерпретировать изменения того или иного параметра и говорить о каких-либо изменениях в функциональной активности мозга.
Классификация изменений БЭА
- Фокальные – ограниченная зона (до 3-х отведений);
- Региональные – з она доли мозга (3 и более отведений);
- Латерализованные – патологическая активность выявляемая над полушарием;
- Генерализованные – общая патологическая активность, захватывающая весь мозг, регистрирующаяся по всем отведениям по механизмам первичной и вторичной генерализации;
- Диффузные (н еуточненные) – н евозможно отнести к вышеперечисленным группам. По степени выраженности диффузные изменения биоэлектрической активности можно условно разделить на легкие, умеренные и выраженные.
Диффузные изменения ЭЭГ
A. Плоская ЭЭГ с подавлением вспышек с интервалом 5–10 с. B. Непрерывные генерализованные острые и медленные комплексы. C. Диффузная дельта-активность с пиками в лобно-височных областях, распространяющихся и преобладающих в левом полушарии
Характерной особенностью патологической активности при диффузных изменениях биоэлектрической активности являются отсутствие локальности, непостоянство пространственного распределения (мозаичность), нарушение билатеральной синхронии.
Диффузное поражение мозга часто связано с развитием энцефалопатии, то есть, распространенного мелкоочагового поражения. Вследствие полиморфизма мелкоочаговых изменений и их распространенности патологические изменения весьма разнообразны и не образуют какой-либо организованной активности, что проявляется мозаичными изменениями биоэлектрической активности головного мозга.
Дезорганизация ЭЭГ
При поражении мозга патологические диффузные изменения биоэлектрической активности характеризуются дезорганизацией и отсутствием регулярной доминирующей активности (альфа-ритма). Диффузная патологическая активность может проявляться по-разному (например, в форме медленноволновой ритмики или выявляется эпилептиформная активность), а также иметь различную амплитуду (низкоамплитудная, среднеамплитудная или высокоамплитудная).
Запись видео-ЭЭГ с одноканальной ЭКГ
Дезорганизация биоэлектрической активности, как правило, сопряжена со снижением амплитуды ЭЭГ и отсутствием альфа-ритма, что подробнее описано в статье депрессия альфа-ритма. Дизритмичная активность мозга может проявляться в виде плоской ЭЭГ (III десинхронный тип, рассматривается как пограничная норма), а также с преобладанием альфа-активности (IV дезорганизованный тип) и с преобладанием θ- и δ-активности (V дезорганизованный тип ЭЭГ). Подробнее: классификация нарушений ЭЭГ по типам.
Замедление мозговой активности
Замедление биоэлектрической активности мозга (когда преобладают низкие частоты) не всегда свидетельствует о патологических изменениях и может быть связано с сонливостью. Замедление фоновой ритмики у детей констатируется в зависимости от возрастной группы:
- 1 год – основная частота менее 5 Гц
- 4 года – основная частота менее 6 Гц
- 5 лет – основная частота менее 7 Гц
- старше 8 лет – основная частота менее 8 Гц
Замедление корковой ритмики часто протекает на фоне диффузной дисфункции корковых и подкорковых структур, вследствие сосудистых, метаболических или токсические поражений головного мозга, а у детей может быть следствием перинатальной патологии.
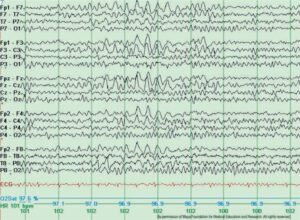
Генерализованное замедление
Паттерн FIRDA с незначительно замедленным фоном тета-ЭЭГ у пожилого мужчины с метаболической энцефалопатией. Также заметны периоды хорошо сформированной затылочной альфа-активности
Электроэнцефалография – это метод исследования электрической активности мозга путем размещения электродов в определенных зонах на поверхности головы.
Что такое электрическая активность мозга
Электрические импульсы, возникающие в мозге, способен уловить электроэнцефалограф. Он состоит из электродов, присоединенных к компьютеру. Электроды, закрепленные на голове пациента, улавливают импульсы и передают их на компьютер для расшифровки и отображения. На бумаге импульсы отображаются в виде волн. Волны отличаются по характеристикам (частоте и амплитуде) и делятся на альфа-, бета-, дельта-, тета- и мю-волны.
Что показывает ЭЭГ
Электроэнцефалограмма позволяет специалисту увидеть признаки различных нарушений работы головного мозга и оценить их характер. Например, с помощью ЭЭГ можно распознать:
- Эпилептическую активность в различных долях мозга;
- Возможные причины панических атак и потерь сознания;
- В каких долях мозга располагаются патологические очаги;
- Как меняется электрическая активность мозга перед приступами.

Как проводится процедура
На голову пациенту надевают шапочку с закрепленными на ней электродами. Врач исследует электрическую активность мозга пациента в состоянии покоя, просит моргнуть, чтобы учесть погрешности при моргании, а затем дополнительно воздействует на пациента, прося его глубоко подышать (гипервентиляция) и изучая его реакцию на вспышки света (фотостимуляция).
В каких случаях рекомендуют снять электроэнцефалограмму?
- После перенесенной черепно-мозговой травмы или нейрохирургических вмешательств;
- При нарушениях кровообращения в мозге (например, инсультах);
- При подозрении на опухоль мозга;
- Если в анамнезе есть случаи судорог или обмороков;
- При частых приступах головокружения и головных болей;
- При различных расстройствах сна (бессоница, частые ночные пробуждения, сомнабулизм и т.п.);
- При менингитах, энцефалитах и др.заболеваниях мозговых оболочек;
- При задержке речевого и психомоторного развития, заикании;
- При тиках у детей;
- При детском церебральном параличе
Противопоказания к ЭЭГ
Четких противопоказаний к процедуре нет. В некоторых случаях процедура может быть затруднена из-за открытых ран и травм, мешающих присоединению электродов, а также у детей младшего возраста и людей с некоторыми психическими расстройствами – т.к. им сложно сохранять покой, необходимый для проведения обследования и точной интерпретации результата.
Как готовиться к ЭЭГ
Не принимайте противосудорожные, седативные и бодрящие препараты за 3-4 суток до исследования, ограничьте также кофе и крепкий чай, энергетики и шоколад.
Перед процедурой голова должна быть хорошо вымыта и очищена от укладочных средств, волосы высушены;
За пару часов до исследования как следует поешьте, чтобы не допустить чувства голода и падения уровня сахара в крови – это может исказить результаты исследования;
Если планируется провести ЭЭГ в состоянии сна (обычно требуется при эпилепсии), ночь накануне исследования должна быть бессонной.
ЭЭГ (электроэнцефалография) головного мозга – высокоинформативный метод диагностики состояния центральной нервной системы, основанный на регистрации биоэлектрических потенциалов коры головного мозга в процессе его жизнедеятельности. Результаты исследования записываются на бумажную ленту или выводятся на монитор компьютера. Расшифровку результатов ЭЭГ головного мозга у взрослых нейрофизиологи Юсуповской больницы проводят с помощью компьютерной программы.

Заключение пациент получает на второй день. Если результаты расшифровки ЭЭГ трактуются неоднозначно, их обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории.
Показания к ЭЭГ исследованию
Если по результатам ЭЭГ исследования пациент не нуждается в медикаментозной коррекции, неврологи наблюдают его в динамике, выполняют повторные исследования, проводят ЭЭГ видео мониторинг дневного и ночного сна, применяют другие методы нейровизуализации.
Электроэнцефалограмма предоставляет возможность:
- оценить характер и степень нарушения работы мозга;
- установить сторону и расположение патологического очага;
- изучить смену сна и бодрствования;
- уточнить результаты других видов диагностики (компьютерной томографии), когда у пациента есть признаки поражения центральной нервной системы, а другие методы исследования не выявляют структурного дефекта;
- провести мониторинг эффективности действия лекарственных препаратов;
- определить, в каких участках головного мозга начинаются эпилептические приступы;
- оценить, как работает мозг между судорогами;
- установить причины обмороков, панических атак кризов.
ЭЭГ проводят при наличии следующих показаний:
- эпилепсия;
- бессонница, нарушение качества сна;
- расстройство сна (хождение, говорение во сне);
- ночное апноэ сна;
- судороги без установленной причины;
- эндокринные заболевания;
- сосудистая патология головного мозга;
- черепно-мозговые травмы;
- воспалительные заболевания центральной нервной системы.
При частых головных болях, вегетососудистой дистонии, головокружениях также проводится ЭЭГ. Исследование показано пациентам, которые постоянно ощущают усталость, перенесли инсульт или микроинсульт, нейрохирургическое оперативное вмешательство.
Противопоказания и подготовка к ЭЭГ
Абсолютных противопоказаний для выполнения электроэнцефалографии нет. Если у пациента имеются приступы судорог, он болен ишемической болезнью сердца, артериальной гипертензией, страдает психическими расстройствами, во время процедуры ЭЭГ в клинике неврологии Юсуповской больницы присутствует врач-анестезиолог. Он оказывает неотложную помощь в случае нестандартных ситуаций.
За 2 часа до процедуры нужно покушать. ЭЭГ проводится в спокойном состоянии, поэтому переживать и нервничать при проведении исследования нельзя. Если врачу нужно выявить судорожную активность мозга, он предложит пациенту немного поспать перед исследованием. До лечебного учреждения не рекомендуется добираться, будучи за рулём. ЭЭГ не проводится пациентам с признаками острой респираторно-вирусной инфекции. Исследование не противопоказано детям и беременным женщинам. В период беременности ЭЭГ выполняется без функциональных проб.
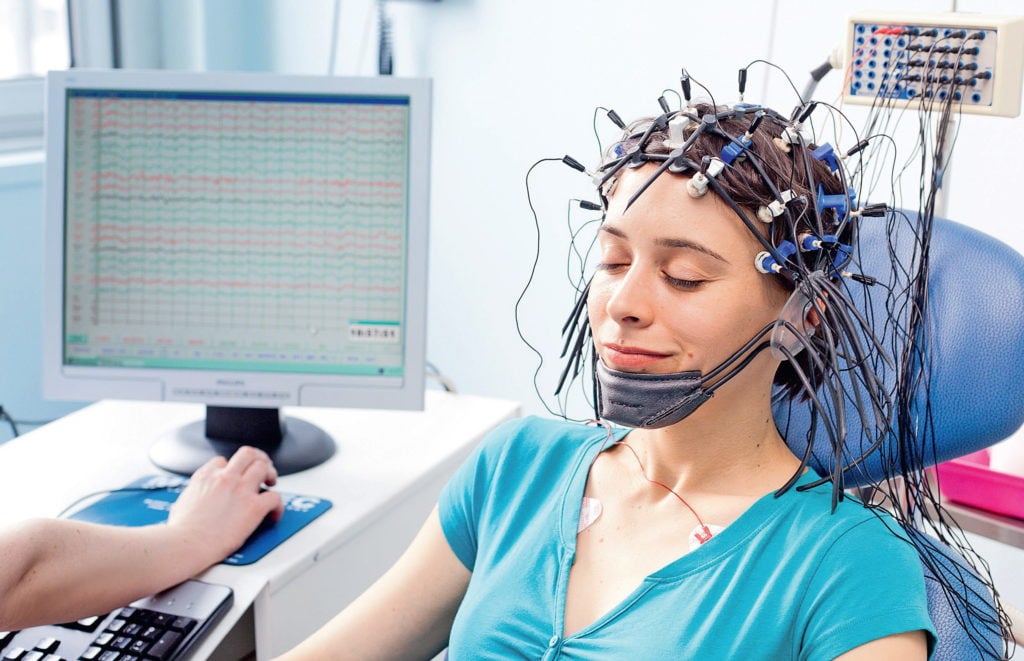
Норма ЭЭГ у взрослых
Расшифровка результатов ЭЭГ состоит из трёх разделов:
- описание ведущих видов активности и графических элементов;
- заключение после описания с интерпретированными патофизиологическими материалами;
- корреляция показателей двух первых частей с клинической картиной заболевания.
На ЭЭГ определяют основные ритмы мозга:
- дельта – от 0,3 до 4 Гц;
- тета – от 4 до 8 Гц;
- альфа – от 8 до 13 Гц;
- низкочастотный бета ритм – от 13 до 25 Гц;
- высокочастотный бета ритм – от 25 до 35Гц;
- бета – от 35 до 50Гц.
Ритмам соответствуют виды активности. На ЭЭГ можно увидеть особые виды биоэлектрической активности мозга:
К патологическим образам электроэнцефалограммы относятся:
- спайк;
- медленный спайк;
- пик;
- острая волна.
В норме альфа-ритм преобладает в затылочных отделах мозга. Он убывает по амплитуде от затылка ко лбу. В лобных отделах не регистрируется при биполярном отведении с электродов, которые наложены по сагиттальным линиям с малыми межэлектродными расстояниями. Симметричен по амплитуде и частоте в левом и правом полушариях. На нормальной ЭЭГ наблюдается функциональная асимметрия с преобладанием по заполнению поверхности, обращённой к костям черепа, и незначительным превышением амплитуды больше в правом полушарии головного мозга. Это следствие функциональной асимметрии мозга. Она связана с большей активностью левого полушария.

Патологически изменённая мозга
Патологическими проявлениями на ЭЭГ являются медленные ритмы – тета и дельта. Чем ниже их частота и выше амплитуда, тем более выражен патологический процесс. Медленноволновая активность появляется при следующих патологических процессах:
- дистрофических заболеваниях;
- демиелинизирующих и дегенеративных поражениях головного мозга;
- сдавлении мозговой ткани;
- ликворной гипертензии;
- наличии некоторой заторможенности, явлений деактивации, снижении активизирующих влияний ствола головного мозга.
Высокочастотные ритмы (бета-1, бета-2, гамма-ритм) также являются критерием патологии. Выраженность её тем больше, чем больше частота сдвинута в сторону высоких частот и чем больше увеличена амплитуда высокочастотного ритма. Высокочастотная компонента ЭЭГ возникает при ирритации структур головного мозга (раздражении мозговых центров).
Электрические ритмы головного мозга
Отдельная категория видов ритмов, проявляющихся в условиях сна или при патологических состояниях, включает в себя 3 разновидности данного показателя:
- дельта-ритм определяется у коматозных больных и в фазе глубокого сна, фиксируется при записи сигналов от областей коры мозга, расположенных на границе с поражёнными злокачественными новообразованиями участков;
- тета-ритм обладает интервалом частоты в пределах 4–8 Гц, проявляется при сне, отвечает за качественное усвоение информации, лежит в основе самообучения;
- сигма-ритм отличается частотой 10–16 Гц, считается одним из заметных и главных колебаний спонтанной электроэнцефалограммы, возникает при естественном сне на начальной его стадии.
По итогам, полученным при записи ЭЭГ, определяется показатель, который характеризует полную всеохватывающую оценку волн – биоэлектрическую активность мозга. Врач функциональной диагностики проверяет параметры ЭЭГ – частоту, ритмичность и присутствие резких вспышек, которые провоцируют характерные проявления. На этих основаниях нейрофизиолог делает окончательное заключение.
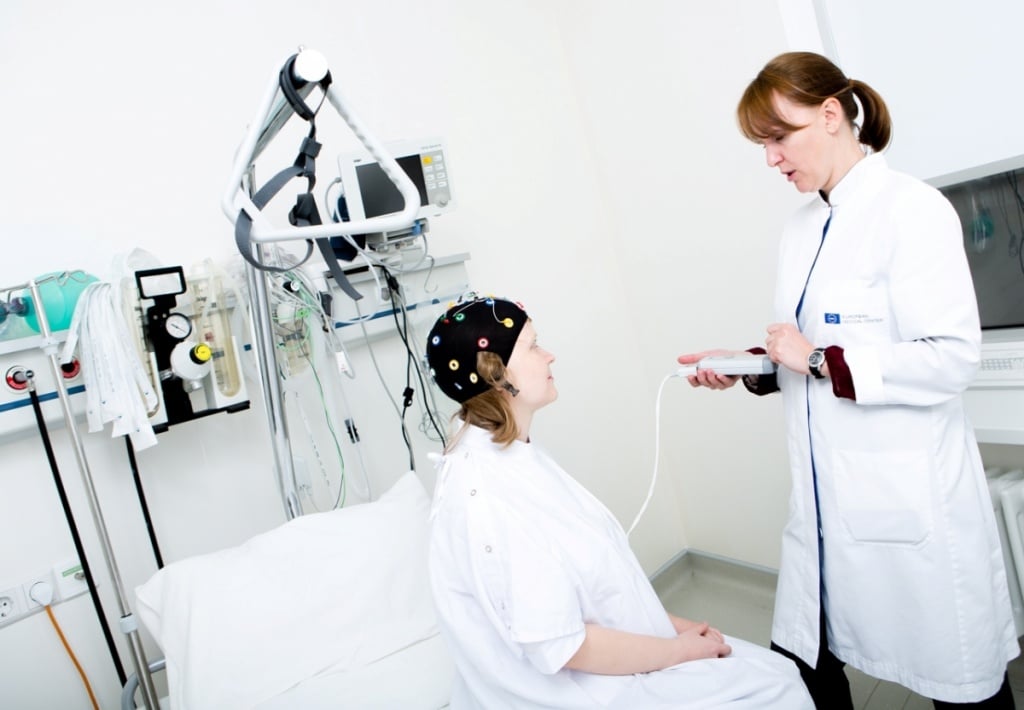
ЭЭГ мониторинг головного мозга у детей
Выделяют несколько методик записи ЭЭГ у детей:
- дневная ЭЭГ – первое исследование, которое заключается в кратковременной записи биопотенциалов головного мозга с выполнением функциональных проб (фотостимуляции и гипервентиляции для выявления скрытых изменений;
- ЭЭГ с депривацией (лишением сна) проводится при неинформативности рутинной ЭЭГ;
- длительная (продолженная) ЭЭГ с регистрацией дневного сна выполняется при подозрении на наличие пароксизмов или вероятности проявления изменений в ЭЭГ во время сна;
- ЭЭГ ночного сна позволяет фиксировать изменения на ЭЭГ во время бодрствования перед засыпанием, в состоянии дремоты, во время собственно ночного сна и пробуждения.
Для того чтобы подготовить ребёнка к ЭЭГ во время сна, врачи рекомендуют:
- в день исследования разбудить малыша на 1,5 - 2 часа раньше обычного времени пробуждения и в течение дня, не давая ему спать, играть с ним в активные игры;
- ограничить количество выпиваемой жидкости, употребление в пищу сладкого, солений и острых блюд;
- после 18.00 играть только в тихие спокойные игры;
- гулять на свежем воздухе в спокойном месте;
- исключить просмотр телевизора, компьютерные и видеоигры.
Исследование проводится в комнате, изолированной от световых и звуковых раздражителей. Запись производится на автономный блок, в котором находится карта памяти. Исследование синхронно записывается на жёсткий диск для проведения оценки, распечатки значимых фрагментов и записи отдельных фрагментов на мобильный носитель информации.
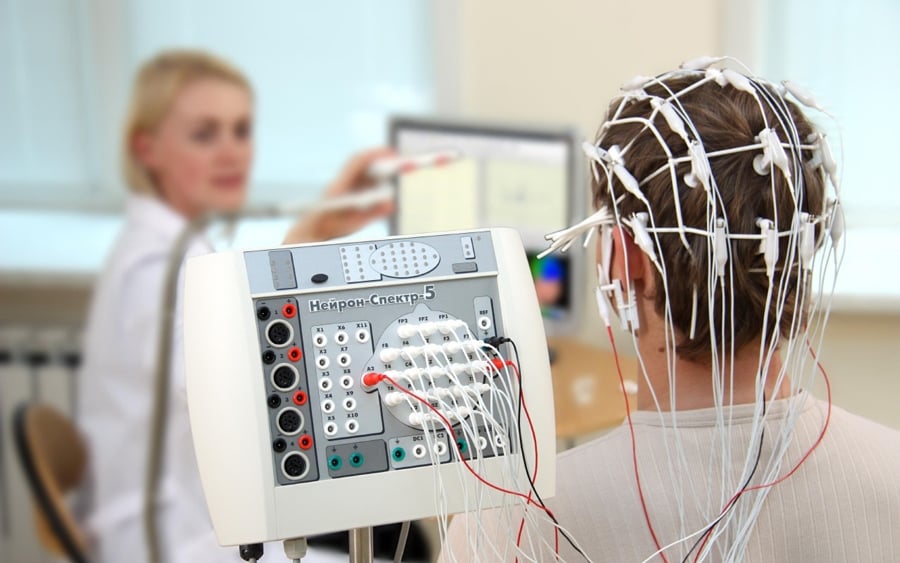
Расшифровка показателей ЭЭГ у взрослого
Для того чтобы расшифровать ЭЭГ и предоставить точные результаты, не упустить никаких мельчайших проявлений на записи, нейрофизиологи учитывают все важные моменты, которые могут отразиться на исследуемых показателях, таких как:
- возраст пациента;
- наличие определённых заболеваний;
- возможные противопоказания.
По окончании сбора всех данных ЭЭГ и их обработки врач функциональной диагностики проводит анализ и формирует итоговое заключение, которое предоставляет для принятия дальнейшего решения по выбору метода терапии. Любое нарушение активностей может быть признаком заболеваний, обусловленных определёнными факторами.
Нарушениями ЭЭГ считается:
- постоянная фиксация альфа-ритма в лобной доле;
- постоянное нарушение волновой синусоидальности;
- присутствие частотного разброса;
- превышение разницы между полушариями до 35%;
- амплитуда ниже 25 мкВ и свыше 95 мкВ.
При выявлении высокой амплитуды дельта-ритма нейрофизиолог может предположить наличие объёмного образования головного мозга. Завышенные значения тета и дельта-ритма, которые регистрируются в затылочной области, свидетельствуют о нарушении функции кровообращения, заторможенности задержку в развитии ребёнка.
Расшифровка ЭЭГ головного мозга у детей
ЭЭГ у детей имеет особенности. Запись ЭЭГ недоношенного ребёнка, родившегося на 25–28 неделе гестации, выглядит кривой в виде медленных вспышек дельта и тета-ритмов, которые периодически сочетаются с острыми волновыми пиками длиной 3–15 секунд при снижении амплитуды до 25 мкВ. У доношенных новорожденных детей эти значения разделяются на 3 вида показателей:
- при бодрствовании (с периодической частотой 5 Гц и амплитудой 55–60 Гц);
- в активной фазе сна (при стабильной частоте 5–7 Гц и быстрой заниженной амплитудой);
- во время спокойного сна со вспышками дельта колебаний при высокой амплитуде.
На протяжении 3-6 месяцев жизни малыша количество тета-колебаний постоянно растёт. Для дельта-ритма характерен спад. С 7 месяцев до одного года у ребёнка формируются альфа-волны, а дельта и тета постепенно угасают. На протяжении следующих 8 лет на ЭЭГ медленные волны постоянно заменяются быстрыми альфа и бета-колебаниями. До 15 лет в основном преобладают альфа-волны. К 18 годам формирование биологической активности мозга завершается.
Для того чтобы пройти обследование и расшифровку результатов ЭЭГ, звоните по телефону Юсуповской больницы. Контакт центр работает каждый день круглосуточно. Нейрофизиологи анализируют ЭЭГ в динамике, сравнивают результаты исследования с нормой ЭЭГ.
Ночной видеомониторинг ЭЭГ
Видео ЭЭГ мониторинг является единственным объективным методом диагностики многих заболеваний центральной нервной системы. С помощью исследования неврологи определяют специфических нарушений в инициальной фазе записи ЭЭГ во время приступа. Система позволяет провести длительное обследование. На жёсткий диск синхронно записывается следующая информация:
- запись ЭЭГ на цифровом электроэнцефалографе;
- физиологические сигналы организма по полиграфическим каналам;
- аудиоинформация с двух микрофонов;
- видеоинформация от двух видеокамер;
- маркеры, отражающие те или иные события, которые врач отмечает в ходе записи.
ЭЭГ ночной мониторинг, стоимость которого в Москве от 1200 рублей, осуществляется в следующих случаях:
- при необходимости подтверждения диагноза эпилепсии;
- для уточнения формы эпилепсии и локализации эпилептических очагов;
- С целью подтверждения медикаментозной ремиссии эпилептической болезни и сдекватности проводимого противоэпилептического лечения;
- для решения вопроса об отмене противоэпилептической терапии;
- при пароксизмальных расстройствах сознания и пароксизмальных двигательных расстройствах;
- для уточнения причины однократного эпилептического приступа;
- с целью уточнения причины редких приступов (неправильно установленный диагноз, неполная компенсация);
- при рецидиве приступов на фоне постоянного приёма лекарственных препаратов.

Ночной ЭЭГ видеомониторинг выполняют при задержке речи неясного генеза, прогрессирующем снижении когнитивных функций, минимальной мозговой дисфункции. Исследование необходимо делать пациентам, страдающим аффективно–респираторными пароксизмами, фебрильными судорогами, нарушениями дневного и ночного сна. Показаниями для ночного видео ЭЭГ мониторинга являются:
- энурез, энкопрез (ночное недержание мочи и кала);
- беттолепсия (преходящие нарушения сознания, наступающие на пике приступа кашля);
- неэпилептические пароксизмы (ночные страхи, нарколепсия, снохождения);
- пароксизмы головокружения неясной природы, которые возникают без объективной симптоматики.
Видео ЭЭГ мониторинг (цена зависит от длительности процедуры) нейрофизиологи выполняют при миоклонии и сходных с ними состояниях: миоклонусе во сне, – вегетативном миоклонусе, опсоклонусе (синдроме танцующих глаз), доброкачественном инфантильном миоклонусе.
ЭЭГ в Юсуповской больнице
ЭЭГ в Юсуповской больнице проводится с помощью современной диагностической аппаратуры в соответствии с международным протоколом. Это гарантирует соблюдение мировых стандартов качества. Анализ ЭЭГ и расшифровку результатов исследования с использованием компьютерной программы проводят кандидаты медицинских наук, неврологи-нейрофизиологи. Если результаты ЭЭГ трактуются неоднозначно, их обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории.
Для лечения пациентов в клинике неврологии созданы все условия:
- Палаты европейского уровня комфорта;
- Обеспечение индивидуальными средствами личной гигиены и диетическим питанием;
- Вежливое обслуживание персоналом, имеющим высокий уровень профессиональной подготовки.
Благодаря наличию современных электроэнцефалографов, специально оборудованной лаборатории, врачи функциональной диагностики выполняют все виды процедур:
Длительное ЭЭГ исследование проводится в течение 1-2 суток. Пациенты в это время находятся в палатах повышенной комфортности. Их обеспечивают индивидуальными средствами личной гигиены и питанием, качество которого не отличается от домашней кухни. Персонал внимательно относится к пожеланиям пациентов.
.jpg)
Электроэнцефалография – это метод исследования электрической активности мозга путем размещения электродов в определенных зонах на поверхности головы.
Что такое электрическая активность мозга
Электрические импульсы, возникающие в мозге, способен уловить электроэнцефалограф. Он состоит из электродов, присоединенных к компьютеру. Электроды, закрепленные на голове пациента, улавливают импульсы и передают их на компьютер для расшифровки и отображения. На бумаге импульсы отображаются в виде волн. Волны отличаются по характеристикам (частоте и амплитуде) и делятся на альфа-, бета-, дельта-, тета- и мю-волны.
Что показывает ЭЭГ
Электроэнцефалограмма позволяет специалисту увидеть признаки различных нарушений работы головного мозга и оценить их характер. Например, с помощью ЭЭГ можно распознать:
- Эпилептическую активность в различных долях мозга;
- Возможные причины панических атак и потерь сознания;
- В каких долях мозга располагаются патологические очаги;
- Как меняется электрическая активность мозга перед приступами.
Кроме того, с помощью ЭЭГ можно выяснить, что является причиной неврологических проблем – функциональные нарушения или же органическое поражение, а также оценить эффективность терапии и реабилитации (в этом случае ЭЭГ снимается до начала лечения, а затем – в процессе или после курса медикаментов).
Как проводится процедура
На голову пациенту надевают шапочку с закрепленными на ней электродами. Врач исследует электрическую активность мозга пациента в состоянии покоя, просит моргнуть, чтобы учесть погрешности при моргании, а затем дополнительно воздействует на пациента, прося его глубоко подышать (гипервентиляция) и изучая его реакцию на вспышки света (фотостимуляция).
В каких случаях рекомендуют снять электроэнцефалограмму?
- После перенесенной черепно-мозговой травмы или нейрохирургических вмешательств;
- При нарушениях кровообращения в мозге (например, инсультах);
- При подозрении на опухоль мозга;
- Если в анамнезе есть случаи судорог или обмороков;
- При частых приступах головокружения и головных болей;
- При различных расстройствах сна (бессоница, частые ночные пробуждения, сомнабулизм и т.п.);
- При менингитах, энцефалитах и др.заболеваниях мозговых оболочек;
- При задержке речевого и психомоторного развития, заикании;
- При тиках у детей;
- При детском церебральном параличе…
- И т.д.
Противопоказания к ЭЭГ
Четких противопоказаний к процедуре нет. В некоторых случаях процедура может быть затруднена из-за открытых ран и травм, мешающих присоединению электродов, а также у детей младшего возраста и людей с некоторыми психическими расстройствами – т.к. им сложно сохранять покой, необходимый для проведения обследования и точной интерпретации результата.
Как готовиться к ЭЭГ
- Не принимайте противосудорожные, седативные и бодрящие препараты за 3-4 суток до исследования, ограничьте также кофе и крепкий чай, энергетики и шоколад.
- Перед процедурой голова должна быть хорошо вымыта и очищена от укладочных средств, волосы высушены;
- За пару часов до исследования как следует поешьте, чтобы не допустить чувства голода и падения уровня сахара в крови – это может исказить результаты исследования;
- Если планируется провести ЭЭГ в состоянии сна (обычно требуется при эпилепсии), ночь накануне исследования должна быть бессонной.
Читайте также:

