Биомеханизм родов кратко шпаргалка
Обновлено: 03.07.2024
По статистике, 75-80% женщин рожают через естественные родовые пути [1]. Чаще всего это роды одним плодом в головном предлежании, начинающиеся спонтанно, — так называемые нормальные роды. О них и пойдет речь ниже.
Эксперт: Ирина Александровна Буренкова, заведующая приемным отделением родильного дома
ГКБ им. С.И. Спасокукоцкого.
В доношенном сроке у большинства беременных появляются предвестниковые симптомы.
- Возникают тянущие боли внизу живота и поясницы. Они носят нерегулярный характер и не нарушают образ жизни. Спонтанно появляются и постепенно прекращаются.
- Опускается дно матки, поскольку головка плода прижимается ко входу в малый таз.
- Отходит слизистая пробка. Шейка матки размягчается, укорачивается, приоткрывается цервикальный канал и создаются предпосылки для отхождения слизи.
Роды — это естественный физиологический процесс. С 37-ми недель беременность считается доношенной, а роды своевременными, однако сроки спонтанного развития родовой деятельности индивидуальны, и у всех беременных они разнятся. Почему кто-то вступает в роды в 38 недель, а кто-то в 40 или 41? Все зависит от формирования родовой доминанты. К концу беременности в организме происходит ряд гормональных изменений, отмечается торможение в коре головного мозга, повышается возбудимость подкорковых структур. Благодаря всему этому к моменту родов формируется временная физиологическая система с высшими центрами регуляции.

В среднем 10–16 часов у первородящих, 7–9 — у повторнородящих. Однако четких временных критериев в современном акушерстве нет. Роды — индивидуальный процесс, а на временной диапазон влияет множество факторов.
В первом периоде выделяют две фазы — латентную и активную.
- Латентная фаза. Наступает с началом схваток — регулярных непроизвольных маточных сокращений. Поначалу они повторяются каждые 10 минут. Постепенно схватки учащаются, удлиняются, интервалы между ними укорачиваются, а ощущения усиливаются.
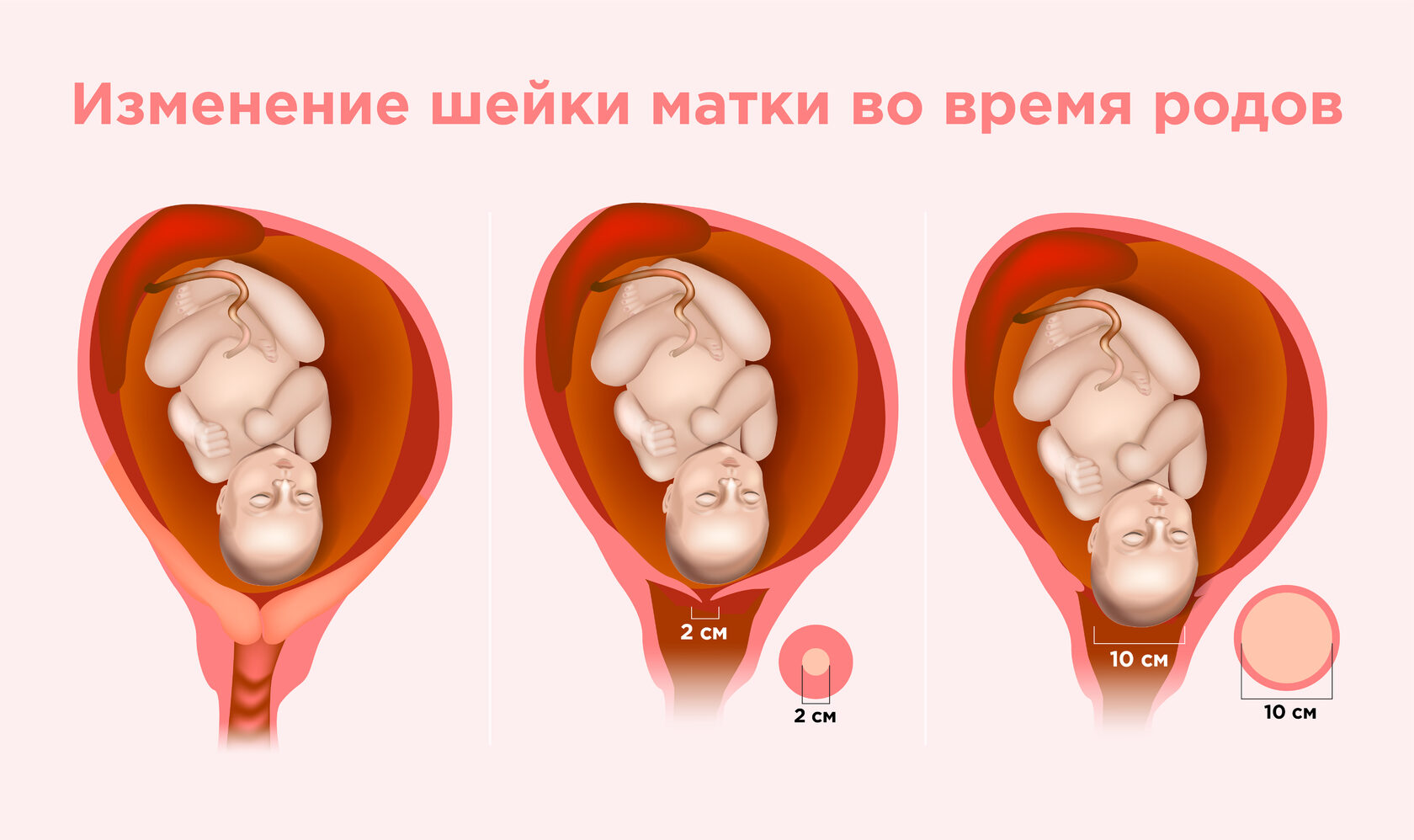
- Активная фаза. Продолжается от открытия маточного зева 5 сантиметров до полного открытия (10 сантиметров). Схватки становятся продолжительнее, чаще и болезненнее. За 10 минут их должно быть не менее трех. Как правило, на этом этапе происходит излитие околоплодных вод.
Факт! Иногда воды отходят преждевременно, до начала родовой деятельности (схваток). Это возможный вариант развития событий.
Во втором периоде родов происходит пассивное опускание головки плода на тазовое дно. К схваткам присоединяются потуги — синхронное со схватками сокращение мышц передней брюшной стенки, промежности и диафрагмы. На этом этапе очень важно правильное дыхание. В ряде роддомов вам дают специальную трубочку и предлагают делать долгий выдох через нее. Это помогает головке опускаться на тазовое дно пассивно, медленно, без форсирования.
Факт! После начала потуг рядом с вами постоянно находится акушерка, подсказывая, как дышать. В непрерывном режиме пишется кардиотокография плода.
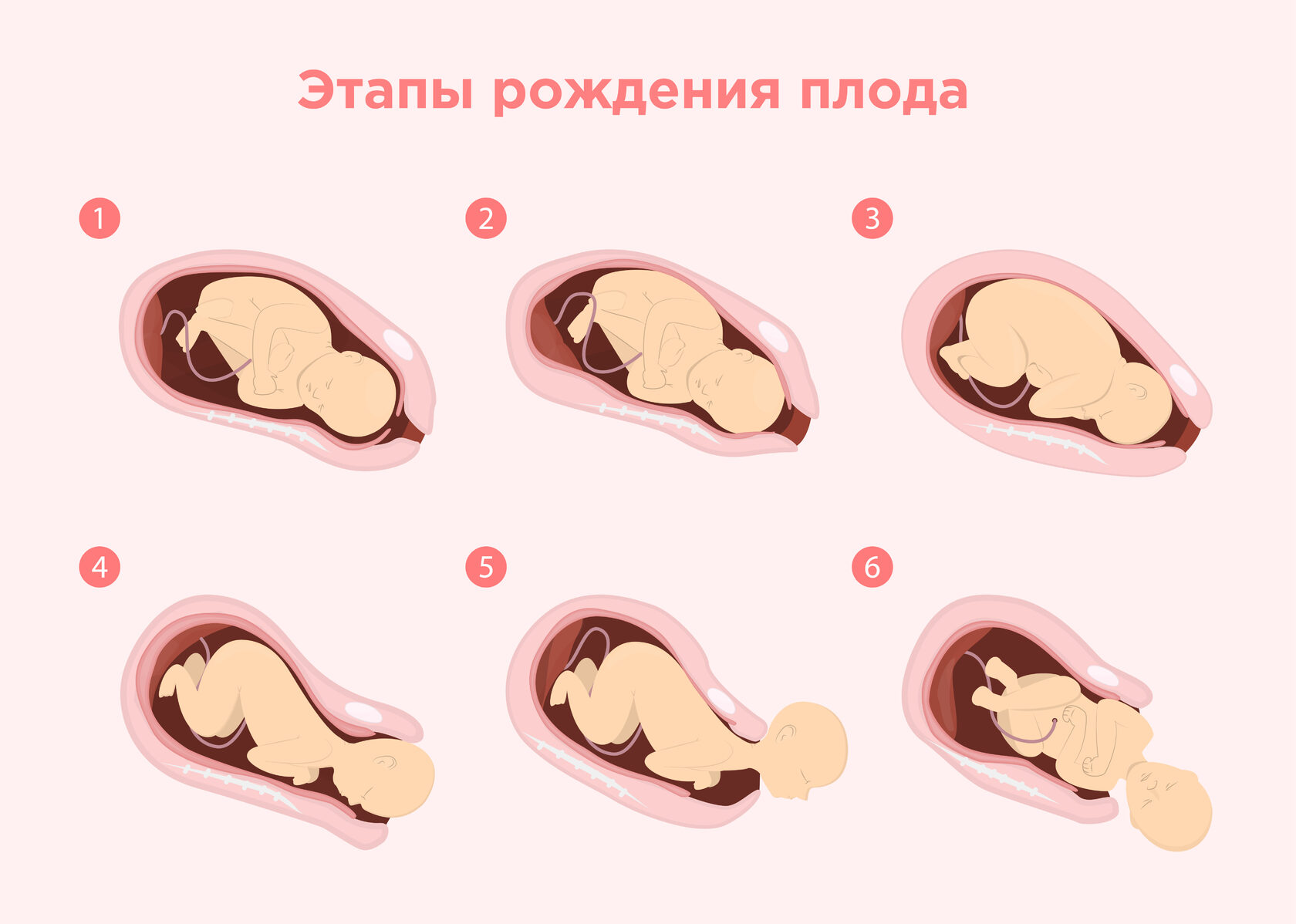
Плод, проходя по родовому каналу, совершает ряд движений, без которых роды через естественные родовые пути были бы невозможны. Это называется биомеханизмом родов. Он зависит от варианта предлежания головки плода в каждом конкретном случае. Чаще всего ребенок рождается по следующему механизму:
Ребенок родился. Он выкладывается на живот маме, и у вас начинаются первые минуты материнства. Вы слышите первый крик, ощущаете малыша кожей, чувствуете его тепло. Новорожденный обтирается пеленкой, накрывается другой, чистой и сухой, и остается лежать у вас на животе. Пуповина пересекается строго по завершении пульсации.
Тем временем ваш организм переходит в третий период родов. Он заканчивается рождением последа, то есть плаценты, плодных оболочек и пуповины. Как правило, через 10–15 минут после рождения ребенка появляются признаки отделения плаценты. Акушер-гинеколог просит вас потужиться, и она безболезненно рождается. Врач осматривает плаценту на предмет целостности, чтобы в матке не осталось никаких фрагментов.
Факт! В первые минуты после рождения последа матка быстро сокращается и уменьшается до размеров, как в 15–16 недель беременности. Это предотвращает развитие кровотечения.
Периоды родов. Механизм родов.
Хотя роды являются непрерывным процессом, их можно разделить на три функциональных периода. Первый период определяется как промежуток времени от начала родовой деятельности до полного раскрытия шейки матки (10 см). Первый период родов, в свою очередь, подразделяют на 2 фазы — латентную и активную. В течение первой происходит сглаживание и начальное раскрытие шейки матки, обычно до 3—4 см; в течение второй — более быстрое раскрытие вплоть до полного.
Второй период включает в себя сам процесс изгнания плода. Третий период начинается сразу после рождения плода и заканчивается рождением последа. Четвертый, или ранний послеродовый, период длится 2 часа сразу после рождения последа и в это время происходят самые значительные послеродовые изменения.
Механизм (биомеханизм) родов — это совокупность изменений положения плода по мере его продвижения по родовому каналу. Как правило, плод рождается в головном затылочном предлежании (95%). Поэтому в данном разделе описван именно такой вариант рождения. Механизм родов в тазовом предлежании имеет значительные отличия. Проходя по родовому каналу, головка должна проделать ряд движений, чтобы приспособиться к костям материнского таза. Эти движения происходят под воздействием маточных сокращений.

Биомеханизм родов не есть ряд отдельных движений, но единый последовательный процесс приспосабливания головки к костям таза, включающий а) вставление головки в малый таз; б) опускание по родовому каналу; в) сгибание; г) внутренний поворот; д) разгибание; е) наружный поворот; ж) полное изгнание.
Опускание головки по родовому каналу является необходимым условием для успешного прохождения по каналу всего плода. Наиболее быстро головка опускается в конце первого и во втором периодах родов. Сгибание головки позволяет ей проходить по родовым путям своим наименьшим диаметром. Внутренний поворот, подобно сгибанию, обеспечивает продвижение головки по костному кольцу таза оптимальным образом. Разгибание головки происходит после того, как она достигнет выхода из полости таза. Разогнуться головку вынуждает направление родового канала. Наружный поворот происходит уже после рождения головки.
Она поворачивается относительно плечиков. Полное изгнание характеризуется выходом плода целиком из родовых путей.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Роды - это процесс изгнания или извлечения из матки ребенка и последа (плацента, околоплодные оболочки, пуповина) после достижения плодом жизнеспособности. Нормальные физиологические роды протекают через естественные родовые пути. Если ребенка извлекают путем кесарева сечения или с помощью акушерских щипцов, либо с использованием других родоразрешающих операций, то такие роды являются оперативными.
Характеристики нормальных родов через естественные родовые пути
Этапы физиологических родов через естественные родовые пути: развитие и поддержание регулярной сократительной деятельности матки (схваток); изменение структуры шейки матки; постепенное раскрытие маточного зева до 10-12 см; продвижение ребенка по родовому каналу и его рождение; отделение плаценты и выделение последа. В родах выделяют три периода: первый - раскрытие шейки матки; второй - изгнание плода; третий - последовый.
Первый период родов - раскрытие шейки матки
Первый период родов длится от первых схваток до полного раскрытия шейки матки и является наиболее продолжительным. У первородящих он составляет от 8 до 10 часов, а у повторнородящих 6-7 часов. В первом периоде выделяют три фазы. Первая или латентная фаза первого периода родов начинается с установления регулярного ритма схваток с частотой 1-2 за 10 мин, и заканчивается сглаживанием или выраженным укорочением шейки матки и раскрытием маточного зева не менее чем на 4 см. Продолжительность латентной фазы составляет в среднем 5-6 часов. У первородящих латентная фаза всегда длиннее, чем у повторнородящих. В этот период схватки, как правило, еще малоболезненные. Как правило, какой-либо медикаментозной коррекции в латентную фазу родов не требуется. Но у женщин позднего или юного возраста при наличии, каких-либо осложняющих факторов целесообразно содействовать процессам раскрытия шейки матки и расслаблению нижнего сегмента. С этой целью возможно назначение спазмолитических препаратов.
После раскрытия шейки матки на 4 см начинается вторая или активная фаза первого периода родов, которая характеризуется интенсивной родовой деятельностью и быстрым раскрытием маточного зева от 4 до 8 см. Средняя продолжительность этой фазы почти одинакова у первородящих и повторнородящих женщин и составляет в среднем 3-4 часа. Частота схваток в активную фазу первого периода родов составляет 3-5 за 10 мин. Схватки чаще всего становятся уже болезненными. Болевые ощущения преобладают в нижней части живота. При активном поведении женщины (положение "стоя", ходьба) сократительная активность матки возрастает. В этой связи применяют медикаментозное обезболивание в сочетании со спазмолитическими препаратами. Плодный пузырь должен самостоятельно вскрываться на высоте одной из схваток при открытии шейки матки на 6-8 см. При этом изливается около 150-200 мл светлых и прозрачных околоплодных вод. Если не произошло самопроизвольного излития околоплодных вод, то при раскрытии маточного зева на 6-8 см врач должен вскрыть плодный пузырь. Одновременно с раскрытием шейки матки происходит продвижение головки плода по родовому каналу. В конце активной фазы имеет место полное или почти полное открытие маточного зева, а головка плода опускается до уровня тазового дна.
Третья фаза первого периода родов называется фазой замедления. Она начинается после раскрытия маточного зева на 8 см и продолжается до полного раскрытия шейки матки до 10-12 см. В этот период может создаваться впечатление, что родовая деятельность ослабла. Эта фаза у первородящих длится от 20 мин до 1-2 часов, а у повторнородящих может вообще отсутствовать.
В течение всего первого периода родов осуществляют постоянное наблюдение за состоянием матери и ее плода. Следят за интенсивностью и эффективностью родовой деятельности, состоянием роженицы (самочувствие, частота пульса, дыхания, артериальное давление, температура, выделения из половых путей). Регулярно выслушивают сердцебиение плода, но чаще всего осуществляют постоянный кардиомониторный контроль. При нормальном течении родов ребенок не страдает во время сокращений матки, и частота его сердцебиений значительно не меняется. В родах необходимо оценивать положение и продвижение головки по отношению к ориентирам таза. Влагалищное исследование в родах выполняют для определения вставления и продвижения головки плода, для оценки степени открытия шейки матки, для выяснения акушерской ситуации.
Обязательные влагалищные исследования выполняют в следующих ситуациях: при поступлении женщины в родильный дом; при излитии околоплодных вод; с началом родовой деятельности; при отклонениях от нормального течения родов; перед проведением обезболивания; при появлении кровянистых выделений из родовых путей. Не следует опасаться частых влагалищных исследований, гораздо важнее обеспечить полную ориентацию в оценке правильности течения родов.
Второй период родов - изгнание плода
Период изгнания плода начинается с момента полного раскрытия шейки матки и заканчивается рождением ребенка. В родах необходимо следить за функцией мочевого пузыря и кишечника. Переполнение мочевого пузыря и прямой кишки препятствует нормальному течению родов. Чтобы не допустить переполнения мочевого пузыря, роженице предлагают мочиться каждые 2-3 ч. При отсутствии самостоятельного мочеиспускания прибегают к катетеризации. Важно своевременное опорожнение нижнего отдела кишечника (клизма перед родами и при затяжном их течении). Затруднение или отсутствие мочеиспускания является признаком патологии.
Положение роженицы в родах
Особого внимания заслуживает положение роженицы в родах. В акушерской практике наиболее популярными являются роды на спине, что удобно с точки зрения оценки характера течения родов. Однако положение роженицы на спине не является наилучшим для сократительной деятельности матки, для плода и для самой женщины. В связи с этим большинство акушеров рекомендует роженицам в первом периоде родов сидеть, ходить в течение непродолжительного времени, стоять. Вставать и ходить можно как при целых, так и излившихся водах, но при условии плотно фиксированной головки плода во входе малого таза. В ряде случаев практикуется пребывания роженицы в первом периоде родов в теплом бассейне. Если известно (по данным УЗИ) место расположение плаценты, то оптимальным является положение роженицы на том боку, где расположена спинка плода. В этом положении не снижается частота и интенсивность схваток, базальный тонус матки сохраняет нормальные значения. Кроме того, исследования показали, что в таком положении улучшается кровоснабжение матки, маточный и маточно-плацентарный кровоток. Плод всегда располагается лицом к плаценте.
Кормить роженицу в родах не рекомендуется по ряду причин: пищевой рефлекс в родах подавлен. В родах может возникнуть ситуация, при которой потребуется проведение наркоза. Последний создает опасность аспирации содержимого желудка и острого нарушения дыхания.
С момента полного открытия маточного зева начинается второй период родов, который заключается в собственно изгнании плода, и завершается рождением ребенка. Второй период является наиболее ответственным, так как головка плода должна пройти замкнутое костное кольцо таза, достаточно узкое для плода. Когда предлежащая часть плода опускается на тазовое дно, к схваткам присоединяются сокращения мышц брюшного пресса. Начинаются потуги, с помощью которых ребенок и продвигается через вульварное кольцо и происходит процесс его рождения.
В последние годы в отдельных странах Европы пропагандируют так называемые вертикальные роды. Сторонники этого метода считают, что в положении роженицы, стоя или на коленях легче растягивается промежность, ускоряется второй период родов. Однако в таком положении трудно наблюдать за состоянием промежности, предупредить ее разрывы, вывести головку. Кроме того, в полной мере не используется сила рук и ног. Что касается применения специальных кресел для приема вертикальных родов, то их можно отнести к альтернативным вариантам.
Сразу после рождения ребенка если пуповина не пережата, и он располагается ниже уровня матери, то происходит обратное "вливание" 60-80 мл крови из плаценты к плоду. В этой связи пуповину при нормальных родах и удовлетворительном состоянии новорожденного не следует пересекать, а только после прекращения пульсации сосудов. При этом пока пуповина не пересечена, ребенка нельзя поднимать выше плоскости родильного стола, иначе возникает обратный отток крови от новорожденного к плаценте. После рождения ребенка начинается третий период родов - последовый.
Третий период родов - последовый
Третий период (последовый) определяется с момента рождения ребенка до отделения плаценты и выделения последа. В последовом периоде в течение 2-3 схваток происходит отделение плаценты и оболочек от стенок матки и изгнания последа из половых путей. У всех рожениц в последовом периоде для профилактики кровотечения внутривенно вводят препараты, способствующие сокращению матки. После родов проводят тщательное обследование ребенка и матери с целью выявления возможных родовых травм. При нормальном течении последового периода кровопотеря составляет не более 0,5 % от массы тела (в среднем 250-350 мл). Эта кровопотеря относится к физиологической, так как она не оказывает отрицательного влияния на организм женщины. После изгнания последа матка приходит в состояние длительного сокращения. При сокращении матки сдавливаются ее кровеносные сосуды, и кровотечение прекращается.
Новорожденным проводят скрининговую оценку на фенилкетонурию, гипотиреоидизм, кистозный фиброз, галактоземию. После родов сведения об особенностях родов, состоянии новорожденного, рекомендации родильного дома передаются врачу женской консультации. При необходимости мать и ее новорожденного консультируют узкие специалисты. Документация о новорожденном поступает педиатру, который в дальнейшем наблюдает за ребенком.
Следует отметить, что в ряде случаев необходима предварительная госпитализация в родильный дом для подготовки к родоразрешению. В стационаре проводят углубленное клиническое, лабораторное и инструментальное обследования для выбора сроков и метода родоразрешения. Для каждой беременной (роженицы) составляется индивидуальный план ведения родов. Пациентку знакомят с предполагаемым планом ведения родов. Получают ее согласие на предполагаемые манипуляции и операции в родах (стимуляция, амниотомия, кесарево сечение).
Кесарево сечение выполняют не по желанию женщины, так как это небезопасная операция, а только по медицинским показаниям (абсолютные или относительные). Роды в нашей стране ведут не дома, а только в акушерском стационаре под непосредственным врачебным наблюдением и контролем, так как любые роды таят в себе возможность различных осложнений для матери, плода и новорожденного. Роды ведет врач, а акушерка под наблюдением врача оказывает ручное пособие при рождении плода, проводит необходимую обработку новорожденного. Родовые пути осматривает и восстанавливает при их повреждении врач.

УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Биомеханизм родов: этапы и особенности
Биомеханизм родов: этапы и особенности
Акушеры и гинекологи сходятся во мнении, что роды — процесс сложный и зачастую неконтролируемый. Однако биомеханизм появления нового человека на свет достаточно предсказуем, и если знать его особенности, роды пройдут легко и максимально безболезненно. Особенно важно изучить эту информацию будущим мамам, чтобы знать, к чему готовиться и чего ожидать.
Предродовой период
- За несколько недель до родов живот будущей мамы заметно опускается (на 3–4 пальца от солнечного сплетения), становится легче дышать, намного чаще хочется в туалет, иногда появляются запор или, наоборот, расстройство желудка. Эти изменения связаны с тем, что голова ребёнка опускается в таз, а матка давит на мочевой пузырь и кишечник.
Опущение живота незадолго до родов объясняется продвижением ребёнка в малый таз матери - Примерно в это же время начинают появляться ложные схватки. Матка каменеет на 1–2 минуты, после чего расслабляется. Определить тренировочные схватки очень легко: их интенсивность быстро уменьшается, а живот не сокращается с определённой периодичностью и не твердеет повторно. К тому же такие схватки безболезненны. Таким образом матка готовится к скорым родам. Однако если матка не расслабляется в течение долгого времени, стоит как можно скорее обратиться к гинекологу.
- За неделю может отойти слизистая пробка, которая до этого защищала матку и плод от инфекций. Пробка обычно желтоватого или бурого цвета, иногда с кровянистыми прожилками. После отхождения пробки беременной следует особенно тщательно следить за гигиеной, чтобы к незащищённому плоду не попала инфекция.
Слизистая пробка находится в шейке матки беременной женщины и защищает ребёнка от возможных инфекций - За пару дней до родов из груди беременной может начать выделяться молозиво. Это первое питание для новорождённого, которое богато витаминами и питательными веществами. Если молозиво не появилось заранее, не стоит расстраиваться — у некоторых женщин оно выделяется уже после родов.
Также многие женщины отмечают, что накануне родов их одолевало желание убраться в квартире, помыть окна и обустроить детскую комнату. Кроме того, незадолго до важного события беременные могут впадать в эйфорию или погружаться в свои мысли и становиться рассеянными. Конечно, такие признаки приближающихся родов ненадёжны, но даже на эти ощущения стоит обращать внимание.
Часто беременные и родившие женщины говорят о том, что не чувствовали никаких признаков скорого рождения ребёнка вплоть до отхождения вод. Это вполне нормально. Скорее всего, предвестники родов не были ярко выражены, и будущая мама просто не обратила на них внимания.
Видео: предвестники родов
Особенности родов при разных видах предлежания плода
Тактика ведения родов обычно определяется заранее и зависит от окончательного положения ребёнка, которое он принимает к 32-й неделе беременности. Существует три вида предлежания плода:
Головное предлежание
Нормой для естественных родов является головное предлежание плода, когда голова ребёнка располагается у входа в малый таз женщины, а ноги подтянуты к груди. При таком положении беременной разрешается рожать самостоятельно практически всегда.
Различают следующие виды головного предлежания:
У большинства беременных женщин плод имеет затылочное положение, остальные виды головного предлежания встречаются крайне редко — всего 1% случаев.
Видео: биомеханизм родов при головном предлежании плода
Тазовое предлежание
Тазовое предлежание — это такое расположение плода в матке, при котором он обращён ко входу в малый таз мамы ногами или ягодицами.
Различают виды тазового предлежания плода:
Вопреки общему мнению, при тазовом предлежании вполне допускаются естественные роды. Конечно, при этом акушеры и гинекологи оценивают множество факторов — от возраста матери до состояния матки и плода. Если что-то вызывает сомнение, будет проводиться операция. Кроме того, на выбор тактики ведения родов влияет вид тазового предлежания.
Видео: биомеханизм родов при тазовом предлежании плода
Поперечное предлежание
Поперечное предлежание плода встречается всего у 0,5% беременных. В большинстве таких случаев медицина в состоянии помочь маме и малышу.
Видео: биомеханизм родов при поперечном предлежании плода
Этапы родов
Чтобы избежать ненужной паники во время родов, женщине необходимо понимать биомеханизм появления ребёнка на свет.
Опыт показывает, что нежелание вникать в тонкости процесса родов может привести не только к лишнему дискомфорту, но и к травмам. Мне было страшно читать о том, что будет со мной и сыном в предродовой и родовой периоды, поэтому в роддом я приехала неподготовленной. Во время потуг не понимала, что происходит и как себя нужно вести. В итоге ребёнок получил небольшую родовую травму, а на моём лице полопались все сосуды. Благодаря компетентности и профессионализму врачей мы оба довольно легко отделались, но всё могло быть намного хуже из-за моего незнания и паники.
Весь процесс родов можно разделить на три этапа:
Схватки и раскрытие шейки матки
Первый этап родов самый болезненный и длительный — занимает от 6 до 12 часов (в редких случаях затягивается на сутки). Обычно он проходит по следующему сценарию:
- У беременной начинаются регулярные схватки и появляется боль в пояснице и животе. Промежутки между схватками составляют около 30 минут, а само сокращение матки длится 7–10 секунд. Постепенно промежутки сокращаются, и когда частота схваток составляет порядка 10–15 минут, нужно отправляться в роддом. В процессе первого этапа длительность схваток увеличивается до 30–60 секунд.
- Может произойти излитие околоплодных вод, если этого не случилось до начала схваток. Когда шейка матки раскрылась достаточно, а пузырь всё ещё не разорвался, акушеры его прокалывают.
- Схватки провоцируют раскрытие шейки матки. Степень раскрытия говорит о том, насколько шейка готова к рождению малыша. Перед началом второго этапа раскрытие должно составлять 8–10 см (как говорят врачи, 4 пальца). Если этого не происходит и шейка раскрывается вяло, акушеры применяют медикаменты и стимулируют родовую деятельность. Будущей маме при её согласии могут ввести эпидуральную анестезию, если раскрытие не превышает 5–6 см.
Когда шейка матки открывается на 10 см, ребёнок начинает свой путь по родовым путям - Во время схваток ребёнок спускается по родовым путям через малый таз. Чтобы протиснуться в самый узкий его участок, малыш прижимает подбородок к груди и переворачивается лицом к позвоночнику матери. В это время роженица чувствует так называемые спинные схватки: давление и очень болезненные ощущения в области поясницы и таза. После этого начинаются потуги.
На первом этапе родов ребёнок опускается в малый таз и проходит по родовым путям
Во время схваток женщине следует:
- полностью расслабиться;
- правильно дышать;
- не тужиться;
- стараться не кричать, чтобы избежать наступления гипоксии плода;
- по возможности попрыгать на фитболе (такие упражнения не только уменьшают болевые ощущения, но и стимулируют роды).
Иногда беременной во время схваток советуют попеть, постоять на четвереньках и даже немного потанцевать. Так роженица отвлекается от боли и не нарушает дыхания. Также вместе с женщиной в этот период могут находиться родственники или доула — специальная помощница при родах, оказывающая практическую, информационную и психологическую поддержку.
Если в течение 12 часов после излития околоплодных вод первый этап родов не перешёл во второй, а стимуляция родовой деятельности не принесла результатов, роженицу отправляют на экстренное кесарево сечение.
Видео: как понять, что начались роды
Потуги и рождение плода
Второй этап родов длится около получаса и включает следующую последовательность событий:
Фотогалерея: возможные положения беременной во время родов
Очень важно, чтобы послед отошёл целиком: плацента, плодные оболочки и пуповина. Если часть её останется внутри, может начаться воспаление, поэтому при необходимости врач вводит руку в матку и извлекает остатки.
Видео: механизм рождения последа
Видео: врач о процессе и фазах родов
Особенности многоплодных и повторных родов
Существует мнение, что во второй и последующие разы рожать легче, а при многоплодной беременности родоразрешение намного болезненнее обычного. Рассмотрим особенности этих случаев и их отличия от обычных родов.
Разрешение многоплодной беременности
Многоплодная беременность зачастую длится на несколько недель меньше обычной, и роды наступают преждевременно. Если малыши рождаются на сроке 37–38 недель, то дети не проходят курс реабилитации и могут быть выписаны из роддома вместе с мамой.
Естественные роды двойни или тройни протекают так же, как обычные, описанные выше. Промежуток между появлением детей в таком случае составляет от 5 до 20 минут.
Кесарево сечение — частая тактика родов при многоплодной беременности. Плановое КС назначают, если:
- оба плода слишком крупные;
- первый ребёнок расположен ягодицами или ногами к родовым путям;
- есть показания, связанные со здоровьем матери.
Причины для экстренного КС те же, что и при обычной беременности.
Видео: родоразрешение при многоплодной беременности
Повторные роды
Вторые и последующие роды имеют следующие отличия от первых:
- проходят намного быстрее;
- их предвестники появляются раньше и выражены более явно;
- опущение живота и отхождение слизистой пробки обычно происходит непосредственно в день родов;
- первый этап родоразрешения длится от 3 до 8 часов;
- реже встречаются разрывы.
Всё это связано с тем, что шейка матки после первых родов остаётся эластичной, поэтому её раскрытие происходит намного легче и быстрее.
Однако среди врачей бытует мнение, что третьи и последующие роды протекают с осложнениями, если перерыв между ними слишком короткий и организм не успевает отдохнуть. Оптимальным промежутком между беременностями специалисты считают срок от 3 до 5 лет.
Отзывы о родах
Роды — это сложный физиологический процесс, который рано или поздно проходит каждая женщина. Изучение особенностей биомеханизма родов не только облегчит процесс появления ребёнка на свет, но и поможет маме и малышу избежать лишних травм. К тому же к такому важному событию в жизни женщине лучше быть подготовленной хотя бы теоретически.
Читайте также:

