Абсцесс легкого пропедевтика кратко
Обновлено: 08.07.2024
Представляет собой ограниченный очаг гнойного воспаления в легочной ткани.
Этиология. Наиболее часто встречается абсцесс, вызванный золотистым стафилококком. Этот микроорганизм оказывает литическое действие на легочную ткань. Реже причиной возникновения заболевания являются анаэробные микроорганизмы.
Патогенез. Проникновения микроорганизмов в легочную ткань недостаточно для формирования абсцесса. Это заболевание часто развивается у лиц, злоупотребляющих алкоголем, поскольку у них имеются все факторы, предрасполагающие к развитию заболевания. Это возможность попадания в легкое (чаще в правое, поскольку правый бронх короче и шире левого) инородных тел или рвотных масс, как правило, в состоянии алкогольного опьянения. Кроме того, у данной группы лиц часто снижен иммунитет, имеются хронические заболевания, присутствуют моменты охлаждения. Также возможно формирование абсцесса при сахарном диабете (повышение уровня сахара крови является благоприятной средой для размножения бактерий), состоянии наркоза, когда возможна аспирация инородных тел, бронхоэктатической болезни, травме грудной клетки, сепсисе.
В момент прорыва абсцесса больной ощущает боль в грудной клетке, более выраженную при прорыве его в плевральную полость. В этом случае присоединяются симптомы эмпиемы плевры (гнойного плеврита). Более благоприятным вариантом развития является создание естественного дренажа абсцесса (т. е. отхождения гноя через бронх при прорыве оболочки абсцесса).
Осмотр. Определяют отставание пораженной половины грудной клетки в акте дыхания, количество дыхательных движений составляет 20 и более. Кожные покровы могут быть бледными, возможен акроцианоз.
Перкуссия. Формируется абсцесс, над ним перкуторный звук притупленный; после вскрытия определяются тимпанит или металлический перкуторный звук (при больших размерах полости).
Пальпация. Усиление голосового дрожания (до вскрытия).
Аускультация. Ослабленное везикулярное дыхание, усилена бронхофония. После вскрытия определяются звучные влажные хрипы, амфорическое дыхание (если абсцесс был крупный и дренировался через бронх).
Рентгенологическое исследование. До вскрытия абсцесса определяется участок равномерного затемнения с нечеткими округлыми контурами, после вскрытия – полость с четкими границами с горизонтальным уровнем жидкости.
Представляет собой ограниченный очаг гнойного воспаления в легочной ткани.
Этиология. Наиболее часто встречается абсцесс, вызванный золотистым стафилококком. Этот микроорганизм оказывает литическое действие на легочную ткань. Реже причиной возникновения заболевания являются анаэробные микроорганизмы.
Патогенез. Проникновения микроорганизмов в легочную ткань недостаточно для формирования абсцесса. Это заболевание часто развивается у лиц, злоупотребляющих алкоголем, поскольку у них имеются все факторы, предрасполагающие к развитию заболевания. Это возможность попадания в легкое (чаще в правое, поскольку правый бронх короче и шире левого) инородных тел или рвотных масс, как правило, в состоянии алкогольного опьянения. Кроме того, у данной группы лиц часто снижен иммунитет, имеются хронические заболевания, присутствуют моменты охлаждения. Также возможно формирование абсцесса при сахарном диабете (повышение уровня сахара крови является благоприятной средой для размножения бактерий), состоянии наркоза, когда возможна аспирация инородных тел, бронхоэктатической болезни, травме грудной клетки, сепсисе.
В момент прорыва абсцесса больной ощущает боль в грудной клетке, более выраженную при прорыве его в плевральную полость. В этом случае присоединяются симптомы эмпиемы плевры (гнойного плеврита). Более благоприятным вариантом развития является создание естественного дренажа абсцесса (т. е. отхождения гноя через бронх при прорыве оболочки абсцесса).
Осмотр. Определяют отставание пораженной половины грудной клетки в акте дыхания, количество дыхательных движений составляет 20 и более. Кожные покровы могут быть бледными, возможен акроцианоз.
Перкуссия. Формируется абсцесс, над ним перкуторный звук притупленный; после вскрытия определяются тимпанит или металлический перкуторный звук (при больших размерах полости).
Пальпация. Усиление голосового дрожания (до вскрытия).
Аускультация. Ослабленное везикулярное дыхание, усилена бронхофония. После вскрытия определяются звучные влажные хрипы, амфорическое дыхание (если абсцесс был крупный и дренировался через бронх).
Рентгенологическое исследование. До вскрытия абсцесса определяется участок равномерного затемнения с нечеткими округлыми контурами, после вскрытия – полость с четкими границами с горизонтальным уровнем жидкости.
Данный текст является ознакомительным фрагментом.
Продолжение на ЛитРес
34. Абсцесс легкого
34. Абсцесс легкого Представляет собой ограниченный очаг гнойного воспаления в легочной ткани.Этиология. Наиболее часто встречается абсцесс, вызванный золотистым стафилококком. Этот микроорганизм оказывает литическое действие на легочную ткань.Патогенез.
ЛЕКЦИЯ № 25. Абсцесс легкого
ЛЕКЦИЯ № 25. Абсцесс легкого Абсцесс легкого – ограниченное гнойное воспаление легочной ткани с деструкцией ее паренхимы и бронхов, их расплавлением и образованием полости.Этиология. Этиологическими факторами абсцесса являются обструкция бронхов инородными телами,
29. Абсцесс и гангрена легкого
29. Абсцесс и гангрена легкого Абсцесс легкого представляет собой ограниченный очаг гнойного воспаления легочной ткани. Наиболее часто возбудителем гнойного воспаления в легком является золотистый стафилококк. Гангрена легкого представляет собой неограниченный
34. Рак легкого
34. Рак легкого Существует следующая классификация рака легкого.1. По локализации:1) прикорневой (центральный), который исходит из стволового, долевого и начальной части сегментарного бронха;2) периферический, исходящий из периферического отдела сегментарного бронха и
3. Абсцесс легкого
3. Абсцесс легкого Представляет собой ограниченный очаг гнойного воспаления в легочной ткани.Этиология. Наиболее часто встречается абсцесс, вызванный золотистым стафилококком. Этот микроорганизм оказывает литическое действие на легочную ткань. Реже причиной
30. АБСЦЕСС ЛЕГКОГО
30. АБСЦЕСС ЛЕГКОГО Ограниченное гнойное воспаление легочной ткани сдеструкцией ее паренхимы и бронхов, их расплавлением и образованием полости.Этиология. Обструкция бронхов инородными телами, острая пневмония, бронхоэктазы, травмы грудной клетки, гематогенная
ЛЕКЦИЯ № 16. Гнойно-воспалительные заболевания легких и плевры. Абсцесс и гангрена легкого
ЛЕКЦИЯ № 16. Гнойно-воспалительные заболевания легких и плевры. Абсцесс и гангрена легкого 1. Абсцесс и гангрена легкого. Этиология и патогенез Абсцесс легкого представляет собой ограниченный очаг гнойного воспаления легочной ткани. Наиболее часто возбудителем гнойного
1. Абсцесс и гангрена легкого. Этиология и патогенез
1. Абсцесс и гангрена легкого. Этиология и патогенез Абсцесс легкого представляет собой ограниченный очаг гнойного воспаления легочной ткани. Наиболее часто возбудителем гнойного воспаления в легком является золотистый стафилококк. Его особенностью является
7. Рак легкого
7. Рак легкого Давайте рассмотрим одно из наиболее часто встречающихся онкологических заболеваний – рак легкого. Я считаю, что наиболее частое возникновение объясняется тем, что в основном все дыхательные пути по своей сути являются входными воротами для инфекции,
Рак легкого
Рак легкого Необходимо знатьОбщие вопросы. Этиология: роль курения и неблагоприятных факторов внешней среды в развитии заболевания. Эпидемиология рака легкого. Гистологическая структура опухолей. Пути метастазирования. Клинико-анатомическая классификация.
Абсцесс легкого
Абсцесс легкого 2 ст. л. плодов малины залить 2 стаканами кипятка, настоять, укутав, 30 мин, процедить, добавить 1 ч. л. сока алоэ. Пить по 1/2 стакана 4 раза в день.Взять по 250 г корней скумпии и алтея, 180 г корней шиповника, 100 г корней терна, 20 г корней ивы и 25 г семян ржи. Все
Рак легкого
Рак легкого Для лечения и профилактики рака легкого полезно принимать внутрь высокоочищенный раствор 3 %-ной перекиси водорода (такой раствор можно найти в аптеке, купив акушерский набор).Схема приема: первые 3 дня — по 1 капле перекиси водорода на ? стакана кремниевой
Абсцесс легкого
Абсцесс легкого — Взять 250 г корней алтея, 180 г корней шиповника, 100 г корней терна, 20 г корней ивы пурпурной и 25 г семян ржи. Все корни должны быть свежесобранными, их следует измельчить на терке и поместить вместе с семенами ржи в неглазурованный горшок емкостью 6 л,
Рак легкого
Рак легкого — Взять по 50 г корней буквицы и окопника, травы хвоща, буквицы и зверобоя, листьев омелы, цветков лаванды и календулы; 3 ст. ложки смеси залить 1 л кипятка, настаивать 2 часа, процедить, добавить 3 ст. ложки яблочного уксуса. Пить по стакану 4 раза в день до еды или
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса - кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
МКБ-10
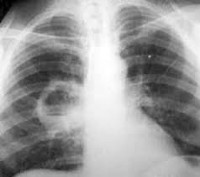
Общие сведения

Причины
Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. Возбудители чаще всего проникают в полость легкого бронхогенным путем. В качестве провоцирующего фактора выступают:
- Поражения рта и ЛОР-органов. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) существует вероятность инфицирования легочной ткани.
- Аспирация. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, попадание инородных тел тоже может стать причиной абсцесса легких.
- Поражение сосудов легких. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии.
- Сепсис. Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко.
- Травматические повреждения. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Патогенез
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
Классификация
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на:
- пневмококковые;
- стафилококковые;
- коллибациллярные;
- анаэробные;
- вызванные другими возбудителями.
Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонними. Некоторые авторы придерживаются мнения, что гангрена легкого - это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Симптомы абсцесса легких
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной.
С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Осложнения
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
Диагностика
Обследование осуществляет врач-пульмонолог. При визуальном осмотре часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. Для уточнения диагноза назначаются следующие процедуры:
- Рентгенография легких. Является наиболее достоверным исследованием для постановки диагноза, а также для дифференциации абсцесса от других бронхолегочных заболеваний.
- Другие инструментальные методики. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
- Анализы мокроты. Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам.
- Общее исследование крови. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, присутствуют признаки анемии.
- Биохимический анализ крови. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови.
- Исследование мочи. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Лечение абсцесса легкого
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты.
Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям. Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж).
Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Прогноз и профилактика
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%.
Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
1. Абсцесс легкого/ Миронов М.Б., Синопальников А.И., Зайцев А.А., Макаревич А.В.//Лечащий врач. - 2008.
3. Нагноительные заболевания легких. Национальные клинические рекомендации/ Корымасов Е.А., Яблонский П.К., Жестков К.Г., Соколович Е.Г. и др.
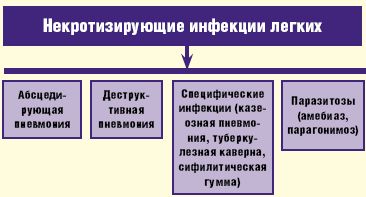
Кроме некротизирующих инфекций кавитарный процесс в легких может быть обусловлен неинфекционными причинами, а именно тромбоэмболией ветвей легочной артерии, васкулитом Вагенера, опухолевым процессом, врожденной легочной секвестрацией, муковисцидозом и бронхоэктатической болезнью (рис. 2).
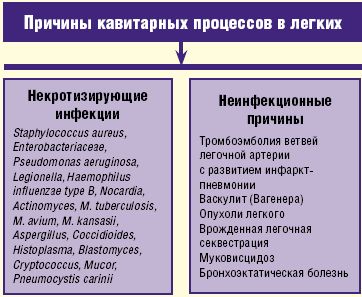
Выделяют острые или хронические абсцессы легкого, основываясь на продолжительности симптомов, начиная с догоспитального этапа и вплоть до момента оказания специализированной медицинской помощи. Под острым абсцессом понимают патологическую ситуацию длительностью до одного месяца, клинические случаи с более длительным развитием клинической картины рассматриваются как хронические.
Также абсцессы легких подразделяются на первичные и вторичные, исходя из наличия/отсутствия взаимосвязанных патологических процессов. Абсцессы у пациентов, склонных к аспирации содержимого ротоглотки, а также у ранее здоровых пациентов обычно рассматриваются как первичные; вторичные абсцессы легкого обычно связывают с предшествующим возникновением бронхогенной карциномы легкого или развитием системного заболевания с выраженной дисфункцией иммунной системы, либо c ВИЧ-инфицированием, а также они возможны у пациентов, перенесших операцию по пересадке/трансплантации органов.
В основе абсцесса легкого/абсцедирующей пневмонии чаще всего лежит аспирация из верхних отделов дыхательных путей, на долю которой приходится до 70% и более всех случаев заболевания, а среди выявляемых патогенов преобладают разновидности анаэробов, которые колонизируют в десневых карманах ротовой полости. Напротив, распространение инфекции из поддиафрагмального пространства— менее частая причина, обусловливающая развитие абсцесса легкого; еще реже встречается гематогенное распространение инфекционного процесса.
Первым шагом в развитии абсцесса легкого является поступление инфицированного содержимого ротоглотки в нижние отделы дыхательных путей, что обычно происходит при нахождении пациента в лежачем положении. Аспирация содержимого ротоглотки чаще всего наблюдается у пациентов с нарушением сознания, страдающих алкоголизмом и наркоманией, а также в случае развития дисфагии. Сначала возникает пневмонит, в последующем (обычно 7–14 дней) поступивший инфицированный материал приводит к развитию некроза легочной ткани. Некроз в дальнейшем эволюционирует в абсцесс легкого и/или эмпиему; на более позднем этапе возможно открытие бронхоплеврального свища, а также прорыв абсцесса в плевральную полость.
Кроме всего прочего, существует еще ряд механизмов развития легочного абсцедирования инфекционного генеза. Во-первых, необходимо помнить об эндокардите трикуспидального клапана, основным этиологическим агентом которого является Staphylococcus aureus. Заболевание чаще всего наблюдается у молодых пациентов, страдающих внутривенной формой наркомании. Развитие патологического процесса в сердце манифестирует с развитием септической эмболии в легочной ткани.
В другом случае речь идет о так называемом синдроме Лемиера (thrombophlebitis Lemierre)— гнойном тромбофлебите шейных вен. Вначале наблюдается тонзиллит с развитием паратонзиллярного абсцесса с последующим распространением инфекционного процесса на нижележащие отделы шеи, когда затрагивается шейное сосудистое сплетение. Эволюцией процесса является бактериемия, вызываемая Fusobacterium necrophorum, которая приводит к образованию септических эмболов в легких.
Этиология абсцесса легкого известна: в 50% случаев выявляются анаэробы— Peptostreptococcus, Prevotella, Bacteroides sp. и Fusobacterium sp. (табл. 1). В другой половине случаев абсцесс легкого вызывают ассоциации анаэробных и аэробных микроорганизмов— в первую очередь представители семейства Enterobacteriaceae и, прежде всего, Klebsiella pneumoniae и K.oxytoca, реже Staphylococcus aureus, Streptococcus spp. и Haemophilus influenzae. Аэробы сравнительно редко способны вызывать мономикробный абсцесс легкого, однако стоит отметить, что K.рneumoniae и S.aureus обладают наиболее высокой гистолитической активностью.

В отношении последнего необходимо отметить, что в подавляющем большинстве доказанных случаев легочной инфекции, вызванной S.aureus, наблюдается лишь неосложненная бронхопневмония. Исключением является развитие инфекционного эндокардита правых отделов сердца. Заболевание, как уже было отмечено, манифестирует с образованием септических эмболов в легочной ткани.
К сожалению, в практической деятельности микробиологическая диагностика редко приводит к положительному результату вследствие объективных трудностей в выделении культуры анаэробов. Стандартом получения образцов для последующего микробиологического исследования является проведение трансторакальной тонкоигольной биопсии абсцесса, выполнение которой большинству пациентов не представляется возможным. Кроме того, российские лаборатории обладают невысоким опытом работы с анаэробными возбудителями.
В абсолютном большинстве случаев у истоков развития абсцесса легких лежит развитие очагового паренхиматозного воспаления, т.е. пневмонии, что сопровождается такими неспецифическими признаками инфекции нижних дыхательных путей, как лихорадка, кашель, плевральные боли и собственно очаговая инфильтрация, которая подтверждается данными клинического обследования и рентгенографией органов грудной клетки. Появление вышеобозначенных симптомов заставляет пациента обратиться за медицинской помощью, а проведение правильного диагностического алгоритма позволяет врачу диагностировать инфильтрацию легочной ткани.
Проведение дифференциальной диагностики у пациентов с выявленным абсцессом легкого необходимо с единственной целью— определить инфекционный и неинфекционный характер поражения. В обязательном порядке собирается анамнез с настороженностью в вопросах туберкулеза и, как минимум, трехкратно проводится посев мокроты либо образцов бронхиолоальвеолярного лаважа на Mycobacterium tuberculosis. Желательным является проведение бронхоскопии, так как в ряде случаев удается установить причины абсцедирования (инородные тела, опухолевое поражение и пр.).
Лечение абсцесса легкого
В большинстве клинических ситуаций антимикробные препараты при абсцессе легкого назначаются эмпирически, что связано с рядом объективных обстоятельств:
а)наиболее актуальные возбудители— анаэробы выделяются из крови в ничтожно малом проценте случаев (3%), что связано со сложностями культивирования этих микроорганизмов;
в)сложность в создании необходимых условий для выделения анаэробов из материала, полученного при транстрахеальной/трансторакальной аспирационной биопсии;
г)в рутинных условиях не рекомендуется определять чувствительность анаэробных возбудителей к антибиотикам (рекомендации Национального центра по клиническим лабораторным стандартам США).
Общепринятым стандартом в лечении абсцесса легкого до настоящего времени остается применение бензилпенициллина по 2 млн ЕД внутривенно с интервалом 4 часа в комбинации с метронидазолом (0,5–1,0 г в/в с интервалом 8–12 ч); в последующем, при достижении отчетливого клинико-рентгенологического улучшения, осуществляется переход на пероральную терапию амоксициллином по 0,5–1,0 г с интервалом 8 часов и метронидазолом (0,5 г с интервалом 8–12 ч) внутрь.
Однако слабой стороной такой терапии является то, что 15–20% штаммов потенциальных возбудителей абсцесса легкого оказываются резистентными к бензилпенициллину (прежде всего, это фузобактерии и бактероиды). Кроме того, на сегодняшний день доказанным является преимущество линкосамидов (клиндамицин по 600 мг в/в с интервалом 6–8 ч с последующим переходом на прием антибиотика внутрь по 300 мг с интервалом 6 ч) по сравнению с традиционной терапией бензилпенициллином. Возможна также высокодозная терапия ингибиторозащищенными аминопенициллинами (амоксициллин/клавуланат по 2,4 г в/в с интервалом 6 часов с последующим переходом на прием антибиотика внутрь по 625 мг с интервалом 6–8 ч), предпочтительно в режиме ступенчатого лечения.
В случае нозокомиального, или внутрибольничного, происхождения абсцесса легкого назначаются ингибиторозащищенные пенициллины с антисинегнойной активностью— пиперациллин/тазобактам, в комбинации с ванкомицином (риск метициллинорезистентных S.aureus) или без него (рис. 3).
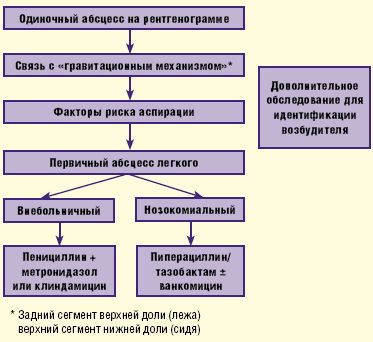
Российские эксперты в качестве препаратов выбора рекомендуют ингибиторозащищенные аминопенициллины (амоксициллин/клавуланат, ампициллин/сульбактам) либо цефоперазон/сульбактам. При отсутствии этих антибиотиков либо их неэффективности могут использоваться карбапенемы, ингибиторозащищенные пенициллины (тикарциллин/клавуланат, пиперациллин/тазобактам) либо комбинации клиндамицина с аминогликозидами (АГ) (табл. 2).
Длительность терапии при абсцессе легкого определяется индивидуально, но, как правило, составляет не менее 3–4 недель.
В ряде случаев невозможно добиться излечения пациента без хирургического вмешательства, чаще всего требуется торакотомическое дренирование, реже применяется торакоскопия и декортикация.
Клинический пример
Пациент И., 1946 года рождения, переведен в ГВКГ им Н. Н. Бурденко 23.08.2007 г. из терапевтического отделения базового госпиталя.
Из анамнеза: пенсионер МО РФ, занимается преподавательской деятельностью. Страдает сахарным диабетом 2-го типа, среднетяжелого течения с марта 2007 г., гипертонической болезнью второй стадии, ишемической болезнью сердца, дисциркуляторной энцефалопатией. Рекомендованные лекарственные препараты регулярно не принимает. Курил на протяжении 15 лет до 10 сигарет в сутки, злоупотребляет алкоголем.
Из анамнеза заболевания известно, что заболел остро в начале августа 2007 г., когда после переохлаждения температура тела повысилась до фебрильных цифр, появились озноб, боль в левой половине грудной клетки, усиливающаяся при движениях, перемене положения тела, выраженная слабость, непродуктивный кашель. Обратился в поликлинику по месту жительства, где с 8.08.07 по 13.08.07 г. проходил лечение у невролога по поводу межреберной невралгии. Получал диклофенак, с кратковременным купированием болевого синдрома. Ввиду усиления кашля, сохранения фебрильной лихорадки, болевого синдрома в грудной клетке слева врачом-неврологом заподозрена левосторонняя пневмония. Пациент госпитализирован в терапевтическое отделение базового госпиталя на шестые сутки после начала заболевания, где диагностирована левосторонняя полисегментарная пневмония. На фоне проводимой антибактериальной терапии цефтриаксоном и азитромицином получен незначительный клинический эффект. Сохранялись лихорадка до 38–39°C, озноб, выраженная слабость, боли в грудной клетке, малопродуктивный кашель. При контрольной рентгенографии органов грудной клетки на седьмые сутки от начала антибактериальной терапии отмечено прогрессирование очагово-инфильтративных изменений в легких с двух сторон, выявлен абсцесс нижней доли левого легкого. Для дальнейшего обследования и определения лечебной тактики переведен в торакальное отделение госпиталя имени Н. Н. Бурденко. При поступлении: состояние средней степени тяжести. Правильного телосложения, повышенного питания. Рост 172 см, масса тела 76 кг. Кожные покровы и видимые слизистые физиологической окраски; кожа лица— гиперемирована, умеренный акроцианоз, сосудистые звездочки на лице и груди. Периферические лимфатические узлы не увеличены. Костно-мышечная система без особенностей. Грудная клетка правильной формы, эластична. Левая половина грудной клетки отстает в акте дыхания. Перкуторно над легкими коробочный звук с резким притуплением над задненижними участками левого легкого. Аускультативно дыхание жесткое, справа над базальными отделами выслушиваются звучные мелкопузырчатые хрипы, слева над зоной притупления резкое ослабление дыхания. Частота дыхательных движений 24–26 в минуту. Пульс 100 ударов в минуту, ритмичный, удовлетворительных качеств. Сердечная область не изменена, границы относительной тупости не расширены. Тоны сердца приглушены, артериальное давление– 140/80 мм рт. ст. Учащенное мочеиспускание— до 3–4 раз ночью. В клиническом анализе крови наблюдается палочкоядерный сдвиг в сторону юных форм до 24%, лимфоцитопения, ускоренное СОЭ 55 мм/ч. При компьютерной томографии органов грудной клетки (КТ ОГК) определяются: полисегментарная инфильтрация паренхимы обоих легких, в проекции 6, 9 и 10 сегментов левого легкого жидкостное ограниченное образование 107×94 мм в поперечнике с уровнем жидкости и газа; сдавление нижнедолевого бронха слева; увеличение внутригрудных лимфатических узлов.
Установлен клинический диагноз: двусторонняя внебольничная полисегментарная пневмония (тяжелое течение), осложненная абсцессом нижней доли левого легкого, дыхательной недостаточностью второй степени. В отделении под контролем УЗИ произведено дренирование полости абсцесса с эвакуацией зловонного жидкого гноя до 500 мл и налажено проточно-аспирационное дренирование полости абсцесса. Проводилась комбинированная антибактериальная терапия Тиенамом (2 г/сут), Амикацином (1 г/сут), Метрогилом (300 мг/сут).
В результате проводимой терапии отмечена положительная клинико-рентгенологическая и лабораторная динамика. Улучшилось самочувствие больного, исчезли боли в грудной клетке, уменьшились кашель и общая слабость, на 8 сутки отмечено снижение температуры тела до субфебрильных цифр. При контрольной КТ ОГК на 5 сутки от момента начала активной терапии отмечено уменьшение полости абсцесса до 13×11 мм и интенсивности инфильтрации легочной ткани, выявлены инфильтраты с распадом в 10 сегменте левого легкого. К концу второй недели от начала лечения в госпитале температура тела нормализовалась, лабораторные показатели в пределах нормальных величин, при контрольной рентгенографии ОГК инфильтративных и очаговых изменений легочной ткани, остаточных полостей не выявлено. Пациент выписан из стационара в удовлетворительном состоянии на 51 сутки от начала заболевания и на 36 сутки нахождения в ГВКГ им. Н. Н. Бурденко.
В заключение необходимо отметить, что в диагностике и лечении заболевания у данного пациента присутствуют два важных момента. Во-первых, это поздняя диагностика внебольничной пневмонии на поликлиническом этапе, осложнившаяся формированием абсцесса легкого. Во-вторых, пациенту проводилась комбинированная антибактериальная терапия абсцесса— Тиенам + Амикацин + Метрогил, которая с точки зрения современных рекомендаций представляется избыточной.
А. А. Зайцев, кандидат медицинских наук
М. Б. Миронов, кандидат медицинских наук
А. И. Синопальников, доктор медицинских наук, профессор
Абсцесс легкого — это очень опасное заболевание, которое сопровождается сильным воспалением и образованием гнойных полостей в тканях органов. Данное патологическое состояние может развиваться на фоне пневмонии или как следствие заражения различными бактериями. Обычно очаги воспаления являются локализованными, но при очень слабом иммунитете легкие поражаются практически полностью (гангрена), что приводит к их стремительному разрушению. Заболевание требует серьезного лечения с постоянным контролем динамики.

Причины развития абсцесса легкого
В большинстве случаев заболевание имеет бактериальную природу. Среди наиболее опасных возбудителей можно выделить золотистый стафилококк, стрептококк, а также синегнойную палочку, клебсиеллы и грибки. Воспалительный процесс развивается под влиянием сразу нескольких возбудителей.
Вот несколько наиболее опасных факторов риска:
- Пневмония, при которой пациент не получал полноценное лечение. В результате произошло резкое снижение иммунитета, ухудшилось кровообращение и естественная вентиляция легких.
- Аспирация. Это попадание в легкие слюны, слизи из носоглотки или содержимого желудка. Чаще всего возникает при потере сознания, коматозном состоянии, а также сильном алкогольном опьянении, сопровождающимся обильным выделением рвотных масс. На фоне воспалительного процесса в носоглотке или ротовой полости ткани легких заражаются патогенными микроорганизмами.
- Закупорка бронхов твердым или жидким внутрисосудистым субстратом небольшого размера.
- Попадание в бронхи или легкие инородных предметов.
- Механические травмы грудной клетки и внутренних органов.
- Процесс распада опухоли в легком, который сопровождается отделением гнилостной мокроты.
- Сепсис (опасные бактерии проникают в кровь и быстро распространяются по всему организму, поражая внутренние органы).
Риск развития абсцесса легкого повышается у людей, страдающих хроническими синуситами, фарингитами, ринитами, а также кариесом. Особое внимание состоянию легких нужно уделять при очень слабом иммунитете, хронических заболеваниях органов ЖКТ, сахарном диабете, алкоголизме.
Симптомы и течение абсцесса
Заболевание проходит в два этапа, на каждом из которых фиксируются разные симптомы:
Высокий риск прорыва абсцесса приводит к развитию серьезных осложнений:
- Гнойное воспаление плевры (эмпиема), сопровождающееся скоплением большого количества гноя в грудной клетке, сдавливанием легкого и затруднением дыхания.
- Образование бронхоплеврального свища (между полостью абсцесса и бронхом появляется патологическое соединение), в результате чего развивается хронический бронхит или пневмония.
- Легочное кровотечение из-за повреждения сосуда.
- Дальнейшее распространение гноя по здоровым тканям и формирование новых очагов абсцесса.
- Высокий риск развития так называемых отдаленных абсцессов, когда патогенные микроорганизмы заражают различные органы и доходят до головного мозга. Это приводит к респираторному дистресс-синдрому (дыхательная недостаточность на фоне воспалительного процесса в тканях легких) и полиорганной недостаточности. Оба эти состояния могут привести к летальному исходу.
Диагностические процедуры включают:
- Лабораторные анализы. Проводится общий анализ крови, а также исследования мокроты, что позволяет определить возбудитель воспаления и его чувствительность к антибактериальным препаратам.
- Аппаратные и инструментальные исследования. Используют рентген, КТ, МРТ, фибробронхоскопию. На снимках можно хорошо рассмотреть очаги абсцесса (затемненная полость с довольно ровной и четкой границей), а также уровень жидкости в них. Фибробронхоскопия позволяет увидеть наличие свищей.
Медикаментозная терапия
Лечение включает использование противовоспалительных и антибактериальных препаратов. Вначале используются антибиотики широкого спектра действия, а после получения результатов анализов, те, к которым наиболее восприимчив обнаруженный возбудитель. Дополнительно могут применяться капельницы с заменителями плазмы, жаропонижающие препараты, витамины и иммуностимуляторы.
Дренирование абсцесса
Полости с гноем и мокротой могут быть поверхностными и дренируются наружно через кожу. Если снимок показывает глубокую локализацию абсцесса, параллельно с проведением бронхоскопии вводится катетер. Полость необходимо регулярно промывать растворами антибиотиков и антисептиков. Процедура проводится, когда пациент находится в сознании, но в некоторых случаях могут понадобиться успокоительные и обезболивающие препараты.
Хирургическое вмешательство
К операции прибегают, когда пациент находится в очень тяжелом состоянии и консервативное лечение не дает ожидаемого результата. Открытая операция показана при наличии легочного кровотечения и развития других осложнений, которые несут угрозу для жизни. В зависимости от тяжести состояния пациента, врач может дренировать легкое и иссечь пораженные ткани или же удалить часть органа. Это крайние меры, которые позволят спасти пациенту жизнь.
При своевременном начале лечения абсцесса легкого прогноз довольно благоприятный. Использование современных антибиотиков позволяет эффективно бороться с воспалением, устраняя его возбудитель. Чтобы избежать осложнений, необходимо регулярно обследоваться у врача, остерегаться травм грудной клетки, своевременно лечить заболевания ЛОР-органов и ротовой полости. Несложная профилактика станет эффективным инструментом для поддержания здоровья дыхательной системы.
Читайте также:

