Вспомогательные репродуктивные технологии кратко
Обновлено: 04.07.2024
Цель данной статьи – попытаться разобраться в допустимости вспомогательных репродуктивных технологий (ВРТ), в частности ЭКО, для людей, исповедующих православие.
До 20% супружеских пар в России страдают бесплодием – самый высокий показатель в Европе. С течением времени медицинские критерии бесплодия претерпели сильные изменения, как из-за ухудшения здоровья населения, так и из-за улучшения методов диагностики. Раньше пара считалась бесплодной, если не могла зачать ребенка в течение 8 лет при условии регулярной половой жизни без предохранения. Теперь этот показатель снизился до года. Причем срок, после которого врачи ставили диагноз бесплодия, уменьшался постепенно в обратной зависимости от распространения технологий ВРТ.
Нарушением репродуктивной функции в равной степени страдают как мужчины, так и женщины. Женское бесплодие могут вызывать различные гинекологические заболевания, такие как эндометриоз (воспаление), миома (опухоль) матки, кисты яичников, гиперплазия (разрастание) эндометрия, полипы эндометрия, нарушения цикла (олигоменорея) или его отсутствие (аменорея), непроходимость маточных труб, нарушение продукции гормонов и другие заболевания. Мужскими факторами бесплодия могут являться неразвитость семенников, блокада сперматогенеза, нарушения продукции гормонов и чувствительности к ним, синдром неподвижных сперматозоидов, опухоли яичек, воспаление простаты, наличие крови или нарушение кислотности спермы и т.д.
Все эти нарушения в какой-то степени могут быть преодолены с помощью вспомогательный репродуктивных технологий (ВРТ). Однако в случае применения ВРТ получение желанной беременности, может явиться серьезным стрессом для организма. Даже один цикл ЭКО сильно ухудшает состояние женщины, однако успехом заканчивается не всегда. Причем, персонал клиник ВРТ, в отличие от врачей-гинекологов, обычно не стремится излечить недуги женщины, а с помощью сильных гормональных средств подавляют заболевание.
Процедуры ВРТ
Вспомогательные репродуктивные технологии (ВРТ) представляют собой методы лечения бесплодия, при применении которых отдельные или все этапы зачатия и раннего развития эмбрионов осуществляются вне материнского организма (в том числе с использованием донорских и (или) криоконсервированных половых клеток, тканей репродуктивных органов и эмбрионов, а также суррогатного материнства).
Необходимо, однако, дать более точное определение ВРТ:
ВРТ – комплекс методов, направленных на восстановление репродуктивной функции человека. Этот комплекс методов обращен к этапам предшествующим зачатию, собственно зачатию, развитию эмбриона вплоть до 7-го дня и его имплантации в стенку матки.
К ВРТ относятся: пренатальная генетическая диагностика (ПГД), ВМИ, экстракоропоральное оплодтворение (ЭКО), ИКСИ, ГИФТ, SUZI, PESA, TESA.
Разберем кратко по порядку, что означает каждый из данных методов.
Пренатальная генетическая диагностика
Внутриматочная (искусственная) инсеминация (ВМИ) – это процедура введения спермы в матку.
После введения спермы в матку (инсеминация) процесс зачатия происходит так же, как и при естественном оплодотворении: сперматозоиды движутся навстречу яйцеклетке по фаллопиевой трубе. В результате встрече половых клеток происходит оплодотворение. Для ВМИ сперма проходит процесс отбора лучших сперматозоидов, который осуществляют механически с помощью центрифугирования. Женщине иногда проводят стимуляцию инъекцией половыми гормонами, однако это чревато развитием многоплодной беременности более, нежели во всех остальных случаях.
Показаниями к ВМИ являются бесплодие, обусловленное плохим качеством спермы (например, слабой подвижностью или низким качеством сперматозоидов), нарушениями овуляции; бесплодие, обусловленное гибелью сперматозоидов в шейке матки, патологии развития мужских и женских половых органов, нарушения гормонального фона.
Методом ВМИ человечество владеет достаточно давно. Эта технология не подразумевает пункцию яичников женщины и не нуждается в гормональной стимуляции, но и не отменяет ее. ВМИ направлена в большинстве случаев на преодоление мужского фактора бесплодия.
Экстрокорпоральное (внетелесное) оплодотворение (ЭКО) или оплодотворение in vitro (в пробирке) – англоязычное сокращение (IVF – in vitro fertilization)
Процедуру ЭКО проводят при различных формах мужского и женского бесплодия (половые клетки и/или сами железы плохого качества, непроходимость маточных труб, эндометриоз, неклассифицированное бесплодие). После обследования женщине назначают стимуляцию гормональными препаратами, активизирующими функции и/или восполняющими недостающие элементы в физиологии женщины. В результате гормональной терапии образуется не одна-две яйцеклетки (как бывает в норме), а множество (от 7 до 25). Стимуляция овуляции широко применяется в большинстве программ вспомогательного зачатия у человека.
Следующий этап ЭКО – пункция яичника и собирание яйцеклеток у жены, а также забор семени мужа. Операция проводится в амбулаторных условиях в течение одного дня. Пункция осуществляется под общим наркозом специальной иглой под контролем ультразвукового исследования. Операция занимает от пяти до 25 минут. Семя мужа забирается чаще всего путем совершения греха рукоблудия.
Если половых клеток у супруга или супруги нет, или заранее известно, что они очень плохого качества то используются клетки донора, т.е. ребенок теперь будет нести только половину генетического материала от своих родителей, либо от мамы, либо от папы, недостающая половина генетического материала будет внесена третьим лицом. Участие третьего лица является абсолютно, ни при каких случаях недопустимым с христианской точки зрения.
Другими словами, начать цикл ЭКО по навязыванию организму беременности, т.е. преодолению бесплодия, означает постоянное употребление гормональных препаратов в высоких дозах, преодолевающих нормальную реакцию организма.
Осложнения при ЭКО
Основным источником генетических нарушений женской половой клетки является стимуляция овуляции, так как она сохраняет жизнь, в том числе и тем яйцеклеткам, которые в норме должны были погибнуть из-за наличия генетических аномалий.
Часто после проведения стимуляции в течение некоторого времени яичники остаются увеличенными в размерах в 1,5-2 раза. Увеличенные яичники становятся более подвижными и возникает опасность их перекручивания на своих связках. Такая патология крайне опасна нарушением кровообращения в яичнике.
Другое возможное осложнение, требующее проведения лапароскопической операции, это возникновение кровотечения из кист (видоизмененных избыточных фолликулов) увеличенного яичника.
Процедура пункции яичников чревата теми же осложнениями, что и любая хирургическая операция, требующая анестезии. Она может привести к кровотечению, инфицированию, повреждению мочевого пузыря или кишечника.
По данным клиник ЭКО, считается, что от 12 до 18% беременностей, возникших в результате циклов ЭКО, обрываются. На самом деле, процент выше, так как прерывание может происходить на ранних сроках, и женщина не замечает этого. Причем с каждым выкидышем увеличивается риск следующего. С такой ситуацией сталкивается большая часть пар, участвующих в циклах ЭКО.
Навязывание организму матери беременности высокими концентрациями гормонов негативно сказывается на состоянии ее здоровья и, как следствие, на качестве вынашивания плода; повышается риск развития неврологических заболеваний, таких как детский церебральный паралич. Сейчас делаются выводы о том, что состояние здоровья новорожденных после ЭКО отличается от общепопуляционных показателей. Так, согласно данным о заболеваемости новорожденных а 2001-2004 год [по: Рищук С.В., Мирский В.Е., 2010], врожденными пороками развития страдает 30% детей, ролдившихся в резуоттате ЭКО, и лишь 7% детей, родившихся обычным способом.
Ученые делают выводы о том, что широкое применение искусственного оплодотворения в последующем может негативно отразиться на состоянии общего и репродуктивного здоровья как новорожденных, так и самих женщин.
ИКСИ (транслитерация английской аббревиатуры ICSI -intracytoplasmic sperm injection), или внутриклеточная инъекция сперматозоида.
ИКСИ позволяет формировать эмбрионы с участием сперматозоидов низкого качества, потерявших способность самостоятельно оплодотворять, или недозревших. Хронология событий повторят цикл ЭКО. Отличия имеет процесс оплодотворения. В ИКСИ-цикле используются индивидуальные сперматозоиды, которые выбираются эмбриологом после стандартной операции центрифугирования. Также эмбриолог обязан активировать сперматозоид, нарушив его целостность, и обездвижить, что достигается перетиранием хвостика. В таком виде сперматозоид засасывается в иглу и инъецируется в яйцеклетку.
ГИФТ (внутрифаллопиевый перенос гамет)
ГИФТ это совместный перенос яйцеклеток и сперматозоидов при необъяснимом бесплодии в маточные трубы. Промежуточный вариант между ЭКО и ВМИ. Особенностью этого метода является то, что не существует работы врача с эмбрионом, а, значит, заморозку осуществить невозможно. Эмбриолог занимается исключительно получением и обработкой половых клеток; оплодотворение происходит в теле матери.
ВРТ с точки зрения Православной Церкви
С точки зрения Русской Православной Церкви, нет сомнений относительно недопустимости взятия донорского материала, поскольку это нарушает единство семейной пары и объективно лишает супружеское чадородие целостности. Оно делает очевидным разрыв между теми, кто дает жизнь ребенку в генетическом плане, тем, кто вынашивает его, и теми, кто несет ответственность за его воспитание.
Из технологий ВРТ Церковь допускает применения внутриматочной инсеминации (ВМИ) спермой мужа. Также Церковь может допустить внетелесное зачатие с помощью технологии ЭКО при условии минимальной стимуляции или ее отсутствии, получении одного, двух эмбрионов и переносе всех их вне зависимости от качества или количества. В таком цикле должны отсутствовать генетический анализ эмбриона и его замораживание. Подобные технологии существуют в Японии и сейчас появились в России.
В ряде стран (Германия, Австрия, Швейцария, Италия, Ирландия и др.) постулаты церкви о том, что даже оплодотворенная яйцеклетка является индивидуумом (личностью), закреплены государственными постановлениями. Нарушение их карается уголовной ответственностью.
Консервирование и последующее уничтожение эмбрионов представляет собой преднамеренное уничтожение человека, как и в случае искусственного прерывания беременности.
Таким образом, следует признать, что никаких этических оправданий уничтожению эмбрионов нет и быть не может, и следовательно, технология ЭКО недопустима во всех случаях, когда влечет за собой уничтожение человеческих эмбрионов.
В гинекологии проблема бесплодия стоит достаточно остро. Именно применение вспомогательных репродуктивных технологий дает возможность парам стать родителями, несмотря на диагноз.
Стаж работы 22 года.
Статья проверена медицинским директором, врачом акушер-гинекологом высшей квалификационной категории Тяпкиной Мариной Анатольевной.
- Что такое ВРТ
- Виды ВРТ
- Вспомогательные репродуктивные технологии в лечении бесплодия: этапы ЭКО
- Показания к искусственному оплодотворению
- Подготовка
- ВРТ (ЭКО): подготовка женщины
- Подготовка к ВРТ мужчин
- Эффективность вспомогательных методов репродукции
- Риски
- Нет времени читать?
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Что такое ВРТ
Вспомогательные репродуктивные технологии — это методы борьбы с таким патологическим состоянием как у женщины, так и у мужчины, как бесплодие. При их применении некоторые моменты оплодотворения и раннего развития эмбриона происходят вне матки матери. Или с помощью дополнительных методик, отличающихся от физиологического способа зачатия.
Такие репродуктивные технологии дали возможность родиться миллионам детей. Их появление на свет было бы просто невозможно без применения работы репродуктологов. Эти инновационные методики позволяют улучшить и социальную сторону бесплодия в паре. Так как при наличии соответствующих проблем часто семьи рушатся. Но с помощью грамотных репродуктологов, генетиков, акушеров-гинекологов семьям предоставляется реальная возможность стать счастливыми родителями вопреки поставленным диагнозам.
Виды ВРТ
В современной репродуктологии применяются различные методы методы ВРТ при бесплодии.
Среди них можно выделить:
- Искусственная инсеминация сперматозоидов — это введение в полости матки мужских половых клеток после чего сперматозоиды, как и при обычном половом акте проникают в полость маточных труб. После этого происходит оплодотворение ими яйцеклетки.
- ИКСИ — метод ВРТ, введение сперматозоида в ооцит (яйцеклетку). Этот метод называется инъекцией сперматозоида в цитоплазму женской половой клетки.

Схема искусственной инсеминация и ИКСИ
Такие репродуктивные методы также включают в себя способы получения мужских половых клеток при их отсутствии в эякуляте. Например, методы TESA, PESA, MESA.
- Лечение бесплодия методом ВРТ может осуществляться путем применения донорских программ. В протоколах ЭКО, например, могут быть использованы как донорские ооциты, так и донорские сперматозоиды.
- Методики ВРТ также включают в себя применение суррогатного материнства. Это технология, которая стала возможной путем проведения ЭКО в эмбриологической лаборатории с последующим переносом эмбрионов не в полость матки биологической матери, а в матку суррогатной мамы.
- Вспомогательные методы репродукции применяют также способы криоконсервации. Криохранения может осуществляться как для мужских, так и для женских половых клеток.
- Вспомогательные репродуктивные технологии включают в себя методику экстракорпорального оплодотворения (ЭКО). Это методика, которая предполагает под собой забор половых клеток у половых партнеров (или использование донорских клеток) с последующим их соединением в условиях эмбриологической лаборатории. После культивирования эмбрионов происходит их перенос в полость матки женщины. Дальнейшее течение беременности ничем не отличается от самопроизвольно наступившей.
Вспомогательные репродуктивные технологии в лечении бесплодия: этапы ЭКО
Зачастую лечение методом ВРТ осуществляется путем применения экстракорпорального оплодотворения.
ЭКО — сложный процесс, включающий несколько этапов:
- Гормональная стимуляция. Это этап включает назначение женщине гормональных препаратов, целью применения которых является созревание нескольких ооцитов.
- Пункция фолликулов с получением качественных яйцеклеток.
- Забор спермы у мужчин.
- Оплодотворение яйцеклеток сперматозоидами в эмбриологической лаборатории.
- Одновременная подготовка женского организма к переносу эмбриона.
- Непосредственно перенос эмбриона.
- Определение беременности.
Показания к искусственному оплодотворению
Методы вспомогательных репродуктивных технологий применяются при наличии строгих показаний.
- Полная непроходимость маточных труб, а также их отсутствие у женщины вследствие проведения оперативных вмешательств.
- Иммунологическая причина бесплодия.
- Эндометриоз, лечение которого не привело к наступлению беременности.
- Синдром поликистозных яичников при условии отсутствия эффекта от консервативной и хирургической терапии.
- Идиопатическое бесплодие, причина которого неизвестна.
- Многие формы бесплодия со стороны мужчины.
Подготовка
Подготовка к процедуре экстракорпорального оплодотворения обязательна. Обязательно проводится обследование пары гинекологом, урологом, терапевтом, а также смежными специалистами. Проведение клинико-лабораторных, инструментальных исследований. Модификация образа жизни, соблюдение режима труда и отдыха.
Вопреки общему мнению, что подготовка нужна только лишь женщине, подготовка мужского организма имеет не меньшее значение.
ВРТ (ЭКО): подготовка женщины
Во время приема врача-репродуктолога проходит изучение репродуктивной системы пациентки. Это осуществляется путем гинекологического осмотра, назначение диагностических манипуляций в виде взятия материала на проведения микроскопирования урогенитальных мазков, выявление инфекций, передающихся половым путем, проведения цитологического исследования. Происходит изучение гормонального фона женщины. Если того требует ситуация, то могут проводиться и хирургические методики (диагностическое выскабливание, гистероскопия, лапароскопия).
Обязательным является консультация терапевта и смежных специалистов при необходимости.
Подготовка к ВРТ мужчин
Подготовкой мужского организма к применению методик ВРТ проводится андрологом. Именно этот специалист назначает и оценивает результаты спермограммы, УЗИ, анализов на наличие половых инфекций. Важным моментом является отказ мужчины от вредных привычек.
Эффективность вспомогательных методов репродукции
Современные репродуктивные технологии дают возможность получить беременность в случаях практически безнадежных. К тому же лечение бесплодия ВРТ является недешевой и технически сложной процедурой. И желанием пар является узнать информацию касательно эффективности ВРТ.
Что касается эффективности экстракорпорального оплодотворения, то официальной статистикой в этой отрасли является эффективность в 35-40% при первой попытке. Это довольно высокие показатели.
С каждой последующей попыткой экстракорпорального оплодотворения шансы на наступление беременности растут. Это связано с тем, что каждая неудачная попытка дает возможность получить информацию о причине неудачи и устранить ее в последующих протоколах.
Риски
Как и любая манипуляция в медицине, применение методик ВРТ имеет кроме положительных моментов и риски. Это может быть синдром гиперстимуляции яичников после применения гормональной терапии, осложнения во время проведения пункции яичников (кровотечение из пунктированного фолликула, травма смежных органов). Данные осложнения возникают достаточно редко.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.

В июне 1980 г. в США открылась первая ЭКО-клиника, и в это же время в Великобритании Аланом Хэндисайдом был разработан метод преимплантационной диагностики генетических заболевай с помощью биопсии эмбриона. А в 1984 г. появился первый ребенок из размороженного эмбриона (криоперенос) в Австралии, а в Калифорнии – первый ребенок, рожденный суррогатной матерью. Большой прорыв был сделан в Бельгии в 1992 г., когда впервые была успешно применена инъекция сперматозоида в цитоплазму ооцита, которая позволила становиться биологическими отцами мужчинам с азооспермией [5,6].
В 2000 г. впервые произошла удачная трансплантация ткани яичника. В 2004 г. Жак Донне сообщил о рождении первого ребенка после успешной имплантации функционирующей собственной ткани яичника, которая до этого была подвергнута заморозке. Данный метод позволил женщинам, заболевшим раком, иметь генетически собственных детей. И только в 2010 г. Роберту Эдвардсу была присуждена Нобелевская премия по физиологии и медицине за создание технологии искусственного оплодотворения [5,6].
К 2014 г. в мире уже насчитывалось более 5 млн людей, зачатых с помощью репродуктивных технологий. К настоящему моменту сообщается приблизительно о 6 млн людей, родившихся с использованием вспомогательных репродуктивных технологий [6].
Вспомогательные репродуктивные технологии (ВРТ) – это методы лечения бесплодия, при применении которых отдельные или все этапы зачатия и раннего развития эмбрионов осуществляются вне материнского организма. Субстратом для ВРТ являются не только собственные половые клетки реципиента, но и донорские, и криоконсервированные половые клетки, ткани репродуктивных органов и эмбрионов.
Основной перечень технологий, относящихся к ВРТ выглядит весьма внушительно. К ним относятся:
− Экстракорпоральное оплодотворение.
− Инъекция сперматозоидов в цитоплазму ооцита (ИКСИ).
− Криоконсервация половых клеток, тканей репродуктивных органов и эмбрионов, транспортировка половых клеток и (или) тканей репродуктивных органов.
− Использование донорских ооцитов.
− Использование донорской спермы.
− Использование донорских эмбрионов.
− Суррогатное материнство.
Для мужчин не существует противопоказаний для проведения ЭКО. Для женщин, несмотря на, казалось бы, безопасность методики, имеется ряд противопоказаний. Наиболее важными противопоказаниями можно считать следующие:
− Соматические и психические заболевания, являющиеся противопоказаниями для вынашивания беременности и родов.
− Врождённые пороки развития или приобретённые деформации полости матки, при которых невозможна имплантация эмбрионов или вынашивание беременности.
− Опухоли яичников.
− Доброкачественные опухоли матки, требующие оперативного лечения.
− Острые воспалительные заболевания любой локализации.
− Злокачественные новообразования любой локализации, в том числе в анамнезе.
Основная технология процедуры ЭКО состоит из нескольких стадий: получение яйцеклеток, получение сперматозоидов, оплодотворение in vitro и культивирование эмбрионов, перенос эмбрионов в полость матки женщины.
Получение сперматозоидов. Сперма получается самостоятельно путем мастурбации. В случае невозможности получения спермы используют хирургические методы: биопсию яичка, аспирацию содержимого эпидидимиса и прочее. Если сперма получена ранее дня пункции, то возможно ее замораживание и хранение в жидком азоте. В таком виде она сохраняет свою оплодотворяющую способность в течение многих лет.
При невозможности получения яйцеклетки или использования спермы мужчины, возможно использовать донора яйцеклеток или донора спермы.
Перенос эмбриона в матку. Через 3-5 дней после оплодотворения эмбрион переносят в полость матки специальным эластичным катетером. Не рекомендуется подсаживать более 4-х эмбрионов. Это позволяет избежать многоплодной беременности. Универсальным количеством эмбрионов при подсадке считается два. Возможна подсадка эмбрионов суррогатной матери при невозможности вынашивания плода пациенткой. Оплодотворенные эмбрионы, которые не использовались при подсадке возможно заморозить, чтобы в дальнейшем их повторно подсаживать в матку для достижения беременности.
Таким образом, в настоящее время чаще применяется сочетание имеющихся репродуктивных технологий. Этот подход позволяет увеличить процент забеременевших и родивших пациенток. Но даже использование ВРТ не уберегает от возникновения вероятных осложнений в течении беременности и родах. Кроме того, повышение вероятности осложнений связано не с искусственным оплодотворением как таковым, а с увеличением среднего возраста рожениц и многоплодия среди пациенток. При этом следует учитывать морально-этические проблемы применения ВРТ, а также относительно небольшую доступность технологий из-за высокой стоимости отдельных стадий процедуры. Только при решении данных проблем возможно увеличение демографической значимости вспомогательных репродуктивных технологий [6].
Представленная информация поможет Вам разобраться в современных вспомогательных репродуктивных технологиях (ВРТ) с использованием такой популярной методики, как экстракорпоральное оплодотворение (ЭКО). С помощью ВРТ многим парам с нарушением репродуктивной функции удалось родить здоровых детей.
Естественное зачатие.
Чтобы разобраться в сути ВРТ, важно понимать, как происходит естественное зачатие. Для успешного оплодотворения яйцеклетки необходимы следующие ключевые условия: фертильная сперма партнера, полноценная овуляция и проходимые маточные трубы у партнерши.
В яичниках женщины детородного возраста находится множество зачатков фолликулов, которые дожидаются своей очереди к созреванию, и каждый цикл либо в левом, либо в правом яичнике среди них выделяется, как правило, один доминантный фолликул.
Примерно в середине менструального цикла под действием гормонов происходит овуляция, которой предшествует разрыв оболочек фолликула и выход из него полноценной яйцеклетки. Яйцеклетка во время овуляции выходит из яичника в брюшную полость, а затем проникает в находящуюся возле него маточную трубу, внутренний слой которой выстлан ворсинками. Эти ворсинки маточной трубы плотно захватывают яйцеклетку и позволяют ей примерно в течение суток ожидать способного ее оплодотворить сперматозоида.
Во время полового акта внутрь женского влагалища в процессе эякуляции проникает до 500 миллионов сперматозоидов. Полноценные и подвижные сперматозоиды живут в женском организме около 7 дней, а это значит, что половой акт не обязательно должен быть строго в день овуляции. Благодаря специальному ферменту, сперматозоиды растворяют цервикальную слизь шейки матки и проникают в репродуктивные органы женщины. Лишь одному из нескольких миллионов сперматозоидов, проникших вглубь маточной трубы, удается разорвать оболочку яйцеклетки и затем оплодотворить ее. В результате слияния сперматозоида с яйцеклеткой образуется зигота – начальная стадия развитии беременности (Рисунок 1).
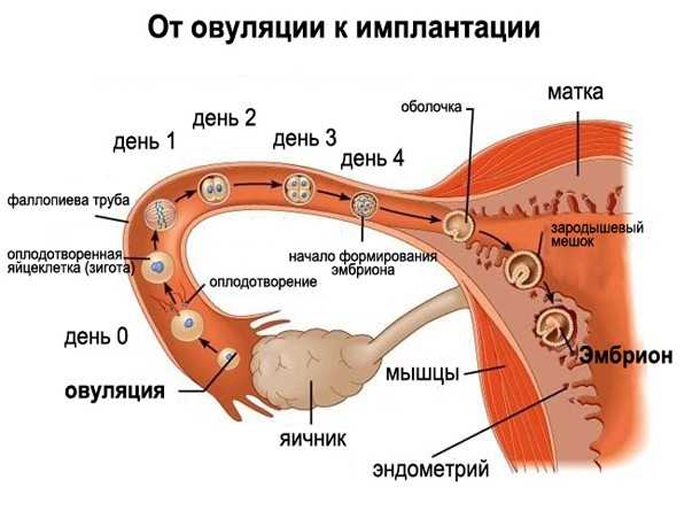
Рисунок 1. Процесс имплантации и овуляции.
Экстракорпоральное оплодотворение (ЭКО).
Современные репродуктивные технологии лечения бесплодия предлагают многим бесплодным парам искусственное оплодотворение методом ЭКО, при котором процесс зачатия происходит вне женского организма – в пробирке.
Обычно один или два эмбриона переносят в полость матки женщины, а оставшиеся эмбрионы криоконсервируют для возможного использования в будущем. Первоначально ЭКО применялось для лечения женщин с нарушением проходимости либо отсутствием маточных труб. Сегодня этот метод используется для лечения многих тяжелых форм бесплодия, включая мужские факторы.
Цикл ЭКО включают в себя следующие этапы: стимуляцию функции яичников, трансвагинальную пункцию яичников для забора яйцеклеток, оплодотворение, культивирование эмбрионов и перенос эмбрионов в полость матки. Обо всех этих этапах расскажем подробнее в следующих подразделах.
Стимуляция функции яичников.
Во время стимуляции функции яичников используются гормональные препараты, в результате чего в женском организме созревает не одна яйцеклетка, как в естественном цикле, а сразу несколько (рисунок 2).
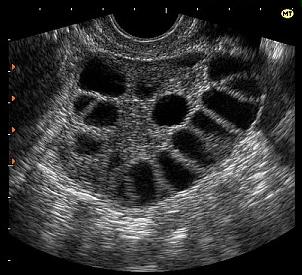
Рисунок 2. Стимуляция функции яичников.
Препараты для стимуляции яичников
· менопаузальный гонадотропин человека (МГЧ)
· фолликуло-стимулирующий гормон (ФСГ)
· лютеинизирующий гормон (ЛГ) (используется в сочетании с ФСГ)
· хорионический гонадотропный гормон (ХГГ)
· цитрат кломифена
Препараты для предотвращения преждевременной овуляции
· Гонадотропин-высвобождающий гормон (ГВГ)
· Лечение аналогами ГВГ
Выбор препарата и протокола стимуляции для конкретной пациентки осуществляет врач-репродуктолог, основываясь на многих факторах. Стимуляция овуляции проводится в среднем 10 дней, в течение которых проводится ультразвуковой мониторинг созревания и роста фолликулов. Когда фолликулы достигают определенного размера, применяются препараты, стимулирующие финальную стадию созревания яйцеклетки таким образом, что яйцеклетки становятся способны к оплодотворению. Яйцеклетки извлекаются перед началом овуляции, обычно через 34-36 часов после того, как вводится инъекция препарата.
Трансвагинальная пункция яичников для забора яйцеклеток.
Трансвагинальная пункция яичников проводится путем аспирации фолликулярной жидкости через тонкую аспирационную иглу под контролем УЗИ.
Пункция фолликулов проводится под кратковременной внутривенной (10-20 минут) анестезией. Во влагалище находится трансвагинальный ультразвуковой датчик, с помощью которого визуализируются зрелые фолликулы, и тонкая игла вводится в фолликулы через стенку влагалища. Пункция фолликулов является малой хирургической операцией и не требует госпитализации (рисунок 3).
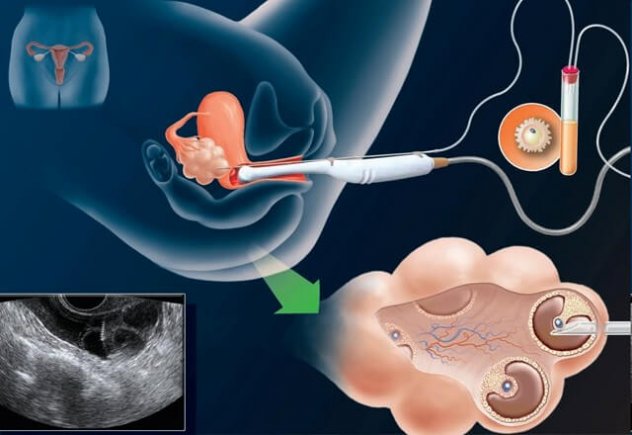
Рисунок 3. Трансвагинальная пункция яичников в программе ЭКО
Культивирование эмбрионов.
После извлечения яйцеклеток их изучают в лаборатории на степень зрелости и качество. Зрелые яйцеклетки (Рисунок 4) помещают в специальную среду и переносят в инкубатор для ожидания их оплодотворения спермой.
Одновременно с пункцией фолликулов мужчина сдает сперму, которая будет использована для оплодотворения яйцеклеток. Затем подготовленную сперму добавляют к яйцеклеткам, помещенным в специальную питательную среду, и оставляют в инкубаторе, где происходит оплодотворение.
Рисунок 4. Зигота с двумя пронуклеусами
Рисунок 5. Восьмиклеточный эмбрион
Рисунок 6. Бластоциста
Перенос эмбрионов в полость матки.
Следующий шаг в программе ЭКО – это перенос эмбриона в полость матки. Данная процедура является безболезненной и проводится без анестезии. Врач раскрывает шейку матки, используя гинекологическое зеркало. Один или два эмбриона помещаются в специальный зонд (катетер) со шприцем на конце. Врач мягко вводит конец катетера через шейку матки и помещает среду с эмбрионами в полость матки (рисунок 7).
Так как каждый эмбрион имеет равную вероятность имплантации и развития, количество эмбрионов для переноса должно быть определено для каждого пациента индивидуально. В последнее время в хорошо оснащенных клиниках ВРТ прослеживается тенденция переноса в полость матки одного эмбриона с целью минимизировать возможность наступления многоплодной беременности и связанными с ней осложнениями.
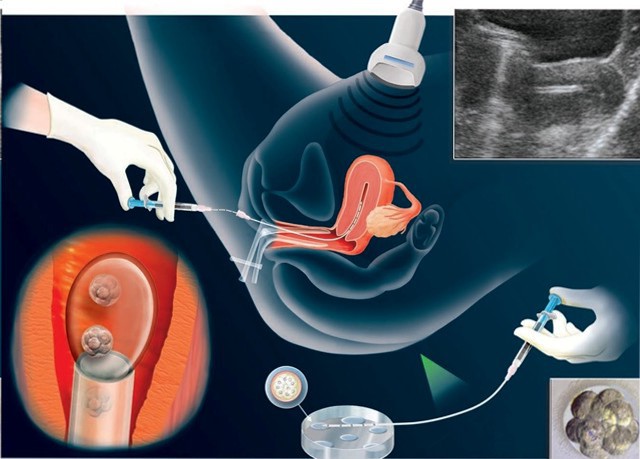
Рисунок 7. Перенос эмбрионов в полость матки
Преимплантационная генетическая диагностика (ПГД) используется для выявления наследственных болезней. В ходе процедуры биопсию эмбриона проводят на 5-е сутки культивирования. Эмбрионы, у которых нет генов, связанных с заболеваниями, выбирают для пересадки в матку. Некоторые пары, особенно те, которые являются носителями генетических заболеваний, считают скрининг эмбриона полезной процедурой для сокращения риска появление на свет ребёнка с отклонениями. Кроме того, данная диагностика крайне эффективна для пар с неудачными попытками ЭКО в анамнезе.
Криоконсервация.
Оставшиеся после переноса эмбрионы могут быть криоконсервированы (заморожены) для будущей пересадки. Криоконсервация упрощает будущие циклы ВРТ, делая их менее дорогостоящими и менее трудоемким, чем первоначальный цикл ЭКО, так как женщине не требуется проведение повторной стимуляции функции яичников и трансвагинальной пункции. Будучи замороженными, эмбрионы могут храниться длительный период времени. На сегодняшний день результативность программы ЭКО в циклах криопротокола не отличается от таковой при проведении переноса эмбриона в свежем цикле. Криоконсервация проводится обычно на 5-е, иногда 6-е сутки культивирования.
Также стоит отметить, что все больше центров ВРТ для сохранения генетического материала женщин криоконсервируют ооциты (яйцеклетки) до их оплодотворения. Чаще всего данный метод применяется для молодых женщин, которые собираются пройти лечение или процедуры, которые могут повлиять на их будущую фертильность, например, при назначении химиотерапии от рака. Кроме того, данная процедура проводится женщинам, не планирующим в ближайшее время реализацию репродуктивной функции.
Донорские программы.
ЭКО может быть проведено с использованием собственных яйцеклеток и спермы, либо с использованием донорского генетического материала. Женская яйцеклетка несет в себе набор женских хромосом, так же как и сперматозоид – набор мужских хромосом. Пара может выбрать донора, если существует проблема с собственной спермой или яйцеклетками, либо если у них имеются генетические отклонения, которые могут быть переданы ребёнку. Донор может быть как анонимным, так и неанонимным. Доноры спермы и доноры яйцеклеток проходят медицинское и генетическое обследование. Донорскую сперму замораживают на 6 месяцев и проводят повторный тест на инфекционные заболевания. Сперма допускается к использованию, если все тесты отрицательные.
Донорские яйцеклетки являются единственной возможностью для некоторых женщин, чтобы иметь собственных детей. Обстоятельства, по которым женщина вынуждена прибегать к донорским яйцеклеткам, могут быть разными. Основной причиной отсутствия у женщины яйцеклеток является преждевременное истощение яичников. То есть менопауза в этом случае наступает у женщины в молодом возрасте, и если она не успела до этого времени реализовать свою репродуктивную функцию, единственным выходом для нее остается прибегнуть к донорской яйцеклетке, взятой у молодой здоровой женщины. В других ситуациях причина связана с ранее выполненными операциями на яичниках, например, в случаях, когда пришлось удалить яичники в связи с возникновением опухоли. После восстановления эти женщины тоже не смогут иметь собственных детей, только если не воспользуются донорскими яйцеклетками другой женщины. Существуют также определенные обстоятельства, при которых женщина не может иметь детей в виду некоторых генетических аномалиях.
Таким образом, когда женщина хочет забеременеть, но у нее нет своих яйцеклеток, она может либо усыновить ребенка, либо прибегнуть к донорской программе. Благодаря донорской программе она получается возможность полностью испытать радость материнства, включая процесс беременности и родов. При этом ребенок будет нести генетическую информацию отца и донора ооцитов.
В некоторых случаях, когда оба партнера - и мужчина, и женщина - бесплодны, используется как донорская сперма, так и донорская яйцеклетка, но в подобных ситуациях целесообразнее использование донорских эмбрионов.
Суррогатное материнство.
Суррогатное материнство - один из методов ВРТ, который применяется в тех случаях, когда женщина по состоянию здоровья не может выносить и родить ребенка. Еще тридцать лет назад единственным выходом в подобной ситуации было усыновление. В настоящее время бесплодие может быть успешно преодолено даже при отсутствии у женщины матки или при аномалии ее развития.
Программа суррогатного материнства проводится по определенному алгоритму. Сначала необходимо найти суррогатную мать. Подходить к этому вопросу нужно со всей серьезностью. Каждая суррогатная мать должна пройти тщательное обследование, она должна быть полностью здоровой, психически нормальной, психологически адекватной и иметь возможность участия в программе в ближайшее время.
Суррогатное материнство в России абсолютно легально и регулируется на основе действующего законодательства. Семейные пары обычно обращаются за помощью в специализированные центры, имеющие собственную базу данных обследованных женщин, которые полностью соответствуют требованиями Минздрава РФ и готовы немедленно вступить в программу. Между заменяющей матерью и биологическими родителями заключается договор, который содержит обязательства сторон и составляется юристами применительно к каждой конкретной ситуации. Обычно специалисты клиник ЭКО решают все вопросы, связанные с юридическим сопровождением процедуры, вплоть до момента регистрации ребенка в органах ЗАГС.
Основные риски ВРТ.
При проведении ВРТ вероятность многоплодной беременности повышается при переносе более одного эмбриона. Хотя некоторые считают появление близнецов счастливым обстоятельством, существует множество проблем, которые связаны с многоплодной беременностью. Осложнения становятся более серьезными и распространёнными с тремя и большим количеством плодов. Риск преждевременных родов в многоплодной беременности высок, а недоношенные дети требуют длительного и интенсивного ухода.
После переноса эмбрионов пациентки должны тщательно следить за своим состоянием. С целью профилактики развития этих серьезных осложнений рекомендуется ограничивать физическую активность, исключать половую жизнь в течение первых двух месяцев беременности после ЭКО.
Хотя ранее высказывалось предположение, что использование стимулирующих препаратов может увеличить риск заболевания раком яичников, многочисленные недавние исследования не обнаружили никакой связи между препаратами для стимуляции суперовуляции и раком яичников или других органов.
Кровотечения в первом триместре беременности может сигнализировать о возможном выкидыше или внематочной беременности. Если появляется кровотечение или боли (до 13 недели), необходимо провести медицинское обследование для определения причины. Как правило, кровотечения на ранних сстадиях чаще всего бывают у женщин, которые проходят процедуру ЭКО и ПМГТ.
Вероятность внематочной беременности при использовании ВРТ составляет около 5% случаев. Нет данных касательно того, повышаются ли риски рождения детей с отклонениями при использовании ЭКО. Большинство исследований не выявляют повышенный риск, в то время как другие свидетельствуют о его существовании.
Подготовка перед ЭКО.
Подготовка перед ЭКО включает в себя оценку состояния здоровья будущих родителей, а также подготовку организма женщины к вынашиванию беременности. Обследование супружеской пары перед планированием беременности является необходимым и начинается заблаговременно.
В ряде случаев супружеской паре необходима консультация генетика для определения риска рождения ребенка с наследственной патологией. Абсолютными показанием для медико-генетического консультирования являются: наследственные заболевания или пороки развития в семье; кровнородственный брак; возраст старше 35 лет, самопроизвольные выкидыши, неразвивающаяся беременность, внутриутробная гибель плода, мертворождение в анамнезе.
При благоприятных результатах исследования состояния здоровья будущим родителям можно готовиться к зачатию. Прежде всего, нужно отказаться от вредных привычек, соблюдать режим дня, иметь умеренные физические нагрузки, полноценно спать и отдыхать, не допускать негативных эмоций и стрессов. Будущие родители должны сбалансированно и качественно питаться, особенно в период прегравидарной подготовки.
Использование различных поливитаминных препаратов для беременных лучше обговорить со своим врачом. Передозировки витаминов так же опасны, как и их недостаток. Поэтому принимать их нужно только после консультации с врачом и по его назначению.
Подготовка перед ЭКО для женщин: во время консультации с репродуктологом оценивается состояние женской репродуктивной системы при помощи осмотра, УЗИ, гормонального обследования, оценки овариального резерва, обследования на инфекции, передаваемые половым путем. При необходимости проводится пайпель-биопсия эндометрия, гистероскопия, раздельное диагностическое выскабливание эндометрия и цервикального канала, лапароскопия. Перед проведением программы ЭКО необходима консультация терапевта для выявления и устранения соматической патологии, являющейся противопоказанием для вынашивания беременности. При необходимости пациентка направляется на консультации более узких специалистов - эндокринолога, гастроэнтеролога, нефролога, кардиолога и т.д.
Подготовка перед ЭКО для мужчин: перед проведением программы ЭКО мужчина проходит обследование у андролога для оценки состояния мужской репродуктивной системы, которое включает спермограмму, УЗИ, обследование на инфекции передаваемые половым путем. При интерпретации результата спермограммы важны такие показатели, как высокая подвижность (категория а+в) и количество сперматозоидов с нормальной морфологией головки, шейки хвоста по строгим критериям. В случае серьезных отклонений спермограммы от нормы необходимо более полное обследование и проведение адекватной подготовки к программе ЭКО. Важным является выявление и устранение вредных воздействий на организм будущего отца и, как следствие, на сперматогенез (алкоголь, курение, медикаменты, инфекции, бытовые и профессиональные вредности, гиподинамия и др. факторы). Очень важно прекратить посещать бани, сауны, принимать горячие ванны.
Когда следует закончить лечение.
Исследования показывают: при применении программы ЭКО шансы забеременеть в каждом из четырех циклов ЭКО у пары одинаковые. При проведении последующих циклов вероятность положительного результата снижается. Однако, учитывая современные расширяющиеся возможности ВРТ, повторные программы ЭКО с большей вероятностью приведут к успеху. Так как тактика ведения супружеской пары будет откорректирована на основании предыдущих результатов, у доктора будет больше уверенности в успешном исходе.
Конечно, не существует общепринятого максимального количества допустимых попыток ЭКО. Все будет зависеть от вас и решения вашего доктора, которому, как никому другому, будет видна вся картина и ясна ситуация. Принимая решение о возможности проведения очередной попытки оплодотворения, доктор руководствуется результатами прошлых процедур и анализов, индивидуальными особенностями организма пациентки, ее психологическим состоянием, возрастом и прочими значимыми параметрами.
Заключение.
На сегодняшний день решение о поиске лечения бесплодия актуально по причине доступности ВРТ. Имея запас терпения, позитивное отношение и соответствующую программу лечения, большинство бесплодных пар в конечном итоге имеют высокие шансы иметь здорового ребенка.
Предимплантационная генетическая
дигностика (24) хромосомы Позволяет провести лечение бесплодия максимально комфортно и безопасно
Читайте также:
- Сохранение и укрепление здоровья детей в доу консультация для воспитателей
- Смета для приобретения оборудования для школы для нацпроекта образование образец
- Изложение по теме ночь
- Структура психокоррекционной программы кратко
- Результат мониторинга в детском саду это оценка динамики развития ребенка по интегративным качествам

