Влияние избыточного веса на развитие сердечно сосудистых заболеваний кратко
Обновлено: 04.07.2024
Ожирение является хроническим полиэтиологическим заболеванием, связанным с влиянием ряда генетических и неврологических факторов, изменением функций эндокринной системы, стилем жизни и пищевым поведением пациента, а не только с нарушением энергетического баланса.
Социальные причины ожирения:
- Пропаганда малоподвижного образа жизни – эра цифровых технологий привнесла некий комфорт в жизнь человека, существенно снизив его физическую активность.
Домашняя техника, средства дистанционной связи значительно снизили энергетические затраты человека. Но сама по себе малоподвижность не может стать причиной ожирения без предрасполагающих к тому факторов;
- Современное питание – пропаганда быстрого питания, продуктов, готовых к употреблению, быстрых углеводов, способствующих долгому ощущению сытости, позволяет современному человеку экономить на времени приготовления пищи, времени ее употребления, частоте приемов пищи.
Это привело к значительному снижению культуры питания. Человек не задумывается над ценностью потребляемых продуктов, отдавая предпочтение быстрому утолению голода.
Пищевое воспитание, пищевые привычки и поведение также являются причинами ожирения. О них принято говорить, как о наследственных причинах ожирения. Следует различать генетическую предрасположенность (особый обмен веществ, обусловленный генетическим кодом, нарушение в гипоталамических центрах голода и насыщения), а также семейные привычки и традиции, привитые с детства.
Ребенок четко реагирует на сигналы организма о голоде и насыщении. Аппетит человека определяется течением процессов в головном мозге и пищеварительном тракте. Пищевое поведение регулируется гипоталамусом и гипофизом. Основным фактором, стимулирующим аппетит, голод и насыщение является уровень гормона жировой ткани лептина. Высокий уровень лептина подавляет чувство голода, низкий уровень лептина вызывает голод, являясь одной из причин ожирения.
Постоянное принуждение ребенка к перееданию в процессе воспитания перестраивает организм, настраивая его системы на употребление большего количества еды, что приводит к избыточному отложению жиров в организме.
Пищевые привычки, являющиеся причинами ожирения:
- Прием пищи в качестве поощрения за тяжелый труд, выполненное задание;
- Еда как средство борьбы с психологическими нарушениями: стрессы, депрессия, апатия, скука, нарушения сна;
- Прием пищи под воздействием окружения (реклама, перекус за компанию);
- Употребление пищи по вкусовым пристрастиям (шоколад, орехи, мороженое).
Эндогенными причинами ожирения являются:
- Гипоталамические нарушения, которые обусловливают изменение пищевого поведения человека, гормональный дисбаланс;
- Эндокринные нарушения приводят к гормональному ожирению – в таком случае ожирение является симптомом патологии эндокринных желез (гиперкортицизм, гипогонадизм, гипотиреоз);
- Нарушения не эндокринного характера – дисфункция поджелудочной железы, нарушения работы печени, толстого, тонкого кишечника;
- Психические нарушения.
Избыточная масса тела означает лишь то, что масса тела конкретного человека превышает ту, которая считается нормальной для его роста. Значение ожирения как фактора риска развития сердечно–сосудистых заболеваний (ССЗ) в последнее время значительно возросло, так как распространенность ожирения в мировой популяции увеличилась. В странах Западной Европы более половины взрослого населения в возрасте 35–65 лет имеют либо избыточную массу тела (индекс массы тела /ИМТ/ от 25 до 29,9 кг/м 2 ) либо ожирение (ИМТ более 30 кг/м 2 ); в США одна треть всего населения имеет избыточную массу тела (на 20% и более превышающую идеальный вес.
Ожирение относится к факторам риска развития сердечно–сосудистых заболеваний (ССЗ), сахарного диабета, а наличие ожирения у больных ИБС способствует ее прогрессированию и повышению смертности. Повышенный риск, связанный с ожирением, во многом обусловлен высокой частотой коронарных и церебральных расстройств у тучных людей . Высокие показатели смертности и частоты развития сердечных осложнений являются в основном следствием поражения сосудов, т.к. ожирение является важным фактором, предрасполагающим: к развитию дислипидемии (до 30% лиц с ожирением имеют гиперлипидемию), сахарного диабета 2 типа (до 80% больных диабетом 2 типа имеют избыточную массу тела или ожирение), артериальной гипертензии (примерно половина лиц с ожирением одновременно имеют артериальную гипертензию) и внезапной смерти. Кроме того, независимый эффект ожирения на сердечно–сосудистую систему может объясняться его влиянием: на функцию и строение миокарда, повышение сердечного выброса, развитие эксцентрической гипертрофии левого желудочка (ГЛЖ), дистрофических нарушений, появление застойной сердечной недостаточности. ГЛЖ чаще встречается у тучных людей, чем у худых, независимо от наличия артериальной гипертензии, что подтверждает независимую роль ожирения в происхождении ГЛЖ, которая в свою очередь является независимым фактором развития застойной сердечной недостаточности, острого инфаркта миокарда, внезапной смерти и других сердечно–сосудистых событий. У больных ИБС сочетание очагов поражения, обусловленных нарушением жирового обмена, с очагами кардиосклероза после перенесенного инфаркта миокарда существенно снижает функциональные возможности сердца.
Абдоминальное ожирение считается наиболее неблагоприятным. При превышении нормальных значений обхвата талии (более 94 см у мужчин и более 80 см у женщин) повышен риск развития заболеваний сердечно-сосудистой системы.
Распространение сердечно-сосудистых заболеваний (ССЗ) среди населения большинства стран мира со второй половины XX века приняло характер эпидемии. Смертность от ССЗ: ишемической болезни сердца, инсульта, заболеваний периферических сосудов, пораженных атеросклерозом – находится на первом месте.
Эксперты ВОЗ в качестве основных причин, прямо или опосредованно влияющих на увеличение частоты сердечно-сосудистых заболеваний в социуме, называют нездоровый образ жизни, неправильное питание, низкую физическую активность, ожирение.
Факторы риска ССЗ
Кардиологи предложили все факторы риска по развитию сердечно-сосудистых заболеваний условно разделить на две группы: контролируемые и неконтролируемые.
Контролируемые факторы (курение, гиподинамия, ожирение, гиперхолестеринемия) можно убрать из жизни человека и тем самым снизить риск развития ССЗ.
Неконтролируемые (пол, возраст, наследственность, некоторые болезни) невозможно изменить.
Избыточная масса тела
Ожирение развивается из-за отсутствия баланса между поступлением энергии и ее затратами. Это в большой степени связано с характером питания современного человека. Переедание, преобладание в рационе мясных, сладких, жирных блюд с высокой калорийностью на фоне снижения физической активности вызывает набор избыточной массы тела. Особенно неблагоприятным фактором считается, когда жир откладывается в области живота – абдоминальное ожирение.
Разработаны различные способы определения нормальной массы тела и выявление отклонений от физиологических параметров. Одним из наиболее распространенных и точных показателей служит индекс массы тела (ИМТ).
Формула расчета ИМТ: вес (кг) делится на рост (м2).
16-18,5 – низкий вес;
18,5 -24,9 – нормальный вес;
25-29,9 – избыточный вес;
Свыше 30 – ожирение.
Четкая связь между ожирением и развитием ССЗ была установлена по результатам Фремингемского исследования, которое началось в 1948 году США и продолжается по сей день. Это самое масштабное в мире исследование сердечно-сосудистой системы.
Исследование показало, что ожирение тесным образом связано с другими факторами риска и влияет на выживаемость больных ишемической болезнью сердца (ИБС). На фоне ожирения усугубляется течение ИБС: развивается ранняя инвалидизация, снижается общая продолжительность и качество жизни человека из-за присоединения сопутствующих заболеваний: диабета, гипертонии, заболеваний вен.
Негативное влияние на сердце при ожирении наступает в результате необратимых изменений в структуре сердечной мышцы. Так как при ожирении увеличивается общий объем крови и сердечный выброс – количество крови, которое выталкивается сердцем за единицу времени, то возрастает и нагрузка на левый отдел сердца. Это вызывает утолщение стенок миокарда – развивается гипертрофия левого желудочка и расширение левого предсердия. Такие структурные изменения миокарда способствуют формированию хронической сердечной недостаточности, нарушению ритма сердца и развитию мерцательной аритмии.
Высокий процент смертности и частоты развития ССЗ обусловлено поражением сосудов, так как ожирение, оказывая разрушительное влияние на сосуды, является фактором, приводящим к атеросклерозу, гипертонии, инфаркту миокарда и инсульту.
При избыточном весе происходит расстройство метаболизма с нарушением липидного обмена. с увеличением уровня холестерина в плазме крови. Налипание холестерина на стенки артерий вызывает образование жировых бляшек, сужающих просвет сосудов. При полном прекращении доставки крови из-за того, что сосуд забивается атеросклеротическими бляшками, орган отмирает. По такому механизму развивается инфаркт миокарда и мозговой инсульт.
Если атеросклерозом поражаются коронарные сосуды, питающие миокард, то развивается ишемическая болезнь сердца. Кроме того, атеросклероз может повреждать сердечные клапаны с формированием пороков сердца.
Гиподинамия
Гиподинамия (гипокинезия) – это нарушение функций организма при ограничении физической активности человека.
Эволюционный процесс на протяжении миллионов лет формировал организм человека в условиях интенсивной мышечной деятельности. Все физиологические процессы в организме нормально протекают только при адекватных физических нагрузках. Резко изменившиеся условия жизни в высокоразвитых странах – бурное развитие механизации и автоматизации производства привели к тому, что малая подвижность превратилась в норму для большинства людей (автомобиль, лифт, офисная работа).
Сидячий образ жизни предполагает очень маленький расход энергии, приводит к ухудшению тока крови и лимфы в организме, к ослаблению тонуса сосудов, снижению активности мышц.
Гипокинезия или ограничение мышечной активности современного человека рассматривается как один из ведущих факторов развития ССЗ, которая быстро разрушает организм, часто сочетаясь с ожирением.
Ученые подсчитали, что 100 лет назад объем мышечных усилий человека составлял 96%, а в наши дни эта цифра сократилась до 1%.
При недостаточно интенсивной работе мышц, помогающих движению крови по сосудам, уменьшается количество венозной крови, возвращающейся в предсердие, убавляется сила сердечных сокращений, снижается тонус миокарда. Кровь застаивается в сосудах и капиллярах, падает артериальное давление. В результате ухудшения кровоснабжения ткани испытывают кислородное голодание.
При малоподвижном образе жизни постепенно снижается интенсивность метаболических процессов в организме, приводя к избыточному весу, ожирению. А ожирение уже сопряжено с развитием дислипидемии, увеличением уровня холестерина в крови и формированием атеросклероза.
Профилактика ССЗ
Профилактика сердечно-сосудистых заболеваний – это система мер, направленных на устранение или минимизацию негативных последствий патологических изменений сердца и сосудов на организм.
Доказано, что ведение здорового образа жизни с повышением физической активности, с постепенной нормализацией массы тела за счет уменьшения калорийности рациона, значительно снижает риск развития сердечно-сосудистых заболеваний.
Сбалансированное питание
Специальные эпидемиологические исследования, проведенные среди больших групп населения, показывают, что соблюдение только диеты без медикаментозного сопровождения приводят к снижению частоты заболевания сердца на 15%, а инсультов на 27%.
Рекомендованный рацион питания:
Продукты, богатые белком: нежирные сорта мяса, рыбы, творог, злаки, бобовые.
Увеличение в меню доли продуктов, содержащих калий: печеный картофель с кожурой, изюм, сардины, палтус, абрикосы, грейпфруты, бананы.
Больше клетчатки и пищевых волокон: овсянка, отруби, цельнозерновой хлеб, сырые овощи и фрукты не менее 500 г/сутки.
Включение в меню блюд, содержащих полиненасыщенные жирные кислоты (Омега 3, 6, 9): морская рыба, авокадо, орехи, оливки.
Достаточное поступление в организм минералов (кальция, магния) вместе с пищей: молочные продукты, лосось, какао, гречневая крупа.
Отказаться от продуктов животного происхождения с высокой степенью переработки: колбасы, сосиски, копченое мясо.
Снизить потребление животных жиров до 10% от суточной потребности, остальное заменить на растительные масла (оливковое, подсолнечное).
Рафинированные углеводы: сахар, белая мука высшего сорта, кондитерские изделия (конфеты, торты, сдоба) полностью исключить из питания.
Полностью запрещены: соусы, майонезы, кулинарные жиры, пряности, консервированная продукция.
Желательно принимать пищу 4-5 раз в день, распределяя ее по калорийности: 30% - первый завтрак; 20% - второй завтрак; 40% - обед; 10% - ужин.
Вечерний прием пищи должен быть не позже, чем за 2-3 часа до сна.
В диету 1-2 раза в неделю включают разгрузочные дни: яблочные, творожные, кефирные, мясные. Суточная энергетическая ценность всех продуктов в эти дни не должна превышать 1000 калорий.
Для поддержания нормальной жизнедеятельности организма необходимо, чтобы основные питательные вещества содержались в рационе в следующих пропорциях:
белок – 90-95г — 15% от общей калорийности;
жир – 80-100 г — 35%;
углеводы – 300-350 г —50%.
Снижение веса
Самый действенный метод избавления от лишних килограммов – это назначение низкокалорийной сбалансированной по основным пищевым ингредиентам (белкам, жирам, углеводам) диеты и увеличение физической активности.
При уже имеющихся заболеваниях сердечно-сосудистой системы снижать вес необходимо с осторожностью – только при стабильном состоянии пациента, подтвержденном кардиологическими исследованиями: ЭКГ, измерение артериального давления, холтеровское мониторирование, тесты с физической нагрузкой.
Наиболее адекватным признано снижение веса на 0,5-1 кг в неделю. Снижение веса на 10 кг вызывает падение артериального давления на 10-30 мм ртутного столба без применения лекарств.
Лечебная физкультура при заболеваниях сердца и сосудов
Лечебная физкультура (ЛФК) при сердечно-сосудистых заболеваниях – это эффективный способ улучшить коронарное и периферическое кровообращение, развить резервные возможности миокарда, улучшить функцию внешнего дыхания, замедлить прогрессирование атеросклеротического процесса.
Разработано множество комплексов лечебной гимнастики, где для пациентов, в зависимости от состояния сердечно-сосудистой системы, возраста, клинических проявлений подбираются нагрузки, соответствующие функциональным возможностям их организма.
Виды ЛФК при болезнях сердца и сосудов:
утренняя гигиеническая гимнастика;
занятия на тренажерах;
гимнастика в воде.
Допустимый уровень интенсивности нагрузок контролируют по частоте сердечных сокращений. Пульс после выполнения физических упражнений не должен превышать 75-80% от максимального значения, который рассчитывается по формуле: из 200 вычитают возраст человека. Появление одышки служит сигналом для уменьшения интенсивности нагрузок.
Основные принципы кардионагрузок:
Малая интенсивность и частая повторяемость физических упражнений.
Адекватность физических нагрузок возможностям человека.
Регулярные физические нагрузки – не реже 3 раз в неделю, лучше – ежедневно.
Все физические упражнения должны начинаться с малой нагрузки с постепенным увеличением интенсивности и продолжительности занятий.
Отдавать предпочтение динамическим физическим упражнениям: быстрая ходьба, плавание, езда на велосипеде, коньки, лыжи; игровые виды спорта: футбол, волейбол, теннис.
Противопоказаны тяжелая атлетика, силовые виды спорта (борьба).
Если во время выполнения физических упражнений возникают эпизоды головокружения, боли в области сердца, чувство тошноты, занятия следует прекратить и обратиться за медицинской помощью.
Физическая активность положительно влияет на функции сердца, липидный профиль, нормализует артериальное давление, снижает массу тела. Жировые вещества не оседают на стенках сосудов, а используются организмом в виде энергии во время тренировок, а в крови поддерживается их безопасный уровень.
Не следует изнурять себя утомительными тренировками. Главное, чтобы физические упражнения проходили с положительным психоэмоциональным настроем, приносили удовольствие и улучшали самочувствие.
Существует немало способов увеличить свою двигательную активность в течение дня –можно ходить пешком не менее получаса ежедневно и подниматься по лестнице, а не в лифте. На работе необходимо чаще менять позу, периодически проводить легкую разминку.
Соблюдение рекомендаций специалистов по ведению здорового образа жизни значительно снижает риск развития болезней сердца и сосудов и продлевает активную жизнь человека на долгие годы.
Как ожирение ухудшает состояние сердца и что с этим делать?
Ожирение связано с целым рядом проблем со здоровьем, таких как артрит, рак, болезни сердца, лёгких, и желчного пузыря.
Люди с ожирением, как правило, имеют худшее качество жизни, и умирают раньше людей с нормальным индексом массы тела (ИМТ).
Как ожирение влияет на сердце
Ожирение может привести ко многим заболеваниям, но одной из самых больших проблем является вред ожирения для сердца. Уже давно известно, что люди с ожирением, как правило, имеют более высокое кровяное давление, высокий уровень плохого холестерина и низкий уровень хорошего холестерина.
Ожирение также приводит к резистентности к инсулину. Со временем резистентность к инсулину вызывает более высокий уровень сахара в крови, что в конечном счете приводит к диабету.
Высокое кровяное давление, высокий уровень холестерина и диабет являются известными факторами риска развития сердечно-сосудистых заболеваний, и чем больше этих факторов вы имеете, тем выше риск сердечных заболеваний.
Даже если у вас нет одного из перечисленных факторов, ваше сердце всё еще в опасности. Люди с тяжелым ожирением имеют увеличенный в четыре раза риск развития сердечной недостаточности.
Исследования показывают, что связь между ожирением и сердечной недостаточностью сохраняется независимо от наличия других факторов риска. Это означает, что если вы болеете ожирением, вы по-прежнему подвержены повышенному риску сердечной недостаточности, даже если у вас нет ни высокого кровяного давления, ни высокого уровня холестерина, ни диабета.
Как из-за ожирения развивается сердечная недостаточность
Сердечная недостаточность является растущей проблемой во всех развитых странах. Люди, которые страдают от этого, чувствуют одышку и не в состоянии нормально делать свои обычные ежедневные дела. Кроме этого, они имеют тенденцию к накоплению чрезмерной жидкости в организме, что приводит к отеку вокруг лодыжек.
Сердечная недостаточность является очень серьезным заболеванием, которое не только ухудшает качество жизни, но и ставит под угрозу саму вашу жизнь. Около половины людей с диагностированной с сердечной недостаточностью умирают в течение следующих пяти лет.
Жировые ткани, особенно в области живота, вредны тем, что производят ряд токсических веществ, таких как цитокины и адипокины, которые повреждают мышцы сердца. Тучные люди даже без каких-либо явных признаков заболевания сердца на самом деле могут терпеть хронический ущерб их сердечной мышце. Понятно, что ничем хорошим это в конце концов не заканчивается.
Что делать
Да, бороться с ожирением сложно. Но есть несколько позитивных фактов, которые помогут вам в вашей войне за здоровье и высокое качество жизни:
Любая потеря веса полезна. На самом деле, снижение веса всего на 3-5% уменьшит плохой холестерин, а также уровень глюкозы в крови. Дальнейшая потеря веса поспособствует снижению кровяного давления и дальнейшему уменьшению плохого холестерина, а также увеличению хорошего холестерина. Есть даже некоторые доказательства того, что похудение может обратить вспять некоторые повреждения сердца, а также нарушения функции сердца.
Причины ожирения сердца
Такое явление, как ожирение сердца причины может иметь достаточно разнообразные. Но основная – избыточный вес человека. Ведь избыточный жир откладывается не только на видных местах под кожей (живот, бёдра и т. д.), но и во внутренних органах, работа которых от этого нарушается.
Основная причина ожирения – устойчивый значительный перевес поступления питательных веществ в организм над их расходованием. Поскольку организм всегда в первую очередь использует энергию более легко расщепляемых углеводов, то к расщеплению жиров он приступает только в случае нехватки энергии. А если таковой предостаточно, то поступившие в организм жиры оказываются невостребованными. В результате излишки энергии в виде не усвоенных жиров откладываются в жировых клетках.
Злоупотребление спиртными напитками также вносит свой вклад в развитие ожирения. В этом плане пиво оказывается намного более вредным, чем вино и даже водка, поскольку в нём содержится намного больше углеводов (суточная доза в 5-6 стаканах пенного напитка). Сам этанол легко окисляется и отдаёт свою энергию, замедляя процесс метаболизма циркулирующих в организме жиров. Кроме того, частенько пьющие люди ведут малоподвижный образ жизни, у них наблюдается физическая и умственная вялость.
К ожирению сердца может привести также фактор наследственной предрасположенности. Такие люди могут внешне выглядеть не очень полными, однако, в их внутренних органах (сердце, печень и др.) могут откладываться излишки жира, который начинает мешать их работе.
Симптомы ожирения сердца
· Одышка становится первым заметным симптомом у тучных людей. Если ожирение сердца достигло тяжёлой формы, то одышка не проходит даже в спокойном состоянии. Такие больные не только не способны заниматься физическими упражнениями, но даже не могут подняться на второй этаж.
· Сердечные боли – это важные симптомы ожирения сердца. Когда мускулатура миокарда перерождается и прорастает жировыми тканями, то орган ослабевает.
· Аритмия. У ожиревшего сердца происходит сбой ритма работы, что выражается в появлении тахикардии и развитии других серьёзных патологий.
· Очень часто при ожирении растёт артериальное давление, причём до очень больших значений.Гипертония сама вызывает вторичные патологические процессы, повреждающие другие органы и системы, например, ЦНС.
Порой люди жалуются, что у них болит в одном месте какая-то точка над сердцем и полагают, что болит именно сердце. А реально это может оказаться признаком проблем в совсем другой системе: от пищеварительной до мочеполовой. Если человек почувствует любой дискомфорт, то ему следует, не откладывая, обратиться к врачу, который назначит необходимые исследования.
Как ожирение влияет на сердце?
Если вы хотите узнать, как ожирение влияет на сердце, и до сих пор надеетесь, что ничего патологически плохого в этом состоянии нет, то вы глубоко ошибаетесь. Ожирение – это всегда плохо.
Что такое ожирение? Причины возникновения, диагностику и методы лечения разберем в статье доктора Белодедова А. С., диетолога со стажем в 8 лет.
Над статьей доктора Белодедова А. С. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Ожирение — это хроническое заболевание, которое характеризуется патологическим увеличением массы тела за счет жировой ткани.
Распространённость
Согласно данным ВОЗ, в 2009 г. в мире около 2,1 миллиарда человек имели избыточную массу тела или ожирение, при этом в России среди людей с таким диагнозом 51,7% женщин и 46,5% мужчин. К 2016 году это показатель вырос и уже составляет 57% (а это более 82 млн человек!).
По данным 2017 г., у каждого второго взрослого и каждого шестого ребенка есть избыточный вес или ожирение. По уровню ожирения лидируют США — 38,2% населения имеют этот диагноз; ниже всех этот показатель в Японии — 3,7 %. Согласно проведенному исследованию, женщины с более низким уровнем образования в 2-3 раза чаще страдают ожирением по сравнению с более образованными представительницами слабого пола. [1]
Причины ожирения у взрослых
По этиологии различают:
Причины ожирения у детей
Ожирение у детей развивается при генетической предрасположенности в сочетании с перинатальными, экологическими, психосоциальными и диетическими факторами. Однако основная причина ожирения заключается в том, что ребёнок потребляет больше калорий, чем затрачивает энергии. Подробнее о причинах, симптомах, диагностике и лечении можно прочитать в отдельной статье.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ожирения
Основная жалоба пациентов – на лишний вес.
Среди других жалоб: [3]
- одышка при физической нагрузке;
- повышение артериального давления;
- сухость во рту;
- нарушение менструального цикла у женщин;
- громкий храп во сне;
- повышенная дневная сонливость;
- боли в суставах;
- снижение потенции у мужчин и др.
Патогенез ожирения
Классификация и стадии развития ожирения
Что такое избыточный вес
Термин "избыточный вес" означает, что масса тела превышает ту, которая считается нормальной для определённого роста и возраста.
Сегодня используется принятая ВОЗ классификация, которая рассчитывается согласно Индексу Массы Тела (ИМТ) (вес в кг/рост м 2 ). Согласно этой классификации, нормальной массе тела соответствует ИМТ 18,5–24,9; избыточной — ИМТ 25–29,9; ожирению 1 степени соответствует ИМТ 30-34,9; ожирению 2 степени соответствует ИМТ 35-39,9; ожирение 3 степени (морбидное) – при ИМТ выше 40 .
Индекс массы тела (ИМТ):

Виды ожирения по происхождению:
- -простое (алиментарное, конституционально-экзогенное, идиопатическое) — ожирение, связанное
- с избыточным поступлением калорий в условиях гиподинамии и наследственной
- предрасположенности;
- -гипоталамическое — ожирение, связанное с наличием и лечением опухолей
- гипоталамуса и ствола мозга, лучевой терапией опухолей головного мозга и
- гемобластозов, травмой черепа или инсультом;
- -ожирение при нейроэндокринных заболеваниях (гиперкортицизме, гипотиреозе и
- др.);
- -ожирение ятрогенное (вызванное длительным приемом глюкокортикоидов,
- антидепрессантов и других препаратов);
- -моногенное ожирение — вследствие мутаций генов лептина, рецептора лептина,
- рецепторов меланокортинов 3-го и 4-го типа, проопиомеланокортина,
- проконвертазы 1-го типа, рецептора нейротрофического фактора — тропомиозин-
- связанной киназы B);
- -синдромальное ожирение (при хромосомных нарушениях, заболеваний
- вследствие геномного импринтинга, других генетических синдромах — Прадера—
- Вилли, хрупкой X-хромосомы, Альстрема, Кохена, Дауна, при
- псевдогипопаратиреозе и др.
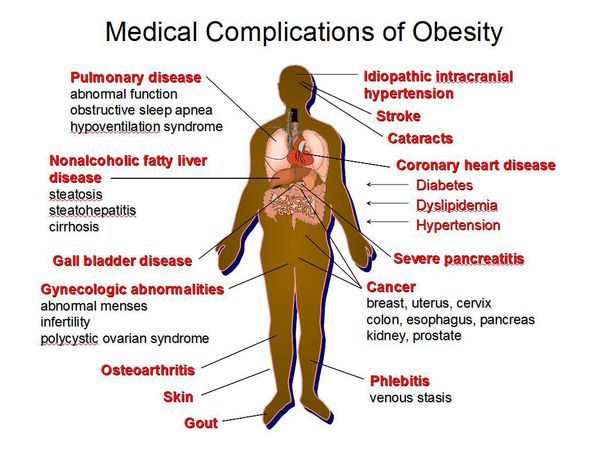
Осложнения ожирения
Ожирение является одним из существенных факторов, которые способствуют развитию метаболического синдрома. Его признаки:
- висцеральное ожирение;
- нарушения углеводного и липидного обмена;
- артериальная гипертензия.
Метаболический синдром часто сопровождается:
- сердечно-сосудистыми заболеваниями;
- сахарным диабетом;
- неалкогольной жировой болезнью печени (НАЖБП);
- желчнокаменной болезнью;
- синдромом поликистозных яичников;
- синдромом обструктивного апноэ сна;
- заболеваниями суставов (остеоартроз, подагра);
- повышением риска развития онкологических заболеваний (например, исследования выявили связь метаболического синдрома и инсулинорезистентности с раком предстательной железы). [7][8]
Неалкогольная Жировая Болезнь Печени (НЖБП) — одно из наиболее распространенных заболеваний печени, тесно ассоциированное с инсулинорезистентностью и метаболическим синдромом. [9] Именно у лиц с метаболическим синдромом отмечается максимальный риск развития НЖБП. По данным различных исследований, частота НЖБП у больных сахарным диабетом 2 типа и ожирением составляет от 70 до 100%. Инсулинорезистентность приводит к тому, что в печени накапливаются триглицериды и формируется жировой гепатоз, который (при отсутствии лечения) постепенно прогрессирует в фиброз, а затем и в цирроз печени. [10] На стадии стеатоза заболевание протекает бессимптомно, на стадии стеатогепатита наблюдается повышение печеночных ферментов. Стеатоз и фиброз являются обратимыми стадиями заболевания печени, поэтому крайне важно выявлять заболевание на ранней стадии, с целью предотвращения развития необратимого состояния — цирроза печени.
У пациентов с ожирением нередко наблюдается синдром обструктивного апноэ сна (СОАС) — заболевание, при котором происходит частичное или полное спадение дыхательных путей во сне. Характеризуется громким храпом во сне, эпизодами остановки дыхания во сне, выраженной дневной сонливостью. Данное состояние нарушает процесс сна, приводит к появлению усталости, выраженной дневной сонливости, проблемам с памятью, снижению работоспособности (засыпание на рабочем месте), повышает риск сердечно-сосудистых осложнений, а также ввиду низкого насыщения крови кислородом замедляет обмен веществ и мешает снизить вес пациенту с ожирением. Скрининговый метод диагностики СОАС — ночная пульсоксиметрия (неинвазивный метод измерения % насыщения крови кислородом). При наличии значительного снижения сатурации крови кислородом по данным пульсоксиметрии показано проведение полисомнографии. [11] С помощью этого метода осуществляется непрерывная регистрация различных физиологических сигналов тела человека: электрическая активность мозга, деятельность сердца, характер дыхания (наличие или отсутствие эпизодов остановки дыхания), степень насыщения крови кислородом.
Диагностика ожирения
К какому врачу обратиться
Лечением ожирения занимается врач-диетолог — специалист, окончивший медицинский вуз и получивший дополнительное образование по диетологии.
Диагностика ожирения основывается на подсчете ИМТ для определения степени выраженности ожирения. Кроме того, рекомендуется проводить биоимпедансный анализ состава тела, чтобы исключить ожирение при нормальной массе тела и саркопеническое ожирение. Далее нужно исключить вторичные формы ожирения и выявить ассоциированные с ожирением заболевания (синдром обструктивного апноэ сна, сахарный диабет, неалкогольная жировая болезнь печени и др.).
Комплексное обследование при ожирении должно включать:
- антропометрию;
- исследование состава тела;
- измерение артериального давления;
- ЭКГ;
- УЗИ органов брюшной полости;
- исследование крови на глюкозу, липидный спектр (холестерин, ЛПВП, ЛПНП, триглицериды), печеночные показатели (АЛТ, АСТ, билирубин, ЩФ);
- другие исследования — анализ мочевой кислоты, проведение глюкозотолерантного теста, скрининг на СОАС (ночная пульсоксиметрия).
Анализ композиции тела
Состояние, когда при нормальном ИМТ снижается мышечная масса и увеличивается жировая, называют саркопеническим ожирением. Выявить такое состояние позволяет биоимпедансометрия — определение состава, или композиции тела. Методика основана на различной электропроводности тканей организма: жировая ткань хуже проводит импульсы электрического тока, чем вода, мышцы и органы.
Лечение ожирения
Диета
Лечение должно быть направлено в основном на коррекцию питания:
- питание с физиологической квотой белка и повышенным содержанием пищевых волокон;
- исключение легкоусваиваемых углеводов;
- ограничение общих углеводов и животного жира;
- обогащение рациона омега-3 жирными кислотами.
Физическая активность
При ожирении важно повысить физическую активность преимущественно за счет аэробных физических нагрузок. Рекомендовано проходить в умеренно-быстром темпе не менее 10 тысяч шагов в день.
Лекарственные препараты
Для лечения ожирения применяют:
-
— препарат с двойным действием: он ускоряет насыщение, снижая количество потребляемой пищи, и увеличивает энергозатраты организма, что в совокупности приводит к отрицательному балансу энергии. Имеет много побочных эффектов и противопоказаний (например, артериальная гипертензия). — усиливает чувство наполнения желудка и насыщения, одновременно ослабляя ощущение голода и уменьшая объём принимаемой пищи. Позитивно влияет на гликемический профиль и улучшает углеводный обмен. — препарат периферического действия, оказывающий терапевтический эффект в пределах ЖКТ. Препятствует расщеплению и последующему всасыванию жиров, поступающих с пищей, создавая тем самым дефицит энергии, что приводит к снижению массы тела. Независимо от степени снижения веса, снижает уровень холестерина в крови. Разрешён для лечения ожирения у детей.
Поведенческие вмешательства
Если имеются нарушения пищевого поведения, для эффективного снижения веса важно ведение пациента совместно с психологом/психотерапевтом. И только если консервативное лечение ожирения оказалось неэффективным, а также при тяжелой степени ожирения пациенту показана бариатрическая хирургия.
Хирургическое лечение
Виды операций при ожирении:
- эндоскопическая установка внутрижелудочных баллонов.
- шунтирующие операции на тонкой кишке;
- операции, связанные с уменьшением объема желудочного резервуара;
- комбинированные вмешательства (желудочное, билиопанкреатическое шунтирование).
Уже создан внутрижелудочный баллон, не требующий хирургического вмешательства или эндоскопической установки. Баллон от компании Allurion сжат в небольшую капсулу, которая соединена с тонким катетером. После проглатывания баллон наполняется 550 мл жидкости через катетер, что создаёт ощущение сытости. Процедура длится 20 минут. Через четыре месяца баллон самостоятельно опорожняется через клапан, после чего выходит с калом. Метод протестировали более чем на 2 тыс. пациентов, они потеряли примерно 12 % веса [13] . В России такая процедура пока не доступна.
Лечение ожирения у пожилых пациентов
Важно сформировать здоровые привычки в питании и увеличить двигательную активность. Также следует нормализовать артериальное давление, уровень глюкозы и холестерина крови, уровень печеночных трансаминаз, предупредить развитие сердечно-сосудистых осложнений, сахарного диабета 2 типа и его осложнений, цирроза печени на фоне НЖБП.
Прогноз. Профилактика
Профилактика направлена на нормализацию образа жизни: регулярная физическая активность, ограничение в рационе продуктов, богатых насыщенными жирами и рафинированными углеводами (кондитерские и колбасные изделия, лапша быстрого приготовления, дешевые полуфабрикаты и пр.), употребление достаточного количества овощей и фруктов (не менее 400 г. в день), включение в рацион зерновых продуктов (круп, хлеба грубого помола, макарон из твердых сортов пшеницы), употребление в пищу достаточного количества белка (за счет нежирных сортов мяса и птицы, рыбы, морепродуктов, яиц, творога, молочных продуктов), соблюдение режима труда и отдыха.
Двойное бремя неполноценного питания: ожирение и истощение
Проблемы неполноценного питания и ожирения часто возникают одновременно. Это происходит, если люди питаются продуктами с высокой энергетической плотностью, повышенным содержанием жиров, соли и сахара. Такое питание, как правило, дешевле, но у него низкая пищевая ценность. В сочетании с невысоким уровнем физической активности оно приводит к распространению ожирения.
Чтобы уменьшить масштаб проблемы избыточного веса и ожирения обществу следует:
Читайте также:

