Сестринский процесс при остеоартрозе кратко
Обновлено: 05.07.2024
Клинические рекомендации "Остеоартрит" прошли общественную экспертизу, согласованны и утверждены 5 октября 2013 г., на заседании Пленума правления АРР, проведенного совместно с профильной комиссией МЗ РФ по специальности "ревматология". (Президент АРР, академик РАН - Е.Л.Насонов)
ОА - гетерогеннаягруппа заболеваний различной этиологии со сходными биологическими, морфологическими, клиническими проявлениями и исходом, в основе которых лежит поражение всех компонентов сустава, в первую очередь хряща, а также субхондральной кости, синовиальной оболочки, связок, капсулы, околосуставных мышц.
МКБ-10: М15–М19 Артрозы
Аббревиатура: ОА - остеоартроз
Классификация
Выделяют две основные формы остеоартроза: первичный (идиопатический) и вторичный, возникающий на фоне различных заболеваний.
| Первичный (идиопатический) | Локализованный (поражение менее 3 суставов) - Суставы кистей - Суставы стоп - Коленные суставы - Тазобедренные суставы - Позвоночник - Другие суставы Генерализованный (поражение 3 групп суставов и более) - Эрозивный |
| Вторичный | - Посттравматический - Врождённые, приобретённые, эндемические заболевания (болезнь Пертеса, синдром гипермобильности и др.) |
Диагностика
Диагностика
Диагноз ОА устанавливается на основании жалоб и анамнестических данных больного, клинико-инструментального исследования и исключения других заболеваний. Важным фактором диагностики является тщательный сбор анамнеза, позволяющий выделить определенные причины (факторы риска) развития ОА.
Факторы риска, связанные с развитием ОА
| Факторы | Описание |
| Системные | Возраст |
| Пол | |
| Раса | |
| Гормональный статус | |
| Генетические факторы | |
| Минеральная плотность кости | |
| Витамин Д | |
| Локальные | Предшествующее повреждение сустава |
| Слабость мышц | |
| Неправильная ось сустава | |
| Гипермобильность | |
| Внешние факторы | Ожирение |
| Избыточная нагрузка суставов | |
| Спортивная физическая нагрузка | |
| Профессиональные факторы |
Клиническая картина
Чаще в процесс вовлекаются суставы, подвергающиеся большой нагрузке (коленные, тазобедренные), мелкие суставы кистей (дистальные и проксимальные межфаланговые суставы, первый пястно-запястный сустав) и позвоночник. Большое значение имеет поражение тазобедренных и коленных суставов, являющееся основной причиной снижения качества жизни и инвалидизации больных, страдающих ОА.
Клиническая картина ОА включает три основных симптома: боль, крепитацию и увеличение объёмов суставов.
Ведущий клинический признак ОА - боль в суставах, продолжающаяся большинство дней предыдущего месяца. Причины суставных болей многочисленны. Они не связаны с поражением собственно хряща (он лишён нервных окончаний), а определяются изменениями в:
- субхондральной кости – усиление костной резорбции на ранних стадиях заболевания, отек костного мозга, рост остеофитов;
- синовиальной оболочке, связанными с воспалением;
- околосуставных тканях - повреждение связок, мышечный спазм, бурсит, растяжение капсулы сустава;
- психоэмоциональной сфере и др.
В отличие от воспалительных заболеваний суставов внесуставные проявления при ОА не наблюдают.
Лабораторные исследования
Патогномоничных для ОА лабораторных признаков не существует. Тем не менее, лабораторные исследования следует проводить в целях:
- Дифференциального диагноза (при ОА отсутствуют воспалительные изменения в клиническом анализе крови, не обнаруживают РФ, концентрация мочевой кислоты в сыворотке крови соответствует норме).
- Перед началом лечения (общий анализ крови и мочи, креатинин сыворотки крови, сывороточные трансаминазы) с целью выявления возможных противопоказаний для назначения ЛС.
- Для выявления воспаления необходимо исследовать СОЭ и С-реактивный протеин. Умеренное повышение характерно для вторичного синовита на фоне ОА. Выраженное повышение свидетельствует о другом заболевании.
- Исследование синовиальной жидкости следует проводить только при наличии синовита в целях дифференциального диагноза. Для ОА характерен невоспалительный характер синовиальной жидкости: прозрачная или слегка мутная, вязкая, с концентрацией лейкоцитов менее 2000/мм3.
Инструментальные исследования
Рентгенологическое исследование — наиболее достоверный метод диагностики ОА, который выявляет сужение суставной щели, краевые остеофиты и заострение мыщелков большеберцовой кости, субхондральный склероз.
При подозрении на ОА коленных суставов рентгеновский снимок делается в передне-задней и боковой проекциях в положении стоя, для исследования пателло-феморального сустава – снимок в боковой проекции при сгибании (В).
При подозрении на ОА тазобедренного сустава необходимо проводить рентгенологическое исследование костей таза с захватом обоих тазобедренных суставов (уровень С).
Классификация рентгенологических изменений при остеоартрите Келлгрена и Лоуренса (1957)
0 | Изменения отсутствуют |
| I | Сомнительные рентгенологические признаки |
| II | Минимальные изменения (небольшое сужение суставной щели, единичные остеофиты) |
| III | Умеренные проявления (умеренное сужение суставной щели, множественные остеофиты) |
| IV | Выраженные изменения (суставная щель почти не прослеживается, выявляются грубые остеофиты) |
Не редко рентгенологические признаки не коррелируют с клинической симптоматикой ОА и чаще только более выраженные рентгенологические изменения сопровождаются клиническими симптомами, поэтому в условиях первичной медицинской помощи пожилым больным с болью в колене при назначении лечения по поводу ОА рентгенологического подтверждения диагноза не требуется (С).
Показания к проведению рентгенографического исследования коленных суставов при первом обращении пациента
‒ Молодой возраст
‒ Травма, предшествовавшая появлению боли в суставе (для исключения перелома)
‒ Значительный выпот с выраженной дефигурацией сустава, особенно при поражении одного сустава
‒ Выраженное уменьшение объема движений в суставе
‒ Интенсивная боль в суставе, даже в случае, если диагноз ОА ранее был установлен
‒ Планируемая консультация ортопеда
‒ Неэффективность адекватной консервативной терапии
Повторное рентгенологическое исследование суставов при ОА должно использоваться только в клинических целях. Повторное рентгенологическое исследование суставов при ОА проводится при подозрении на присоединение новой патологии или планируемое хирургическое вмешательство на суставе(при направлении на консультацию к ортопеду).
Диагностические критерии
Таблица . Классификационные критерии остеоартроза (Альтман и др., 1991)
| Клинические | Клинические, лабораторные, рентгенологические |
| Коленные суставы | |
| 1. Боль | 1. Боль |
| и | и |
| 2а. Крепитация | 2. Остеофиты |
| 2б. Утренняя скованность | или |
| 2в. Возраст | 3а. Синовиальная жидкость, характерная для ОА (или возраст |
| или | |
| 3а. Крепитация | 3б. Утренняя скованность |
| 3б. Утренняя скованность | 3в. Крепитация |
| 3в. Костные разрастания | |
| или | |
| 4а. Отсутствие крепитации | |
| 4б. Костные разрастания | |
| Чувствительность 89% | Чувствительность 94% |
| Специфичность 88% | Специфичность 88% |
| Тазобедренные суставы | |
| 1. Боль | 1. Боль |
| и | и не менее 2-х из 3 критериев |
| 2а. Внутренняя ротация | 2а. СОЭ |
| 2б. СОЭ 115°) | 2б. Остеофиты |
| или | 2в. Сужение суставной щели |
| 3а. Внутренняя ротация 50 лет 3г. Боль при внутренней ротации | |
| Чувствительность 86% | Чувствительность 89% |
| Специфичность 75% | Специфичность 91% |
| Суставы кистей | |
| 1. Боль продолжительная или скованность 2. Костные разрастания 2-х и более суставов из 10 оцениваемых* 3. Менее 2 припухших пястно-фаланговых суставов 4а. Костные разрастания, включающие 2 и более дистальных межфаланговых сустава** (2-й и 3-й дистальные межфаланговые суставы могут приниматься во внимание в двух критериях: 2 и 4а) | |
| или | |
| 4б. Деформация одного и более суставов из 10 оцениваемых* | |
| Чувствительность 93% Специфичность 91% | |
Примечания. * — 2-й и 3-й дистальные межфаланговые суставы; 2-й и 3-й проксимальные межфаланговые суставы; 1-й запястно-пястный сустав обеих кистей. ** — 2-й и 3-й дистальные межфаланговые суставы могут приниматься во внимание в двух критериях: 2 и 4а
Дифференциальный диагноз
Диагностика ОА с учётом диагностических критериев трудностей не вызывает. Тем не менее, каждую клиническую ситуацию необходимо проанализировать с точки зрения возможности вторичного происхождения ОА.
Заболевания, с которыми необходимо проводить дифференциальную диагностику ОА
| Анкилозирующий спондилоартрит | Псевдоподагра |
| Реактивный артрит | Псориатический артрит |
| Подагра | Ревматоидный артрит |
| Инфекционный артрит | Фибромиалгия |
| Ревматическая полимиалгия | Диабетическая артропатия |
| Посттравматический синовит | Паранеопластическая артропатия |
| Врождённая гипоплазия головки бедра |
Лечение
Лечение ОА
Цели лечения
· Обеспечить понимание больным своего заболевания и умение управлять им: изменение образа жизни, применение физических упражнений, поддерживающих функцию суставов, защита суставов
· Улучшить функциональное состояние суставов и предотвратить развитие деформации суставов и инвалидизации больного
· Улучшить качество жизни больных
· Предотвратить дальнейшее разрушение суставного хряща
· Избежать побочных эффектов фармакотерапии и обострения сопутствующих заболеваний
При лечении ОА надо учитывать
· Факторы риска ОА
· Интенсивность боли и степень нарушения функций сустава
· Локализацию и выраженность структурных нарушений
· Пожелания и ожидания больного
Лечение ОА должно быть комплексным и включать нефармакологические, фармакологические и хирургические методы.
Нефармакологические методы
Физические упражнения при ОА снижают боль и сохраняют функцию суставов , особенно при сочетании с образовательными программами. Упражнения для укрепления силы четырёхглавой мышцы бедра достоверно уменьшают боль и сопоставимы по эффективности с НПВП. При ОА тазобедренных суставов силовые физические упражнения (изометрические, упражнения с противодействием) уменьшают боль в суставах. Необходимо учитывать противопоказания для занятий лечебной физкультурой у больных ОА, как абсолютные (неконтролируемая аритмия, блокада 3 степени, недавние изменения на ЭКГ, нестабильная стенокардия), так и относительные (кардиомиопатия, пороки сердца, плохо контролируемая артериальная гипертензия).
При ОА коленных суставов необходимы регулярные физические упражнения для укрепления силы четырехглавой мышцы бедра и увеличения объема движений, аэробные нагрузки (А). При ОА тазобедренных суставов тоже требуется выполнение лечебной физкультуры, особенно силовых упражнений (С).
Медикаментозное лечение
Симптоматические лекарственные средства быстрого действия
| Результаты исследований | Рекомендации | |
| Анальгетики | Парацетамол показан при слабых или умеренных болях при ОА без признаков воспаления. В дозе 3,0 г/сут. доказана безопасность применения парацетамола при ОА в течение 2 лет. Высокие дозы сопровождаются развитием осложнений со стороны ЖКТ, почек и вызывают повышение артериального давления у мужчин и женщин. Препарат не следует назначать больным с поражениями печени и хроническим алкоголизмом. | При слабых или умеренных болях в суставах применяется парацетамол в минимальной эффективной дозе, но не выше 3,0 г/сут. (максимальная разовая доза должна не превышать 350 мг) (А). Парацетамол можно применять длительно (А). |
| Нестероидные противовоспалительные препараты | Применяют только в период усиления болей, для купирования болей назначаются минимальные эффективные дозы и по возможности не длительно. Больные должны быть детально информированы о достоинствах и недостатках НПВП, включая безрецептурные препараты. Все НПВП в эквивалентных дозах обладают сходной эффективностью, выбор НПВП определяется прежде всего его безопасностью в конкретных клинических условиях. Осложнения со стороны ЖКТ — одни из наиболее серьёзных побочных эффектов НПВП. Относительный риск их возникновения варьирует у различных НПВП и дозозависим. Наименьшим риском развития желудочно-кишечного кровотечения обладают селективные ингибиторы ЦОГ2. Их следует назначать при наличии следующих факторов риска развития нежелательных явлений: возраст старше 65 лет, наличие в анамнезе язвенной болезни или желудочно-кишечного кровотечения, одновременный приём ГКС или антикоагулянтов, наличии тяжёлых сопутствующих заболеваний. |
Внутрисуставное введение глюкокортикоидов (ГЛК) показано при ОА коленных суставов с симптомами воспаления (А).
Симптоматические лекарственные средства медленного действия
Препараты, содержащие хондроитин сульфат и глюкозамин сульфат рекомендуются при ОА для уменьшения боли, улучшения функции суставов; эффект сохраняется в течение нескольких месяцев после их отмены, хорошо переносятся больными (А).
Производные гиалуроната применяют для внутрисуставного введения при ОА для уменьшения боли (А).
Хирургическое лечение
Уменьшает боль, улучшает двигательную функцию и улучшает качество жизни при ОА тазобедренных суставов. Продолжительность эффекта составляет около 10 лет, частота инфекционных осложнений и повторных операций — 0,2–2,0% ежегодно. Наилучшие результаты эндопротезирования отмечены у больных в возрасте 45–75 лет, с массой тела
Эндопротезирование коленных суставов приводит к уменьшению боли и улучшению двигательной функции.
Показано при ОА с выраженным болевым синдромом, не поддающимся консервативному лечению, при наличии серьёзного нарушения функций сустава (до развития значительных деформаций, нестабильности сустава, контрактур и мышечной атрофии) (А).
Алгоритм ведения больных ОА коленных и тазобедренных суставов
Предложенную схему лечения безусловно нельзя рассматривать как единственно возможную. Лечение больных должно быть подобрано индивидуально и, как подчеркивалось выше, с учетом не только характеристик пораженного сустава, но и особенностей самого больного.
Информация
Источники и литература
- Федеральные клинические рекомендации по ревматологии 2013 г. с дополнениями от 2016 г.
Информация
Методология
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются систематические обзоры в последней доступной версии The Cochrane Library, базы данных Medline (систематические обзоры (мета-анализы), рандомизированные клинические испытания, когортные исследования или исследования случай-контроль, статьи обзорного характера. Глубина поиска 10 лет.
Методы, использованные для оценки качества и силы доказательств
· Конценсус экспертов
· Оценка значимости в соответствии с рейтинговой схемой
Уровни доказательности, принятые при разработке данных рекомендаций
| A | · высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью систематической ошибки, результаты которого могут быть распространены на соответствующую российскую популяцию. |
| B | · высококачественный (++) обзор или систематический обзор когортных исследований или исследований случай-контроль или · высококачественное (++) когортное исследование или исследование случай контроль с очень низким уровнем систематической ошибки или · РКИ с невысоким (+) риском систематической ошибки, результаты которого могут быть распространены на соответствующую российскую популяцию. |
| C | · когортное исследование или исследование случай контроль или контролируемое исследование без рандомизации с невысоким уровнем систематической ошибки (+), результаты которого могут быть распространены на соответствующую российскую популяцию или · РКИ с очень низким или невысоким (+) риском систематической ошибки, результаты которого не могут быть непосредственно распространены на соответствующую российскую популяцию. |
| D | · описание серии случаев или · неконтролируемое исследование или · мнение экспертов |
Индикаторы доброкачественной практики (Good Practice Points – GPPs)
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций
Экономический анализ:
Экономический анализ не проводился и публикации по фармакоэкономике не анализировались
Метод валидизации рекомендаций:
· Внешняя экспертная оценка
· Внутренняя экспертная оценка
Деформирующий остеоартроз – хроническое дегенеративное заболевание суставов, приводящее к их деформации.
Этиология
Чрезмерная физическая нагрузка на суставной хрящ, наследственная предрасположенность.
Предрасполагающие факторы: несбалансированность питания, профессиональные вредности и другие интоксикации, злоупотребление алкоголем, перенесенные вирусные инфекции, избыточная масса тела, эндокринные заболевания, другие заболевания опорно-двигательного аппарата (плоскостопие, сколиоз), перенесенные травмы суставов.
Клинические проявления
Боль в суставах, появляющаяся и усиливающаяся при нагрузке, уменьшающаяся и исчезающая ночью, в состоянии покоя.
Характерны суставные боли, которые возникают в начале движения, а затем исчезают.
Хруст при движениях в суставах. Деформация (изменение конфигурации) сустава.
Осложнения
Вторичный синовит, гемартрозы, остеонекрозы.
Диагностика
2. Биохимический анализ крови.
3. Рентгенография суставов.
4. Биопсия синовиальной оболочки, исследование синовиальной жидкости.
Чаще деформирующим остеоартрозом болеют женщины старше 50 лет. При данном патологическом состоянии обычно поражаются тазобедренные суставы, реже – коленные, локтевые, плечевые, мелкие суставы кисти
Лечение
1. Лечебный режим.
2. Рациональное питание.
3. Медикаментозная терапия: хондропротекторы, ингибиторы протеолитических ферментов, метаболическая терапия, нестероидные противовоспалительные препараты, поливитамины, антиоксиданты.
6. Хирургическое лечение (ортопедическое).
7. Санаторно-курортное лечение.
Профилактика
1. Нормализация массы тела.
2. Активный образ жизни.
3. Своевременное лечение травм и заболеваний суставов.
Сестринский уход
1. Так как основным этиологическим фактором в развитии заболевания является чрезмерная нагрузка на суставы, то один из компонентов лечения является разгрузка пораженных суставов. Больному противопоказаны продолжительная ходьба, подъемы и спуски по лестницам, длительное пребывание на ногах, ношение тяжестей. При ходьбе больной должен пользоваться палкой для опоры или костылями, отдыхать каждые 10 мин. Если работа больного связана с вышеперечисленными нагрузками, ее необходимо сменить.
2. Еще один способ разгрузки суставов – уменьшение массы тела (борьба с ожирением). С этой целью советуют придерживаться стола № 8 (см. Ожирение). Больному необходимо регулярно устраивать разгрузочные дни (творожные, кефирные, яблочные, рисово-компотные, мясные, овощные и т. д.).
3. ЛФК. Назначаются общеукрепляющие упражнения для неповрежденных суставов. Упражнения для пораженного сустава производятся в положении лежа на боку, спине, сидя или занимаются ЛФК в бассейне. Для пораженного сустава показаны маховые упражнения (для увеличения объема движений) и упражнения на сопротивление (для увеличения мышечной силы). Активные упражнения чередуют с упражнениями на расслабление для мышечных групп с повышенным тонусом. Все они должны выполняться систематически (лучше ежедневно). При поражении суставов нижних конечностей и позвоночника рекомендуется дозированная ходьба, при поражении суставов верхних конечностей – легкие виды труда. При всех формах заболевания полезны плавание, велосипедная езда.
4. Лечебный массаж. Проводится расслабляющий массаж для мышц с повышенным тонусом и тонизирующий – для гипотрофированных, ослабленных мышц.
Данный текст является ознакомительным фрагментом.
Продолжение на ЛитРес
Остеоартроз
Остеоартроз Остеоартроз — заболевание, при котором изменения дегенеративного характера возникают в суставном хряще. В отличие от артрита воспаление в суставе бывает непостоянным и маловы-раженным. Выделяют первичный и вторичный остеоартроз (при дисплазии суставов и
Первичный деформирующий остеоартроз
Первичный деформирующий остеоартроз Это заболевание относится к группе обменно-дистрофических поражений суставов. В его основе лежит дегенерация и деструкция суставного хряща, функция которого в определенной мере зависит от состояния желез внутренней секреции.
Деформирующий остеоартроз
Деформирующий остеоартроз Деформирующий остеоартроз — хроническое дегенеративное заболевание суставов, приводящее к их деформации.ЭтиологияЧрезмерная физическая нагрузка на суставной хрящ, наследственная предрасположенность.Предрасполагающие факторы:
Остеоартроз
Остеоартроз Остеоартроз – это хронические медленно прогрессирующие деструктивно-дегенеративные изменения в суставах. Проще их можно определить как износ суставов. За долгие годы хрящи на суставных поверхностях костей истираются. В норме они предназначены для
Остеоартроз деформирующий
Остеоартроз деформирующий Заболевание суставов конечностей, в основе которого лежат дистрофические изменения хрящевого покрова с его постепенным разрушением и развитием деформации сустава. Остеоартроз – хроническое прогрессирующее заболевание суставов,
Автор: Шахмарданова Мая Юзбековна
Должность: преподаватель терапии
Учебное заведение: ГБПОУ РД "ДБМК" имени Р.П.Аскерханова
Населённый пункт: Республика Дагестан г.Махачкала
Наименование материала: методическая разработка теоретического занятия
Тема: "Сестринский процесс при ревматоидном артрите и деформирующем артрозе"
Раздел: среднее профессиональное
В методической разработке «Сестринский процесс при ревматоидном
различных методов оценки и закрепления знаний обучающихся по теме
Методическая разработка может быть использована для проведения
Автор – составитель: М.Ю.Шахмарданова
Рассмотрено и утверждено на
заседании цикловой методической
1. Пояснительная записка.
2. Основная часть. 5
2.1. Технологическая карта учебного занятия. 5
2.2. Содержание теоретического материала. 8
2.3. Дидактический материал.
3. Заключительная часть. 17
4. Информационные источники. 26
5. Приложение. 27
Пояснительная записка
Методическая разработка предназначена для проведения теоретического
занятия по теме «Сестринский процесс при ревматоидном артрите (РА) и
РА и ДОА - наиболее распространённые заболевания суставов.
Ревматоидный артрит (РА) – наиболее распространенное среди
хронических полиартритов заболевание, поражающее от 0,6 до 1,3%
населения в различных климатогеографических зонах. Женщины болеют
примерно в 2,5 раза чаще мужчин, преимущественно в возрасте 35–50 лет
В Российской Федерации распространенность ДОА за последние годы
возросла на 48%, а ежегодная первичная заболеваемость – более чем на 20%,
что связано с глобальным старением населения. ДОА встречается у каждого
третьего пациента в возрасте от 45 до 64 лет и у 60–70% – старше 65 лет, при
и женщин составляет 1:3,
тазобедренных суставов – 1:7.
Данная тема входит в Раздел «Сестринский процесс при заболеваниях
Тип занятия: изучение нового материала.
Вид занятия: лекция.
Цели: изучение и первичное закрепление новых знаний.
2.Основная часть
Технологическая карта учебного занятия
ФИО преподавателя,
квалификационная
Шахмарданова Мая Юзбековна
Код, наименование
специальности
34.02.01. Сестринское дело
Учебная дисциплина/МДК
Интегративные связи
Анатомия, физиология, патология, сестринское дело,
хирургия, фармакология, психология.
Методы обследования больных в сестринской
Формируемые компетенции
Уровень освоения
Тема учебного занятия
Сестринский процесс при заболеваниях РА и ДОА
Количество часов
Вид учебного занятия
Тип учебного занятия
Изучение нового материала
Методы обучения
Цели учебного занятия
клинического течения РА и ДОА,
деятельности, развитие логического
мышления, развитие аналитического
ответственности и понимания
социальной значимости своей
Методы контроля
результатов обучения темы
учебного занятия
Фронтальный опрос, тестовый контроль,криптограммы,
Организация
образовательного
пространства учебного
Характеристика этапов
готовность к занятию
проверяют уровень своей
готовности к уроку
Проверка домашнего задания
Проводит фронтальную проверку
домашнего задания с целью
выявления обучающихся, не
выполнивших данный вид работы;
организует повторение базового
задания, задают вопросы,
возникавшие в ходе
знаний, которые уже
которые еще предстоит
Озвучивает важные положения
ранее пройденной темы,
осуществляет постановку учебной
Отвечают на вопросы педагога,
участвуют в процессе
постановки учебной проблемы.
выражать свои мысли и
вопросы для получения
Изучение новых знаний
Излагает новый материал,
организовывает повторение особо
важных моментов для
выравнивания условий восприятия
информации разными группами
Слушают объяснения, задают
Подведение итогов занятия,
Актуализирует внимание на
пройденном материале, задает
вопросы о задачах урока,
побуждает к высказыванию своего
мнения, соотносит достигнутые
результаты с поставленной целью.
Формулируют результат работы
на уроке, называют основные
тезисы усвоенного материала.
2.2. Содержание теоретического материала
Тема: Сестринский процесс при ревматоидном артрите и деформирующем
остеоартрозе
План лекции
- Распространенность заболеваний суставов (РА и ДОА)
- Определение понятий: "РА", "ДОА"
- Причины, факторы риска РА и ДОА
- Клинические проявления РА и ДОА
- Дополнительные методы исследования.
- Принципы лечения, особенности диетотерапии
- Роль медсестры в решении проблем пациента
- Выбор модели сестринского ухода за больными
Ревматоидный артрит
— хроническое заболевание иммунно-воспалительной
природы, приводящее к стойкой деформации пораженных суставов и нарушению их
функциональной способности. Центральное место занимает экссудативное воспаление
синовиальной оболочки суставов — синовит. В дальнейшем воспаленная ткань
приводит к фиброзным изменениям капсулы сустава, суставной его поверхности,
деформации, резкому ограничению подвижности, атрофии мышц, приводящих в
движение сустав, анкилозированию. Заболевание начинается с появления в организме
больных особого белка (ревматоидного фактора), который соединяясь с другими
белками, в виде иммунных комплексов откладывается в суставах, в стенке сосудов
практически всех внутренних органов, вызывая их повреждение.
Причины развития болезни не установлены. Предрасполагающими факторами
являются: холодный влажный климат, инфекция, ангины, ОРВИ, хронический
тонзиллит, вредные привычки, частые переохлаждения.
заболевания (суставная, суставно-висцеральная,
прогрессирующее, без заметного прогрессирования), фазы воспалительного процесса
(обострение, ремиссия), фуннкциональной недостаточности суставов (0 степень —
отсутствует, I степень — профессиональная трудоспособность ограничена, II степень
— профессиональная способность утрачена,
степень—утрата способности к
Характерным признаком ревматоидного артрита является симметричный артрит
мелких суставов кистей и стоп, их отечность, болезненность, снижение мышечной
силы, быстрая утомляемость, слабость, утренняя скованность продолжительностью
более 30 мин. В большинстве случаев сначала поражаются мелкие суставы кисти (про-
ксимальные, пястно-фаланговые). Появляются экссудативные явления в суставах:
припухлость, выпот, повышение температуры, боль, нарушение функции, утренняя
скованность. Затем развиваются пролиферативные изменения сустава: деформации,
контрактуры, подвывихи с гипотрофией мышц и стойким уменьшением подвижности
сустава. Одновременно или несколько позднее появляются (чаще односторонние)
боли в крестцово-подвздошном сочленении, позвоночнике.
сочетаются с минимальной активностью. У пациентов отмечается непродолжительная
утренняя скованность (30—90 мин), маловыраженные экссудативные явления. СОЭ
ускорено до 20 мм в 1 ч, СРБ +; сиаловые кислоты, фибриноген повышены
незначительно. На комплексную терапию ответ хороший.
Наиболее часто встречается медленно-прогрессирующее течение со средней
степенью активности. При таком течении болезни боли в суставах беспокоят не
только при физической нагрузке, но и в покое.
Отмечается скованность в суставах продолжительностью до полудня, мышечная
слабость, выраженное ограничение подвижности суставов из-за болей, стабильные
экссудативные явления (припухлость суставов, повышение температуры). СОЭ
повышено от 25 до 40 мм в 1 ч, СРБ ++, значительно повышено содержание сиаловых
Быстропрогрессирующее течение сочетается с высокой активностью заболевания.
Больных беспокоят сильные боли в покое, выраженная отечность и гиперемия
суставов, скованность по утрам до второй половины дня, отмечаются признаки
активного воспалительного процесса во внутренних органах (плеврита, перикардита,
кардита, нефрита и др.), гипертермия, ускорение СОЭ (превышает 40 мм в 1 ч), лей-
коцитоз, резко положительные биохимические тесты (увеличение содержания
сиаловых кислот, фибриногена, СРБ +++, положительный ревматоидный фактор).
Остеоартроз
(деформирующий остеоартроз) — дегенеративно-дистрофическое
заболевание суставов и позвоночника. Встречается в основном среди лиц старшего
возраста. Женщины заболевают в 2 раза чаще, нежели мужчины. В семьях с
отягощенным анамнезом заболеваемость остеоартрозом в 2 раза выше. Вследствие
обменного или эндокринного дисбаланса возникают нарушения обмена в суставном
хряще, что приводит к избыточной гидратации, нарушению эластичности, упругости и
разрыву эластических волокон, что обусловливает воспаление пораженного хряща,
Клиника.Основными клиническими формами являются коксартроз, гонартроз и
артроз дистальных межфаланговых суставов кистей. Пациентов беспокоит боль в
пораженных суставах механического типа: возникающая при движении, после
состояния покоя, к концу дня или в первой половине ночи, после механической
пораженном суставе. Интенсивность болевого синдрома нарастает к концу дня. Утром
больной чувствует значительное облегчение. Боль в области суставов обусловлена не
столько повреждениями суставных поверхностей хряща, сколько рефлекторным спаз-
мом мышечных групп, прилежащих к суставам, а также вследствие раздражения их
остеофитами (костными разрастаниями). Характерна быстрая утомляемость. При
осмотре выявляется деформация пораженных суставов за счет костных разрастаний.
Сестринский диагноз
боли в суставах; утренняя скованность; деформация
суставов; слабость; дефицит самообслуживания.
Уход и лечение.
Медицинская сестра обеспечивает: выполнение назначенных
врачом двигательного режима и режима питания; своевременный и правильный прием
больными лекарственных препаратов; контроль передач больному продуктов питания;
контроль побочных эффектов лекарственной терапии; контроль АД, ЧДЦ, пульса,
массы тела и величины суточного диуреза; подготовку пациентов к лабораторным и
инструментальным исследованиям (УЗИ, рентгенологическое). Также она проводит:
беседы о значении соблюдения назначенного двигательного режима и диеты в
лечении ревматоидного артрита и остеоартроэа, о пользе правильного приема
лекарственных средств; обучение больных правильному приему лекарственных пре-
ревматоидном артрите
режим назначается свободный. Покой запрещен,
показана максимальная двигательная активность. Только в исключительных случаях,
при выраженном болевом синдроме, на короткий период времени назначается
полупостельный режим. В любом случае нужно обеспечить безопасность пациента от
травм при его передвижении. Объяснить нахождение туалета, обеспечить освещение в
ночное время, сопровождение и транспортировку на исследования.
Назначается диета № 15. При поражении внутренних органов рекомендуется
ограничение жидкости до 1000 мл в сутки (под контролем диуреза) и соли (до 5 г в
сутки). Базисная терапия включат: соли золота, Д-пеницилламин (купренил),
плаквинил, резохин), сульфасалазин, аппликации димексида. Базисные препараты
деформации, вызывают ремиссию. Лечение начинается с приема хинолонов (делагил,
плаквинил по 0,2—0,25 г после ужина в течение 12 месяцев и более). Одновременно
назначается санакризин (миокризил, сальганал, кризанол). Положительный эффект
наступает через 6—8 недель. При проведении лечения базисными препаратами
требуется тщательный контроль за состоянием больных, так как возможны
агранулоцитоз, нефрит, аллергические реакции.
Глюкокортикостероиды (преднизолон, дексаметазон, гидрокортизон, кенолог и др.)
занимают промежуточное место между базисными препаратами и нестероидными
преднизолона (до 15 мг/сут в один прием утром), затем при необходимости дозу
когда за 30—60 мин вводят до 1 г препарата, что требует тщательного наблюдения со
стороны медицинской сестры за пациентом (общее состояние, мониторинг АД, ЧДД,
При выраженных болях в суставах некоторый положительный эффект оказывает
парацетамол (0,5 г) или трамадол (0,05 г), которые назначаются больным по 1 таблетке
гидрокортизона, кеналога, применения радиоактивных препаратов золота строго по
специальным методикам и схемам. Положительное действие при тяжелом течении
болезни оказывают аппликации диметилсульфоксида.
В некоторых случаях могут назначаться иммунодепрессанты — циклоспорин А;
азатиаприн, циклофосфамид, хлорбутин (лейкеран), метатрексат в индивидуальных
Нестероидные противовоспалительные средства (НПВС) обладают одинаковой
активностью и являются симптоматическими средствами в лечении ревматоидного
артрита (снимают или уменьшают боли в суставах, утреннюю скованность). Они не
вызывают ремиссии заболевания. Новые НПВС — кетопрофен, сулиндак, телектин,
пироксикам и др. более эффективно оказывают анальгезирующее действие, быстрее
снимают утреннюю скованность, но не влияют на течение ревматоидного артрита, не
задерживают прогрессирование болезни и деструкцию суставов.
Физиотерапия включает: применение УФО, сероводородных, радоновых ванн,
ультразвука, УВЧ, грязевых аппликаций, парафина, озокерита, фонофореза с
гидрокортизоном; сухого тепла, холода и проводится как дополнительное лечение
после уменьшения местных воспалительных явлений. ЛФК и массаж проводятся на
всех этапах лечения ревматоидного артрита в дополнение базисной терапии.
остеоартрозе
в период обострения необходимо значительно уменьшить
нагрузку на пораженные суставы. Обычно назначается полупостельный режим,
полноценное сбалансированное питание с увеличением потребления молока и
молочных продуктов, овощей, фруктов и ограничением мяса. Два раза в неделю
проводятся разгрузочные дни (овощные, фруктовые).
В лечении остеоартроза большая роль отводится медикаментозной терапии. Врачом
назначаются следующие группы лекарственных препаратов: хондропротективные
вещества (румалон, артепарон, артрон); протвовоспалительные препараты, основное
место среди которых принадлежит НПВС (индометацин, ибупрофен, диклофенак
натрия, вольтарен и др.) и кортикостероидам (гидрокортизон, кеналог). Используется
также внутрисуставное введение антиферментных препаратов (трасилол, контрикал,
которые оказывают выраженное противовоспалительное действие. Также широко
применяется физиотерапия (озокеритовые, грязевые, парафиновые аппликации,
магнитотерапия, электрофорез, лазерное излучение, фонофорез, мазевые растирания,
компрессы), ЛФК. В тяжелых случаях проводится эндопротезирование тазобедрен-
ного сустава, оперативное лечение поражений позвоночника.
Сестринские вмешательства
1. Обеспечить психический и физический покой, диету № 15
2.Придать удобное положение, положить подушки и валики под пораженные суставы
3. Обеспечить проведение гигиенических мероприятий
4. Поставить согревающие компрессы
5. Обеспечить проведение ЛФК
6. Контроль режима физической активности
7. Обеспечить диету, богатую витамином С (овощи, фрукты, соки) , ограничить прием
8. Своевременно и правильно выполнять назначения врача
9. Обеспечить контроль побочных эффектов лекарственной терапии
10. Обеспечить контроль общего состояния пациентки, ЧДД, АД, пульса
11. Обеспечить подготовку к дополнительным исследованиям.
2.3. Дидактический материал
Вопросы для фронтального опроса по теме: «Сестринский процесс при
Клиника острых лейкозов.
Показатели клинического анализа крови при острых лейкозах.
Клинические проявления хронических лейкозов.
Клинический анализ крови при хронических лейкозах.
Сестринские диагнозы при лейкозах
Принципы лечения хронических лейкозов.
Роль медсестры в оказании паллиативной помощи больным.
1. Лейкоз — злокачественное заболевание крови, в основе которого лежит первичное
опухолевое перерождение паренхиматозных элементов костного мозга с гиперплазией
кроветворной ткани и образованием очагов патологического кроветворения в других
2. Причины лейкоза - нарушения в хромосомах наследственного или мутагенного
характера (радиация, химические факторы, вирусы и др.), которые и приводят к
3. Различают лейкозы острые и хронические. При остром в периферической крови
находятся в основном бластные, самые незрелые клетки крови (гемоцитобласт,
эритробласт, лимфобласт) и в малом количестве зрелые форменные элементы
(лимфоциты, моноциты, эозинофилы, сегментоядерные нейтрофилы) при отсутствии
промежуточных элементов (пролимфоцит, промиелоцит и т. д.). При хроническом - в
периферической крови в основном содержатся промежуточные и зрелые формы, а
бластные элементы — единичные.
Клиника острого лейкоза
Жалобы на прогрессивно нарастающую слабость,
высокую лихорадку, ознобы, потливость, головокружение, боли в костях, суставах,
мышцах, анорексию, кровоточивость десен, кровотечения из носа, половых органов у
женщин, желудочные, пищеводные, кишечные, боли во рту, горле. Кожа и слизистые
Что такое остеоартроз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Фомичев А. А., ортопеда со стажем в 9 лет.
Над статьей доктора Фомичев А. А. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Остеоартроз (артроз) — заболевание суставов, характеризующееся дегенеративным изменением покрывающего кость хряща, проще говоря, его разрушением.
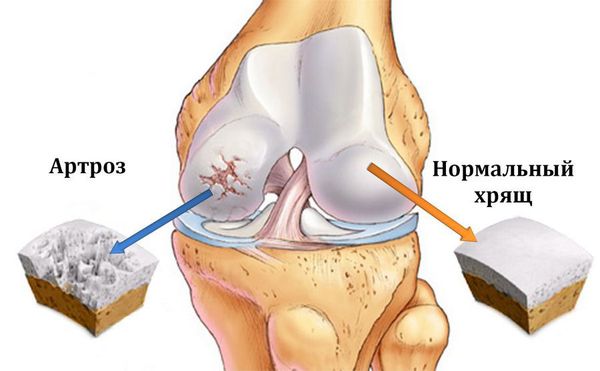
Подавляющее число поражаемых суставов — это коленный, тазобедренный, плечевой и первый плюсне-фаланговый. Поражение других суставов встречается намного реже и часто является вторичным. Остеоартроз поражает 12% трудоспособного населения только европейской части Российской Федерации, причем в последние годы вызванная им нетрудоспособность выросла в 2 раза. [1]
Артрит и артроз: в чём разница
Различий нет, и то и другое название корректное. В зарубежных руководствах болезнь называют остеоартритом (ОА).
Причины артроза
Как и у любого заболевания, у остеоартроза также имеются факторы риска его развития, которые и сегодня активно изучаются, и список ежегодно расширяется. [5]
Основными факторами риска артроза принято считать:
- нарушения обмена веществ;
- повышенный вес тела;
- неполноценное и нерегулярное питание;
- артрит (воспалительный процесс в суставе);
- очаги хронической инфекции или воспаления (например, хронический тонзиллит).
- варикозное расширение вен нижних конечностей.
Артроз у детей
У детей заболевание встречается редко. В основном оно возникает при тяжёлых остеохондропатиях, например при болезни Пертеса, и протекает с сильной болью. Тактика лечения такая же, как у взрослых, но с акцентом на органосохраняющую хирургию.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы остеоартроза
Общие симптомы артроза включают:
Суставные боли при артрозе редко бывают острыми, чаще ноющего или тупого характера, как правило, прекращающиеся во время покоя. Симптомы часто носят волнообразный характер, могут возникать и прекращаться без попыток лечения. Они могут быть незначительными, умеренными или тяжелыми. Жалобы при остеоартрозе могут оставаться примерно одинаковыми в течение многих лет, но со временем прогрессируют, и состояние ухудшается. Незначительные и умеренные симптомы возможно контролировать на одном уровне, а вот тяжелое течение заболевания может привести к хронической боли, неспособности выполнять ежедневные бытовые действия, что влечет за собой и потерю трудоспособности, вплоть до инвалидизации.
Патогенез остеоартроза
Классификация и стадии развития остеоартроза
Разделяют заболевание на 2 большие группы: первичный (или идиопатический) и вторичный.
Первичная и вторичная форма артроза
Первая группа развивается в результате либо неясной причины, либо в результате возрастных изменений. Вторая характеризуется четкими причинами и развивается в результате их патологического процесса (например, на фоне туберкулеза, рассекающего остеохондрита, субхондрального некроза и т.д.)
Стадии артроза
Независимо от причин, которые явились фактором развития остеоартроза, различаются 4 стадии его развития:
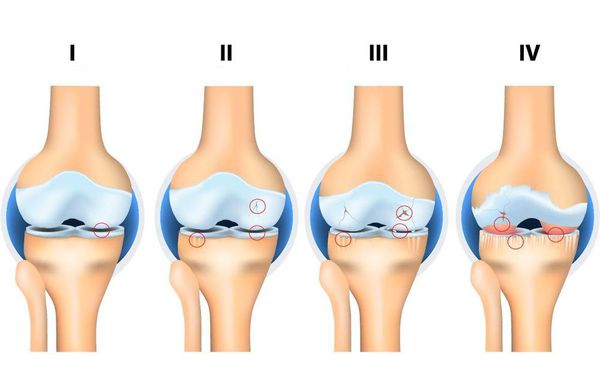
1 стадия: твердые структуры сустава в процесс разрушения не вовлекаются, имеются начальные изменения в его мягких структурах и в составе суставной жидкости (которая является питательной средой и снижающей трение сустава), происходит нарушение питания сустава.
4 стадия: тяжелая, при которой движения выраженно ограничены в суставе вплоть до полного его отсутствия (анкилоз), выраженным воспалительным процессом, его деформацией, образованием костных дефектов (в результате полного отсутствия хрящевого покрова).
Классификация артроза по локализации
Выделяют следующие виды артроза:
- пателлофеморальный артроз (поражение надколеннико-бедренного сочленения );
- артроз голеностопного сустава и суставов стопы; ; ;
- артроз челюстно-лицевого сустава;
- остеоартроз акромиально-ключичного сочленения;
- артроз локтевого сустава;
- остеоартроз кистей;
- дегенеративные изменения суставов позвоночника (вертебральный артроз).
Все перечисленные виды артроза проявляются болью и нарушением функции сустава. Специфических симптомов для каждой локализации нет.
Осложнения остеоартроза
Без лечения любое заболевание дает осложнения, и артроз не исключение. Если это первичная форма, то к основным осложнениям относятся:
- повреждения мягких структур сустава (дегенеративные разрывы менисков, разрывы связок и т. д.);
- хронический воспалительный процесс;
- анкилоз (полное отсутствие движений в суставе);
- деформация сустава.
Диагностика остеоартроза
Диагностика артроза часто начинается с врача (как правило, это травматолог-ортопед) медицинской помощи первого звена (поликлиники), где выполняется клинический осмотр и интерпретируются данные обследования (КТ, МРТ, рентгенограммы и т.п.), чтобы определить степень и тип остеоартроза. Диагностика и постановка диагноза обычно не вызывают затруднений. Если диагноз неясен или врач предполагает вторичное развитие заболевания, то для уточнения пациент направляется к врачам других специальностей (например, ревматологу). Поставить степень артроза без результатов обследования очень затруднительно. Важным для постановки диагноза и определения тактики лечения является также история заболевания, способы и попытки лечения, так как перед врачом часто стоит сложная задача дифференциальной диагностики (например, симптомы артроза и артрита часто совпадают).
Анализы и другие виды обследований
Ревмопробы, общий и биохимический анализы крови назначают для дифференциальной диагностики. Чтобы выявить артроз, достаточно КТ, МРТ и рентгенограммы.
Лечение остеоартроза
На начальных стадиях остеоартроз поддается консервативному лечению при условии комплексного подхода. Лечение требует длительного времени и преследует основную цель: либо остановить процесс разрушения на той стадии, на которой начато лечение, либо этот процесс замедлить. Комплекс включает в себя медикаментозное и немедикаментозное лечение.
Медикаментозная терапия
Для лечения артроза применятся противовоспалительная терапия (либо прием внутрь, либо местно в виде гелей или крема), хондропротективная терапия (приём препаратов на основе хондроитина сульфата и глюкозамина) и внутрисуставные инъекции (это могут быть как гомеопатические препараты, так и препараты гиалуроновой кислоты). Хондропротекторы до сих пор применяются врачами-травматологами-ортопедами на территории РФ и СНГ, их назначают курсами внутрь, однако результаты последних научных исследований западных стран опровергают положительное действие в сравнении с эффектом плацебо. [2]
Физиотерапия
При лечении артроза чаще всего применяется фонофорез и магнитотерапия.
Упражнения при артрозе
Полезна любая активность, не вызывающая боль. Особенно эффективны плавание, ЛФК, пилатес, тайчи, цигун, йога и изометрические упражнения.
Массаж при артрозе
Массаж может быть полезен, так как улучшает лимфодренаж. Однако во многих руководствах по лечению артроза такого пункта нет.
Нужно ли соблюдать диету при артрозе
Специальная диета при артрозе не требуется. Достаточно отказаться от продуктов, которые приводят к набору лишнего веса.
Наколенники при артрозе
При выборе наколенников нужно определить, какая нестабильность в суставе. Чем она больше, тем жёстче должен быть фиксатор.
Народные средства лечения артроза
Эффективность лечения артроза народными методами научно не доказана. Без адекватной терапии заболевание может привести к осложнениям: разрыву менисков и связок, хроническому воспалению, остеопорозу, деформации и полному отсутствию движений в суставе.
Хирургическое лечение артроза
При выраженных симптомах и тяжелых стадиях консервативное лечение становится неэффективным, что ставит на первое место лечение оперативное. Учитывая показания, это может быть как малоинвазивное лечение — артроскопия, так и эндопротезирование. При артроскопии (эндоскопии сустава) выполняется его санация под контролем видео-оптики, производится удаление экзостозов (при возможности) и повреждения мягких структур, что при таких стадиях наблюдается достаточно часто. Однако в последнее время пользу от такого вида вмешательства при остеоартрозе все чаще стали ставить под сомнение, так как оно не имеет должного эффекта при хронической боли, [3] а в ряде случаев и может нанести значительный вред при некачественном выполнении. [4]
Эндопротезирование – технически сложная и тяжелая операция, цель которой — создать искусственный, полностью новый сустав. Требует четких показаний и определения рисков при наличии противопоказаний. Сегодня успешно используются эндопротезы для коленного, тазобедренного и плечевого суставов. Дальнейшее амбулаторное наблюдение врачом снижает риски и сроки реабилитации, улучшает качество и эффективность выполненной операции.
Прогноз. Профилактика
Прогнозирование зависит от своевременного обращения к врачу-травматологу-ортопеду и начала комплекса лечения. В плане ликвидации морфологических изменений при остеоартрозе прогноз неблагоприятный, так как полностью восстановить хрящевую структуру сустава невозможно. В пожилом возрасте течение заболевания более тяжелое, чем в молодом. Однако при своевременном обращении к врачу и соблюдении всех рекомендаций можно добиться устранения всех жалоб и восстановить полноценную двигательную функцию сустава.
Дают ли при артрозе инвалидность
Чтобы получать пенсию и социальные выплаты по инвалидности, необходимо пройти медико-социальную экспертизу (МСЭ). Инвалидность при артрозе положена, если на обследовании выявлены заметные ограничения в подвижности сустава и больной не может себя обслужить в быту.
Читайте также:

