Психология соматического больного кратко
Обновлено: 05.07.2024
Соматопсихические расстройства: Сб. трудов института психиатрии АМН/ Под ред. В.А. Гиляровского.- М.: изд-во АМН СССР, 1946.- С. 11–15.
Отечественная война Советского Союза против фашистской Германии являлась борьбой за идеи высокого гуманизма, за культуру человеческой личности. В настоящий восстановительный период в центре внимания медицины должна быть также поставлена личность больного человека, изучение и использование нервно-психических механизмов ее в целях ускорения процесса выздоровления и возвращения работоспособности.
Некоторые врачи древности, средневековья и нового времени неустанно напоминали о единстве врачебной науки в изучении и лечении как соматики, так и психики больного. Выдающиеся русские врачи — Пирогов, Боткин, Манассеин, Захарьин, Лесгафт, Аствацатуров — указывают на важность психических факторов в болезни и на зависимость нервно-психической сферы от висцеральных влияний. Теоретически эта проблема обоснована современными работами школ И.П. Павлова, А.Д. Сперанского, Л.А. Орбели, К.М. Быкова и других.
Изучение психики и психологии больного человека на различных этапах заболевания, начиная от предвестников болезни и кончая выздоровлением или инвалидизацией, представляет глубокий теоретический и практический интерес. Болезнь меняет восприятия и отношение больного к окружающему и самому себе, создавая особое изолированное положение. Поэтому предупреждение, распознавание, виды лечебной и социальной помощи, характер лечебных учреждений, врачебная экспертиза, воспитание медицинских кадров, общая медицинская печать — должны считаться с этим важным фактором: психикой больного человека.
Бесплодное и неуместное психологизирование у постели больного в некоторых случаях может грозить опасностью пассивного резонерства, в то время как необходимо немедленно действовать. Следует учитывать, что болезненные состояния нервно-психической сферы, уходя вместе с болезнью, часто забываются по выздоровлении. Поэтому очень трудно ретроспективно разыскивать и убеждаться в обусловленных психическими механизмами фиксации, застаивании, привыкании и других психологических остатках, обусловивших дефект выздоровления. Болезнь, как сновидение, субъективно оценивается пациентом с иного уровня, отличного от трезвой оценки здорового врача.
Лечащий врач должен единолично осуществлять синтетическое ведение больного: объединять для дела лечения все заключения специалистов, лабораторий, рентгеновского обследования, подробности исследований, организацию ухода и окружения больного и пр.
Диффузные поражения головного мозга, инфекции, интоксикации, эндокринные расстройства, сопровождающиеся очевидными психозами, привлекают внимание врача-психиатра, в то время как иные виды и степени тех же поражений ускользают из поля его зрения. Тем более это касается заболевания внутренних органов, ранений, хронических страданий, одним словом, соматических больных без психоза или явных неврологических симптомов. Такие больные обычно не получают психологической или психопатологической оценки и соответствующего психотерапевтического режима. В некоторых случаях это приводит к механичности и излишней стандартизации лечения, к ятрогенным артефактам болезни.
Наиболее общими изменениями психики у соматических больных надо считать: поворот интересов, мыслей и чувств от внешнего мира к собственному телу и его функциям, избирательный контакт с окружающими, искание помощи, фиксация на болезни, эгоцентризм, сдвиг мышления в сторону эмоционального и аутического, застои и наплывы мыслей, интерпретации, оскудение интересов и инициативы, развитие гипобулических механизмов, склонность к автоматизмам, внушаемости и негативистическим тенденциям. Нередки своеобразные изменения речи, мимики, моторики тела. Своеобразная аффективность. Витальные ощущения угрозы, изменения течения времени, развертывание воспоминаний. Соматическим больным свойственно то или иное сознание собственной болезни и тенденции установить предполагаемую топографию болезни. Диапазон и характер переживаний соматических больных чрезвычайно широк, начиная от еле заметных изменений интеллектуальной направленности и кончая бредом и глубокими расстройствами сознания.
Психика больных оказывается в особом положении благодаря моральной и физической изоляции от обычной среды, благодаря нарушению ритма работы и отдыха, не заполненному работой дню. Внутренний мир больного, собственное тело, новый, небывалый по силе и качеству, прилив интерорецептивных сигналов, новый мир ощущений, новая оценка времени вытесняют собой прежние интересы, интравертируют больного. Больной поразному относится к болезни или к отдельному симптому: держится выше болезни, борется с ней, не обращает на нее внимания, вытесняет ее, бежит из болезни, бравирует ею, считает ее позором; полностью покоряется болезни, становится ее рабом и слугою, боится болезни, любит болезнь, привыкает к ней, ищет в ней преимущества, трагически переживает, агравирует, диссимулирует, окрашивает болезнью свое миросозерцание. Больной часто переоценивает симптом, оживляет старые следы уже перенесенной болезни, задерживается на том или ином признаке ее и т.д. Болезнь по своей этиологии, темпам, длительности, локализации, наглядности, понятности различно воспринимается больным. Так ранение на войне, гонорейное заражение, бруцеллез, перелом голени, сахарный диабет — естественно, имеют различный удельный вес в оценке их больными. Диффузные болезненные перемены в организме затрагивают в первую очередь эмоциональную сферу, в то время как интеллектуальная оценка состояния имеет место скорее при локальных, особенно наружных заболеваниях. Но бывает и наоборот.
В деле лечения нельзя упускать из виду, как больной оценивает и диагностирует свое состояние. Это устранит многие конфликты между врачом и больным. Оценка состояния и методы лечения должны иметь в виду эмоциональные и субъективные факторы больного наряду с рациональным и объективным действием врача. Иначе родные, знакомые, соседи, больные, знахари отнимут из рук врача необходимое терапевтическое орудие.
Работа, по предупреждению болезней в большинстве случаев проводится с практически здоровыми людьми, однако гигиенические мероприятия, в том числе санитарная пропаганда, лекции, выставки, литература, не могут не считаться с психическими патогенными факторами.
Процесс распознавания болезни связан у больного человека с обращением в медицинское учреждение, воспоминанием и рассказом о прежних болезнях, размещением своих болезненных признаков на новой иерархической лестнице диагноза, интеллектуальной обработкой изменившихся ощущений с тела, объективным обследованием жидких сред организма и внутренних полостей тела, занятием определенной позиции к болезни и лечению. Для врача и больного диагностическая фаза принадлежит к наиболее ответственным и критическим моментам, где психический контакт имеет решающее значение для успеха лечения. Первый осмотр больного и диагноз требуют времени и обстановки. Исследуя больного, врач уже начинает свое психотерапевтическое дело.
Психическая атмосфера лечебных учреждений (амбулатория, клиника, пункт первой помощи, лепрозорий, санаторий, институт злокачественных опухолей, полевой госпиталь, здравпункт) чрезвычайно различна, точно так же не одинаково и отношение больного к операции, приему внутрь лекарства, физиолечению, диете. Все это составляет психическую среду, детали которой и весь ансамбль могут помогать или вредить лечению. Реконвалесценция — особый мир возрождения — при некоторых болезнях сопровождается переживанием обновления всех способностей. Дело врача дать простор этим чувствам пациента, предотвратить, с другой стороны, гипохондрические и установочные фиксации на болезненном прошлом.
Компенсация или примирение с дефектом, оставленным болезнью, инвалидизация, новая позиция в семье и обществе — все это требует правильного и умелого влияния на психику больного, чем в значительной степени достигается сохранение большего числа трудоспособных, а иногда повышение общественной ценности реконвалесцента. Особого внимания и использования требует механизм развития психической гиперкомпенсации калек, изуродованных, слепых. Переоценка своей личности инвалидом может и должна получить трудовую направленность.
Неизлечимые, тяжелые, обреченные больные должны быть до конца руководимы одним и тем же врачом, умеющим стойко и ободряюще ежедневно смотреть в глаза своему пациенту, способным понять своеобразное состояние больного, подойти к нему без терапевтического нигилизма, с полным вниманием ко всем мелочам ухода.
Ранние, амбулаторные, стадии болезни с нечетко организованными соматическими симптомами могут быть легче диагностированы, если правильно понимать эволюцию субъективных жалоб больных.
Большого внимания заслуживает изучение психики пациентов-врачей. Здесь особенно ярко сказывается влияние стадии болезни и ее силы. Медицинское образование определяет собой ранние жалобы и поведение больного врача. Затем мы можем проследить все переходы от уверенного в себе специалиста до беспомощного ребенка, а подчас даже суеверной примитивной личности.
Лечебное воздействие на физический организм и личность больного осуществляется не только врачебной наукой, лабораторией, технически совершенной методикой анализа, но и врачебным искусством, динамическим синтезом целого, куда входит жизненный анамнез, характерология, внешнее впечатление от больного, проникновение во внутренний мир его переживаний, сочувственная адаптация к данному больному и волевая поддержка ему. Изучение эволюции субъективного синдрома является одним из путей к рациональной терапии больного.
Знание психологии больного во многих случаях обеспечивает своевременность и активность лечебного воздействия, сообщая ему профилактическую дальновидность. Данные нозопсихологии могут быть использованы различными видами терапии: щадящей, хирургической, симптоматической, этиологической, стимулирующей, комплексной. Тем более антропотерапия не может полностью осуществляться без включения данных о личности больного человека.
Метод изучения психики больного должен быть клиническим. Дело идет здесь о соматическом больном без психоза. Это — новый объект для психиатра и психопатолога. Дело идет о психике каждого больного. Это — новый объект для врача-соматика. Дело идет о корреляциях мозга и болезненных дисфункциях внутренних органов и всего тела. Это — благодарный объект для нейрофизиолога.
Клинический метод ознакомления с субъективным миром больного и механизмами положительного и отрицательного воздействия на него требует своей разработки применительно к различнейшим категориям больных. Область нозопсихологии входит в обширную психофизическую проблему, соприкасаясь с методологией медицинского исследования и мышления. Сама по себе задача изучения психики больного чрезвычайно широка: различны болезни, различны системы и органы тела, различна сила, длительность и исход страданий, различны конституции и темпераменты заболевших людей, различны виды терапии, не говоря о психическом воздействии лечащих. Научно-теоретическую базу для обоснования ряда случаев нозопсихологических закономерностей можно усмотреть в работах школ Л.А. Орбели и К.М. Быкова, относящихся к экспериментальному изучению вегетативных функций и связей коры мозга с интерорецепцией. Однако клиническая практика еще далека от указанных теоретических изысканий. Необходима дальнейшая встречная работа клиницистов и физиологов. Психические влияния сенсибилизируют нервную систему, а вместе с ней и весь организм больного (кора — подкорка — вегетативно-сосудистый и гормональный аппарат), создают те или иные установки больного. В свою очередь особенности нервных импульсов, возникающих в рецепторах внутренних органов, имеют огромное значение для формирования поведения личности. Различные виды и степени болей, нарушения телесных, общих чувств создают фон и содержание психических переживаний больных не менее, нежели органы высших чувств. Гамма переходов от диффузных, рыхлых, медленно формирующихся ощущений до ясно очерченных эмоций находит свою аналогию в движении условных рефлексов с интерорецепторов.
Лечение острых психозов можно проводить в благоустроенных лечебных заведениях прямо на месте в палатах, не переводя в психиатрическую больницу. При наличии особого отделения — временно перемещать больных на иной режим надзора и ухода в пределах этой же соматической больницы.
Опыт показывает, что процент психических нарушений типа психоза у соматических больных равен примерно 2% к общему числу стационарных больных. Больница на 600 кроватей должна иметь отделение на 15 коек, заведуемое психиатром. Является принципиально важной совместная работа психиатра с целым рядом других специалистов. Психиатрические больницы все имеют в своих штатах консультантов-соматиков, а некоторые больницы — отделения для соматически заболевших. Таким образом, устройством психиатрического отделения в соматической больнице замыкается еще одно звено, связующее психиатрию с общей медициной. Введение принципов психотерапии, трудовых процессов, психогигиенических навыков и других завоеваний лечебной психиатрии способно значительно улучшить дело обслуживания соматических больных.
Однако ни консультация отдельных случаев психиатром, ни выделение в общей больнице особого отделения для соматопсихозов еще не разрешают выдвигаемой жизнью задачи целостного изучения и лечения больного человека. Организация современной клиники должна найти формы еще более тесного объединения соматического и психического.
Источник информации: Александровский Ю.А. Пограничная психиатрия. М.: РЛС-2006. — 1280 c. Справочник издан Группой компаний РЛС ®

8 (495) 120-07-03
Заказать обратный звонок
Запись на прием к специалисту Центра
Психотерапевт Мартынов Сергей Егорович
Психолог, семейный психолог, клинический психолог Теперик Римма Фёдоровна
Психолог Копьёв Андрей Феликсович
Конфликтолог, психолог, клинический психолог Цуранова Наталья Александровна
Ночевкина Алёна Игоревна
Психолог, клинический психолог Алиева Лейла. Телесная терапия и арт-терапия.
Психолог Михайлова Анна Дмитриевна
Психолог, семейный психолог, коуч Волкова Татьяна
Детский психолог Горина Екатерина
Психолог Светлана Ткачева
Клинический психолог, психолог, психотерапевт Прокофьева Анна Вячеславовна
Основатель беатотерапии, психолог, клинический психолог Спиваковская Алла Семеновна
Психиатр Фролов Алексей Михайлович
Подростковый психолог Каравашкина Елена
Ведущий логопед Кухтина Алла Юрьевна
Подростковый психолог Максимов Алексей Вячеславович
Детский психолог Таранова Ирина Юрьевна
Психолог, юнгианский аналитик Юзьвак Екатерина Григорьевна
Психолог, клинический психолог, психоаналитический психотерапевт Ермушева Анастасия Алексеевна
Психиатр Медведев Владимир Эрнстович
Клинический психолог, психотерапевт, нейропсихолог Баринская Янина Сергеевна
Врач-психотерапевт Сивков Евгений Евгеньевич
1.3. Психология развития личности в условиях хронического соматического заболевания
1.3.1. Социальная ситуация развития личности при хронических соматических заболеваниях
Любая хроническая болезнь, независимо от того, какова ее биологическая природа, какой орган или функциональные системы оказываются пораженными ею, ставит человека в психологически особые жизненные условия. Болезнь является событием в жизни, способным изменить ее течение, заставить человека по-новому взглянуть на собственную жизнь, ее смысл, себя самого; она может вызвать чувство утраты, вины, а следовательно, особую остроту переживания ценности и субъективной прелести жизни. Если для врача болезнь выступает прежде всего в качестве страдания тела (отметим сразу же, что даже психиатры, имеющие дело с душевными болезнями, в большей степени заняты поисками мозгового субстрата этих болезней, несмотря на традиционную для европейской медицины установку на то, что следует лечить больного, а не болезни только), то для психолога она, главным образом, выступает в своем человеческом качестве: как событие жизни и как страдание души.
В этом отношении самые разные хронические заболевания могут выступать для человека как психологически однотипные, создавая одинаковые жизненные обстоятельства, типичные ситуации Это сходство нашло, как мы уже отмечали, свое отражения в клинической феноменологии личности соматических больных, а также в многочисленных попытках анализа личностно-средовых (Соложенкин В.В., 1989) взаимодействий, био-социо-психологических соотношений и т.д.
Следует при этом обратить внимание на уже отмечавшийся нами факт, что при изучении роли “личности и среды” в возникновении разнообразных психических изменений у больных хроническими заболеваниями, подавляющее большинство исследователей исходит из признания изначальной оторванности, а иногда и противопоставления человека, его психики и среды. (Хотя вместе с тем имеется в виду и то, что человек действует в среде, социальном мире; этот факт трудно не учитывать или отрицать).
Утвердившееся в отечественной психологии представление о недостаточности и неэффективности подобного подхода еще не стало общепринятым в клинико-психологической литературе. В то же время дальнейшее движение исследовательской мысли, направленное на понимание сущности психологических трансформаций личности больного человека, требует более пристального рассмотрения этого вопроса, его обсуждения в традициях отечественного психологического подхода. Остановимся на этом вопросе более подробно.
Одним из фундаментальных методологических принципов, которому следует отечественная психология все последние десятилетия своего существования, является принцип анализа психики в ее развитии, становлении. Не случайно поэтому такое большое внимание исследователи традиционно уделяют проблемам онтогенеза психики и ее патологии. Именно изучение процесса формирования психики и ее распада при различных заболеваниях позволяет обратиться не только к констатации наличного уровня психического развития субъекта, но и проследить закономерности становления психологических новообразований, постепенного усложнения и обогащения психики человека на различных этапах онтогенеза или, наоборот, в случае патологии рассмотреть механизмы и закономерности распада психики. Последний, как следует из многочисленных работ в области патопсихологии, не есть негатив развития, а представляет собой качественно особый процесс (Выготский Л.С., 1983; Зейгарник Б.В., 1962, 1969, 1986; Лебединский В.В., 1985, 1990; и многие другие). Требование к изучению того или иного психологического феномена в его развитии в полной мере относится и к исследованию личности, в том числе, в условиях хронической болезни. На важность подобного подхода указывали многие исследователи-психологи (Выготский Л.С, 1983; Рубинштейн С.Л., 1976; Леонтьев А.Н., 1975; Зейгарник Б.В., 1969; Анцыферова Л.И., 1981; Абульханова-Славская К.А., 1981; Асмолов А.Г., 1990; Братусь Б.С, 1988; и многие другие). В частности, Д.Б. Эльконин, обсуждая проблемы диагностики, отмечает, что ее необходимо разрабатывать с точки зрения не структуры личности, а ее развития… 1 Ведь какова бы ни была “идеальная схема структуры личности, главное — имеются ли возможности развития личности и как оно идет” (Эльконин Д.Б., 1989. С.503).
Не ставя перед собою неразрешимой в рамках данной работы задачи развернутого теоретического анализа проблем психологии личности, мы не можем вместе с тем не остановиться на вопросе, к которому мы обращаемся, о том, что стоит за понятием “личность”. Используя это понятие, мы вкладываем в него то содержание, которое утвердилось в работах школы Выготского — Леонтьева. Согласно представлениям А.Н.Леонтьева, личность — относительно поздний продукт онтогенетического развития, так как для того, чтобы стать личностью, необходимо установление достаточно широких связей с миром, выработка собственного отношения к миру в целом, отдельным его элементам. Основу личности составляет иерархизированная система делтельностей и стоящих за ними мотивов. Поскольку соотнесение мотивов друг с другом возникает лишь на определенной ступени развития человеческого индивида, то и личностью человек становится относительно поздно. А.Н.Леонтьев выделяет три основных параметра анализа личности: 1) широта связей человека с миром; 2) степень иерархизированности мотивов; 3) общая конфигурация (структура) мотивационной сферы (или общая структура личности).
1 Эта проблема широко освещалась в литературе, только в последние годы опубликовано в отечественной психологии несколько фундаментальных работ на эту тему (Асмолов А.Г.,1990; Братусь Б.С. 1987).
Что такое расстройство соматоформное (психосоматическое заболевание)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ильченко Е. Г., психиатра со стажем в 8 лет.
Над статьей доктора Ильченко Е. Г. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Соматоформные расстройства — это группа психогенных заболеваний, в основе которых лежат физические симптомы, напоминающие соматическое (телесное) заболевание, но при этом никаких специфических нарушений органов и систем обнаружить не удаётся. Проще говоря, это телесное проживание психологических проблем.
Раньше такие расстройства называли "органными неврозами". [14] В дальнейшем по отношению к ним стал применяться термин "психосоматические заболевания" или "психосоматика", но со временем на смену ему пришло понятие "соматоформные расстройства".
Сам термин "психосоматическое расстройство" — один из самых противоречивых. Изначально он обозначал заболевание, необъяснимое с биологической точки зрения, причина которого кроется в смещении психического конфликта в соматический. [3] [4] Сейчас же психосоматические расстройства включают в себя разнообразные конкретные нарушения органов и систем организма, в появлении которых ведущую роль играют психогенные факторы. Такое определение расстройства не раз подвергалось критике, так как безусловное утверждение о психическом происхождении определённого класса заболеваний приводит к мысли о том, что и другие соматические нарушения имеют биопсихосоциальную основу. [2] [5]
Психика и тело (сома) неразделимы, поэтому проявление какого-либо соматического заболевания может быть вызвано иррациональной психологической защитой (аффективной переработкой), но при этом расстройство будет проявляться не психологическими, а соматическими симптомами. [2] [10]
Распространённость соматоформных расстройств достигает 6,3%. [6] И в последние годы пациенты с нечёткими, полиморфными соматическими симптомами, быстро сменяющими друг друга и не укладывающимися в клиническую картину какого-то определённого заболевания, встречаются всё чаще. [7] Такие люди многократно и подолгу диагностируются и лечатся у общемедицинских специалистов — терапевтов, кардиологов, гастроэнтерологов, аллерго-иммунологов, эндокринологов и врачей другого профиля. [3] [11] Частично из-за этого подходы к лечению соматоформных расстройств недостаточно разработаны.[9,14] Другие причины — недостаточное внимание к соматоформному расстройству со стороны психотерапевтов и психиатров [3] [10] и отсутствие консолидации врачей психотрепевтического и общемедицинского профиля в борьбе с данной патолгией.
Процесс появления соматоформных расстройств затрагивает три взаимосвязанные сферы жизни человека: биологическую, психологическую и социальную. [3] Именно их нарушение и приводит к психогенным нервно-психическим расстройствам. [4] [5]
"Пусковым механизмом" возникновения соматоформных расстройств чаще всего являются:
- переутомление и астения, возможный обморок;
- нарушения сна-бодрствования;
- душные и закрытые помещения;
- многолюдные общественные места;
- перенесённые частые инфекционные заболевания, токсикоинфекции;
- оперативные хирургические вмешательства;
- злоупотребление алкоголем;
- гормональные перестройки;
- острый стресс в результате развода, рождения ребёнка, болезни или смерти близкого человека.
При этом важно понимать, что не каждый человек, однажды потеряв сознание или испытав скачок артериального давления, заболевает соматоформным расстройством.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы соматоформного расстройства
Пациенты с данным расстройством не видят связи между психологическими переживаниями и клиническими проявлениями заболевания. Они зациклены на физических (соматических) симптомах и настроены в основном на медикаментозное лечение у терапевтов.
Чаще всего людей с соматоформным расстройством беспокоят различные боли (алгии), при этом болевые проявления не всегда являются симптомами патологии органов. С подобными болезненными ощущениями, вызванными психическими нарушениями, сталкиваются достаточно часто. Как правило, они не снимаются даже сильными анальгетиками. Особенно это относится к психогенным головным болям, которые встречаются чаще, чем другие головные боли вместе взятые. Наиболее распространённые головные боли — цефалгии (в области от бровей до затылка).
Часто возникают расстройства желудочно-кишечного тракта, в частности запоры и диарея. С психоаналитической точки зрения, склонность к запорам может говорить о жадности, нежелании человека расставаться с чем-либо. Диарея (речь идёт не о единичном поносе, а о затяжной или часто повторяющейся проблеме) может являться реакцией на сильный страх и выраженное беспокойство. Понос — это "бегство" от проблемы, которая не поддаётся осмыслению.
К эмоциональному проявлению соматоформного расстройства относится депрессия. Она связана с агрессией, направленной на себя. К физическим появлениям в основном относят ишемическую болезнь сердца, скачки артериального давления, язвенную болезнь желудка или двенадцатиперстной кишки. Последнее чаще характерно для людей, не умеющих распознавать в себе агрессивные эмоции, такие как раздражение, гнев, злость. Стараясь запретить себе их испытывать, не умея "экологичным" образом их проявлять, человек разрушает себя изнутри.
Подавление чувства тревоги и страха, особенно когда их причины непонятны, вызывают каскад психофизиологических реакций (раньше это называлось симпатоадреналовым кризом).
В первобытном мире источник угрозы, вызывающей страх, был очевиден — например, встреча с медведем. В таком случае было только два варианта реагирования — бить или бежать. В современном обществе угроза не столь очевидна, а социальные нормы и установки накладывают свои "запреты" на проявление реакций. В связи с этим паника и ужас разворачиваются внутри человека, вызывая каскад вегетативных реакций — пробивает холодный пот, учащается сердцебиения, происходит скачок артериального давления на фоне выработки гормонов стресса, дыхание становится поверхностным и частым. И тут возникает вторична тревога, а с ней и страх потери контроля, наступления инфаркта, инсульта и смети. Часто такие пациенты вызывают бригаду скорой помощи, многократно обследуются у терапевтов, кардиологов, неврологов и эндокринологов, проходят ряд диагностических и лабораторных исследований и, не находя причин страха в заболеваниях внутренних органов, с диагнозом "Паническая атака" направляются к психотерапевту.
Частые заболевания горла (ангины или тонзиллиты) могут говорить о страхе человека что-то высказать или попросить о чём-то очень важном. Иногда такие люди боятся поднять голос в собственную защиту и тем самым "теряют" его.
Бронхиальная астма, как и некоторые другие болезни, связанные с возникновением дыхательной недостаточности, чаще случается у людей (в основном детей), которые патологически сильно привязаны к своей маме. Их любовь буквально "удушающая". Ещё один вариант — строгость родителей при воспитании сына или дочери. Если человеку с самого раннего возраста внушают, что плакать нельзя, громко смеяться неприлично, прыгать и бегать на улице — верх дурного тона, то ребёнок растёт, боясь выражать свои истинные чувства и потребности: они его постепенно начинают "душить" изнутри.
Нейродермиты, псориаз, атопические дерматиты, крапивница, как и большинство заболеваний, имеющих отношение к аллергии, могут свидетельствовать о неприятии чего-либо. Кожа — первый защитный психологический барьер, поэтому её заболевание указывает на нарушение психологических границ человека.
Патогенез соматоформного расстройства
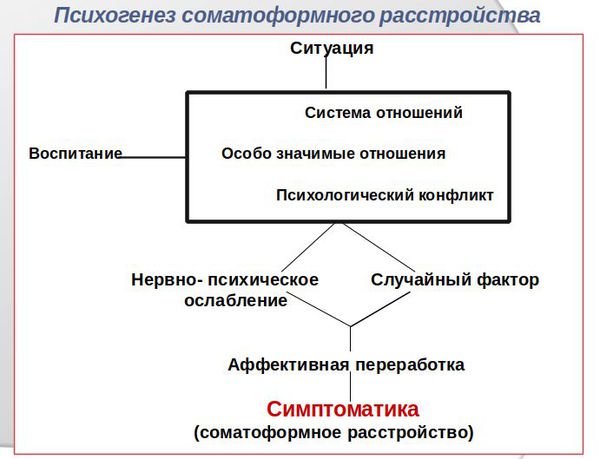
В основе возникновения соматоформных расстройств лежит нейропсихологическая концепция. Она базируется на предложении о том, что соматические проявления у таких пациентов указывают на их низкий порог переносимости физического дискомфорта: [4] [6] [12] то, что здоровые люди воспринимают как напряжённость, пациенты с соматоформными расстройствами будут расценивать как боль. При этом в качестве пускового механизма выступают значимые внутриличностные противоречия и неразрешимые психотравмирующие ситуации, которые являются неочевидными, причём чаще не острыми, а хроническими.
Так, из-за воспитания, нарушенной системы отношений или неконструктивного копинг-поведения саму психогенную (чаще конфликтогенную) ситуацию не получается решить рационально. В дальнейшем это приводит к нервно-психическому ослаблению и аффективной переработке — психологической защите психики от неразрешимого внутриличностного конфликта. Однако возникшее напряжение всё же должно найти выход. И так как психика и сома неразделимы, то конфликт находит разрешение не в психологических, а в соматических проявлениях.
Например, те чувства, эмоции, переживания, которые возникли в ответ на психотравмирующую ситуацию, подавляются, вытесняются или подвергаются отрицанию: нельзя расстраиваться и плакать, надо быть всегда сильным. В результате эти переживания выливаются в виде соматоформного расстройства, например сердечно-сосудистой или желудочно-кишечной систем.
Классификация и стадии развития соматоформного расстройства
В Международной классификации болезней десятого пересмотра выделяют три уровня психосоматических нарушений.
Если несколько десятилетий назад считалось, что течение только некоторых заболеваний (бронхиальная астма, язвенная болезнь, гипертоническая болезнь, мигрень и т. д.) подвержено значительному влиянию психологических факторов, то в настоящее время
 |
Сегодня роль стресса в соматической патологии представляется не только более широкой, но и более сложной. Исследователи считают, что даже если заболевание вызвано чисто физическими факторами, оно, в свою очередь, служит источником эмоционального стресса. Так, у трети пациентов, обращающихся к врачу общей практики, отмечаются симптомы депрессии, и примерно 20% госпитализированных больных можно поставить диагноз депрессивного невроза. Вне всякого сомнения, что эмоциональные факторы могут, в свою очередь, оказывать влияние на течение болезни, ее тяжесть и исход. Таким образом, большинство специалистов пришли к выводу, согласно которому соматическая патология не подлежит изучению в отрыве от психологических факторов.
Холистический взгляд на взаимоотношения физического и психического привел к развитию новой отрасли знания — поведенческой медицины (называемой также психологией здоровья). Возникновению поведенческой медицины послужили три важнейших исторических фактора. Первый из них — вышеупомянутый отход от холистического мышления: признание того, что наш образ жизни и состояние души влияют на физическое бытие. Второй — признание того факта, что психология с накопленным ею багажом знаний, касающихся эмоциональной и интеллектуальной жизни человека, способна внести значительный вклад в дело изучения и лечения соматических заболеваний. И наконец, третий — это открытие того, что некоторые лечебные методы, впервые разработанные в рамках поведенческой психотерапии, такие как метод биологической обратной связи и аутотренинг, призваны сыграть существенную роль в терапии соматических расстройств, в генезе которых участвовал фактор стресса.
- Общие вопросы патогенеза психосоматических расстройств
Модель, описывающая патогенез психосоматических расстройств, была предложена G. Schwartz в 1977 году.
Суть модели G. Schwartz — отрицательная обратная связь (ООС). Обратная связь — процесс, при котором информация, возвращаясь в систему, обеспечивает ее регуляцию. ООС представляет собой разновидность обратной связи, при которой включение одного компонента системы приводит к выключению другого ее компонента для обеспечения регуляции. ООС — ключевое звено в регуляции процессов, происходящих в организме. Например, в ответ на стрессовые факторы окружающей среды импульсация из центральной нервной системы (ЦНС) может вызвать подъем артериального давления. Если оно поднимается слишком высоко, активируются барорецепторы, посылающие сигнал назад в ЦНС, которая в свою очередь снижает АД.
Согласно модели G. Schwartz заболевание развивается в случае срыва внутренних регуляторных процессов. Свою модель он соответственно назвал моделью дисрегуляции. Она может возникнуть на каждой из следующих стадий.
Стадия 1. Требования окружающей среды. Требования, предъявляемые окружающей средой к личности, могут быть столь велики, что она оказывается вынужденнной игнорировать сигналы ООС, исходящие из органов. Так, например, выполнение большого объема работы в сжатые сроки, когда человек должен преодолевать утомление и сонливость, приводит порой к развитию неврастении.
Стадия 3. Периферические органы. Даже если две первые стадии процесса функционируют нормально, прериферические органы могут оказаться неспособными реагировать должным образом на сигналы ЦНС. Так, если у человека, в силу генетического дефекта или заболевания, неправильно функционирует водитель сердечного ритма, импульсация из ЦНС, которая предполагала бы нормальный ответ здорового сердца, в данном случае вызывает ускоренное или замедленное сердцебиение.
Стадия 4. Отрицательная обратная связь. Даже если предшествующие стадии процесса осуществляются должным образом, патология может касаться звена ООС. Так, у некоторых пациентов, страдающих артериальной гипертензией, имеется дефект барорецепторов, в результате чего мозг не получает информации о необходимости снизить АД.
Нарушение на одной из стадий неизбежно приводит к срыву процесса в целом. Более того, патология никогда не затрагивает один изолированный орган, а касается всей системы органов, функционирующей как единое целое. Нарушение ритма сердечных сокращений приводит к дисрегуляции деятельности сердечно-сосудистой системы; нарушение выработки желудочного сока — к дисрегуляции работы пищеварительной системы, и т. д.
Преимущество модели дисрегуляции — ее многосторонность. Она учитывает специфичность стимулов, поскольку стрессовые факторы окружающей среды способны ассоциироваться со специфическими регуляторными системами. Она учитывает и специфичность индивидуального ответа, так как анализ информации в ЦНС, функционирование периферических органов и звено ООС порой у тех или иных индивидуумов различны. Более того, данная модель применима к любому соматическому расстройству, включая первично связанные с органическими причинами, поскольку в качестве стрессора окружающей среды может выступать вирус или удар по голове, так же как и экзамен или семейная ссора. Лечебное воздействие методов психотерапии направлено преимущественно на стадии 1, 2 и 4 процесса регуляции, в то время как воздействие на периферические органы находится в основном в сфере ведения соматической медицины.
- Психотерапевтические методики, используемые в лечении соматических заболеваний
1. Методы с использованием биологической обратной связи. Как видно из самого названия данной группы методов, в их основе лежит использование отрицательной обратной связи. Суть его в том, что недоступные в обычных условиях произвольной регуляции функции организма могут стать контролируемыми при использовании специальных инструментов, информирующих пациента о состоянии различных органов и систем. Информация при этом может касаться температуры и электрической проводимости кожи, силы мышечного напряжения, артериального давления, частоты сердечных сокращений, электроактивности мозга. Посредством биологической обратной связи пациент обучается способности регулировать один или несколько таких параметров, влияя тем самым на симптомы заболевания. Например, способность повышать температуру руки может использоваться для снижения частоты приступов мигрени, тахикардии или стенокардии. Предположительный механизм воздействия в данном случае — снижение симпатической активности и произвольная регуляция сосудистого тонуса.
 |
В ходе процедуры к телу пациента присоединяется прибор, измеряющий тот или иной физиологический параметр и трансформирующий импульс в слышимый или видимый сигнал, используемый пациентом с целью модификации своих физиологических реакций. Например, при лечении бруксизма аппарат электромиографии присоединяется к жевательной мышце. Аппарат испускает высокий звук в том случае, если мышца сокращена, и низкий, если она расслаблена. Таким образом пациент обучается расслаблять жевательную мускулатуру. Помимо упомянутых состояний, метод применяется в терапии гипертонической болезни, синдрома Рейно, инсомнии, при спазмах пищевода, в постинсультном периоде (с целью восстановления утраченных функций) и др.
2. Гипнотерапия. Проведение сеансов гипнотерапии требует определенного практического навыка, однако соответствующая техника может быть освоена любым врачом. Сеанс следует проводить только при наличии положительной установки пациента на данный вид лечения. Перед началом сеанса целесообразно проведение проб на внушаемость.
В случае малой внушаемости пациента сеанс можно предварить небольшой дозой реланиума (5 мг) или феназепама (0,5 — 1 мг), а затем следует приступить непосредственно к индукции гипнотического транса. Формула внушения в таком случае должна варьировать в зависимости от степени гипнабельности больного и его личностных характеристик. Как правило, внушение делается мягким, монотонным голосом, в ритме дыхания больного.
Гипнотерапия применяется практически при любых видах хронических соматических заболеваний. Следует помнить, что она противопоказана больным шизофренией и эпилепсией, а также некоторым больным истерией, склонным к формированию сильных реакций переноса.
Метод применяется при гипертонической болезни, стенокардии, в восстановительном периоде инфаркта миокарда (с осторожностью!), при мигрени, синдроме раздраженного толстого кишечника и др.
4. Систематическая десенсибилизация. Метод систематической десенсибилизации был внедрен в медицинскую практику J. Wolpe. Он основан на принципе контробусловливания, согласно которому человек может преодолеть тревогу, связанную с той или иной ситуацией или объектом, путем постепенного приближения к пугающей ситуации, находясь в психофизиологическом состоянии, способствующем подавлению тревоги.
Перед началом процедуры пациент с помощью врача составляет список из 10-12 ситуаций, вызывающих тревогу, располагая их в порядке возрастания ее интенсивности. В ходе процедуры больной достигает состояния полной релаксации (см. выше), а затем подвергается воздействию стимулов, вызывающих тревогу, начиная от самого нейтрального и заканчивая наиболее угрожающим. Как правило, больной не ставится буквально в вызывающую тревогу ситуацию; врач просто внушает ему соответствующие сцены. Негативная реакция тревоги подавляется состоянием релаксации. Когда пациент привыкает расслабляться в процессе внушения угрожающих сцен, он сохраняет спокойствие и в реальной жизненной ситуации.
Рекомендуется сочетать процедуру с приемами диазепама или быстродействующих барбитуровых снотворных (естественно, при отсутствии противопоказаний).
Метод используется в общемедицинской практике в том случае, если приступы болезни (мигрени, стенокардии, бронхиальной астмы) провоцируются психогенными моментами.
Мы кратко охарактеризовали лишь некоторые часто применяемые и общепризнанные методы психотерапии, используемые в лечении соматических болезней. Тем, кто хотел бы подробнее познакомиться с ними, а также и многими другими психотерапевтическими приемами, следует обратиться к специализированным руководствам по психотерапии и психосоматической медицине. Задача же данной статьи — привлечь внимание врачей к области медицинского знания, еще не нашедшей значительного практического использования в нашей стране.
Читайте также:

