Поджелудочная железа строение и функции кратко таблица
Обновлено: 07.07.2024
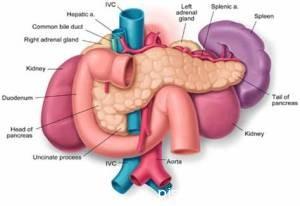
Экзокринно-эндокринная железа расположена так, что ее стенки граничат с желудком, двенадцатиперстной кишкой, поперечно-ободочной кишкой, печенью, аортой, левой почкой, селезенкой, солнечным сплетением.
Вдоль задней поверхности поджелудочной железы к селезенке проходит селезеночная артерия и селезеночная вена (arteria et vena lienalis). Поджелудочную железу, между ее головкой и телом, пересекают верхняя артерия и брыжеечная вена (arteria et vena mesenterica superior).
Масса поджелудочной железы составляет 70-80 г, ее длина - 16-22 см, ширина 3-9 см и толщина - 2-3 см. Головка поджелудочной железы отклоняется вниз и охватывается подковой двенадцатиперстной кишки. Тело поджелудочной железы расположено поперечно, истончаясь переходит в хвост, который загибается кверху. Поджелудочная железа расположена забрюшинно.
Особенность анатомического строения поджелудочной железы заключается в том, что группы клеток (ацинарных) образуют дольки, из которых образуются большие доли с прослойками соединительной ткани между ними. В ацинарных клетках происходит синтез ферментов. На микрофотографиях срезов с использованием радиоиммуногистохимической методики видны проферменты в центре дольки, они попадают в мелкие протоки, которые отходят от каждого ацинуса, мелкие протоки собираются в большие протоки, которые под различным углом впадают в главный, вирсунгов (d.wirsungi), и добавочный (d.accessorius santorini) проток поджелудочной железы. Сеть лимфатических сосудов поджелудочной железы взаимодействует с лимфатической системой желчных протоков, желчного пузыря и двенадцатиперстной кишки.
Синтез и процессы восстановления в ацинарной клетке протекают непрерывно, а экструзия - периодически под влиянием эндогенных ритмов и достигает большой интенсивности после внешних стимулов. Функция клеток протоковой системы - это продукция жидкости, богатой бикарбонатами, важной для нейтрализации хлористоводородной кислоты в двенадцатиперстной кишке.
У человека поджелудочная железа за сутки выделяет около 1-2 л сока. Синтез жидкой части панкреатического секрета, включение в него электролитов совершается преимущественно в протоковых клетках. Транспорт воды происходит вслед за транспортом ионов в протоки. В просвет протоков вода переходит пассивно, под влиянием осмотического давления. Образуемый секрецией ацинарных клеток и клеток протоков сок поджелудочной железы является гипертоническим и обусловливает движение воды по системе протоков вплоть до их впадения в кишку. Сок, вытекающий из большого дуоденального соска в кишку, является изоосмотическим с плазмой. В основе секреции электролитов поджелудочной железой находятся метаболически зависимые транспортные процессы (активный транспорт).
Эпителий протоков содержит два активных транспортных механизма, обеспечивающих электролитный состав сока поджелудочной железы. Один из них связан с транспортом натрия, который поддерживает низкую внутриклеточную концентрацию натрия и высокую концентрацию калия. Транспорт связан с Mg-зависимой Na+ -K+ активирующей АТФ-азой. Благодаря натриевому насосу, концентрация HCO3 – во время секреции поджелудочной железы сохраняется на уровне 150 ммоль/л. С другой стороны, натриевый насос служит возвращению ионов водорода в кровь. Концентрация Са2+ в соке поджелудочной железы изменяется параллельно содержанию в нем ферментов.
Второй механизм активного транспорта связан с транспортом бикарбонатов, когда получаемая энергия используется для активного транспорта электролитов при участии карбоангидразы. В клетках протоков поджелудочной железы содержится около 0,34 мкмоль/кг карбоангидразы, которая способна образовать 10000 мкмоль HCO3 – за 1 мин. Одновременно происходит обмен Na+=H+. Концентрация HCO3 – в соке поджелудочной железы в 4-5 раз превосходит концентрацию анионов в крови. Бикарбонаты выделяются в просвет протоков также центроацинарными клетками, хотя нет убедительных доказательств того, что выделение бикарбонатов не осуществляется и ацинарными клетками. Ферменты не являются обязательным звеном в выделении бикарбонатов в состав сока поджелудочной железы. Двуокись углерода входит в клетку из крови или является продуктом клеточного окислительного метаболизма. Реакция протекает в зоне клеточной мембраны, отделяющей цитоплазму от просвета протоков. Здесь же локализована HCO3 – зависимая АТФаза. Получаемая энергия используется для активного транспорта электролитов в сок поджелудочной железы в обмен на ионы хлора. Концентрация бикарбонатов зависит от скорости секреции. Существует как бы реципроктное отношение между бикарбонатами и хлоридами, что обусловливает постоянство суммы концентрации бикарбонатов и хлоридов, которое наблюдается в процессе секреции поджелудочной железы. Под влиянием секретина происходит обмен между Cl- и HCO3 – . Как только скорость секреции возрастает, концентрация бикарбонатов также растет. Увеличение секреции обусловлено мембраносвязанным ферментом - аденилатциклазой и увеличением уровня цАМФ. Удельный вес поджелудочного сока около 1015 (среднее при возможных колебаниях), рН - 7,5-8,8, вязкость - 1,0. Сок содержит HCO3 – - 6-150 г-экв/л, Cl- - 60-80, SO42+ - 8,4 мг-экв/л, а также Na+- 138, К+ - 4,1-5,0, Са2+ - 2,2-3,2 и пр. Панкреатический сок более чем на 90 % состоит из воды и содержит белка около 190-300 мг/100 мл сока.
Поджелудочная железа синтезирует и выделяет около 25 пищеварительных ферментов. Они участвуют в распаде карбогидратов (амилаза), протеинов (трипсин, химотрипсин), липидов (липаза), нуклеиновых кислот (рибонуклеаза, дезоксирибонуклеаза). Синтез энзимов происходит относительно постоянно, но секреция увеличивается в ответ на пищу или во время голодной пищеварительной деятельности. При секреции пищеварительных гидролаз, доставка аминокислот через мембрану ацинарной клетки происходит с помощью активного транспортного процесса и различных переносчиков.
В состав протеинов сока поджелудочной железы входят протеолитические ферменты: химотрипсин-3, химотрипсин-2, трипсин, (про) эластаза (панкреопептидаза), (про)карбоксипептидаза А2, (про)карбокси-пептидаза В; амилолитические ферменты: a -амилаза; липолитические ферменты: липаза, эстераза (карбоксилэстергидролаза), (про)фосфолипаза А, холестеролэстераза; нуклеиновые ферменты: рибонуклеаза, дезоксирибонуклеаза; другие протеины: колипаза, ингибитор трипсина. Ферменты поджелудочного сока переваривают все виды питательных веществ.
Гидролиз жиров липазой поджелудочного сока усиливается под действием желчи, точнее солей желчных кислот и Са++. Незначительные количества панкреатических ферментов попадают в кровь (инкреция ферментов). Инкреция увеличивается при затруднении оттока панкреатического сока в двенадцатиперстную кишку и при повышении проницаемости мембран ацинусов. Отсюда измерение количества ферментов в крови приобретает диагностическое значение. Мембрана ацинарных клеток содержит два класса рецепторов к холецистокинину: с высоким и низким сродством к пептиду. Высоко-аффинные рецепторы включают секрецию энзимов, а низко-афинная популяция рецепторов ингибирует высвобождение протеолитических ферментов.
Методы исследования экзокринной функции
Панкреозимин-секретиновый тест
Секрет поджелудочной железы получают методом дуоденального зондирования с использованием двух- или трехканального зонда, который позволяет аспирировать отдельно желудочное и дуоденальное содержимое. Зонд устанавливают под рентгеновским контролем таким образом, чтобы олива находилась в нижнем отделе нисходящей части двенадцатиперстной кишки. Правильность нахождения зонда подтверждает выделение из дуоденального канала зонда содержимого кишки с примесью желчи. Желудочный и дуоденальный секрет получают путем активной аспирации. Базальную порцию дуоденального содержимого собирают в течение 30 мин.
Внутривенно вводят раствор панкреазимина в дозе 1,5 ед./кг и собирают в течение 20 мин следующую порцию дуоденального содержимого. Вслед за этим вводят секретин в такой же дозе и собирают еще 3 порции дуоденального содержимого, каждую в течение 20 мин. При этом важно учитывать, что при внутривенном введении секретина и панкреозимина у ряда больных возможно развитие аллергических реакций.
В каждой из 5 порций содержимого определяют:
- Его количество, отражающее объем секреции.
- Бикарбонатную щелочность (методом обратного титрования).
- Концентрацию основных панкреатических ферментов: амилазу - по методу Смит-Рое, липазу - по Титца, трипсин - по Хэвербеку - Эрлангеру.
Нормальные значения вышеуказанных показателей при проведении секретин-панкреазиминового теста:
- объем секреции - 184±19,2 мл/ч (3,6+0,2мл/(кг*ч)); - 85,4±16,3 ммоль/л (15,6+3,2 ммоль/ч);
- амилаза - 111,1±13.6 нкат; - 61,2±9,73 нкат/кг; - 4,86 нкат/кг.
Объем секреции у больных хроническим панкреатитом по сравнению со здоровыми лицами чаще снижен, имеется тенденция к понижению и концентрации бикарбонатов в панкреатическом соке. Повышенная концентрация ферментов нередко отмечается в начальных стадиях развития воспалительно-дистрофического процесса в поджелудочной железе. Гиперсекреция при этом может быть объяснена гипертрофией и гиперплазией эпителия панкреатических канальцев.
Выделяют ряд типов патологической панкреатической секреции, встречающихся при различной патологии поджелудочной железы (Dreiling D., 1975):
Солянокислый тест
В качестве естественного стимулятора панкреатической секреции используется 0,5% раствор хлористоводородной кислоты (в дозе 30 мл), вводимой через зонд интрадуоденально, а также оливкового или подсолнечного масла (25 мл). Действие этих раздражителей на панкреатическую секрецию опосредовано через выделение кишечных гормонов: секретина под влиянием хлористоводородной кислоты и панкреозимина после приема масла. Соответственно этому применение хлористоводородной кислоты в основном способствует выделению бикарбонатов, а оливкового масла - ферментовыделению. Методика забора и изучения панкреатического секрета в целом соответствует таковой после применения внутривенно вводимых стимуляторов.
Несмотря на простоту и доступность данного варианта исследования, оно позволяет получать менее точные данные, особенно при использовании в качестве стимулятора хлористоводородной кислоты, чем проба с секретином и панкреозимином. Одновременное применение этих двух естественных стимуляторов внешней секреции поджелудочной железы затруднительно и потому возникает необходимость в проведении двухэтапного исследования - более обременительного для больного.
Тест Лунда
Упрощенный тест оценки внешнесекреторной функции поджелудочной железы предложил G. Lundh (1962). Метод заключается в аспирации дуоденального содержимого с помощью зонда в течение 2 ч после приема стандартного завтрака, состоящего из 5% белка, 6% жира, 15% углеводов и 300 мл воды. Тест основан на том принципе, что воздействие жирных кислот и аминокислот на слизистую оболочку двенадцатиперстной кишки приводит к высвобождению панкреозимина - естественного стимулятора панкреатической секреции. Исследуется содержание трипсина, химотрипсина, амилазы, липазы в аспирируемой жидкости через 30-минутные интервалы.
К достоинствам теста Лунда относится его простота и доступность, отсутствие необходимости внутривенного введения дорогостоящих гормональных препаратов. Недостатком теста является получение при зондировании панкреатического секрета в смеси с желчью и желудочным соком, что отражается на точности полученных результатов.
Анализ проведенных исследований результативности тестов Лунда и секретин-панкреозиминового, свидетельствует о сравнимости получаемых данных в относительно далеко зашедших стадиях хронического панкреатита, тогда как в начальных стадиях заболевания последний тест оказывается более чувствительным.
Определение химотрипсина в кале
О нарушениях секреции панкреатических ферментов у больных хроническим панкреатитом можно судить и путем химического определения ферментов в кале. Одним из наиболее стойких среди протеолитических и липолитических ферментов поджелудочной железы является химотрипсин, который сохраняется в кале при комнатной температуре до 2 недель.
Исследование производят спустя 3 дня после отмены всех пероральных ферментных препаратов. Предпочтительным является взятие небольшого количества (1 г) из суточного объема кала. Принцип метода основан на расщеплении химотрипсином М-ацетил-тирозин-этилового эфира с образованием кислых продуктов, которые оттитровывают щелочью.
При выраженных нарушениях экзокринной функции поджелудочной железы тест обнаруживает значительное снижение содержания химотрипсина. Вместе с тем, при умеренных функциональных нарушениях отмечается довольно значительное количество ложноположительных и ложноотрицательных результатов. В связи с этим определение химотрипсина кала признается большинством авторов ориентировочным тестом выявления выраженных экзокринных нарушений функции поджелудочной железы различной природы.
Определение перевариваемости ингредиентов пищи
Как правило, при этом используют непрямые способы. О состоянии внешней секреции железы косвенно можно судить по степени перевариваемости различных ингредиентов пищи, прежде всего, жиров и белков. Простейшим методом оценки перевариваемости служит качественное копрологическое исследование, проводимое в условиях тщательного соблюдения больным стандартной диеты с высоким содержанием жира и мясных продуктов.
Обычно в течение 3 дней назначают диету Шмидта, включающую 105 г белка, 135 г жира и 180 г углеводов. У лиц не переносящих подобную диету, выполнение этого исследования невозможно.
Признаками, свидетельствующими о внешнесекреторной недостаточности поджелудочной железы, являются повышенное содержание в испражнениях нейтрального жира и мыл при малоизмененном содержании жирных кислот. На наличие креатореи указывает повышенное содержание в каловых массах мышечных волокон, которые, в отличие от нормальных условий, оказываются малоизмененными с сохраненным поперечнополосатым рисунком и острыми концами.
Более точным является количественное определение химическими способами содержания жира в кале. При проведении теста необходим ежедневный прием 100 г жира в течение 2-3 дней накануне исследования и 3 дней проведения теста. Средняя суточная потеря свыше 6% жира с калом является признаком стеатореи и заставляет предполагать недостаточность панкреатической секреции.
Радиоизотопный метод
Количественную оценку стеато- и креатореи более удобно проводить радиоизотопным методом. При этом необходимо учитывать, что стеаторея может быть обусловлена как недостатком панкреатической липазы, так и нарушением всасывания жира в кишечнике. При наличии мальабсорбции, нарушенным оказывается всасывание всех видов жира, который в повышенном количестве выделяется с калом. При поражении поджелудочной железы, в частности при хроническом панкреатите, нарушается всасывание только тех липидов, которые предварительно должны быть расщеплены липазой.
Для выявления стеатореи, обусловленной дефицитом панкреатической липазы, используется тест с триолеатом глицерина, меченным 131 I. Препарат принимают в дозе 0,15 мкКю/кг массы тела, разводя его в 30 мл растительного масла. Затем в течение 3 суток собирают каловые массы. Радиоактивность собранного кала подсчитывают с помощью сцинтилляционного счетчика в процентах ко всему количеству введенного изотопа. Выделение со стулом свыше 6% радиоактивного изотопа свидетельствует о наличии стеатореи, а при радиоактивности выведенного изотопа препарата, превышающей 10%, можно говорить о довольно тяжелой стеаторее.
Определение уровня креатореи проводят по сходной методике, обычно с помощью альбумина, меченного 131 I. За критический уровень, позволяющий говорить о наличии креатореи, принимается 5% выделенного радиоактивного йода, а при радиоактивности 10% и более йода в кале следует говорить о выраженной степени креатореи.
ПАБА-тест
К числу непрямых методов оценки состояния внешнесекреторной функции поджелудочной железы относят определение степени расщепления бензоил-тирозил-парааминобензойной кислоты в кишечнике с образованием парааминобензойной кислоты - РАВА-тест (Imondi A. et al., 1972). Принцип данного диагностического метода основан на оценке степени расщепления пептидов в тонкой кишке под действием химотрипсина. Отщепленная парааминобензойная кислота всасывается и выделяется с мочой. Таким образом, количество парааминобензойной кислоты, выделяемой за определенный промежуток времени после приема стандартной дозы препарата, позволяет количественно оценить экзокринную функцию поджелудочной железы.
Для проведения теста перорально принимается 1 г бензоил-тирозил-парааминобензойной кислоты (содержащей 340 мг парааминобензойной кислоты). Обследуемый в течение суток перед исследованием должен избегать приема ферментных препаратов, сульфаниламидов, диуретиков, алкоголя. После приема препарата, содержащего парааминобензойную кислоту, собирают мочу в течение 8 ч. Парааминобензойную кислоту определяют в моче фотометрическим методом. В норме за 8 ч с мочой выделяется от 51 до 78% принятой парааминобензойной кислоты.
При развитии выраженной внешнесекреторной недостаточности поджелудочной железы выделение парааминобензойной кислоты существенно снижается, часто более чем наполовину. ПАБА-тест позволяет определить как умеренные, так и тяжелые нарушения экзокринной панкреатической функции. Данный тест целесообразно использовать как метод массового обследования для первичного выявления поражений поджелудочной железы.
Эластазный тест
В отличие от существующих неинвазивных тестов, эластазный тест позволяет выявить эндокринную недостаточность поджелудочной железы уже на ранних стадиях заболевания. Эластаза в кале наиболее достоверно отражает экзокринную недостаточность поджелудочной железы, т.к. в отличие от остальных ферментов не инактивируется при транзите по кишечнику.
Стандартный эластазный копрологический тест содержит моноклональные антитела к панкратической эластазе человека. В отличие от тестов, основанных на поликлональных антителах он чувствителен и специфичен только в отношении панкреатической эластазы 1 человека.
В таблице 6 приведены колебания содержания панкреатической эластазы в кале.
Таблица 6. Содержание панкреатической эластазы в кале.
Определение жиров в кале
Определение эластазы в кале
Показания к назначению копрологического эластазного теста:
- диагностика острого и хронического панкреатита;
- количественная оценка степени снижения экзокринной недостаточности поджелудочной железы;
- оценка эффективности проводимого лечения (вместо эмпирического подбора доз ферментозаместительной терапии).
При этом определение эластазы в сыворотке крови имеет ряд преимуществ по сравнению с определением амилазы крови (табл. 8).
Таблица 8. Сравнительная характеристика специфичности и чувствительности методов диагностики панкреатической ферментемии.
Амилаза сыворотки крови
Эластаза сыворотки крови
Для исследования необходимо следующее оборудование:
Поджелудочная железа. Нормальная анатомия поджелудочной железы
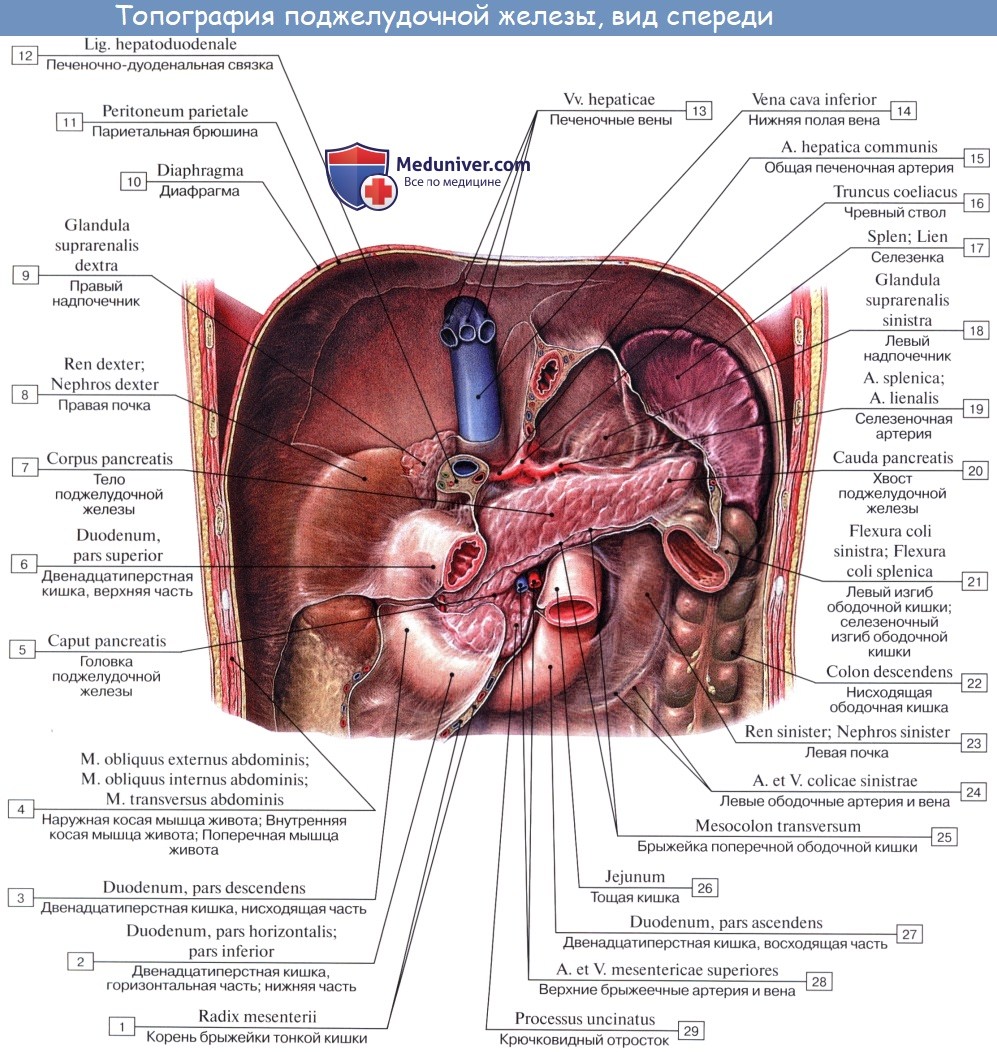
Поджелудочная железа, pancreas, лежит позади желудка на задней брюшной стенке в regio epigastrica, заходя своей левой частью в левое подреберье. Сзади прилежит к нижней полой вене, левой почечной вене и аорте.
Поджелудочная железа делится на головку, caput pancreatis, с крючковидным отростком, processus uncinatus, на тело, corpus pancreatis, и хвост, cauda pancreatis. Головка железы охвачена двенадцатиперстной кишкой и располагается на уровне I и верхней части II поясничных позвонков. На границе ее с телом имеется глубокая вырезка, incisura pancreatis (в вырезке лежат а. и v. mesentericae superiores), а иногда суженная часть в виде шейки. Тело призматической формы, имеет три поверхности: переднюю, заднюю и нижнюю. Передняя поверхность, facies anterior, вогнута и прилежит к желудку; близ соединения головки с телом обычно заметна выпуклость в сторону малого сальника, называемая tuber omentale. Задняя поверхность, facies posterior, обращена к задней брюшной стенке. Нижняя поверхность, facies inferior, обращена вниз и несколько вперед. Три поверхности отделены друг от друга тремя краями: margo superior, anterior и inferior. По верхнему краю, в правой его части, идет a. hepatica communis, а влево вдоль края тянется селезеночная артерия, направляющаяся к селезенке. Железа справа налево несколько поднимается, так что хвост ее лежит выше, чем головка, и подходит к нижней части селезенки. Капсулы pancreas не имеет, благодаря чему резко бросается в глаза ее дольчатое строение. Общая длина железы 12-15 см.
Брюшина покрывает переднюю и нижнюю поверхности pancreas, задняя ее поверхность совершенно лишена брюшины. Выводной проток поджелудочной железы, ductus pancreaticus, принимает многочисленные ветви, которые впадают в него почти под прямым углом; соединившись с ductus choledochus, проток открывается общим отверстием с последним на papilla duodeni major. Эта конструктивная связь ductus pancreaticus с duodenum, кроме своего функционального значения (обработка поджелудочным соком содержимого duodeni), обусловлена также развитием поджелудочной железы из той части первичной кишки, из которой образуется двенадцатиперстная кишка. Кроме главного протока, почти постоянно имеется добавочный, ductus pancreaticus accessorius, который открывается на papilla diodeni minor (около 2 см выше papilla duodeni major). Иногда наблюдаются случаи добавочной поджелудочной железы, pancreas accessdrium. Встречается также кольцевидная форма pancreas, вызывающая сдавление duodenum.
Одним из самых важных органов в организме человека, который активно участвует в процессе пищеварения и не только, является поджелудочная железа. Большинство людей заблуждается, думая, что все самые важные процессы (выработка ферментов и т.д.) происходят в желудке. Конечно же, у человека все взаимосвязано, и если хотя бы одна составляющая часть цепочки станет временно неработоспособна или будет выполнять свои функции плохо, то это отразится на всем. Потому, особое внимание стоит уделить работе поджелудочной железы, так как без нее невозможно нормальное и здоровое существование человека.
Строение
Не смотря на то, что поджелудочная железа маленьких размеров, ее значение очень большое
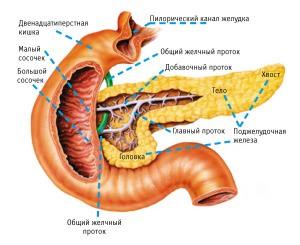
Она располагается примерно между первым и вторым поясничным позвонком в забрюшинном пространстве. Железу можно разделить на три отдела:
- Головка. Это самая широкая часть органа, которая преимущественно располагается во внутреннем изгибе двенадцатиперстной кишки, причем создается впечатление, что кишка как бы охватывает эту часть железы. Данная часть отделена от других отделов бороздой, в которой располагается воротная вена. К тому же, от головки отходит еще один проток, который может быть соединен с главным протоком в поджелудочной железе, а может самостоятельно впадать в двенадцатиперстную кишку. Ширина головки от 3 до 7 см, в зависимости от индивидуальных особенностей организма
- Тело. Оно располагается немного левее позвоночника и имеет форму треугольника. Различают три части тела – переднюю поверхность, заднюю поверхность и нижнюю поверхность. Примерная ширина тела железы – от 2 до 5 сантиметров
- Хвост. Эта самая узкая часть данного органа, ширина которого варьируется от 3 миллиметров до 3 сантиметров. Через этот отдел проходит главный проток, а затем соединяется (или впадает) в двенадцатиперстную кишку
Отдельно стоит поговорить о микроскопическом строении этого органа. Она имеет ячейковидное и трубчатое строение, причем между каждой ячейкой и трубкой располагаются соединительные тяжи, по которым проходят протоки, сосуды и т.д. С этой точки зрения в поджелудочной железе можно выделить две части:
Снабжение кровью происходит с помощью сосудов:
- Передняя верхняя двенадцатиперстная артерия
- Задняя верхняя двенадцатиперстная артерия
- Нижняя двенадцатиперстная артерия
- Поджелудочная вена
Для человека, не имеющего медицинского образования, такое строение может показаться очень сложным, так как большинство перечисленных терминов мало кому известны. Да к тому же, мало кто знает, чем отличается нижняя артерия от верхней, и какую роль играет воротная вена. Но все же, примерное строение знать нужно для того, чтобы лучше понять, какие основные функции выполняет поджелудочная железа и как она работает.
Роль в пищеварении
Несмотря на то, что с медицинской точки зрения этот орган имеет очень простую форму строения, это не говорит о том, что функции, которые он выполняет, тоже просты. Здесь все как раз наоборот. Роль, которую играет эта железа в процессе пищеварения просто колоссальная. Главная функция – это выработка всех необходимых ферментов, благодаря которым и происходит нормальный процесс пищеварения. Среди ферментов, которые вырабатывает это орган можно выделить:
- Фермент амилаза. Главная роль этого фермента – это укорачивание очень длинных углеводных цепочек, которые должны распасться до молекул сахара, так как только их может усваивать кишечник человека. Благодаря этому ферменту, при разжевывании какого-то крахмалосодержащего продукта, например, картофеля или риса, можно почувствовать сладковатый привкус, хотя сами эти продукты не сладкие
- Фермент липаза. Он очень активно воздействует на жиры, которые необходимо расщепить до самых простейших форм, таких как глицерин и жирные кислоты. Именно в этом виде они способны усвоится и пройти процесс пищеварения. К тому же, благодаря этому ферменту способны усваиваться в организме человека аттике витамины, как А, Д, Е, К, которые относятся к жирорастворимым
- Фермент нуклеаза. Благодаря этому ферменту происходит разрыв поступивших нуклеиновых кислот в организм. Он освобождает все свободные нуклеиновые кислоты, причем те, которые способны усвоиться в процессе пищеварения, а также пригодятся для построения уже собственных генетических структур
- Фермент трипсиноген. Этот фермент, как таковой, сам не участвует в пищеварительном процессе, но он играет очень важную роль в активации другого фермента, благодаря которому происходит расщепление всех поступивших в организм белковых молекул
- Ферменты профосфолипазы. Это очень важны ферменты, которые хорошо воздействуют на такие сложные жиры, как фосфолипиды.
Как видно, поджелудочная железа играет практически главную роль в процессе пищеварения, так как если случится какой-то сбой и, хотя бы один фермент будет выработан в меньшем количестве или не выработан вообще, то это может привести к очень плачевным последствиям для всего организма в целом. Это будет влиять на усваиваемость полезных веществ, микроэлементов, витаминов, а также углеводов, белков и жиров, без которых человек попросту не сможет прожить долгое время.
Работа поджелудочной железы и ее регуляция
Поджелудочная железа — жизневажный орган
Как и любой другой орган в организме человека, поджелудочная железа, вернее ее работа, контролируется центральной нервной системой. Из проведенных учеными исследований можно отметить, что при любом появлении привлекательного запаха пищи, особенно если человек голоден, работа железы сразу же активизируется. Отдельно стоит сказать, что за активизацию работы этой железы отвечает блуждающий нерв, а за снижение активности – симпатический.
Огромную роль в регуляции, а в частности ее активности, играет желудочный сок. Повышение его содержания приводит к повышенной активности и началу работы железы.
У этого органа человека есть одно очень интересное свойство – возможность приспосабливаться. Так уж повелось, что мало кто питается сбалансировано и правильно, и поэтому, зачастую в той пище, которую употребляет человек, присутствует в большей степени тот или иной компонент. Так, например, если больше присутствуют углеводы, то поджелудочная больше будет вырабатываться амилазы, так как именно она отвечает за расщепление этого компонента. Если же человек употребляет очень жирную пищу, то липазы будет вырабатываться больше. Ну а если имеет место прием блюд и продуктов, в которых содержится много белков, то главным ферментов будет трипсин.
Поджелудочная железа и гормоны
Одной из главных функций (помимо того, что она принимает активную роль в пищеварении) является эндокринная, то есть выработка очень важных гормонов, присутствие которых в теле человека просто необходимо. Островки Лангерганса – это те места железы, которые отвечают за выработку гормонов. К гормонам, которые вырабатываются поджелудочной железой можно отнести:
- Инсулин. Практически каждый знает, какую роль выполняет в организме человека инсулин и к каким последствиям может привести его недостаток. Этот гормон участвует в обменных процессах, а также влияет на усваиваемость аминокислот, углеводов, жиров. К тому же, благодаря инсулину происходит распределение всех расщепленных веществ по крови, а также каждый из этих компонентов становится способным проникать в каждую клеточку в организме и выполнять свою функцию. Если наблюдается сбой в выработке инсулина, то расщепленные питательные вещества не распределятся по организму, не достигает тех мест, в которых они так необходимы. И это приводит к интоксикации организма. Одним из самых распространенных и известных заболеваний, которое влияет на качество жизни человека, и вызывается недостатком или вообще отсутствием инсулина, это сахарный диабет
- Глюкагон. О действие этого гормона можно сказать так, что он абсолютно противоположен инсулину, то есть главной функцией глюкагона является активизация всех резервов углеводов и превращение их в энергию, без которой организм не способен существовать и нормально работать. Глюкагон также поддерживает нормальный уровень глюкозы в крови даже в те случаях, когда человек сидит на жестких диетах и недополучает необходимые питательные вещества
Следует отметить, что при повышении уровня глюкозы в крови активизируется работа инсулина, его вырабатывается больше. Если же содержание глюкозы в крови снижается, то в дело вступает глюкагон, его уровень увеличивается.
Роль поджелудочной в выработке гормонов просто неоспорима, так как все прекрасно знают, что при любом сбое сразу же страдает весь организм.
И поэтому, нужно тщательно следить за состоянием поджелудочной, питаться правильно и сбалансировано, чтобы помочь ей функционировать так, как требует этого тело человека.
Возможные сбои в работе
Строение поджелудочной — достаточно сложное
Не редкость, когда поджелудочная железа дает сбой. Если хотя бы один фермент будет выработан не в том количестве, которое нужно, то это повлияет на весь организм в целом, и приведет к появлению некоторых симптомов, которые будут говорить о том, что не все в порядке. К основным симптомам при сбое в работе можно отнести:
- Сильная боль в области подреберья
- Постепенно боль распространяется по всему поясничному отделу и выше
- Появляется тошнота, рвота, причем, чем сильнее боль, тем сильнее будут эти ощущения
- Если согнуться, то боль станет меньше
- Бездейственность обезболивающих препаратов
- Возможно повышение температуры тела
- Рвотные массы имеют либо кислый, либо горький привкус
При появлении хотя бы одного из этих симптомов необходимо сразу же обратится к врачу, так как шутить с этим не стоит, потому что сама по себе боль не пройдет, пока не выяснить истинную причину и не начать своевременное лечение. Любой из этих симптомов может говорить о развитии заболевания поджелудочной, а также болезней, которые прямо связаны с нарушением в выработке в ней ферментов и гормонов. К таковым можно отнести:
- Панкреатит. Он встречается очень часто.
- Свищ
- Доброкачественные опухоли
- Сахарный диабет
- Киста
- Злокачественные опухоли
- Муковисцидоз
Как работает поджелудочная железа, о причинах возникновения диабета, панкреатита расскажет видеоматериал:
Панкреатит – воспалительный процесс в области поджелудочной железы (ПЖ). Может иметь острое и хроническое течение. Острый форма болезни возникает молниеносно и исчезает при своевременном и эффективном лечении. Хронический панкреатит – это длительное воспаление, протекающее с периодическими обострениями.
Заболевание является довольно распространенным.

В России хроническим панкреатитом страдают от 27 до 50 человек на 100 тыс. населения, а острая форма диагностируется примерно у 390 человек из 1 млн.
Воспаление ПЖ диагностируется у людей всех возрастов и полов. Чаще всего обе формы возникают у мужчин. Большая часть пациентов на момент первичной диагностики находятся в возрасте от 30 до 40 лет. Удалось выяснить, что предрасположенность передается по наследству.
Строение и функции поджелудочной железы
Поджелудочная железа представляет собой небольшой орган, весом около 80 г, длиной от 14 до 18 см. Находится в верхней части живота между селезенкой и тонкой кишкой. Располагается не внутри брюшной полости, а далеко сзади, прямо перед позвоночником.
Делится на три основные части: голова, тело и хвост. Большое тело ПЖ проходит через верхнюю часть живота, пересекая позвоночный столб в области второго поясничного позвонка. Хвост поджелудочной железы находится в левой верхней части живота, входя в соседство с селезенкой и левой почкой.
- Выработка пищеварительных ферментов. Белки активно расщепляют продукты и подготавливают их для приема пищи через слизистую оболочку кишечника.
- Синтез пищеварительных гормонов. Выделяются непосредственно в кровь (так называемая эндокринная секреция).
Экзокринная функция ПЖ
Через специальный, продольный проток, вырабатываемые ферменты попадают в тонкий кишечник, где начинают действовать. Поскольку образующиеся ферменты являются достаточно агрессивными веществами, поджелудочная железа обладает эффективными механизмами защиты от самопереваривания: белковые расщепляющие ферменты (пептидазы), такие как трипсин и химотрипсин, образуются в виде неактивных предшественников.
Все упомянутые ферменты будут оптимально функционировать только в том случае, если в их среде не слишком высокая кислотность (= pH 8). Но поскольку пища поступает из желудка, предварительно переваривающего ее, желудочная кислота должна быть предварительно обезврежена (нейтрализована). Для этого ферменты выпускаются в тонкую кишку с 1-2 л нейтрализующей (богатой бикарбонатом) жидкости. Это и есть экзокринная функция, за которую отвечает наибольшая доля поджелудочной железы.
Под экзокринной функцией понимается выработка ферментов для пищеварительной системы. Вся ткань поджелудочной железы разделена на доли, которые отделены друг от друга с помощью соединительной ткани. Внутри соединительнотканных путей находятся нервные окончания и сосуды, которые снабжают поджелудочную железу кровью.
Эндокринная функция
С другой стороны, гормональная (эндокринная) доля ПЖ невелика. Ее еще называют островной: расположение этих клеток в группах, диффузно разбросанных по всей железе, под микроскопом напоминает островки. Чаще всего около 1 млн островков встречаются в задней части (так называемом хвосте).
Самым важным гормоном является инсулин. Его задача заключается в расщеплении сахара (глюкозы). Функция – снижение уровня сахара в крови. При отсутствии или недостатке этого гормона возникает сахарный диабет.
Клетки, продуцирующие инсулин, называются B-клетками. A-клетки, с другой стороны, производят гормон противоположного действия, глюкагон. Он обеспечивает доставку сахара из запасов печени, если прием пищи был пропущен. Таким образом, в любое время обеспечивается достаточный запас внутренних органов (в частности, мозга). Благодаря этому сложному взаимодействию различных механизмов регуляции все пищеварение и сахарный баланс организма регулируются.
Поджелудочная железа (лат. páncreas) – это орган в брюшной полости размером с ладонь, расположенный между желудком и позвоночником.
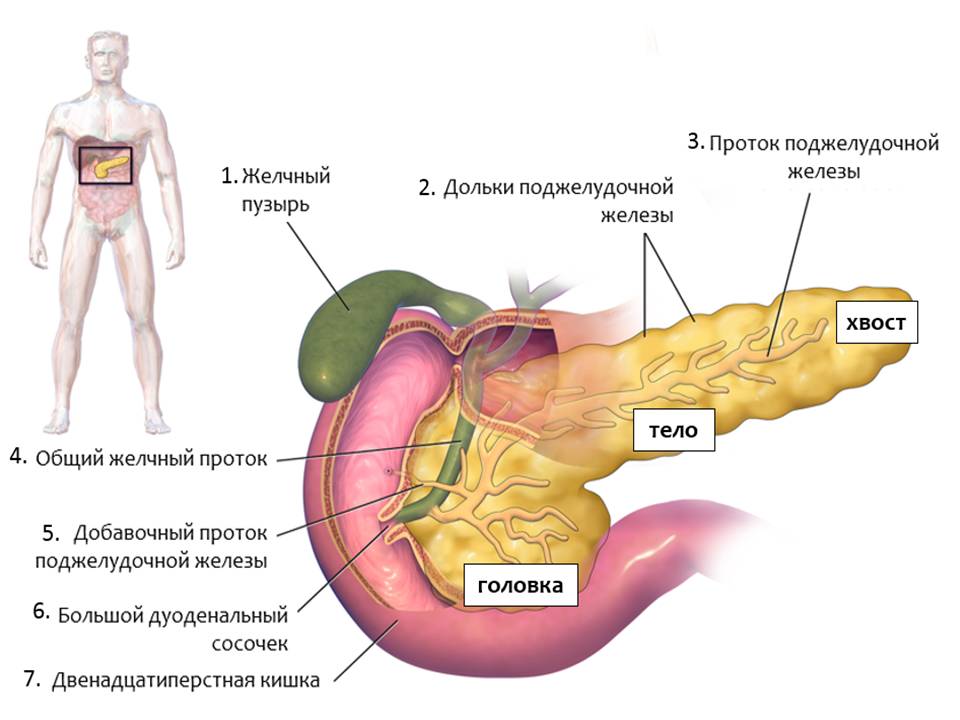
Рис. 1. Строение поджелудочной железы. Адапт. из Wikipedia
- Желчный пузырь
- Дольки поджелудочной железы
- Проток поджелудочной железы
- Общий желчный проток
- Добавочный проток поджелудочной железы
- Большой дуоденальный сосочек
- Двенадцатиперстная кишка
В поджелудочной железе выделяют три отдела: головку, тело, хвост (рис.1). Все отделы поджелудочной железы выполняют одинаковые функции, а именно:
- производят ферменты, которые помогают переваривать пищу;
- производят гормоны, такие как инсулин и глюкагон, которые контролируют уровень глюкозы крови.
Пищеварительные ферменты из поджелудочной железы попадают в кишечник через проток поджелудочной железы [3]. Проток поджелудочной железы[3] соединяется с общим желчным протоком [4], по которому идет желчь из желчного пузыря [1] и печени, и они впадают в двенадцатиперстную кишку[7] в области большого дуоденального сосочка[6]. Эта функция поджелудочной железы также называется экзокринная, то есть направленная наружу. Основная масса поджелудочной железы выполняет эту функцию.
Вторая функция поджелудочной железы – эндокринная функция, то есть направленная внутрь – это производство гормонов, контролирующих уровень глюкозы крови. Выполняют эту функцию отдельные группы клеток, их называют островки поджелудочной железы или островки Лангерганса. Во всей поджелудочной железе около 1 миллиона островков, что составляет 1-2% от общей массы поджелудочной железы. Они располагаются диффузно во всем объеме поджелудочной железы. В отличии от ферментов, которые синтезируются в проток поджелудочной железы и стекают в кишечник, клетки островков Лангерганса продуцируют гормоны непосредственно в кровь, а именно в мелкие кровеносные сосуды, проходящие через поджелудочную железу.
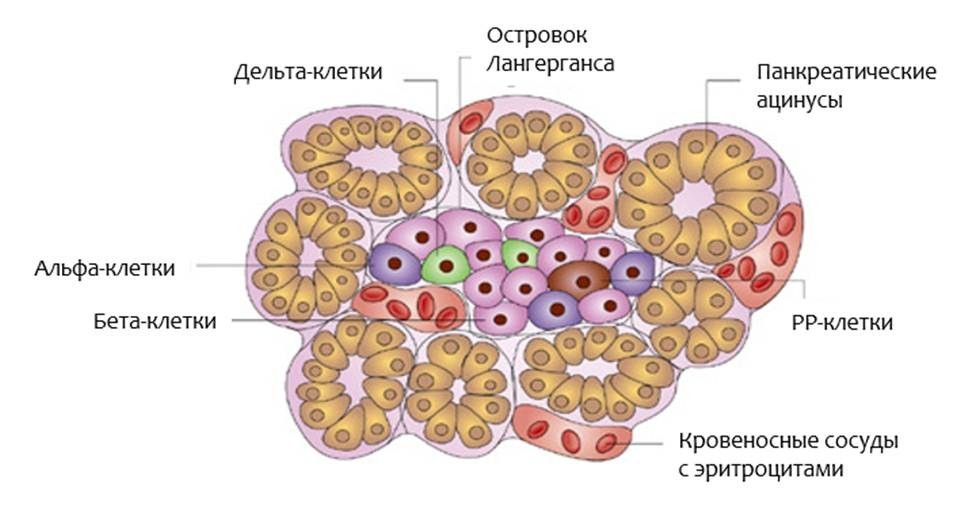
Рис.2. Островок Лангерганса. Адапт. из Anatomy, Physiology, and Pathology of the Digestive System. Introduction to Medical Science - Duke University TIP
Если вы посмотрите на островок Лангерганса через микроскоп (рис.2), вы найдете в нем:
- Бета-клетки, которые производят инсулин
- Альфа-клетки, которые производят глюкагон
- Дельта-клетки, которые производят соматостатин
- РР-клетки, которые производят панкреатический полипептид (функция которого до сих пор не ясна)
Роль поджелудочной железы в развитии сахарного диабета
Для того чтобы разобраться в этом вопросе, рассмотрим каждый тип сахарного диабета отдельно.
Сахарный диабет 1 типа
На данный момент остается неизвестным, почему возникает этот аутоиммунный ответ. Генетически человеку может передаться склонность к аутоиммунным заболеваниям (сахарный диабет 1 типа является только одним из многих аутоиммунных заболеваний), но вот что именно служит пусковым механизмом, триггером сахарного диабета 1 типа, пока что недостаточно ясно. (Подробней об этом вы можете узнать в разделе Причины сахарного диабета 1 типа).
Сахарный диабет 2 типа
Причины сахарного диабета 2 типа – это комплекс генетических факторов и условий окружающей среды. Генетически человек наследует группу генов предрасположенности к сахарному диабету 2 типа, и чаще всего у человека с СД 2 типа есть родственники с СД 2 типа. Также некоторые этнические группы имеют более высокую предрасположенность к этому заболеванию. Но разовьётся сахарный диабет 2 типа или нет зависит от самого человека, от его образа жизни. На это влияет характер питания, уровень физической активности и т.д. (Подробней об этом вы можете узнать в разделе Причины сахарного диабета 2 типа).
Таблетки, используемые для лечения сахарного диабета 2 типа, не содержат инсулин, они действуют либо путем увеличения чувствительности организма к инсулину, либо путем увеличения секреции инсулина из поджелудочной железы. Диета и снижение избыточного веса (если он есть), также являются основными компонентами лечения сахарного диабета 2 типа. Редко, когда инъекции инсулина необходимым на ранних стадиях сахарного диабета 2 типа. Но при истощении поджелудочной железы инсулинотерапия может стать необходимым компонентом лечения сахарного диабета 2 типа.
Гестационный сахарный диабет
Эта форма диабета возникает во время беременности и в большинстве случаев проходит после рождения ребенка.
В течение всей беременности плацента вырабатывает гормоны, которые препятствуют нормальной работе инсулина (они повышают резистентность к инсулину). Как правило, поджелудочная железа может просто увеличить количество производимого инсулина, и у женщины будет нормальный уровень глюкозы крови. Иногда, однако, поджелудочная железа не может компенсировать потребность организма в инсулине, и тогда у женщины повышается уровень глюкозы крови и развивается гестационный сахарный диабет.
Все беременные женщины должны быть обследованы на наличие гестационного сахарного диабета. Важно распознавать и лечить гестационный сахарный диабет как можно скорее, чтобы свести к минимуму риск осложнений у ребенка. (Подробней об этом вы можете узнать в разделе Гестационный сахарный диабет).
Читайте также:
- Характеристика возрастных особенностей детей младшего школьного возраста педагогика
- Методика проведения физкультурных занятий в детском саду в младшей группе
- Средства художественной выразительности технология 2 класс школа россии
- Клеточные и неклеточные формы жизни кратко
- Федеральные и региональные программы обеспечения безопасности жизнедеятельности кратко

