Методы определения овуляции кратко
Обновлено: 02.07.2024
Множество осложнений, развивающихся во время беременности и в родах, можно предотвратить правильной подготовкой к зачатию и вынашиванию. Диагностика различных отклонений в состоянии здоровья позволяет не только вовремя спрогнозировать вероятность тех или иных осложнений желанной беременности, но и зачастую полностью избежать их. Именно поэтому планируемая и подготовленная беременность — это первый и главный шаг навстречу благоприятным родам и здоровому малышу. Так каков же алгоритм действий? Вот что необходимо предпринять:
- Начать принимать поливитаминные комплексы для беремен-ных (Элевит, Витрум-пренатал, Мультитабс-пренатал, Центрум-Матерна и др. - в случае отсутствия противопоказаний) за 3 месяца до активного планирования, чтобы восполнить дефицит витаминов и микроэлементов. Будущий папа также может принимать обычные поливитамины. Отдельно обоим супругам необходимо за 3-6 месяцев начать прием фолиевой кислоты в лечебной дозировке (не менее 3мг в сутки). Именно такая доза в значительной степени снижает риск пороков развития плода (особенно нервной трубки).
- Посетить стоматолога, ЛОР-врача, терапевта. Очаги хронической инфекции, а именно: больные зубы, хронический пиелонефрит, тонзиллит, гайморит, холецистит и т.д. - служат резервуаром патогенных микроорганизмов, могущих активизироваться во время беременности и вызвать ее осложнения. Поэтому необходимо постараться перевести имеющиеся заболевания в фазу ремиссии. В рамках осмотра специалистами желательно сдать клинический анализ крови и общий анализ мочи.
- Сдать анализы на TORCH-комплекс (токсоплазмоз, краснуха, цитомегаловирусная инфекция, герпес - антитела IgM и IgG). Все эти инфекции при первичном заражении могут вызвать пороки развития плода. Если антител IgG к токсоплазмозу нет, необходимо ограничить свое общение с домашними животными, особенно кошками. Если IgG антител к краснухе нет, то нужно сделать прививку от краснухи за 3-6 месяцев до планируемой беременности. Если антитела IgG к краснухе есть, то можно просто порадоваться своему иммунитету. При обнаружении антител IgG к цитомегаловирусу и герпесу, их титр необходимо будет контролировать во время беременности для исключения реактивации инфекции. Во всех случаях при сдаче анализов на TORCH обнаружение IgM говорит об остром процессе, беременность в таком случае лучше отложить.
- Посетить гинеколога для общего осмотра, осмотра в зерка-лах, вагинального исследования. Необходимо сдать посев на уреаплазму, микоплазму; антитела к хламидиям; ПЦР на ВПЧ; описанный выше TORCH-комплекс; мазок на гонококк и флору; PAP тест или тест по Папаниколау (на онкоцитологию шейки матки); сделать УЗИ малого таза сразу после менструации (для исключения органической патологии - кист, миом и т.д.). В случае обнаружения каких-либо инфекций их нужно пролечить. После всего этого можно получить "добро" у гинеколога и начать активно планировать.
- Сдать анализ крови на группу и резус-фактор, в случае отрица-тельного резуса - антитела к нему. При обнаружении антител состояние необходимо корректировать, так как повышается риск тяжелой формы резус-конфликта.
- В случае отягощенного акушерского анамнеза (неразвивающиеся беременности, выкидыши в прошлом) необходимо пройти дополнительное гормональное обследование (андрогены, гормоны щитовидной железы, прогестерон), сдать коагулограмму, анализы на иммунные факторы раннего невынашивания (волчаночный коагулянт, антитела к фосфолипидам и ХГЧ) и т.д. - по клинической ситуации.
- Отказаться от вредных привычек - курения, алкоголя, наркотиков как отцу, так и будущей матери; сменить вредную для здоровья работу (химическое производство, например).
- Если есть желание, то можно измерять базальную температуру и наблюдать в процессе планирования за циклом с точки зрения наличия или отсутствия овуляции.
Способы определения овуляции.
Ультразвуковая фолликулометрия.
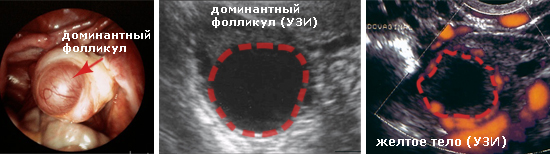
Ультразвуковая фолликулометрия.
Ультразвуковое исследование с целью фолликулометрии нужно делать несколько раз за менструальный цикл (сразу после месячных, затем еще через неделю и далее – в зависимости от размеров доминантного фолликула), а значит, это потребует определенных денежных вливаний. Зато данный метод информативен, достоверен и своевременен, так как позволяет с большой точностью и заранее предсказать плодные дни.
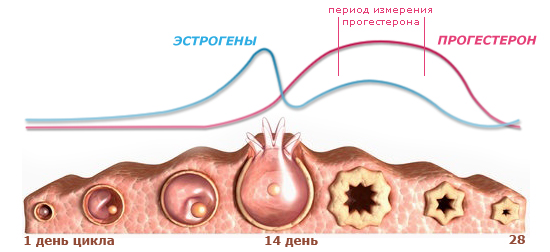
Определение уровня прогестерона в крови.
За процесс овуляции и за весь менструальный цикл в целом несет от-ветственность группа гормонов репродуктивной сферы. Если баланс этих гормонов находится в норме, то можно предположить, что и овуляция происходит в нормальном режиме. Однако, уровни гормонов у разных женщин не одинаковые. Лишь прогестерон, измеренный в крови во второй половине цикла, может дать точный, но, к сожалению, несвоевременный ретроспективный ответ. Уровень прогестерона значительно повышается в крови (более 20 нмоль/л), если в яичнике активно работает желтое тело, но, как вы уже знаете, это случается только после овуляции.
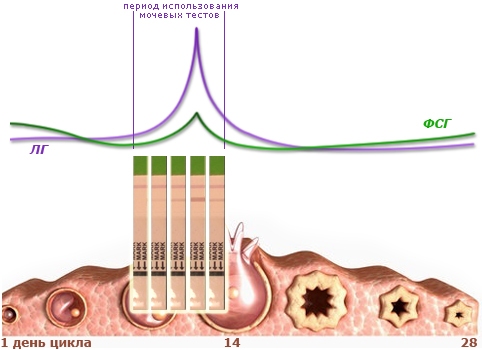
Мочевые тесты на измерение уровня лютеинизирующего гормона.
Как мы уже условились, уровни гормонов у разных женщин не одинаковые, сходство заключается лишь в том, что колебания этих соединений у всех здоровых женщин репродуктивного возраста подчиняются единой закономерности. Однократный забор крови на гормоны не сможет дать нам нужную информацию, поэтому важно проследить изменение уровня некоторых гормонов в динамике. Наиболее полезным оказалось определение колебания уровня лютеинизирующего гормона (ЛГ), так как он повышается в крови (и как результат - в моче) за 24-36 часов до овуляции.

Существует ошибочное мнение, что тесты на беременность и на овуляцию взаимозаменяемы. Это не так – тесты определяют совершенно разные гормоны в моче – b-субъединицу ХГЧ и ЛГ соответственно, и должны использоваться строго по назначению.
- Тесты необходимо начинать делать за несколько дней до предполагаемой овуляции, или за 17 дней до предполагаемых месячных при любой продолжительности менструального цикла. На пике уровня ЛГ диагностическая полоска становится наиболее яркой (см. график), что и служит сигналом для активной половой жизни в ближайшие сутки. Диагностические полоски по яркости у разных женщин разные – у кого-то они лишь приближаются по цвету к контрольной, а у кого-то значительно превосходят их в яркости.
- Тестирование должно производиться каждый день примерно в одно и то же время днем.
- Перед тестированием необходимо воздержаться от мочеиспускания в течение 4 часов и не пить большого количества жидкости.
- При использовании тест-полоски, ее необходимо погрузить в ем-кость с мочой до указанной линии на 5 секунд.
- При использовании струйных тестов необходимо держать диагно-стический кончик теста под струей мочи в течение 5 секунд. Тест нужно держать практически вертикально. Можно также собрать мочу в чистую сухую посуду и поместить абсорбирующий кончик в мочу, но уже на 20 секунд.
- При использовании любых тестов: окончательно оценивать результат необходимо через 10 минут после тестирования, но не позже 30 минут (могут появиться ложные полосы высыхания).
Календарный метод.
Продолжительность менструального цикла в среднем составляет 28 дней, однако, в норме она может варьировать от 21 до 35 дней. Какой бы ни была продолжительность цикла, длина второй фазы (после овуляции) всегда примерно одинаковая – от 12 до 16 дней, в среднем – две недели. Это связано с тем, что желтое тело не может существовать дольше, оно запрограммировано на гибель в случае отсутствия беременности. А вот первая фаза (до овуляции) может варьировать у разных женщин в широких пределах – от 7 до 21 дней. Согласно календарному методу, наиболее плодные дни наступают за две недели (от 12 до 16 дней) до наступления менструации при любом цикле. Однако этот способ носит предположительный характер и подходит лишь женщинам с регулярными месячными.
Измерение базальной температуры.
Женские половые гормоны имеют способность влиять на обменные процессы, протекающие в организме, и как следствие - на базальную температуру тела (БТ). Базальная температура – это наименьшая температура тела за сутки, она характерна для организма, находящегося в полном покое, когда обменные процессы максимально замедляются. Этим условиям (когда на температуру не влияют внешние факторы, и она зависит только от гормонального статуса) идеально соответствует период сна, а также время сразу после пробуждения. В первой фазе цикла, когда господствуют эстрогены, БТ низкая. Во второй фазе (лютеиновой), когда желтое тело начинает интенсивно вырабатывать прогестерон, базальная температура в среднем повышается на 0,4˚С по сравнению с цифрами первой фазы. Чтобы уловить такую небольшую разницу, базальную температуру нужно измерять в соответствии с определенными правилами.
Правила измерения БТ.
На рынке существуют удобные для применения термомониторы – они хранят данные за несколько месяцев, а некоторые даже самостоятельно строят графики (Citizen CT915 – примерно 1500 рублей) и оценивают их, сообщая о прошедшей овуляции (или ее отсутствии в данном цикле), возможной беременности, скором наступлении месячных ("Sophia").
Оценка графиков базальной температуры.
Измерение базальной температуры включено экспертами ВОЗ в перечень наиболее полезных методов для оценки фертильности (способности к зачатию), кроме того, он не требует никаких материальных затрат. Однако метод носит ретроспективный характер и не может в каждом конкретном цикле предсказать овуляцию заранее.
Определение степени растяжимости цервикальной слизи.
Еще одно характерное изменение, наблюдаемое в период овуляции – это изменение структуры слизи, вырабатываемой железами шейки матки. Слизь становится более тягучей, при этом происходит увеличение ее проницаемости и сперматозоиды получают возможность преодолеть шеечный барьер. Растяжимость цервикальной слизи можно определить не только в гинекологическом кабинете, но и в домашних условиях. Часть женщин замечают появление в середине цикла обильных слизистых выделений, похожих на яичный белок. Кроме того, чистыми пальцами можно коснуться шейки матки и затем попробовать растянуть слизь между пальцами. Накануне овуляции слизь растягивается до 10-12 см в длину, в другие периоды – не более чем на 3-4 см.
Распознавание овуляторного синдрома.
Растущий в яичнике фолликул может причинять неприятные и иногда даже небольшие болевые ощущения в нижних отделах живота, усиливающиеся в период разрыва фолликула. Около 30% женщин могут замечать у себя эту особенность и выгодно использовать ее в планировании.
Для достоверности и информативности лучше комбинировать различные методы определения овуляции, например – оценку базальной температуры и мочевых тестов на лютеинизирующий гормон; ультразвуковую фолликулометрию. Необходимо помнить, что по одному отслеженному циклу судить о репродуктивных возможностях ни в коем случае нельзя, ведь даже у здоровой женщины могут быть иногда циклы без овуляции (1-3 в год), а с возрастом количество таких циклов увеличивается.

Овуляция необходима для возможности зачатия ребенка. Если половой акт будет приходиться на период овуляции, то шансы на зачатие ребенка будут очень высоки. А для тех, кто не планирует беременность, это считается самым опасным периодом. Есть несколько способов определения дней овуляции. Вы можете выбрать один или несколько в зависимости от финансовой возможности и времени:
Измерение базальной температуры тела (БТТ)
Температуру тела меряют в прямой кишке каждый день утром после пробуждения. Важно не вставать с кровати до измерения температуры. Меряют обычным градусником в течение 7 минут. Результаты записывают на листе бумаги в виде графика, где по горизонтали записаны дни месячного цикла, а по вертикали температура. Перед овуляцией (за сутки) температура слегка понизится, а после овуляции повысится на 0.3 – 0.6 градусов (37°С и выше) и будет так держаться до менструации. Если температура не повышается, это может указывать на ановуляцию (отсутствие овуляции). График, где температура то падает, то поднимается может указывать на недостаточность гормона эстрогена. На температуру могут повлиять различные факторы: стресс, половой акт, алкоголь, болезнь.
Календарный метод контрацепции (метод Огино-Кнауса)
Для этого метода женщина должна знать продолжительность своего менструального цикла на протяжении нескольких месяцев (желательно год). При помощи простых арифметических вычислений можно узнать фертильный период (когда можно забеременеть) или воспользоватся калькулятором определения дней овуляции. От самого короткого менструального цикла необходимо отнять 18 дней – это будет началом фертильного периода. Что бы узнать окончание этого периода от самого продолжительного цикла отнимают 11 дней.
Пример: если самый короткий период 27 дней, а самый длинный 31 день.
27-18=9 — на девятый день цикла приходится начало фертильного периода
31-11-20 — на двадцатый день припадает конец фертильного периода
Исходя из этих данных и принимая средний цикл за 29 дней((27+31)/2=29) составляем схему:
Тест на овуляцию методом определения уровня гормонов
Для выхода яйцеклетки из доминантного фолликула необходим лютеинизирующий гормон (ЛГ). Когда концентрация этого гормона максимальна — это значит в течении суток будет овуляция. Существуют специальные тесты на овуляцию, которые и определяют ЛГ в моче. Тест на овуляцию нужно делать во время фертильного периода каждый день в одно время для достоверности результата.
УЗИ
Не упустить момент!
Методы определения овуляции

Марина Владимировна Томилова , Врач акушер-гинеколог, к.м.н.
Известно, что зачатие может произойти в ограниченный период – это около полутора суток до и после овуляции – выхода яйцеклетки из яичника. Можно ли точно вычислить день и час овуляции и нужно ли это делать?
Немного физиологии
В течение первых 1—2 лет после начала менструаций устанавливается регулярный менструальный цикл, а вместе с ним и регулярные овуляции, которые сопровождают женщину до периода перименопаузы. Первым днем цикла считается первый день менструального кровотечения, нормальный цикл составляет 21—35 дней, наиболее часто встречается цикл 28—30 дней, длительность кровянистых выделений 3—5 дней. При регулярном 28—30-дневном цикле овуляция происходит практически ежемесячно, без овуляции проходит не более 1—2 циклов в год. Чем более длительный или короткий менструальный цикл, тем больше вероятность ановуляторных циклов, в которых яйцеклетка не выходит из яичника.
Рассмотрим подробно, что происходит в женском организме в течение одного цикла. В первые дни менструации уровень женских гормонов в крови наиболее низкий. Чтобы его поднять, со стороны высшей нервной системы в гипофиз поступает сигнал к стимуляции яичников и начинается активная выработка фолликулостимулирующего гормона (ФСГ). Под его воздействием в яичниках происходит рост нескольких фолликулов, один из которых станет доминантным – лидирующим, его размер будет наибольшим, и в нем созреет полноценная яйцеклетка.
В процессе своего роста фолликул является, с одной стороны, гормонопродуцирующим органом, а с другой – питательной средой для растущей яйцеклетки и будущего зародыша. Уровень эстрогенов, вырабатываемых растущим фолликулом, нарастает сначала медленно, постепенно, а потом резко. В ответ на это быстрое повышение концентрации эстрадиола в гипофизе происходит преовуляторный выброс лютеинезирующего гормона (ЛГ), что провоцирует разрыв созревшего фолликула и выход яйцеклетки в брюшную полость. Этот процесс и называется овуляцией.
В брюшной полости яйцеклетка захватывается фимбриями маточной трубы, и впоследствии в трубе происходит оплодотворение. А на месте бывшего доминантного фолликула под воздействием все того же ЛГ образуется новый гормонопродуцирующий орган, который называется желтое тело. По сути это те же самые клетки, но в них начинают работать другие ферментные системы. Желтое тело вырабатывает прогестерон и частично эстрадиол в течение 13—14 дней и готовит матку (в основном ее внутреннюю слизистую оболочку) к имплантации – внедрению в нее плодного яйца. Если беременность наступила, то от зародыша в кровь матери начинает поступать вещество, которое называется хорионический гонадотропин (ХГЧ). На определении концентрации этого вещества в крови или моче женщины основаны тесты ранней диагностики беременности. Этот гормон заставляет желтое тело работать гораздо дольше, чем 13—14 дней, фактически это обеспечивает гормональную поддержку беременности в течение почти всего первого триместра. Если беременность не наступила, то желтое тело подвергается обратному развитию, уровень гормонов в крови падает и начинается отторжение слизистой оболочки полости матки – менструация.
Как определяют время овуляции
Безусловно, данная рекомендация не относится к пациенткам с нерегулярным циклом, к парам, у которых беременность не наступает в течение 9—12 и более месяцев, и к парам, проходящим лечение от бесплодия. Однако если при регулярном менструальном цикле и регулярной половой жизни без использования контрацептивов беременность не наступает в течение 6 месяцев, имеет смысл в течение 2—3 месяцев использовать домашние методы определения овуляции. Если же беременность не наступает дольше года, нужно обратиться к врачу, и доктор будет определять наличие овуляции с помощью более точных методов.
Измерения базальной температуры. Известно, что прогестерон обладает свойством повышать температуру тела на несколько десятых градуса. Поэтому примерно через сутки после овуляции базальная температура несколько повышается, а накануне овуляции фиксируется падение температуры на 0,2—0,5 градусов.
Данный метод легко использовать в домашних условиях, он не требует специального оборудования. С одной стороны все просто: каждое утро, не вставая с постели, следует измерять температуру тела в прямой кишке, производить измерения базальной температуры нужно одним и тем же градусником, сразу после пробуждения, результаты измерений заносятся в таблицу. Такие строгости в правилах измерения базальной температуры обусловлены тем, что любые отступления от них могут влиять на результат измерений. Например, температура в 6.00 несколько ниже, чем в 9.00, температура при проявлении активности – даже обычном подъеме с постели - повышается. Подъем температуры на 0,3 градуса при соблюдении правил измерения и удержание ее в течение не менее трех дней свидетельствует о произошедшей овуляции.
Полноценность второй фазы менструального цикла, когда функционирует желтое тело, оставшееся на месте яйцеклетки, обеспечивая готовность внутренней оболочки матки к принятию оплодотворенной яйцеклетки и сохранение беременности, оценивается на основании длительности подъема температуры: желательно, чтобы он продолжался не менее 12 дней.
К сожалению, несмотря на свою кажущуюся простоту, метод имеет ряд недостатков. В первую очередь, это время измерения – температуру необходимо измерять всегда в одно время, и в будни, и в выходные, и в праздники. Второй момент – это спокойный сон в течение не менее 8 часов. При несоблюдении этих требований график очень трудно интерпретировать, потому что снижения температуры могут быть связаны с недостаточным периодом покоя. Соответственно, данный метод требует существенной дисциплинированности от женщины. Если же все правила соблюдены, то информативность графиков базальной температуры достаточно высока, а самое главное, при длительном использовании показывает картину в динамике, за несколько месяцев.
Определение количества и качества цервикальной слизи. Есть еще один метод определения овуляции, который прост в использовании и может проводиться в домашних условиях, но имеет очень ориентировочный характер. Он основан на определении количества и качества цервикальной слизи.
Под влиянием высокого уровня эстрогенов в дни, предшествующие овуляции, при подготовке к зачатию, в шейке матки увеличивается количество вырабатываемой слизи и изменяется ее качество: она становится прозрачной и эластичной. Визуально женщина может определить это как более обильные прозрачные выделения из половых путей, напоминающие по внешнему виду сырой яичный белок. После овуляции под воздействием прогестерона количество вырабатываемой шеечной слизи резко уменьшается, соответственно уменьшается и количество выделений из половых путей. Половые контакты с целью зачатия рекомендуются в дни максимального обильных выделений и в течении 1—2 суток после их прекращения.
Наблюдение женщины за своими ощущениями. Этот метод также относится к весьма приблизительным критериям овуляции.
Незначительные боли внизу живота возникают из-за нарушения целостности оболочки яичника при овуляции, а также при наличии изменений при хронических воспалительных процессах в маточных трубах. Болезненным может быть и продвижение яйцеклетки по трубе.
Повышение сексуального желания возникает из-за максимального содержания в крови женских половых гормонов, вырабатываемых яичником, - эстрогенов.
Скудные сукровичные выделения связаны с тем, что в момент овуляции в крови снижается количество эстрогенов, вырабатываемых фолликулом, а желтое тело еще не сформировалось, поэтому нет еще достаточного количества прогестерона. Эти изменения вызывают частичную отслойку слизистой оболочки матки. Но как только начинает функционировать желтое тело, гормональный фон восстанавливается и выделения прекращаются.
Конечно, выраженность описанных проявлений, происходящих в период до овуляции, а также во время и после нее, значительно отличается не только у разных женщин, но и у одной женщины в разные менструальные циклы.
Домашние тесты на овуляцию. Сейчас в продаже появился широкий ассортимент домашних тестов на овуляцию. С помощью теста определяется наличие в моче лютеинигирующего гормона (ЛГ). Этот гормон вырабатывается в гипофизе – железе внутренней секреции, находящейся в головном мозге и управляющей другими эндокринными железами, в том числе и яичниками. В свою очередь, количество ЛГ значительно возрастает в ответ на повышение в крови эстрогенов, вырабатываемых фолликулом. Пиковые значения ЛГ определяются за 24—36 часов до овуляции, в этот период и становится положительным тест на овуляцию. То есть тест фиксирует тот самый преовуляторный пик ЛГ, который вызывает разрыв зрелого фолликула, а овуляция происходит в течение 24—48 часов после выброса ЛГ.
Поскольку пиковый выброс ЛГ в крови и моче определяется не более суток, то использовать тесты, чтобы поймать этот пик, приходится ежедневно, поэтому рекомендуется пользоваться ими в сочетании с другими домашними способами определения овуляции - например, ориентируясь на увеличение количества и соответствующее качество цервикальной слизи или на графики базальной температуры за предыдущие месяцы. Это поможет выбрать те самые преовуляторные дни, когда синтезируется максимальное количество гормона.
Следует помнить, что довольно часто встречаются ложноотрицательные результаты. Это может быть связано со следующими факторами: во-первых, можно просто не уловить этот пик, а во-вторых, у конкретной женщины пиковый выброс может не достигать необходимой для чувствительности теста концентрации. Таким образом, этот тест подходит в основном для здоровых женщин с регулярным циклом. Хочется отметить, что при использовании теста на овуляцию практически отсутствует возможность определения полноценности второй фазы менструального цикла, то есть нельзя даже косвенно судить о том, достаточное ли количество прогестерона вырабатывается желтым телом. В данном случае для этого необходимо использовать другие методики.
Дальшейшие способы оценки овуляции уже требуют участия медицинского персонала.
Ультразвуковое исследование (УЗИ). Отслеживание овуляции при помощи УЗИ - это так называемая фолликулометрия, или ультразвуковой мониторинг фолликулов. При этом, начиная с 9-10-го дня цикла (или ранее, если цикл короче 28 дней), с интервалом в 1—3 дня проводятся ультразвуковые исследования яичников и матки. При этом визуализируется растущий фолликул и растущая внутренняя оболочка матки – эндометрий, куда в последующем будет имплантироваться эмбрион. В один из визитов врач на месте растущего фолликула обнаруживает желтое тело - значит, между предыдущим и сегодняшним исследованиями произошла овуляция.
У этого метода также есть свои сложности: требуется определенная дисциплинированность от женщины – регулярные визиты в лечебное учреждение к назначенному времени не всегда вписываются в занятую жизнь, а самое главное, необходима высокая квалификация врача УЗИ и хорошая разрешающая способность аппарата. Но если все сделано хорошо, то информативность исследования очень высока, ведь помимо собственно овуляции мы можем зафиксировать соответствие роста эндометрия растущему фолликулу. Потому что одна из причин неудач при зачатии – это гиперплазия (избыточный рост) или гипоплазия (недостаточный рост) внутренней оболочки матки – эндометрия. Особенно это актуально для женщин, перенесших внутриматочные вмешательства, например аборты или самопроизвольные выкидыши с выскабливанием или осложненные роды. Недостаток метода состоит в невозможности оценки полноценности второй фазы цикла. Она определяется в первую очередь уровнем прогестерона, вырабатываемого желтым телом, и в меньшей степени - длительностью существования желтого тела. В большинстве случаев при высоком уровне прогестерона длительность работы желтого тела вполне достаточна для зачатия и вынашивания, при низкой концентрации прогестерона вторая фаза обычно бывает укорочена, что является причиной ненаступления беременности из-за неготовности матки принять и поддержать оплодотворенную яйцеклетку. При использовании ультразвуковой диагностики мы можем использовать лишь косвенный критерий - размер желтого тела не менее 12 мм, считается, что при меньших размерах нормальная концентрация прогестерона не достигается.
Определение уровня гормонов в крови. Этот метод можно использовать как сам по себе, так и в сочетании с другими, является определение уровня гормонов в крови. Образующееся в результате овуляции желтое тело вырабатывает прогестерон, при этом максимальная его концентрация наблюдается на 5—7-й день второй половины цикла. Определение уровня прогестерона и эстрадиола в крови через 5—7 дней после овуляции, или за 7—9 дней до начала предполагаемой менструации, позволяет удостовериться в произошедшей овуляции и оценить ее полноценность.
В случае нерегулярных менструаций и нарушения овуляции (ановуляторные циклы или недостаточность лютеиновой фазы), а также при наличии репродуктивных проблем рекомендуется комплексное обследование. При этом фолликулометрия (измерение фолликулов с помощью УЗИ) сочетается с определением уровня гормонов в соответствующие дни. В ряде случаев мы рекомендуем упрощенный вариант ультразвукового и гормонального контроля овуляции – исследование проводится в середине второй фазы цикла, то есть опять примерно за неделю до ожидаемой менструации, в этот день делается УЗИ органов малого таза и при выявлении желтого тела сдается кровь на прогестерон и эстрадиол. В данном случае нельзя точно сказать, когда произошла овуляция, но можно утверждать, что она была, и определить, насколько полноценно сформировалось желтое тело.
В заключение отметим, что если беременность не наступила в первом же цикле планирования, то это не повод для волнения. Большинство пар беременеют в течение 6—7 месяцев после отмены контрацепции при регулярной половой жизни. Но если беременность не наступает через 9—12 и более месяцев, то необходимо обратиться к врачу.

Какие бывают фазы менструального цикла?
Первая фаза проходит под влиянием эндокринного гормона (то есть естественного, вырабатываемого в организме), который стимулирует образование и развитие яйцеклетки. Этот гормон так и называется – фолликулостимулирующий (ФСГ), а вырабатывается он гипофизом. Под влиянием ФСН образуются фолликулы. Их оболочка производит эстрогены (половые гормоны). Под патронатом ФСГ фолликулы увеличиваются, но оптимальных размеров достигает только один (доминантный). Он вырастает до 3 см в диаметре.
Вторая фаза – овуляторная. Под действием лютеинизирующего гормона оболочка доминантного фолликула разрывается и яйцеклетка выходит прямо в малый таз. Это и есть овуляция. В это время могут ощущаться боли в животе: от тянущих до интенсивных. Затем яйцеклетка заходит в маточную трубу и продвигается в полость матки. Если на ее пути встречается сперматозоид, то происходит оплодотворение.
Третья фаза обусловлена влиянием на организм прогестерона – гормона, назначение которого сохранять беременность. Этот гормон вырабатывается фолликулом, из которого вышла яйцеклетка. В фолликуле формируется так называемое желтое тело, которое активно производит прогестерон в течение нескольких суток. Под действием этого гормона увеличивается аппетит, появляется сонливость и повышается температура. Если же яйцеклетка не оплодотворилась, то желтое тело постепенно прекращает секрецию прогестерона. В итоге желтое тело перерождается и выработка прогестерона останавливается. Затем начинается менструация.
Четвертая фаза – менструация. Это самый неприятный, а подчас болезненный для женщины период. Кровотечение длится от трех до шести суток, и связано с отторжением внутренней оболочки матки (эндометрия). И хотя это последняя стадия цикла, принято считать первым днем менструального цикла первый день кровотечения, так как именно этот день проще всего определить.
Как считать конец, начало и середину менструального цикла?
Правильно высчитывать менструальный цикл нужно уметь каждой девушке. Во-первых, нерегулярный цикл указывает на заболевание детородной системы. Во-вторых, девушка может без труда использовать данные для определения подходящих и неблагоприятных для зачатия периодов, и физиологическим способом контролировать наступление беременности.
- Начало менструального цикла – день отсчета нового цикла, самый первый день менструации.
- Продолжительность цикла месячных – количество дней от первого дня менструации до дня, после которого наступает следующая.
- Середина менструального цикла (приблизительно 14 суток) – день овуляции и несколько дней до и после нее.
- Конец менструального цикла – последний день перед началом новой менструации. Если яйцеклетка не оплодотворена, то начинаются процессы отторжения эндотелия и наступление следующей менструации.
Овуляция и предменструальный период имеют отчетливые признаки, они связаны с резким изменение уровня женских гормонов (эстрогенов и прогестерона).
Признаки овуляции:
- Появление слизистых, прозрачных выделений из влагалища.
- Повышение влечения к сексуальному партнеру.
- Повышение базальной температуры.
Это следствие повышения в крови гормона прогестерона, который вырабатывается после выхода яйцеклетки из яичника.
Примерно за неделю до начала следующего менструального цикла у многих женщин развивается предменструальный синдром. О приближающей менструации подскажут следующие признаки:
- увеличение молочной железы;
- эмоциональная нестабильность, плаксивость, приступы раздражительности;
- отеки конечностей;
- головные боли и приступы мигрени.
Как считать неблагоприятные для беременности дни?
Известно, что для успешного оплодотворения необходимо присутствие в половых органах женщины жизнеспособного сперматозоида и вышедшей из яичника яйцеклетки. Поэтому благоприятные для беременности дни – это несколько дней до и после овуляции.
Если отсутствуют мужские половые клетки, то зачатие не происходит и яйцеклетка умирает на третий день своего существования, и близость между партнерами после этого события не приведет к беременности. В то же время сперматозоиды могут находиться в половых органах женщины в течение нескольких дней. Поэтому половой акт за несколько дней до овуляции может привести к беременности.
Узнав день овуляции, возможно рассчитать подходящий для зачатия день. Как узнать день овуляции?
Определение дня овуляции методом мониторинга базальной температуры
Метод несложный: желтое тело после овуляции вырабатывает прогестерон, гормон, повышающий базальную температуру тела. Измеряется она после ночного, не менее 6-и часового сна. Как измерять: утром не вставая с постели, поместить термометр во рту, влагалище или в анусе. Термометр следует держать не менее 3–5 минут. Начинают измерять температуру после менструации. Повышение более 37 градусов обозначает день овуляции. До этого момента температура небольшая – 36.3–36.6 градусов Цельсия. Метод поможет дать оценку менструальному циклу и покажет дату овуляции. Могут быть безовуляторные менструальные циклы, они встречаются в жизни каждой здоровой женщины. В таком случае исследования продолжают еще на несколько менструальных циклов. Сбои происходят вследствие болезней, переутомления и стрессовых ситуаций. Поэтому 100 % гарантировать точную дату овуляции этот метод не может.
Ультразвуковой способ вычисления овуляции
Трансвагинальное ультразвуковое исследование точно определяет все фазы созревания фолликулов. Овуляцию определяют в процессе мониторинга менструального цикла. Нужно провести серию УЗИ:
- Первое – делают на 5–7 день менструального цикла (первый день после окончания месячных). В ходе исследования определяют исходное состояние внутренних половых органов женщины. При отсутствии патологии (кист, полипов) назначают дальнейшее исследование.
- Второе – на 10–12 день, в это время должен увеличиваться доминантный фоликул.
- Третье и последующие – определяются индивидуально. Будет определяться развитие нормального фолликула, его разрыв и наступление овуляции.
Параллельно врач наблюдает за изменениями внутренней оболочки матки. Если овуляция не наступают, определяют, в каком месте произошел сбой. Это поможет определить причину в случае женского бесплодия.
Определение овуляции с помощью теста на овуляцию
Полоски с нанесенными реактивами продаются в каждой аптеке, поэтому не сложно самостоятельно определить день овуляции. Принцип действия: изменение цвета полоски при наличии определенной концентрации лютеинизирующего гормона (ЛГ) мочи. Нужно только внимательно прочитать инструкции и следовать ей.
Сочетание методов высчитывания овуляции повысит точность исследования. Оптимально провести наблюдение за днем выхода яйцеклетки в трех циклах. В первом – получают информацию о наличии овуляции, последующие нужны для уточнения дня возможного зачатия.
Метод считается надежным для женщин, которые ведут размеренный образ жизни, упорядоченную половую жизнь и имеют стабильный менструальный цикл.
Как определить лучшее для зачатия время?
Для этого женщине стоит любым способом определить, на какой день цикла у нее наблюдается овуляция и составить индивидуальный календарь дней неблагоприятных или подходящих для зачатия.
Половые акты, которые случаются на третий день овуляции, не могут быть подходящими для зачатия, так как яйцеклетка живет только 2–3 дня, а сперматозоидам, чтобы достигнуть яйцеклетки нужно несколько часов.
Максимально благоприятными считаются дни для зачатия – день овуляции и 3–4 дня до ее наступления. Поэтому для планирования беременности наиболее подходящих всего 5–6 дней менструального цикла, а если беременность не желанна, то применить дополнительные методы контрацепции следует на протяжении 10–13 дней.
Если же овуляция наступает нормально, но забеременеть не удается в течение года, нужно обратиться к специалистам.
Читайте также:

