Физические основы клинического метода измерения давления крови кратко
Обновлено: 04.07.2024
Ключевые слова: измерение артериального давления, артериальная гипертония, самоконтроль артериального давления, разновидности тонометров, тонометр.
Для цитирования: Дроботя Н.В., Гусейнова Э.Ш., Пироженко А.А. Измерение артериального давления: метод, прошедший испытание временем. РМЖ. 2018;11(I):36-40.
Blood pressure measurement: method that stood the test of time
N.V. Drobotya, E.Sh. Guseynova, A.A. Pirozhenko
Rostov State Medical University, Rostov-on-Don
Auscultatory method for determining blood pressure (BP), proposed at the beginning of the last century by a Russian surgeon and scientist N.S. Korotkov, is widely used now in clinical practice. It is the basis for the diagnosis of hypertension (H). To obtain reliable BP values, it is necessary to comply with a number of mandatory requirements and conditions, which are set out in the relevant recommendations. In the light of national recommendations for the diagnosis and treatment of hypertension and European recommendations of 2018, the article discusses current views on the classification of BP levels, the algorithm for screening and diagnosis of hypertension, as well as target levels of BP in various patient populations. In conditions of inadequate control of BP in the population, the importance of self-monitoring of blood pressure (SMBP) at home is emphasized, which can significantly improve patient compliance and, accordingly, the effectiveness of therapeutic interventions. This method of BP control has a number of additional benefits over the traditional clinical measurement of BP. In turn, the information content of the SMBP results is predetermined by the correct measurement technique and reliability of used sphygmomanometers. Main requirements for modern sphygmomanometers are discussed.
Key words: BP measurement, hypertension, self-monitoring of blood pressure, varieties of sphygmomanometers, sphygmomanometer.
For citation: Drobotya N.V., Guseynova E.Sh., Pirozhenko A.A. Blood pressure measurement: method that stood the test of time // RMJ. 2018. № 11(I). P. 36–40.
В статье обсуждаются современные взгляды на классификацию уровней АД, алгоритм скрининга и диагностики АГ, а также целевые уровни АД у различных контингентов больных в свете национальных рекомендаций по диагностике и лечению АГ и европейских рекомендаций 2018 г. Рассмотрены основные требования, предъявляемые к современным сфигмоманометрам.
Ведение
Диагностика артериальной гипертонии
Именно данный метод служит основой для диагностики артериальной гипертонии (АГ). В соответствии с национальными клиническими рекомендациями у пациентов с впервые выявленным повышением АД диагноз АГ устанавливается на основании по меньшей мере двукратного измерения АД на разных визитах [4]. Величина этого клинического АД позволяет не только диагностировать АГ, но и стратифицировать риск сердечно-сосудистых осложнений. Другие методы исследования, применяемые при АГ (суточное мониторирование АД, эхокардиография, дуплексное сканирование брахиоцефальных артерий, определение скорости пульсовой волны и многие другие), дают важную дополнительную информацию о характере АГ, возможном поражении органов-мишеней, но, как отмечалось выше, не являются основополагающими для установления диагноза АГ у пациента.

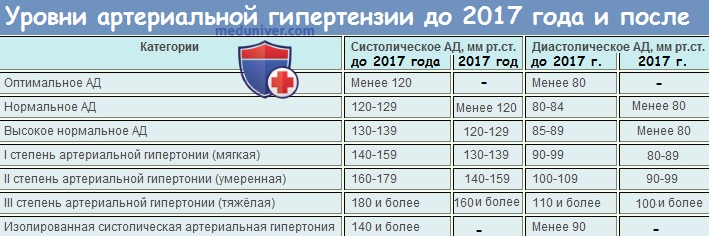
Классификация уровней АД предполагает существование нескольких уровней нормального АД, 3 степеней его повышения (по систолическому — САД и диастолическому — ДАД давлению), а также выделение изолированной систолической АГ (ИСАГ). Современная классификация уровней АД приведена в таблице 1 [5, 6].
Требования к измерению АД
Классификация и диагностика АГ в свете современных рекомендаций
Измерение АД в домашних условиях

Преодолеть отмеченные выше ограничения позволяют дополнительные методы измерения АД — СМАД и измерение АД в домашних условиях — СКАД [9].
Диагностическая ценность СМАД как метода, применяемого на протяжении нескольких десятилетий, не вызывает сомнений, поскольку он многократно и подробно описан в различных пособиях, рекомендациях, статьях [10–13], а его информативность проверена многолетней клинической практикой.
Что же касается СКАД, то этот способ измерения АД всегда существовал в повседневной жизни каждого человека, а тем более больного АГ, однако его результаты, как правило, подвергались определенному сомнению представителями врачебного сообщества из-за различных технических, методических проблем, а также отсутствия согласованных подходов к оценке его результатов. На сегодняшний день уже четко определены и прописаны в соответствующих рекомендациях (как российских, так и европейских) пороговые уровни АД для диагностики АГ по данным различных методов измерения (табл. 2).

При сопоставлении приведенных в таблице значений АД, позволяющих установить диагноз АГ по данным различных методов измерений, обращает на себя внимание, что значения АД, соответствующие АГ при СКАД, на 5 мм рт. ст. ниже, чем при офисном его измерении.
Кроме того, как указывалось выше, СКАД в дополнение к офисному определению АД позволяет в еще большей степени повысить объективность и точность его измерений (табл. 3 [8]).
Несмотря на то, что в арсенале современного кардиолога имеется большое количество антигипертензивных препаратов и их комбинаций с доказанной эффективностью, проблема высокой распространенности АГ и недостаточности контроля АД остается, к сожалению, по-прежнему актуальной [14, 15].
В этой ситуации большое значение приобретает вопрос комплаенса больного, поскольку именно тщательное следование рекомендациям врача по коррекции образа жизни, регулярный прием медикаментов и систематический контроль АД в домашних условиях позволяют больному добиться наилучших результатов [16–18]. Возможность самостоятельно контролировать АД делает больного активным участником процесса лечения и позволяет воочию видеть его результаты, прием препаратов становится более осмысленным [19]. Соответственно именно СКАД можно рассматривать как действенный способ укрепления взаимодействия между врачом и больным и повышения мотивации больного на лечение.
Выбор оптимального тонометра для СКАД
Вполне естественно, что в условиях домашнего измерения АД весьма актуальным становится вопрос о выборе оптимального сфигмоманометра (тонометра), который должен отвечать целому ряду требований. Современные приборы, предназначенные для измерения АД, должны обладать точностью, надежностью, компактностью, функциональностью, устойчивостью к негативным внешним воздействиям, артефактам и ни в коем случае не должны вводить в заблуждение человека ложными показаниями [20].
В соответствии с существующей классификацией сфигмоманометры подразделяют на ртутные, механические (анероидные) и электронные. Принцип работы ртутных и анероидных сфигмоманометров основан на аускультативном методе измерения АД по Н.С. Короткову. Тем не менее, хотя измерение АД аускультативным методом признано эталонным, оно не всегда может быть рекомендовано для СКАД.
Достойной альтернативой являются электронные сфигмоманометры, позволяющие определить АД осциллометрическим способом. К их основным преимуществам относятся удобство и простота в работе, кроме того, для измерения АД этими приборами не нужен острый слух, что немаловажно для пожилых пациентов. Электронные сфигмоманометры, в зависимости от модели, могут работать в полуавтоматическом или полностью автоматическом режимах. Безусловно, предпочтительными являются сфигмоманометры с памятью, которые автоматически хранят значения каждого измерения (с указанием даты и времени) и средние значения всех измерений до визита врача.
Заключение
Таким образом, в условиях недостаточного контроля АД важное значение приобретает СКАД в домашних условиях, что позволяет существенно повысить комплаенс больных и соответственно эффективность терапевтических мероприятий. Информативность СКАД предопределяется правильной техникой выполнения измерений и надежностью используемых сфигмоманометров. Одним из лучших мировых производителей электронных сфигмоманометров заслуженно считается компания OMRON (Япония). Свой первый цифровой тонометр она разработала в 1973 г. В начале 1990-х японские тонометры появились в России и с тех пор пользуются неизменно высоким спросом. Компания OMRON постоянно совершенствует и развивает технологические решения в производстве тонометров на основе уникальной запатентованной технологии Intellisense, позволяющей сделать каждое измерение у любого пациента индивидуальным, точным, безопасным и комфортным. Технология Intellisense в алгоритме расчета величины систолического и диастолического давления использует более 3-х показателей в единицу времени — сопротивляемость сосудов больного, время, осцилляции и частоту сердечных сокращений, в отличие от других имеющихся на рынке тонометров, которые в своем алгоритме используют только один параметр. Технология Intellisense обеспечивает точное, безопасное и комфортное измерение АД у каждого пациента, в т. ч. у больных, имеющих нарушения ритма. Высокую чувствительность тонометра OMRON обеспечивает датчик давления, единственный в мире имеющий официальный патент.
Отличное качество аппаратуры обеспечивается жесткими требованиями к ее производству: 100% контроль и 100% надежность. В настоящее время на российском рынке представлены самые разнообразные модели тонометров OMRON (OMRON M2 Basic, OMRON M2 Classic, OMRON M3 Comfort, OMRON MitElite и др.), но для каждого из них характерно максимальное удобство в использовании, высокий уровень надежности и экономичности.
Очевидно, что эффективный мониторинг АД в домашних условиях является одним из важных условий повышения информированности и комплаентности больного АГ, что, в свою очередь, не может не сказаться на повышении эффективности антигипертензивной терапии и мероприятий, направленных на коррекцию образа жизни.
Физический параметр - давление крови, играет большую роль в диагностике многих заболеваний.
Для измерения систолического и диастолического давления крови в медицине широко используется метод, предложенный Н.С. Коротковым.
В основе метода лежит определение систолического давления по возникновению характерных тонов и шумов, в момент начала прохождения крови по сосудам при достижении давления в сдавливающей манжете равного максимальному значению давления в сосуде. Тоны и шумы возникают в связи с турбулентным течением крови.
Диастолическое давление определяют по моменту исчезновения характерных тонов и шумов, в связи с переходом течения крови в сосуде из турбулентного в ламинарное.

Принцип этого метода показан на рисунке. Вначале производится накачивание манжетки сфнгмоманометра, что приводит к остановке артериального кровотока. Затем воздух из манжетки медленно выпускается, и, когда давление в манжетке становится ниже систолического, кровь начинает проходить через частично открытые просветы артерий. При этом течение крови будет турбулентным, поэтому движение крови сопровождается звуками Короткова, слышимыми в стетоскоп. Когда давление в манжетке падает ниже диастолического, тоны перестают прослушиваться, поскольку ток крови становится ламинарным.
Пульсовые волны. Скорость распространения пульсовой волны.
Пульсовая волна – это волна повышенного давления, вызванная выбросом крови из левого желудочка в период систолы, распространяющаяся по аорте и артериям.
Пульсовая волна распространяется со скоростью 5 – 10 м/с, поэтому за время систолы (около 0,3 с) она распространяется на расстояние 1,5 – 3 м, что больше расстояния от сердца к конечностям.
Скорость пульсовой волны в крупных сосудах зависит от их параметров и определяется по формуле:
V = (Eh)/ (d)
Где E – модуль упругости h – толщина стенки сосуда - плотность крови d – диаметр сосуда.
Механические и электрические модели кровообращения.
Для изучения свойств и поведения органов кровообращения в различных условиях функционирования создаются модели, призванные раскрыть некоторые особенности физиологических механизмов их деятельности. Одна из них – механическая (см. схему).
































L (кинетическая энергия)
R (резистивное сопротивление)
десь источникU, дающий несинусоидальное переменное электрическое напряжение, служит аналогом сердца. Выпрямитель В служит аналогом сердечного клапана. Конденсатор С в течение полупериода накапливает заряд, а затем разряжается на резистор R, таким образом происходит сглаживание силы тока, протекающий через резистор. Действие конденсатора аналогично действию упругого резервуара (аорты, артерии), который сглаживает колебания давления крови в артериолах и капиллярах. Резистор является ЭЛЕКТРИЧЕСКИМ АНАЛОГОМ периферической сосудистой системы.
Работа и мощность сердца. ( Ремизов А.Н. стр.210-211)
Во время систолы левым желудочком в аорту выбрасывается ОБЪЕМ крови, который называется УДАРНЫМ (Vу ). Можно считать, что этот объем сердца продавливает по аорте сечением S на расстояние L при среднем давлении Р. Тогда работа состоит состоит из 2-х частей и расходуется:
на преодоление сил давления и равна: А1= Fl = PSl = PVу
= Vу v 2 /2; где, - плотность крови; v- скорость крови в аорте;
Работа левого желудочка Ал=А1+А2. Работа правого желудочка равняется 0,2 от работы левого. Поэтому работа сердца при одном сокращении: А=Ал+Апр=Ал+0,2Ал=1,2Ал=1,2 Vу(P+v 2 /2)
Если среднее давление P=13кПа, Vу =60мл, =1051,03кг/м3, v =0,5м/с то за одно сокращение A=1Дж.
Основные положения гемодинамики.
Движение крови по сосудам обусловлено разностью давления в начальном и конечном участках кровяного русла.
Объёмная скорость кровотока (объём крови протекающий через поперечное сечение сосудистого русла в единицу времени) вычисляется по формуле:
Q = (p2 - p1)/X, где X — периферическое сопротивление сосудистого русла, (p2 - p1) — разность давления в начале и в конце русла.
Линейная скорость кровотока вычисляется по формуле: V=Q/S Периферическое сопротивление сосуда — X = 8 l /(R 4 ), где l —
длина сосуда, R — его радиус, — коэффициент вязкости. Выводится на основании аналогий законов Ома и Пуазейля (движение электричества и жидкости описываются общими соотношениями. Гидравлическое сопротивление в значительной степени зависит от радиуса сосудов. Отношение радиусов для различных участков сосудистого русла: Rаорт:Rар:Rкап =3000:500:1.
Незатухающие колебания. Уравнения незатухающих колебаний. ( Ремезов. С.130 – 131).
Колебаниями называются повторяющиеся движения или изменения состояния.
Периодические изменения физической величины в зависимости от времени, происходящие по закону синуса или косинуса, называются гармоническими колебаниями.
Х = А соs (0t +0), где Х – значение физической величины в момент времени t А – амплитуда колебаний (максимальное отклонение от положения равновесия) t - время 0 – круговая частота колебаний (0t +0) = - фаза колебаний 0 – начальная фаза колебаний.
Гармонические колебания при отсутствии сил трения являются незатухающими.

ФИЗИЧЕСКИЕ ОСНОВЫ КЛИНИЧЕСКОГО МЕТОДА ИЗМЕРЕНИЯ ДАВЛЕНИЯ КРОВИ
Текст работы размещён без изображений и формул.
Полная версия работы доступна во вкладке "Файлы работы" в формате PDF
Физическая модель системы кровообращения
Сердечно-сосудистая система в организме человека и животных представлена сердцем, кровеносными сосудами и лимфатическими сосудами.
Физическую модель сердечно-сосудистой системы можно представить в виде замкнутой, многократно разветвленной и заполненной жидкостью системы трубок с эластичными стенками. Движение жидкости происходит под действием ритмически работающего нагнетательного насоса сердца. В наиболее простой гидродинамической модели кровеносной системы, предложенной О.Франком, артериальная часть моделируется в виде упругого резервуара (УР). Эта модель представлена на рис.1. Кровь из сердца поступает в УР (артерии) через отверстие К1. При сжатии упругого резервуара содержащийся в нем объем крови проталкивается через отверстие К2 в периферическую систему сосудов, вызывая в них продвижение крови.
Периферическая система (артериолы, капилляры) представляет постоянное и многократное разветвление большого числа трубок, особенно в ее средней части, общий просвет которых имеет настолько большое сечение, что скорость жидкости здесь снижается почти до нуля. Однако внутреннее трение в пристеночных слоях этих трубок настолько велико, что именно эта часть системы представляет наибольшее сопротивление течению жидкости и обусловливает максимальное падение давления.
Физическая модель сердечно-сосудистой системы позволяет установить связь между ударным объемом крови (объем крови, выбрасываемой желудочком сердца за одну систолу), гидравлическим сопротивлением периферийной части системы кровообращения и изменения давления в артериях.
Так как кровь находится в УР, то ее объем V в любой момент времени зависит от давления (р) следующим образом:
где k - коэффициент пропорциональности, зависит от эластичности упругого резервуара; - объем резервуара при отсутствии давления (р = 0).
Продифференцировав по времени уравнение (1), получим
Количество крови, протекающее через поперечное сечение сосуда за единицу времени, называется объемной скоростью кровотока. Пусть Q объемная скорость кровотока, поступающего в УР. - объемная скорость кровотока, выходящего из УР в периферическую систему. Если предположить, что гидравлическое сопротивление периферической системы постоянно, тогда можем записать:
Уравнение (3) указывает, что объемная скорость кровотока из сердца в артерии равна скорости оттока крови из УР и скорости возрастания объема УР.
Используя уравнение Пуазейля для периферической системы, можем записать
гидравлическое сопротивление периферической системы; - вязкость крови; - длина сосудов; R - радиус сосуда; р - давление в упругом резервуаре; - венозное давление, которое может быть принято равным нулю.
Давление р в упругом резервуаре УР за время сердечного сокращения изменяется от максимального до минимального. Максимальное давление называется систолическимрс, а минимальное - диастолическимрд.
Экспериментальная кривая зависимости давления от времени в сонной артерии приведена на рис. 2. На рисунке показана длительность систолы Тс и диастолы Тд, период пульса Тп, диастолическое (минимальное) давление рд, систолическое (максимальное) давление рс.
2. Пульсовая волна
При сокращении сердца (систолы) кровь выбрасывается из сердца в аорту и отходящие от нее артерии. Особенностью системы кровообращения является эластичность стенок сосудов. Если бы стенки кровеносных сосудов были жесткими, о давление, возникающее в крови на выходе из сердца, со скоростью звука передалось бы к периферийным сосудам. Эластичность стенок сосудов приводит к тому, что во время систолы кровь выталкивается сердцем, растягивая аорту, то есть крупные сосуды воспринимают за время систолы больше крови, чем ее отток к периферии. Систолическое давление человека в норме равно приблизительно 16 кПа (16× 10 3 Па). Во время расслабления сердца (диастола) растянутые кровеносные сосуды сокращаются, и потенциальная энергия этих сосудов переходит в кинетическую энергию крови, которая начинает двигаться в сосудах с некоторой скоростью. При этом поддерживается диастолическое давление, примерно равное 11 кПа.
Волна повышенного давления, распространяющаяся по аорте и артериям во время систолы, называется пульсовой волной. Скорость пульсовой волны можно оценить по формуле Моенса- Кортевега:
где Е - модуль упругости сосудов; ƍ - плотность вещества сосуда; а - толщина сосуда; R - радиус сосуда.
Интересно отметить, что у человека с возрастом модуль упругости возрастает, поэтому становится больше и скорость пульсовой волны.
Пульсовая волна распространяется со скоростью 5× 10 м/с, поэтому за время систолы (Тс = 0,3 с) она должна пройти расстояние от сердца до конечностей. Это означает, что фронт пульсовой волны достигает конечностей раньше, чем начнется диастола. Пульсовой волне соответствует пульсирование скорости кровотока в крупных артериях, однако скорость крови существенно меньше скорости распространения пульсовой волны и, примерно, равна 0,3- 0,5 м/с. При этом ток крови принимает непрерывный характер.
При таком механизме продвижения крови только часть энергии, развиваемой мышцей при сокращении, передается непосредственно крови в аорте и переходит в ее кинетическую энергию. Остальная часть энергии переходит в потенциальную энергию растяжения эластичных стенок крупных сосудов и затем уже по мере возвращения их в исходное состояние эта энергия передается крови в период диастолы. Этим и объясняется непрерывный характер тока крови.
На рис. 3 приведены графики изменения давления и скорости движения крови в основных частях сосудистой системы. Давление (р) - это избыточное давление над атмосферным.
Движение крови по сосудам, особенно распределение ее между различными частями кровеносной системы, зависит не только от работы сердца, но и от общего просвета сосудов. В эластичных стенках сосуда имеются гладкие мышечные волокна, от степени сокращения которых зависит просвет сосуда. Имеет значение также общее количество циркулирующей крови и ее вязкость. Все эти факторы находятся под регулирующим влиянием центральной нервной системы. Таким образом, физиологические факторы, накладываясь на физические закономерности, регулируют кровообращение в различных участках.
3. Физические основы клинического метода измерения давления крови
Знание давления крови играет важную роль при диагностике многих заболеваний и контроле за эффективностью проводимого лечения. Систолическое и диастолическое давление в артерии можно измерить непосредственно с помощью иглы, соединенной с манометром. Однако в медицине широко используется бескоровный метод, предложенный Н.С.Коротковым. Он заключается в том, что измеряют давление, которое необходимо приложить снаружи, чтобы сжать артерию до прекращения в ней тока крови. Это давление весьма близко к давлению крови в артерии. Измерение обычно производится на плечевой артерии выше локтевого сгиба (рис. 4).
Сжатие артерии осуществляется с помощью манжеты, которая представляет собой резиновую камеру в чехле из тонкого материала. Манжету обертывают вокруг руки между плечом и локтем. При накачивании воздуха через шланг с помощью резиновой груши давление в манжете растет. Величина давления определяется по манометру, соединенному с манжетой. В процессе накачивания воздуха в манжету следят за пульсом на лучевой артерии с помощью датчика (фонендоскоп или пьезоэлектрический преобразователь). Воздух накачивают в манжету до давления на 10 20 мм рт.ст. выше того, при котором перестает прослушиваться пульс на лучевой артерии. Затем, медленно открывая выпускной клапан резиновой груши, постепенно снижают давление в манжете, прислушиваясь к звукам в фонендоскопе (или динамике). Соотношение между изменением давления (р) в манжете и "тонами Короткова" показано схематически на рис. 5. Пока артерия сжата полностью, никакие звуки не прослушиваются. При снижении в манжете давления начинают прослушиваться отчетливые тоны (участок а на рис. 5). Эти тоны обусловлены вибрацией стенок артерии непосредственно за манжетой под действием мощных толчков крови, которые проходят сквозь сжатый манжетой участок сосуда только в моменты систолы сердца. Показание манометра, соответствующее моменту появлении тонов, определяет систолическое давление.
При дальнейшем снижении давления в манжете тоны дополняются шумами (участок б на рис. 5). Эти шумы обуслов- лены турбулентным течением крови через частично сжатый манжетой участок артерии. Затем шумы уменьшаются и в фонендоскопе вновь прослушиваются чистые тоны (участок в на рис. 5). Эти тоны быстро затухают, в артерии устанавливается ламинарное течение крови. Показание манометра в момент резкого ослабления тонов соответствует диастолическому давлению.
Для здорового нормального человека рс = 110-120 мм рт.ст., рд = 70-× 80 мм рт.ст.
4. Конструкция и принцип работы измерителя артериального давления (ИАД-1)
При использовании ИАД-1 нет необходимости применять фонендоскоп. Высокочувствительный пьезодатчик, встроенный в манжету, позволяет производить измерение давления крови через рубашку или другую легкую одежду.
Внешний вид измерителя изображен на рис. 6. В него входят следующие элементы:
1 - измерительный блок; 2 - манометр, 3 - световой индикатор разряда батарей, объединенный с индикатором регистрации тонов Короткова; 4 - динамик; 5 - манжета; 6 - метка расположения датчика; 7 - резиновая трубка; 8 - клапан нагнетателя; 9 - нагнетатель (резиновая груша).
Обратите внимание, что на месте расположения пьезодатчика на манжету нанесена специальная метка. Чувствительный элемент датчика (пилот) должен быть обращен к поверхности манжеты, которая прикладывается к руке.
Принцип работы измерителя заключается в выделении и преобразовании тонов Короткова в звуковую и световую индикацию с одновременным визуальным наблюдением за величиной давления по стрелочному манометру. Начало срабатывания индикации соответствует систолическому давлению, окончание срабатывания индикации диастолическому давлению.
Измеритель ИАД-1 включается автоматически при создании в системе избыточного давления воздуха. Выключается измеритель также автоматически после выхода воздуха из системы.
Измерение артериального давления. Метод Короткова и автоматическое измерение
Неинвазивное измерение артериального давления приемлемо у большинства пациентов, поскольку у многих из них нет необходимости в постоянной оценке гемодинамики. Непрямое измерение АД может осуществляться на основе аускулътативного, осциллометрического и доплеровского методов. Кроме того, в настоящее время неинвазивное измерение АД может производиться на основе фотоплетозмографического метода.
Метод Короткова, основанный на аускультации, представляет собой наиболее часто используемый способ неинвазивного измерения АД. При правильном применении он позволяет довольно точно измерять АД у больных со стабильной гемодинамикой. Известно, что аускультативный метод дает неточные результаты у больных с высоким общим периферическим сосудистым сопротивлением, которое отмечается при синдроме шока или использовании сосудосуживающих препаратов. Несмотря на то что отмечена корреляция между данными, получаемыми с помощью аускультативного метода и прямого измерения АД, при сниженном тонусе периферических сосудов и при гиповолемии аускультативный метод все-таки считается непригодным для постоянного измерения АД, которое необходимо у нестабильного больного.
Устройства для автоматического неинвазивного измерения АД приобрели большую популярность благодаря относительно небольшой их стоимости, точности измерения АД и возможности многократных и частых измерений.
Осциллометрия представляет собой метод непрямого определения АД, базирующийся на измерении манометрических осцилляции, вызванных пульсацией артерий во время сдувания манжетки. Манжетка надувается и сдувается с помощью специальной помпы, помещенной в блок монитора или автоматический тонометр. Манжетка соединена с манометром. После создания в ней давления, превышающего систолическое АД, она постепенно сдувается. При первом появлении пульсирующих волн под манжеткой на манометре появляются осцилляторные колебания, которые соответствуют систолическому АД. По мере сдувания манжетки амплитуда осцилляции увеличивается до максимальной, что соответствует прямому измерению среднего АД. Диастолическое АД определяют при исчезновении осцилляции.
Для измерения системного АД используется также доплеров-ский метод.
Доплеровский датчик помещают над артерией. Датчик излучает звуковые волны и воспринимает их после того, как они отражаются от стенки сосуда. Затем производится частотный анализ отраженной волны, на основании чего можно судить о движении стенки сосуда или кровотоке в нем.
При использовании манжетки можно с приемлемой точностью определить систолическое и диастолическое АД. Недостатки методики связаны с различными помехами, которые могут быть вызваны движениями пациента или перемещением датчика.
Метод фотоплетизмографии позволяет осуществлять непрямое измерение АД благодаря использованию пальцевой манжетки, содержащей источник инфракрасного излучения и фотометрический датчик.
Объем кровотока мониторируют путем анализа отраженных инфракрасных лучей. Давление в манжетке повышают до тех пор, пока наружное давление, окружающее палец, позволяет поддерживать постоянный кровоток. Это наружное давление эквивалентно среднему АД. Поскольку устройство позволяет измерять давление при каждом сердечном цикле, существует возможность постоянного измерения систолического и диастолического АД. Вместе с тем следует учитывать, что при периферической вазоконстрикции могут быть получены неточные результаты.
Сравнительные исследования аускультативного, осциллометрического методов с инвазивным демонстрируют различные результаты.
У взрослых индивидуумов со стабильной гемодинамикой неинвазивные методики могут завышать систолическое и занижать диастолическое АД до 15 % по сравнению с одновременным прямым измерением.
Среди всех неинвазивных методов наиболее точно можно измерить систолическое АД с помощью осциллометрического метода. При непрямом измерении систолического АД возможны погрешности, которые зависят от величины манжетки, а также используемого при этом мониторного оборудования. Кроме того, к дополнительным факторам, которые могут приводить к ошибкам измерения, относят скорость сдувания манжетки, ее размер и позицию на руке, объем конечности, смещение датчика и анатомические вариации артерий.
Частое надувание манжетки может привести к трофическим нарушениям на коже и повреждению локтевого нерва. При неинвазивном измерении АД возможны ошибки, связанные с нарушением ритма сердца. Кроме того, понижение эластичности артериальной стенки, наблюдаемое при выраженном атеросклерозе, может приводить к нарушению окклюзии артерии при надувании манжетки, в результате чего измеренное неинвазивно АД выше измеренного с помощью артериального катетера. Несмотря на вышеизложенное, автоматическое неинвазивное измерение АД представляет собой эффективный метод мониторирования у относительно стабильного пациента, у которого не требуются частые измерения АД в течение коротких промежутков времени.
При неустойчивой гемодинамике непрямые методы измерения давления являются менее точными, поскольку требуют определенных затрат времени на измерение и с их помощью нельзя производить очень частые измерения. Аускультативный метод существенно завышает систолическое АД, а осциллометрический и доплеровскии методы несостоятельны у нестабильных пациентов. У оперированных пациентов ошибки непрямого измерения могут превышать 30 мм рт. ст. У больных, которым осуществляется введение вазоактивных препаратов, несоответствия могут быть еще большими.
Показаниями к прямому измерению АД являются нестабильная гемодинамика, выраженная вызоконстрикция периферических сосудов, введение вазоактивных препаратов. Также эта методика применяется у больных, состояние которых требует постоянного измерения АД. Установка артериального катетера или канюли показана также при необходимости частого забора проб для анализов артериальной крови.
Читайте также:

