Амниоцентез суть метода кратко
Обновлено: 05.07.2024
Настоящая брошюра предоставляет Вам информацию об амниоцентезе. В ней будет рассказано о том, что представляет собой амниоцентез, когда и как его проводят, что происходит после исследования, а также возможные преимущества и риски проведения этой процедуры. Эта брошюра разработана для того, чтобы Вы использовали ее во время беседы с врачом-генетиком, и чтобы помочь Вам задать важные для Вас вопросы.
Что такое амниоцентез
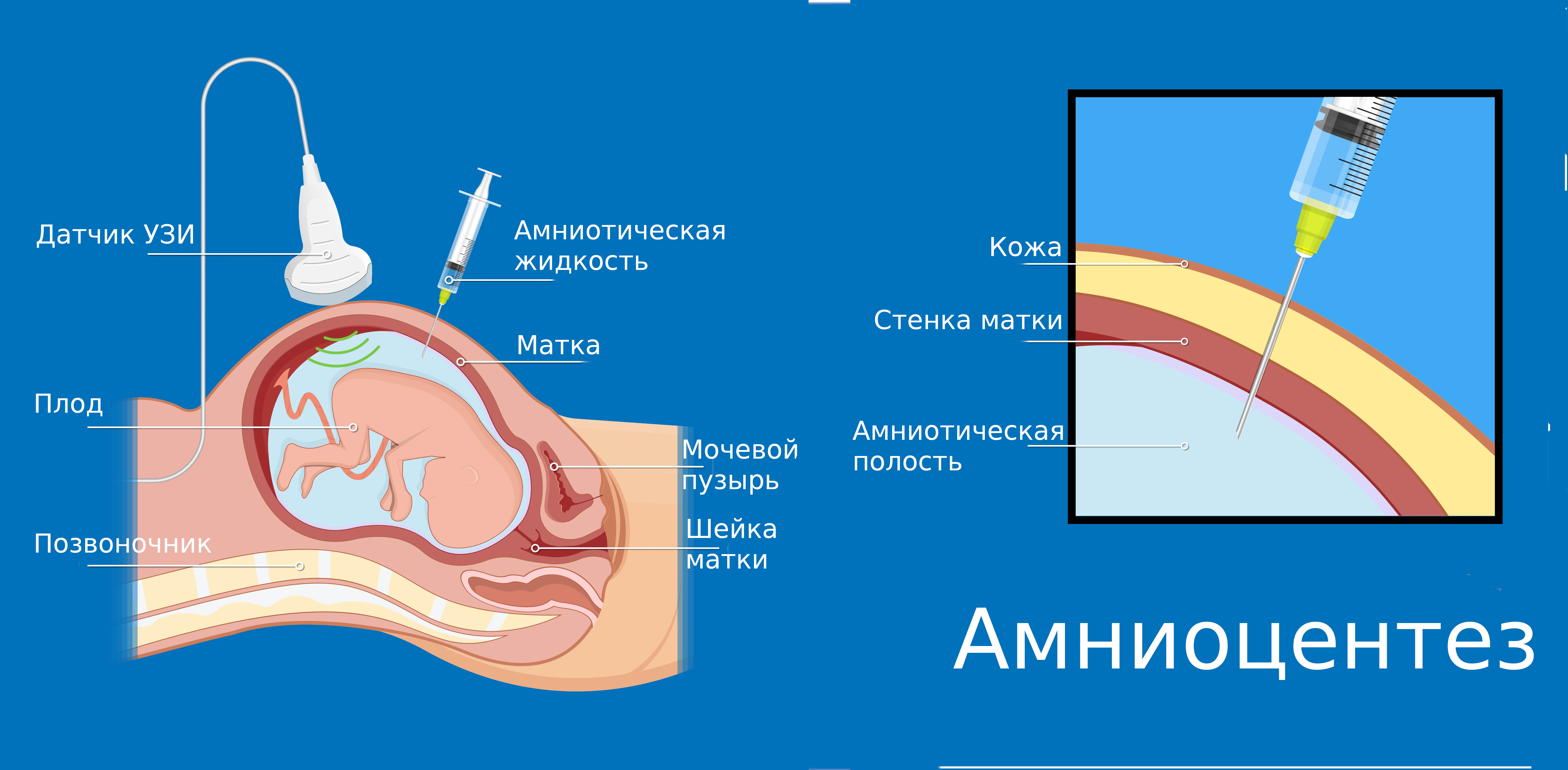
Амниотический мешок – это полость, заполненная жидкостью, в котором ребенок (плод) находится в матке. Амниоцентез – это способ отобрать небольшое количество жидкости из амниотического мешка во время беременности. Чаще всего эта процедура используется для того, чтобы провести анализ генов или хромосом плода для выявления специфических генетических заболеваний. Эта процедура может быть предложена Вам по многим причинам.
- Вы возрастная мама (35 лет и старше), и поэтому у Вас повышенный риск иметь ребенка с такими наследственными заболеваниями, как например, синдром Дауна.
- У Вас или Вашего партнера есть наследственное заболевание, которое может быть передано ребенку.
- В Вашей семье или в семье Вашего партнера имеется наследственное заболевание, и есть риск, что это заболевание может быть передано ребенку.
- У Вас уже есть ребенок с наследственным заболеванием.
- Во время беременности Вам уже было проведено другое исследование (например, ультразвуковое исследование, определение толщины воротникового пространства, или анализ крови). Результаты этого теста показали, что существует повышенный риск для Вашего ребенка иметь наследственное заболевание.
Как проводится амниоцентез?
Амниоцентез представляет собой взятие небольшого количества амниотической жидкости, которая окружает плод в матке. Сначала проводится ультразвуковое исследование для того, чтобы уточнить положение ребенка в матке и расположение плаценты. После этого кожу живота над областью матки очищают антисептическим раствором. Затем, тонкая игла проходит через брюшную стенку (живот) в матку, шприц используется для забора образца жидкости, окружающей плод (около 15 мл, или 1 столовая ложка). Окружающая ребенка жидкость содержит небольшое количество клеток его кожи, в лаборатории эти клетки могут быть использованы для проведения исследования генов или хромосом ребенка. Крайне редко, медицинский работник, проводящий амниоцентез, не может получить достаточное количество жидкости для анализа с первой попытки, и может потребоваться повторное введение иглы (прокол).

Когда проводится амниоцентез?
Амниоцентез обычно проводится после 15-й недели беременности.
Является ли амниоцентез болезненной процедурой?
Большинство женщин находят амниоцентез не столько болезненной, сколько неприятной процедурой. Ощущения обычно проходят в течение нескольких минут. Некоторые женщины испытывают чувство напряжения в матке после процедуры, или могут чувствовать незначительную болезненность в течение дня. Это не является необычным.
Что будет происходить после амниоцентеза?
Сама по себе процедура должна занимать всего несколько минут. На наш взгляд, хорошо, если рядом с Вами будет кто-то из близких, чтобы поддержать Вас во время и после процедуры. В течение нескольких дней после процедуры вам следует быть внимательнее к себе. Избегайте подъема тяжестей и активных физических нагрузок. Если Вы ощущаете дискомфорт в области живота, который длится дольше 24 часов, или у Вас наблюдается лихорадка, кровянистые или другие необычные вагинальные выделения, Вы должны связаться с врачом.
Каковы риски при проведении амниоцентеза?
Примерно у 1 из 100 женщин (1%) происходит прерывание беременности после проведения амниоцентеза. Причины этого до конца неизвестны. Однако 99 из 100 беременностей (99%) вынашиваются нормально. Кроме этого осложнения, нет данных, что амниоцентез является вредным для Вашего ребенка.
Является ли амниоцентез надежной процедурой?
Вам следует обсудить с врачом информативность предстоящего генетического исследования, так как она зависит от вида изменений в генах или хромосомах, для которых разработан тот или иной тест.
Иногда (в 1 из 100 образцов) при проведении амниоцентеза не удается получить достаточно клеток для проведения запланированного исследования. Если это случится, Вас уведомят об этом и предложат повторную процедуру.
Все ли генетические нарушения могут быть выявлены при проведении амниоцентеза?
Результаты генетического исследования обычно дают информацию только о том заболевании, для выявления которого оно проводится. В некоторых случаях при исследовании выявляется информация, относящаяся к другим состояниям. Не существует единого исследования на все генетически обусловленные состояния.
Когда будут известны результаты проведения амниоцентеза?
Время, необходимое для получения результатов, зависит от заболевания, для выявления которого проводится амниоцентез. В некоторых случаях это занимает всего 3 дня, для других – 2 недели. Если ожидание результата занимает бoльшее время, это необязательно значит, что было обнаружено что-то необычное, это может означать, что клеткам амниотической жидкости требуется больше времени для роста.
Если Вам проводят амниоцентез для диагностики редкого генетического заболевания, спросите врача, когда будут готовы результаты. Когда результат теста будет готов, Вас могут снова пригласить для беседы с врачом. Вы должны обсудить способ получения результатов с доктором перед проведением процедуры.
Что, если результат покажет, что у плода есть мутация, приводящая к наследственному заболеванию?
Если результат покажет, что у плода есть мутация, приводящая к наследственному заболеванию, доктор обсудит с Вами, что это означает, и как заболевание может проявиться у Вашего ребенка. Врач объяснит Вам, существует ли лечение для больных с этим заболеванием. Вам расскажут, какие меры Вы можете предпринять, и, в некоторых случаях, о возможности прекращения беременности. Врач поможет Вам оценить, что будет лучше для Вас и для ребенка.
ВИЧ инфекция (СПИД)
Если Вы ВИЧ-позитивны, существует небольшой риск того, что амниоцентез станет причиной инфицирования Вашего ребенка. Если Вы ВИЧ-позитивны, для Вас очень важно обсудить этот вопрос со своим акушером или врачом, какие меры можно предпринять для уменьшения риска передачи вируса Вашему ребенку во время проведения амниоцентеза.
Принятие решения о проведении амниоцентеза
Принятие решения о проведении амниоцентеза во время беременности может быть нелегким. Важно помнить, что Вы не обязаны соглашаться на проведение амниоцентеза, если не хотите этого. Вам проведут амниоцентез, только если Вы и Ваш партнер считаете важным получить информацию, которую может предоставить это исследование, и не считаете, что риски слишком велики, чтобы на них согласиться. Чтобы помочь принять оптимальное для Вас решение, Вам следует обсудить с врачом следующую информацию:
Автор: Созинова А.В., акушер-гинеколог, ведет непрерывную практику с 2001 года.
Ноябрь, 2020.
Амниоцентез является одним из методов пренатальной (дородовой) диагностики и проводится с целью получения околоплодных вод.
В состав амниотической жидкости входят клетки эмбриона (слущенный эпидермис), гормоны, антитела и другие биологически активные вещества, поэтому при их количественном и качественном определении значительно расширяется диагностика различных заболеваний плода.
Амниоцентез – это инвазивная процедура, так как пунктируется плодный пузырь, окружающий плод и для исследования производится забор амниотической жидкости. Обычно проводится трансабдоминальный амниоцентез (через переднюю брюшную стенку). Но возможно проведение процедуры трансвагинально или трансцервикально при наличии факторов, препятствующих пункции плодного пузыря через живот.
Сроки проведения
Гестационный срок плода для проведения амниоцентеза должен соответствовать 14-18 неделям 1 . Допускается и более раннее проведение манипуляции (10-14 недель), но в таких сроках она редко применяется.
Во-первых, из-за малого количества околоплодных вод (предпочтительнее провести хорионцентез), а во-вторых, из-за высокого риска самопроизвольного прерывания беременности.
В некоторых случаях амниоцентез делается в третьем триместре беременности, когда необходимо срочное родоразрешение (для оценки состояния легких плода: зрелые или незрелые).
Показания
Амниоцентез назначается не всем беременным, а только при наличии определенных показаний:
- неудовлетворительные результаты скрининговых тестов (увеличение/уменьшение шейно-воротникового пространства на УЗИ в I триместре, повышение или снижение АФП и ХГЧ, что предполагает возможные пороки развития плода);
- наличие или подозрение врожденных аномалий развития на УЗИ во II триместре беременности;
- возраст женщины 35 и более лет (чем больше возраст, тем выше риск возникновения хромосомных аномалий плода);
- наличие у родителей или их родственников наследственных заболеваний (муковисцидоз, серповидно-клеточная анемия, синдром Дауна);
- рождение предыдущего ребенка с пороками развития;
- уменьшение количества околоплодных вод при многоводии (применяется редко);
- определение тяжести гемолитической болезни плода;
- определение сурфактанта (вещества, которое не дает спадаться легким на вдохе) в легких плода при необходимости досрочного родоразрешения;
- введение в полость матки препаратов, вызывающих преждевременные роды (прерывание беременности в поздних сроках по медицинским показаниям);
- определение некоторых инфекций (краснуха, токсоплазмоз).
Противопоказания
Процедура пункции плодного пузыря имеет ряд противопоказаний:
- острые инфекции или обострение хронических инфекций;
- аномалии развития матки;
- опухоли матки (множественные миоматозные узлы);
- в случае если плацента располагается по передней стенки матки;
- угроза прерывания беременности.
Процедура
Процедура амниоцентеза проводится в малой операционной под обязательным контролем УЗИ. Процедура не подразумевает общего наркоза.
Во время ультразвукового исследования определяется небольшой карман с околоплодными водами, который свободен от петель пуповины и располагается на расстоянии от плаценты и плода.
После асептической обработки передней брюшной стенки и местного обезболивания участка кожи новокаином врач длинной и тонкой иглой прокалывает (перпендикулярно) кожу живота, всю толщу передней брюшной стенки, матку и попадает в карман с амниотической жидкостью. Затем производится отсасывание небольшого (около 10-15 мл) количества околоплодных вод. После извлечения иглы место прокола обрабатывается антисептиком повторно, а женщине рекомендуют отдохнуть (посидеть) около 60 минут.
Результаты
Амниоцентез во II триместре
После взятия околоплодной жидкости она доставляется в лабораторию, где отфильтровываются клетки плода и высаживаются на питательные среды (для увеличения их количества). Поэтому результаты амниоцентеза будут готовы не ранее 2-3 недель.
По результатам цитогенетического анализа в норме должно обнаруживаться 23 пары нормальных хромосом без структурных отклонений хромосом. При наличии отклонений можно заподозрить такие заболевания, как синдром Дауна, Эдвардса, Патау.
- пороки развития нервной трубки: анэнцефалия и спинномозговая грыжа,
- наследственные заболевания (муковисцидоз, серповидно-клеточная анемия), которых в норме нет.
- внутриутробные инфекции (герпес, краснуха).
Амниоцентез в III триместре
В некоторых случаях (например, при тяжелом гестозе) необходимо выявить степень созревания легких ребенка и решить вопрос о преждевременном родоразрешении.
Степень созревания легких оценивается на соотношении лецитина (Л) и сфингомиелина (С):
- Л/С составляет 2/1 полная зрелость легких;
- Л/С составляет 1,5 1,9/1 в половине случаев возможно развитие респираторного дистресс-синдрома;
- Л/С составляет 1,5/1 в 73% не исключено развитие респираторного дистресс-синдрома.
При подозрении на пороки развития, женщине предлагается прервать беременность. В случае если женщина решает сохранить ребенка, ее вносят в группу высокого риска по беременности, рекомендуют специализированный роддом, в котором желательно, чтобы прошли роды, объясняют все трудности и как с ними бороться после рождения ребенка.
Амниоцентез не выявляет наличие таких отклонений, как заячья губа или волчье небо, но позволяет определить пол будущего малыша.
Осложнения
Амниоцентез считается достаточно безопасной процедурой, но все же определенный риск развития осложнений после его проведения имеется:
- угроза прерывания беременности: риск составляет не более 0,5-0,1% (по разным данным) 2 , т.е. 1-5 выкидышей на 1000 процедур.
- преждевременное излитие околоплодных вод;
- крайне редко возникают такие осложнения, как инфицирование околоплодной жидкости и оболочек, ранение плаценты или плода.
-
Pedro Roca, MD. Amniocentesis. - Англоязычная база актуальных медицинских данных Medscape, 2018. L J Salomon. Risk of miscarriage following amniocentesis or chorionic villus sampling: systematic review of literature and updated meta-analysis. - Ultrasound in obstetrics & gynecology: the official journal of the International Society of Ultrasound in Obstetrics and Gynecology, 2019.
- Jeffrey S. Dungan , MD, Northwestern University, Feinberg School of Medicine. Генетическая оценка. - справочник MSD, профессиональная русскоязычная версия, 2019.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Выполнение амниоцентеза в крупнейшей гинекологической клинике Москвы по низким ценам!
Амниоцентез – это операция по забору околоплодной жидкости из матки для проведения специальных генетических и биохимических исследований, необходимых для своевременного выявления врожденной патологии плода. Это метод инвазивной пренатальной диагностики, имеющий строгие показания и противопоказания: процедура обоснована и целесообразна только тогда, когда риск донашивания и рождения больного малыша выше опасности осложнений после проведения диагностической манипуляции. Важное условие для проведения амниоцентеза – постоянный контроль 3D УЗИ на всех этапах процедуры и наличие специальных технических навыков у специалиста, поэтому методика проводится в Перинатальном Центре и Многопрофильной клинике. Получив амниотическую жидкость, врач сможет с высокой степенью вероятности выявить аномалии развития плода и оценить некоторые биохимические показатели плода, указывающие на наличие врожденной патологии.
Показания для инвазивной диагностики
Основная цель проведения любых пренатальных исследований – предотвращение рождения ребенка с врожденными дефектами и грубыми аномалиями развития: если по специфическим маркерам амниотической жидкости (гормональным, клеточным, биохимическим) можно обнаружить порок у плода, то необходимо использовать этот шанс задолго до рождения больного малыша. Амниоцентез при беременности применяется в следующих случаях:
- рождение в семье ребенка с любым вариантом врожденного заболевания;
- выявленные на 1 этапе пренатальной диагностики (3D УЗИ, кровь на маркеры врожденных аномалий) отклонения, указывающие на высокий риск внутриутробной патологии;
- имеющаяся у одного из будущих родителей хромосомная патология;
- кровнородственный брак;
- возраст будущей мамы старше 35 лет;
- осложненное течение беременности (многоводие, задержка роста плода, угроза прерывания).
На первом этапе пренатального обследования в сроке 11-14 недель всем беременным женщинам проводится диагностический комплекс, состоящий из 3D УЗИ и анализ крови на пороки развития плода. Если обнаружен средний и высокий риск, то надо делать амниоцентез, чтобы исключить врожденную патологию у малыша.
Самая крупная и современная клиника гинекологии в Москве
Новейшие технологии и оборудование!
Специалисты, которым доверяют тысячи благодарных клиентов!
Противопоказания для амниоцентеза
Нельзя проводить диагностическое исследование в следующих ситуациях:
- выявление острой или обострение хронической инфекции у беременной (ОРВИ, грипп, бронхит, кольпит, цистит, пиелонефрит, фурункулез);
- обнаружение при УЗИ отслоения плаценты и ретрохориальной гематомы;
- наличие ярко выраженных симптомов угрожающего выкидыша;
- множественные узлы лейомиомы матки.
Высокий риск аномалий у плода, выявленный на предварительном обследовании, требует обязательного проведения одного из вариантов инвазивной диагностики. При наличии противопоказаний к амниоцентезу, врач будет использовать другие методы исследований.

Виды процедуры
Возможно 2 варианта амниоцентеза:
- ранний в сроке до 15 недель беременности;
- амниоцентез при сроке 15-20 недель.
Существенными отличиями между этими видами пренатальной диагностики являются следующие факторы:
- при раннем амниоцентезе можно забрать только 2-3 мл амниотической жидкости (при сроке 16-18 недель — 20-30 мл);
- из околоплодной жидкости до 15 недели беременности можно получить меньше клеточных элементов и биохимических показателей, которые помогут поставить точный диагноз;
- риск осложнений после рано проведенной процедуры выше.
Подготовка к исследованию
- вагинальные мазки 1-2 степени чистоты;
- отрицательные анализы на специфические инфекции (сифилис, гепатиты, ВИЧ);
- нормальные показатели в общеклинических анализах крови и мочи;
- предварительно проведенное 3D УЗИ с оценкой количества околоплодных вод, состояния и месторасположения хориона, жизнеспособности плода и срока беременности.
Важный фактор подготовки к амниоцентезу – пренатальное консультирование. Беременная женщина, получившая результаты 1 этапа диагностики, указывающие на высокий риск аномалий плода, находится в состоянии психоэмоционального стресса. Необходимо терпеливо и подробно объяснить суть и значимость амниоцентеза, возможные результаты, осложнения и последствия отказа от процедуры. По окончании консультирования женщине надо подписать информированное добровольное согласие на медицинское вмешательство.
Техника выполнения операции
Процедура взятия околоплодных вод проводится в условиях стерильной операционной. Основные этапы:
- предварительное ультразвуковое сканирование;
- обработка кожи живота антисептическим средством;
- местное обезболивание;
- контролируемый УЗИ прокол специальной иглой передней брюшной стенки и матки;
- прицельный прокол амниотической полости плода;
- извлечение (отсасывание) необходимого количества околоплодных вод;
- извлечение иглы;
- обработка кожи спиртом.
Для снижения риска осложнений и обеспечения безопасности процедуры на всех этапах проведения амниоцентеза врач будет контролировать введение иглы и состояние плода по ультразвуковому монитору.
После операции
Обязательными условиями послеоперационного ведения являются следующие факторы:
- постоянный врачебный контроль за состоянием женщины не менее 2 часов;
- проведение медикаментозного лечения для сохранения беременности;
- введение антирезусной сыворотки всем беременным женщинам с Rh-отрицательной кровью;
- контроль 3D УЗИ через 2 часа после процедуры;
- ограничение физической активности не менее 2 суток (постельный режим).
Вероятность осложнений после хирургического взятия амниотической жидкости невысока, но желательно строго выполнить рекомендации специалиста, чтобы минимизировать опасность для малыша.
Возможные осложнения
Наиболее неприятными и опасными осложнениями амниоцентеза являются:
- прерывание беременности (самопроизвольный аборт или выкидыш);
- травматизация хориона с кровотечением;
- внутриутробная гибель плода.
При раннем амниоцентезе риск осложнений составляет около 3-6%, а при проведении процедуры в сроке 16-20 недель – 1-2%.
Результаты исследования
Амниотическую жидкость можно использовать для биохимического, цитогенетического и молекулярно-генетического исследований. Лабораторные результаты помогут диагностировать:
- кариотип (пол) плода;
- наличие хромосомных болезней;
- обменные заболевания у плода;
- пороки развития.
Чаще всего методика позволяет вовремя выявить следующую патологию у плода:
- врожденные аномалии развития центральной нервной системы;
- болезнь Дауна и другие хромосомные болезни;
- заболевания, связанные с полом (гемофилия, миопатия);
- ферментные и обменные болезни (муковисцидоз, мукополисахаридоз);
- гормональные нарушения (врожденная гиперплазия надпочечников).
Часть патологических состояний плода можно корригировать после рождения, но значительную часть внутриутробных болезней вылечить невозможно. Поэтому при обнаружении хромосомных и врожденных пороках необходимо прервать беременность.
Альтернативные методики
Кроме амниоцентеза, к инвазивным методам диагностики, используемым на разных сроках беременности, относятся:
- биопсия хориона;
- кордоцентез;
- плацентоцентез;
- биопсия кожи плода.
Хорошей альтернативой инвазивным методам пренатальной диагностики является ДОТ-тест, при котором у женщины, начиная с 10-ой недели беременности, можно взять венозную кровь и выявить хромосомную патологию у малыша. Несомненными достоинствами метода являются:
- безопасность;
- отсутствие противопоказаний;
- раннее получение результатов, в том числе, определение пола плода до 12 недель беременности;
- высокая достоверность.
Из недостатков ДОТ-теста следует отметить возможность выявления только 5 видов хромосомных аберраций.
У всех диагностических методик имеются показания и противопоказания, достоинства и недостатки, поэтому для каждой конкретной беременной женщины вариант пренатального обследования подбирается индивидуально. Главная задача любого исследования – своевременно выявить внутриутробную патологию и предотвратить рождение нежизнеспособного и больного малыша.
Руководитель Центра гинекологии, онкологии, репродуктивной и эстетической медицины, д.м.н., зав. отделением лазерных методов лечения
- Жуманова Екатерина Николаевна имеет сертификаты врача акушера-гинеколога, врача функциональной диагностики, врача ультразвуковой диагностики, сертификат специалиста в области лазерной медицины и интимной контурной пластики.
- Под руководством Екатерины Николаевны отделение лазерной гинекологии осуществляет около 3000 операций в год. Автор более 50 печатных работ, в том числе методических рекомендаций для врачей.
Увеличение шейки матки или ее гипертрофия встречается примерно у 20% женщин. На начальных стадиях проблема характеризуется лишь увеличением органа, оставаясь незамеченной для женщины….

Активное использование оптических приборов в медицине существенно улучшило диагностику и лечение многих болезней.

Нейромодуляция, обеспечивающая прекрасный терапевтический эффект в лечении недержания мочи, активно используется специалистами нашей клиники.

Важнейшими элементами эффективной пренатальной диагностики являются хирургические методики взятия и исследования плодовых тканей.

Кордоцентез – это хирургическая операция по взятию крови из пуповины плода, выполняемая во время беременности и необходимая для своевременного выявления врожденных аномалий развития….

Для женщины в любом возрасте крайне неприятной проблемой станет опущение стенок влагалища и выпадение матки.

Современные медицинские технологии позволяют обрести семейное счастье бесплодным парам, длительно и безуспешно пытающихся зачать малыша естественным образом.
Мы созвонимся с Вами в кратчайшие сроки, чтобы проконсультировать по имеющимся вопросам. Гарантируем 100% анонимность
Амниоцентез - инвазивная процедура, заключающаяся в проникновении (пункции) через амниотическую оболочку для забора шприцом околоплодной жидкости или введения в нее лекарственных средств. Этот метод используется для проведения диагностики некоторых заболеваний плода и матери, а также в качестве терапии различных патологий.

- Как делают амниоцентез?
- Подготовка к амниоцентезу
- Применение амниоцентеза
- Противопоказания к проведению амниоцентеза
- Осложнения при амниоцентезе
Амниоцентез - инвазивная процедура, заключающаяся в проникновении (пункции) через амниотическую оболочку для забора шприцом околоплодной жидкости или введения в нее лекарственных средств. Этот метод используется для проведения диагностики некоторых заболеваний плода и матери, а также в качестве терапии различных патологий. Из-за достаточно высокого риска нанесения повреждений организму матери и ребенка он используется сравнительно редко, однако остается в “арсенале” гинекологов.
Как делают амниоцентез?
Эта инвазивная процедура осуществляется с помощью шприца, соединенного с длинной полой иглой. Ею осуществляется прокол брюшной стенки, матки и околоплодной оболочки, после чего через нее шприцом “вытягивается” образец амниотической жидкости или, наоборот, впрыскивается медикаментозный раствор.
Процедура проводится двумя способами:
Общая продолжительность процедуры вместе с подготовкой примерно 5 минут. Из них 1 минута тратится на прокол, а оставшееся время осуществляется забор околоплодных вод и выведение иглы. В течение 2 часов после операции пациентка отдыхает и находится под наблюдением врача во избежание возможных осложнений. Для уменьшения болезненных ощущений во время прокола возможно использование местной анестезии. Однако врачи рекомендуют обходиться без нее - боль от анестезирующего укола ничуть не уступает таковой у самой операции. К тому же анестетик может вызвать индивидуальную непереносимость.
Чтобы узнать подробности, можете проконсультироваться у наших специалистов, заполнив форму: Записаться на прием
Подготовка к амниоцентезу
Для повышения эффективности исследования и уменьшения рисков возможных осложнений пациентка должна осуществить следующие подготовительные мероприятия:
- Пройти консультацию у врача, на которой он подробно расскажет о прохождении процедуры, ее возможных осложнениях, противопоказаниях и т. д.
- Сдать анализы и пройти УЗИ, позволяющие выявить скрытые инфекционные или воспалительные заболевания, наличие новообразований, объем околоплодных вод, подтвердить или опровергнуть многоплодную беременность. Также с их помощью определяется срок беременности, состояние и жизнеспособность плода.
- Примерно за 4-5 дней до проведения амниоцентеза пациентка должна исключить прием ацетилсалициловой кислоты или аналогичных ей препаратов, за 12-24 часа – прекратить употребление препаратов, снижающих свертываемость крови для уменьшения риска кровотечений.
Эти мероприятия необходимо выполнить для того, чтобы повысить безопасность амниоцентеза, снизить риск появления осложнений у самой женщины и ее ребенка, увеличить эффективность диагностики.
Что делать после проведения амниоцентеза?
Так как эта процедура является инвазивной, существует ряд правил, которые женщина должна соблюдать во избежание вероятных осложнений:
- Необходимо исключить или, насколько это возможно, сократить любые физические нагрузки, особенно поднятие тяжестей.
- Непосредственно после процедуры обеспечить себе отдых в течение нескольких часов.
- Пациенткам с отрицательным резус-фактором, вынашивающей ребенка с положительным резус-фактором, на протяжении 72 часов необходимо проходить курс инъекций антирезусного иммуноглобулина. Это необходимо для того, чтобы исключить резус конфликт из-за попадания амниотической жидкости, содержащей генетический материал плода, за пределы околоплодной оболочки.
Иногда для устранения дискомфортных ощущений после проведения амниоцентеза пациентам назначается прием обезболивающих препаратов. Также с целью исключения воспалительных процессов могут быть прописаны нестероидные противовоспалительные лекарства.
На каком сроке делают амниоцентез?
Данная процедура может быть проведена на различных сроках беременности, но не ранее 10 недели после зачатия. Именно тогда происходит формирование основных систем и органов плода, поэтому амниоцентез будет эффективен в качестве диагностической процедуры. Оптимальный срок для проведения этой операции - с 15 до 20 неделю. Обусловлено это тем, что в данный период существенно уменьшается риск нанесения плоду повреждений, увеличивается объем околоплодных вод, что облегчает взятие пробы на анализ.
Оптимальный срок для амниоцентеза определяется исходя из ее целей:
- для выявления генетических нарушений плода пункция выполняется на 15 неделе;
- для проверки формирования дыхательной системы эмбриона оптимальный срок - 3 триместр;
- для определения состояния плода в случае резус-конфликта амниоцентез осуществляется в последние месяцы беременности.
Если по каким-либо медицинским причинам (зачастую это патологии плода, несовместимые с жизнью) женщине предписан аборт, то посредством проведения амниоцентеза в мочевой пузырь вводят инъекционные абортивные препараты для прерывания беременности.
Применение амниоцентеза
Амниоцентез при беременности используется прежде всего как диагностическая процедура для выявления некоторых генетических нарушений у плода - например:
- Синдрома Дауна, характеризующегося отклонениями в умственном развитии, пороками внутренних органов и аномальными особенностями внешности;
- Синдрома Патау, для которого характерны внешние аномалии, нарушения развития ЦНС и мозга, несовместимые с жизнью (новорожденный умирает спустя несколько дней);
- Синдрома Эдвардса, сопровождающегося нарушениями в строении внутренних органов (чаще всего сердца), задержкой умственного развития, ранней смертностью (средняя продолжительность жизни таких детей - несколько месяцев);
- Синдрома Тернера, проявляющегося исключительно у девочек в виде пороков развития внутренних органов, бесплодием, низкорослостью (хотя люди с такой патологией не имеют отклонений в интеллектуальном развитии и могут вести полноценную жизнь);
- Синдрома Клайнфельтера, характерного только для мужчин и сопровождающегося удлинением конечностей, высоким расположением талии, гинекоматией, замедленным половым созреванием, атрофией яичек, бесплодием.
Помимо выявления генетических аномалий у плода, амниоцентез при беременности применяется для контроля общего развития органов и систем ребенка у женщин, входящих в группы риска.
Показаниями к амниоцентезу являются:
- Наличие у беременной женщины или ее родственников генетических аномалий;
- Возраст женщины, превышающий 35-летнюю отметку (после нее повышается риск образования в яичниках лишней 21 хромосомной пары);
- Результаты ультразвукового обследования - например, выявление увеличенного просвета между шейной костью и кожей плода, характерного для синдрома Дауна;
- Результаты биохимического скрининга - превышение нормального уровня ХГЧ или аномально низкая концентрация РАРР-А (специфического белка, содержащегося в плазме крови).
Еще одной областью использования этой методики является искусственное прерывание беременности. В этом случае с помощью пункционной иглы в амниотическую жидкость вносятся растворы препаратов, убивающих плод и способствующих его отторжению и изгнанию из матки.
Противопоказания к проведению амниоцентеза
Данная диагностическая процедура исключается при наличии у пациентки:
- Повышенной температуры;
- Острой стадии хронических заболеваний;
- Инфекционных заболеваний;
- Факторов, угрожающих жизни плода (отслойки плаценты, сокращений матки);
- Кровянистых выделений;
- Врожденных или приобретенных нарушениях строения матки;
- Инфекционных поражений брюшной полости и ее органов;
- Низкой свертываемости крови;v
- Доброкачественных новообразований матки (миом).
Осложнения при амниоцентезе
Ввиду инвазивного характера данной процедуры при ее проведении существуют определенные риски для здоровья ребенка и самой матери:
- Самопроизвольное прерывание беременности (выкидыш) или преждевременные роды;
- Нарушение целостности плаценты или тканей самого зародыша пункционной иглой;
- Повреждение мочевого пузыря, матки или других органов малого таза;
- Воспаление околоплодной оболочки, заражение амниотической жидкости инфекционными агентами;
- Отслойка плаценты, появление кровотечений, повреждение пуповины и т. д.
Даже при корректном проведении амниоцентеза у пациентки могут наблюдаться дискомфортные и болевые ощущения в области живота, кровянистые выделения, выход небольшого количества околоплодных вод и т. д.
Хотя в условиях медицинского учреждения появление этих осложнений сведено к минимуму, вероятность их все равно остается. Поэтому врачи применяют данную процедуру относительно редко, а используя ее, предварительно предупреждают пациентку о возможных последствиях. Часто для выявления врожденных пороков у плода используются альтернативные амниоцентезу методики - например, генетический анализ ДНК эмбриона, выделенной из плазмы крови женщины. Хотя такой метод показывает менее точные результаты, он не несет никакой угрозы жизни и здоровью ребенка.
Решение о проведении амниоцентеза принимает сама беременная женщина после консультации со специалистом. По ее желанию эта процедура может быть отменена или заменена на более безопасную или эффективную. Тем не менее, амниоцентез остается одним из наиболее действенных способов выявления у плода врожденных отклонений, поэтому продолжает активно применяться в гинекологической практике.
Чтобы узнать подробности, можете проконсультироваться у наших специалистов, заполнив форму: Записаться на прием
Читайте также:
- Проблема чтения в современной школе
- Характеристика на коллектив школы для награждения грамотой
- Важнейшие правовые и законодательные акты мирового и регионального значения кратко
- Разработать фрагмент занятия по теме четырехугольник для подготовительной группы детского сада
- Обучение в начальной школе должно соответствовать следующим общедидактическим принципам

