Доклад савельев диабет 1 типа
Обновлено: 02.07.2024
Сахарный диабет является чрезвычайно распространенным хроническим заболеванием, занимающим третье место среди основных причин смертности: после сердечно-сосудистых и онкологических заболеваний.
Заболевание разделяют на два типа. При сахарном диабете второго типа клетки организма менее чувствительны к инсулину, поэтому не принимают переносимую им глюкозу, и она остается в крови в излишнем количестве. Либо ввиду каких-то причин инсулин перестает эффективно регулировать производство глюкозы печенью, поэтому уровень сахара в крови увеличивается. При диабете первого типа собственный иммунитет уничтожает клетки поджелудочной железы, отвечающие за производство инсулина. Таким образом, инсулин не поступает в кровь и не переносит в клетки глюкозу, которая остается в крови. Такое состояние требует введения в организм инсулина посредством инъекций, поэтому первый тип еще называется инсулинозависимым сахарным диабетом.
Причины сахарного диабета 1 типа
Инсулинозависимый тип диабета относится к аутоиммунным заболеваниям, т.е. к тем, которые вызваны агрессивной реакцией иммунитета по отношению к собственным клеткам организма. К сожалению, причины такой реакции до сих пор неизвестны. Большинство ученых склоняются к генетической предрасположенности и передаче заболевания по наследству. Также есть предположение о вирусной составляющей: в зоне риска люди, переболевшие серьезными вирусными инфекциями на фоне генетической предрасположенности к диабету.
Чаще всего диабет первого типа проявляется уже в детском или подростковом возрасте, реже – в зрелом. Диабетическая кома является крайним проявлением не пролечиваемого заболевания, ведь около половины пациентов не знают о своем заболевании до появления серьезных осложнений.
Симптомы сахарного диабета 1 типа
Поздние диагнозы и осложнения являются следствием того, что на первичные симптомы часто обращают недостаточно внимания. Среди основных первичных симптомов можно перечислить:
- ощущение сухости во рту,
- постоянная жажда,
- частое мочеиспускание,
- нарушения сна по причине частых позывов к мочеиспусканию,
- общая слабость, вялость, быстрая утомляемость,
- потеря веса,
- ухудшение зрения.
Одно из частых осложнений диабета первого типа – кетоацитоз – является попыткой организма восполнить нехватку энергии (ведь глюкоза не усваивается) сжиганием жира, при котором выделяются кетоновые тела. Присутствие в крови большого количества кетоновых тел токсично и проявляется следующими симптомами:
- запах ацетона изо рта,
- головокружение,
- рвота,
- боли в животе,
- учащенное сердцебиение,
- потеря сознания,
- кома.
Часто к врачу обращаются только после появления симптомов кетоацитоза, а ведь это осложнение несет угрозу жизни. Поэтому важно знать и отслеживать появление первичных симптомов диабета первого типа у себя или своих близких, особенно детей.
Диагностика
Для постановки диагноза специалисту в первую очередь потребуется анализ крови и мочи, которые покажут уровень глюкозы. Помимо этого, могут быть назначены дополнительные анализы. К примеру, анализ на HBA1C (гликозилированный гемоглобин) - это довольно сложное исследование, которое могут провести только в хорошо оборудованных лабораториях. Анализ покажет, как много глюкозы было в организме последние 12 дней, исходя из количества гликолизированного гемоглобина эритроцитов: у гемоглобина есть свойство объединяться с глюкозой, становясь гликолизированным. В отдельных случаях (чаще всего для беременных женщин) врач может порекомендовать тест на толерантность к глюкозе, т.е. невосприимчивость клеток организма к инсулину.
Таким образом, диагностика диабета не представляется сложной и проводится в сжатые сроки. Поэтому крайне важно внимательное отношение пациента к своему здоровью и отслеживание первых симптомов диабета, недопущение серьезных осложнений за счет своевременного обращения к специалисту.
Лечение сахарного диабета 1 типа
Несмотря на то, что диабет является хроническим заболеванием (полное излечение пациента невозможно), вполне реально перевести течение болезни в контролируемое русло.
При диагностированном диабете первого типа в абсолютном большинстве случаев назначается терапия инсулином – введение гормона посредством инъекций. Введенный гормон организм использует для обработки поступающей глюкозы.
Помимо инсулинотерапии в зависимости от состояния пациента могут быть назначены препараты, понижающие уровень сахара в крови. И обязательно будет предписана диета, ведь лечение диабета во многом зависит от следования рекомендациям по пищевым привычкам:
- частые, умеренные приемы пищи,
- большое количество овощей в рационе,
- отказ от быстрых углеводов,
- ограничение сладкого, мучного.
Вокруг сахарного диабета существует много мифов. Но даже с таким серьезным заболеванием при должном ответственном подходе люди восстанавливают качество своей жизни. Стоит отметить, что успешность лечения зависит также от опыта и квалификации лечащего врача. Пациенту важно научиться жить со своим заболеванием, а для этого врач должен подобрать максимально эффективную терапию, ответить на все вопросы пациента, помочь разобраться в плане лечения. Это касается диеты, допустимых физических нагрузок, корректных доз инсулина, способа его введения, а также приема дополнительных препаратов при необходимости.
В нашем центре ведение пациентов с сахарным диабетом построено на долгосрочной основе от ранней диагностики до стабильного течения заболевания. Наши врачи остаются на связи, готовы ответить на все возможные вопросы пациента о своем состоянии и о заболевании в целом. Мы не настаиваем на регулярных консультациях, мы выступаем за максимальное доверие между пациентом и лечащим врачом для оперативной коррекции схемы лечения, если это будет необходимо. Кроме того, специалистами нашего центра была разработана особая программа по ранней диагностике диабета – Диабет под контролем. Это программа рекомендована всем, кто заметил у себя неяркие симптомы диабета, либо у кого уже болеют близкие родственники. Программа включает в себя необходимые анализы и консультации со специалистами, которые дадут профессиональное заключение о риске развития диабета. Ведь, как и любое другое заболевание, диабет много эффективнее поддается контролю при обнаружении на ранних стадиях.
Благодаря многопрофильности центра наши эндокринологи с помощью коллег из других отделений успешно справляются и с осложнениями-последствиями диабета. Ранее мы коснулись кетоациноза, но помимо него часто встречаются сердечно-сосудистые осложнения, связанные с изменением плотности крови на фоне повышенного содержания в ней сахара: риск развития атеросклероза, проблемы со зрением (из-за недостаточного кровоснабжения органов зрения), проблемы с ногами (при недостаточном кровоснабжении страдают нервные окончания нижних конечностей, особенно стоп, вплоть до диабетической нейропатии), поражение почек, пародонтит.
Столь обширный разброс осложнений требует комплексного ведения пациента несколькими специалистами, а часто и несколькими отделениями. Но именно такой многофункциональный подход к лечению приносит свои плоды – нашим пациентам мы предлагаем квалифицированную медицинскую помощь в одном месте в удобное для них время.
Записаться на консультацию к специалисту вы можете через форму на сайте или по телефону.

1. Айламазян Э.К., Кулаков В.И., Радзинский В.Е., Савельева Г.М. Акушерство: национальное руководство. – М. : ГОЭТАР – Медиа, 2014. – 1200 с.
5. Солодкова И.В., Мельникова Л.Н., Паршина Н.В., Петренко Ю.В. Дети от матерей с сахарным диабетом. Сахарный диабет у новорожденных Клинические рекомендации (Проект). – СПб., 2016. – 17 с.
6. American Diabetes Association. Management of diabetes in pregnancy. Sec. 12. In Standards of Medical Care in Diabetes-2015 // Diabetes Care 2015; 38 (Suppl. 1):S77–S79.
7. American Diabetes Association. Standards of medical care in diabetes -- 2010. [Guideline] // Diabetes Care. 2010 Jan. 33 Suppl 1:S11-61.
8. American Diabetes Association. Standards of Medical Care in Diabetes — 2013. [Guideline] // Diabetes Care. Jan 2013. 36 Suppl 1:S11-S66.
12. Chew E.Y., Mills J.L., Metzger B.E. et al. National Institute of Child Health and Human Development Diabetes in Early Pregnancy Study. Metabolic control and progression of retinopathy: the Diabetes in Early Pregnancy Study // Diabetes Care. 1995; 18:631–637.
14. Fernandes R.S.1, Simоes A.F., Figueiredo A.C., Ribeiro A.R., Aleixo F.M., Aragues S.M., Amaral N.Y. [Pregnancy outcomes in women with pre-existing diabetes]. [Article in Portuguese] // Rev Bras Ginecol Obstet. 2012 Nov;34(11):494-8.
15. Firth R., O’Halloran S. Guidelines for the Management of Pre-gestational and Gestational Diabetes Mellitus from Pre-conception to the Postnatal period. Dublin, 2010.88 р.
17. Gunderson E.P., Hedderson M.M., Chiang V. et al. Lactation Intensity and Postpartum Maternal Glucose Tolerance and Insulin Resistance in Women With Recent GDM: The SWIFT cohort // Diabetes Care. 2012 Jan. 35(1):50-6.
19. Handelsman Y., Bloomgarden Z.T., Grunberger G., Umpierrez G., Zimmerman R.S. AACE Task Force for Developing a Diabetes. AACE/ACE Diabetes Guidelines, Endocr Pract. 2015;21(Suppl 1).
20. Moyer V.A. Screening for Gestational Diabetes Mellitus: U.S. Preventive Services Task Force Recommendation Statement. [Guideline] // Ann Intern Med. 2014 Jan 14.
22. Murphy H.R., Elleri D., Allen J.M. et al. Pathophysiology of postprandial hyperglycaemia in women with type 1 diabetes during pregnancy //Diabetologia. 2012 Feb. 55(2):282-93.
24. Standards of medical care in diabetes-2014. [Guideline] // Diabetes Care. 2014 Jan. 37 Suppl 1:S14-80.
25. Tucker M.E. ADA 2014 Guidelines Offer Choices for GDM Screening. [Guideline] // Medscape Medical News. Dec 19 2013.
Сахарный диабет (СД) относится к группе метаболических заболеваний, обусловленных дефектом секреции инсулина, нарушением действия инсулина или сочетанием этих факторов, что сопровождается гипергликемией. СД I типа — это инсулинозависимый СД, является аутоиммунным заболеванием, индуцированным инфекционным процессом вирусной этиологии или другими острыми или хроническими стрессорными факторами внешней среды на фоне определённой генетической предрасположенности [1]. При некоторых формах СД I типа отсутствуют убедительные доказательства аутоиммунной природы и заболевание считается идиопатическим. Также СД I типа может случиться у лиц с избыточной массой тела или ожирением [19].
Распространённость СД I и II типа среди женщин фертильного возраста в РФ составляет 0,9–2%. Прегестационный СД выявляется у 1% беременных, в 1–5% случаев развивается гестационный СД или манифестирует истинный СД [1].
Гликемический контроль является наиболее важным фактором риска для врожденных пороков развития, перинатальной заболеваемости и перинатальной смертности у женщин с СД I и II типов [22]. Наиболее удручающи перинатальные исходы у женщин с СД I типа [21].
СД во время беременности повышает риск последующего развития ожирения или СД II типа у ребёнка [2; 16]. По данным Американской ассоциации клинических эндокринологов и Американского колледжа эндокринологии (American association of clinical endocrinologists and American College of Endocrinology - AACE/ACE) (2015), установлена линейная зависимость между концентрацией глюкозы в крови беременной и весом новорожденного, частотой макросомии плода и родоразрешения путем операции кесарева сечения [19]. В руководстве по СД у беременных британского Национального института здоровья и усовершенствования ухода (National Institute for Health and Care Excellence, NICE) подчеркивается, что, несмотря на двукратное увеличение риска рождения ребенка с признаками мальформации, прогноз исхода родов для женщин с СД и его плода неоднозначен и может быть переоценен [13]. В отчёте ВОЗ (2016) также указывается, что неконтролируемый СД во время беременности может оказывать негативное воздействие на мать и плод, существенно увеличивает риск потери плода, врожденных пороков развития, мертворождения, перинатальной смертности, акушерских осложнений и материнской заболеваемости и смертности. Тем не менее не до конца изучено, какую долю осложненных родов или материнской и перинатальной смертности можно ассоциировать с гипергликемией [2; 16].
Ключевое значение в оптимизации исходов беременности и родов для матери и плода придается коррекции метаболических нарушений (ожирению), компенсации сахарного диабета любого типа, преконцепционному консультированию женщины с СД [1; 4; 6; 13; 18]. Указывается на необходимость внедрения преконцепционной подготовки женщин с СД, достижения целевых показателей гликированного гемоглобина (HbA1c), и женщинам с риском гестационного СД рекомендовано проведение орального теста на толерантность к глюкозе [1; 3; 4; 20].
Несмотря на это, частота преконцепционного консультирования не высока. Так, по данным Fernandes R.S. et al. (2012) [14], только 15,5% женщин с СД планировали беременность и готовились к ней; более того - 64% впервые обратились за консультацией в 10 недель беременности.
Согласно британским рекомендациям [13], женщинам с СД I типа, планирующим беременность, целевые значения глюкозы в капиллярной плазме крови должны быть в пределах натощак 5-7 ммоль/л и перед приёмом пищи в течение дня 4-7 ммоль/л.
В России женщинам с СД I типа в преконцепционном периоде рекомендовано: контроль артериального давления (АД), целевыми показателями считать не более 130/80 мм рт. ст.; при артериальной гипертензии – назначение антигипертензивной терапии (отмена ингибиторов АПФ вплоть до прекращения применения контрацепции) [4]. Однако, следуя рекомендациям Американской диабетической ассоциации (2015), необходимо во время беременности, осложненной СД или хронической артериальной гипертензией, считать целевыми показателями систолического АД - 110–129 мм рт. ст., диастолического - 65–79 мм рт. ст. При этом низкие уровни артериального давления могут быть ассоциированы с нарушением роста плода [6]. Средние значения систолического АД менее 118 мм рт. ст. и диастолического АД — 74 мм рт. ст. не требуют назначения гипотензивной терапии [1].
До наступления беременности необходимо определение уровня ТТГ и свободного Т4, АТ к ТПО у женщин с СД I типа в связи с повышенный риском заболеваний щитовидной железы; приём фолиевой кислоты (500 мкг в сутки), иодида калия (250 мкг в сутки); лечение ретинопатии, нефропатии; отказ от курения. При уровне HbA1c более 7%, тяжелой нефропатии с уровнем креатинина сыворотки более 120 мкмоль/л, СКФ менее 60 мл/мин/1,73 м 2 , уровне суточной протеинурии ≥ 3,0 г, наличии неконтролируемой артериальной гипертензии, пролиферативной ретинопатии и макулопатии до проведения лазерной коагуляции сетчатки, острых и обострении хронических инфекционно-воспалительных заболеваний (например, туберкулеза, пиелонефрита) – наступление беременности нежелательно [4].
У женщин с СД I типа преконцепционное обследование обусловлено возможными рисками развития нейро-, нефро-, ретинопатии и др. задолго до наступления беременности.
Например, вероятность развития диабетической нефропатии вне беременности настолько высока, что AACE/ACE (2015) пациентам моложе 30 лет через 5 лет после впервые установленного диагноза СД I типа и СД II типа и пациентам старше 30 лет с впервые выявленным СД I типа рекомендуют ежегодно определять уровень плазменного креатинина, скорости клубочковой фильтрации и альбумина в моче для своевременной оценки и мониторинга стадии диабетической нефропатии, её прогрессии [19].
При наступившей беременности принципиально важно придерживаться определенных критериев норм гликемии. Так, например, в Великобритании ранее в рекомендациях NICE целевыми показателями тощаковой глюкозы считались значения между 3.5 - 5.9 ммоль/л [23], которые в 2015 году были пересмотрены и составили натощак – ниже 5.3 ммоль/л (4–5.2 ммоль/л в случае инсулинотерапии); через 1 час после приема пищи - 7.8 ммоль/л [13].
В отечественных рекомендациях при СД I типа целевые уровни гликемии следующие: уровни глюкозы плазмы должны быть натощак/перед едой/перед сном/3 ч менее 5,1 ммоль/л; через 1 час после еды менее 7,0 ммоль/л; значение HbA1c не должно превышать 6,0% [4].
Опасения, связанные с СД типа I во время беременности, связаны также с рисками развития гипогликемии в первом триместре беременности. Гипогликемия может обусловить внутриутробную задержку роста плода [6].
Женщины с СД требуют особых подходов после родоразрешения. Послеродовое обследование (определение уровня глюкозы крови натощак, а не выполнение ГТТ) у женщин с ГСД должно производиться также на 6-13-й неделе после родов. В более поздние сроки рекомендовано определение HbA1c [NICE, 2015]. В отличие от рекомендаций 2008 года, женщинам с СД I и II типов рекомендовано при отсутствии осложнений элективное родоразрешение с индукцией родов или кесаревым сечением при наличии показаний [13].
Российские эндокринологи предупреждают, что с первых суток послеродового периода (после рождения последа) происходит значительное снижение потребности в инсулине, что требует немедленного индивидуально подбора его доз (на 50% и более), что может соответствовать дозам, применяемым до беременности [4]. Высокая интенсивность лактации ассоциирована со снижением уровня глюкозы натощак и снижением уровня инсулина на 6-9-й неделях послеродового периода, улучшением чувствительности к инсулину. Лактация может иметь благоприятные последствия на метаболизм глюкозы и чувствительность к инсулину, что может уменьшить риск диабета после ГСД беременности (ERICA P. GUNDERSON, 2012; American Diabetes Association, 2015) [6; 17]. При наличии СД I типа лактация может сопровождаться гипогликемией родильницы, о чем должна быть проинформирована сама женщина, и должен осуществляться мониторинг гликемии [4].
В 1995 году Chew E.Y. и колл. [12] обратили внимание на то, что внезапный жесткий гликемический контроль может привести к ухудшению состояния ретинопатии. Беременность является доказанным фактором риска для прогрессирования ретинопатии, поэтому офтальмологическое исследование женщины с СД должно выполняться неоднократно во время беременности и в течение 1 года после родоразрешения [4].
После родоразрешения показана контрацепция не менее чем на 1,5 года [4]. Контрацепция показана сексуально активным женщинам репродуктивного возраста с СД, принимающим препараты с потенциально тератогенными рисками (ингибиторы ангиотензин-превращающего фермента, статины и др.) [6]. Придается значительная роль образовательным мероприятиям по предотвращению нежелательной беременности при наличии СД среди подросткового и взрослого населения. Выбор контрацепции зависит от предпочтений женщины и наличия противопоказаний. Согласно пересмотренным в 2015 году рекомендациям NICE женщины с СД могут использовать оральные контрацептивы [13].
Таким образом, СД I типа требует от врачей акушеров-гинекологов, эндокринологов и неонатологов постоянного повышения образования, внедрения новых методов профилактики, диагностики и лечения осложнений, обусловленных СД в сочетании с беременностью.
Сахарный диабет 1 типа – это эндокринное заболевание, характеризующееся недостаточным производством инсулина и повышением уровня глюкозы в крови. Из-за продолжительной гипергликемии пациенты страдают от жажды, теряют вес, быстро утомляются. Характерны мышечные и головные боли, судороги, кожный зуд, усиление аппетита, частые мочеиспускания, бессонница, приливы жара. Диагностика включает клинический опрос, лабораторные исследования крови и мочи, выявляющие гипергликемию, недостаток инсулина, метаболические нарушения. Лечение проводится методом инсулинотерапии, назначается диета, занятия физической культурой.
МКБ-10
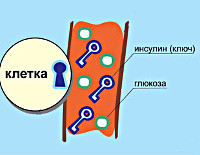
Общие сведения

Причины СД 1 типа
Факторы, способствующие развитию болезни, продолжают исследоваться. К настоящему времени установлено, что сахарный диабет первого типа возникает на основе сочетания биологической предрасположенности и внешних неблагоприятных воздействий. К наиболее вероятным причинам поражения поджелудочной железы, снижения выработки инсулина относят:
- Наследственность. Склонность к инсулинозависимому диабету передается по прямой линии – от родителей к детям. Выявлено несколько комбинаций генов, предрасполагающих к болезни. Они наиболее распространены среди жителей Европы и Северной Америки. При наличии больного родителя риск для ребенка увеличивается на 4-10% по сравнению с общей популяцией.
- Неизвестные внешние факторы. Существуют некие воздействия среды, провоцирующие СД 1 типа. Этот факт подтверждается тем, что однояйцевые близнецы, имеющие абсолютно одинаковый набор генов, заболевают вместе лишь в 30-50% случаев. Также установлено, что люди, мигрировавшие с территории с низкой заболеваемостью на территорию с более высокой эпидемиологией, чаще болеют диабетом, чем те, кто отказался от миграции.
- Вирусная инфекция. Аутоиммунный ответ на клетки поджелудочной может быть запущен вирусной инфекцией. Наиболее вероятно влияние вирусов Коксаки и краснухи.
- Химикаты, лекарства. Бета-клетки железы, производящей инсулин, могут быть поражены некоторыми химическими средствами. Примерами таких соединений являются крысиный яд и стрептозоцин – препарат для онкологических больных.
Патогенез
В основе патологии лежит недостаточность производства гормона инсулина в бета-клетках островков Лангерганса поджелудочной железы. К инсулинозависимым тканям относятся печеночная, жировая и мышечная. При сокращении секреции инсулина они перестают принимать глюкозу из крови. Возникает состояние гипергликемии – ключевой признак сахарного диабета. Кровь сгущается, нарушается кровоток в сосудах, что проявляется ухудшением зрения, трофическими поражениями конечностей.
Недостаточность инсулина стимулирует распад жиров и белков. Они поступают в кровь, а затем метаболизируются печенью в кетоны, которые становятся источниками энергии для инсулиннезависимых тканей, включая ткани головного мозга. Когда концентрация сахара крови превышает 7-10 ммоль/л, активизируется запасной путь выведения глюкозы – через почки. Развивается глюкозурия и полиурия, вследствие чего возрастает риск дегидратации организма и дефицита электролитов. Для компенсации потери воды усиливается чувство жажды (полидипсия).
Классификация
Согласно рекомендациям Всемирной организации здравоохранения, сахарный диабет I типа подразделяют на аутоиммунный (спровоцированный выработкой антител к клеткам железы) и идиопатический (органические изменения в железе отсутствуют, причины патологии остаются неизвестными). Развитие болезни происходит в несколько стадий:
- Выявление предрасположенности. Проводятся профилактические обследования, определяется генетическая отягощенность. С учетом средних статистических показателей по стране рассчитывается уровень риска развития заболевания в будущем.
- Начальный пусковой момент. Включаются аутоиммунные процессы, повреждаются β-клетки. Антитела уже вырабатываются, но производство инсулина остается нормальным.
- Активный хронический аутоиммунный инсулит. Титр антител становится высоким, количество клеток, производящих инсулин, сокращается. Определяется высокий риск манифестации СД в ближайшие 5 лет.
- Гипергликемия после углеводной нагрузки. Деструкции подвергается значительная часть вырабатывающих инсулин клеток. Производство гормона уменьшается. Сохраняется нормальный уровень глюкозы натощак, но после приема пищи в течение 2 часов определяется гипергликемия.
- Клиническая манифестация болезни. Проявляются симптомы, характерные для сахарного диабета. Секреция гормона резко снижена, деструкции подвержено 80-90% клеток железы.
- Абсолютная инсулиновая недостаточность. Все клетки, ответственные за синтез инсулина, погибают. Гормон поступает в организм только в форме препарата.
Симптомы СД 1 типа
Возникает зуд кожи и слизистых оболочек, высыпания, изъязвления. Ухудшается состояние волос и ногтей, долго не заживают раны и иные кожные поражения. Нарушение кровотока в капиллярах и сосудах называется диабетической ангиопатией. Поражение капилляров проявляется снижением зрения (диабетическая ретинопатия), угнетением функций почек с отеками, артериальной гипертензией (диабетическая нефропатия), неравномерным румянцем на щеках и подбородке. При макроангиопатии, когда в патологический процесс вовлекаются вены и артерии, начинает прогрессировать атеросклероз сосудов сердца и нижних конечностей, развивается гангрена.
Осложнения
Диагностика
Обследование пациентов осуществляет врач-эндокринолог. Достаточными клиническими критериями болезни являются полидипсия, полиурия, изменения веса и аппетита – признаки гипергликемии. В ходе опроса врач также уточняет наличие наследственной отягощенности. Предполагаемый диагноз подтверждается результатами лабораторных исследований крови, мочи. Обнаружение гипергликемии позволяет различить сахарный диабет с психогенной полидипсией, гиперпаратиреозом, хронической почечной недостаточностью, несахарным диабетом. На втором этапе диагностики проводится дифференциация различных форм СД. Комплексное лабораторное обследование включает следующие анализы:
Лечение СД 1 типа
Усилия врачей нацелены на устранение клинических проявлений диабета, а также на предупреждение осложнений, обучение пациентов самостоятельному поддержанию нормогликемии. Больных сопровождает полипрофессиональная бригада специалистов, в которую входят эндокринологи, диетологи, инструктора ЛФК. Лечение включает консультации, применение лекарственных средств, обучающие занятия. К основным методам относятся:
- Инсулинотерапия. Использование препаратов инсулина необходимо для максимально достижимой компенсации метаболических нарушений, предотвращения состояния гипергликемии. Инъекции являются жизненно необходимыми. Схема введения составляется индивидуально.
- Диета. Пациентам показана низкоуглеводная, в том числе кетогенная диета (кетоны служат источником энергии вместо глюкозы). Основу рациона составляют овощи, мясо, рыба, молочные продукты. В умеренных количествах допускаются источники сложных углеводов – цельнозерновой хлеб, крупы.
- Дозированные индивидуальные физические нагрузки. Физическая активность полезна большинству больных, не имеющих тяжелых осложнений. Занятия подбираются инструктором по ЛФК индивидуально, проводятся систематически. Специалист определяет продолжительность и интенсивность тренировок с учетом общего состояния здоровья пациента, уровня компенсации СД. Назначается регулярная ходьба, легкая атлетика, спортивные игры. Противопоказан силовой спорт, марафонский бег.
- Обучение самоконтролю. Успешность поддерживающего лечения при диабете во многом зависит от уровня мотивации больных. На специальных занятиях им рассказывают о механизмах болезни, о возможных способах компенсации, осложнениях, подчеркивают важность регулярного контроля количества сахара и применения инсулина. Больные осваивают навык самостоятельного выполнения инъекции, выбора продуктов питания, составления меню.
- Профилактика осложнений. Применяются лекарства, улучшающие ферментную функцию железистых клеток. К ним относятся средства, способствующие оксигенации тканей, иммуномодулирующие препараты. Проводится своевременное лечение инфекций, гемодиализ, антидот-терапия для выведения соединений, ускоряющих развитие патологии (тиазидов, кортикостероидов).
Среди экспериментальных методов лечения стоит отметить разработку ДНК-вакцины BHT-3021. У пациентов, получавших внутримышечные инъекции в течение 12 недель, повышался уровень C-пептида – маркера активности островковых клеток поджелудочной железы. Другое направление исследований – превращение стволовых клеток в железистые клетки, производящие инсулин. Проведенные опыты на крысах дали положительный результат, но для использования метода в клинической практике необходимы доказательства безопасности процедуры.
Прогноз и профилактика
Инсулинозависимая форма сахарного диабета является хроническим заболеванием, но правильная поддерживающая терапия позволяет сохранить высокое качество жизни больных. Профилактические меры до сих пор не разработаны, так как не выяснены точные причины болезни. В настоящее время всем людям из групп риска рекомендовано проходить ежегодные обследования для выявления заболевания на ранней стадии и своевременного начала лечения. Такая мера позволяет замедлить процесс формирования стойкой гипергликемии, минимизирует вероятность осложнений.
1. Сахарный диабет и его осложнения: современные принципы диагностики, лечения и профилактики: учебное пособие/ Хамнуева Л.Ю., Андреева Л.С., Шагун О.В. – 2011.
2. Алгоритмы специализированной медицинской помощи больным сахарным диабетом/ Под редакцией Дедова И.И., Шестаковой М.В., Майорова А.Ю. – 2017.
3. Федеральные клинические рекомендации (протоколы) по ведению детей с эндокринными заболеваниями/ Под ред. Дедова И.И., Петерковой В.А. — 2014.
4. Основные принципы лечения сахарного диабета 1 типа/ Чазова Т.Е.// Русский медицинский журнал. – 2003 - №27.
Изучение состояния углеводного и липидного обменов у 47 детей и подростков, больных сахарным диабетом 1 типа, показало прогрессирующее снижение остаточной инсулиносекреции и инсулинсвязывающей активности лимфоцитов на фоне нарушения метаболизма жирных кис
The metabolism of fatty acids and insulin secretion in children with type 1 diabetes mellitus and its complications N. P. Mikaelyan, A. V. Shestopalov, A. V. Mikaelyan, A. E. Gurina, V. V. Smirnov
The study of the state of carbohydrate and lipid metabolism in 47 children and adolescents with type 1 diabetes mellitus showed a progressive decrease in residual insulin secretion and insulin-binding activity of lymphocytes against the background of metabolic disorders of fatty acids, which are risk factors for severe course of the disease with the rapid development of hypoxia and other diabetic complications, including functional disorders in the digestive system.
Тяжесть течения у детей и подростков сахарного диабета (СД) 1 типа с быстрым развитием гипоксии и других диабетических осложнений свидетельствует о недостаточной ясности основных вопросов патогенеза данного заболевания, связанных с инсулиносекрецией и эффективностью действия инсулина при проведении терапии гормоном. Следовательно, СД 1 типа у детей требует разработки ранних способов диагностики патологии для проведения быстрой, адекватной коррекции гипоксии и развивающихся гормонально-метаболических нарушений с целью профилактики прогрессирования тяжести болезни. В частности, необходимо раньше выявить причину и особенности патогенеза лабильного течения СД с быстрым развитием тяжелых диабетических осложнений.
Известно, что причиной развития СД является недостаточная эффективность действия инсулина, вызванная при СД 1 типа нарушением инсулиносекреции вплоть до абсолютной ее недостаточности [1–3]. Человеческая поджелудочная железа содержит от 1 до 3 млн инсулиновых островков, что составляет 1% всей массы панкреатической ткани. Островок содержит 3000–5000 клеток, 70% из которых являются бета-клетками. Каждая бета-клетка имеет 10 000 секреторных гранул, которые содержат кристаллы инсулина. Инсулин синтезируется с С-пептидом, по уровню которого можно судить о синтезе и последующей секреции эндогенного инсулина у больных, получающих инсулинотерапию. Механизм инициирования сигнала для освобождения инсулина начинается с взаимодействия глюкозы со специфическим рецептором в бета-клетке, включая механизм распознавания глюкозы клеткой и передачи ее стимулирующего действия на систему цАМФ, ионы Са 2+ и клеточные органеллы, из которых происходит освобождение гормона. При диабете нарушается первая фаза мультипликационной модели: инициирование сигнала, вызывающего секрецию гормона [4–6].
Литературные данные по изучению состояния инсулиносекреции при СД 1 типа разноречивы [5, 7–9]. Роль полиненасыщенных жирных кислот (ПННЖК) у детей и подростков при СД 1 типа недостаточно изучена.
Целью данной работы является оценка состояния метаболизма жирных кислот, инсулиносекреции и некоторых метаболических параметров у детей, больных сахарным диабетом 1 типа, осложняющимся развитием гипоксии и других нарушений.
Материал и методы исследования
Данное исследование одобрено комитетом по этике РНИМУ им. Н. И. Пирогова. Дети и их родители давали информированное согласие на участие в данном исследовании.
Результаты и обсуждение
Результаты исследования свидетельствуют о резком нарушении углеводного и липидного обменов как при начальном диабете, так и при длительном течении болезни (табл. 1). Отмечается выраженная гипергликемия (p
Н. П. Микаелян* , 1 , доктор биологических наук, профессор
А. В. Шестопалов*, доктор медицинских наук, профессор
А. В. Микаелян**, кандидат медицинских наук
А. Е. Гурина*, кандидат медицинских наук
В. В. Смирнов*, доктор медицинских наук, профессор
* ФГБОУ ВО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
** ГБУЗ МО МОНИКИ им. М. Ф. Владимирского, Москва
Метаболизм жирных кислот и инсулиносекреция у детей при сахарном диабете 1 типа и его осложнениях/ Н. П. Микаелян, А. В. Шестопалов, А. В. Микаелян, А. Е. Гурина, В. В. Смирнов
Для цитирования: Лечащий врач № 6/2019; Номера страниц в выпуске: 24-26
Теги: дети, подростки, липидный обмен, сахарный диабет
Читайте также:

