Болезнь кленового сиропа доклад
Обновлено: 07.07.2024
Это редкое наследственное заболевание, при котором отсутствует или резко снижена активность ферментной системы, из-за чего организм не может расщепить аминокислоты лейцин, изолейцин и валин, в связи с этим они накапливаются в крови и моче.
Заболевание характеризуется тяжелым течением, сопровождается задержкой развития, угнетением центральной нервной системы (ЦНС), мышечной гипотонией, специфическим запахом мочи и ушной серы. Свое название болезнь получила как раз из-за характерного запаха мочи у пациентов, похожего на запах кленового сиропа или жженого сахара. Существует несколько форм заболевания разной степени тяжести. Без своевременного лечения болезнь может заканчиваться летальным исходом, но при раннем выявлении и незамедлительном начале лечения прогноз чаще всего благоприятный.
Заболевание встречается в различных популяциях. Частота среди новорожденных 1:185000.
Распространенность и тип наследования
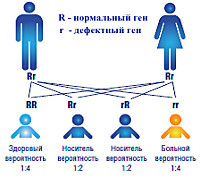
Заболевание наследуется по аутосомно-рецессивному типу т.е. мутантный ген должен быть унаследован от обоих родителей. Болезнь может быть выявлена в любом возрасте, однако, чаще всего, проявляется в первый год жизни.
Выделяют пять клинических форм болезни: классическая, промежуточная, интермиттирующая, тиамин- зависимая и обусловленная дефицитом Е3-протеина. Чаще других встречается классическая форма. Она характеризуется раздражительностью, плохим аппетитом, рвотой, прогрессирующей энцефалопатией, которая может привести к коме. Ушная сера, пот и моча пациента имеют специфический сладковатый запах. Промежуточная и интермиттирующая формы протекают более мягко и могут быть выражены анорексией, плохим ростом, раздражительностью или задержкой развития. Тиамин-зависимая форма болезни по своим проявлениям и течению сходна с интермиттирующей или промежуточной формой, но встречается реже. Форма, связанная с дефицитом Е3-протеина, может проявляться очень вариабельно, симптомы могут обнаружиться в любом возрасте. Белок Е3 участвует в реакциях, протекающих в митохондриях, поэтому данный вариант заболевания относится к митохондриальным.
Диагностика
Основными симптомами заболевания у детей грудного возраста являются резкое ухудшение общего состояния после кормления грудным молоком или молочной смесью, вялость или повышенная возбудимость, рвота, отказ от пищи. Возможны также судороги, потеря сознания, коматозное состояние, синюшная окраска кожи (цианоз), нарушение дыхания (апноэ). У детей старше одного года наблюдается задержка психомоторного развития, умственная отсталость, эритематозные высыпания на коже, частые инфекционные заболевания, судорожный синдром, специфический запах мочи.
При планировании ребенка родители могут пройти в Республиканском медико-генетическом центре молекулярно-генетическое тестирование в клинико-диагностической лаборатории, если подозревают у себя наличие мутаций в генах комплекса BCKD. Диагностирование заболевания на ранней стадии существенно повышает шансы больного на выздоровление.
Лечение
При своевременном начале лечения врачи, как правило, дают благоприятный прогноз. Диету больному необходимо соблюдать в течении всей жизни.
Болезнь "кленового сиропа" – наследственное заболевание из группы органических ацидемий, обусловленное дефицитом дегидрогеназы кетокислот с разветвленной цепью и нарушением метаболизма аминокислот лейцина, изолейцина, валина. Относится к классу редких (орфанных) заболеваний.
Классификация
• обусловленная дефицитом Е3-протеина и сопровождающаяся лактат-ацидозом (митохондриальное заболевание).
Этиология и патогенез
Заболевание вызвано дефицитом дегидрогеназы кетокислот с разветвленной цепью, обеспечивающей окислительное декарбоксилирование (второй этап катаболизма) лейцина, изолейцина и валина. Этот мультиферментный комплекс имеет сложное строение и состоит из 4 белковых соединений: Е1 ( α и β -субъединицы), Е2 и Е3. Коферментом Е1 β -субъединицы служит тиамин пирофосфат. Установлена локализация генов, кодирующих отдельные компоненты данного энзимного комплекса: Е1 α -субъединицы (ген BCKDHA) - 19q13.1-q13.2; Е1 α -субъединицы (ген BCKDHB) - 6p22-p21; Е2-протеина (ген DBT) - 1p31; Е3-протеина (ген DLD) - 7q31-q32. Тип наследования заболевания – аутосомно-рецессивный.
Патогенез заболевания связан с нарушением обмена и накоплением разветвленно-цепочечных аминокислот, накоплением в биологических жидкостях их дериватов – 2-кетоизокапроновой, 2-кето-3-метилвалериановой, 2-кетоизовалериановой кислот. Основной нейротоксический эффект обусловлен высоким уровнем лейцина и его метаболитов. Отмечается дефицит других нейтральных аминокислот (аланина, глицина, глутамина, тирозина, триптофана и др.), страдает их внутриклеточный транспорт, что ведет к нейромедиаторным расстройствам. Большую роль в патогенезе играет кетоацидоз, гипонатриемия, отек и атрофия ткани мозга, вторичная гипераммониемия, недостаточность глюконеогенеза и гипогликемия, а также дисфункция митохондриальной дыхательной цепи и окислительного фосфорилирования.
Эпидемиология
Диагностика
У детей грудного возраста - резкое ухудшение общего состояния после кормления грудным молоком или молочной смесью (нередко с первых недель жизни), вялость или повышенная возбудимость, упорная рвота, отказ от пищи, возможны судороги, потеря сознания, коматозное состояние, цианоз, нарушение дыхания.
У детей старше 1 года – задержка психомоторного развития, умственная отсталость, эритематозные высыпания, частые инфекционные заболевания, судорожный синдром. Для большинства больных характерен специфический запах мочи.
В анамнезе возможны указания на родственный брак, наличие сибсов с аналогичными клиническими признаками заболевания, наличие провоцирующих факторов:
• употребление большого количества белковой пищи больным с еще неустановленным диагнозом или прием пищевого натурального белка (нарушение диеты), превышающем толерантность ребенка с подтыержденным диагнозом БКС;
• невыполнение ранее назначенных врачом мероприятий.
Классическая форма характеризуется тяжелым общим состоянием, генерализованными судорогами, повышенной возбудимостью (резкий крик), отказом от пищи, упорной рвотой, мышечным гипертонусом, признаками обезвоживания. Возбуждение сменяется вялостью, угнетением центральной нервной системы, сомноленцией, комой, появляется парадоксальное дыхание, слабый пульс. Периоды мышечного гипертонуса чередуются с выраженной гипотонией. Обращает внимание необычный ароматический запах мочи, описанный как запах кленового сиропа. Заболевание протекает очень тяжело и нередко приводит к летальному исходу (основной причиной смерти служит отек мозга).
В дальнейшем дети значительно отстают в психомоторном развитии. В неврологическом статусе определяется мышечная дистония, пирамидные нарушения, судорожный синдром.
Диагностика болезни кленового сиропа основана на анализе родословной, оценке данных анамнеза, клинических проявлений, результатах анализа уровня аминокислот лейцина, изолейцина, валина в крови с подсчетом соотношения лейцин/аланин, определении почечной экскреции органических кислот - 2-кетоизокапроновой, 2-кето-3-метилвалериановой, 2-кетоизовалериановой.
• Рекомендуется определение кислотно-щелочного состояния крови (cito!)
(Сила рекомендации A; уровень убедительности доказательств I)
Комментарии: при поступлении ребенка в тяжелом состоянии в крови определяется метаболический кетоацидоз, гипонатриемия, гипогликемия, сопровождающиеся угрозой отека мозга и требующие интенсивной коррекции выявленных нарушений [1,3,5,6].
• Рекомендуется исследование содержания аминокислот, органических кислот, ацилкарнитинов в крови и моче при подозрении на наследственное нарушение аминокислотного обмена и до начала лечения [1,3,5,6].
Комментарий: показано определение уровня аминокислот лейцина, изолейцина, валина в крови с подсчетом соотношения лейцин/аланин, определение еочечной экскреции органических кислот - 2-кетоизокапроновой, 2-кето-3-метилвалериановой, 2-кетоизовалериановой Возможные колебания концентрации аминокислот в плазме крови представлены в таблице 1.
Таблица 1 - Разброс концентраций аминокислот с разветвленной цепью в плазме крови условно здоровых и больных БКС детей
• Рекомендуется определение высокоспецифичных маркеров заболевания L-аллоизолейцин и гидроксиизовалериановая кислота (производные накапливающихся продуктов аномального обмена L-изолейцина и кетоизовалериановой кислоты), которые обнаруживают в крови больных детей [1,3].
• Рекомендуется в качестве основных методов подтверждения диагноза использовать тандемную масс-спектрометрию (МС/МС), аминокислотный анализ с помощью газовой хроматографии.
• Рекомендуется определение первичного молекулярно-генетического дефекта в плане пренатальной и преимплантационной диагностики в информативных семьях [3,5].
Комментарий: для подтверждения диагноза проводится молекулярно-генетическое исследование в области генов:
Мутации в гене DLD ведут к особой форме болезни, которая рассматривается как митохондриальное заболевание. [1,3,4,5].
• Рекомендуется проведение магнитно-резонансной томографии головного мозга для выявления признаков диффузного отека мозговой ткани (особенно в острый период), изменения белого вещества мозга, мозжечка и базальных ганглиев, в частности, белого шара, таламуса, ствола мозга, внутренней и наружной капсулы [1,3,5].
• Рекомендуются рентгенография, электрокардиографии (ЭКГ), эхокардиографии (ЭхоКГ), ультразвукового исследования (УЗИ) органов брюшной полости и почек, офтальмоскопия проводятся по показаниям [1,6].
Консультативная помощь специалистов пациентам с подозрением на болезнь кленового сиропа рекомендуется по показаниям [1,6].
Комментарии: необходима всем детям с БКС для уточнения тяжести поражения ЦНС и определения тактики лечебно реабилитационных мероприятий.
Комментарии: показана для планирования индивидуальной реабилитационной программы психолого-педагогической поддержки больным детей и их семьям.
Дифференциальный диагноз
Проводится с гипоксическими поражениями нервной системы, внутричерепными кровоизлияниями, внутриутробными инфекциями и наследственными нарушениями обмена веществ, в частности с другими формами органических ацидурий.
Лечение
Стратегия лечения больных заключается в снижении образования токсичных метаболитов, прежде всего, лейцина, а также изолейцина и валина, предупреждении развития кетоацидоза, поражения тканей головного мозга и внутренних органов с обеспечением процессов анаболизма, нормального роста и нутритивного статуса детей.
• Рекомендуется диетическое лечение, которое начинают при подозрении на наследственное нарушение аминокислотного обмена сразу после взятия анализов, не дожидаясь их результатов [1, 3, 4, 5].
Комментарии: до получения результатов, подтверждающих метаболическоезаболевание, следует ограничить поступление белка: для детей первого полугодия жизни допустимо только грудное вскармливание или вскармливание детскими молочными смесями с низким содержанием белка (1,2 -1,3 г/100 мл восстановленного продукта). Для детей старше 6 месяцев – исключение высокобелковых продуктов (мясо, творог, рыба) из рациона [1, 3, 5, 6].
- строгое ограничение белка натуральных пищевых продуктов с целью сведения к необходимому минимальному поступление в организм аминокислот лейцина, изолейцина, валина. Для детей первого полугодия жизни ограничение распространяется на материнское молоко, детские молочные или соевые смеси, для детей второго полугодия жизни и старше – запрет на введение в качестве прикорма высокобелковых продуктов (мяса, рыбы, творога, яиц, молочных продуктов, бобовых и т.д.);
- обязательная компенсация дефицита белка за счет использования специализированных смесей на основе аминокислот без лейцина, изолейцина, валина, соответствующих возрастным потребностям ребенка в основных пищевых веществах и энергии. В начале лечения и в период метаболических кризов в течение 24 – 72 часов (не более!) использовать только специализированную смесь аминокислот;
- обеспечение достаточной энергетической ценности рациона для поддержания процессов анаболизма и предотвращения активации катаболизма;
- дробные кормления без длительных перерывов во избежание голодания, особенно у детей грудного и раннего возраста ;
- обучение родителей правилам организации диетотерапии в межприступный период и в период угрозы метаболического криза.
• Общий белок лечебного рациона в межприступный период рекомендовано рассчитывать исходя из возрастных потребностей ребенка (Приложение Г2), а также с учетом толерантности пациента к белку в зависимости от формы заболевания и тяжести его течения.
- квота белка натуральных продуктов назначается с учетом минимальной потребности в патогенетически значимых аминокислотах - лейцине, валине, изолейцине (табл. 2) и с учетом содержания лейцина в натуральных продуктах (1 г натурального белка содержит от 50 до 80 мг лейцина);
- для ребенка разрабатывается индивидуальный рацион, в котором квота натурального белка составляет от 5 до 12 г в сутки и обеспечивается за счет низкобелковых продуктов (овощей, фруктов, специализированных низкобелковых круп и продуктов на основе крахмала);
- с целью компенсации дефицита белка используются специализированные продукты на основе аминокислот без лейцина, изолейцина и валина (табл. 3) и добавки отдельных аминокислот валина и изолейцина;
МКБ-10
Общие сведения

Причины лейциноза
Развитие болезни обусловлено наличием пары мутационных генов, кодирующих производство дегидрогеназы разветвленных альфа-кетокислот. При недостаточности этого фермента нарушается процесс катаболического распада лейцина, аллоизолейцина, изолейцина, валина. Структура дегидрогеназы представлена четырьмя белковыми соединениями: Е3, Е2, альфа-субъединицей E1, бета-субъединицей Е1. Выявлена локализация генов, ответственных за синтез компонентов энзимных комплексов: a-субъединицу протеина E1 кодирует ген BCKDHA на 19 хромосоме, b-субъединицу E1 – ген BCKDHB на 6 хромосоме, Е2-протеин – ген DBT на 1 хромосоме, протеин Е3 – ген DLD на 7 хромосоме. Наследственная передача происходит аутосомно-рецессивно, заболевание проявляется у ребенка, получившего пару мутантных генов одной локализации. При передаче мутации только от одного родителя симптоматика отсутствует, потому что доминантный ген обеспечивает организм необходимым количеством фермента.
Патогенез
В основе заболевания лежит генетическая недостаточность дегидрогеназ кетокислот, имеющих боковые цепи. В жидкостях организма накапливаются разветвленно-цепочечные аминокислоты и их производные: 2-кетоизокапроновая, 2-кето-3-метилвалериановая и 2-кетоизвалериановая кислоты. Избыток лейцина и его метаболитов оказывает нейротоксическое действие. При этом возникает дефицит других аминокислот, таких как аланин, глицин, глутамин, тирозин, триптофан. Нарушается их транспорт внутри клеток, формируются расстройства нейромедиаторной передачи. Развивается кетоацидоз, гипогликемия на фоне снижения глюконеогенеза, гипонатриемия, гипераммониемия, угнетаются процессы окислительного фосфорилирования.
При форме лейциноза, вызванной деструкцией протеина E3, патогенез более сложен. Данная субъединица является компонентом нескольких ферментных комплексов, которые принимают участие в метаболизме пирувата и осуществлении цикла Кребса. В результате структурного и функционального дефекта этих комплексов меняется энергетический обмен клеток, возникает лактатацидоз.
Классификация
На начальных этапах исследования лейциноз описывался как быстро прогрессирующее, развивающееся с первых дней жизни и неизбежно приводящее к летальному исходу заболевание. Позже было установлено, что существует несколько разновидностей патологии с разным временем дебюта, течением и прогнозом. В настоящее время выделяют пять форм лейциноза:
- Острая. Также называется классической. Проявляется с рождения, симптомы нарастают стремительно даже при своевременном лечении. Активность энзима составляет менее 2% от нормы.
- Промежуточная. Нередко дебютирует в раннем и дошкольном детстве. Имеет приступообразное течение, ведущим симптомом является атаксия. Приступы провоцируются острыми заболеваниями, стрессом, отклонением от диеты. Фермент выполняет свои функции на 3-30%.
- Интермиттирующая. Другие названия – перемежающаяся, прерывающаяся. Обычно диагностируется в возрасте 5-24 месяцев. Приступы протекают остро с судорогами, дегидратацией, атаксией. При отсутствии неотложной помощи возникает кома. Ферментативная активность колеблется от 5 до 20%.
- Тиаминзависимая. Развивается в неонатальном периоде. По характеру течения может напоминать промежуточную или интермиттирующую формы. В ремиссии признаки болезни отсутствуют. Энзим активен на 30-40%.
- E3-дефицитная. Определяется у младенцев со 2 месяца жизни. Сопровождается лактатацидозом, нарушением энергетического обмена. Относится к группе митохондриальных патологий.
Симптомы лейциноза
У детей с классической формой заболевания симптоматика появляется в первую неделю жизни. Начало всегда острое. Дебют лейциноза характеризуется резким ухудшением общего состояния новорожденного – развитием генерализованных судорог, патологической возбудимости, гипертонии мышц, неукротимой рвоты, обезвоженности. Ребенок кричит, отказывается есть. Состояние возбужденности сменяется патологической вялостью. Обнаруживаются признаки угнетения ЦНС, нарастает сомноленция, а затем кома. Поверхность кожи слущивается, покрывается эритемами. Моча пахнет кленовым сиропом. Ребенок чрезмерно уязвим в отношении инфекций, отстает в психическом, моторном развитии. Заболевание завершается скорой смертью, основной причиной которой становится отек головного мозга.
При интермиттирующей форме приступы сопровождаются возникновением мозжечковой атаксии – у больного нарушается походка и координация движений. Между приступами клиническая симптоматика отсутствует. Промежуточный лейциноз протекает тяжелее. Приступы не имеют четких временных границ, волнообразно нарастают и затихают. Дети отстают в развитии, страдают от атаксии, судорог и мышечной гипотонии, поздно осваивают ходьбу, манипулятивные действия, речь. Симптомы тиаминзависимой формы могут быть легкими или умеренными. Как и двух предыдущих вариантах, доминируют признаки нарушения походки и координации движений, мышечный тонус снижен, возможны судороги. У пациентов с Е3-зависимой формой наблюдается прогрессирующее отставание моторного и психического развития, рвота, мышечный гипотонус, расстройства дыхания. Периодически выявляется гипогликемия с апатией, слабостью, головокружениями, повышенной сонливостью.
Осложнения
При совместимых с жизнью формах лейциноза основным осложнением является отставание в психическом и физическом развитии. Выраженность нарушений варьируется: иногда больные способны к самообслуживанию, ведут автономный образ жизни, посещают школу, в других случаях нуждаются в постоянном уходе, с трудом осваивают простые двигательные навыки и речь. Отсутствие медицинской помощи пациентам с острой формой лейциноза и при кризах приводит к тяжелым осложнениям – отеку мозга, острой недостаточности почек и печени. Данные состояния становятся причиной смерти больных.
Диагностика
Обследованию на лейциноз подлежат все дети с отягощенным семейным анамнезом, особенно если диагноз был подтвержден у старших братьев и сестер, а также если у новорожденного после периода удовлетворительного состояния проявились характерные симптомы: отказ от еды, рвота, судороги, патологическое возбуждение или летаргия, атаксия, кома, ацидоз. Диагностика осуществляется специалистами разных направлений: педиатрами, неврологами, врачами-генетиками. На начальном этапе проводится изучение анамнеза и жалоб родителей, общий осмотр ребенка с определением мышечного тонуса и веса, оценкой двигательной активности. С целью подтверждения диагноза, исключения гипоксических поражений ЦНС, внутримозговых кровоизлияний, острых инфекций и наследственных патологий обмена веществ назначаются лабораторные исследования:
- Аминокислотный анализ крови. Выявляется повышение уровня BCAA в крови, моче. Высокоспецифический маркер заболевания – увеличение содержания аллоизолейцина в плазме крови, показатель находится в диапазоне от 72 до 220 мкмоль/л. Концентрация изолейцина составляет 200-12 000 мкмоль/л, лейцина – 500-5 000 мкмоль/л, валина – 500-1 800 мкмоль/л.
- Анализ аминокислот, кетокислот мочи. Обнаруживается повышение показателей аминокислот в моче. Увеличено количество разветвленных кетокислот (в ммоль/ммоль креатинина): концентрация 2гидрокси-3-метилвалериановой кислоты – 60-400, 2гидрокси-изокапроновой – 3-80, 2гидрокси-изовалериановой – 850-3 600, 2кето-3метилвалериановой – 500-2 500, 2-кето-изокапроновой – 400-4 400, 2-кето-изовалериановой – 300-800.
- Специфические тесты. Для экспресс-диагностики повышения уровня метаболитов аминокислот проводится реакция с 2,4-динитрофенилгидразином и проба Фелинга. Биоматериал – порция разовой мочи. При лейцинозе оба теста дают резко положительный результат. Поскольку методы обладают низкой чувствительностью и специфичностью, их применение целесообразно только в рамках скрининга.
- Молекулярно-генетический анализ. Подтверждение первичного дефекта необходимо при пренатальной и преимплантационной диагностике, при обследовании новорожденных не является обязательным. У больных выявляются мутации гомозиготного и компаунд-гетерозиготного сочетания в генах BCKDHA, BCKDHB, DBT и DLD (типы 1А, 1B, 2 и 3 соответственно).
Лечение лейциноза
Терапевтическая тактика ориентирована на подавление производства токсичных метаболитов BCAA, стимуляцию процессов анаболизма, снижение скорости кетоацидоза, предупреждение отека мозга и поражения внутренних органов. Лечебные мероприятия всем больным проводятся в плановом режиме, при развитии острого криза – в экстренном порядке. Плановые процедуры включают:
- Специальную диету. Система питания разрабатывается для каждого ребенка, но базируется на общих принципах. Белковая пища заменяется белковыми гидролизатами, не содержащими валина, изолейцина, лейцина. Источником жиров служит кукурузное масло, источником углеводов – декстринмальтоза. Дополнительно в рацион вводятся минеральные вещества и витамины. Контролируется энергетическая ценность питания, позволяющая поддерживать процессы анаболизма.
- Кофакторную терапию. При подтверждении диагноза лейциноз и до установления его формы осуществляется пробная терапия тиамином. Если лечение, проводимое на протяжении двух недель, нормализует концентрацию аминокислот с разветвленной боковой цепью, делается вывод о тиаминзависимой форме болезни. Прием тиамина продолжают в минимально эффективной дозировке.
- Терапию левокарнитином. Вспомогательным методом этиотропной терапии является применение левокарнитина. Препарат усиливает связывание аминокислотных метаболитов, снижая уровень их свободных форм. Лечение назначается на срок от 3 до 6 месяцев.
- Симптоматическую терапию. В дополнение к основной терапии пациентам показаны лекарственные средства, купирующие симптомы болезни. Подбор препаратов производится индивидуально с учетом особенностей клинической картины. Используются витамины группы B, антиконвульсанты, противорвотные, ноотропы.
Метаболический криз требует немедленной госпитализации и проведения интенсивной терапии. Больных полностью переводят на питание из смеси аминокислот. При отказе от пищи или частой рвоте используют зонд, гастростому. Высокая калорийность питания обеспечивается введением растворов глюкозы и мальтодекстрина. Токсические продукты метаболизма удаляют с помощью перитонеального диализа и гемодиализа. При отеке головного мозга вводят гипертонический солевой раствор, диуретики.
Прогноз и профилактика
Классическая (острая) форма лейциноза характеризуется тяжелым прогрессивным течением. Ее прогноз неблагоприятен, эффективная терапия не разработана, сохраняется высокий риск летального исхода. При других вариантах болезни строгое соблюдение диеты и назначение медикаментозной терапии позволяет повысить качество жизни больных, сократить отставание общего развития, улучшить социальную адаптацию. Профилактика заключается в проведении пренатальной диагностики – определении аминокислотного состава амниотической жидкости, молекулярно-генетическом исследовании полученного при биопсии хориона материала с выявлением мутаций соответствующих генов.
1. Федеральные клинические рекомендации по диагностике и лечению болезни кленового сиропа/ Министерство здравоохранения РФ – 2013.
3. Неотложные состояния у детей/ Ушакова С.А., Иванова Е.Е., Кайб И.Д., Балдашова Ф.Р., Левитина Е.В. — 2002.
Диагностика болезни кленового сиропа по КТ, МРТ головного мозга
б) Визуализация:
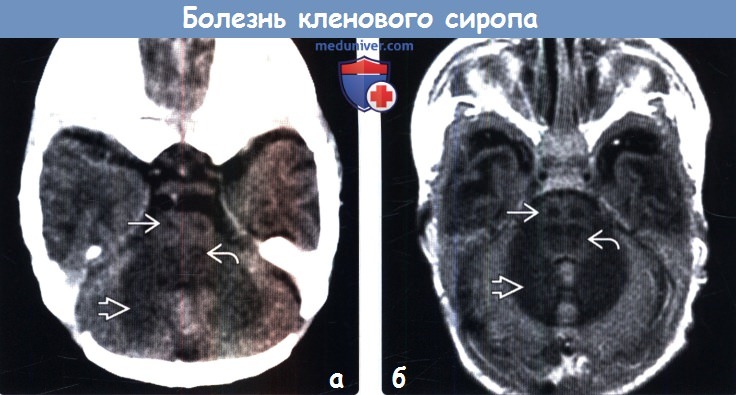
(а) Бесконтрастная КТ, аксиальный срез: у новорожденного с судорогами, который был госпитализирован на 10-й день жизни определяется классическая локализация отека при БКС. Обратите внимание на снижение плотности белого вещества мозжечка, задних отделов моста, а также четыре очага в передних и средних отделах моста, которые располагаются в проекции хода пирамидных и тегментальных трактов.
(б) MPT, Т1-ВИ, аксиальный срез: у другого младенца с общей слабостью и затруднениями кормпления определяется тот же характер изменений: снижение интенсивности сигнала от белого вещества мозжечка и парных пирамидных, а также тегментальных трактов.
2. КТ признаки болезни кленового сиропа:
• Бесконтрастная КТ:
о Ранняя стадия: диффузный отек с вовлечением ствола мозга и мозжечка:
- Распознавание данного состояния на этой стадии ведет к наиболее благоприятному нейрокогнитивному исходу
о Подострая стадия: быстрое формирование типичной (классической) для БКС картины отека с вовлечением:
- Белого вещества мозжечка, задних отделов ствола мозга, ножек мозга, таламусов, пирамидных и тегментальных трактов > больших полушарий головного мозга
- Границы зон отека в подострую стадию приобретают резко выраженный характер
4. УЗИ признаки болезни кленового сиропа:
• В-режим:
о ↑ эхогенности бледных шаров, перивентрикулярного белого вещества, ствола мозга, белого вещества мозжечка
5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о ДВИ в острейшую или острую стадию
• Совет по протоколу исследования:
о Лучшим выбором будет МРТ с получением диффузионно-взвешенных изображений, однако КТ может позволить поставить диагноз у младенцев в критическом состоянии
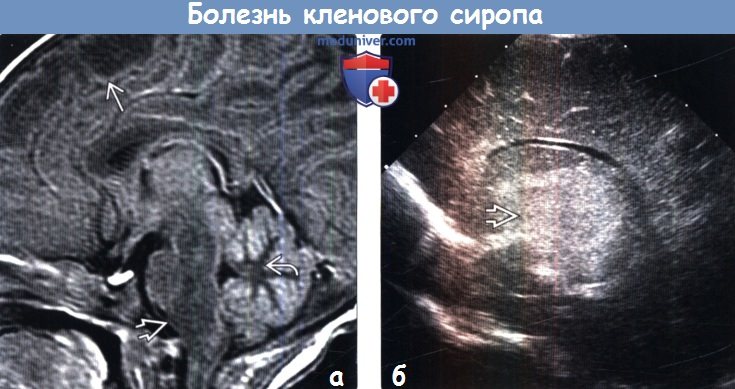
(а) МРТ, Т1 - ВИ, сагиттальный срез: у новорожденного с энцефалопатией определяется выраженный отек всего ствола мозга. Также отмечается снижение интенсивности сигнала от ствола мозга, белого вещества мозжечка и субкортикального белого вещества больших полушарий.
(б) УЗИ, парасагиттальная плоскость: у другого новорожденного с симптомами болезни кленового сиропа (БКС) отмечается заметно повышенная эхогенность таламусов вследствие выраженного отека мозговой ткани.
в) Дифференциальная диагностика болезни кленового сиропа:
1. Нарушения, вызывающие отек ствола мозга и мозжечка:
• Мутации митохондриального гена SUBP1: повышение лактата может наблюдаться при данных нарушениях, а также во время кризов при БКС
• Болезнь Александера: аномальный сигнал и контрастное усиление ствола мозга и сильвиева водопровода
• Исчезающее белое вещество: изменения постоянны
2. Гипоксически-ишемическая энцефалопатия:
• Отсутствие интервала без симптомов, отягощенный анамнез
• Относительная сохранность мозжечка, ствола мозга (БКС характеризуется вовлечением данных структур в патологический процесс)
3. Синдром Маркиафавы-Биньями:
• Заболевание, характеризующееся расщеплением миелина, у взрослых, страдающих алкоголизмом и употребляющих красные вина
• Дегенерация мозолистого тела
г) Патология:
2. Стадирование и классификация болезни кленового сиропа (БКС):
• Классическая, промежуточная и интермиттирующая формы БКС; БКС с ответом на терапию тиамином
3. Макроскопические и хирургические особенности:
• Отек ствола мозга
• Спонгиоформная дегенерация: белое вещество, базальные ганглии
4. Микроскопия:
• ↓ олигодендроцитов и астроцитов
• Изменения со стороны миграции, созревания нейронов
о Аберрантная ориентация нейронов
о Аномальные дендриты/дендритные шипики
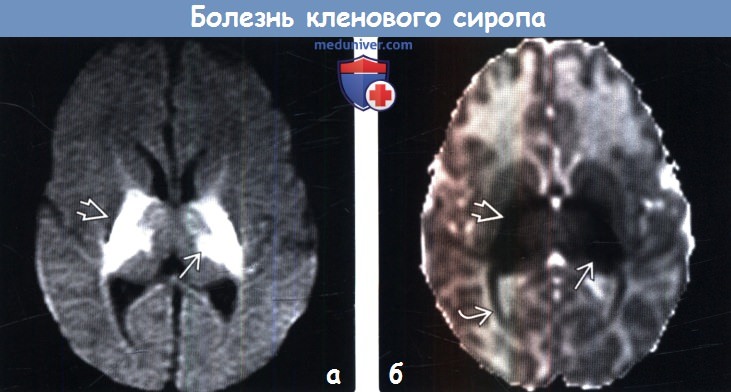
(а) МРТ, ДВИ, аксиальный срез: во время острой стадии БКС определяется выраженное ограничение диффузии (гиперинтенсивные зоны) в области задних бедер внутренних капсул и внутренних медуллярных пластинок таламусов.
(б) Карта аксиальной диффузивности (ИКД): у этого же младенца подтверждается ограничение диффузии в области задних бедер внутренних капсул и внутренних медуллярных пластинок таламусов, а также зрительных трактов.
д) Клиническая картина:
2. Демография:
• Возраст:
о При наличии подозрений на болезнь кленового сиропа (БКС) диагноз может быть поставлен на первом дне жизни
• Этническая принадлежность:
о 1/170 живорождений в определенных популяционных изолятах (эффект основателя среди меннонитов старого обряда)
о Высокая частота носительства на Ближнем Востоке и у потомков евреев-ашкеназов
• Эпидемиология:
о Общая заболеваемость - 1:850000, но в изолированных популяциях- 1:170
4. Лечение болезни кленового сиропа:
• Купирование метаболических кризов для разрешения отека головного мозга
• Во время острого криза для ограничения нейротоксического воздействия/поражения нервной ткани может потребоваться гемодиализ
• Метаболически подходящая диета (с контролем потребления белка) сводит тяжесть заболевания к минимуму:
о Подавление катаболизма эндогенных белков при сохранении синтеза белка
о Предотвращение недостаточности незаменимых аминокислот
о Поддержание нормальной осмолярности сыворотки
о Существуют коммерчески доступные диеты специального состава, продукты без АКРЦ или со сниженными уровнями АКРЦ
о Диетотерапия должна быть пожизненной
• Неонатальный скрининг (тандемная масс-спектрометрия) позволяет поставить диагноз
• Ортотопическая трансплантация печени улучшает переносимость ДКРЦ (используется редко)
• Экспериментальная генная терапия
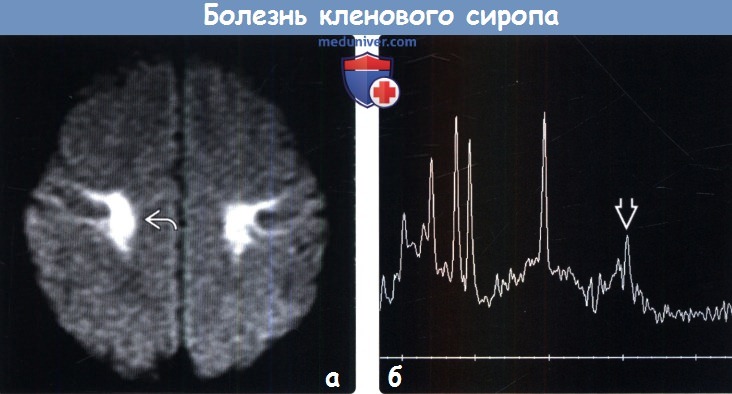
(а) МРТ, ДВИ, аксиальный срез: определяется распространение внутримиелинового отека (проявляется ограничением диффузии) во кортикоспинальным трактам на участке, где они проходят в восходящем направлении к периролиновой коре.
(б) МР-спектроскопия с ТЕ = 30 миллисекунд: пики на 0,9-1,0 ppm отражают -кетокис-лоты с разветвленной цепью, которые могут наблюдаться в острую стадию метаболической декомпенсации при болезни кленового сиропа (БКС). Они также наблюдаются и при больших значениях времен эхо и помогают подтвердить диагноз.
е) Диагностическая памятка:
1. Обратите внимание:
• Тестирование новорожденных для болезни кленового сиропа (БКС) не универсально
• Не все болезни кленового сиропа (БКС) встречаются в популяционных изолятах
• Даже при проведении тестирования его результаты в неэндемических районах могут быть доступны только через 1-2 недели
2. Совет по интерпретации изображений:
• Отек головного мозга у новорожденного с вовлечением структур задней черепной ямки и ствола мозга очень характерен для болезни кленового сиропа (БКС)
Болезнь Кленового Сиропа (Maple Syrup Urine Disease, лейциноз, разветвлённоцепочечная кетонурия, болезнь мочи с запахом кленового сиропа, болезнь кленового сиропа) - врожденный дефект метаболизма аминокислот, приводящий к появлению в моче большого количества валина, лейцина, изолейцина и аллоизолейцина, вследствие чего она приобретает запах кленового сиропа.
Впервые это заболевание описано в 1954 г. В английской и американской литературе оно больше известно под названием болезни кленового сиропа из-за запаха мочи, который похож на запах сиропа из кленового дерева.
Что провоцирует / Причины Лейциноза (болезни кленового сиропа):
Наследственное заболевание с аутосомно-рецессивным типом наследования встречается с частотой 1 на 120-300 тыс. новорождённых.
Патогенез (что происходит?) во время Лейциноза (болезни кленового сиропа):
Первичный биохимический дефект заключается в отсутствии или резком снижении активности ферментной системы, обеспечивающей окислительное декарбоксилирование трёх аминокислот - лейцина, изолейцина и валина. В результате в организме накапливаются эти аминокислоты и их предшественники. Наиболее патогенно накопление лейцина.
Симптомы Лейциноза (болезни кленового сиропа):
Заболевание начинает проявляться через 3-14 дней после рождения ребенка: малыш отказывается от пищи, тихо плачет, могут быть частые срыгивания и даже рвота. Если не обратиться за врачебной помощью, могут развиться подергивания отдельных групп мышц, мышечный тонус увеличивается, в связи с чем все тело вытягивается, а нижние конечности скрещиваются.
При тяжелом течении болезни могут наступить нарушения дыхания и сознания, и, если с первых недель жизни лечение не проводилось, прогноз заболевания плохой. Такие дети резко отстают в весе и психомоторном развитии.
Диагностика Лейциноза (болезни кленового сиропа):
Напоминающий кленовый сироп своеобразный запах мочи больных , в которой обнаруживается присутствие аминокислот с разветвлённой цепью.
При проведении селективного скрининга моча дает положительную реакцию с 2,4-динитрофенилгидразином .
Лечение Лейциноза (болезни кленового сиропа):
При лечении используют смеси аминокислот и белковые гидролизаты , освобождённые от аминокислот с разветвлённой цепью.
Состоит в снижении уровня лейцина, изолейцина и валина в плазме крови, для чего применяется специальная диета, в которой вместо белка назначается особая микстура, состоящая из смеси 18 аминокислот в той пропорции, как и в женском молоке. Жиры в такой смеси присутствуют в виде кукурузного масла, а углеводы заменяются декстрин-мальтозой. Также добавляются минеральные вещества и витамины. Как только общее состояние ребенка улучшается, появляется аппетит, нормализуется мышечный тонус, в рацион вводится небольшое количество коровьего молока. Фрукты и овощи, которые также содержат белок, но в небольшом количестве, разрешается давать ребенку уже с 3 месяцев. В 6-8 месяцев в рацион вводят желатин, который не содержит указанных аминокислот. С 9,5 месяцев ежедневная порция молока составляет 120 мл.
К каким докторам следует обращаться если у Вас Лейциноз (болезнь кленового сиропа):
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Лейциноза (болезни кленового сиропа), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни эндокринной системы, расстройства питания и нарушения обмена веществ:
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Читайте также:

