Можно ли ходить в детский сад с дерматитом
Обновлено: 06.07.2024
Мнения, высказанные в этой теме, передают взгляды авторов и не обязательно отражают позицию администрации
Я точно не знаю, но слышала, что приносишь справку, а том что вам нужна диета и т.д. и там детенышу должны готовить отдельно.
Никто в садике не будет следить за вашим ребенком и отдельно ей готовить.Это просто нереально.
У знакомой ребенок попал в реанимацию не мог дышать с оттеком зоба (а это только аллергическое!), хотя аллергией не страдал. И сад самый крутой
в городе. Потом лечили психологическую травму у ребенка, т.к. он был без родителей сам в реанимации.
У нас тоже бывает сыпет ребенка.((( В садик решили не отдавать. Продлеваю отпуск по уходу за ребенком. Думаю, придется сидеть до 6 лет.
Сейчас нашла, что аллергия полностью излечивается гомеопатией. Будем искать гомеопата. В городе у нас нет.
У нас был тоже дермотит, алергия замучала, с 6 мес мучались, в год сдали алерготест на 100 миксов, и оказалось, что нам многое нельзя. Исключали, но все ровно сыпало, пока не обратились по совету знакомых в 2,5 года к гомеопату. Перед этим у кого только не были, и гостроентерологи, аллергологи, дерматологи и т.п. И знаете нам помогло, как и нашим знакомым. Сейчас 3,5 года едим все))) Слава Богу. Тоже осенью в сад планируем))) Не хочу заниматься реламой, но были мы в гомеопатическом центре им. Попова ( в центре Киева), врач Другонов. Попробуйте обратиться к нему. Удачи!
Мы атопики но не такие как вы у нас не на такое большое количество продуктов аллергия.Я пошла и узнала меню нашего дет сада.И решила что буду приносить в садик свою еду если в рационе сада будут продукты которые вызывают у нас аллергию.Например у нас аллергия на буряк если будут давать борщ то я буду приносить наш супчик и если будут давать рыбу то я буду приносить мясо.Думаю что как-то выкрутимся
Мы атопики но не такие как вы у нас не на такое большое количество продуктов аллергия.Я пошла и узнала меню нашего дет сада.И решила что буду приносить в садик свою еду если в рационе сада будут продукты которые вызывают у нас аллергию.Например у нас аллергия на буряк если будут давать борщ то я буду приносить наш супчик и если будут давать рыбу то я буду приносить мясо.Думаю что как-то выкрутимся
Никто вам подобное не разрешит! Причем, проблема не в детском саду, а в том что любая проверка сан станции так всех взгреет, что мало не покажется! Потому изначально узнайте, согласятся ли там сохранить Вашу еду, разогреть и дать детенку
Никто вам подобное не разрешит! Причем, проблема не в детском саду, а в том что любая проверка сан станции так всех взгреет, что мало не покажется! Потому изначально узнайте, согласятся ли там сохранить Вашу еду, разогреть и дать детенку
Спасибо!Узнала согласятся.Я же написала что ходила в сад и узнавала и уже не одна мамочка так делает в етом дет саду.А что прикажете малышу голодным сидеть или от аллергии мучаться
у меня со старшим был мрачный атопический дерматит. В сад очень хотела отдать ради общения. Выход из ситуации был таким:
завтракала дома, до 12.00 он был в саду, потом перед обедом его забирала няня и дальше с ним была до конца дня. Т.е. в саду он не питался вообще!
Спасибо!Узнала согласятся.Я же написала что ходила в сад и узнавала и уже не одна мамочка так делает в етом дет саду.А что прикажете малышу голодным сидеть или от аллергии мучаться
У нас такое категорически было запрещено, я пробовала договорится, нивкакую. Никакой еды в сад приносить нельзя. Подозреваю с чем это связано. Если вдруг не дай Бог у ребенка будет отравление, взуют сад за то чем вас накормили и никто не будет разбираться, что это была не всеобщая садиковская еда, а ваше.
С нервами у нас уже вроде бы получше. Как по-мне ребёнок морально готов к садику. А у Вас есть практический опыт по этому вопросу?
Никто в садике не будет следить за вашим ребенком и отдельно ей готовить.Это просто нереально.
У знакомой ребенок попал в реанимацию не мог дышать с оттеком зоба (а это только аллергическое!), хотя аллергией не страдал. И сад самый крутой
в городе. Потом лечили психологическую травму у ребенка, т.к. он был без родителей сам в реанимации.
У нас тоже бывает сыпет ребенка.((( В садик решили не отдавать. Продлеваю отпуск по уходу за ребенком. Думаю, придется сидеть до 6 лет.
Сейчас нашла, что аллергия полностью излечивается гомеопатией. Будем искать гомеопата. В городе у нас нет.
То, что отдельно готовить не будут это однозначно. Но частично можно приносить с собой - это уже надо договариваться с воспитателями.
А насчёт гомеопатии - имею негативный опыт - обращались к одному лучшему гомеопату у нас в городе, пока не было обострения, всё бы ничего. Но когда (ещё осенью) всё началось по-новому (на фоне гомеопатического лечения), то до сих пор (уже месяц традиционным лечением) вытягиваем ребёнка.
В детской дерматологии насчитывается большое количество нозологий, но только некоторые из них являются высококонтагиозными и служат поводом в отказе ребенку посещать дошкольное учреждение.
Опасность заразных кожных заболеваний в том, что они легко распространяются в детском коллективе. Это происходит из-за тесного контакта между малышами, неполноценного соблюдения правил личной гигиены самими детьми, а также из-за того, что многие родители не осведомлены, какие же высыпания являются заразными, а какие нет.
Показатель заболеваемости инфекционными дерматозами среди детей дошкольного возраста в 2019 году составил 474,7 на 100 тысяч населения и вырос на 0,2% в сравнении с 2018 годом. Это свидетельствует о том, что в настоящее время нет достаточного просвещения населения о заразных кожных заболеваниях, в том числе и об их профилактике.
К инфекционным дерматозам, которые легко распространяются среди детей, относятся:
Как передаются гнойничковые кожные инфекции?
Пиодермии или гнойничковые заболевания кожи особенно распространены среди детей. Они часто встречаются в практике врача дерматолога, составляя 30–40% всех обращений.
Частота пиодермий в детском возрасте напрямую связана с недостатком личной гигиены самого ребенка и людей, окружающих его и непосредственно заботящихся о нем.
Пиодермии — это бактериальные инфекции кожи, вызванные различными патогенными бактериями. Основными возбудителями опасных кожных гнойничковых инфекций являются грамположительные кокки: стафило- и стрептококки. Также иногда причиной развития гнойничковых заболеваний кожи могут стать такие возбудители, как вульгарный протей, синегнойная и кишечная палочки и др.
Существует ряд факторов, которые увеличивают риск заражения пиодермиями:
переохлаждение и перегревание (потливость);
микротравмы — ссадины, порезы, укусы, расчесы, потертости;
длительное и нерациональное использование антибиотиков;
наличие хронических неинфекционных дерматозов (атопический и себорейный дерматит, экзема, псориаз и др.);
нарушение обмена веществ, особенно углеводного;
нарушение питания, гиповитаминозы, анемии.
Симптомы пиодермий
Внешние признаки пиодермий схожи с симптомами многих дерматологических заболеваний. Самостоятельно поставить диагноз очень сложно, а определить возбудителя по внешнему виду высыпаний практически невозможно. Поэтому чаще всего необходимы лабораторные анализы на определение возбудителя заболевания.
Есть несколько моментов, которые помогут заподозрить пиодермию у ребенка:
на коже визуализируются гнойничковые элементы;
сыпь имеет тенденцию к распространению по телу;
высыпания влажные, мокнущие, с образованием корочек;
самая распространенная локализация пиодермий у детей — волосистая часть головы и кожа лица.
Для стафилодермии (именно так называется пиодермия, вызванная стафилококками) характерен глубокий характер распространения, а излюбленной локализацией является кожа волосистой части головы.
Для стрептодермии (поражение вызванное стрептококками) характерно формирование мелких пузырьков с мутным содержимым, которые окружены воспалительной каймой. Пузырьки могут лопаться при прикосновении, а на их месте образуются корочки серого цвета, которые отпадают совершенно безболезненно и не оставляют следов.
Лечение гнойничковых инфекций кожи:
При лечении пиодермий препаратами первой линии являются антибиотики. Подбираются они индивидуально на основе результатов бактериологического исследования элементов.
Поверхностная пиодермия редко является опасной кожной инфекцией и представляет какую-либо угрозу для ребенка. Обычно достаточно использования антибактериальной мази.
При тяжелой форме болезни или генерализованном процессе назначается антибиотикотерапия внутрь. Детям чаще всего выписывают антибиотики из группы пенициллинов, цефалоспоринов или макролидов. Терапия назначается на одну-две недели, в зависимости от распространенности и тяжести процесса.
При осложненных формах пиодермии, а также при заболевании грудных детей, лечение проводится в условиях стационара.
Какие существуют опасные грибковые кожные инфекции?
Микозы — это инфекционные поражения кожного покрова, вызванные патогенными грибами.
Грибковые заболевания кожи имеют обширную классификацию и включают в себя трихомикозы, кератомикозы, дерматомикозы, кандидоз, а также онихомикозы и др.
Микроспория является заболеванием, обладающим наиболее высокой контагиозностью из всей группы дерматофитий и вызывается она грибами рода Microsporum.
Заразиться стригущим лишаем можно от больных животных (кошек, собак), боль¬ного трихомикозом человека, чрезвычайно редко от почвы.
Как выглядит микроспория?
На гладкой коже очаги стригущего лишая имеют вид отечных, возвышающихся круглых пятен, которые покрыты чешуйками. Постепенно пятна увеличиваются в диаметре, и по их периферии формируется возвышающийся венчик. Очень часто в инфекционный процесс вовлекаются пушковые волосы, реже брови и ресницы.
Купание больного стригущим лишаем ребенка способствует распространению спор грибка по телу, в результате чего возникают десятки новых очагов.
Еще одна опасная грибковая кожная инфекция из группы трихомикозов, которая часто встречается в детских коллективах, — трихофития, которая вызывается грибком рода Trichophyton violaceum.
Характерным проявлением трихофитии являются множественные очаги поражения диаметром от 1 до 2 см, расположенные изолированно друг от друга и покрытые чешуйками серо-белого цвета.
Для точной диагностики и дифференцировки грибка врач тщательно осматривает кожу и волосистую часть головы. Обязательно проводит микроскопическое исследование чешуек на грибы, а также осматривает очаги под люминесцентным фильтром (лампой Вуда): при наличии грибкового поражения элементы будут иметь зеленоватое свечение.
Основными лекарственными средствами для лечения трихомикозов и других грибковых заболеваний являются антимикотические препараты. Применяют как системные, так и наружные противогрибковые средства.
Профилактические мероприятия при микозах включают в себя: соблюдение мер личной гигиены, дезинфекционные мероприятия.
При выявлении в детских учреждениях больного с грибковым поражением кожных покровов его немедленно изолируют домой и проводят текущую дезинфекцию, а также осматривают детей, которые находились в контакте с больным.
Как передаются паразитарные кожные инфекции?
К паразитарным дерматозам, с которыми ребенка не пустят в детское дошкольное учреждение, относятся педикулез и чесотка.
Педикулез
Педикулез или вшивость — паразитарное заболевание, вызываемое вшами, которое передаётся контактным путем от человека к человеку. Вши откладывают яйца на волосах, на расстоянии 2–3 см от кожи, где они приклеиваются. Питаются вши кровью, и без хозяина могут прожить не более двух суток.
сильный зуд в области кожи головы (если педикулез вызван головными вшами), лобка (педикулез вызван лобковыми вшами) и по всему телу (педикулез вызван платяными вшами);
мелкие красные точки на коже (укусы вшей);
белые точки на волосах, на вид как перхоть — это гниды, яйца вшей;
плохой сон, постоянное беспокойство и раздражённость, вызванные зудом;
образование ранок и корочек при расчесывании.
Важно знать, что у детей до 3 лет местные средства для лечения педикулеза запрещены, в этом возрасте можно только вычесывать паразитов. При выявлении педикулеза у одного из членов семьи обработке подвергаются все, даже те, кто не заразился. Использование народных средств по типу керосина, уксуса и др. небезопасно и неэффективно.
Чесотка
Чесотка — высококонтагиозное заболевание, которое вызвано чесоточным клещом sarcoptes scabie. Заражение чесоточным клещом происходит при тесном контакте с заболевшим, а также при использовании зараженных предметов обихода (мочалки , полотенца и т.д.), при этом инкубационный период составляет 7–14 дней, то есть первые симптомы заражения проявляются не сразу после контакта.
Клинические проявления при чесотке:
интенсивный зуд в вечернее и ночное время (т.к. чесоточный клещ прогрызает ходы именно в ночное время);
иногда при чесотке визуализируются чесоточные ходы — они выглядят как тонкие полосочки телесного цвета на поверхности кожи;
на участках с тонкой кожей видны папулы и везикулы слегка красного цвета.
Если больной не обращается своевременно к врачу, высыпания могут распространиться на всю поверхность туловища и конечностей, а также может присоседиться вторичная бактериальная инфекция.
У взрослого человека чесоточный клещ не поражает область головы и шеи, а вот у ребенка, напротив, основными местами поражения являются голова, шея, ладони и подошвы.
Различают несколько форм чесотки:
Типичная — классическая клиническая картина с зудом, везикулами и характерными локализациями.
Малосимптомная чесотка наблюдается у часто моющихся людей, т.к. они смывают большое количество клещей.
Чесотка без ходов, если первоначальное заражение произошло личинкой клеща.
Норвежская чесотка является редким заболеванием и наблюдается у людей с иммунодефицитом.
Диагностика чесотки основана на грамотном сборе анамнеза, осмотре всего кожного покрова, дерматоскопии (использование дерматоскопа для поиска чесоточных ходов). Применяются лабораторные исследования и микроскопия на наличие чесоточного клеща.
При лечении чесотки терапевтические схемы должны быть направлены не только на лечение заболевшего, но и на профилактику заражения членов семьи.
При этом обязательно полное кипячение одежды, белья и обработка помещения, где был пациент с чесоткой. Клещ может жить при комнатной температуре без хозяина до 4 суток. Кипячение при 100 градусах убивает клеща, а при температуре в 60 градусов клещ умирает только через час.
Лечение заключается в использование местных специализированных средств по определенной схеме. Рекомендовано применение Бензилбензоата, 20% эмульсия для нанесения взрослым и 10% детям.
Какие опасные вирусные кожные инфекции часто встречаются в детских садах?
Помимо ветряной оспы, розеолы, краснухи и некоторых других вирусных заболеваний, встречающихся в детских коллективах, существуют вирусы, которые поражают непосредственно кожные покровы.
К таким заболеваниям относятся контагиозный моллюск и вирусные бородавки.
Контагиозный моллюск
Контагиозный моллюск — это достаточно распространенное у детей вирусное заболевание, которое вызвано поксвирусом.
Моллюск передается вследствие тесного контакта — через банные принадлежности, в бассейнах, спортивных секциях и т.д., а также путем самозаражения (аутоинокуляции), когда зараженный ковыряет элементы на своей коже, а потом трогает здоровые участки кожного покрова. Инкубационный период длится 2–6 недель, но может достигать 6 месяцев.
Для контагиозного моллюска характерны мелкие, плоские узелки 1,5–2 мм в диаметре. Они имеют беловато-жёлтый цвет с перламутровым оттенком. Со временем узелки увеличиваются в размерах и достигают 5–7 мм в диаметре, а также принимают полушаровидную форму с центральным пупкообразным вдавлением. При надавливании на такой узелок выходит творожистая белая масса.
После появления подобных симптомов необходимо показаться врачу-дерматологу для постановки диагноза и подбора тактики лечения.
Что делать, если врач подтвердил контагиозный моллюск? Одна из тактик — выжидательная, у иммунокомпетентных пациентов поражения обычно спонтанно регрессируют в течение 2–3 месяцев и бесследно исчезают в течение года. Чаще всего данная тактика применяется у детей дошкольного возраста и при высыпаниях на лице у более старших лиц.
В случае если врач и пациент склонны к выбору выжидательной тактики, ребенок должен отказаться от посещения детских образовательных учреждений до того момента, пока не пройдут высыпания.
Однако ситуация с саморазрешением контагиозного моллюска неоднозначна и поэтому на данным момент есть несколько методов терапии моллюска:
Криотерапия, использование жидкого азота для удаления элементов. Хороший и быстрый метод, но считается достаточно болезненным, что очень ограничивает его применение у детей при большом количестве элементов.
Подофиллотоксин — антимитотическое средство в виде геля или раствора. Стоит отметить, что безопасность и эффективность подофиллотоксина при применении у детей раннего возраста окончательно не установлены.
Раствор гидроксида калия показал свою эффективность при применении его местно на элементы у детей разного возраста. Однако исследования показали, что спустя 4–5 недель использования раствора есть риск побочного эффекта в виде гипер- или гипопигментации участка кожи, куда наносили средство.
Вирусные бородавки
Передача вируса и заражение происходит контактно-бытовым путём, половым и вертикальным (от матери к плоду). Инфицированию при контактно-бытовом пути передачи способствует наличие микротравм и воспалительных процессов кожных покровов.
В клетках базального слоя кожи вирус может находиться длительное время в латентном состоянии, а при наличии благоприятных факторов происходит активное размножение ВПЧ в эпителии, что приводит к изменению тканей.
Бородавки на коже выглядят как зернистые папулы телесного цвета, чаще всего болезненные при надавливании.
Лечение вирусных бородавок заключается в применение деструктивных методов, таких как:
Также существуют методы химической деструкции, например комбинация азотной, уксусной, щавелевой, молочной кислот и тригидрата нитрата меди. Но эти варианты могут иметь токсические побочные реакции, поэтому не являются методом выбора при лечении бородавок у детей!
Стоит отметить, что прижигание бородавок с помощью чистотела, картошки и других народных методов не является эффективным и безопасным. Такие способы могут привести к травматизации здоровой ткани и образованию рубцов.
Резюме: в детском саду ребенок активно контактирует с другими детьми, а значит имеет высокий риск заражения различными инфекционными дерматозами. Среди них есть как описанные выше опасные кожные инфекции, так и относительно безобидные заболевания, такие как герпес или себорейный дерматит.
Следите за гигиеной вашего ребенка и учите его правилам личной гигиены.
Будьте бдительны и во время вечернего купания осматривайте кожные покровы ребенка.
При любых высыпаниях у ребенка необходимо посетить врача-дерматолога для установки верного диагноза и назначения адекватной терапии.
Если у вашего ребенка подтвердилось инфекционное заболевание, следует сообщить об этом в детское образовательное учреждение.
Список литературы
Кубанова А. А., Кубанов А. А., Мелехина Л. Е., Богданова Е. В. Анализ состояния заболеваемости болезнями кожи и подкожной клетчатки в Российской Федерации за период 2003–2016 гг. Вестник дерматологии и венерологии. 2017;(6):22—33. DOI: 10.25208/0042-4609-2017-93-6-22-33
Рукавишникова В.М. Козюкова О.А. О микроспории у взрослых // Успехи медицинской микологии. — Т.8. — М.: Национальная академия микологии, 2006. — С. 210 — 212.
Кожные и венерические болезни. Руководство для врачей под ред. Ю.К.Скрипкина. — М.: Медицина, 1999, том. 1, с.271-275.
Ginter-Hanselmayer G. ./G Ginter-Ha nselmayer, P Nenoff, W Kurrat, E Propst, U Durrant-Finn, S Uhrlaß, W Weger//Hautarzt. −2016 -Vol.67 -№ 9 -P.689-699.
Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. −5-е изд., перераб. и доп. -М.: Деловой экспресс, 2016. −768 с.
Burg, S. Oxford Handbook of Medical Dermatology [Text]/ S. Burg, R. Matin, D. Wallis. — 2d edition. — OXFORD University Press, 2016. — 692 p.
Педикулез Волкова Е., Батырова Г.З. В сборнике: Материалы ХI Всероссийской научно-практической конференции студентов, магистрантов, аспирантов. Уфа, 2021.

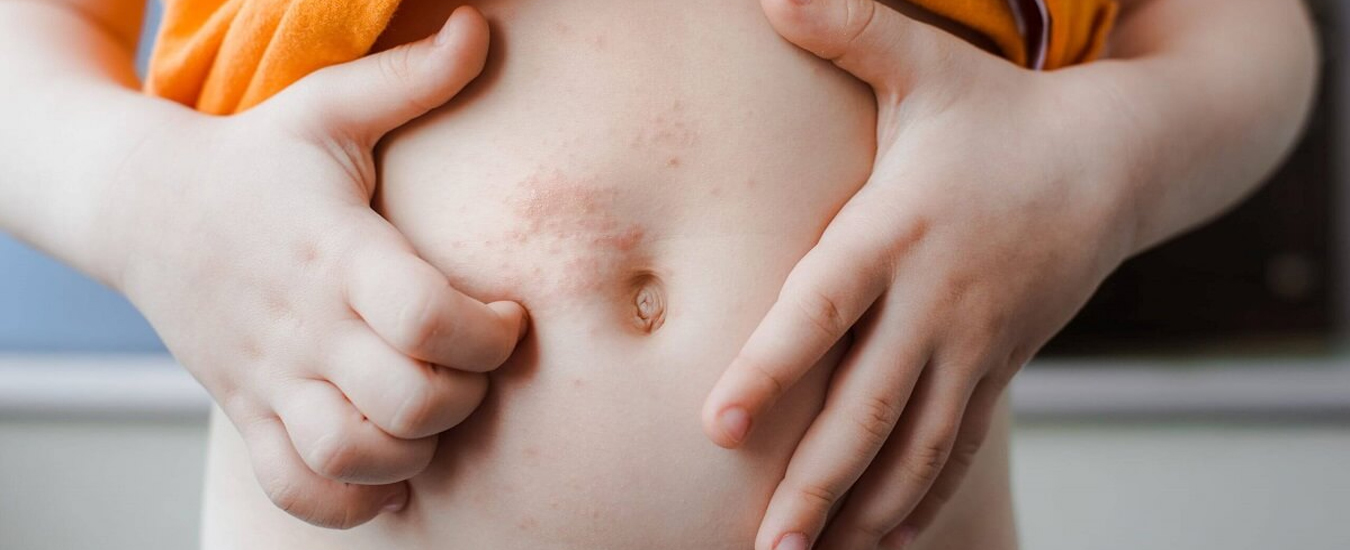
Контактный дерматит — воспаление кожи в том месте, которое соприкасалось с раздражающим веществом или фактором окружающей среды. Недугу наиболее подвержены дети до 12 лет. Дело в особенностях строения детской кожи и слабости её защитных механизмов. Болезнь проявляется на любом участке, бывшем в контакте с раздражителем, но чаще на лице, руках, шее, в паховой области.

Если вовремя распознать провоцирующий агент и оградить от него ребёнка, воспаление хорошо лечится и симптомы быстро проходят. Когда причину выявить трудно или родители не обращаются к врачу вовремя, течение болезни утяжеляется.
Контактный дерматит бывает:
- простым — местное раздражение каким-либо фактором;
- аллергическим.
Второй вариант появится, когда у ребёнка есть повышенная восприимчивость к данному веществу. Первое взаимодействие с ним проходит внешне незаметно, но в коже образуются химические вещества, которые связываются с клетками иммунитета — Т-лимфоцитами. Иммунные клетки запоминают раздражитель. При повторном контакте, который может произойти спустя долгое время, Т-лимфоциты запускают аллергическую реакцию и вызывают проявление кожных симптомов.
Как распознать контактный аллергический дерматит у ребёнка
Контуры воспаления часто совпадают с очертаниями предмета, вызвавшего раздражение. Сыпь мало распространяется за пределы участка кожи, который соприкасался с причинным фактором. Кожа здесь краснеет и припухает, сильно зудит, появляются пузырьки, ранки и корочки.

К ранкам легко присоединяется грибковая и бактериальная инфекция, возникает нагноение. У малышей может повыситься общая температура.
Частое обострение на одних и тех же местах приводит к неприятным исходам: участки повышенной или пониженной пигментации, рубцы, утолщение и огрубение кожи.
Заметив сыпь или красные пятна на коже ребёнка, обязательно покажитесь врачу, чтобы сделать анализы, точно определить причину и начать лечение.
Заболевание может обостряться. Чтобы этого не случилось, нужно найти и устранить провоцирующие причины.
Внутренние причины детского дерматита
Спровоцировать болезнь могут:
- наследственная предрасположенность к аллергиям;
- сопутствующие атопические болезни — бронхиальная астма, аллергический ринит;
- болезни желудка и кишечника;
- употребление пищи с консервантами, красителями, вкусовыми добавками;
- стрессы.
Чаще недуг развивается у людей с белой кожей сухого типа, реже страдает смуглая кожа жирного типа.
Внешние причины развития аллергического дерматита у детей
Вызвать недуг может как один из факторов, так и сочетание нескольких.
- Физические — трение или давление на кожу тканей, кожаных изделий, высокие или низкие температуры, влажность, электрический ток, ультрафиолетовые или рентгеновские лучи.
- Химические — разные кислоты и щёлочи, вещества, входящие в состав кремов и средств гигиены, лекарства, табачный дым.
- Биологические — сок и пыльца растений, укусы и выделения насекомых и животных.
Из растительных агентов наиболее опасны сок чистотела, борщевика, крапивы, пыльца луговых и сорных трав.
В промышленных городах зимой наблюдаются массовые случаи контактного дерматита под глазами и на руках ребёнка. Здесь сочетаются сразу три фактора: холод, химические примеси в воздухе и прикосновение к коже мокрыми варежками.

У грудничков аллергическое воспаление могут вызвать сочетание высокой влажности в подгузниках, трения ткани и действия неподходящего крема.
Особый вид контактного дерматита — фототоксический, когда кремы от загара разлагаются под солнечными лучами и вызывают аллергическое повреждение эпидермиса.
Какие металлы могут навредить
Поражение кожи могут вызвать любые металлы. Реже всего — золото, платина, серебро. Чаще — никель. Предрасположенность может быть наследственной или сформироваться в течение жизни, под действием неблагоприятных факторов. При аллергии на никель назначают специальную диету: исключают ржаной хлеб, консервы, некоторые овощи.
Дерматит у ребёнка и психосоматика
Здоровье кожи напрямую зависит от психического самочувствия человека. Стресс меняет гормональный фон и обмен веществ, вызывает сбои в работе иммунитета. Поэтому спокойное эмоциональное состояние предотвратит обострение болезни и отсрочит первое появление симптомов.

Столкнувшись с контактным дерматитом, проанализируйте причины, выявите аллерген, который его вызвал. Это не всегда просто. Чтобы быть спокойными за правильный диагноз, провести нужные анализы и получить лечение — приходите на консультацию в наш центр. Помимо лечения, вы научитесь правильной профилактике этой болезни.


Дочка тоже атопик. Можно сходить к платному аллергологу. Мне аллергосадик не предлагали, но дочь реагирует только на цитрусы и сладкое. Хорошо помогает протопик+полисорб+эмолиум. Медсестру с садике предупредила, воспитателя. Диета жёсткая.

Нам не дали, договаривались с воспитателем, ну если что-то "неправильное" давали - побольше хлеба-гарнира давали. Ну и сын довольно рано знал, что ему можно - что нельзя, лишнего не ел. Белье договорились свое, стирали сами мылом, из гипоаллергенных материалов.

на ясельной комиссии просила дерматолога сделать запись о АД. алергосадик не предлагали. в обычный пока ходит на пол-дня. с утра все на молоке - или каша, или суп молочный - ей нельзя. ходит голодная. жаловалась, что воспитательница заставляла кушать суп. :diablo: хотя обеим воспитательницам сказано, что молочное ребенку нельзя. ходит голодная пока я ее не заберу. на второй завтрак у них кефир или ряженка.

у нас тоже атопик. Но сейчас вообщем то перерос большинство реакций. садик только в 5 лет пошли. алерго садик никто не предлагает, так как нет его в нашем районе. пошли в обычный. ходит нормально ест все практически. но он сам уже знает что нельзя. например на рыбу у нас не просто реакция осталась, а перешло в отек квинке, так что не ест рыбу и еще пару продуктов. На сладкое реакция есть но он его все равно ест по немножку, так даже лучше-организм привыкает

У нас тоже реакции, договорилась с воспитателем и няней, но моя уже 5 летка, знает какие продукты есть ей нельзя. Вообще питание в саду это зло! :diablo: слишком много сахара!

У друзей была такая ситуация. Аллергосадик не дали. Договаривались с поваром (платили ей), чтобы готовила то, что ребёнок может есть.


ест можно сказать полтора продукта (пшено, рис, брокколи, картошка, подсолнечное маслои, на любое мясо обсыпается, пьем только воду
у дочери, кстати, реакция на подсолнечное масло была. Заменили соевым - стало намного лучше.
Дочь ходит в обычный сад, завтракает дома, в саду на завтрак может хлеб съесть. В обед хлеб, огурец, гарнир без ничего (если гречка или рис). На полдник - хлеб или булочка, если она без начинки. Пьет только воду. Поговорите с воспитателем - они очень быстро запоминают какой ребенок что ест.
В саду часто бывают еще свекольные котлеты, морковные, если Ваш такое ест - голодным не останется

:cen: а договорится с поваром , как выше писали никак?
Зачем водить ребенка и мучать ее, чтоб она голодная ходила до обеда? Ужас. Издевательство какое то!

на ясельной комиссии просила дерматолога сделать запись о АД. алергосадик не предлагали. в обычный пока ходит на пол-дня. с утра все на молоке - или каша, или суп молочный - ей нельзя. ходит голодная. жаловалась, что воспитательница заставляла кушать суп. хотя обеим воспитательницам сказано, что молочное ребенку нельзя. ходит голодная пока я ее не заберу. на второй завтрак у них кефир или ряженка.

Вожу в обычный садик (аллергосадов в нашем районе нет). По договоренности с заведующей ношу каждый день свои продукты (в фабричной упаковке). Часть питания сыну готовят отдельно (каши без молока, чай вместо какао, суп без сметаны и т.д)

мне педиатр писала справку на основании записей аллерголога, какие продукты моему ребенку нельзя. Оригинал я отдала медсестре, а копию - воспитателю (чтоб не только на словах все было)


ну а как вы хотели
Мой ребенок за 3 года посещения садика ни одного завтрака не съел, и полдников 2 из 5 на неделе съедает)) Про обед тоже молчу, хоть и можно почти все на обед, но тот еще едок

У меня ребенок ходит в аллергогруппу, перед распределением (где-то в марте-апреле) приносили справку от педиатра (или дерматолога), что атопический дерматит, т.к. на Радугу опоздали уже. В ОО поставили в отдельную очередь. В 3,5 когда пришли в садик, на ребенке живого места не было, сейчас ему 6,5 отдельные коросточки могут быть, когда фрукты или шоколад поест. Тоже все соблюдали. Пять лет назад я думала, что это конец света, сейчас есть надежда, что перерастет, справится. Кстати, всегда относилась к нему как к обычному ребенку, т.е. никогда не делала его особенным из-за дерматита.


суп дают в обед , явно не два часа
Мне все равно , это ведь Ваш ребенок голодный, просто не понятно зачем Вы пишите сначала одно, а потом, когда понимаете, что действительно это ж не правильно полдня держать голодом ребенка сразу начинаете " переобуваться" и писать про какие то час, два, больничные .

у нас в садике на завтрак молочный суп. по вторникам с лапшой, по четвергам с рисом.
у меня первый ребенок и я в плане общения с садиком неопытная мама. честно сказать, я меню посмотрела только день на 4 нашего посещения. не до этого было. и оказалось, что на завтрак всегда что-то на молоке - или суп, или каша. плюс еще хлеб с маслом, и из напитков чай с молоком или кофе с молоком. на второй завтрак -ряженка или кефир. т.е. я только на 4 день сообразила, что ребенку вообще ничего в садике кушать нельзя. а до этого думала, что "ну кашу не будет", а хлеб с чаем выпьет вместе с другими детьми. да признаю ребенок ходил голодный потому, что с утра я ее будила непосредственно к автобусу и на завтрак время не закладывала. со второй недели пыталась ее накормить завтраком, но сразу после сна она кушать не хочет, обычно просит кушать через час после просыпания, а но тогда мы не успеваем на автобус. а вставать в 5.30 - честно у меня нет сил и желания. стала ей приносить еду и кормить после садика. я описываю ситуацию как есть.

Договориться, чтобы:
1) варили кашу без молока (или давали макароны без молока),
2) давали хлеб без масла,
3) из напитков давали просто чай
Обо всем этом можно договориться с заведующей. Потом надо мед.сестре в садике принести справку от аллерголога, что именно эти продукты (молоко, масло, кисломолочное и т.д) вашему ребенку противопоказаны

У нас в группе пару родителей приносят с собой в таре пластиковой, нянечка ставит в холодильник, потом им завтрак обед разогревают, кушают дети только что разрешили родители. Но знаю что не все садики идут на это, у подруги у детей вообще неперевариваемость глюкозы и хлеб обычный нельзя, она им все сама делает, и в садике ни в какую не согласились чтобы она приносила своё.

и всё-таки советую попытаться выяснить причину АД. тут и аллерголог не каждый справится. Нам только Лаврик помогла. через год всё наладилось.вышли на полный рацион. сейчас только изредка на избыток сладкого бывает

Все разделы

Атопический дерматит — это хроническое воспалительное заболевание кожи, которое проявляется зудящими красными пятнами, сыпью, шелушением и сухостью. Это заболевание диагностируется у 30% детей и у 10% взрослых. Однако, зачастую атопическому дерматиту не уделяется должного внимания, и некорректное лечение этой болезни может замедлять наступление ремиссии и ухудшать общий уровень здоровья. О 5 самых распространенных ошибках в тактике лечения рассказывает дерматолог Анна Трушина.
Причины развития атопического дерматита кроются в генетически обусловленных особенностях:
1. Со стороны кожи — связаны с нарушением барьерной функции.
2. Со стороны иммунной системы. В ответ на проникновение раздражителей и аллергенов через нарушенный кожный барьер формируется воспаление.
Ошибка №2. Поиск причинного аллергена.
Атопический дерматит не является аллергическим заболеванием по своей природе. Однако, аллергические реакции могут сочетаться с атопическим дерматитом, как сопутствующее заболевание. Так происходит примерно у 20-30% пациентов.
Поэтому сам по себе атопический дерматит не является поводом для сдачи дорогостоящих панелей на специфические аллергены, а анализ должен сдаваться только при подозрении на конкретную аллергическую реакцию у части пациентов.
Ошибка №3. Соблюдение необоснованной диеты.
Часто атопический дерматит становится поводом для назначения строгой “гипоаллергенной” диеты. Детский рацион становится однообразным и скучным. Однако, такие пищевые ограничения не обоснованы с научной точки зрения и не приносят желаемого результата, даже если параллельно есть аллергия.
Помимо отсутствия эффекта, строгая диета способна нанести вред организму. Она приводит к дефициту важных нутриентов, минералов и витаминов, что может негативно сказаться на общем состоянии здоровья ребенка. Поэтому детям с атопическим дерматитом нужно питаться разнообразно и сбалансированно. Из рациона исключаются только те продукты, роль которых четко доказана с обострением патологического процесса. Аналогичные правила применимы и к питанию мамы, если малыш находится на грудном вскармливании.
Ошибка №4. Нерациональный уход за кожей.
Основа лечения атопического дерматита это восстановление барьерной функции кожи и устранение воспаления. Поэтому назначаются такие средства, которые помогают УВЛАЖНИТЬ и смягчить кожный покров и удержать влагу внутри него, и тем самым улучшить защитные свойства кожи. В комплексе используются также мероприятия, которые уменьшают вероятность развития воспалительного процесса, т.е. ограничивается контакт кожи с потенциальными агрессорами из внешней среды.
Чтобы реализовать перечисленные выше цели, требуется тщательный и бережный уход за кожей ребенка-атопика с использованием ЭМОЛЕНТОВ. Это специальные средства, лосьоны, кремы, бальзамы, которые при нанесении на кожу смягчают и увлажняют ее, способствуют заполнению межклеточных пространств в коже, восстанавливая ее барьерные свойства.
Важно понимать, что использования простых детских кремов 1-2 раза в день может быть недостаточно. Для правильного ухода требуется нанесение специальных эмолентов в достаточном объеме. Они распределяются толстым (!) слоем как на проблемные, так и на визуально неизмененные участки кожи. При этом, кратность нанесения напрямую зависит от состояния кожи. Требуется использовать эмоленты столько раз в течение дня, чтобы весь день наощупь кожа оставалось гладкой, мягкой и без шелушения.
Топические (т.е. используемые наружно: лосьоны, эмульсии, мази, кремы) кортикостероиды на протяжении не одного десятилетия используются в лечении атопического дерматита. За это время они продемонстрировали высокую эффективность и высокий профиль безопасности.
Если же родители не используют кортикостероиды в тех случаях, когда к этому есть показания, или делают это нерационально (назначают самостоятельно без учета степени и формы кожного воспаления, самостоятельно отменяют гормон раньше необходимого срока без контроля врача), то это может привести к ухудшению состояния кожи, формированию очагов хронического воспаления и другим местным осложнениям.
Заключение
Читайте также:
- Что такое забастовка в каком порядке она проводится кратко
- Положение о конкурсе проектов в доу по патриотическому воспитанию
- Школа 43 ярославль педагогический состав
- Подумайте какие общие черты имелись в учениях либералов и мыслителей эпохи просвещения кратко
- Актуальность игровой деятельности в начальной школе

