Как излечивают больных с избыточной функцией щитовидной железы и как недостаточной функции кратко
Обновлено: 23.06.2024
Гипофиз – это железа внутренней секреции, которая расположена в основании черепа в так называемом турецком седле (топографически – в самом центре головы).
Щитовидная железа расположена в области шеи чуть ниже гортани перед трахеей.
№ 2. Каковы симптомы базедовой болезни?
Первое проявление базедовой болезни незаметно для человека. Как правило, первыми симптомами могут быть: частое дрожание верхних конечностей, повышенная потливость, бессонница и перепады настроения. Со временем кожа приобретает смуглый оттенок, появляются отеки в районе нижних конечностей.
Когда появляется зоб, нарушается обмен углеводов в организме, повышается риск развития сахарного диабета. Щитовидная железа становится плотной, можно заметить увеличение глаз. Человека мучают бессонница и тревога, повышение венозного давления и покалывания в области сердца, нарушения стула и функций печени. Ухудшается состояние волос и ногтей, возникают частые приступы тошноты.
№ 3. Почему в одних случаях увеличение интенсивности функций гипофиза приводит к гигантизму, а в других — к акромегалии? С чем это связано?
Когда гипофизом вырабатывается чрезмерное количество гормона роста в тот период, когда происходит активный рост организма, то возникает гигантизм. Если же выработка гормона происходит в период, когда активный рост организма завершен, то возникают акромегалии – чрезмерный рос языка, носа, ушей или конечностей.
№ 4. Как излечивают больных с избыточной функцией щитовидной железы и как — с недостаточной функцией?
Больным с избыточной функцией щитовидной железы назначаются препараты, снижающие ее активность (радиоактивный йод), либо же в серьезных случаях прибегают к хирургическому вмешательству.
Если функция щитовидной железы недостаточна, то человеку назначаются препараты, которые содержат гормоны для активизации ее процессов.
№ 5. Объясните, как влияет недостаток йода в почве на образование зоба.
Для выработки гормонов щитовидной железе необходим йод. При йодном голодании начинается разрастание тканей щитовидной железы, она становится плотной и видимой. Если в почве есть недостаток йода, то и овощи, и фрукты, выращенные на ней, не будут содержать это вещество в достаточном количестве.
№ 6. Какое значение для развития человека имеют гипофиз, надпочечники и половые железы?
В организме человека гипофиз отвечает за выработку гормона роста, который необходим для деления клеток, а также регуляции и стимуляции роста организма в целом. Также он контролирует выработку других гормонов железами внутренней секреции, отвечающих за постоянство внутренней среды организма.
Гормоны, которые вырабатываются мезговым слоем надпочечников – адреналин и норадреналин, регулируют обмен жиров и углеводов, контролируют артериальное давление, расширяют и сужают просветы бронхов, усиливают и расслабляют работу сердца, влияют на уровень сахара в крови. Корковый слой надпочечников продуцирует половые гормоны, а также гормоны, которые регулируют обмен углеводов и белков, натрия и калия в организме.
Половые железы отвечают за выработку половых гормонов, которые контролируют половую сферу деятельности человека, а также регулируют развитие вторичных половых признаков.
№ 7. Почему поджелудочную железу относят к железам смешанной секреции?
Поджелудочная железа относится к железам внешней секреции, потому что вырабатывает пищеварительный сок, поступающий в двенадцатиперстную кишку. А к железам внутренней секреции, так как вырабатывает инсулин, который потом поступает в кровь. Функционируя двояко, она и относится к железам смешанной секреции.
№ 8. Какие изменения в клетках организма могут произойти при снижении или превышении содержания глюкозы в крови?
При снижении уровня глюкозы в крови ткани будут вынуждены использовать иные химические микроэлементы из организма, из-за чего нарушается обмен веществ. Соответственно, это чревато негативными последствиями для всех органов и тканей.
При превышении глюкозы в крови происходит ее активное выведение с мочой, повреждаются сосуды и нервные волокна, возникают проблемы в работе внутренних органов, снижается зрение. Организм становится неустойчивым к разным инфекциям, могут появляться аллергические реакции, общая слабость.
№ 9. В чём причина сахарного диабета? Объясните механизм действия гормона инсулина. Как в настоящее время помогают больным сахарным диабетом?
Главная причина сахарного диабета кроется в нарушении работы иммунной системы и последующая за ним выработка антител, которые разрушают клетки поджелудочной железы. Это заболевание эндокринной системы, которое развивается в результате недостатка инсулина и поражает большинство систем и органов человека.
При нарушениях поджелудочной железы происходит снижение выработки инсулина, без которого организм теряет способность полноценно усваивать и использовать глюкозу. Вместо этого она начинает откладывать ее запасы в печени. Избыточная глюкоза просто циркулирует в крови, что негативно сказывается на состоянии органов и тканей, ведь клетки уже не получают ее в достаточном количестве и начинают использовать в качестве энергии жиры. Это ведет к образованию в организме вредных веществ – кетоновых тел, которые нарушают жировой, белковый и минеральный обмен.
На сегодняшний день больным сахарным диабетом рекомендовано специальные диеты с употреблением продуктов, которые содержат сахарозаменители. Также активно проводится инсулинотерапия – ежедневное применение инсулина в специальных шприцах и регулярный контроль за уровнем глюкозы в крови и мочи. В некоторых случаях врачами прописываются препараты, снижающие уровень глюкозы в крови, активные физические упражнения для борьбы с лишним весом.
№ 10. Назовите функции гормонов мозгового и коркового вещества надпочечников.
Мозговой слой надпочечников продуцирует адреналин и норадреналин, которые усиливают и расслабляют сердечные сокращения, расширяют и сужают зрачки, расширяют и сужают просветы бронхов, повышают и понижают кровяное давление, регулируют углеводный обмен.
В корковом слое надпочечников образуются гормоны, регулирующие процессы обмена веществ. Одни из них регулируют солевой обмен в организме, а другие повышают устойчивость организма к неблагоприятным воздействиям, способствуя превращению белков в углеводы. Гормоны, которые продуцируются в корковом веществе, относятся к группе кортикостероидов.
Вопрос 1. Где находятся гипофиз и щитовидная железа?
Гипофиз — мозговой придаток на нижней поверхности головного мозга. Щитовидная железа расположена в области шеи, впереди дыхательного горла и чуть ниже гортани.
Вопрос 2. Каковы симптомы базедовой болезни?
Заболевание развивается, если щитовидная железа начинает выделять в кровь больше (относительно нормы) гормонов. Больные отличаются худобой, раздражительны, их беспокоят учащенное сердцебиение, боль в области сердца, одышка при физической нагрузке, потливость, наблюдается мелкое дрожание пальцев вытянутых рук. Болезнь сопровождается развитием пучеглазия.
Вопрос 3. Почему в одних случаях увеличение интенсивности функций гипофиза приводит к гигантизму, а в других — к акромегалии? С чем это связано?
Если гипофиз вырабатывает большое количество гормона роста в тот период, когда организм растет, то это приводит к увеличению длины тела — к гигантизму. Но если гормон роста начинает вырабатываться с избытком, когда процессы роста уже закончились, то это приводит к возникновению усиленного роста носа, языка, ушей или конечностей — к акромегалии.
Вопрос 4. Как излечивают больных с избыточной функцией щитовидной железы и как — с недостаточной функцией?
При лечении больных с избыточной функцией щитовидной железы прописывают препараты, которые снижают ее активность (например, радиоактивный иод), или прибегают к оперативному удалению ее части. При недостаточной активности деятельности щитовидной железы назначаются препараты, содержащие гормоны щитовидной железы.
Вопрос 6. Какое значение для развития человека имеют гипофиз, надпочечники и половые железы?
Гипофиз — нижний мозговой придаток, связанный с гипоталамусом тонкой ножкой. Масса гипофиза — около 0,5 г. Располагается он в особой костной выемке — турецком седле. Анатомически и функционально гипофиз делится на три доли: переднюю, среднюю и заднюю. В передней доле гипофиза синтезируются и выделяются в кровь пептид-ные гормоны, управляющие деятельностью других эндокринных желез.
Адренокортикотропный гормон (кортикотропин, АКТГ) стимулирует деятельность коры надпочечников. Тиреотропный гормон (ТТГ) стимулирует синтез гормонов щитовидной железы. Гонадотропины (лютеинизирующий, ЛГ и фолликулостимулирующий, ФСГ, гормоны) управляют деятельностью половых желёз. Они усиливают образование мужских и женских половых гормонов в семенниках и яичниках, стимулируют рост семенников и фолликулов.
Соматотропный гормон (гормон роста) действует не на какую-то одну эндокринную железу, но стимулирует выработку тканевых факторов роста в клетках многих тканей. В свою очередь эти тканевые факторы стимулируют рост всех частей организма. При недостатке соматотропного гормона у детей развивается гипофизарная карликовость, а при избытке — гипофизарный гигантизм. Если же избыток соматотропного гормона наблюдается у взрослого человека, когда нормальный рост уже прекратился, то возникает акромегалия — заболевание, при котором разрастаются нос, губы, пальцы рук и ног.
В средней доле гипофиза вырабатывается меланоцитстимулирующий гормон (МСГ), его избыток усиливает пигментацию кожи, и она заметно темнеет.
Гормоны задней доли гипофиза — вазопрессин (антидиуретический гормон, АДГ) и окситоцин — являются пептидами. Они вырабатываются в нейронах гипоталамуса, а потом спускаются в заднюю долю гипофиза и оттуда могут поступать в кровь. Основные функции вазопрессина — усиление обратного всасывания в почечных канальцах, что приводит к уменьшению объема мочи. Этот гормон принимает важнейшее участие в регуляции постоянства внутренней среды организма, и при его нехватке у человека развивается несахарный диабет — заболевание, при котором организм теряет большое количество поды и некоторых, солей. Окситоцин стимулирует сокращение гладкой мускулатуры семявыводящих протоков и яйцеводов, а также играет важнейшую роль при родах, стимулируя сокращение мышц матки.
Надпочечники — парные железы внутренней секреции, примыкающие к верхушке каждой почки. Они состоят из двух слоев: наружного (коркового) и внутреннего (мозгового). Гормоны коркового слоя регулируют водно-солевой, углеводный и белковый обмен. В мозговом слое надпочечников вырабатывается норадреналин и адреналин. Эти гормоны регулируют обмен углеводов и жиров, деятельность сердечно-сосудистой системы, скелетной мускулатуры и мускулатуры внутренних органов. Адреналин — гормон стресса — усиливает сокращения сердца, повышает кровяное давление, расширяет зрачки, способствует превращению гликогена печени в глюкозу. Он часто используется в медицине для воздействия на органы кровеносной системы (например, при остановке сердца). Норадреналин сужает кровеносные сосуды, повышает артериальное давление.
Мужские половые железы (гонады) — семенники — парные органы, располагающиеся в кожном мешке (мошонке), образуют мужские гормоны (среди которых тестостерон), под действием которых у юношей формируются вторичные половые признаки — борода, усы, узкий таз, низкий голос и т. д.. Женские половые железы (гонады) — яичники — выделяют гормоны, влияющие на формирование женских вторичных половых признаков — отсутствие волос, на лице, развитие молочных желез, высокий голос и т.д.
Вопрос 7. Почему поджелудочную железу относят к железам смешанной секреции?
Поджелудочная железа обладает смешанной секрецией: часть ее клеток выделяет ряд пищеварительных ферментов через протоки в двенадцатиперстную кишку (внешняя секреция), а скопления других клеток, называемые островками Лангерганса, выделяют гормоны инсулин и глюкагон непосредственно в кровь. Так как поджелудочная железа функционирует двояко, то она является железой смешанной секреции.
Что такое тиреотоксикоз (гипертиреоз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Курашова О. Н., эндокринолога со стажем в 28 лет.
Над статьей доктора Курашова О. Н. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Тиреотоксикоз (гипертиреоз) — гиперметаболический процесс, вызванный избытком тиреоидных гормонов в организме и их токсическим воздействием на различные органы и ткани. Клинически характеризуется увеличением щитовидной железы и поражением других систем и органов. [3] [5] [11]
Первые описания этой патологии были найдены в работах персидского врача Джурджани, созданных в 1100 году. [5] [11]
Данный синдром встречается как у женщин (до 2%), так и у мужчин (до 0,2%). Чаще он возникает у людей в возрасте 20-45 лет.
Причин возникновения тиреотоксикоза множество. К основным относятся:
- повышение продукции гормонов щитовидной железой вследствие различных заболеваний (диффузно-токсический, узловой зоб и другие);
- избыточный приём препаратов, содержащих гормоны щитовидной железы (нарушение назначенной схемы лечения).
Провоцирующим фактором синдрома является дополнительное количество йода, поступающее в организм при самостоятельном использовании йодных добавок.
Состояние тиреотоксикоза при диффузно-токсическом зобе является аутоиммунным заболеванием. Обычно оно развивается в результате избыточной выработки антител к рецептору тиреотропного гормона (ТТГ), производимого гипофизом.
Возникновение тиреотоксического состояния возможно при возникновении функциональной автономии уже существующего узла щитовидной железы — одно- и многоузлового зоба. Это заболевание развивается достаточно долго, в основном у людей, старше 45 лет. Так, в отсутствие воздействия ТТГ — основного физиологического стимулятора [7] [8] — узлы синтезируют количество тиреогормонов, превышающее потребность организма. [5] [6] [11]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы тиреотоксикоза (гипертиреоза)
При опросе пациентов с подозрением на повышенную функцию щитовидной железы выявляются:
Эмоциональные расстройства сочетаются с двигательно-волевыми: появляется необходимость в постоянном движении и хореоподобные подёргивания. Причём тремор конечностей и тела - типичный симптом тиреотоксикоза. [2] [3] [5] [11]
Тиреотоксикоз – патологическое состояние, вызванное избытком гормонов щитовидной железы. Другое название этого заболевания – гипертиреоз. Состояние противоположно гипотиреозу, при котором наблюдается дефицит тиреоидных гормонов.
Причины тиреотоксикоза
- Диффузный токсический зоб, иначе - болезнь Грейвса. Наиболее частая причина гипертиреоза. При этом заболевании иммунная система принимает клетки щитовидной железы за захватчиков и атакует их с помощью антител. Это заставляет железу расти и вырабатывать еще больше гормонов. Это аутоиммунное заболевание, как правило, имеет наследственную природу, поэтому люди, у близких родственников которых есть болезнь Грейвса, входят в группу риска по тиреотоксикозу.
- Узлы щитовидной железы в некоторых случаях вырабатывают гормоны самостоятельно, это может приводить к их избытку.
- Некоторые виды опухолей, включая редкие опухоли яичников, могут состоять из ткани щитовидной железы. В отдельных случаях это может вызвать гипертиреоз.
- Тиреоидит. Воспалительное поражение щитовидной железы. Вирус или бактерии, определенные лекарства (например, литий) или даже собственная иммунная система могут вызвать воспаление щитовидки и заставить ее выделять слишком много гормонов в кровоток.
- Добавки для поддержания работы щитовидной железы. Некоторые люди принимают гормоны в форме таблеток для лечения гипотиреоза (недостаточного количества этих гормонов). Передозировка препарата, самостоятельное назначение лекарства, несоблюдение рекомендаций по приему в конечном счете приводят к гипертиреозу.
- Повышенная продукция тиреоидных гормонов из-за сопутствующих заболеваний.
- Избыточный прием препаратов, стимулирующих работу щитовидной железы и/или содержащих эти гормоны. Одна из причин тиреотоксикоза – избыточное поступление йода с пищевыми добавками или лекарственными препаратами без консультации врача и лабораторных исследований.
Симптомы гипертиреоза
- Эмоциональная лабильность, возбудимость, плаксивость.
- Нарушение сна, бессонница.
- Проблемы с концентрацией внимания.
- Ощущение жара.
- Беспричинная потеря веса.
- Повышенная потливость.
- Нарушения менструального цикла.
- Учащенное сердцебиение.
- Тремор рук и ног.
- Появление зоба.
Самое главное в организме на всех уровнях – баланс. На примере с работой щитовидной железы это видно особенно отчетливо: как недостаток гормонов, так и их дефицит разрушителен для организма.
Группы риска
С заболеванием сталкивается 1-2 человека из тысячи. Женщины заболевают тиреотоксикозом чаще (7-10% против 2-3% у мужчин), с возрастом частота этого состояния может достигать 21%.
В первую очередь в группе риска женщины старше 30 лет.
Другая категория – лица, употребляющие в пищу слишком много йода. Это касается в первую очередь йодсодержащих добавок и лекарственных препаратов.
В группе риска также люди, у близких родственников которых диагностированы заболевания эндокринной системы.
Диагностика тиреотоксикоза
Пациенту, который подозревает у себя нарушения щитовидной железы, необходимо обратиться к терапевту. Врач проведет первичный осмотр и оценит вероятность того, что состояние и симптомы действительно связаны с эндокринной системой, назначит обследование. По результатам обследования будет понятно, есть ли необходимость в лечении. Если такая необходимость возникнет, может потребоваться консультация эндокринолога.
Возможен и другой путь: пациент может сразу обратиться к эндокринологу. Это не возбраняется, но самостоятельная диагностика редко бывает эффективной. Симптомы, которые характерны для заболеваний щитовидной железы, могут быть и при заболеваниях других органов. Возможно, приоритет может быть смещен в сторону обследования сердечно-сосудистой системы или других органов – в зависимости от конкретной ситуации.
Профилактическую диагностику щитовидной железы рекомендуется проходить раз в 2-3 года, если человек здоров: если не было ранее проблем с этим органом и если ни у кого из близких родственников нет эндокринных нарушений. В ином случае нужно проверять щитовидку раз в год или чаще, по указанию врача.
Проверить функцию щитовидной железы также нужно женщинам, планирующим беременность.
-
– гормон гипофиза, контролирующий выработку гормонов щитовидной железы. и свободный Т4 – гормоны щитовидной железы в свободной фракции, основной показатель функции железы. и общий Т4. и антитела к тиреоглобулину.
Результаты исследований оцениваются вместе с общим анамнезом. Врач уточнит наличие эндокринных заболеваний у близких родственников, было ли облучение головы или шеи, спросит, в каком регионе проживает пациент и какой диеты он придерживается.
По результатам анализов и общего осмотра могут быть назначены дополнительные обследования.
Лечение гипертиреоза
- Прием тиреостатических препаратов. Эти лекарства постепенно уменьшают симптомы гипертиреоза, предотвращая выработку щитовидной железой избыточного количества гормонов. Состояние пациента может улучшиться уже через несколько недель, но лечение тиреостатическими препаратами обычно продолжается длительно под наблюдением врача.
- Терапия радиоактивным йодом. При приеме внутрь радиоактивный йод поглощается щитовидной железой, вызывая ее сокращение. Симптомы обычно проходят в течение нескольких месяцев. Избыток радиоактивного йода выводится из организма в течение недель или месяцев. При выборе этого способа лечения самое важное – правильная дозировка и регулярный контроль показателей, потому что при чрезмерном снижении функции щитовидной железы может развиться гипотиреоз – дефицит гормонов щитовидной железы. Радиойодтерапия не вызывает риска образования рака и генетических мутаций, доза облучения сопоставима с облучением при выполнении рентгеновского снимка.
- Хирургическое лечение (тиреоидэктомия). Применяется чаще при опухолях, или если другие методы лечения по каким-либо причинам недоступны. При оперативном лечении удаляется часть щитовидной железы. Риски этой операции включают повреждение голосовых связок и паращитовидных желез - четырех крошечных желез, расположенных на задней стороне щитовидной железы, которые помогают контролировать уровень кальция в крови. После операции потребуется пожизненная поддерживающая терапия.
Осложнения тиреотоксикоза
Длительное заболевание негативно сказывается на состоянии костей: снижается их плотность, увеличивается риск переломов. Особенно опасно для женщин в периоде менопаузы, когда кости ослабевают из-за гормональной перестройки, а гипертиреоз только усугубляет ситуацию.
Также возможны сердечно-сосудистые нарушения с риском тромбоэмболических осложнений. Без своевременной диагностики и лечения заболевания щитовидной железы разрушают весь организм.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Тиреотоксикоз — клинический синдром, возникающий при повышенном содержании в крови гормонов щитовидной железы. Избыток этих гормонов влияет на функционирование различных органов и систем. Больные жалуются на сухую кожу, ломкость волос, одутловатость лица, может наблюдаться мелкий тремор век, пальцев и даже всего тела. Возникают небольшие колебания температуры, повышенная нервная возбудимость, потливость, чувство жара, суетливость. Наблюдаются внезапные приступы мышечной слабости. Человек становится неуживчивым, мнительным, избыточно деятельным. Нарушается сон.
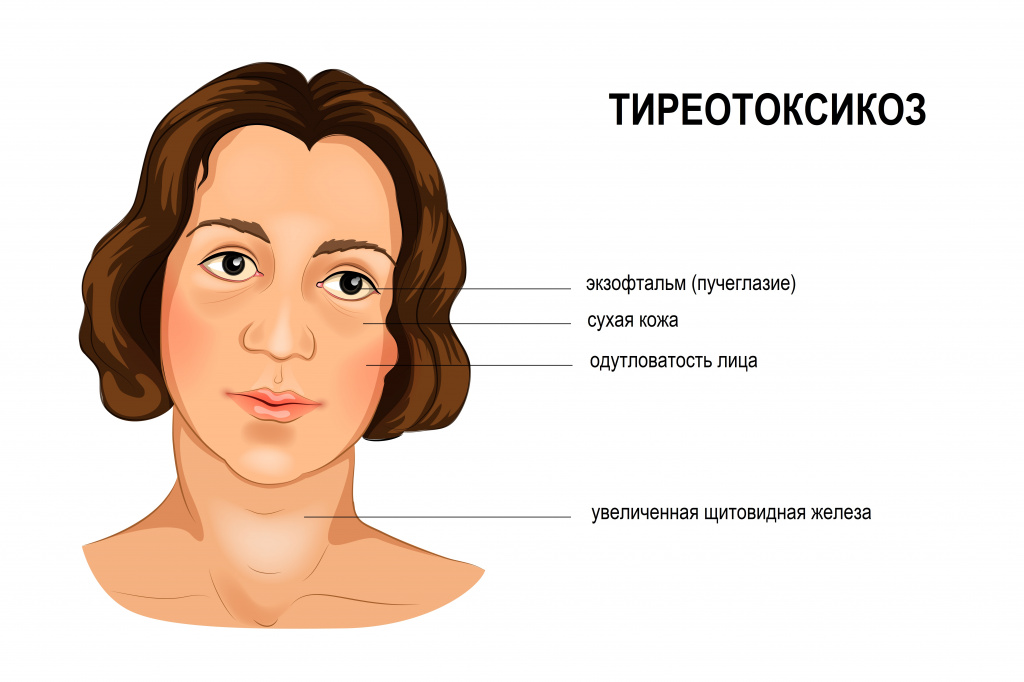
У некоторых больных на передней поверхности голени развивается поражение кожи и подкожной жировой клетчатки - четко очерченные уплотнения багрово-синюшного цвета (узловатая эритема). У мужчин иногда отмечается утолщение фаланг пальцев рук за счет отека тканей.
В связи с влиянием гормонов щитовидной железы на сердечно-сосудистую систему больных беспокоят нарушения сердечного ритма (тахикардия, экстрасистолия, мерцательная аритмия).
Часто встречаются нарушения со стороны желудочно-кишечного тракта. Даже при повышенном аппетите уменьшается масса тела за счет ускоренного обмена веществ. Могут наблюдаться приступы боли в животе, рвота, расстройство стула, иногда запоры. В тяжелых случаях поражается печень - регистрируется ее увеличение, болезненность, редко желтуха.
Под воздействием провоцирующих факторов (стрессовых ситуаций, физического перенапряжения, инфекционных заболеваний, оперативного вмешательства) может возникнуть тиреотоксический криз. В результате внезапного высвобождения в кровь большого количества гормонов щитовидной железы больные становятся беспокойными, значительно повышается температура тела, резко усиливается тахикардия, дыхание учащается, повышается артериальное давление.
Разновидности тиреотоксикоза
I. Тиреотоксикоз, обусловленный повышенной продукцией гормонов щитовидной железы:
- Болезнь Грейвса (диффузный токсический зоб).
- Многоузловой токсический зоб.
- Токсическая аденома щитовидной железы.
- Рак щитовидной железы.
- ТТГ-секретирующая аденома гипофиза.
- Хорионэпителиома.
- Struma ovarii (опухоль яичника).
- Функционирующие метастазы рака щитовидной железы.
- Медикаментозный тиреотоксикоз.
- Тиреотоксическая фаза деструктивных тиреоидитов (подострый, послеродовый).
Возможные причины тиреотоксикоза
Повышение гормонов щитовидной железы в крови может наблюдаться по нескольким причинам:
- как результат повышения продукции тиреоидных гормонов в щитовидной железе;
- как результат разрушения ткани щитовидной железы и попадания в кровь большого количества тиреоидных гормонов;
- при передозировке препаратов тиреоидных гормонов или в результате побочных эффектов медикаментозной терапии амиодароном.
Если узел, продуцирующий гормоны в повышенном количестве, одиночный, то говорят о токсической аденоме.
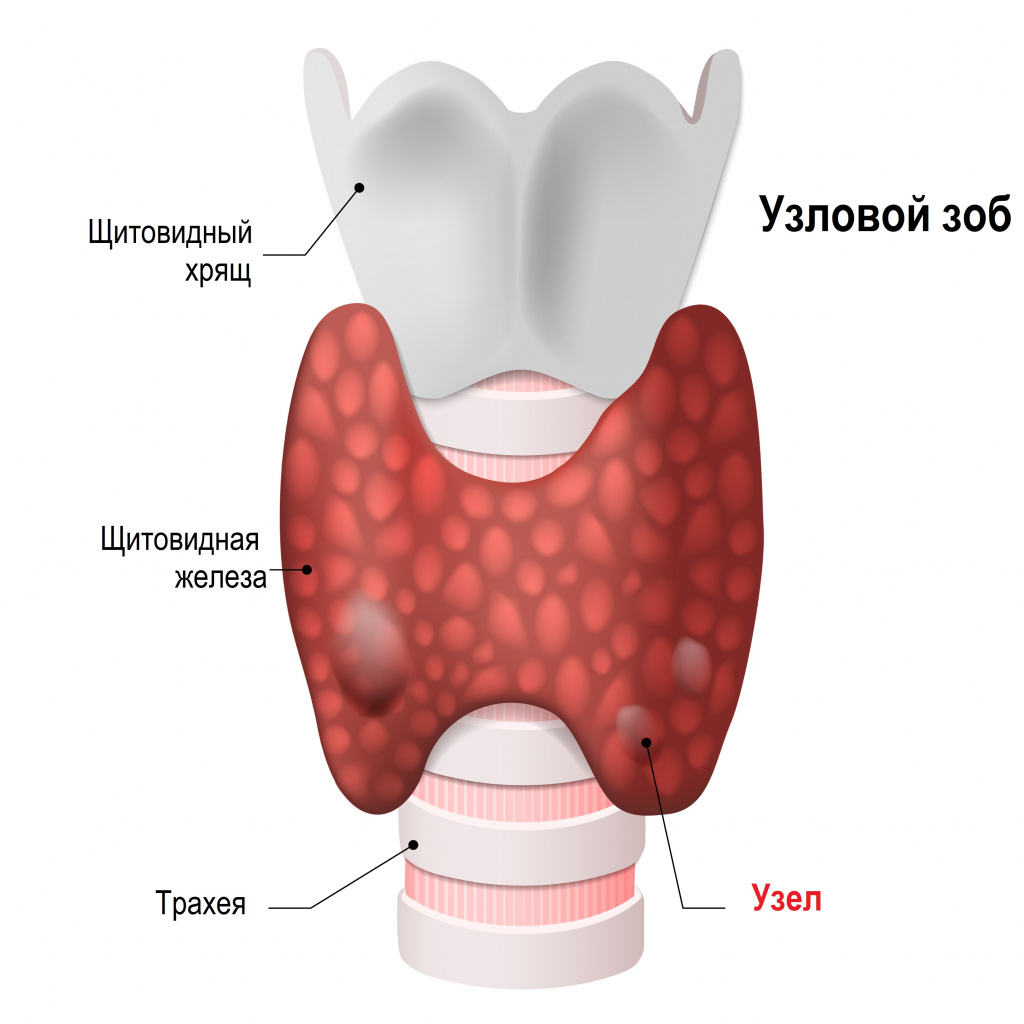
Диффузный токсический зоб - это аутоиммунное заболевание, при котором появляются антитела к структурным компонентам клеток собственной щитовидной железы. Антитела – это специальные белки иммуноглобулины (Ig), которые вырабатывает иммунная система в ответ на попадание любого чужеродного агента в организм для борьбы с ним. В данном случае иммунная система распознает ткань щитовидной железы как чужеродную.
Эти антитела оказывают на щитовидную железу стимулирующее действие, вызывая ее гиперфункцию с увеличением объема, массы железы, а следовательно, и концентрации тиреоидных гормонов в крови. Антитела способны преодолевать плацентарный барьер и вызывать тиреотоксикоз новорожденных. Поэтому выявление антител у беременных женщин имеет большое значение для будущего ребенка.
Тиреотоксикоз может наблюдаться на фоне подострого тиреоидита. Подострый тиреоидит (воспаление ткани щитовидной железы) возникает в результате вирусного заболевания и протекает как типичное воспаление. В период, предшествующий развитию заболевания, могут наблюдаться боли в мышцах, недомогание, субфебрильная лихорадка, общая слабость, боль в горле, утомляемость. Затем появляется умеренная или сильная боль в области щитовидной железы, часто иррадиирущая в уши, челюсть или горло. Иногда отмечается боль при глотании и поворотах головы. Щитовидная железа обычно несколько увеличена, нарастающий фиброз железы (разрастание соединительной ткани) проявляется повышением ее плотности.
В развитии подострого тиреоидита выделяют 4 фазы. Первая - тиреотоксическая, которая длится от 4 до 10 недель. Она развивается в острой стадии заболевания за счет повышения проницаемости сосудов на фоне воспаления и повышенного выброса ранее синтезированных тиреоидных гормонов. У больных выявляются симптомы тиреотоксикоза. Когда запасы гормонов в щитовидной железе истощаются, наступает эутиреоидная фаза, которая длится 1–3 недели. Ее сменяет гипотиреоидная фаза, продолжающаяся от 2 до 6 месяцев, и затем наступает выздоровление.
Явления тиреотоксикоза могут манифестировать на фоне послеродового тиреоидита через 1,5-3 месяца после родов.
Хорионэпителиома - злокачественное новообразование, которое образуется из клеток эпителия хориона во время или после беременности чаще в матке и продуцирует гормон хорионический гонадотропин. Этот гормон – слабый стимулятор клеток щитовидной железы. Но при его высоких концентрациях (300 000 ед./л) может возникнуть тиреотоксикоз.
Struma ovarii, или опухоль яичника - относится к тератомам (опухолям из нетипичной ткани для данной локализации), в которых тиреоидная ткань преобладает или составляет значительный компонент опухоли. В 20-30% случаев опухоль бывает представлена только тканью щитовидной железы. 5-6% этих опухолей продуцируют тиреоидные гормоны в количестве, достаточном для развития тиреотоксикоза.
Крупные гормонально-активные метастазы фолликулярного рака щитовидной железы – очень редкие причины тиреотоксикоза.
Тиреотоксикоз может возникнуть при передозировке тиреоидных гормонов, вследствие неадекватной йодной профилактики или на фоне применения амиодарона.
Амиодарон – высокоэффективный и широко применяемый в кардиологии антиаритмический препарат. Дисфункция щитовидной железы - частое побочное действие амиодарона, обусловленное или чрезмерным бесконтрольным синтезом гормонов в ответ на йодную нагрузку и/или деструкцией железы. Амиодарон-индуцированный тиреотоксикоз имеет большое значение, поскольку он усугубляет течение сердечно-сосудистого заболевания.
К каким врачам обращаться при тиреотоксикозе
При первых проявлениях тиреотоксикоза необходимо обратиться к врачу-терапевту или врачу общей практики. При подтверждении диагноза после проведения комплекса лабораторно-диагностических мероприятий врач-эндокринолог назначает терапию, проводит ее коррекцию и следит за течением заболевания.
Диагностика и обследования при тиреотоксикозе
В диагностике заболевания помимо подробного опроса и осмотра больного, при котором выявляют признаки тиреотоксикоза, используют данные лабораторных и инструментальных методов исследований.
-
Клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформулу и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

