Что такое бельмо и катаракта существуют ли в настоящее время способы лечения этих заболеваний кратко
Обновлено: 07.07.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бельмо на глазу: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Бельмо на глазу, или лейкома внешне проявляется помутнением роговицы глаза, возникшим после травмы или воспалительного процесса. Роговица представляет собой переднюю, самую выпуклую часть капсулы глаза, состоящую из тонкой бессосудистой мембраны, через которую преломляющийся свет попадает в задние отделы глаза. Различают три стадии помутнения роговицы в зависимости от размеров и глубины поражения: облачко, пятно и бельмо, однако все они сказываются на остроте зрения, а в некоторых случаях человек может полностью ослепнуть на пораженный глаз.
Разновидности бельм на глазу
Различают врожденное и приобретенное бельмо:
- врожденное бельмо формируется еще в период внутриутробного развития эмбриона и часто сочетается с другими врожденными болезнями глаз;
- приобретенная форма – наиболее распространенная, одинаково часто встречается как у мужчин, так и женщин.
- бельмо роговицы без поражения других отделов глаза; в роговой оболочке имеются рубцы разной формы и длины;
- бельмо, спаянное с радужкой; на роговице появляется помутнение, прорастающее мелкими сосудами, переходящее на область радужной оболочки;
- бельмо в сочетании с истинным помутнением хрусталика, то есть катарактой;
- бельмо с вторичной катарактой;
- интенсивное помутнение роговицы глаза, для которого характерны спайки роговицы с радужкой и/или хрусталиком, помутнение хрусталика;
- бельмо, осложненное отслойкой сетчатки глаза и развитием атрофии глаза.
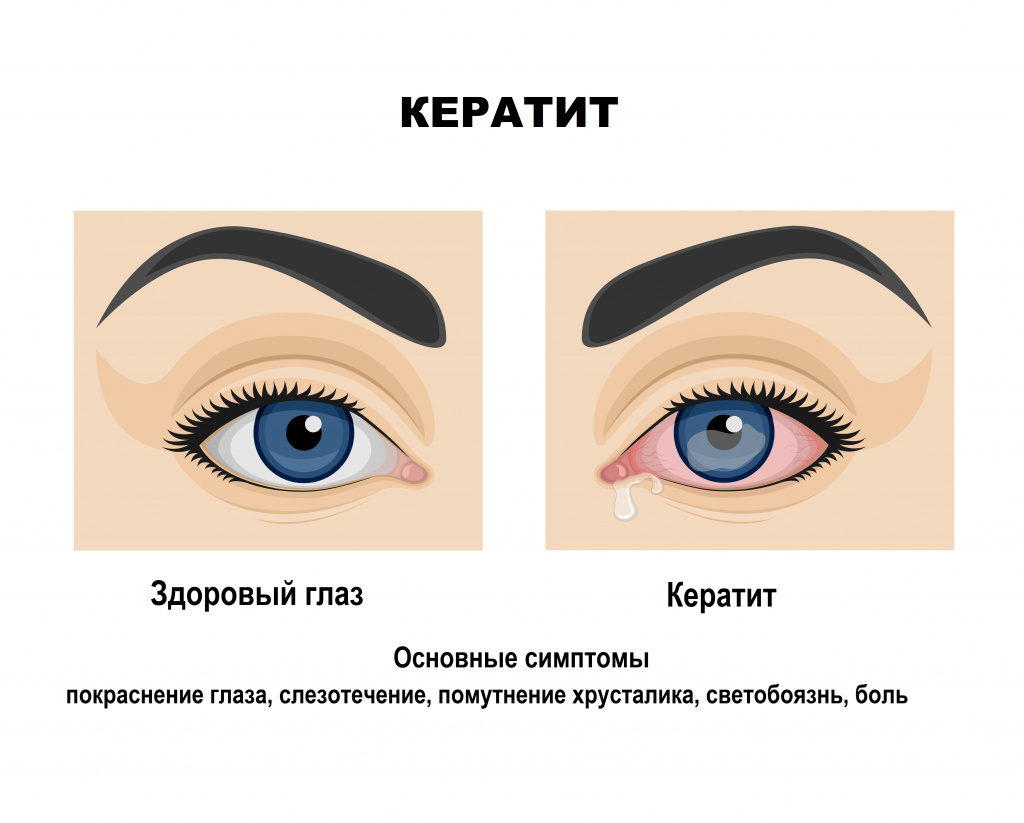
Одной из возможных причин врачи считают кератит – воспаление роговой оболочки глаза. Чаще всего причиной кератита становится вирусная инфекция (вирусы герпеса, ветряной оспы). Нередко к воспалительному процессу в роговице приводят бактериальные инфекции, а также несоблюдение правил ношения контактных линз.
Для кератита характерны покраснение глаза, боль, слезотечение, светобоязнь, помутнение роговицы уже на начальных этапах заболевания, снижение остроты зрения.
Если лечение не начато вовремя, воспаление распространяется глубже и начнет формироваться бельмо на глазу.
Травмы роговицы – еще одна распространенная причина возникновения бельма на глазу. Травмы могут быть как механическими, так и термическими или химическими (ожоги щелочью или кислотой). Щелочные ожоги наиболее опасны.
Первые симптомы при травме - боль, слезотечение, ощущение инородного тела, опускание века.
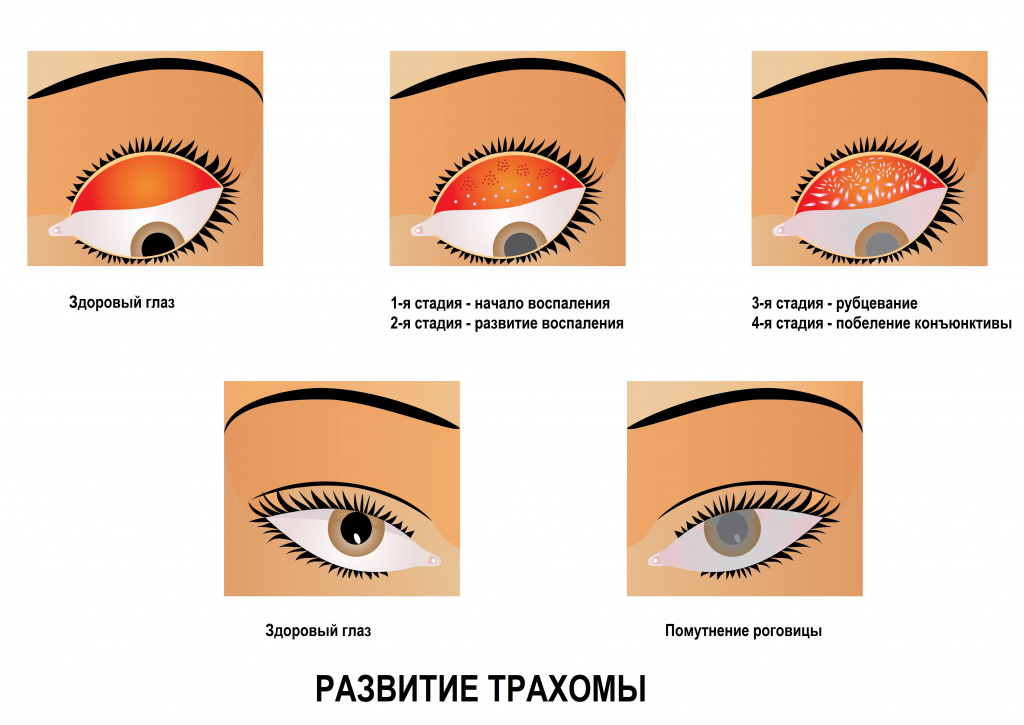
Инфекционные заболевания конъюнктивы могут приводить к поражению роговицы и возникновению бельма. Конъюнктива – это соединительная оболочка глаза, которая покрывает внутреннюю поверхность век, а снаружи доходит до роговицы. Одно из наиболее опасных заболеваний конъюнктивы – трахома. Оно возникает при попадании в глаз хламидийной инфекции, носит хроническое течение и является причиной слепоты почти у двух миллионов людей в мире. Дети наиболее подвержены этому заболеванию глаз.
Туберкулез – инфекционное заболевание, которое, несмотря на успехи отечественной медицины, по-прежнему нередко диагностируется у пациентов всех возрастов. Туберкулезное поражение может затрагивать любые органы и системы организма, в том числе инфекция может распространяться и на глаза, приводить к глубоким повреждениям роговицы и вызывать формирование бельма.
Описаны случаи формирования бельма после хирургических вмешательств на глазах. Это объясняется нарушением целостности роговицы, что повышает риск проникновения инфекции.
Заболевания, приводящие к формированию бельма на глазу
- Врожденные патологии, например, лимбальный дермоид, склерокорнеа.
- Кератит.
- Травмы (химические, термические ожоги, проникающие ранения).
- Трахома.
- Язвы роговицы.
- Туберкулез, сифилис.
Лечением бельма на глазу занимается врач-офтальмолог. Он назначает анализы и проведет дополнительные обследования. При подозрении на инфекционную этиологию бельма может потребоваться консультация врача-инфекциониста, фтизиатра.
Диагностика и обследования при появлении бельма на глазу
Для уточнения диагноза врач может назначить следующие обследования:
-
клинический анализ крови с развернутой лейкоцитарной формулой поможет выявить воспалительные изменения при различных инфекционно-воспалительных заболеваниях;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Бельмо – это заболевание глаза, при котором происходит стойкое помутнение его роговой оболочки. Основные причины развития бельма – это травмы роговицы, ожоги химическими веществами, воспалительные или инфекционные заболевания. Клинически проявляется резким снижением остроты зрения вплоть до полной слепоты, изменением цвета роговицы. Диагностика заключается в проведении осмотра, визометрии, тонометрии, биомикроскопии с использованием щелевой лампы, УЗИ глазного яблока и КТ орбит. Лечение бельма роговицы только хирургическое. Применяют различные варианты кератопластики или кератопротезирование.

Общие сведения
Бельмо роговицы, или лейкома – это заболевание роговой оболочки глаза, вызванное травмой или воспалением, которое характеризуется резким снижением остроты зрения и проявляется стойким помутнением роговицы. Травма переднего отрезка органа зрения в офтальмологии составляет до 60% от общего числа повреждений глаз. Патология роговицы занимает пятое место во всем мире среди причин слепоты. Даже при небольших помутнениях роговицы с периферической или центральной локализацией можно наблюдать существенное снижение зрения, которое приводит к инвалидизации трудоспособного населения. Тяжесть процесса, многообразие клинических исходов, сложности лечения, трудности реабилитации пациентов с бельмом роговицы придают особую актуальность этой проблеме. Частота встречаемости лейкомы у мужчин и женщин одинаковая.

Причины
Выделяют врожденные и приобретенные формы бельма роговицы. Этиопатогенетические факторы приобретенных помутнений, приводящие к нарушению прозрачности роговой оболочки, весьма разнообразны. К ним принадлежат ожоги глаз (химические или термические); проникающие ранения роговицы; воспалительные заболевания различной природы (герпесвирусные, бактериальные); язвы роговицы; рецидивирующие птеригиумы 3-4 степени (к ним же относятся ложные птеригиумы, особенно после ожогов глаз с образованием симблефарона). Кроме того, любое оперативное вмешательство на глазном яблоке является фактором риска развития бельма роговицы. Врожденная форма возникает в результате внутриутробного инфицирования плода вирусными агентами и сопровождается пороками развития других органов и систем.
Патогенез
Патогенетический механизм развития бельма выглядит следующим образом: после воздействия травматического фактора или инфекционного агента в роговице начинает развиваться воспалительный процесс, появляется отек стромы, и клетки роговой оболочки (кератоциты) начинают вырабатывать особые ферментативные вещества и хемоаттрактанты. В результате происходит расширение перикорнеальных сосудов лимба.
В зону повреждения начинается перемещение лейкоцитов из кровеносного русла, дополнительно активизируется воспалительная клеточная инфильтрация. При этом поврежденные клетки начинают выбрасывать ангиогенные факторы, которые стимулируют перемещение и распространение эндотелиальных клеток сосудов, что приводит к неоваскуляризациии и замещению высокодифференцированной ткани роговицы грубой соединительной тканью.
Симптомы бельма роговицы
Врожденная форма бельма проявляется у новорожденных детей в виде изменения прозрачности роговицы и часто сочетается с другой глазной патологией (глаукомой, катарактой, микрофтальмом или микрокорнеа, атрофией радужки). Приобретенная форма бельма роговицы является финальной стадией травмы или инфекционного процесса в роговице, поэтому жалобы пациента врачу-офтальмологу зависят от первичного заболевания, от площади поражения и расположения помутнения относительно оптической зоны роговицы. При травмах - это болевой синдром, чувство инородного тела, блефароспазм.
Пациент с воспалительным заболеванием роговицы предъявляет жалобы на снижение зрения, светобоязнь, слёзотечение, сильную боль. При развитии бельма в оптической зоне острота зрения резко снижена или полностью отсутствует. Если бельмо локализуется в параоптической зоне, острота зрения может сохраняться. Поражённая роговица становится молочно-белого цвета.
В зависимости от глубины поражения глазного яблока выделяют следующие категории посттравматического бельма:
- Бельмо роговицы без вовлечения других отделов глаза. Отмечается наличие рубцовых изменений в роговой оболочке разной формы и протяженности.
- Бельмо, спаянное с радужкой. Проявляется наличием интенсивного, сосудистого помутнения роговицы, сращенного с радужкой.
- Бельмо в сочетании с травматическим помутнением хрусталика. Выявляется помутнение роговицы, передние синехии и катаракта различной интенсивности.
- Бельмо в сочетании с вторичной катарактой.
- Интенсивное помутнение роговой оболочки глаза, передние и/или задние синехии, травматическое помутнение хрусталика и помутнение в стекловидном теле.
- Бельмо, осложненное отслойкой сетчатки, развитием атрофии глаза.
Диагностика
Врожденную форму диагностируют в роддоме у новорожденного, после проведения офтальмоскопии. Для обнаружения изменений в глубжележащих средах глазного яблока проводится УЗИ глазного яблока, при необходимости дополнительно назначают КТ орбит. Диагностика приобретенной формы бельма включает в себя стандартный перечень: сбор анамнеза у пациента, проведение наружного осмотра, визометрии (при локализации помутнения в параоптической зоне), тонометрии. Биомикроскопия с помощью щелевой лампы является основным методом диагностики. С ее помощью офтальмолог тщательно осматривает помутнение, определяет его границы, плотность, степень прозрачности и площадь распространения. Учитывая невозможность осмотреть глубжележащие структуры глаза, необходимо обязательное проведение УЗИ глазного яблока, КТ или МРТ орбит.
Лечение бельма роговицы
Лечение только хирургическое. Применяют сквозную или послойную кератопластику (замена пораженного участка роговицы трансплантатом). При невозможности проведения пересадки необходимо кератопротезирование (замена пораженного участка искусственным роговичным имплантом). Особенностью хирургических операций при врожденных помутнениях роговицы является комбинированный характер вмешательства, что существенно повышает травматичность. Операции технически сложны из-за узости глазной щели, возможного коллапса глазного яблока. Возможность проведения кератопластики у ребёнка зависит от размеров бельма, глубины поражения, операция чаще всего проводятся в возрасте до 1 года. Прогноз зрительных функций сомнительный.
Для восстановления зрения в случае приобретённого бельма используют различные виды реконструктивных операций (выбор зависит от категории посттравматической лейкомы). При 1 категории выполняют различные варианты частичной сквозной кератопластики. При 2 категории пересадка роговицы дополняется иридопластикой. При бельмах 3 категории показан комплекс хирургических операций – сквозная кератопластика с экстракцией катаракты с имплантацией интраокулярной линзы. При бельмах 4 и 5 категории кератопластика малоэффективна, единственный метод лечения – кератопротезирование.
К возможным осложнениям во время кератопластики относят перфорацию, отторжение или кровотечение под трансплантат. Результаты и прогноз кератопластики приобретенного бельма определяется всей совокупностью клинических обстоятельств, включая этиологию заболевания, величину ВГД, наличие новообразованных сосудов, характер и выраженность сопутствующей патологии.
Профилактика
Мероприятия по профилактике бельма роговицы включают в себя соблюдение техники безопасности на производствах, использование средств защиты органа зрения при работе с химическими агентами. При получении травмы глазного яблока необходимо как можно быстрее обратиться к офтальмологу для оказания первой помощи и назначения правильного лечения.
Своевременная диагностика и грамотная медикаментозная терапия воспалительных и инфекционных заболеваний роговицы является важным мероприятием в профилактике развития бельма. Для снижения возникновения врожденных форм требуется тщательное обследование беременных женщин на ранних сроках и при необходимости - проведение курса лечения вирусных или бактериальных инфекций.

Задайте свой вопрос офтальмологу нашей клиники
Бельмо на глазу (помутнение роговицы)
Несколько десятилетий назад человека с заметным бельмом на глазу можно было встретить значительно чаще, чем сегодня. Уже один этот факт должен внушать серьезный и обоснованный оптимизм, наглядно свидетельствуя о значительных успехах офтальмологии в устранении этого оптического и косметического дефекта.

Общие сведения
Бельмом называют любую непрозрачность роговичной оболочки; ранее в это понятие включали также катаракту, – помутнение хрусталика, – однако, учитывая принципиальную этиопатогенетическую и анатомическую разницу, в настоящее время два этих заболевания разделены и рассматриваются как самостоятельные.
Как известно, здоровая роговичная оболочка прозрачна. Будучи самым внешним, открытым участком оптического тракта глаза, роговица выполняет и защитную, и фокусирующую функции. Фактически, это естественная вогнуто-выпуклая линза диаметром 1 см, толщиной 0,5-1 мм (в центральной части тоньше, к местам диффузного перехода в склеру – толще) и оптической силой в 40 диоптрий.
Любые повреждения, любые изменения формы и рефракционных параметров, перерождения многослойной структуры роговичной ткани – неизбежно и автоматически приводят к выраженному и, как правило, некорригируемому снижению зрения. При всем разнообразии причин помутнения или полной непрозрачности роговичной оболочки, лечится это состояние только хирургически, и необходимо принимать все необходимые, доступные, возможные меры по защите роговицы и профилактике образования бельма.
Причины помутнений роговицы
Симптоматика
В зависимости от характера поражения и его стереометрических характеристик, – например, от степени выпуклости рубцовой поверхности, – может также развиться вторичное раздражение конъюнктивы век, что создает благоприятные условия для рецидивного проникновения инфекции. Нередко, – особенно при истончении роговицы и обнажении слоя нервных окончаний, – пациенты жалуются на светобоязнь, усиленное слезотечение, болевой синдром.

Лечение бельма роговицы
При оголениях нервных окончаний, выраженной гиперемии, слезотечении, болезненной чувствительности к яркому свету иногда назначают специальные контактные линзы-протекторы. Следует, однако, понимать, что лечением это не является и служит лишь паллиативным методом смягчения симптоматики.
В качестве медикаментозной поддержки, дополнительного или симптоматического лечения офтальмолог может назначить противовоспалительную схему, рассасывающие препараты; сообщается о применении физиотерапевтических процедур (например, электрофореза с гормонсодержащими средствами) и назначение кератопротекторов (Баларпан, Корнерегель и т.д.).
Однако консервативная терапия в данном случае является именно паллиативом и радикально проблему не решает. Единственным эффективным методом устранения бельма была и остается хирургическое лечение.
Наш офтальмологический центр с успехом проводит хирургическое лечение всех видов помутнения роговицы. С помощью различных видов кератопластики наши офтальмохирурги возвращают зрение и убирают косметический дефект. Узнать цены на лечение и записаться на прием Вы можете по телефону, указанному на сайте.

Операции при помутнениях роговицы
По данным статистики, наиболее успешными, – в плане ближайшего и отдаленного прогноза, – являются операции по кератопластике бельма, обусловленного инфекционными изъязвлениями/рубцеваниями. Необходимым условием выступает санация и профилактика рецидива инфекции.
Что касается профилактики самого бельма, первым и главным правилом должно стать обращение к квалифицированному врачу-офтальмологу при любых признаках конъюнктивита или иного воспалительного процесса (до вовлечения в него роговичной оболочки), при любых травмах и ожогах глаза. В весьма значительной части случаев бельмо возможно было предотвратить, не затягивая и не доводя ситуацию до офтальмохирургической операции.

Катаракта – это частичное или полное помутнение хрусталика глаза, расположенного внутри глазного яблока между радужкой и стекловидным телом. Хрусталик от природы прозрачный и играет роль естественной линзы, преломляющей световые лучи и пропускающей их к сетчатке. Потерявший прозрачность хрусталик при катаракте перестаёт пропускать свет и зрение ухудшается вплоть до полной потери.
Причины развития катаракты и группы риска
Катаракта может развиться:
- у пожилых людей – возрастная катаракта (90% всех случаев катаракты);
- у людей после травм – травматическая катаракта (4%);
- после радиационного облучения – лучевая катаракта (3%);
- у новорождённых – врождённая катаракта (3%).
Развитию катаракты способствуют эндокринные расстройства (нарушение обмена веществ, сахарный диабет), авитаминоз, некоторые глазные заболевания, неблагоприятная экологическая обстановка, длительный приём определённых лекарственных препаратов. В последние годы было доказано, что причиной катаракты может также стать активное курение.
Как видит человек с катарактой


Симптомы катаракты
Здесь перечислены далеко не все признаки катаракты. И, конечно, важно понимать, что те же симптомы могут свидетельствовать о наличии других опасных заболеваний глаз! Определить, что именно стало причиной ухудшения зрения и принять адекватные лечебные меры под силу только грамотному специалисту.

В состав хрусталика входят соединения белка, обладающими определёнными физико-химическими и биологическими свойствам и обеспечивающими прозрачность хрусталика. Под влиянием возрастных изменений в организме происходит денатурация белковых соединений – нарушение структуры молекул белка, то есть потеря их природных свойств. Представьте себе яичный белок: при варке он теряет прозрачность и становится белым. Это и есть процесс денатурации, при этом прозрачность вернуть белку уже невозможно. Можно сказать, что аналогичные процессы происходят и в хрусталике глаза человека.
Как быстро созревает катаракта?
Процесс помутнения хрусталика необратим!
Не ждите полного созревания катаракты, не теряйте зрение! Врачи рекомендуют проводить лечение катаракты, как только она начинает мешать нормальной зрительной жизни.
Хрусталик при возрастной катаракте мутнеет постепенно, процесс может занять от 4 до 15 лет. На начальной стадии катаракты помутнения могут затрагивать лишь периферию хрусталика, не попадать в оптическую зону и не влиять на зрение. Затем изменения охватывают и центральную часть, препятствуя прохождению света, и зрение ощутимо ухудшается. При перезрелой катаракте острота зрения снижается до светоощущения. По мере развития катаракты цвет зрачка вместо чёрного постепенно становится сероватым, серовато-белым, молочно-белым. В этих случаях катаракту можно заметить даже без специального оборудования.
Возрастные изменения хрусталика

Катаракта у пожилых людей
Чаще всего встречается возрастная катаракта. По статистике Всемирной организации здравоохранения, в 70-80% случаев катаракта развивается у людей после 70 лет. Однако возрастная катаракта может развиться и раньше, в возрасте 45 – 50 лет. Нередко возрастную катаракту называют старческой, но такое название нельзя считать корректным.
Основная причина развития возрастной катаракты – изменение биохимического состава хрусталика, обусловленное возрастными процессами в организме. Помутнение хрусталика с точки зрения функционирования организма человека – вполне естественное явление, поэтому от катаракты никто не застрахован.
Врождённая катаракта у ребенка
Врождённая катаракта составляет более половины всех врождённых дефектов органа зрения. Катаракта у новорождённых обусловлена генетическими изменениями в структуре белков, необходимых для обеспечения прозрачности хрусталика. Причинами катаракты у детей до года могут быть сахарный диабет у матери, инфекционные заболевания матери в I триместре беременности, приём определённых лекарственных препаратов. Главное в этом случае – ранняя диагностика врождённой катаракты. Если локализация и размеры помутнения в хрусталике не препятствуют правильному развитию органа зрения, то такая катаракта не требует экстренного хирургического лечения.
Среди врождённых катаракт наиболее часто встречаются:
- КАПСУЛЯРНАЯ. Изолированное помутнение передней или задней сумки (капсулы) хрусталика. Степень снижения зрения зависит от размеров помутнения капсулы. Развитие капсулярной катаракты может быть вызвано заболеваниями матери во время беременности или внутриутробными воспалительными процессами.
- ПОЛЯРНАЯ. Поражение распространяется как на капсулу, так и на вещество хрусталика у переднего или заднего полюсов. В большинстве случаев встречается двусторонняя катаракта. Размеры и форма значительно варьируются, от чего зависит ее влияние на зрение.
- СЛОИСТАЯ (зонулярная). Самая часто встречающаяся форма врожденной катаракты. В подавляющем большинстве случаев двусторонняя. Располагается в центре, вокруг прозрачного (или слегка мутноватого) ядра. Зрение снижается всегда, чаще всего очень значительно, до 0,1 и ниже.
- ЯДЕРНАЯ. Развивается на обоих глазах, имеет выраженный семейно-наследственный характер, чаще всего снижается зрение до очень низкого уровня - 0,1 и ниже. В случаях, когда помутнение ограничивается эмбриональным ядром, зрение может снижаться незначительно или не падать вовсе.
- ПОЛНАЯ. Заболевание, как правило, двустороннее. Клиническая картина разнообразна и зависит от степени помутнения хрусталика. При полном развитии катаракты весь хрусталик мутный. Ребенок слеп, имеет только светоощущение. Может развиться еще до рождения или созреть в первые месяцы жизни. Полная катаракта сочетается с другими дефектами развития глаз (микрофтальмом, колобомой сосудистой оболочки, гипоплазией желтого пятна, нистагмом, косоглазием и т. д.). Полная катаракта иногда может иметь тенденцию к рассасыванию, и тогда в области зрачка остается пленка — пленчатая катаракта.
- ОСЛОЖНЕННАЯ. Причиной ее развития может быть галактоземия, диабет, вирусная краснуха и другие тяжелые заболевания. Часто сопровождается другими врожденными дефектами (пороки сердца, глухота).
Диагностика катаракты
Комбинированный биометрический прибор для получения данных человеческого глаза, необходимых для расчета имплантируемой интраокулярной линзы. При помощи этого прибора в течение одного сеанса измеряются длина оси глаза, радиусы кривизны роговицы, глубина передней камеры глаза и многое другое. Такое оборудование позволяет осуществить высокоточный подбор искусственного хрусталика всего за 1 минуту!
Лечение катаракты
Лечение при катаракте включает в себя как медикаментозную терапию, так и применение радикальных хирургических методов.
Медикаментозная терапия
Капли для глаз способствуют улучшению обменных процессов в хрусталике и тканях глаза, окружающих эту природную линзу зрительной системы человека, благодаря чему процесс развития катаракты может приостановиться. Однако важно понимать, что современная медицина не располагает препаратом, позволяющим решить проблему катаракты и обрести хорошее зрение без хирургического вмешательства.
Перед применением любых лекарственных препаратов обязательно проконсультируйтесь со специалистом-офтальмологом!
Помните: катаракту невозможно вылечить каплями!
Не стоит бездумно верить рекламе и тратить драгоценное время на поиски чудо-средства от катаракты. Это заболевание чревато опасными осложнениями, не откладывайте лечение! Обратитесь за консультацией к врачу!
Операция по удалению катаракты
Суть операции по удалению катаракты – замена помутневшего природного хрусталика человеческого глаза на интраокулярную линзу. Операция проводится без наркоза, занимает всего около 15 – 20 минут и переносится, как правило, достаточно легко. Местная капельная анестезия, применяемая в ходе вмешательства, исключает излишнюю нагрузку на сердечно-сосудистую систему и организм в целом, высокая безопасность процедуры позволяет оперировать пациентов любых возрастных групп. Реабилитационный период после операции по удалению катаракты краток и проходит с минимумом ограничений.
Современные искусственные хрусталики имеют желтый фильтр, защищающий сетчатку от вредного ультрафиолета. Как правило, в их конструкции есть асферический компонент, позволяющий получать качественное, четкое и контрастное изображение как в дневное, так и в вечернее время. В конструкции мультифокальных интраокулярных линз предусмотрено несколько оптических фокусов, позволяющих получать максимальную остроту зрения как на удаленных расстояниях, так и вблизи, что дает пациенту возможность полностью избавиться от очков.
Профилактика катаракты
К сожалению, от этого заболевания не застрахован никто, и можно условно сказать, что если бы люди жили до 120 – 150 лет, то катаракта была бы у всех.
Однако надо заметить, что катаракта не всегда является частью естественного процесса старения.
Факторами, провоцирующими развитие катаракты, могут стать эндокринные расстройства, нарушение обмена веществ, травмы глаз, пребывание в неблагоприятной экологической обстановке, длительный прием некоторых лекарственных препаратов, ряд общих заболеваний – и это еще не весь список. Профилактика катаракты может включать в себя соблюдение следующих пунктов:
- оберегайте глаза от вредного воздействия ультрафиолета, не пренебрегайте ношением солнцезащитных очков, особенно в ситуациях, когда глаза находятся под ударом прямого и отраженного солнечного излучения – от воды, снега и т. д.;
- включайте в меню продукты, богатые витаминами и микроэлементами, полезными для зрения;
- откажитесь от курения;
- контролируйте состояние своего организма, в том числе обязательно уделяя внимание профилактике эндокринных расстройств.
И главное правило: проходите ежегодный профилактический осмотр у офтальмолога. Современная высокоточная диагностическая аппаратура позволяет обнаружить развитие болезни уже на ранних стадиях – и максимально оперативно принять необходимые лечебные меры, не допуская развития опасных осложнений.
Читайте также:
- Какие выделяют виды месторождений кратко
- Что из нижеперечисленного входит в группу информирующих методических материалов в школе ответ
- Кто такие штрейкбрехеры кратко и понятно
- Какое значение имеет транспорт веществ для многоклеточных живых организмов кратко 6 класс биология
- План урока числа от 1 до 10

