Сообщение о вакцине от бешенства
Обновлено: 05.07.2024
Бешенство (рабическая болезнь, водобоязнь) – зоонозная вирусная природно-очаговая инфекционная болезнь с контактным механизмом передачи возбудителя. Заболевание протекает по типу энцефаломиелита, сопровождается дегенерацией нейронов головного и спинного мозга. Прогноз заболевания неблагоприятный, летальность составляет 100%. Первое упоминание о болезни, датированное 2300 годом до н.э., обнаружено в переписке древнегреческих врачей.
От бешенства, заразившись от собственной кошки, умер известный писатель Эдгар По. Основные резервуары вируса и источники инфекции – больные плотоядные дикие и домашние животные: лисицы (наиболее значимый резервуар), волки, енотовидные собаки, шакалы, собаки, кошки. Заражение человека происходит при укусе или попадании слюны бешеного животного на повреждённую кожу. От человека человеку вирус не передаётся.
Сведения о бешенстве содержатся во многих древних источниках: в греческих письменах, египетских свитках, в индийских Ведах. Знаменитый Корнелий Цельс назвал эту болезнь гидрофобией и, в качестве лечения, предлагал каутеризацию (метод прижигания раны раскалённым металлом).
Изучение инфекционной природы бешенства началось в 1804 году, когда немецкий учёный Г. Цинке выяснил, что бешенство может передаваться другому животному посредством впрыскивания под кожу или в кровь частиц слюны инфицированной особи. В 1879 году другой немецкий исследователь Ф.Х. Кругельштейн писал в своих заметках, что инфекционный агент локализуется в нервной ткани.
В 1887 году румынский бактериолог В. Бабеш выявил в нервных окончаниях головного мозга инфицированных животных необычные элементы, а в 1903 году итальянский патолог А. Негри дополнил находку В. Бабеша диагностическим комментарием, и официально с 1950 года найденные ими элементы стали называться тельцами Бабеша-Негри.
В 1903 году П. Ремпенже, сотрудник пастеровского института во Франции, доказал, что возбудитель бешенства не бактерия, как думали до того, а вирус (научное название Rabies lyssavirus или Rabies virus).
После открытия Луи Пастером в 1885 году метода предупреждения заболевания бешенством при помощи вакцины (антирабической) для борьбы с бешенством стали создаваться первые Пастеровские станции. Вакцина готовилась Пастером и его сотрудниками из ткани мозга животных, заражённых ослабленным фиксированным возбудителем бешенства. В дальнейшем, методика, предложенная Пастером, была применена во всем мире.
Приготовление антирабической вакцины
*Публикация подготовлена на основе материалов, предоставленных ФБУН Нижегородским научно-исследовательским институтом эпидемиологии и микробиологии им. академика И.Н.Блохиной Роспотребнадзора.
В работах Плутарха, Овидия, Вергилия мы находим подробное описание бешенства. Цельс, древнеримский врач, оставил обширный медицинский труд (100 г. до н.э.), в котором описал случаи бешенства у своих рабов. Впервые он указал на водобоязнь (гидрофобию). Им же были даны первые рекомендации по борьбе с этим недугом – очищение ран, промывка их уксусом или крепким вином, прижигание раны раскаленным железом. Другой древнеримский врач – Гален также советовал прижигать рану. Прижигание оставалось самым эффективным средством вплоть до открытия вакцины, сделанного Луи Пастером. Цельс, а также Донат, Диоскорид предполагали передачу бешенства через слюну больного животного. Их предположение было подтверждено наукой только в XIX веке. С древности считалось, что бешенство вызывается червяком, гнездящемся под языком. И у многих народов существовало правило – делать надрез под языком против бешенства.
В XVIII веке известный патологоанатом Моргани утверждал, что и многие здоровые собаки могут передавать болезнь. Считалось также, что бешенство может передаваться через воздух, зараженный дыханием больных животных и людей. Этим объясняется возникновение жестоких обычаев, например, удушение больных между двумя матрасами, которые потом сжигались.
Большую ясность в механизм передачи бешенства внесли в 1804 г. опыты Усенке. Он сумел заразить болезнью собак и кроликов, смазав ранки на их коже слюной бешеной собаки. Так был установлен источник заражения. Но что же дальше?
Для наших предков бешенство было реальным воплощением ужаса. Увы, и теперь заболевший обречен. Единственный шанс на спасение – прививка, сделанная сразу после укуса бешеным животным.
Открытие вакцины против бешенства – одно из величайших открытий медицины XIX века.
В истории медицины много парадоксов. Вот один из них. Луи Пастер (1822–95) – не медик, но ему принадлежит несколько открытий, которых хватило бы на целую плеяду великих врачей.
В лабораторных условиях было абсолютно точно доказано, что болезнь никогда самопроизвольно не возникает: возбудитель находится либо в слюне, либо в центральной нервной системе. Для культивирования вируса был выбран кролик. Ученый культивирует возбудитель в мозге кролика, перевивает болезнетворный материал от одного животного к другому, от умершего к живому. Наконец наступает самый ответственный этап – создание вакцины для предупреждения болезни.
Шли месяцы, годы напряженной работы. Л.Пастер, Э.Ру, Ш.Шамберлан сутками не выходили из лаборатории. И вакцина бала получена!
Но судьба распорядилась иначе. В неимоверных мучениях от бешенства продолжали погибать люди. К ученому обратились обезумевшие от горя матери детей, искусанных бешеными собаками и обреченных на гибель. Это были 9–летний Иосиф Мейстер и 14–летний Жан Батист Жюпиль (последнему на территории Института Пастера в Париже поставлен памятник, изображающий мальчика, храбро сражавшегося с бешеной собакой). Оба мальчика были спасены благодаря вакцинации, и это стало поистине выдающимся событием в истории медицины.
Л.Пастер с нетерпением ждал прибытия смолян. Истекал контрольный срок для введения вакцины. К тому же люди искусаны бешеным волком, не собакой. Подействует ли вакцина? Семнадцать человек остались в живых. Но смерть троих, ставшая результатом волокиты с отправкой больных, вызвала поток нападок на Л.Пастера. Началась клеветническая кампания. Ученый продолжал отстаивать свой метод. Из России прибыла еще одна группа из семи человек, укушенных бешеным волком, на этот раз из Орловской губернии. Пастер уже знал, что схема прививок таким больным должна быть иной. Ни один из прибывших орловцев не умер.
С историей Института Пастера неразрывно связана и судьба великого русского ученого И. Мечникова. Он занял место директора этого института после смерти Л. Пастера.
Но вернемся в 1888 г. Зная, что его метод должен стать достоянием медиков всего мира, Л.Пастер согласился на создание пастеровских станций в других странах, и прежде всего в России – в знак благодарности за доверие, оказанное ему во времена гонений и клеветы. Вторая причина – здесь жили многие его единомышленники и достойные преемники.
Самая первая за пределами Парижа станция прививок против бешенства была создана в Одессе. И.Мечников, уже тогда ученый с мировым именем, организовал ее и работал, отказавшись от жалованья. 11 июня 1886 г. врачи одесской станции начали делать прививки. На первую добровольно согласился 28–летний заместитель директора станции Я. Бардах.
Но России одной станции явно не хватало. И уже через месяц в Москве открылась пастеровская станция. В ее организации и работе участвовали видные российские ученые – Н. Унковский, С. Пучков, А. Гвоздев и др. Велика заслуга в создании этой станции и председателя Московского хирургического общества профессора Н. Склифосовского. Вскоре такие станции появились в Петербурге, Смоленске, Самаре, Иркутске, Киеве, Харькове, Тифлисе.
Французская медицинская академия сообщала в 1887 г., что из 18 пастеровских станций, организованных в разных странах Европы и Америки, шесть – российские.
К сожалению, сказать, что бешенство на земном шаре ликвидировано, нельзя и сегодня. Более того, интенсивность эпизоотии бешенства среди животных продолжает нарастать. Особенности эволюции бешенства в приплоде последних лет связаны, в частности, с появлением нового экологического фактора – гибридов волка с собаками, что не в последнюю очередь связано с увеличением числа брошенных, одичавших собак.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бешенство у человека: причины появления, симптомы, диагностика и способы лечения.
Определение
Бешенство – тяжелое вакциноконтролируемое вирусное заболевание нервной системы. Резервуаром для вируса бешенства служат дикие и бродячие животные, преимущественно хищники, некоторые виды грызунов, а также домашний скот.
Наибольшее число случаев заражения регистрируется в весенне-летний период. Стоит отметить, что у детей заболевание развивается быстрее, чем у взрослых.
Причины появления бешенства
Вирус Neuroiyctes rabid передается через биологические жидкости (как правило, через слюну) и попадает в организм преимущественно в результате укуса зараженного животного. Передача инфекции может произойти и в случае непосредственного контакта слюны инфицированного животного со слизистыми оболочками или свежими ранами на коже человека. Причем животное считается заразным уже за 3-7 дней до появления клинических симптомов.
Передача инфекции от человека человеку при укусе или со слюной теоретически возможна, но ни разу не подтверждалась.
Бешенство развивается далеко не в каждом случае: при укусе конечности риск развития заболевания составляет около 23%, а в случае повреждения шеи, лица и кистей рук доходит до 95%.
Проникая в организм человека, вирус распространяется по нервным волокнам, но может разноситься с током крови и лимфы. Он разрушает нервные клетки и на их месте оставляет специфические образования - тельца Бабеша-Негри. Спустя некоторое время вирус достигает спинного и головного мозга, где вызывает воспалительный процесс, характеризующийся тяжелой симптоматикой. Из-за перерождения клеток нервных волокон развиваются функциональные расстройства внутренних органов и систем.
Во внешней среде вирус очень быстро погибает под прямыми солнечными лучами и в течение десяти минут при нагревании до 60°С. Желудочный сок уничтожает его в течение 20 минут, спирт и другие средства дезинфекции – практически мгновенно. При низких температурах вирус может сохраняться в течение нескольких недель, однако при этом теряет вирулентность.
В большинстве случаев причиной болезни становится отсутствие у людей необходимых знаний, а также небрежное отношение к собственному здоровью. Человек часто не придает должного значения тому, что был укушен, относясь к ране как к обыкновенной царапине.
За медицинской помощью нужно обращаться не только после укуса, но даже после попадания слюны на кожу, целостность которой нарушена.
Классификация заболевания
В Международной классификации болезней 10-го пересмотра бешенство имеет код А82:
A82.0 - Лесное бешенство.
A82.1 - Городское бешенство.
A82.9 - Бешенство неуточненное.
Клинические формы бешенства:
- бульбарная;
- менингоэнцефалитическая;
- мозжечковая;
- паралитическая.
1-я стадия (от 24 часов до 3 дней) характеризуется болезненностью раны, гиперреактивностью и зудом кожи в месте укуса, отечностью тканей. У больного наблюдается субфебрильная температура (до 37,3оС), головная боль, слабость, может быть тошнота и рвота. Если рана на лице, то у человека развиваются обонятельные и зрительные галлюцинации. Психические отклонения проявляются депрессией, апатией, необъяснимой тревожностью, раздражительностью.
2-я стадия длится 2-4 дня, характеризуясь гипервозбуждением и гидрофобией (человек не может пить из-за спазма глотательной мускулатуры, а по мере прогрессирования болезни этот спазм возникает даже от звука льющейся воды). Урежается частота дыхания, появляются лицевые судороги в ответ на яркий свет, резкие звуки, ветер или сквозняк. Зрачки расширяются, взгляд фиксируется в одной точке. У больного учащается пульс, происходит обильное слюно- и потоотделение.
Развиваются психические нарушения: человек становится буйным, агрессивным и представляет угрозу себе и окружающим. Во время таких приступов больной страдает от преследующих его страшных галлюцинаций, а в промежутках между ними к нему может возвращаться сознание.
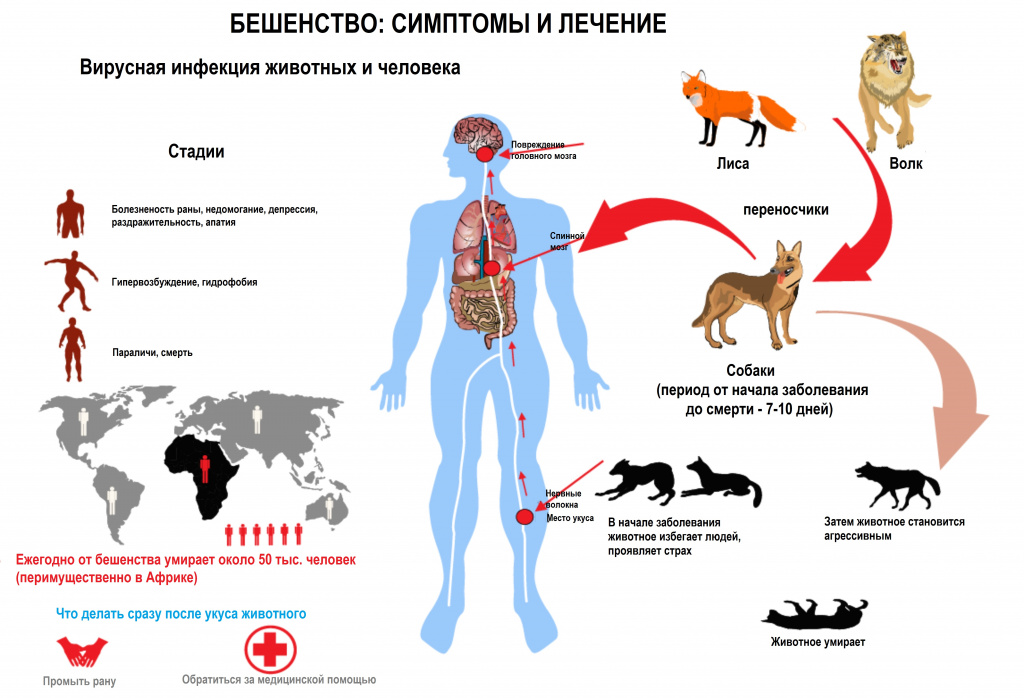
Диагностика бешенства
При обращении пациента к врачу после укуса агрессивного животного значение имеет осмотр раневой поверхности для определения предположительной длительности инкубационного периода. Затем врач отмечает наличие визуальных признаков заболевания – изменения поведения, размер зрачков и т.д.
Изменения в клиническом анализе крови у всех заболевших бешенством схожи - повышается уровень лимфоцитов, эозинофилы отсутствуют.
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Мазок-отпечаток, взятый с поверхности роговицы, указывает на наличие антител, вырабатываемых к попавшей в организм инфекции.
Кроме того, к основным диагностическим мероприятиям относится определение вирусных антигенов в биоптате кожи затылочной части по методу флуоресцирующих антител, а также ПЦР-тест спинномозговой жидкости.
Дополнительно может потребоваться биохимическое исследование крови:
Глюкоза – основной источник энергии для метаболических процессов в организме человека, является обязательным компонентом большинства внутриклеточных структур, участвует в синтезе нуклеиновых кислот (рибоза, дезоксирибоза), образует соединения с белками (гликопротеиды, протеогликаны) и липидами (гликолипиды).
Мочевина – конечный продукт расщепления белковых молекул, выводимый из организма почками. Определение уровня мочевины в сыворотке крови используют для оценки выделительной функции почек и контроля эффективности лечения пациентов с почечными заболеваниями.
Креатинин – продукт метаболизма мышечных клеток, удаляется из крови почками. Тест используют в качестве маркера функции почек для диагностики и мониторинга острых и хронических болезней почек, а также в скрининговых обследованиях.
Общий белок выступает показателем белкового обмена, отражающим содержание всех фракций белков в сыворотке крови. Тест используется в комплексных биохимических обследованиях пациентов при различных заболеваниях.
Определение уровня билирубина в сыворотке крови используют для выявления поражений печени различного происхождения, закупорки желчных путей, гемолитической анемии, желтухи новорожденных.
Определение уровня калия, натрия и хлора в сыворотке крови используется для скрининга электролитов и исследования кислотно-щелочного дисбаланса.
ЭЭГ — безопасный и безболезненный метод исследования функционального состояния головного мозга.
К каким врачам обращаться
Следует помнить о смертельной опасности вируса бешенства, поэтому к врачу нужно обращаться сразу после контакта с животным, представляющим даже потенциальную опасность. Оказание первой помощи пострадавшему входит в обязанности врача-хирурга или травматолога, работающего в центре антирабической помощи или в травматологическом пункте. Больной получает инъекцию в день обращения.
Затем может потребоваться помощь врача-терапевта для определения необходимого объема диагностических и лечебных мероприятий, консультация невролога, психоневролога - при поражениях ЦНС.
Лечение бешенства
Единственный способ предотвратить бешенство и смерть зараженного им человека – своевременная (во время инкубационного периода) вакцинация с использованием сухой антирабической вакцины и антирабического иммуноглобулина. Место укуса обкалывают раствором антирабического иммуноглобулина (RIG) в дозе 20 МЕ/кг массы тела.
Схема антирабической вакцинации после контакта с животным – 0-й день (день обращения) – 3-й день – 7-й день – 14-й день – 30-й день – 90-й день. Если животное известно и не погибло от бешенства через 10 дней после нанесения укусов, курс вакцинации можно прекратить.
Она состоит в тщательном промывании раны проточной водой и мыльным раствором, обработке краев раны йодом или спиртом. Повязку, как правило, не накладывают.
При прохождении курса вакцинации от бешенства пациентам запрещено употреблять спиртные напитки, не рекомендуются чрезмерные физические нагрузки, нахождение в бане и сауне, переохлаждение.
Если больной получает параллельно лечение иммунодепрессантами или кортикостероидами, необходимо регулярно осуществлять контроль уровня антител к вирусу. Если они продуцируются в недостаточном количестве, то необходима дополнительная терапия.
При выполнении всех перечисленных мер вероятность развития заболевания удается свести практически к нулю.
После появления клинических симптомов заболевания эффективное лечение становится невозможным, усилия медиков направлены лишь на уменьшение страданий пациента. Ему назначают противосудорожные и снотворные препараты, помещают в затемненную палату с хорошей шумоизоляцией, вводят обезболивающие средства (опиоидные анальгетики) и транквилизаторы. Продлить жизнь помогает искусственная вентиляция легких. Однако на текущем уровне развития медицины после появления клинической симптоматики летальный исход наступает во всех случаях.
Показания для экстренной госпитализации:
- множественные рваные раны, укусы лица, шеи, кистей и пальцев рук;
- инфицирование полученных ран;
- отягощенный терапевтический, аллергологический, неврологический или психоневрологический анамнез;
- беременность.
От появления симптомов заболевания до момента смерти больного проходит от 3 дней до 7 дней. Иногда бешенство отличается быстрым прогрессированием и стертой клинической картиной. При этом пострадавший может скончаться в первые сутки после манифестации первых симптомов.
Профилактика бешенства
Бешенство – заболевание, предупреждаемое с помощью вакцин. Профилактическая вакцинация рекомендована лицам, имеющим профессиональные риски, например, дрессировщикам, охотникам, ветеринарам. Противопоказания для введения вакцины от бешенства отсутствуют. Инъекции вводят и женщинам, вынашивающим ребенка, и больным с острыми патологиями. Первые антитела к вирусу начинают вырабатываться через 14 дней после вакцинации, их максимальная концентрация достигается через месяц. Иммунитет от бешенства сохраняется на период до 1 года.
В случаях, когда существует риск краткого инкубационного периода, больному вводят антирабический иммуноглобулин.
Побочные эффекты после вакцинации несущественные по сравнению с возможным заболеванием. В некоторых случаях проявляются аллергические реакции, место инъекции может отекать, уплотняться или болеть.
Вакцину не вводят в следующих случаях:
- если ранение было нанесено птицей (не хищником!);
- если в результате укуса не была повреждена кожа (через плотную ткань);
- если был контакт с человеком, зараженным бешенством;
- если был укус животного, но животное не погибло спустя 10 дней после контакта (инкубационный период у теплокровных животных составляет до 10 дней, после чего животное погибает в случае заражения бешенством).
- Полный медицинский справочник / Пер. с англ. Е. Махияновой и И. Древаль. - М.: АСТ, Астрель, 2006. - 1104 с.
- Клинические рекомендации. Бешенство (гидрофобия) у взрослых. Минздрав РФ, 2019, с. 44.
- Литвиненко Ю.В. Бешенство. Актуальные вопросы / Ю.В. Литвиненко. — Текст: непосредственный // Молодой ученый. — 2016. — № 22 (126). — С. 104-111 .
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.

БЕШЕНСТВО В ИСТОРИИ ЧЕЛОВЕЧЕСТВА. ИСТОРИЯ СОЗДАНИЯ ПЕРВОЙ ВАКЦИНЫ
Текст работы размещён без изображений и формул.
Полная версия работы доступна во вкладке "Файлы работы" в формате PDF
Бешенство известно человечеству с древнейших времён. В доступных источниках литературы мы нашли следующие исторические данные о болезни.
В I веке до н.э. Корнелий Цельс дал болезни название, сохранившееся до наших дней, - гидрофобия, и предложил в целях лечения проводить каутеризацию (прижигание места укуса раскалённым железом).
В 1804 г. немецкий врач Г. Цинке доказал, что бешенство можно переносить от одного животного к другому путём введения в кровь или под кожу слюны бешенного животного.
В 1887 году Бабеш обнаружил в протоплазме нейронов головного мозга бешеных животных особые включения. А Негри в 1903 году придал им диагностическое значение, и с 1950 года их стали называть тельцами Бабеша – Негри; они являются конгломератами скоплений вирусной и внутриклеточной материи [1].
Разработка вакцины против бешенства стала триумфом науки и сделала Луи Пастера (Pasteur L., 1822-1895) всемирно известным человеком. Ещё при жизни ему поставили памятник в Париже. Существует легенда, что в детстве будущий ученый увидел человека, укушенного бешеным волком. Маленького мальчика очень потрясла страшная картина прижигания места укуса раскаленным железом [2].
Но когда Пастер все-таки создал вакцину, он долго не решался проверить эффективность антирабической вакцины на людях. Первые испытания антирабической вакцины на человеке произошли неожиданно: 4 июля 1885 года в лабораторию Пастера был доставлен 9-летний Жозеф Мейстер с множественными укусами бешеной собаки. Мальчик был обречён и поэтому учёный решился применить своё изобретение. Более того, после вакцинации Пастер ввёл пациенту ещё более вирулентный вирус, чем вирус бешенства уличных собак. По мнению учёного, такой приём давал возможность проверить иммунитет, вызванный вакцинацией, либо существенно ускорить смертельную агонию (если бешенство бы не удалось предотвратить). Мальчик не заболел [3].
С этого момента слава Пастера пошла по всему миру. В разных странах начали открываться пастеровские станции, где делали прививки от бешенства, сибирской язвы и куриной холеры. Об успешном начале вакцинации людей Пастер доложил на заседании Французской академии наук и Академии медицинских наук 27 октября 1885 года. Председательствующий на заседании физиолог А. Вюльпиан тут же поставил вопрос о немедленной организации сети станций для лечения бешенства с тем, чтобы каждый человек мог воспользоваться открытием Пастера.
Первоначально Пастер был убеждён в необходимости централизовать антирабическую деятельность в едином международном центре. Поэтому в его институт во Франции стали приезжать больные из разных стран мира, в том числе и из России. Первая половина 1886 года стала самой тяжёлой для Пастера, поскольку смертность пациентов, прибывших в Париж из российских губерний, была удручающей и доходила до 82%, несмотря на интенсивный курс вакцинотерапии. Ближайшие соратники и ученики Пастера (Э. Ру, Ш. Шамберлан, Л. Пердри) прекратили своё участие в прививочной деятельности, считая, что вакцина против бешенства ещё недостаточно изучена [3].
Отсутствие у Пастера врачебного образования делало его при малейших неудачах объектом безжалостной критики. Кроме того, вакцина против бешенства Пастера входила в противоречие с общепринятыми в медицине идеями: врачам было непонятно, как вакцина, введённая уже после заражения, могла оказывать эффект.
Большую поддержку (нравственную и научную) Пастеру оказал в этот период молодой русский врач, командированный в Париж Обществом русских врачей, Николай Фёдорович Гамалея. Он добровольно подверг себя интенсивному курсу прививок против бешенства, тем самым подтвердив безопасность вакцины для человека.
Пастер увидел, что нельзя обойтись одним на вес мир пастеровским институтом, поэтому он согласился на открытие пастеровских станций в других странах и прежде всего способствовал учреждению Одесской (открыта в мае 1886 г.)
Как и любое новое биологическое средство, прививки против бешенства не были лишены некоторых недостатков и Пастеру самому пришлось столкнуться с поствакцинальными осложнениями. Пастер первым указал на ведущую роль самого организма человека (а не вакцины) в поствакцинальном осложнении, а также выделил ряд дополнительных неспецифических раздражителей: употребление алкоголя на фоне вакцинации, переутомление, инфекционные заболевания и др.
В 1903 г. сотрудник института Пастера в Париже П. Ремленже установил, что возбудителем бешенства является не бактерия, а фильтрующийся вирус, обладающий свойством облигатного паразита.
По Плутарху, бешенство и лепра появились в Италии за 100 лет до христианского летоисчисления.
К началу XX века в ряде стран Европы (Англия, скандинавские страны, Швейцария) бешенство не регистрировалось, что было результатом успешных профилактических мероприятий. Однако в период двух мировых войн и после них заболеваемость этой инфекцией вновь повсеместно выросла [4].
Библиографический список
Груздев, К. Н. Бешенство животных [Текст]: практическое руководство / К. Н. Груздев, В. В. Недосеков – М.: Аквариум ЛТД, 2001. – 303с.
Читайте также:

