Сообщение на тему анемия
Обновлено: 28.06.2024
Что такое анемия?
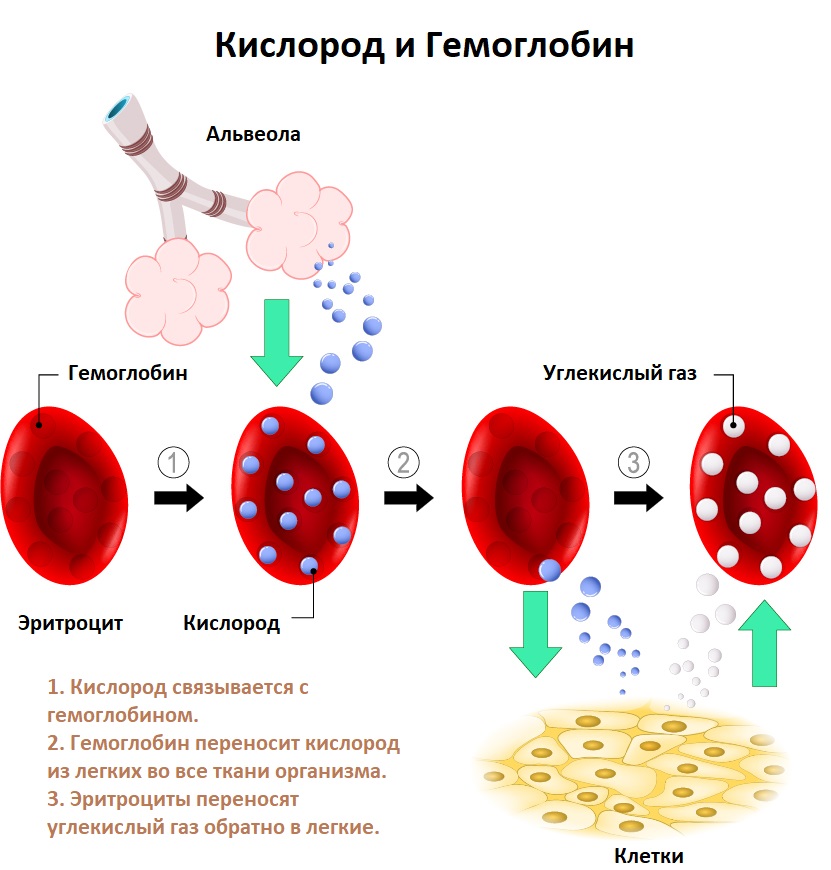
В эритроцитах (красных кровяных тельцах) содержится сложный белок – гемоглобин , который синтезируется костным мозгом при помощи железа. Главная его функция - разносить кислород по организму: после доставки кислорода к тканям гемоглобин забирает углекислый газ и доставляет его в легкие.
Анемия (или малокровие) – это состояние, при котором происходит снижение количества гемоглобина иногда со снижением количества эритроцитов. Из-за этого ухудшается передача кислорода в ткани и возникает гипоксия, т.е. кислородное голодание тканей.
Причины возникновения и виды анемии
Анемия может быть как самостоятельным заболеванием, так и симптомом или проявлением осложнения другой болезни или синдрома. Среди основных причин возникновения малокровия выделяются следующие:
Разные формы заболевания отличаются симптомами и осложнениями. Без адекватного лечения анемия может осложниться патологией сердечно-сосудистой системы, преждевременными родами или даже летальным исходом.
В чем опасность длительно существующей анемии?
Как мы уже сказали выше, анемия приводит к гипоксии – кислородному голоданию тканей. Поэтому даже при легком течении длительно существующая анемия способна нанести серьезный вред здоровью. Длительная гипоксия приводит к нарушению обмена веществ, накоплению токсических продуктов метаболизма, избыточной нагрузке на органы жизнеобеспечения – сердце, легкие, печень, почки, головной мозг. На фоне хронической анемии любое острое заболевание – ангина, вирусная инфекция и т.д. – протекают значительно тяжелее и сложнее поддаются лечению.
Симптомы анемии
Для каждого вида малокровия характерны свои проявления, но все же можно выделить ряд общих признаков анемий:
Для железодефицитной анемии характерно извращение вкуса (пристрастие к мелу, извести, углю, земле, зубному порошку, льду). Гемолитическая анемия может проявляться желтушностью кожных покровов и склер, увеличением печени и селезенки, темным цветом мочи и кала.
Как мы видим, проявления анемии могут быть абсолютно разнообразными. Поэтому при ухудшении самочувствия и при появлении описанных выше или любых других симптомов рекомендуем сразу же обратиться к врачу.
Как диагностировать анемию?
При подозрении на тот или иной вид анемии доктор обязательно назначит вам анализы крови: общий и биохимический. Изменения показателей (гемоглобина, железа, эритроцитов, СОЭ, витамина В12 и т.д.) не только ответят на вопрос: есть ли анемия, но и помогут доктору выбрать подходящий путь лечения.
В некоторых случаях одних лабораторных исследований крови недостаточно, поэтому пациенту назначается миелограмма – исследование костного мозга. Миелограмма помогает провести дифференциальную диагностику заболеваний крови.
Также доктор обязательно посоветует провести анализ кала на скрытую кровь, кал на яйца глистов и простейшие, капрограмму, и при необходимости кал на кальпротектин (специфический маркер воспаления кишечника).
Для исключения острой и хронической кровопотери проводится фиброгастродуоденоскопия (ФГДС), колоноскопия, при невозможности проведения данных процедур назначается ирригоскопия. Также показаны консультация проктолога, УЗИ органов брюшной полости и почек. Женщинам рекомендована консультация гинеколога.
На начальных этапах лечением малокровия занимается врач-терапевт. Затем при необходимости пациент может быть направлен к гематологу – специалисту, который занимается профилактикой, диагностикой и лечением крови и органов кроветворения.
Лечение анемии

Существует огромное количество разновидностей анемий. И все они лечатся по-разному. Именно поэтому при лечении недуга так важно учитывать причину, вызвавшую ее. При кровотечениях – это, прежде всего, борьба с кровотечением; при воспалительных заболеваниях - антибиотики, гормоны; при хронической почечной недостаточности – гемодиализ; при железодефицитной анемии - препараты железа, иногда даже переливание крови; при В12-дефицитной анемии - инъекции витамина В12; при недостатке витамина В9 (фолиевой кислоты) - препараты фолиевой кислоты.
Лечение любой анемии может назначать только квалифицированный доктор после тщательного обследования! Иначе все попытки самостоятельного повышения гемоглобина будут малоэффективны, напрасны или даже опасны.
Можно ли лечить анемию народными средствами?
Для лечения анемии, в первую очередь, необходимо обратиться к специалистам и получить курс медикаментозной терапии. Народные средства же можно использовать в качестве вспомогательных при прохождении основного курса лечения, назначенного доктором.
Например, в плодах шиповника содержится огромное количество витаминов и других полезных веществ - железо, медь, магний. Отвары и настои шиповника полезны при железодефицитной анемии. Также эффективным вспомогательным средством при анемии является чеснок, и если вы из-за запаха не хотите его есть, то можно принимать чесночный настой.
Народные средства не могут являться основной терапией анемии! При подозрении на заболевание обязательно обратитесь к врачу!
Питание при анемии
Обратите пристальное внимание на продукты своего повседневного рациона. Достаточно ли в них железа? Для того, чтобы в организме не произошел дефицит этого важного элемента, необходимо употреблять в пищу продукты, насыщенные железом. Железом богаты как продукты животного происхождения, так и растительного. Железо животного происхождения содержится в мясе, субпродуктах, птице и рыбе. При том, чем темнее мясо, тем больше в нем железа. Этот тип усваивается наиболее эффективно (от 15 до 30%). Из продуктов растительного происхождения наиболее богаты железом бобовые, шпинат, яблоки, злаковые, орехи, сухофрукты. Железо из растительных продуктов усваивается организмом менее эффективно. Для улучшения усвоения железа из продуктов растительного происхождения их следует принимать с продуктами богатыми витаминами С (цитрусовые, зелень, томаты, сладкий перец, шиповник, капуста). Также хорошо сочетается с железом фолиевая кислота. Ее можно обнаружить в зерновом хлебе, кукурузе, авокадо, рисе, овсяной, ячневой, и перловой крупах.

Не рекомендуется одновременно употреблять продукты, богатые железом и кальцием (например, гречку с молоком), так как эти два элемента затрудняют усвоение друг друга. Помимо этого, не рекомендуется запивать чаем и кофе пищу, богатую железом. Танин, содержащийся в напитках, не позволяет железу усваиваться.
Стараясь повысить уровень железа с помощью пищи, не переусердствуйте! Большое количество богатой железом пищи может привести к его повышению, а это чревато новыми проблемами.
При наличии признаков хронического кровотечения и воспаления, а также любых симптомов анемии срочно обращайтесь к доктору! Врач-терапевт назначит необходимое обследование и по его результатам адекватное лечение, которое поможет в максимально короткий срок вернуться к здоровой, полноценной жизни!
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.
Содержание статьи:
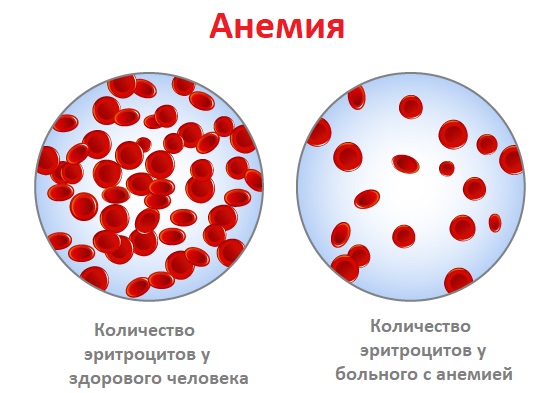
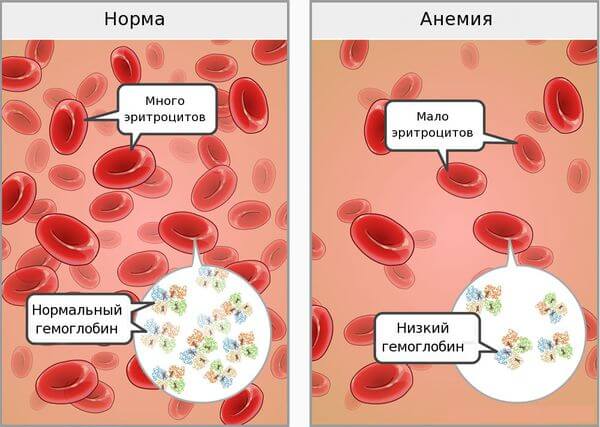
Анемия (малокровие) – патология, для которой свойственно снижение уровня гемоглобина в крови, количества эритроцитов (красных кровяных телец), изменение их формы. Пониженный гемоглобин – обязательный признак анемии, изменение числа эритроцитов и их деформация присутствуют не всегда.
Анемия – распространенное заболевание. Ему подвержены более четверти всего населения мира – 27,9 % или 1,9 млрд человек. Ежегодный темп прироста анемий составляет 6,6 %. Чаще всего патология встречается у детей дошкольного возраста (47,4 % от всех случаев), женщин, особенно во время беременности, реже – у мужчин (12,7 %). В России анемия ежегодно диагностируется у более чем 1,5 млн пациентов.
Причины возникновения патологии
Железодефицитная анемия (ЖДА), самая частая форма малокровия, обусловлена тремя факторами: недостаток поступления железа, его усиленная потеря, высокая потребность в этом микроэлементе, не восполняемая в достаточной мере.
Одна из причин недостатка поступления железа – неполноценное питание (недоедание, однообразное меню с малым количеством белка и красного мяса, вегетарианство, искусственное вскармливание). Кроме того, поступлению необходимого объема микроэлемента препятствует нарушение его усвояемости. Это происходит из-за различных патологий, мешающих ионизации железа в желудке (гастрит с атрофией слизистой, резекция желудка, гипо- и авитаминоз витамина C), и затрудняющих его всасывание в кишечнике (дуоденит, энтерит, колит).
Потерю железа сверх нормы провоцируют кровотечения – из носа, десен, желудочно-кишечные, геморроидальные, маточные, почечные, геморрагические диатезы, частое донорство.
Гиперпотребность в железе вызывают физиологические и патологические состояния. К физиологическим относятся интенсивный рост и половое созревание, беременность и кормление грудью, профессиональные тренировки, тяжелые физические нагрузки. К патологическим – глистные инвазии.
Дефицит железа бывает связан с некоторыми инфекционными болезнями, также нехватка этого элемента фиксируется у детей, рожденных матерями с анемией.
Группы риска
Исходя из причин, можно выделить категории людей, подверженных развитию малокровия:
- пациенты с пищевыми расстройствами, вегетарианцы, соблюдающие строгую диету;
- беременные и кормящие матери, женщины с обильными менструациями;
- дети и подростки, особенно не получающие полноценного питания;
- люди пожилого возраста;
- профессиональные спортсмены;
- доноры крови;
- люди с различными хроническими патологиями.
Патогенез болезни
Ведущее звено патогенеза ЖДА – нарушение синтеза гемоглобина вследствие снижения запасов железа, которое крайне необходимо для нормальной жизнедеятельности организма. Железо присутствует в составе гемоглобина и миоглобина, отвечает за транспортировку кислорода, различные биохимические процессы.
Железо всасывается в кровь из желудочно-кишечного тракта (ЖКТ), соединяется с трансферрином и либо накапливается в печени в составе белка ферритина, либо направляется в красный костный мозг, где с его участием идет синтез гемоглобина. Некоторая часть микроэлемента в составе трансферрина принимает участие в окислительно-восстановительных реакциях в тканях.
Нарушения на любом из описанных этапов затрудняют или делают невозможным процессы всасывания железа, его соединения с трансферрином, способствуют возникновению анемии. Всасыванию микроэлемента препятствуют заболевания ЖКТ, отсутствие части желудка или кишечника, гиповитаминоз витамина C, целиакия. При затруднении связывания железа с трансферрином оно не попадает в органы-депо (печень, селезенка) и красный костный мозг, как результат – нарушается синтез гемоглобина. Нехватка железа, требующегося для биохимических реакций, приводит к дестабилизации выработки некоторых гормонов, уменьшению адаптационных возможностей организма, снижению иммунитета Источник:
Седунова Е.Г. Структура заболеваемости анемиями различного генеза / Е.Г. Седунова, И.Р. Балданова // Вестник Бурятского университета. - 2010. - № 12. - С. 151-153 .
Симптомы анемии
Симптоматика любых анемий в первую очередь обусловлена кислородным голоданием тканей. Поэтому независимо от причин малокровия, признаки разных видов анемии будут схожими, а их интенсивность – варьироваться в зависимости от степени тяжести болезни.
Общие признаки:
- слабость, сонливость;
- головокружение, шум в ушах, мушки перед глазами;
- увеличение частоты сердечных сокращений, одышка;
- сухая и бледная кожа, иногда с желтоватым оттенком;
- голубоватый цвет склер;
- ломкие и слоящиеся ногти, их деформация – ногти становятся плоскими или вогнутыми, на них появляются поперечные борозды;
- тусклые, секущиеся, выпадающие больше нормы волосы;
- жжение языка, заеды – мелкие трещины в углах рта, небольшие изъязвления в ротовой полости, затруднения глотания;
- извращенные вкусовые и обонятельные пристрастия;
- потеря аппетита.
Зачастую начальные симптомы заболевания при легкой стадии анемии пациенты списывают на усталость, недосып, тяжелый рабочий график. Человека должны насторожить такие признаки как слабость при незначительной нагрузке, чувство разбитости, сонливость даже после полноценного ночного сна. В этом случае следует сдать общий анализ крови, чтобы не пропустить начало заболевания.
При острых и тяжелых анемиях возможно резкое ухудшение самочувствия – тошнота, рвота, обмороки, вплоть до гипоксической комы.
Классификация
Разновидности анемии в зависимости от причины:
- Железодефицитная – диагностируется в 90 % всех случаев. В анализе крови наблюдается снижение числа эритроцитов. Транспортировка кислорода из легких затрудняется, развивается кислородное голодание органов и тканей.
- Пернициозная анемия – возникает в результате нехватки витамина B12, обычно в результате наличия воспалительного очага или хронического заболевания кишечника.
- Фолиеводефицитная – следствие нехватки в организме фолиевой кислоты. Часто наблюдается у беременных женщин, недоношенных детей, при алкоголизме, длительном приеме противосудорожных средств.
- Гемолитическая анемия характеризуется разрушением эритроцитов и снижением срока их жизни. В анализе крови число эритроцитов может превышать норму – так организм компенсирует невозможность красных кровяных телец выполнять возложенную на них функцию.
- Постгеморрагическая – результат острой или хронической кровопотери.
- Апластическая анемия – недостаток выработки эритроцитов костным мозгом. Может быть результатом длительного приема цитостатиков, радиоактивного облучения при терапии онкологических заболеваний.
- Серповидноклеточная – изменение нормальной формы эритроцитов, которые принимают очертания полумесяца. Эритроциты перестают выполнять свои функции и могут закупоривать мелкие кровеносные сосуды, что чревато дополнительными осложнениями. Заболевание имеет генетическую предрасположенность, распространено на африканском континенте.
- Сидеробластная анемия – приобретенная или наследственная патология, характеризующаяся гипохромией эритроцитов при высоком содержании железа в сыворотке крови и его отложении в тканях Источник:
Полуэктова О.Ю. Важнейшие анемии в общей врачебной практике. Гипорегенеративные анемии / О.Ю. Полуэктова [и др.] // Земский врач. - 2011. - № 4 (8). - С. 9-13. .
По качественным и количественным показателям:
- микроцитарная гипохромная – размер эритроцитов меньше нормы, они не могут транспортировать нужное количество гемоглобина;
- макроцитарная гиперхромная – крупные эритроциты транспортируют достаточное количество гемоглобина, но цикл их жизни короче обычного;
- нормоцитарная нормохромная – эритроциты обычной формы и размера, но их количество в крови снижено.
В этой классификации применяется величина цветового показателя крови (ЦП), норма которого равна 0,86-1,1. При нормохромной анемии ЦП остается в допустимых пределах, при гипохромной – опускается ниже 0,86, при гиперхромной – поднимается выше 1,1.
По течению (для геморрагических анемий):
- Острая – результат массивной кровопотери при травмах кровотечениях. Требует экстренной медицинской помощи, иногда – переливания донорской крови.
- Хроническая – возникает вследствие незначительных повторяющихся кровопотерь (при патологиях ЖКТ, доброкачественных и злокачественных опухолях, циррозе печени, геморрое).
Стадии анемии
ЖДА развивается, последовательно проходя три этапа:
- Прелатентный дефицит железа. Симптоматика отсутствует, показатели общего анализа крови в норме. Снижаются запасы железа в печени и костном мозге, уровень ферритина.
- Латентный (скрытый) дефицит железа. Запасы железа истощаются, уровень гемоглобина пока еще в норме. Возникают первые, слабо выраженные симптомы заболевания, – слабость, утомляемость, бледность и сухость кожи, одышка при физической нагрузке. В анализах крови количество гемоглобина и эритроцитов в норме, снижается ферритин, сывороточное железо, повышается общая железосвязывающая способность сыворотки крови.
- Непосредственно железодефицитная анемия. Присутствуют характерные симптомы и изменения в анализах крови. Уровень гемоглобина и эритроцитов, ферритина, сывороточного железа снижается, изменяется размер и форма эритроцитов.
Для ЖДА выделяют три степени тяжести, каждой из которых соответствует определенный уровень гемоглобина. В норме показатель составляет от 110 до 130 г/л, нижняя граница допустима для детей и беременных женщин, верхняя – для мужчин.
Диагностические мероприятия
Основа диагностики анемии – общий (ОАК) и биохимический анализ крови.
ОАК позволяет оценить уровень гемоглобина и эритроцитов, средний объем эритроцитов, среднее содержание и концентрацию гемоглобина в эритроцитах, ЦП, скорость оседания эритроцитов, лейкоцитарную формулу Источник:
Байрамалибейли И.Э. Алгоритм диагностики анемий / И.Э. Байрамалибейли [и др.] // Вестник Российского университета дружбы народов. Серия: Медицина. - 2006. - № 1 (33). - С. 12-20. .
По биохимическому анализу оцениваются уровень сывороточного железа и ферритина, увеличение общей железосвязывающей способности сыворотки, коэффициент насыщения трансферрина железом.
Дополнительно к анализам показаны фиброгастроскопия, колоноскопия, ЭКГ, УЗИ сердца для выявления причины, вызвавшей ЖДА, и контроля за состоянием пациента в целом. Больному также могут потребоваться консультации врачей различной специализации либо гематолога, если не удастся выявить причину анемии Источник:
Мещерякова Л.М., Левина А.А., Цыбульская М.М., Соколова Т.В. Лабораторные возможности дифференциальной диагностики анемий. Онкогематология, 2015. с. 46-50 .
Лечение анемии
Важный этап в лечении – устранение факторов, вызывающих недостаток железа. Одновременно больному назначается терапия для нормализации уровня этого микроэлемента. Диета – важная составляющая процесса лечения, но она является вспомогательным элементом, вылечить анемию без применения лекарств невозможно.
В основе лечения – препараты железа. Предпочтение отдается пероральному приему лекарств, инъекционно они вводятся только при тяжелом течении анемии, необходимости быстрого восстановления уровня железа, непереносимости или неэффективности пероральных препаратов, заболеваниях органов пищеварения, препятствующих всасыванию лекарственных средств.
Помимо препаратов железа рекомендованы витамины (B12, C), фолиевая кислота.
Для лечения отдельных видов анемий применяются специальные методы. При постгеморрагической анемии требуется восполнение объема циркулирующей крови, в том числе с помощью гемотрансфузий. При апластической анемии показаны гемотрансфузии, гормональная терапия и другие мероприятия, вплоть до трансплантации костного мозга.
Лечение железодефицитной анемии продолжается от 3 до 6 месяцев. Его нельзя прекращать сразу после восстановления уровня гемоглобина, в организме должен сформироваться запас железа.
Осложнения болезни
Последствия анемии возникают при ее долгом течении и отсутствии терапии. Дефицит железа в организме вызывает ослабление иммунитета, уменьшается сопротивляемость простудным, вирусным, бактериальным заболеваниям. Возможны осложнения со стороны нервной системы, нарушения функций печени, сбои менструального цикла. Из-за постоянной гипоксии возникают нарушения функций сердечно-сосудистой системы – дистрофия миокарда, застойные явления, развивается сердечно-сосудистая недостаточность. Наиболее тяжелым осложнением анемии является гипоксическая кома.
Прогноз и профилактика анемии
При своевременной диагностике и адекватной терапии прогноз благоприятный. Как правило заболевание лечится амбулаторно, госпитализация пациента не требуется.
Для профилактики ЖДА необходимо полноценное питание с достаточным поступлением белка, ежегодная сдача общего анализа крови, контроль за состоянием здоровья в целом и устранение заболеваний, которые могут стать источником пусть даже небольшой хронической кровопотери. Люди из групп риска по назначению врача могут ежегодно принимать курс препаратов железа, однако делать это самостоятельно недопустимо, так как бесконтрольный прием этих лекарств может вызвать тяжелые побочные эффекты.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Анемии: причины появления, симптомы, диагностика и способы лечения.
Определение
Анемия – это уменьшение содержания гемоглобина и/или снижение количества эритроцитов в единице объема крови, приводящее к снижению снабжения тканей кислородом.
Анемия встречается при ряде заболеваний (язвы и полипы желудочно-кишечного тракта, хроническая болезнь почек, онкологические, инфекционные заболевания, глистные инвазии и др). Чем ниже уровень гемоглобина, тем тяжелее протекает анемия.
Причины появления анемии
Анемия может возникнуть в результате нарушения образования эритроцитов, повышенного их разрушения или потери эритроцитов с кровью.
Статистика утверждает, что самой распространенной является анемия, возникшая после кровопотери (острой или хронической). Острой считается кровопотеря с объемом крови более 500-700 мл (у взрослых), которая происходит в течение короткого промежутка времени. Потеря крови может быть видимой (кровотечение из ран, кровавая рвота, маточное, носовое кровотечения) и первоначально скрытой (кровотечения в кишечник, в полость живота и/или плевры, большие гематомы).
Хронические кровопотери развиваются в результате незначительных, но длительных потерь крови (обильные и длительные менструации, язва желудка, рак, геморрой, проведение процедур гемодиализа и др.). С течением времени незначительные кровопотери приводят к истощению запасов железа в организме, когда количество теряемого организмом железа превышает его поступление с пищей. В результате дефицита железа нарушается синтез гемоглобина.
Дефицит железа может возникнуть из-за снижения всасывания железа в результате различных заболеваний двенадцатиперстной кишки и начальных отделов тонкой кишки (энтеритов, опухолей, состояний после оперативных вмешательств на данном участке кишечника). Состояния, приводящие к снижению уровня белков крови, являющихся переносчиками железа (нефротический синдром, нарушение белково-синтетической функции печени, синдром нарушенного всасывания, алиментарная недостаточность), также могут привести к его снижению и, как следствие, к анемии.
Железодефицитные анемии, связанные с исходно недостаточным уровнем железа (недостаток железа у матери в период беременности), наблюдаются у новорожденных и детей младшего возраста.
Анемии вследствие нарушенного кроветворения возникают:
- при недостаточном поступлении в организм или нарушении всасывания в желудочно-кишечном тракте компонентов, необходимых для образования эритроцитов (витамина В6, витамина В12, фолиевой кислоты и др.);
- поражении клеток костного мозга - предшественников эритроцитов токсическими веществами, ионизирующей радиацией;
- образовании вторичных очагов опухолевых клеток в костном мозге (метастазировании);
- нарушении синтеза небелковой части гемоглобина (гема) и накоплении его токсичных продуктов;
- нарушении регуляции образования эритроцитов (уменьшении продукции гормона, стимулирующего рост и размножение эритроцитов (эритропоэтин) или воздействии ингибиторов).
Развитие наследственных гемолитических анемий связано с генетическими дефектами (нарушением активности ферментов эритроцитов, нарушением структуры или синтеза гемоглобина, дефектами мембран эритроцитов).
Приобретенные гемолитические анемии могут быть обусловлены разрушением эритроцитов в результате воздействия на них антител, механических повреждений оболочки эритроцитов, химических повреждений эритроцитов, недостатка витаминов, разрушения эритроцитов паразитами.
Классификация анемий
1. Анемии, связанные с кровопотерей:
- анемии, связанные с нарушением образования гемоглобина;
- анемии, связанные с нарушением синтеза ДНК и РНК;
- анемии, связанные с нарушением процессов деления эритроцитов;
- анемии, связанные с угнетением пролиферации (размножения) клеток костного мозга.
- наследственные гемолитические анемии;
- приобретенные гемолитические анемии.
Существуют общие (неспецифические) проявления анемии и признаки, которые специфичны для определенного вида анемий.
Отсутствие этих признаков не исключает наличие анемии, поскольку при легкой и среднетяжелой форме заболевания, а также его медленном развитии клиническая картина может быть смазанной.
Клинические проявления недостатка железа в организме: сухость кожи, нарушение целостности эпидермиса, ломкость ногтей, волос, изъязвления и трещины в углах рта, мышечная слабость. Может наблюдаться чувство жжения языка, извращение вкуса в виде неукротимого желания есть мел, зубную пасту, землю, сырую крупу, сырое мясо, а также пристрастие к некоторым запахам (ацетона, бензина).
Дефицит витамина В12 также может проявляться поражением желудочно-кишечного тракта (атрофическим гастритом) и неврологической симптоматикой (парестезиями, нарушением чувствительности, онемением конечностей). При крайне тяжелом течении заболевания наблюдаются психические нарушения, бред, галлюцинации, приобретенное слабоумие и др.
Клиническая картина дефицита фолиевой кислоты очень похожа на дефицит витамина В12, но при фолиеводефицитных состояниях отсутствует неврологическая симптоматика и редко возникает воспаление языка. Дефицит фолиевой кислоты приводит к обострению шизофрении, учащению и утяжелению приступов эпилепсии.
Для гемолитических анемий характерны желтушность кожных покровов и слизистых, увеличение размера селезенки, склонность к образованию камней в желчных путях.
При массивном гемолизе эритроцитов (гемолитическом кризе) кроме анемии, желтухи и ухудшения общего состояния могут наблюдаться тошнота, рвота, расстройство сознания, судороги, развитие острой почечной и/или сердечно-сосудистой недостаточности.
При апластической анемии, которая возникает на фоне угнетения пролиферации клеток костного мозга, происходят кровоизлияния (преимущественно в области бедер, голеней, живота, в местах инъекций образуются гематомы). Часто диагностируются бронхиты, пневмонии.
Диагностика анемии
Анемия может возникать под влиянием самых разнообразных факторов. Чаще всего встречаются дефицитные анемии (железодефицитные, B12-дефицитные, фолиеводефицитные и др.).
Большую роль в выявлении причины анемии играют сведения, полученные при опросе пациента: возраст, наличие профессиональных вредностей, характер диеты, наличие сопутствующих заболеваний, прием лекарственных препаратов, информация о наследственности и др. Не менее важны данные осмотра: изменение цвета и состояния кожи; увеличение лимфатических узлов, печени, селезенки; наличие поражения нервной системы.
Первый этап диагностики анемии обычно включает следующие исследования:
-
клинический анализ крови: определение концентрации гемоглобина, количества эритроцитов, лейкоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоцитарной формулы и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Причины анемии
80% всех форм анемии — результат нарушения поступления, транспорта и всасывания железа. В первую очередь снижение концентрации гемоглобина обусловлено пищевыми погрешностями — несбалансированным питанием, вегетарианством, длительной термической обработкой продуктов, диетой, дефицитом витаминов и минералов.
Нарушения всасывания железа развиваются на фоне дисбактериоза, кишечных инфекций, лактазной недостаточности, энтерита, язвенного колита, после операций на желудке, тонкой кишке.
Железодефицитное состояние возникает при повышенном расходовании железа. Высокую необходимость в поступлении железа имеют новорожденные, дети раннего возраста, подростки, беременные, женщины репродуктивного возраста.
Наиболее уязвимы в отношении малокровия — беременные. Недостаточное содержание эритроцитов и гемоглобина в крови связано с тем, что растущий плод усиленно употребляет железо. Дополнительные факторы риска малокровия беременных — многоплодная беременность, частые роды, ранний токсикоз, патологии плаценты.
Для справки! После того, как железо перестает поступать в достаточных количествах, истощение запасов наступает через 3–5 месяцев.
Риск анемии возрастает при заболеваниях:
- пищеварительной системы: язвенная болезнь желудка, гастрит, гепатиты, цирроз, хроническая почечная недостаточность;
- эндокринной системы: сахарный диабет, гипотиреоз;
- дыхательной системы: бронхоэктатическая болезнь, абсцесс легкого;
- аутоиммунные заболевания: ревматизм, ревматоидный артрит, системная красная волчанка, васкулит;
- инфекционные заболевания: туберкулез, пиелонефрит, бактериальный эндокардит, остеомиелит.
Избыточная потеря железа наблюдается при наружных и внутренних кровотечениях (легочном, желудочно-кишечном, носовом, маточном, травматическом), обширных ожогах, во время обильных менструаций.
Анемию провоцирует ускоренный распад эритроцитов. Некоторые лекарственные препараты, яды, уксусная кислота, алкоголь оказывают токсическое действие на эритроциты, их распад происходит быстрее, тогда как новые клетки крови еще не созрели.
Анемия у детей
Развитию малокровия у новорожденных предшествуют любые осложнения беременности, особенно в период 28–34 недели, когда происходит наиболее интенсивная передача и накопление железа между организмом матери и ребенка.
Пренатальные (до родов) факторы риска:
- поздний токсикоз,
- преждевременная отслойка плаценты,
- фетоплацентарная недостаточность,
- инфекции,
- рецидив хронических заболеваний,
- угроза выкидыша.
Вероятность дефицита железа у новорожденных возрастает из-за несвоевременной перевязки пуповины, кровопотери во время родов, отслойки плаценты во время родовой деятельности, наличия анемии у женщины во время беременности.
Наиболее подвержены развитию малокровия недоношенные дети, с недостаточной массой тела, из двойни. При несформированности депо железа в период внутриутробного развития малокровие появляется у детей в возрасте до двух лет.
Процесс образования эритроцитов и синтез гемоглобина в детском возрасте нарушает перевод на искусственное вскармливание или вскармливанием козьим, коровьим молоком, неадаптированными смесями, поздний прикорм, отсутствие в рационе мясных продуктов.
Благоприятным фоном для развития анемии у детей раннего возраста, подростков служат неудовлетворительные гигиенические условия, дефицит витаминов группы В, профилактическая вакцинация, те же патологии, что и у взрослых.
Классификация
В основе классификации анемии лежит механизм развития малокровия:
- Нарушение синтеза гемоглобина и образования эритроцитов. Это железодефицитная, мегалобластная, апластическая, сидеробластная, злокачественная, серповидноклеточная анемии, анемия при инфекциях, коллагенозах, хронических заболеваниях.
- Потеря эритроцитов при обильных, частых кровотечениях.
- Повышенное разрушение эритроцитов. Это триггер развития гемолитической анемии.
Малокровие имеет три стадии: острую (длится до одного месяца), подострую (от 1 до 6 месяцев), хроническую (более 6 месяцев).
С учетом концентрации гемоглобина анемия имеет несколько форм:
- легкую — уровень железа в крови 90–109 г/л,
- умеренно-выраженную — 70–89 г/л,
- тяжёлую — менее 70 г/л.
При определении формы анемии также учитывают цветовой показатель крови, способность костного мозга к регенерации, этиологию.
Симптомы
Начальная стадии анемии нередко остается незамеченной. При незначительном дефиците гемоглобина до 90 г/л появляются признаки гипоксии:
- общая слабость,
- головокружение,
- учащенное сердцебиение,
- одышка при незначительной физической нагрузке,
- нарушения сна,
- головная боль.
Для умеренной формы анемии характерно недержание мочи, желтизна носогубного треугольника, извращенные вкусовые предпочтения (желание грызть мел, клей, песок, глину). Пациенты жалуются, что слоятся ногти, волосы тусклые и ломкие, кожа сухая и шелушится. В уголках рта образуются заеды, воспаляется слизистая оболочка ротовой полости. Человек плохо переносит физические нагрузки. Часто болеет кишечными инфекциями, острыми респираторными заболеваниями (гриппом, бронхитом, ангиной).
Со стороны сердечно-сосудистой системы наблюдается учащенное сердцебиение, падение артериального давления, обморочное состояние.
При острой потере крови пациенты испытывают головокружение, похолодание в конечностях, мелькание в глазах. Нарушение функций пищеварительной системы проявляется в виде тошноты, рвоты, запора или диареи, снижении аппетита, болей в нижней части живота. По мере прогрессирования малокровия на первый план выходят признаки основного заболевания.
Диагностика

Для подтверждения диагноза необходима консультация гематолога. С учетом причин анемии привлекают других специалистов — гастроэнтеролога, инфекциониста, кардиолога, пульмонолога, гинеколога, ревматолога, нефролога, дерматолога, хирурга.
Основу диагностики составляет внешний осмотр и лабораторные исследования.
Врач оценивает состояние и цвет кожи, ногтей и волос, пальпаторно определяет размер селезенки и печени. Обращает внимание на пульс, сердечный ритм, показатели артериального давления, характер и частоту дыхания.
Наиболее информативные методы исследования:
- Общий анализ крови. При малокровии легкой степени уровень гемоглобина составляет 110‒90 г/л, количество эритроцитов до 3,5х1012/л; средней степени — гемоглобин 90‒70 г/л, эритроциты до 2,5х1012/л; тяжелой степени — гемоглобин 70 г/л и ниже, эритроциты менее 2,5х1012/л.
- Анализ на ферритин.Ферритин — основной индикатор запаса железа. Исследование позволяет диагностировать избыток или дефицит гемоглобина, дифференцировать вид анемии, заподозрить опухоли, воспалительные и инфекционные заболевания.
- Анализ на трансферрин. Это сывороточный белок, который отвечает за перенос железа. На основании результатов определяют различные формы малокровия. На показатели уровня трансферрина влияет функциональное состояние печени, нарушения всасываемости веществ в кишечнике.
Для подтверждения некоторых форм анемии достаточно только общего анализа крови. Дифференциальную диагностику проводят между разными формами анемии. Для установления причин дефицита железа назначают дополнительные инструментальные и лабораторные исследования.
Лечение

Тактика лечения зависит от типа анемии, степени тяжести, причин возникновения. При умеренном дефиците железа в крови, общем удовлетворительном состоянии пациента лечение амбулаторное или стационарное. Основные принципы терапии — восполнение железодефицита в организме, устранение причин анемии, сбалансированное питание, здоровый образ жизни.
Чтобы нормализовать уровень эритроцитов и гемоглобина в крови принимают железосодержащие препараты. Их назначают курсом от 3 до 6 месяцев. После восстановления уровня гемоглобина проводится поддерживающая терапия в течение от 4 до 8 недель.
Лечение анемии связано с устранением основного заболевания. С учетом причин дефицита эритроцитов и гемоглобина в крови назначают препараты для сердечно-сосудистой системы, печени, почек, органов дыхания. При остром наружном и внутреннем кровотечении ликвидируют источник кровопотерь — вводят препараты, повышающие свертываемость крови, перевязывают сосуды, ушивают и удаляют кровоточащие органы и ткани.
При тяжелом течении анемии показано переливание плазмы. Качественный состав крови корректируют путем введения ее компонентов: эритроцитов, лейкоцитов, тромбоцитов.
Для повышения эффективности противоанемической терапии проводится лечебная физкультура и массаж.
Коррекция питания
В рацион добавляют продукты, богатые железом: телятину, говядину, рыбу, яблоки, бобовые, шпинат, печень, овсяные хлопья. Следует уменьшить количество пищи, которая нарушает всасывание железа: хлеб, кукурузу, чай, кофе, молоко.
Дети на грудном вскармливании нуждаются во введении дополнительного прикорма: овощных и мясных пюре, яичного белка. Дети на искусственном вскармливании должны получать адаптированные молочные смеси с высоким содержанием железа.
Профилактика
Своевременная коррекция анемии легкой и умеренной степени позволяет улучшить показатели крови, предупредить возможные осложнения, приводит к полному выздоровлению.
Основные методы профилактики анемии:
- сбалансированное питание;
- прием витаминно-минеральных комплексов, железосодержащих препаратов;
- активный образ жизни;
- регулярные физические нагрузки;
- отказ от курения;
- ограничение алкогольных напитков;
- прием препаратов только по назначению специалиста;
- check-up (полное обследование организма) раз в год при отсутствии жалоб.
Беременным женщинам с анемией необходимо уделить повышенное внимание после родов для раннего выявления и коррекции уровня железа в крови.
Профилактика железодефицитной анемии у детей включает грудное вскармливание, своевременное введение прикорма, надлежащий гигиенический уход, соблюдение распорядка дня.

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
- Запись опубликована: 07.09.2020
- Время чтения: 1 mins read
Анемия — это термин, используемый для описания разнообразной группы болезненных состояний с множеством причин, механизмов формирования, количеств клеток крови и тяжести, имеющих общий знаменатель — снижение уровня гемоглобина в крови.
Роль гемоглобина в организме
Гемоглобин — это вещество в красных кровяных тельцах (эритроцитах), состоящее из белковой и небелковой субъединиц — гема, содержащего двухвалентный атом железа.

Гемоглобин
Эта структура позволяет молекуле гемоглобина связывать кислород и транспортировать его в организме человека. Механизмы, регулирующие связывание и высвобождение кислорода из молекулы гемоглобина, определяют его эффективный транспорт из легких в клетки всего тела. Дефицит гемоглобина затрудняет транспортировку кислорода по телу.
Что такое анемия
Анемию можно описать как снижение концентрации гемоглобина ниже 13,5 г на децилитр у взрослого мужчины и ниже 11,5 г на децилитр у взрослой женщины.
Анемия сама по себе не является заболеванием, но может отражать основной процесс заболевания. Анемия также может быть результатом увеличения объема плазмы и эффекта разжижения — например, как это происходит во время беременности.
Всемирная организация здравоохранения использует следующие пороговые значения гемоглобина для определения пациентов с анемией:
| Категория | Нормы гемоглобина |
| Дети | 0,50–4,99 года – 11 г / дл |
5,00–11,99 лет – 11,5 г / дл
Наиболее частая форма анемии — железодефицитная анемия. Менее распространены гемолитическая анемия, наступающая вследствие распада эритроцитов, мегалобластная анемия, характеризующаяся повышенным объемом эритроцитов, например, при дефиците витамина B12, и апластическая анемия — снижение уровня всех типов клеток крови из-за потери костного мозга.
Клинические признаки анемии
Анемия является причиной того, что пациент внезапно перестает быть успешным на работе, все хуже учится и испытывает неоправданный гнев.
Симптомы анемии, общие для всех типов анемии, возникают из-за недостаточного поступления кислорода к тканям.
- одышка, то есть субъективное ощущение нехватки воздуха; первоначально при физической нагрузке, а в более запущенных случаях также анемия в покое;
- снижение толерантности к физической нагрузке;
- тахикардия -— учащение пульса ;
- нарушение концентрации;
- головные боли;
- головокружение;
- бледность кожных покровов и слизистых оболочек .


Отдельные типы анемии также характеризуются симптомами, вытекающими из их причины или механизма их образования.
Возможные признаки включают:
- койлонихия – ложкообразные ногти;
- бледность конъюнктивы ;
- сочетание светлых или преждевременно седых волос и голубых глаз может указывать на злокачественную анемию;
- гипертрофия десен может возникать вторично по отношению к инфильтрации лейкемическими клетками, особенно при остром моноцитарном лейкозе;
- атрофический глоссит может возникать при мегалобластной анемии или железодефицитной анемии;
- тахикардия;
- шум систолического выброса и др.
Степени анемии
Исходя из степени тяжести дефицита гемоглобина выделяют 4 степени анемии:
- легкая — от 10 до 12 г / дл у женщин и до 13,5 г / дл у мужчин;
- умеренная — от 8 до 9,9 д / дл;
- тяжелая — от 6,5 до 7,9 г / дл;
- опасная для жизни — менее 6,5 г / дл.
Классификация по мазку крови
Патологию можно классифицировать по мазку крови. Эритроциты с низким и средним объемом клеток (MCV) – мелкие. Макроцитарные — крупные и овальные. С другой стороны, красные кровяные тельца могут быть нормальными по размеру и форме, но могут быть уменьшены в количестве — нормоцитарные.
Классификация анемии по мазку крови у взрослых:
- Микроцитарная анемия – MCV . Это анемия, при которой средний объем клеток (MCV) составляет менее 76 фемтолитров (нормальный диапазон = 76-96). Наиболее частой причиной микроцитарной анемии является железодефицитная анемия. Это показывает микроцитарный гипохромный мазок крови с анизоцитозом и пойкилоцитозом. Обратите внимание, что контрольные диапазоны могут варьироваться в зависимости от лаборатории.
- Нормоцитарная анемия – MCV = 76-96 фемтолитров . Это анемия, при которой средний объем клеток находится в диапазоне 76-96 фемтолитров. Самая частая причина — анемия, сопровождающая хроническое заболевание. Однако при снижении количества лейкоцитов или тромбоцитов следует подозревать недостаточность костного мозга — для диагностики потребуется проведение биопсии костного мозга.
- Макроцитарная анемия – MCV >96 фемтолитров . Наиболее частыми причинами макроцитарной анемии являются дефицит витамина B12 и фолиевой кислоты, которые при исследовании костного мозга вызывают мегалобластный гемопоэз. Нормобластный гемопоэз наблюдается при других причинах макроцитарной анемии, таких как алкогольная болезнь печени, гипотиреоз и острая кровопотеря.
Классификация по причине
В зависимости от причины анемии выделяют три основные группы, внутри которых есть подгруппы. Ниже описывается наиболее важное подразделение, чтобы объяснить механизмы анемии и сложность этой группы заболеваний.
- Анемия, вызванная нарушением выработки красных кровяных телец. Это обширная и разнообразная группа, включающая нарушения выработки красных кровяных телец в результате дефицита железа, фолиевой кислоты или витамина B12, а также ситуации, при которых нормальные кроветворные клетки вытесняются из костного мозга раковыми клетками, например лейкоз или лимфома, поврежденные химическими агентами. При этом состоянии существует физический, биологический или генетический дефект, препятствующий образованию полностью нормального гемоглобина.
- Анемия, вызванная чрезмерным распадом эритроцитов . Это условия, при которых время выживания красных кровяных телец меньше, чем обычно, и составляет 120 дней. Эритроциты разрушаются из-за аномалий в структуре их клеточных мембран, чрезмерной активности селезенки, ответственной за их устранение, или в результате повреждения такими факторами, как определенные инфекции или присутствие антител.
- Анемия, вызванная кровопотерей . Эта группа анемии возникает непосредственно в результате чрезмерной кровопотери, например, в результате травматического, желудочно-кишечного или генитального кровотечения.
Причины увеличенной потери или скорости разрушения красных кровяных телец:
- Потери в результате кровотечений . Кровопотеря может быть связана с травмой, меноррагией, желудочно-кишечным кровотечением, гематурией, кровоточащими язвами.
- Наследственность . Повышенное разрушение может происходить в результате наследственных пороков: гемоглобинопатии — серповидная, талассемия, дефектов мембраны — сфероцитоз, проблемы с ферментами — дефицит G6PD.
- Приобретенные проблемы . Гемолитические анемии — иммунные и аутоиммунные, ожоги, искусственные сердечные клапаны, гемолитико-уремический синдром, змеиный яд.
Причины снижения производства красных кровяных телец
Снижение пролиферации предшественников эритроцитов:
- дефицит железа;
- анемия при хроническом заболевании;
- почечная недостаточность — снижение выработки эритропоэтина;
- заболевание костного мозга: апластическая анемия, инфильтративные нарушения — лейкемия , миелофиброз, рак;
- чистая аплазия эритроцитов.
Нарушение созревания предшественников эритроцитов — повышенный эритропоэтин, гиперплазия костного мозга.
Неэффективный эритропоэз возникает из-за:
- нарушения созревания ядер — мегалобластная анемия;
- нарушения созревания цитоплазмы: дефицит железа, нарушения синтеза глобина — талассемия;
- нарушения метаболизма гема — сидеробластная анемия.
Снижение потребности тканей в кислороде — на практике гипотиреоз.
Железодефицитная анемия — наиболее распространенный вид анемии
В результате дефицита железа в организме нарушается синтез гема — компонента гемоглобина. Образующиеся эритроциты имеют небольшой размер и содержат меньше гемоглобина, чем их здоровые аналоги, что делает их светлее по цвету. Это снижает их способность переносить кислород.
Причины дефицита железа
Дефицит железа в организме может быть вызван:
- Чрезмерной потерей железа с кровопотерей, например, в результате обильных менструаций, кровотечения из-за развития колоректального рака, рака желудка или мочевыводящих путей, кровотечения из язвы желудка или двенадцатиперстной кишки, посттравматического кровотечения и т.д.
- Недостаточность железа, не покрывающая повышенный спрос, например, в период полового созревания или беременности.
- Недостаточное питание в результате использования исключающих диет и недоедания;
- Мальабсорбцией из желудочно-кишечного тракта при глютеновой болезни, инфекции Helicobacter Pylori, после бариатрических операциях, после резекций кишечника, при диете с низким содержанием белка или богатой веществами, подавляющими всасывание железа, такими как фитаты, содержащиеся, например, в зернах злаков и бобовых, оксалаты, содержащиеся в шпинате или дубильных веществах, содержащихся в черном чае или кофе.
- Очень редкий тип — генетически обусловленная железодефицитная анемия, резистентная к лечению железом.
Симптомы дефицита железа, не связанные с анемией
Длительный дефицит железа может вызвать симптомы, не связанные с анемией — появляется патологический аппетит к таким продуктам, как мел или глина, язык покалывает, в уголках рта появляются болезненные трещины, а волосы и ногти становятся ломкими.
Диагностика анемии
Врач, основываясь на истории болезни, сможет приблизительно определить подтип анемии. Окончательное подтверждение обеспечивают только лабораторные анализы крови. Например, определяется низкая концентрация железа, уменьшение количества эритроцитов и их объема (MCV), снижение концентрации гемоглобина в кровяных тельцах (MCHC), снижение гематокрита.

Диагностика анемии
Диагностика включает анализ крови, оценку параметров метаболизма железа, а затем поиск причины дефицита железа, например, источника кровотечения.
Лечение анемии
Прием пероральных добавок железа — это наиболее часто используемый метод лечения железодефицитной анемии. Лучше всего принимать препараты натощак, чтобы вещества, поступающие с пищей, не препятствовали их всасыванию. Увеличивает всасывание железа витамин С.

Прием пероральных добавок железа
Лечение анемии не заканчивается корректировкой показателей анализа крови. Их следует продолжать около 3 месяцев, чтобы восполнить запасы железа в организме.
Если у пациента есть мальабсорбция или непереносимость перорального железа, его можно вводить внутривенно или исключительно внутримышечно. В тяжелых случаях анемии может потребоваться введение препаратов крови.
Читайте также:

