Осуществление паллиативного ухода сообщение
Обновлено: 18.05.2024
Паллиативная медицина (ПМ) занимается неизлечимыми больными, помогая жить максимально активно и чувствуя себя удовлетворительно. Главная задача паллиативной помощи — облегчение проявлений болезни для улучшения жизни пациента и его близких.
В онкологии паллиативная помощь имеет более широкое наполнение, фактически это весь спектр медицинских мероприятий при неоперабельных новообразованиях.
Что такое паллиативная помощь и кто в ней нуждается?
Суть паллиативной медицины — в защите пациента от боли, физических и психологический страданий, а в онкологии это ещё и максимально возможное восстановление с продлением жизни и позитивным её качеством. При невозможности радикальной операции лекарственная терапия решает сугубо паллиативную задачу — избавление от неприятных симптомов болезни, что зачастую выливается в существенное продление жизни и возвращение пациента к активной деятельности.
В паллиативной помощи нуждаются не только онкологические больные в терминальной стадии рака, но и тяжелые пациенты с заболеванием любого профиля:
- последняя стадии хронической болезни, когда невозможно принимать пищу без посторонней помощи;
- необратимые последствия инсультов, неврологических заболеваний, деменций;
- снижение до полного прекращения функционирования органа или системы органов, как при тяжелой сердечной, почечной и печеночной недостаточности;
- с лишающими движений последствиями травм.
Медицина должна возвращать здоровье и приостанавливать развитие болезни, паллиативная медицина с помощью медицинских манипуляций и лекарственных средств облегчает жизнь и уменьшает страдания.
Принципы паллиативной помощи
Паллиативная медицина руководствуется принципами общечеловеческой и религиозной морали.
Три десятилетия назад Всемирная организация здравоохранения закрепила принципы паллиативной помощи:
- признание смерти таким же естественным процессом, как и жизнь, что должно нести душевное успокоение смертельно больному;
- не стараться ускорить или отдалить смерть, просто помогать достойно жить;
- сохранение и поддержание активности пациента сколь возможно долго, отдаляя момент физической и психической немощи;
- эффективная помощь невозможна без участия специалистов разных медицинских профилей;
- семья больного нуждается в поддержке и требует психологической подготовки к неизбежной утрате.
Цели и задачи помощи
Цель паллиативной помощи — дать каждому смертельно больному достойную жизнь на конечном её отрезке.
В мире развитость паллиативной медицины на уровне государства определяется процентом обеспечения наркотическими анальгетиками нуждающихся в обезболивании. В России на каждую тысячу здоровых сограждан приходится два больных, нуждающихся в анальгетиках. Отсюда и задача государства — обеспечение полной доступности наркотических анальгетиков.
Не спасающая от смерти химиотерапия нарушает один из принципов ВОЗ — нельзя отдалить смерть, поскольку цель клинического исследования противоопухолевого лекарства — увеличение продолжительности жизни в сравнении со стандартом, к примеру, с наиболее эффективной при заболевании комбинацией цитостатиков.
При метастазах химиотерапия уменьшает негативные симптомы болезни и добивается регрессии новообразований с долгой ремиссией без проявлений или с минимальными признаками рака. Тем не менее, химиотерапия и другие нелекарственные — малоинвазивные способы уменьшения опухолевого поражения всё-таки нерадикальны, потому что не возвращают здоровья и не избавляют от смерти в результате прогрессирования злокачественного процесса.
Задача нашей клиники — эффективно и профессионально помогать каждому пациенту жить активно и без страданий, при возможности продлить его жизнь, соблюдая его интересы и даря ему необходимое внимание.
Методы паллиативной медицины
Молекулярно-генетическое тестирование
Сегодня для адекватного лекарственного лечения уже недостаточно знать только морфологическую структуру опухоли, определяемую при микроскопии, и клеточные факторы прогноза заболевания — степень злокачественности и внедрение клеток рака в окружающие ткани. Для использования таргетных и, особенно, иммунологических препаратов необходима информация о генетике опухоли.
При злокачественной меланоме химиотерапия не влияет на продолжительность жизни, а токсические эффекты сводят на нет все старания. При определенных генетических характеристиках иммуно-онкологические и таргетные препараты уже в первой линии лечения неоперабельной меланомы дают значимый результат — уменьшение симптомов и размеров опухоли при продлении жизни.
При особой генетике метастатического рака легкого и почки таргетные лекарства помогают избавиться от болевого синдрома, а иногда существенная регрессия новообразования позволяет прибегнуть к радикальному удалению остатков злокачественной опухоли.

При раке молочной железы вся лекарственная терапия опирается на молекулярное типирование опухоли, что при паллиативном характере химиотерапии и гормонального воздействия позволяет провести несколько линий лечения, сохраняя женщину в активной форме и даже без внешних признаков заболевания.
При неэффективности и кажущейся безнадежности лекарственного лечения индивидуальное генетическое картирование рака позволяет подобрать эффективный препарат и на продолжительный срок добиться стабилизации заболевания и даже провести операцию.
Химиоэмболизация опухолей
Подведение к злокачественной опухоли максимально высокой дозы цитостатика при исключении циркуляции препарата в общем кровотоке — химиоэмболизация, конечно, паллиативное вмешательство, поскольку не избавляет от злокачественного процесса, но может уменьшить и на продолжительный период приостановить развитие.
Любое локальное воздействие, исключая операцию, не радикально, но может обеспечить несколько месяцев и даже лет нормальной жизни, к примеру, предотвратив распад саркомы нижней конечности, избавить от метастаза или рецидива. Прекращение роста ракового узла в печени дает возможность дождаться пересадки донорского органа, то есть дожить до радикального лечения.
Современная химиоэмболизация — когда непосредственно в питающий опухоль сосуд вводят микросферические формы цитостатика или мельфалан с фактором некроза опухоли. Повторяя манипуляцию через 4 недели, добиваются результата у абсолютного большинства пациентов.
Конечно, нерадикальное воздействие, но без калечащей операции при саркоме кости сохраняется способность двигаться, при печеночно-клеточной карциноме купируются негативные проявления болезни в период ожидания донорской печени.
Радиочастотная абляция метастазов под контролем КТ (РЧА)
Радиочастотная абляция сегодня используется не только в онкологии, но именно при паллиативном лечении злокачественных процессов исключается какая-либо переоценка пользы методики.
В онкологической практике РЧА часто безальтернативна. Как остановить продолженный раковый рост, когда невозможна операция, исключено повторное облучение и исчерпаны резервы лекарственного воздействия? РЧА поможет избавить от операбельного рака очень слабого пациента, из-за тяжких сопутствующих болезней не подлежащего хирургии и химиотерапии.
- при опухолевых поражениях печени: метастазах и первичной карциноме, местном рецидиве после радикальной резекции и в период ожидания донорской печени при операбельном процессе;
- при карциноме почки и прогнозируемой непереносимости пациентом радикального вмешательства из-за тяжелых сопутствующих болезней, при раковом поражении единственной почки или сниженной функции остающейся почки, при рецидиве после операции и при небольшой первичной почечно-клеточной карциноме;
- при немелкоклеточном раке легкого до 4 сантиметров у обременённого сердечной патологией больного, при рецидиве после операции, нескольких метастатических опухолях в разных участках легкого;
- при раке надпочечника первичном и рецидивном;
- при карциноме простаты;
- при новообразованиях кости первичных и метастатических.
Рецидивирование после РЧА втрое ниже, чем после стандартной хирургический операции, а процесс восстановления после процедуры много короче. Правда, эффект лечения не мгновенный, но плавно наступающий в течение нескольких месяцев.
Возможность применения РЧА в паллиативном лечение можно и нужно рассматривать при любом злокачественном процессе, поскольку сжигание злокачественной ткани электрическим током не требует рассечения тканей и наркоза, не способствует прогрессии процесса и выполнимо у ослабленного пациента, не имеющего доступа к другим видам противоопухолевого лечения.
Имплантация венозных инфузионных порт-систем
Комфортная жизнь онкологического пациента предусматривает минимизацию инъекций и преимущественное применение таблетированных препаратов. В отношении химиотерапии такое правило соблюсти невозможно, подавляющее число цитостатиков вводится только в сосуды, несмотря на очень высокий процент их повреждения даже при точном соблюдении инструкций. Цитостатики повреждают нежные клетки слизистых, в том числе и выстилающий сосуды изнутри эндотелий, приводя к флебитам и повышению вероятности тромбоза сосуда.

Химиотерапия и всё противоопухолевое лекарственное лечение весьма продолжительно и требует частых внутривенных инъекций. Для комфорта и исключения частого побочного эффекта со стороны сосудов сегодня используются специальные долговременные устройства для введения лекарств — инфузионные порт-системы.
Порт устанавливается — имплантируется во время небольшой операции и представляет собой подкожно располагающийся высокотехнологичный резервуар с катетером, через которые лекарство идет от места введения до крупного сосуда, где моментально разводится большим объемом крови и стремительно уносится без соприкосновения с сосудистой стенкой.
Система устанавливается на несколько лет, позволяя полностью исключить повреждение вен и окружающей их клетчатки, а также снять неизбежное во время любой внутривенной инъекции нервное напряжение. В порт можно вводить не только химиопрепараты, а всё необходимое, что особенно востребовано в паллиативной медицине: многочасовые капельницы, обезболивающие лекарственные коктейли, проводить весь комплекс медикаментозной помощи при развитии опасных для жизни осложнений.
Установка стентов (расширителей)
Прогрессирование злокачественного процесса может сопровождаться перекрытием опухолевыми тканями просвета полого органа — пищевода и кишечной трубки, бронха и трахеи, мочеточника и желчевыводящего протока.
Фатальные и часто неизбежные последствия:
- сдавления бронха раковым конгломератом лимфоузлов или перибронхиальной опухолью ведет к пневмонии с исходом в абсцесс легкого;
- перекрытие желчного протока извне раковым конгломератом поджелудочной железы — к тяжелой интоксикации и желтухе;
- закрытие пищевода опухолью приводит к голодной смерти;
- обтурация трахеи — смерть от медленного удушья;
- сужение кишечника — смерть от непроходимости и её осложнений.
Причем во всех случаях смерть не внезапная, а продолжительная с огромными страданиями больного, которые не способны купировать самые активные медикаментозные мероприятия. Не всегда распространенная опухоль позволяет провести ослабленному пациенту экстренную паллиативную операцию, формирующую обходной путь для прохождения воздуха, пищи, каловых масс или желчи.
Решение проблемы — в установке внутрь сужающейся анатомической структуры специальной расширительной трубки — стента. В большинстве случаев стентирование можно провести заблаговременно, до развития тяжелого состояния и с целью его предотвращения.
Паллиативное стентирование сегодня выполняется не только при опухолевой окклюзии, но и для создания прохода при сужении спайками места радикальной операции — анастомоза, при неуверенности в полноценности созданного во время обширного хирургического вмешательства места соединения трубчатого органа.
Несомненное преимущество стентирования при воспалительных осложнениях с гнойными инфильтратами в окружающей толстую кишку клетчатке, мешающими прохождению кишечных масс. Без паллиативного стентирования часто невозможно разрешить желтуху и подготовить пациента к плановой радикальной операции на поджелудочной железе.

Установка стента не требует оперативного подхода, манипуляция выполняется во время эндоскопии, причем расширитель можно устанавливать неоднократно и в любом состоянии пациента.
Использование оборудования для трансфузиологии
Эта форма паллиативной помощи доступна очень немногим лечебным учреждениям не только из-за особых требований к условиям проведения процедур и наличия специального дорогостоящего оборудования. В России очень мало специалистов, владеющих всем спектром профессиональных знаний и практических навыков на стыке нескольких специальностей: онкологии, химиотерапии, трансфузиологии, реаниматологии, нефрологии и паллиативной медицины.
Тем не менее, у многих онкологических больных в процессе паллиативной химиотерапии не раз возникает потребность в очищении плазмы крови от токсичных метаболитов лекарств, в подобных ситуациях быстро и эффективно помогает плазмоферез.
При гематологических осложнениях противоопухолевой терапии — тромбоцитопении и тяжелой анемии после желудочно-кишечного кровотечения необходима трансфузия крови и её компонентов. Процедура восстановительная, но сопряженная с массой осложнений, если доверить ее выполнение неспециалисту.
Применение препаратов платины приводит к хроническому и скрыто протекающему повреждению почек с исходом в хроническую почечную недостаточность. В терминальной стадии злокачественного заболевания тоже развивается скрыто протекающая почечно-печеночная недостаточность, существенно ухудшающая состояние и требующая квалифицированного использования гемодиализа.
Формы оказания помощи
Государство декларировало несколько форм оказания паллиативной помощи гражданам России и все — только на бесплатной основе. На дому тяжелым пациентам в терминальной стадии заболевания должны помогать специальные кабинеты при поликлиниках и выездные патронажные бригады, как правило, из сотрудников хосписа.
В стационарах предусматривается создание отделений паллиативной помощи и сестринского ухода, а также предполагаются отдельно располагающиеся больницы сестринского ухода и, конечно, хосписы. Сеть эта только начала развиваться и немногие регионы имеют подобные учреждения.
Поскольку главная задача паллиативной помощи в государственном аспекте — обезболивание, все медицинские структуры нацелены именно на медикаментозное купирование болевого синдрома. Основной спектр паллиативных операций и малоинвазивных вмешательств возлагается на обычные онкологические отделения, где нет реальной возможности оказания такого рода медицинских услуг.
Порядок оказания паллиативной медицинской помощи в России
Подготовленный Министерством здравоохранения Порядок оказания помощи — нормативный документ, расписывающий правила оказания специализированными учреждениями и отделениями паллиативной помощи определенному контингенту тяжелых пациентов.
В документе указано только то, что может и готов оплатить бюджет, а именно — проведение обезболивания и амбулаторное наблюдение, психологическую помощь больному и его близким. Финансовые возможности государства, милосердно взявшего на себя оказание бесплатной помощи бесплатными медикаментами, существенно ограничивают саму суть паллиативной медицины до элементарного и явно недостаточного.
В нашей клинике мы всемерно стараемся своим профессионализмом и опытом дать каждому пациенту возможность жить на физическом и психологическом максимуме.

Особенности оказания паллиативной медицинской помощи в онкологии
Паллиативная помощь в онкологии построена на принципах междисциплинарного подхода. Он предполагает оказание медицинской помощи для терапии боли и других осложнений, одновременно с комплексной психологической и духовной поддержкой как самому больному, так и его близким людям, осуществляющим уход за ним.
К сожалению, около половины вновь выявляемых злокачественных опухолей диагностируются на распространенных стадиях, когда уже невозможно полное выздоровление. Однако это не значит, что противоопухолевое лечение не показано. Применяются различные виды циторедуктивных и паллиативных операций, проводится лучевая терапия и химиотерапия. Таким пациентам могут быть показаны новые, экспериментальные методы лечения, которые не входят в стандарт первых линий противоопухолевой терапии. Сюда можно отнести таргетную терапию, иммунотерапию и другие методы, которые полностью не уничтожают опухоль, но на какое-то время сдерживают ее рост. Для некоторых нозологий, благодаря такому лечению, период до прогрессирования может достигать нескольких лет. И в это время человек может вести социально-активный образ жизни, работать и заниматься повседневными делами.
Отдельной категорией являются пациенты с терминальной стадией заболевания. Их средняя продолжительность жизни может колебаться от нескольких месяцев до 1-2 лет. Основной медицинской проблемой на этом этапе является тяжелый болевой синдром и кахексия (истощение). Многие такие пациенты утрачивают способность к самообслуживанию и нуждаются в круглосуточном специализированном уходе.
К сожалению, в РФ государственная паллиативная служба только начинает развиваться и ее ресурсов недостаточно для оказания полноценной помощи всем нуждающимся больным. Поэтому около 70% из них получают ее на дому и, как правило, она заключается в назначении наркотических анальгетиков. В то же время, как мы уже говорили, онкологическим больным необходимо специфическое комплексное лечение, включающее, при необходимости, паллиативные хирургические операции и противоопухолевую терапию. Поэтому существует высокий спрос на услуги специализированных учреждений, на базе которых может быть оказана необходимая помощь, уход и поддержка, в том числе на дому, амбулаторно, в круглосуточном или дневном стационаре.
Стандарты паллиативной помощи предусматривают следующие аспекты:
- Боль. Мы используем современные методы облегчения боли, рекомендованные Всемирной организацией здравоохранения.
- Симптомы, которые вызывают опухоль и побочные эффекты от противоопухолевого лечения. Мы проводим не только медикаментозное лечение, но и паллиативные операции, в том числе направленные на уменьшение размеров новообразования, восстановление проходимости полых органов, устранение асцита, плеврита и др.
- Раковая кахексия и саркопения. Мы помогаем в контроле нутритивного статуса онкологических больных, в том числе с применением специального питания.
- Психологические проблемы. В нашем штате есть психологи, которые специализируются на помощи онкологическим пациентам и их родственникам.
Помочь пациенту можно всегда, даже если его невозможно вылечить. Инкурабельные больные нуждаются не только в обезболивании, но и в достойном качестве жизни, даже если она подходит к концу.

Паллиативная помощь приходит на выручку, когда средства современной медицины оказываются бессильны, чтобы вылечить человека. В таком случае на первый план выходит нужда в облегчении его страданий, обеспечении медицинского и социального ухода за больным.
1. Суть паллиативной помощи
Всемирная организация здравоохранения (ВОЗ) дает такое определение:
Паллиативная помощь — это подход, имеющий своей целью улучшение качества жизни пациента и членов его семьи, оказавшихся перед лицом заболевания, угрожающего жизни.
Паллиативная медицинская помощь — комплекс мероприятий, включающих медицинские вмешательства, мероприятия психологического характера и уход, осуществляемые в целях улучшения качества жизни неизлечимо больных граждан и направленные на облегчение боли, других тяжелых проявлений заболевания.
Паллиативная помощь состоит из двух компонентов:
— облегчение страданий больного на протяжении всего периода болезни (наряду с радикальным лечением);
— медицинская помощь в последние месяцы, дни и часы жизни.
Задача паллиативной помощи — обеспечение лучшего, насколько это возможно, качества жизни пациента. Она не ограничивается перечнем определенных диагнозов. К тому же важной частью помощи является работа с близкими пациента во время его болезни и их психологическая поддержка.
2. Виды и способы организации паллиативной помощи
Существует три вида паллиативной помощи:
— хосписная, главная цель которой — это всесторонняя забота о пациенте;
В хосписе решаются все проблемы неизлечимого больного, включая предоставление места для проживания в последние дни жизни и купирование приступов боли. Сотрудники хосписа обеспечивают и все прочие потребности пациента: физические, духовные, эмоциональные и социальные. Попасть в хоспис можно по направлению врача. Основаниями для этого являются неизлечимое заболевание в тяжелой стадии, болевой синдром, который невозможно купировать в домашних условиях, невозможность ухода со стороны членов семьи и прочее.
— терминальная — это всесторонняя паллиативная помощь пациенту в последние дни его жизни;
Под помощью в конце жизни может пониматься как паллиативный уход в последние двое или трое суток перед смертью, так и помощь пациентам, умирающим в неспециализированных клиниках. В некоторых странах в это понятие также входит последняя медицинская помощь больным, не нуждающимся в паллиативном уходе.
— помощь выходного дня оказывается в выделенные для этого дни, чтобы родственники, которые постоянно заняты уходом за больным, могли отдохнуть.
Этим занимаются специалисты в дневных стационарах, отделениях при хосписах или выездные патронажные службы на дому у больного.
Паллиативная медицинская помощь подразделяется на:
— паллиативную первичную медицинскую помощь:
— паллиативную специализированную медицинскую помощь.
Паллиативная помощь больным может быть организована тремя способами:
— в домашних условиях;
Паллиативная помощь на дому может быть организована только если в кабинете противоболевой терапии, к которому относится больной, есть собственный транспорт. Уход на дому включает в себя обезболивание, уход, социальную, психологическую поддержку. Поскольку хосписов и отделений по уходу в нашей стране мало, многие больные вынуждены после лечения выписываться домой, где за ними ухаживают только родственники. Поэтому кроме государственных организаций на дом иногда выезжают волонтеры и частные хосписы. Такой способ не предполагает нахождения рядом с больным специалиста круглые сутки. Большая часть забот все равно ложится на родственников, которые иногда вынуждены оставлять работу, чтобы ухаживать за больным.
— в условиях дневного стационара;
Медицинский персонал ведет прием больных, лечит их в дневном стационаре, дает необходимые консультации. Если дневной стационар отсутствует, то возможно закрепление за противоболевым кабинетом нескольких коек в обычной больнице. Такая форма приемлема только для тех пациентов, кто по состоянию здоровья может сам посещать кабинет противоболевой терапии, однако в тяжелых случаях это невозможно.
— стационарно.
Оказание паллиативной помощи предусмотрено и в условиях стационара — в специализированных отделениях и отделениях сестринского ухода при больницах, в хосписах и домах сестринского ухода. Стационарная помощь оказывается круглосуточно медицинским персоналом, прошедшим специальную подготовку. В нее входят медицинские вмешательства для купирования боли, пребывание в стационаре, питание, психологическая поддержка больного и его семьи и т.д. Стационарная паллиативная помощь рекомендуется в большинстве случаях, но многие больные предпочитают провести последние дни дома, в привычной обстановке.
3. Подходы при паллиативной помощи
Паллиативная помощь совмещает три подхода:
— Купирование боли и болевых ощущений.
Для этого проводится симптоматическая терапия, снимающая болевые приступы, вызванные болезнью. Она имеет цель обеспечить максимально удовлетворительное качество жизни при минимальном благоприятном прогнозе.
Для эффективного купирования болевых ощущений нужно точно оценить их характер, создать тактику борьбы и обеспечить надлежащий уход за больным. Например, при ежедневных тяжелых головных болях, вызванных мигренью, самостоятельный прием обезболивающих может только спровоцировать новые приступы. Специалист паллиативной медицины, в частности невролог, назначит пациенту правильное лечение, посоветует комплекс мероприятий по физической реабилитации, составит правильный режим дня. Наиболее доступным и простым в купировании боли способом является фармакотерапия.
— Психологическая поддержка.
Тяжелая болезнь, госпитализация, операции, изменение образа жизни, возможная инвалидность и угроза смерти действуют на психологическое состояние больного отрицательно. Больной не способен адаптироваться к новым условиям существования, он постоянно испытывает чувство страха, обреченности, что неблагоприятно влияет на общее состояние.
Родственники обычно также не могут поддержать больного психологически, поскольку и сами испытывают стресс. Паллиативная помощь предполагает работу психологов как с больным, так и с его близкими. Иногда в этой работе участвуют волонтеры. По желанию больного могут быть проведены религиозные обряды.
— Социальная поддержка.
Паллиативная помощь включает социальную поддержку семьи больного и его самого. Ведь психологические проблемы усиливаются еще и от осознания социальных трудностей, вызванных расходами на уход и лечение. У многих больных возникают материальные проблемы, кому-то необходимо улучшение жилищных условий, но совсем немногие осведомлены о доступных для них социальных льготах.
Специалисты соцслужбы обязаны провести изучение социальных проблем пациента, разработать вместе с врачами план социальной реабилитации, проинформировать больного о его правах и возможных льготах и помочь их получить.
4. Учреждения, оказывающие паллиативную помощь
Паллиативная помощь может быть оказана как в специализированных, так и в неспециализированных медицинских учреждениях. Поскольку количество узкопрофильных клиник еще слишком невелико, их обязанности вынуждены выполнять обычные больницы.
— Неспециализированные учреждения паллиативной помощи:
— районные службы сестринского ухода;
— врачи общей практики;
— амбулаторные службы сестринского ухода;
— отделения больниц общего профиля;
— дома для престарелых.
Персонал в этих учреждениях не всегда имеет специализированную подготовку, поэтому клиники проводят консультации со специалистами. Работа служб в неспециализированных учреждениях налаживается так, чтобы неизлечимо больной пациент мог получить необходимую помощь вне очереди и максимально быстро.
— Специализированные учреждения и центры:
— стационарные отделения паллиативной помощи;
— команды паллиативной помощи в больницах;
— патронажные бригады паллиативной помощи на дому;
— стационары на дому;
Оказание профессиональной паллиативной помощи требует взаимодействия команды специалистов разного профиля. Среди крупных центров и отделений паллиативной медицины можно выделить:
— 1-й Центр паллиативной медицины в Москве, открытый на базе городской больницы № 11.
— специализированные отделения Московского научно-исследовательского онкологического института им. П.А. Герцена,
— специализированные отделения ГКБ № 51,
— специализированные отделения Морозовской и Юсуповской больниц,
— клиника Экстрамед г. Москвы,
— государственные и частные хосписы.
Ежегодно в разных регионах страны открываются платные хосписы и отделения паллиативного ухода, что в какой-то степени снимает остроту проблемы недостатка мест в государственных клиниках.
5. Как получить паллиативную помощь
Претендовать на получение паллиативной помощи могут пациенты, у которых диагностировано неизлечимое прогрессирующее заболевание.
Общие медицинские показания к оказанию взрослым паллиативной медицинской помощи:
— ухудшение общего состояния, физической или когнитивной функции на фоне прогрессирования неизлечимого заболевания и неблагоприятный прогноз развития заболевания, несмотря на оптимально проводимое специализированное лечение;
— снижение функциональной активности пациента, определенной с использованием унифицированных систем оценки функциональной активности;
— потеря массы тела более чем на 10% за последние 6 мес.
При выявлении двух и более общих медицинских показаний у одного пациента оцениваются медицинские показания по группам заболеваний или состояний.
Перечень таких показаний:
— различные формы злокачественных новообразований;
— органная недостаточность в стадии декомпенсации, при невозможности достичь ремиссии заболевания или стабилизации состояния пациента;
— хронические прогрессирующие заболевания в терминальной стадии развития;
— тяжелые необратимые последствия нарушений мозгового кровообращения, необходимость проведения симптоматического лечения и обеспечения ухода при оказании медицинской помощи;
— тяжелые необратимые последствия травм, необходимость проведения симптоматического лечения и обеспечения ухода при оказании медицинской помощи;
— дегенеративные заболевания нервной системы на поздних стадиях развития заболевания;
— различные формы деменции, в том числе с болезнью Альцгеймера, в терминальной стадии заболевания;
— социально значимые инфекционные заболевания в терминальной стадии развития, необходимость проведения симптоматического лечения и обеспечения ухода при оказании медицинской помощи.
Паллиативная медицинская помощь оказывается детям с неизлечимыми заболеваниями или состояниями, угрожающими жизни или сокращающими ее продолжительность, в стадии, когда отсутствуют возможности лечения, по медицинским показаниям, в том числе:
— распространенные и метастатические формы злокачественных новообразований, при невозможности достичь клинико-лабораторной ремиссии;
— поражение нервной системы врожденного или приобретенного характера;
— неоперабельные врожденные пороки развития;
— поздние стадии неизлечимых хронических прогрессирующих соматических заболеваний, в стадии субкомпенсации и декомпенсации жизненно важных систем, нуждающиеся в симптоматическом лечении и уходе;
— последствия травм и социально значимых заболеваний, сопровождающиеся снижением функции органов и систем, с неблагоприятным прогнозом.
Что касается медработников, то отдельной нормы, регламентирующей оказание паллиативной помощи, нет. Основное требование — прохождение специального обучения.
Обратите внимание!
Государственная паллиативная помощь является бесплатной.
Как начать получать паллиативную помощь:
1. Обратиться к своему лечащему врачу;
2. Получить медицинское заключение о наличии медицинских показаний для оказания паллиативной медицинской помощи от врачебной комиссии или консилиума врачей;
3. Узнать способ получения помощи, предназначенный в вашей ситуации — дома, в дневном стационаре или стационарно;
4. Обратиться в учреждение, предоставляющее паллиативную помощь.
В медицинскую организацию, оказывающую первичную медико-санитарную помощь по месту жительства пациента и медицинскую организацию, оказывающую паллиативную первичную, доврачебную и врачебную, медицинскую помощь направляется копия медицинского заключения.
При оказании паллиативной медицинской помощи пациенту предоставляются для использования на дому медицинские изделия, предназначенные для поддержания функций органов и систем организма человека.
6. Подытожим
Паллиативная помощь предназначается неизлечимо больным людям для облегчения боли и других тяжелых проявлений заболевания, чтобы обеспечить им насколько возможно лучшее качество жизни.
Получить паллиативную помощь можно стационарно, в дневном стационаре или на дому. Способ помощи назначается в зависимости от тяжести состояния человека.
Созданы неспециализированные и специализированные учреждения паллиативной помощи разных видов.
Чтобы получить государственную паллиативную помощь, нужно обратиться с заявлением к своему лечащему врачу.

Паллиативная помощь – что это?
- купирование боли и других симптомов;
- защита от психологических страданий;
- решение социальных и юридических проблем.
Основная концепция этого вида помощи – удовлетворение нужд пациента, независимо от того, где она оказывается – на дому, в стационаре или в хосписе. В ее основе лежит междисциплинарный подход. Он предусматривает, чтобы в процесс оказания помощи вовлекались, как сам пациент и его близкие, так и общественность.
Оказывается паллиативная помощь бесплатно. Гарантии ее бесплатного оказания в России закреплены на законодательном уровне.
Кому положена паллиативная помощь
- с тяжелыми хроническими болезнями, которые не могут обслуживать себя самостоятельно;
- при деменции, после перенесенных инсультов и неврологических патологиях, вызвавших необратимые изменения;
- при снижении (прекращении) функционирования органа, например, при тяжелой печеночной, почечной, сердечной недостаточности, кода невозможно достичь ремиссии;
- с травмами, лишающими движений.
- различные формы онкологии без ремиссии;
- врожденные или приобретенные поражения центральной нервной системы (ЦНС);
- неоперабельные врожденные пороки развития;
- неизлечимые прогрессирующие соматические патологии на поздних стадиях;
- травмы и различные заболевания, вызвавшие снижение функций организма.
Для облегчения жизни и уменьшения страданий ПМ не ограничивается обезболиванием. Она использует различные медицинские манипуляции и лекарственные препараты.
Используемые методы
Современная ПМ предлагает онкологическим больным множество методов, улучшающих качество жизни и увеличивающих ее продолжительность.
- Молекулярно-генетическое тестирование – знания о генетике опухоли позволяют применять иммуно-онкологические и таргетные препараты, которые дают возможность снизить интенсивность симптоматики и даже уменьшить размеры некоторых неоперабельных образований. Иногда при существенной регрессии опухоли становится возможным проведение хирургического вмешательства для полного удаления ее остатков.
- Химиоэмболизация опухоли – заключается в подведении к злокачественному образованию высоких доз препаратов для химиотерапии при исключении их циркуляции в общем кровотоке. Процедура не избавляет от онкологического процесса, но уменьшает и приостанавливает его развитие.
- Радиочастотная абляция (РЧА) – метод используется не только в онкологии, но особенно высокую эффективность он показал при паллиативном лечении. Нередко РЧА позволяет избавить от болезни ослабленных пациентов, которым из-за тяжелых сопутствующих патологий нельзя проводить химиотерапию и операции.
- Имплантация венозных инфузионных порт-систем – одним из самых распространенных методов лечения онкологии является химиотерапия. Введение цитостатиков приводит к флебитам и повышает риск тромбозов. Чтобы исключить нежелательные эффекты со стороны сосудов и создать более комфортные условия лечения, применяются инфузионные порт-системы – специальные устройства для введения препаратов. Система устанавливается на длительный срок и полностью исключает повреждение вен.
- Установка стентов – при прогрессировании патологического процесса нередко опухолевые ткани перекрывают просвет полых органов (пищевода, трахеи, кишечника). В итоге больной погибает от голодной смерти, удушья или кишечной непроходимости. Заблаговременно проведенное стентирование позволяет предотвратить тяжелое состояние без оперативного вмешательства по формированию обходного пути для прохождения пищи, воздуха, каловых масс.
Как получить паллиативную помощь
Заключение о том, что пациент нуждается в услугах ПМ онкологическим больным выдает онколог. Важное условие его получения: наличие диагноза, подтвержденного гистологически. При других заболеваниях заключение взрослым пациентам выдает врачебная комиссия или консилиум того лечебного учреждения, где наблюдается больной. Детям заключение о необходимости в паллиативной помощи выдается только врачебной комиссией.
Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.

Белоногова Нарцисса Николаевна Ответственный редактор
При выборе геронтологического центра обязательно посетите его лично, пообщайтесь с персоналом различного уровня и оцените санитарные условия, мебель в комнатах, столовую и меню. К отзывам незнакомых людей относитесь критично, поскольку они могут быть ангажированы или очень субъективны.

Пансионаты для пожилых людей: рекомендации по выбору

Пансионат для больных людей с деменцией как альтернатива домашним условиям

Уход за инвалидом: оформление пособия, документы, размер выплат
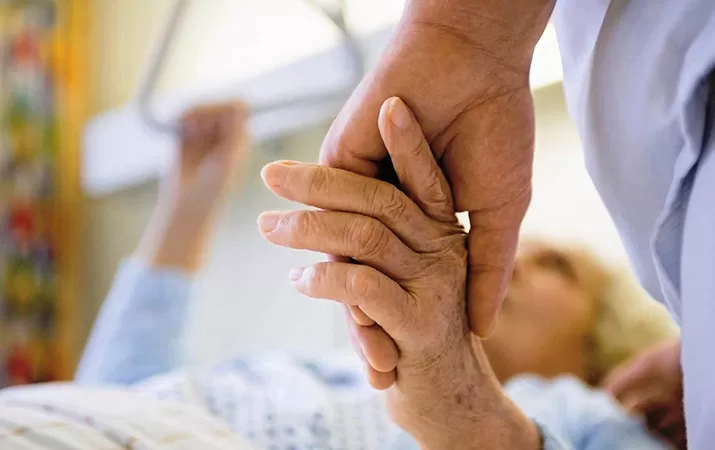
Паллиативная медицинская помощь: от истоков до современности. Часть 2
18.01.2022 Елена Яковлева, заведующая кафедрой поликлинической терапии БГМУ, кандидат мед. наук, доцент; Ольга Мычко, начальник отдела планирования и организации паллиативной медицинской помощи РНПЦ онкологии и медрадиологии им. Н. Н. Александрова, главный внештатный специалист Минздрава по паллиативной медицинской помощи (взрослому населению). 18.01.2022 !-->
Продолжение материала. ( Начало в номере № 1 от 6 января ).
Организация ПалМП взрослому населению в Беларуси
Паллиативная медицинская помощь — вид медпомощи, оказываемой при наличии у пациента неизлечимых, ограничивающих продолжительность жизни заболеваний, требующих применения методов оказания медицинской помощи, направленных на избавление от боли и облегчение других проявлений заболеваний, когда возможности иных методов оказания медицинской помощи исчерпаны, в целях улучшения качества жизни пациента.
Порядок оказания паллиативной медицинской помощи и медико-социальной помощи, а также перечень медпоказаний и противопоказаний для них определяются Минздравом.
Главные принципы ПалМП:
- доступность;
- безвозмездность;
- гуманность к страданиям пациентов и их родственников;
- открытость диагноза с учетом принципов медицинской этики и деонтологии;
- индивидуальный подход с учетом личностных особенностей состояния пациента, его религиозных убеждений, духовных и социальных потребностей.
Источниками финансирования учреждений здравоохранения, в которых оказывается ПалМП, выступают бюджетные средства, средства благотворительных фондов, добровольные пожертвования граждан и организаций, а также иные источники, не запрещенные законодательными актами Беларуси.
Основные группы пациентов с заболеваниями или состояниями, требующими оказания ПалМП:
- с различными формами злокачественных новообразований, нуждающиеся в симптоматическом лечении;
- органной недостаточностью в стадии декомпенсации при невозможности достичь ремиссии заболевания или стабилизации состояния;
- хроническими прогрессирующими заболеваниями терапевтического профиля в терминальной стадии развития;
- тяжелыми необратимыми последствиями нарушений мозгового кровообращения, травм, с социально значимыми инфекционными заболеваниями в терминальной стадии развития, нуждающиеся в симптоматическом лечении и в обеспечении ухода при оказании медицинской помощи;
- дегенеративными изменениями нервной системы на поздних стадиях развития заболевания;
- различными формами деменции, в том числе с болезнью Альцгеймера, в терминальной стадии заболевания.
Оказание ПалМП осуществляется в форме плановой медпомощи в профильных учреждениях, отделениях, кабинетах, отделениях дневного пребывания, а также выездными патронажными службами. При отсутствии таковых или отказе пациента (его законного представителя) от опеки службой — амбулаторно-поликлиническими и (или) больничными организациями здравоохранения.
Организации здравоохранения обеспечивают своевременное и качественное оказание ПалМП пациентам, которое включает подбор адекватного обезболивания в соответствии с действующими клинпротоколами, выполнение схемы обезболивания, ранее подобранной паллиативной медслужбой, купирование других патологических симптомов, приоритетный выбор симптоматической терапии пациентам, находящимся в терминальной стадии тяжелого хронического заболевания, если интенсивное лечение приведет к усугублению тяжести состояния.
Различают 2 варианта ПалМП:
1. Краткосрочная оказывается пациентам с ближайшим неблагоприятным прогнозом, при предполагаемой продолжительности жизни не более 1 года. В стационарных условиях — в хосписах, отделениях (палатах) ПалМП, в отделениях дневного пребывания; в амбулаторных — в кабинетах ПалМП, структурными подразделениями амбулаторно-поликлинических организаций. На дому — выездными патронажными службами (ВПС), кабинетами ПалМП с функцией ВПС, амбулаторно-поликлиническими организациями, службой скорой неотложной медпомощи.
2. Долгосрочная оказывается пациентам с ближайшим благоприятным прогнозом, при предполагаемой продолжительности жизни более 1 года. В стационарных условиях — в БСУ, отделениях сестринского ухода, отделениях медико-социальной помощи; в амбулаторных условиях — структурными подразделениями амбулаторно-поликлинических организаций. На дому — ВПС, кабинетами ПалМП с функцией ВПС, амбулаторно-поликлиническими организациями.
Выделяют следующие уровни оказания ПалМП:
- паллиативный подход — применение методов паллиативной медицины в условиях медицинской практики, не специализирующейся на оказании ПалМП;
- общая паллиативная помощь — оказывается медработниками различных специальностей, имеющими дополнительное последипломное образование по паллиативной медицине;
- специализированная паллиативная помощь — оказывается специалистами в области паллиативной медицины в условиях отдельных подразделений (отделения и центры ПалМП, хосписы).
Отделение ПалМП
Госпитализация в отделение ПалМП осуществляется в плановом порядке и только с согласия пациента либо его законных представителей. Решение об этом принимает врач-специалист кабинета ПалМП, врач-специалист ВПС, врач-онколог, ВОП по согласованию с заведующим отделением.
Показания (медицинские и медико-социальные) для госпитализации в отделение ПалМП:
- нуждаемость в круглосуточном меднаблюдении для подбора адекватного обезболивания, купирования рвоты, одышки, подбора лечения других патологических симптомов с продолжением в домашних условиях;
- терминальное состояние, требующее частой коррекции врачебных назначений в целях уменьшения страдания пациента;
- невозможность обеспечения ухода и выполнения врачебных назначений по купированию хронического болевого синдрома, других патологических симптомов на дому.
Противопоказания для госпитализации:
- острые инфекционные и паразитарные заболевания — до выздоровления и окончания срока изоляции;
- туберкулез в активной фазе с подтвержденным бактериовыделением;
- ВИЧ (СПИД) в активной фазе, обострение сопутствующей оппортунистической инфекции;
- психические расстройства, требующие организации в отделении специальных режимных мероприятий;
- нуждаемость пациента исключительно в социальном уходе и поддерживающем лечении.
При госпитализации в отделение ПалМП пациента, состоящего под опекой паллиативной медслужбы, направление на госпитализацию не требуется. Перевод из других больничных организаций пациентов, ранее не состоявших под опекой службы, осуществляется по согласованию с заведующим отделением.
Медицинская документация пациентов с онкопатологией, госпитализируемых в отделение, должна содержать информацию о морфологической верификации диагноза, выставленной клинической группе, применяемом анальгетике, его дозах и кратности применения.
План ведения пациента, объем оказания медицинской и психологической помощи, необходимость духовной поддержки определяются врачом-специалистом отделения ПалМП на основе принципа мультидисциплинарного подхода. Реанимационные мероприятия пациентам в терминальной стадии заболевания не проводятся.
Сроки пребывания определяются тяжестью состояния пациента, достижением адекватного обезболивания, купирования других патологических симптомов, стабилизации психологического состояния. В особых случаях, при невозможности купирования симптомов в амбулаторных условиях, по решению врачебного консилиума пациент может находиться в отделении ПалМП бессрочно.
Выездная патронажная служба
Под опеку ВПС принимаются преимущественно пациенты, нуждающиеся в краткосрочной ПалМП, по направлению территориальной организации здравоохранения, под наблюдением которой находится пациент. В данных случаях для оказания помощи пациентам при необходимости привлекаются другие врачи-специалисты (хирург, анестезиолог-реаниматолог, психотерапевт, психолог).
Врач-специалист ВПС осуществляет первичный осмотр и последующее динамическое наблюдение за пациентом, в том числе дистанционно, определяет объем оказания ПалМП, назначает лечение патологических симптомов, а также представляет в амбулаторно-поликлиническую организацию здравоохранения по месту жительства пациента рекомендации по лечению патологических симптомов и динамическому наблюдению за пациентом.
В зависимости от тяжести состояния, прогноза течения основного заболевания и предполагаемой тактики ведения пациента врач-специалист ВПС устанавливает группу наблюдения (см. таблицу) и составляет план лечения.

Таблица. Группы наблюдения пациентов, получающих ПалМП.Медицинский работник со средним специальным образованием ВПС:
- осуществляет патронажи к пациентам в соответствии с установленной группой наблюдения;
- выполняет врачебные назначения на дому: оценка симптомов по специальной шкале, внутривенные инфузии и инъекции лекарственных средств (за исключением рутинного обезболивания), перевязки, обработка стомийных отверстий, катетеров, дренажей, санация верхних отделов дыхательных путей, катетеризация мочевого пузыря, выполнение медицинских манипуляций с использованием медицинского оборудования (шприцевого дозатора, электроотсоса, концентратора кислорода);
- обучает людей, осуществляющих уход за пациентом, навыкам ухода, в том числе обращению с электроотсосом, концентратором кислорода, мероприятиям по профилактике пролежней, действиям в случае смерти на дому;
- осуществляет психологическую поддержку пациента и его ближайшего окружения.
ВПС работает в тесной взаимосвязи с другими службами ПалМП по командному принципу на основании мультидисциплинарного подхода, с территориальными амбулаторно-поликлиническими организациями, онкологическим диспансером.
К оказанию помощи на дому при необходимости привлекаются социальные работники, общественные организации, священнослужители, волонтеры.
Отделение сестринского ухода
Предназначено для оказания медико-социальной помощи гражданам, страдающим хроническими заболеваниями, требующими постоянного круглосуточного меднаблюдения и ухода, но не требующими интенсивного оказания медпомощи в стационарных условиях.
В отделении осуществляется сестринский уход за пациентами, проводится поддерживающее лечение, обучение родственников правилам ухода за тяжелобольными. Сюда направляются пациенты с уточненными диагнозами, не требующие дополнительных лабораторных и функциональных исследований. При возникновении острых, угрожающих жизни состояний неотложная медицинская помощь пациентам отделения оказывается бригадами скорой медпомощи. При необходимости проведения интенсивного лечения пациенты переводятся в соответствующие отделения ГКБ.
Оказание медико-социальной помощи в отделении осуществляется инвалидам 1-й и 2-й групп, лицам, достигшим пенсионного возраста, на возмездной основе.
- хронические заболевания в стадии субкомпенсации с ближайшим благоприятным прогнозом для жизни;
- необходимость продолжения лечения под круглосуточным наблюдением медработников после завершения интенсивного лечения в стационарных условиях;
- хроническое психическое расстройство (заболевание) в стадии ремиссии без нарушения социальной адаптации и нуждаемости в бытовом уходе в связи с частичной или полной потерей способности к самообслуживанию;
- необходимость оказания круглосуточной медицинской помощи пациентам, нуждающимся в социально-медицинских услугах.
Противопоказания к госпитализации:
1. инфекционные и паразитарные заболевания:
- острые кишечные инфекции, острый вирусный гепатит — до выздоровления и окончания срока изоляции,
- активный туберкулез различной локализации — до окончания срока изоляции,
- микозы, за исключением микоза ногтей, кандидоза кожи и ногтей, кандидоза урогенитальных локализаций, кандидозного стоматита — до выздоровления,
- чесотка, сифилис, гонококковая инфекция — до выздоровления и окончания срока изоляции,
- иные инфекционные и паразитарные заболевания, вызванные различными возбудителями, — до выздоровления и до окончания срока изоляции,
- острые заболевания и хронические заболевания в стадии декомпенсации, требующие перед направлением в отделение сестринского ухода предварительного интенсивного лечения в стационарных условиях.
2. хроническое психическое расстройство (заболевание) в стадии обострения , требующее оказания специализированной медицинской помощи в стационарных условиях.
3. психическое расстройство (заболевание), сопровождающееся асоциальным поведением.
4. расстройство сексуального предпочтения.
Кабинет паллиативной медицинской помощи
Организуется на базе онкологического диспансера или другой организации здравоохранения.
Функции кабинета ПалМП включают в том числе проведение консультативного амбулаторного приема пациентов, диагностику и назначение лечения хронической боли, обеспечение медицинского контроля других патологических симптомов, учет нуждающихся пациентов, передачу информации в амбулаторно-поликлинические организации, направление нуждающихся пациентов под опеку паллиативной медслужбы, организацию госпитализации или перевода пациентов в отделение ПалМП, консультирование врачей-специалистов организаций здравоохранения, в том числе дистанционно, по вопросам лечения хронического болевого синдрома, купирования других патологических симптомов, выполнение визитов на дом к нетранспортабельным пациентам, нуждающимся в подборе лекарственных средств для купирования хронического болевого синдрома, если со стороны организаций здравоохранения такая помощь недоступна, и другие.
Читайте также:

